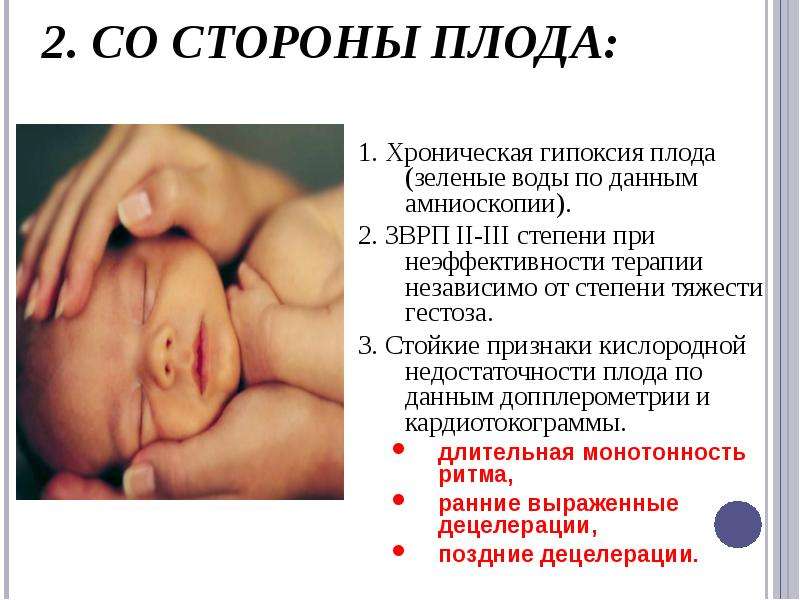
Диагностика Гипоксии плода:
Для диагностики гипоксии оценивают состояние плода
Важно провести комплексное исследование, потому что значимость методов может быть разной. Актуален такой метод как аускультация
с его помощью выслушивают сердцебиения плода, применяя стетоскоп. Это специальная металлическая трубка с расширениями на концах в виде воронки. Врач оценивает частоту сердечных сокращений, их ритм, наличие шумов и звучность сердечных тонов.
Но точность результатов аускультативного метода, как считают современные медики, весьма сомнительна. Ведь в подсчете сердечных сокращений может быть ошибка – 10-15 ударов в минуту. Частоту с.с. нельзя подсчитать в период схваток при родах. Сердцебиение подсказывает, в каком положении в матке находится плод, есть ли там еще 1 или больше плодов. Во второй половине беременности сердце малыша легко услышать через живот матери.
Кардиотокография – метод, который широко применяется при диагностике гипоксических состояний плода. Сокращенно он называется КТГ. Он проводится с помощью ультразвукового датчика, который фиксируется на животе женщины в тех точках, где сердцебиения слышатся наиболее четко. Сердечные сокращения при кардиотокографии записываются на бумаге. Для диагностики важна ч.с.с., частота акцелерации (учащения сердечных сокращений) и децелераций (урежения сердечных сокращений).
Акцелерации и децелерации могут иметь связь со схватками или возникают после шевеления плода или повышения маточного тонуса. О нормальном состоянии плода говорит появление акцелерации в ответ на движение плода или повышение тонуса матки (не менее 5 за пол часа). Допускаются только единичные децелерации, в норме их не должно быть или должен быть минимум.
В рамках рассматриваемого метода проводится НСТ – нестрессовый тест. С его помощью измеряют только акцелерацию (ускоренное развитие плода). Суть метода заключается в появлении акцелерации в ответ на самопроизвольные движения плода или спонтанные сокращения матки. Точность теста составляет 99%. Отсутствие учащения сердцебиения (нереактивный НСТ), особенно при повторном исследовании, может говорить о напряжении и истощении адаптационных и приспособительных реакций плода.
Чтобы информация, полученная выше описанными методами, была более достоверной, их следует комбинировать с определение биофизического профиля плода (БФП). Для этого разработаны 5 составляющих:
- дыхательные движения плода
- большие движения туловища плода
- объем околоплодных вод
- нестрессовый тест (описан выше)
- мышечный тонус плода
Диагностику проводят также с помощью допплерометрии. Это исследование кровотока в сосудах матки, пуповины и плода. От характера нарушений зависит степень выраженности гипоксии, что позволяет планировать будущее течение беременности и способ родов. Эффективен такой диагностический метод как ЭКГ плода, а также биохимические и гормональные методы исследования крови матери. Играет роль содержание в крови продуктов окисления жиров, определенных ферментов, кислотно-щелочное равновесие крови бемеренной и крови в пуповине.
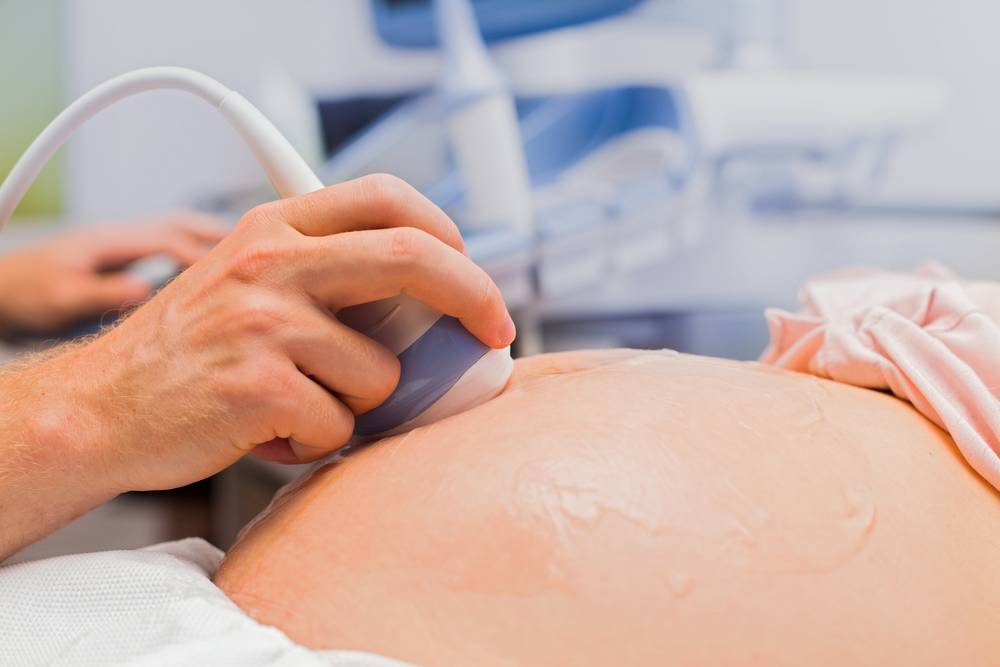
Если у врача возникает подозрение на патологию, делают КТГ. Процедура не вызывает болезненных ощущений. Она выполняется с использованием датчика, который фиксирует биения сердца плода. Специалист должен сделать расшифровку, чтобы понять, в каком состоянии находится будущий ребенок. КТГ – диагностический метод, который применяется не только во время беременности, но и как плановая процедура в процессе родов.
Важное значение придают заключению УЗИ
Также обращают внимание на плаценту. О гипоксии может говорить ее патология – большая или маленькая для данного срока толщина, раннее созревание и отслойка раньше срока
С такими симптомами женщина должна лежать в стационаре с целью профилактики.
Лечение Гипоксии плода:
Хроническая гипоксия
Лечение хронической гипоксии плода должно быть комплексным (из нескольких составляющих). Лечат основную болезнь матери, которая привела к нехватке кислорода у плода. Также нужно провести терапию для нормализации кровообращения плаценты. Беременная должна соблюдать постельный режим, поскольку он способствует улучшению кровообращения матки.
Врачи приписывают женщине лекарства для снижения сократительной способности матки:
- свечи с папаверином
- таблетки но-шпы
- гинипрал (длительные внутривенные вливания)
- бриканил
Следует включить в комплексную терапию метода для уменьшения вязкости крови. Это позволяет снизить склонность к формированию тромбов, а также способствует восстановлению обращения крови в небольших сосудах. Благодаря таким механизмам улучшается доставка кислорода плоду через плаценту матери. Эффективны такие препараты:
- курантил
- реополиглюкин
- аспирин в очень низкой дозировке
Для лечения хронической гипоксии плода важен прием липостабила или эссенциале-форте, которые улучшают проницаемость клеток для кислорода. Также врачи могут назначить средства для улучшения обмена веществ в клетках:
- аскорбиновая кислота
- витамин Е
- растворы глюкозы
- глутаминовая кислота
При неэффективности комплексного лечения или при выраженной хронической или острой гипоксии после достижения плодом жизнеспособности проводят экстренное родоразрешение. Почти всегда применяется метод кесаревого сечения.
Стоит отметить, что при соблюдении постельного режима лучше, чтобы мать соблюдала позу на левом боку, которая называется иногда «позой крокодила». Это нужно, чтобы исключить синдром нижней полой вены. Также для лечения применяется оксигенотерапия.
Врачи могут назначить внутривенное введение 10% раствора глюкозы в количестве 500 мл плюс 10ЕД инсулина плюс 100 мг кокарбоксилазы плюс 10 мл 5% аскорбиновой кислоты. Такие инфузии проводят на протяжении 5-8 суток.
Внутривенно вводят препараты для улучшения маточно-плацентарного кровообращения: сигетин (2 мл-1%), эуфиллин (10 мл-2,4%), курантил (2 мл-0,5%), АТФ (2 мл-1%). Препарат Реополиклюкин вводится по 200 мл капельно внутривенно. Эффективны токолитики, в частности при повышенной возбудимости матки и недоношенной беременности. Внутривенно капельно вводят 25% в 5% растворе глюкозы 10 мл или или алупент (0,5 мг) в 5% растворе глюкозы. Курс составляет от 2 до 6 суток, далее введение продолжается внутримышечно, или назначают таблетки.
Лечение острой гипоксии плода
Беременная должна занимать положение на левом боку, как уже было отмечено. Рекомендуются длительные ингаляции чистого увлажненного О2 через герметично укрепленную маску. Внутривенно вводят глюкозы плюс инсулин плюс раствор аскорбиновой кислоты плюс кокарбоксилазу. Внутривенно медленно вводят 2,4% раствора эуфиллина в количестве 10 мл плюс 2 мл 1% сигетина + АТФ (2 мл – 1%). Также могут назначить внутривенное ведение 10 мл 10% раствора глюконата Са или капельное введение гидрокарбоната Na 5% в количестве от 60 до 80 мл.
Если внезапно развилась брадикардия плода, роженице вводят 0,3% мл в/в или 0,7 мл п/к 0,1% раствора атропина сульфата. При доступности предлежащей части вводят подкожно плоду атропин сульфат (0,1 мл -0,1%). Если нет эффективно от выше перечисленных методов, необходимы срочные роды, иначе плод умрет нерожденным.
Причины гипоксии
Факторов, влияющих на развитие гипоксии, достаточно много:
- хронические болезни женщины и ослабленный иммунитет;
- аморальный образ жизни, злоупотребление алкоголем, никотином, лекарственными препаратами.
Это негативно влияет не только на общее состояние здоровья, но и на формирование плода, кровоток и прочие системы жизнеобеспечения.
Также среди причин:
- резус-конфликт;
- инфекционные болезни в период гестации;
- аномалии развития;
- неправильное расположение пуповины (обвитие, выпадение);
- длительный токсикоз, гестоз;
- многоплодная беременность;
- маловодие, многоводие;
- патологии плаценты;
- психологический фактор: сильные стрессы и неврозы;
- аномальное строение матки и репродуктивных органов;
- плохое питание;
- негативная экологическая обстановка;
- применение седативных средств, наркоза при родоразрешении.
Беременность желательно планировать. Это позволяет выявить возможные угрозы и риски. Один из важнейших моментов — постоянное наблюдение у гинеколога в период вынашивания.
Зачем нужно планирование рождения детей?
Помощь и постоянный контроль со стороны гинеколога в вопросах планирования беременности существенно повышает шансы пары на зачатие, вынашивание и рождение здорового ребенка, а также позволяет избежать многих проблем со здоровьем роженицы и плода. Высококвалифицированный врач не ограничивается мониторингом здоровья будущей матери, но может составить полноценную программу планирования ребенка.
Современное акушерство избрало своей стратегией помощь родителям в планировании ребенка по ряду причин. Ученые давно доказали, что большинство осложнений во время беременности легче предотвратить правильным планированием беременности и грамотной подготовкой (всесторонним обследованием, диагностикой текущих и возможных заболеваний и предрасположенностей, адекватным лечением, восполнением дефицита минералов или витаминов и т.д.). Это лучший путь, чем лечить последствия, некоторые из которых после рождения ребенка с трудом поддаются коррекции (а есть врожденные детские пороки, которые не лечатся вообще и могут привести к летальному исходу).
К примеру, если будущая мать в детстве не переболела таким распространенным инфекционным заболеванием, как краснуха, у нее отсутствует иммунитет к этой чрезвычайно опасной для плода болезни
Если она обратит на это внимание своего врача, то планирование беременности будет безопаснее начинать после прививки (в период вакцинации необходимо три месяца предохранения). В случае же случайного инфицирования беременной женщины краснухой ее ждет врачебная рекомендация прервать беременность под угрозой развития серьезных патологий у плода (50% вероятности)
Есть болезненные явления, которые не поддаются полному устранению, однако благодаря диагностике до начала подготовки при планировании беременности можно составить более-менее четкий прогноз возможных осложнений и подготовиться к ним.
Если в организме женщины есть воспалительные процессы (о которых она может и не догадываться без обследования врачей, особенно гинеколога), высок риск их активизации во время вынашивания плода. Соответственно, их нужно вылечить еще перед планированием беременности. Это дело не одной недели, поэтому гинекологи и акушеры рекомендуют женщинам составлять свой график планирования ребенка как минимум за три месяца до начала попыток зачатия. Но еще лучше – за полгода.
Самая важная причина планирования беременности – рождение здорового малыша, для дальнейшего гармоничного развития которого родители смогут применить перспективное планирование для детей раннего возраста.
Первая помощь
Ольга Аполлонова, «АиФ-Дальинформ»: Зинаида Анатольевна, какие задачи стоят перед специалистами – неонатологами? Что это за профессия?
Фото: АиФ/ Ольга Аполлонова
Зинаида Комарова: Многие будущие мамы и папы, даже бабушки и дедушки, зачастую не знают, кто такой неонатолог. В лучшем случае нас называют терапевтами, педиатрами и микро-педиатрами. На самом деле, неонатолог – это специалист, который первым встречает новорождённых в родильном зале. То есть малыши сразу после рождения попадают не в руки акушера. Акушеры-гинекологи только принимают детей, а после остаются с мамой следить за её состоянием. Новорождённых передают в наши руки. Именно неонатологи оказывают новорождённому помощь, если возникает такая потребность.
– При какой ситуации возникает потребность в помощи малышу?
– Для нас самое главное, чтобы ребёнок сделал первый вдох. Ведь при первом вдохе происходит переключение всего организма. У мамы в животе было всё по-другому – по-другому происходило сердцебиение, дыхание и питание.
И вот, при рождении, за считанные минуты новорождённый должен из этого образа жизни перестроиться на внеутробный. У него расправляются лёгкие, иначе начинает биться сердечко. Перестраиваются другие функции организма.
Досье
Зинаида Комарова – доцент кафедры педиатрии с курсом неонатологии факультета повышения квалификации врачей Дальневосточного государственного медицинского университета, консультант неонатологической службы Хабаровского перинатального центра, главный внештатный неонатолог министерства здравоохранения Хабаровского края, кандидат медицинских наук.
– Но была же раньше практика: если сразу после рождения малыш молчит – его переворачивают головой вниз, и шлёпают по попе. Этот метод сейчас не применяют?
– Этого ни в коем случае нельзя делать! Для нас очень важно, чтобы ребёнок сам настроился. В современной неонатологии в приоритете гуманные методы оказания помощи
Мы, зная физиологические законы, помогаем ребёнку появиться на свет здоровым, поддерживаем его контакт с мамой. Для этого детей сразу после родов прикладывают к груди, обеспечивая контакт «кожа к коже».
Введено также новое понятие: отсроченное пережатие пуповины. При любых родах – будь то кесарево сечение или обычные, пуповина сразу не пересекается, мы ждём окончания пульсации пуповины. Теперь в стандарты заведено время ожидания: от 60 до 120 секунд. Если пуповину перерезать раньше, есть вероятность анемии у младенца, то есть низкого гемоглобина.
Вовремя проведённая процедура помогает малышу улучшить дыхание, настроить работу желудочно-кишечного тракта и центральной нервной системы, независимо от того, доношенный ребёнок, или нет. Для недоношенных первая помощь особенно важна.
Лечение гипоксии плода
Тактика и длительность лечения зависит от срока гестации, состояния малыша и будущей мамы, от болезней будущей мамы, которые есть на момент беременности. Единых принципов лечения нет, потому что гипоксия при беременности становится последствием целого ряда причин.
В части случаев врач выбирает консервативную терапию. Нужно лечить хронические болезни беременной, корректировать анемию и приводить в норму артериальное давление. Больная должна следить за своим питанием, отдыхать достаточное время. Что касается физической нагрузки, врач может рекомендовать умеренные специфические нагрузки.
От вредных привычек нужно отказаться, если таковые еще имеются. При нарушениях системы свертывания врач назначает лекарство из группы антикоагулянтов. При родах нужно следить за тонусом матки, может понадобиться окситоцин. При провоцировании гипоксии слишком активными маточными сокращениями окситоцин вводить нельзя.
Очень редко применяется амниоинфузия, если присутствует маловодие и задержка развития ребенка. В амниотическую полость вводят специальную жидкость, которая уменьшит состояние кислородного голодания. Если есть гипертония как причина гипоксии, то рекомендуется магнезия внутривенно. При наличии такого фактора как инфекции матери врач назначает соответствующие лекарства, снимающие воспаление и убивающие микробы.
Последствия внутриутробной гипоксии плода
Хронический недостаток кислорода способствует задержке внутриутробного развития. Статистические исследования показали связь между гипоксией и синдромом внезапной смерти младенца. Эта патология не проявляется себя, не имеет симптомов. Но, из-за нарушения функции дыхательного центра, возможные фатальные расстройства — во сне ребёнок просто перестаёт дышать. В старшем возрасте возможно отставание в психическом развитии, дефицит внимания, синдром гиперактивного ребёнка.
Осложнения острой гипоксии плода проявляются тяжелее. Это основная причина перевода ребёнка после рождения в отделение интенсивной терапии и реанимации. Повреждения центральной нервной системы, которые заключаются в гибели нейронов (клеток мозга), могут приводить к ДЦП, эпилепсии, психическим дефектам. В тяжёлых случаях возможна инвалидность с детства. Такой ребёнок начинает ходить в 3-4 года, говорить ещё позже. К сожалению, это не редкость. Последствия гипоксии трудно поддаются лечению.
Признаки гипоксии. Шкала Апгар
Оценка состояния ребенка проводится сразу после рождения, на первой минуте и спустя 5 минут. С этой целью используют шкалу, разработанную Виржинией Апгар, учитывая и суммируя следующие показатели, каждый из которых оценивается от 0 до 2 баллов:
- окраска кожи;
- частота дыхания;
- рефлекторная активность;
- частота сердечных сокращений;
- тонус мышц.
По полученной сумме баллов определяется отсутствие или наличие гипоксии и ее степень:
- норма – количество баллов 8-10;
- легкая гипоксия – 6-7 баллов;
- среднетяжелая гипоксия – 4-5 баллов;
- тяжелая гипоксия – 0-3 балла.
Гипоксия легкой степени определяется практически у всех новорожденных на первой минуте жизни и исчезает в течение 5 минут самостоятельно.
Среднетяжелая гипоксия новорожденного требует определенного лечения, состояние ребенка приходит в норму через несколько дней. При тяжелой гипоксии или асфиксии проводятся немедленные реанимационные мероприятия, назначается комплексное лечение и наблюдение за ребенком в дальнейшем.
Клиника гипоксии новорожденного, как правило, ярковыражена и диагноз устанавливается сразу после появления ребенка на свет. К признакам данного состояния относятся тахикардия, с постепенной заменой на брадикардию (менее 100 ударов в минуту), нарушение ритма сокращений сердца, аускультация шумов в сердце, бледность кожи и синюшность носогубного треугольника и конечностей.
Отмечается нерегулярное дыхание или его отсутствие, двигательная активность снижена или отсутствует (ребенок вялый или не шевелится), присутствие в околоплодных водах мекония (зеленые воды). Увеличиваются показатели свертываемости крови, что ведет к тромбообразованию в сосудах и кровоизлиянию в ткани.
В дальнейшем, если гипоксия была пропущена на первых минутах жизни ребенка, присоединяются следующие признаки:
- постоянная сонливость;
- беспокойный сон, вздрагивания;
- мраморный оттенок кожи конечностей;
- ребенок быстро замерзает (при купании, переодевании);
- беспокойное, капризное поведение, беспричинный плач;
- дрожание мышц лица во время плача или в покое.
Гипоксическая энцефалопатия
Гипоксия новорожденного ведет к развитию гипоксической энцефалопатии (поражение головного мозга), которая подразделяется на степени тяжести:
легкая – сонливость или возбуждение новорожденного, исчезающие через 5-7 суток;
среднетяжелая – кроме сонливости и/или возбуждения наблюдается плач без причины, судороги, неприятие ношения на руках, быстрое замерзание;
тяжелая – сильная сонливость и заторможенность, развитие психомоторного возбуждения или коматозного состояния с непрекращающимися судорогами.
Что происходит в организме плода
Кислородная недостаточность приводит к нарушению обмена веществ и работы внутренних органов. Запускаются компенсаторные процессы: увеличивается частота сокращений сердца и давление в сосудах. Происходит перераспределение кровотока, из-за чего сердце, мозг, печень, кишечник, почки и селезенка страдают от снижения кровоснабжения. Развивается ишемия – недостаточность питания.
Сфинктер заднего прохода плода расслабляется из-за ишемии кишечника, и меконий (первый кал ребенка) выходит в околоплодные воды. Так по зеленоватому цвету вод можно предположить, что плод страдает от гипоксии.
Дефицит кислорода прогрессирует, а процессы компенсации угнетаются. В жизненно важных органах происходят нарушения, из-за которых нормальное функционирование органов становится невозможным. Если кислородная недостаточность продолжается, клетки и ткани отмирают. Такие изменения в структуре органов не обратимы.
Чем больше нарушений разовьется при гипоксии плода, тем последствия для ребенка в будущем тяжелее. Некоторые случаи летальны.

Уход за ребенком, перенесшим гипоксию
После стабилизации состояния малышу нужен полноценный уход и лечение уже в домашних условиях с постоянным наблюдением невролога. Могут быть показаны массажи и курсы лечебной гимнастики, чтобы нормализовать мышечный тонус, препараты, улучшающие питание мозга, сосудистые и другие средства.
Важен строгий режим дня и полноценное питание, в идеале — грудное кормление, а также такие рутинные мероприятия по уходу как ежедневные прогулки с пребыванием на воздухе не менее 2-3 часов в день, купания и закаливание. Осуществляя ежедневный гигиенический уход, при вечернем купании родители могут применить отвары седативных трав или морскую соль. Если малыш часто капризничает и плохо спит, могут применяться седативные капли или настои.
В среднем, при полноценном уходе со строгим контролем за состоянием со стороны родителей, последствия гипоксии у малышей устраняются за первые месяцы жизни. В дальнейшем здоровье детей может практически ничем не отличаться от сверстников.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Виды и факторы риска
Развитие гипоксии может быть медленным, в таком случае ее причисляют к хронической. Если же развитие дефицита кислорода быстрое, то диагностируют острую гипоксию.
Факторы риска:
- сердечные пороки будущей мамы
- болезни при беременности
- стойкое снижение АД (гипотония)
- гипертония
- инфекционные заражения
- анемия
- болезни почек у матери
- сахарный диабет беременной
- нарушение баланса гормонов
- осложнения вынашивания
- проблемы с щитовидкой
- неправильное расположение плаценты и ее отслойка
- вынашивания сразу 2 и более детей
- преэклампсия и эклампсия
Плацента сказывается на сердечно-сосудистой системе беременной. Происходит увеличение объема крови в 2 раза, происходит расширение периферических сосудов. Результатом становятся скачки АД. Если наблюдается стойкое повышение давления до 130/80мм рт. ст. и выше, то можно подозревать нарушения в работе плаценты.
Гипертония в части случаев прогрессирует в преэклампсию, но в части случаев повышение давления переносится роженицей нормально. Стоит учитывать, что при этом всегда выше риск дефицита кислорода для плода, потому он может умереть в животе матери.
Преэклампсия — состояние, которое может появиться после 20-й недели гестации при нарушении кровотока в плаценте. Страдают также:
- сосуды
- печень
- почки
Самые тяжелые последствия (эклампсия):
- судороги
- отек мозга
- кома
Для таких состояний типично отставание малыша в росте и нехватка кислорода. Раннее начало повышает риски страдания плода. Могут иметь место ранние роды.
Диагностика гипертонии беременной:
- мочевина, креатинин
- электролиты сыворотки
- альбумин
- трансаминазы
- сбор мочи за сутки
- общий анализ крови
- рентген грудной клетки
- электрокардиография
- ЭхоКГ
- исследование свертывающей системы крови
Чтобы избежать печальных последствий нехватки кислорода, нужно тщательно лечить состояние преэклампсии.
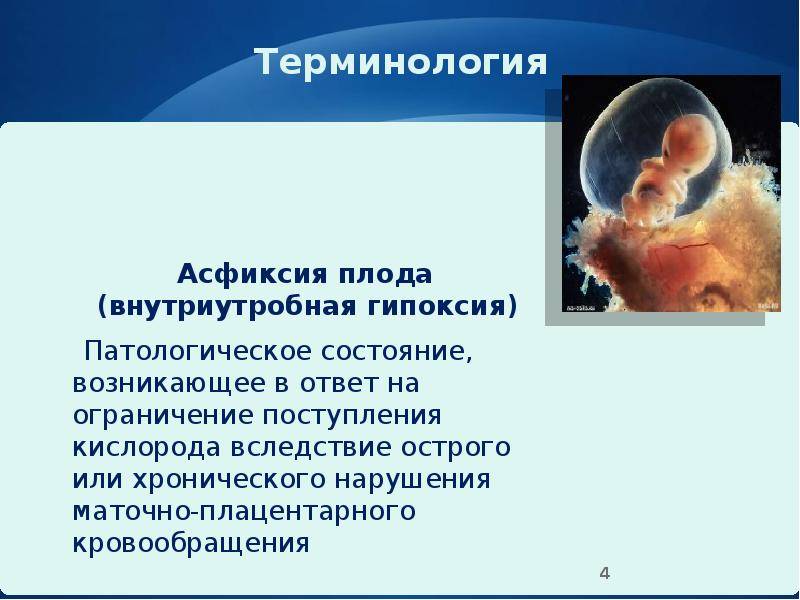
О гипоксии
Гипоксия плода или дистресс-синдром – это изменения в организме плода, возникающие из-за недостаточного поступления кислорода из крови матери. Она может быть:
- хронической (постоянный или длительный дефицит из-за болезни матери или при осложнениях беременности);
- подострой (возникает за 1-2 дня до родов, чаще при заболеваниях плода);
- острой (резкая нехватка кислорода в уже начавшихся родах).
По интенсивности гипоксия бывает легкой, средней степени и тяжелой. При легкой степени изменяются только показатели крови плода. При средней происходят обратимые нарушения всех видов обмена веществ. Тяжелая форма – изменения на клеточном уровне, практически не обратимы.
Наиболее выраженные последствия оставляет после себя тяжелая острая гипоксия, которая сопровождает большинство осложнений родов. Это может быть разрыв матки, преждевременная отслойка плаценты или разрыв/пережатие пуповины, обвитие пуповиной ребенка, длительный безводный период, слабость родовой деятельности, стремительные или затяжные роды.
При нормальном развитии беременности плод наделен целым комплексом особенностей, которые уберегают его от гипоксии: учащенное сердцебиение, большой минутный объем крови, выбрасываемой сердцем, увеличенная кислородоемкость крови, анатомические особенности, смешанная кровь в организме. Поэтому дефицит кислорода у плода развивается только в случае серьезных нарушений в цепочке «мать – плацента – плод».
Анемия как причина гипоксии при беременности
Статистика гласит, что больше 40 процентов беременных имеют анемию, более или менее тяжелую. Симптомы могут не проявляться, пока не будет 3-х месяцев гестации. Еще до зачатия ребенка может проявляться симптоматика анемии, которой женщина просто не придаст значения.
Осложнения анемии при беременности:
- фетоплацентарная недостаточность
- преждевременная отслойка плаценты
Проявления анемии у беременной женщины:
- бледность кожи
- сонливость
- слабость
- ломкость ногтей и волос
- периодические обмороки
- головокружения
- зябкость нижних конечностей
Если женщина здорова, и беременность проходит нормально, к 17-й неделе гестации происходят специяические изменения формы сосудов. Такие изменения будут развиваться позже, если есть явления анемии. Появляется гипоксия плода, тормозится его развитие. В случаях, когда диагностируется низкий гемоглобин плюс патологии почек в хронической форме, наблюдается более тяжелая гипоксия.
Чтобы не возникло кислородное голодание будущего малыша, нужно проводить терапию анемии до зачатия или в самые первые месяцы беременности. У небеременных девушек и женщин гемоглобин находится в пределах 120-158 г/л. В первом триместре показатель составляет 110-139 г/л. На 4, 5 и 6 месяце гемоглобин 105-148 г/л. А в последние три месяца гестации показатель нормы: 100-150 г/л.
Лечат анемию приемом препаратов железа (вместе с которым назначается аскорбиновая кислота), пока женщина вынашивает малыша и кормит его естественным способом. Препараты для лечения анемии беременных:
- Ферретаб
- Сорбифер Дурулес
- Актиферрин и пр.
Лечебная тактика гипоксии
При возникновении гипоксии плода в потужном периоде или во время схваток (урежение сердцебиения) принимают решение о скорейшем завершении родов: проведение кесарева сечения или наложение акушерских щипцов (в случае родостимуляции окситоцином введение препарата прекращают). После рождения ребенка приступают к немедленному оказанию медицинской помощи:
- освобождение дыхательных путей от слизи, мекония и вод (отсасывание специальным аспиратором);
- подача смеси кислорода с воздухом или чистого увлажненного кислорода через маску, носовой катетер или аппарата искусственной вентиляции легких (в случае тяжелой гипоксии новорожденного помещают в кувез, интубируют и начинают ИВЛ);
- обогрев ребенка лучистым теплом (на специальном пеленальном столике), а при тяжелой гипоксии помещение малыша в инкубатор;
- введение препаратов, стимулирующих кровообращение и повышающих кровяное давление (камфара, дофамин) и средств, возбуждающих дыхательный центр (этимизол);
- внутривенные инфузии физ. раствора, гидрокарбоната натрия (нейтрализация углекислоты в крови), глюкозы для восстановления сниженного объема сосудистого русла;
- переливание препаратов крови при необходимости (гемолитическая болезнь новорожденного);
- назначение антибиотиков для профилактики легочных инфекций в случае тяжелой гипоксии или внутриутробном инфицировании плода, а также при респираторном дистресс-синдроме при преждевременных родах;
- назначение противосудорожных препаратов (фенобарбитал, феназепам);
- для снижения внутричерепного давления показано введение диакарба, верошпирона (мочегонные с эффектом понижения продукции ликвора).
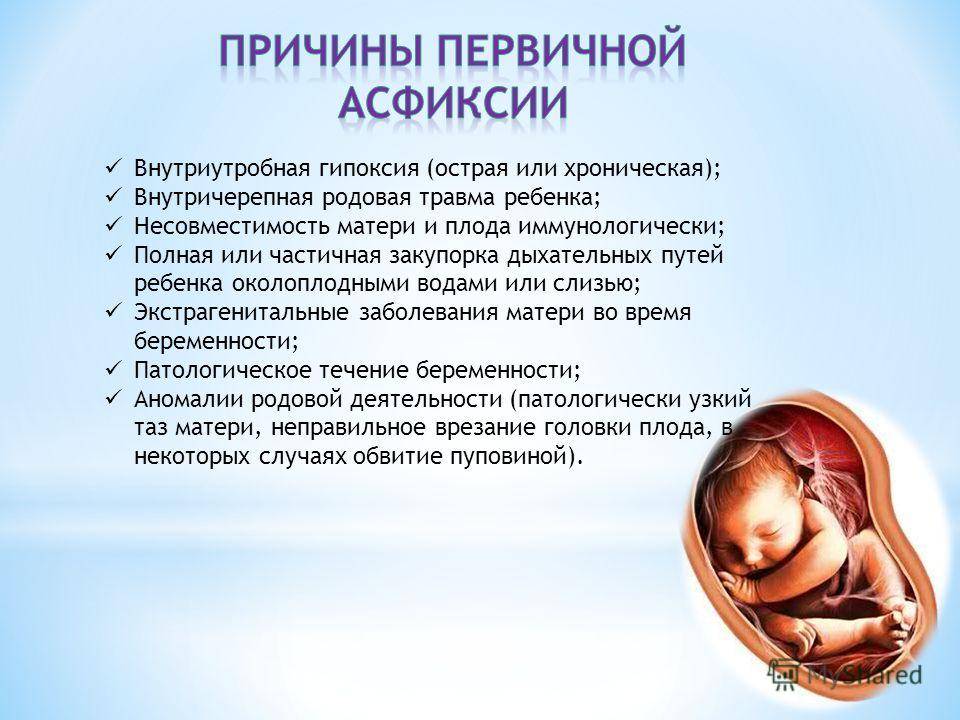
Причины внутриутробной гипоксия плода
Причины гипоксии плода, связанные с организмом матери
На первом месте среди причин внутриутробной гипоксии, связанных с организмом матери, некоторые исследователи называют курение. Этот фактор имеет большое значение в силу возможности контроля над ним. Отказ от курения во время беременности — первое, что необходимо сделать каждой будущей матери с никотиновой зависимостью. Это касается как активного, так и пассивного вдыхания табачного дыма.
Угарный газ, поступающий с дымом, прочно связывается с молекулами гемоглобина — белка, переносящего кислород в крови. Со стороны это можно представить попыткой залезть в битком набитый автобус в час пик. Если в норме каждый пассажир — это одна молекула кислорода, то в крови курящей женщины, образно говоря, места заняты угарным газом. До конечной остановки доедут все, но не те, кто нужен. Только часть необходимого кислорода достигнет плода.
Дети курящих матерей часто рождаются с аномалиями развития. Они отстают в развитии, позже начинают говорить и ходить, страдают от последствий гипоксии и токсического воздействия табачного дыма.
Заболевания матери также влияют на снабжение ребёнка кислородом. Сердечнососудистые патологии, болезни лёгких, анемия могут вызывать острую и хроническую гипоксию. Например, воспаление лёгких во время беременности резко снижает площадь эффективного газообмена. Поглощая меньше кислорода из воздуха, материнский организм не способен доставить необходимое его количество в организм плода.
Анемия — недостаток гемоглобина и эритроцитов, переносящих кислород, также частая причина внутриутробной гипоксии. Впрочем, роль заболеваний крови в развитии гипоксии очень велика.
Беременность на фоне хронических заболеваний — это всегда возможность возникновения целого ряда осложнения, в том числе и гипоксии плода.
Причины гипоксии плода, связанные с плацентой и пуповиной
В норме плацента — временный орган, обеспечивающий обмен веществ между организмом матери и ребёнка. Кровь, поступающая по маточным артериям в плаценту, циркулирует по тонким сосудам, отдавая ребёнка кислород и питательные вещества и забирая углекислый газ, продукты обмена веществ. Этот механизм может нарушаться. Основные причины — нарушения развития плаценты, гинекологические заболевания, внутриутробные инфекции, спазм сосудов плаценты, повышенная вязкость и свёртываемость крови. Снижение площади функционирующей плаценты также происходит при преждевременной её отслойке.
Фето-плацентарная недостаточность — нарушение нормальной функции системы мать-плацента-плод, также приводит к внутриутробной гипоксии. Причиной может быть что угодно — от анемии и инфекций до тяжёлых осложнений беременности.
От плаценты кровь поступает в организм ребёнка по пуповине. Последняя содержит артерии и вены. Механические препятствия (перекруты, перегибы, сдавливание, обвитие) снижают проходимость крови по пуповине и могут приводить к гипоксии плода.
Тяжелейшая причина гипоксии плода — серьёзнейшее осложнение беременности, называемое гестозом. В основе гестоза — резкое повышение артериального давления из-за спазма сосудов. Страдает не только кровоснабжение плода, но и жизненно важных органов материнского организма. В развитых странах эта патология — основная причина материнской и детской смертности.
Причины внутриутробной гипоксии, связанные с организмом плода
Аномалии развития сердечнососудистой системы плода приводят к нарушению кровообращения. Врождённые пороки сердца и сосудов могут становиться причиной внутриутробной гипоксии. Выраженность гипоксии зависит от типа аномалии развития. Однако непосредственной причиной нарушения строения организма может служить то же курение или употребление алкоголя.
Online-консультации врачей
| Консультация эндоскописта |
| Консультация онколога-маммолога |
| Консультация педиатра |
| Консультация гастроэнтеролога детского |
| Консультация специалиста по лечению за рубежом |
| Консультация пульмонолога |
| Консультация иммунолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация эндокринолога |
| Консультация детского невролога |
| Консультация психоневролога |
| Консультация сосудистого хирурга |
| Консультация кардиолога |
| Консультация ортопеда-травматолога |
| Консультация психолога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Инфекционные заболевания и гипоксия
При инфекциях зачастую ухудшается кровоток в матке и плаценте. Часть инфекционных болезней могут проникать через плаценту, потому появляется воспалительный процесс оболочек плода. Это грозит как фетоплацентарной недостаточностью, так и острой гипоксией (часто в таких случаях ребенок умирает в утробе матери).
Настораживающие симптомы:
- тошнота и рвота
- спутанное сознания
- любые выделения из половых путей
- зуд кожи
- сыпь любого цвета и типа
- затруднение дыхания и кашель
- повышение температуры, которое держится 3 суток
Врач может применить для лечения:
- антибактериальные препараты
- противогрибковые лекарства
- противовирусные лекарства
- растворы от интоксикации внутривенно
- в части случаев экстренные роды
Лечение при гипоксии плода
Лечение эффективно, когда патология обнаружена на ранних сроках и поддаётся корректировке. В первую очередь врач должен найти причину, спровоцировавшую развитие гипоксии и подбирает метод для купирования.
Терапия может проходить как дома, так и условиях стационара, в зависимости от формы и характера болезни. При диагнозе гипоксия дополнительно прописывают кислородный курс, что в насытить организм и закрывать дефицит.
Процедура заключается в том, что роженица вдыхает кислородную смесь пару раз в день. Полезно ещё пить кислородные коктейли за час, полтора до приёма пищи.
В некоторых случаях не обойтись без медикаментов, чаще всего назначают:
- Для расширения сосудов (Эуфиллин).
- Для стабилизации тонуса матки (Магне В6).
- Для улучшения кровеносной системы (Пентоксифиллин).
- Профилактика образования тромбов (Курантил).
- Препараты антигипоксанты.
Все лекарственные средства можно употреблять только по назначению врача и соблюдая точную дозировку.