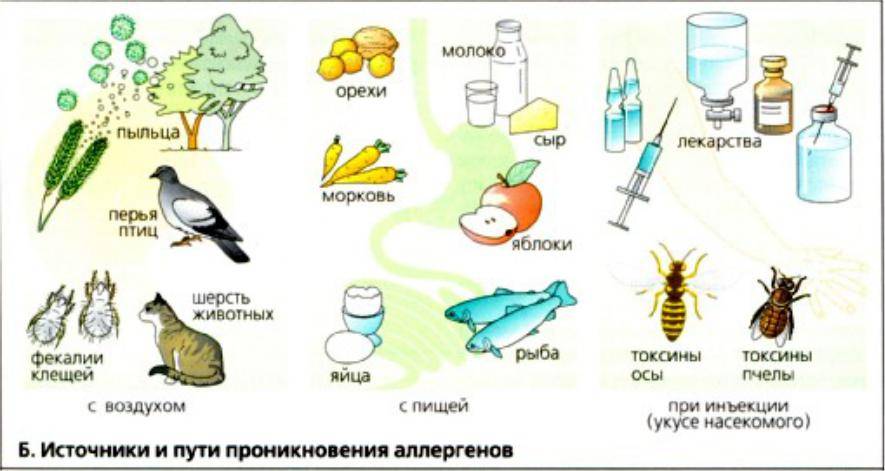
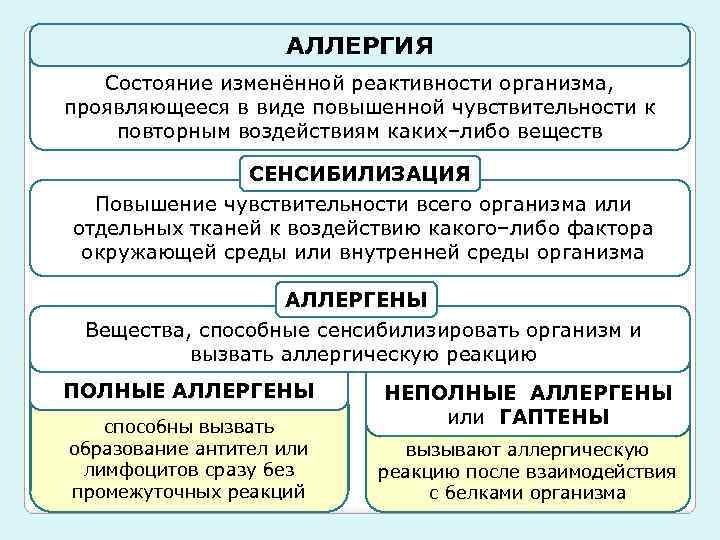
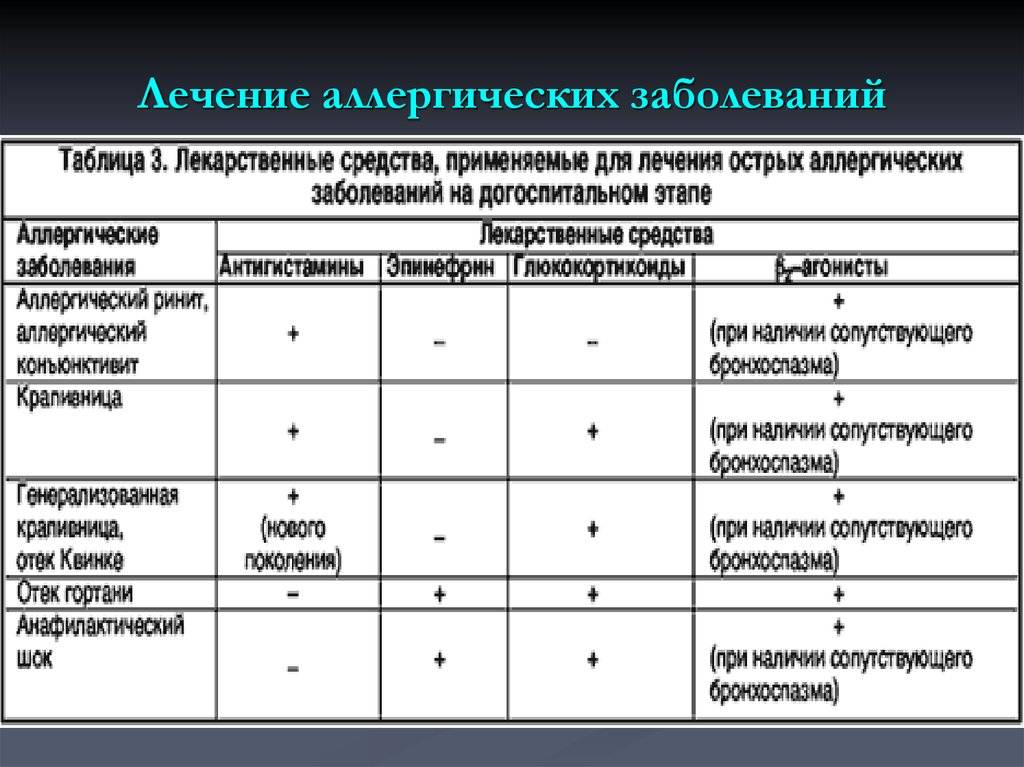
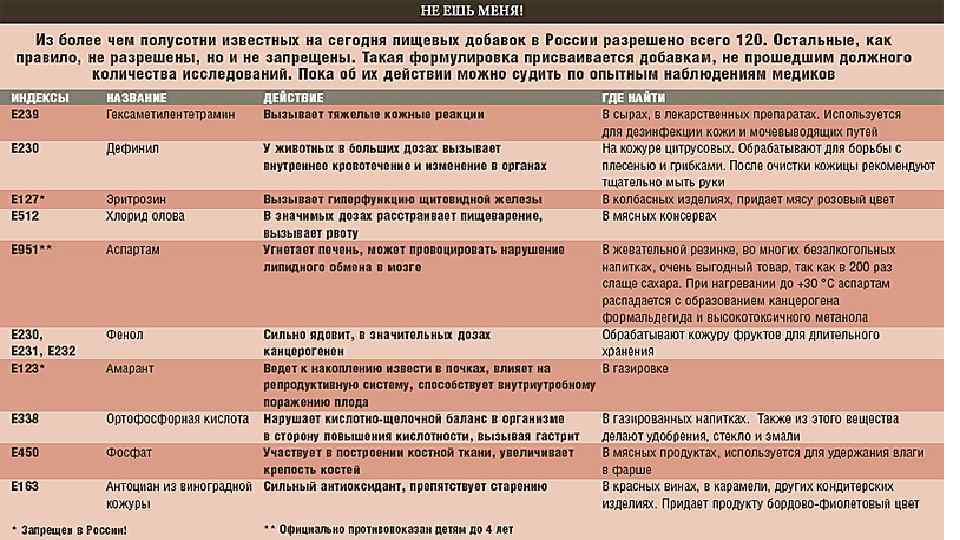
Аллергический эозинофильный эзофагит
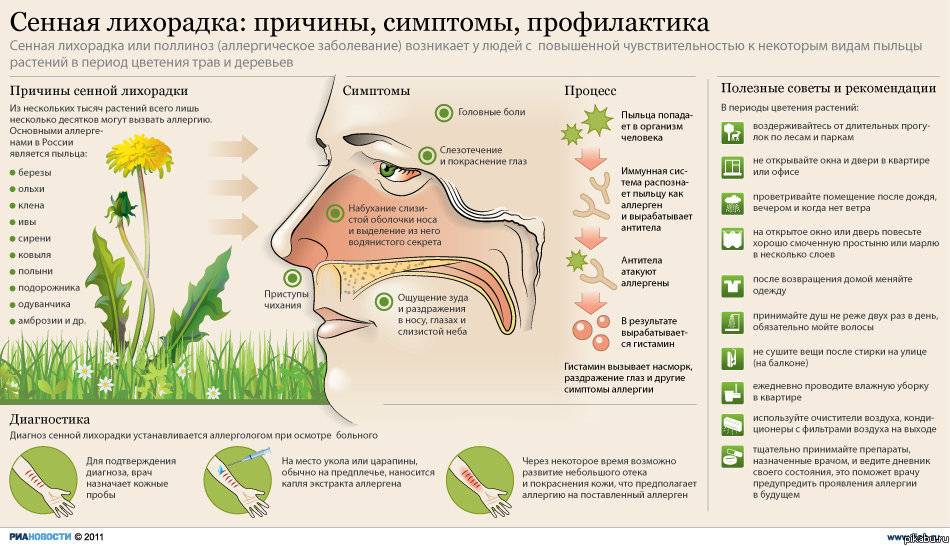
Аллергический эозинофильный эзофагит – хроническое эозинофильное воспаление пищевода, которое встречается как у детей, так и у взрослых. Для патогенеза важны и пищевые, и вдыхаемые аллергены. Заболевание чаще всего диагностируется у 3-летних детей.
Аллергический эозинофильный эзофагит
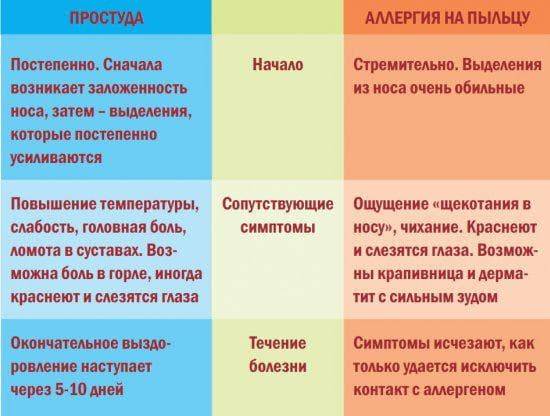
Симптомы аллергического эозинофильного эзофагита аналогичны ГЭРБ: тошнота, рвота, рвота, боль в верхней части живота (груди), анорексия. Младенцы и маленькие дети беспокойны, плохо спят и худеют. Также могут возникать респираторные симптомы, такие как кашель и боль в груди. При длительном заболевании слизистая оболочка пищевода со временем сужается, что приводит к появлению у детей старшего возраста такого симптома, как нарушение (иногда болезненное) глотание твердой пищи.
Из-за неправильного диагноза дети нередко получают неэффективные антациды. Эндоскопически и гистологически характерный признак патологии – эозинофильное воспаление (≥15 эозинофилов в поле зрения при большом увеличении). 30-50% таких детей выявляются при бронхиальной астме, атопическом дерматите, аллергическом рините. У них часто бывает аллергия только на один пищевой аллерген.
Около половины пациентов имеют в крови эозинофилию. Уровень общего IgE в сыворотке нормальный или слегка повышенный. Недавние исследования показали, что могут помочь выявить пищевые аллергены комбинированные кожные инъекционные пробы и пластырь. Часто пациенты имеют в анамнезе ПА, положительный ODM и пищевой специфический IgE.
Аллергия на творог «Агуша» и «Тема»
Не редко у малышей возникает аллергия на творог определенного производителя. Так, например, часто родители обращаются к профессионалам с вопросами: «Что делать, если у ребенка возникла аллергия на творог «Агуша» или «Тема»?
Во-первых, врачи рекомендуют вводить в рацион деток молочные и кисломолочные продукты, содержащие коровий белок, после года жизни.
Во-вторых, если у вашего малыша появилась аллергия на творог «Агуша», «Тема», либо любой другой, приготовленный вашими собственными руками при соблюдении всех пропорций, технологий и инструкций, вам просто необходимо сменить производителя заквасок для домашнего творога, либо проконсультироваться у педиатра.
Большинство молочных продуктов, представленных на прилавках магазинов либо аптек может не подойти вашему малышу, поскольку имеют не совсем натуральный состав. Поэтому деткам рекомендуется давать только натуральные, приготовленные собственными руками молочные продукты.
Аллергические реакции
Аллергические высыпания на стопах у ребенка вызывают различные факторы. В зависимости от типа раздражителя и способа контакта с ним они проявляются только на отдельных участках или по всему телу.
Отчего бывает аллергия на ногах?
- Лекарства. Реакцию гиперчувствительности вызывают как действующие, так и вспомогательные вещества в составе препарата. Чаще всего ее провоцируют антибиотики, сладкие сиропы, растворы, леденцы. В течение 2 – 3 часов после приема средства на теле и стопах ребенка появляется красная сыпь, припухлости, зуд;
- Ядовитые растения (ядовитый дуб, плющ, сумах). При контакте с ними на стопах у ребенка образуются волдыри, сыпь в виде пятен или прыщей, отек. В этом случае нужно тщательно промыть кожу водой с мылом, постирать одежду. Чтобы предупредить контакт с ядовитыми растениями в будущем, научите детей, как они выглядят. При прогулках избегайте мест, где они растут;
- Укусы насекомых (пчел, ос, комаров, клещей, блох). Кроме зуда, красных высыпаний на стопах и ногах у ребенка при укусах насекомых возможны тяжелые реакции – анафилактический шок и отек Квинке. Эти состояния опасны для жизни, требуют скорой помощи. Чтобы предупредить укусы, держитесь подальше от мест, где собираются насекомые. Следите, чтобы ребенок не бегал по траве босиком или в сандалиях с голыми ногами. Летом перед выходом на улицу наносите на открытые участки кожи малыша защитные кремы или аэрозоли;
- Физические факторы. Аллергию могут вызвать холод, тепло, солнечные лучи, давление, сжатие. В этом случае при замерзании или перегреве на ладонях или стопах у ребенка появляется сыпь по типу крапивницы, бледнеющая при надавливании. Если вы заметили такую реакцию, примите меры, чтобы не допустить ее в будущем;
- Косметические средства для ухода за кожей. Если крем или мыло содержит синтетические ароматизаторы, красители, то всегда есть риск аллергии. Выбирайте продукты с натуральным составом без отдушек. Проверяйте действие на кожу нового средства сначала на небольшом участке.
Склонность к аллергическим реакциям может спровоцировать экзему. Это хроническое заболевание с наследственной предрасположенностью. Очень часто возникает именно в детском возрасте. Различают несколько видов экземы. Один из них – дисгидротическая. Проявляется на ладонях, подошвах, боковых частях ступней, пальцах ног. Элементы сыпи выглядят как скопления заполненных жидкостью пузырьков размером до 5 мм, сопровождаются зудом. После вскрытия пузырьков образуются эрозии, корочки.
Если выявлена аллергия, нужно быть осторожным с раздражителями, по возможности исключить контакт с ними. В качестве первой помощи дайте ребенку подходящее по возрасту антигистаминное средство. Затем обязательно обратитесь к врачу узнать, что делать дальше.
Как лечить сыпь у ребенка при ОРЗ?
Сыпь у ребенка при ОРЗ или ОРВИ обычно проходит сама и не требует лечения. Если реакция сильная, врач назначит антигистаминные препараты. Без консультации со специалистом такие лекарства ребенку давать нельзя!
Мазать сыпь при простуде ничем не нужно. Любые спиртовые растворы и мази будут только дополнительной нагрузкой для иммунной системы, могут усилить проявления аллергии. Маме нужно следить, чтобы ребенок не задевал и не расчесывал пораженные участки. Если это случилось, кожу необходимо обработать легким антисептиком для профилактики воспаления.
Даже небольшая сыпь — повод для визита к врачу. Лучше перестраховаться, чем потом бороться с осложнениями опасной болезни. Берегите своих детей и будьте здоровы!
Полезные статьи:
Особенности диагностики пищевой аллергии
Аллергия на пищевые компоненты может быть:
- IgE-зависимой – быстрый тип, тип I;
- независимой от IgE – медленный тип, что обычно означает реакции, индуцированные Т-лимфоцитами типа IV;
- смешанной.
Некоторые острые аллергические реакции на пищу могут привести к летальному исходу.
Диагностика пищевых аллергий сложна. Диагностировать аллергию на продукты помогает анамнез, лабораторные исследования, кожные аллергические пробы, элиминационная диета, исключающая аллерген, ПОМ (положительный провокационный пероральный тест). Образцы кожи и лабораторные анализы обычно только усиливают подозрение на аллергию.
Диагноз окончательно подтверждается или опровергается ПОМ. Для диагностики IgE-зависимой аллергии в сыворотке крови часто обнаруживают специфические антитела IgE к пищевым аллергенам. Количественные иммунные методы позволяют определять аллерген-специфические уровни IgE в сыворотке крови (МЕ/л) и класс (классы от I до VI).
Хотя диагноз пищевой аллергии окончательно подтверждается стандартизированным положительным провокационным пероральным тестом, ученые работают над установлением определенных диагностических пределов для конкретных антител IgE, чтобы избежать провокационных образцов. Это требует всесторонних исследований для установления диагностических пороговых значений для многих пищевых аллергенов.
Расширенный анализ крови на аллергию
При углубленном анализе крови на аллергию, включающем учет IgE- независимых реакций, в лаборатории дополнительно используют методы выявления IgE и IgG антител, находящихся в связанном с лейкоцитами состоянии, а также исследуют активацию клеток (лимфоцитов и др.) in vitro. При выполнении соответствующих тестов: теста дегрануляции базофилов (ТДБ), реакции повреждения гранулоцитов (РПГ), показателя повреждения нейтрофилов (ППН), реакции выброса миелоперокидазы (РВМ), реакции бласттрансформации лимфоцитов (РБТЛ), повышения экспрессии рецепторов активации на аллерген – необходимо учитывать ряд факторов, влияющих на результат теста (вследствие чего он может быть как ложноотрицательным, так и ложноположительным). К ним относятся:
- наличие эозинофилии, лейкопении или лейкоцитоза у пациента;
- системная аллергическая реакция при наличии контакта с аллергеном до или во время сдачи анализа;
- медикаментозная терапия мембран-стабилизирующими, антигистаминными и глюкокортикостероидными препаратами;
- развитие аллергии по местному механизму, когда сенсибилизированные клетки могут не находится в кровотоке;
- реакция сенсибилизированных лимфоцитов на аллерген зависит от вида аллергена, поэтому спектр цитокинов и экспрессируемых молекул активации может быть отличным от выбранного для диагностики.
Диагностика аллергии с помощью кожных и провокационных тестов проводится в специализированных аллергологических кабинетах (не в лабораториях) под контролем врача-аллерголога и требует согласия пациента. Врач проводит выбор тестируемых аллергенов, оценивает наличие противопоказаний и выполняет учет результатов. Как и в случае лабораторных анализов, при кожных пробах решающее значение имеют качество реагентов и методика выполнения. Наиболее стандартизованным методом считается прик-тест (проба уколом). Однако результаты кожных тестов также не всегда совпадают с данными анамнеза и клинической картиной. Ложноотрицательные кожные пробы на аллергены наблюдаются у 15-25% взрослых и до 30% детей, больных бронхиальной астмой. При постановке кожных проб с аллергеном домашней пыли у больных ревматоидным артритом (не аллергиков), они были положительными у 20% больных. Причины этого, кроме неправильной техники постановки проб, могут быть следующие:
- физиологические особенности кожных покровов и слизистых;
- период после аллергической реакции или острый период во время проведения пробы;
- медикаментозная терапия препаратами тормозящими аллергические реакции: антигистаминными, мембрано-стабилизирующими, антидепресантами,
кортикостероидами и др.; - прием лекарств, пищевых продуктов, которые являются либераторами (стимуляторами) гистамина, серотонина и других медиаторов аллергии;
- заболевания кожи различной этиологии и высокий кожный дермографизм;
- псевдоаллергические реакции.
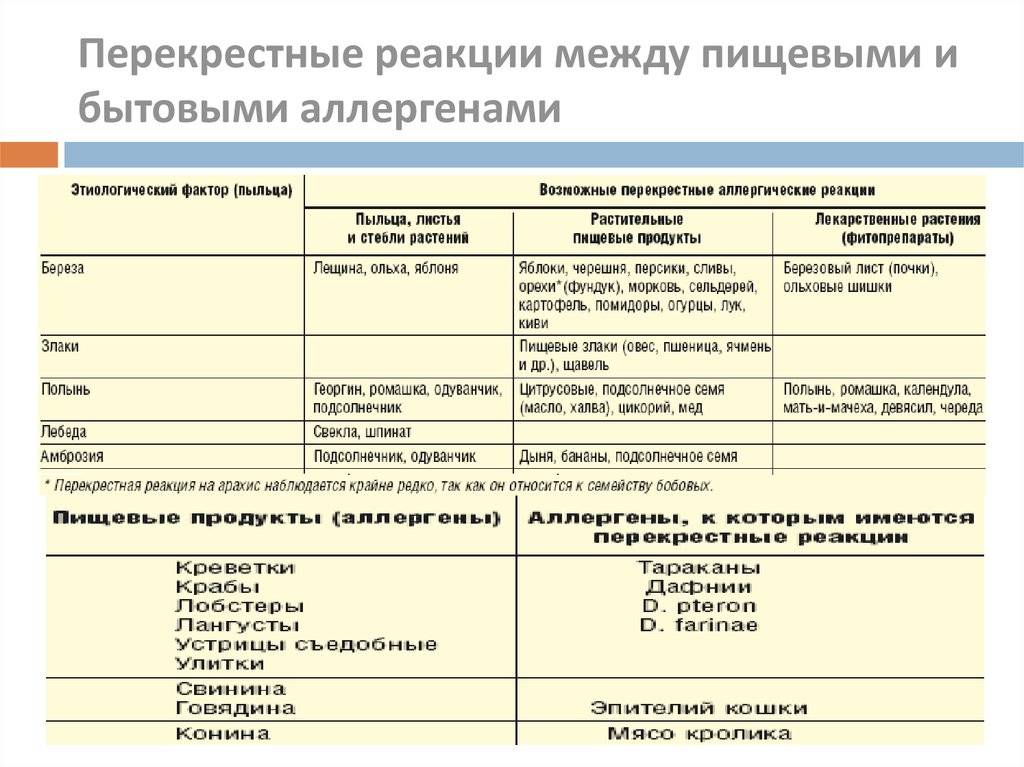
Важной причиной, из-за которой иногда наблюдается расхождение данных аллергологического анамнеза, клинической симптоматики и анализов на аллергию,
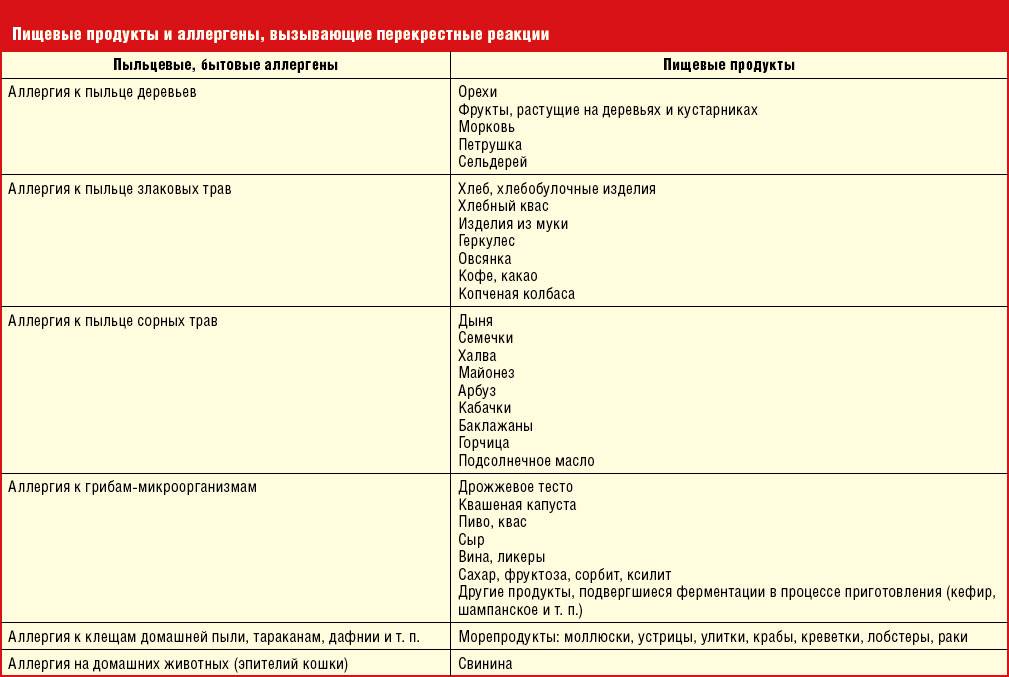
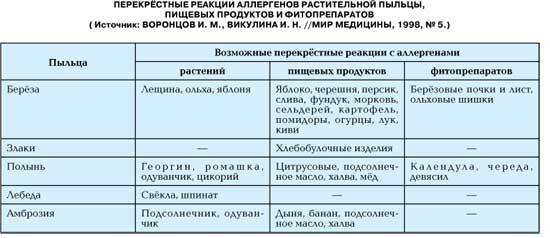
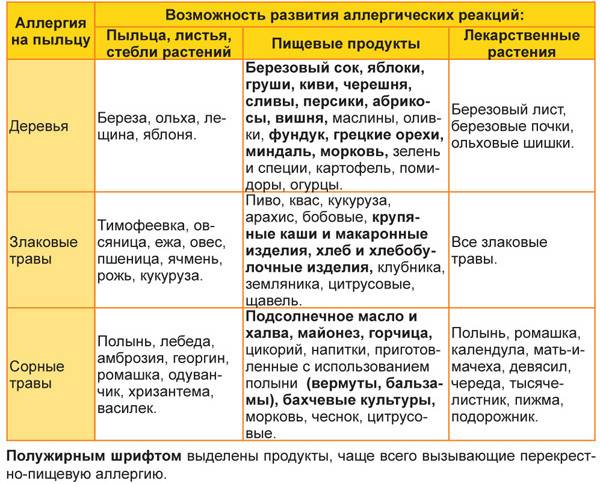
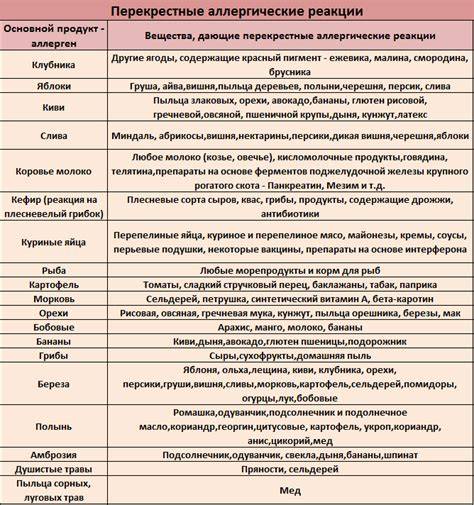
является возможность перекрестных реакций на аллергены. Причем многие из них относятся к перекрестным реакциям между аллергенами неродственного вида
Это происходит из-за наличия в молекулах разных аллергенов гомологичных (сходных) структур (эпитопов), что приводит к ложноположительным реакциям (анализам) на аллерген, с которым у пациента не было контакта ранее и/или к которому у него нет состояния аллергии. Например, один из аллергенов березы, профилин, обнаружен также в пыльце ольхи, орешника, дуба, подсолнуха, в сельдерее, яблоке, персике, дыне, груше, черешне, сое, арахисе, латексе и др.; а один из аллергенов клещей домашней пыли – тропомиозин, имеется в креветках, таракане, кальмаре и др.
Вышеперечисленные факты указывают на ряд важных проблем при назначении и выполнении анализов на аллергены. Это обуславливает повышенные требования к лабораториям, проводящим подобные анализы, а также непременное участие врача аллерголога в назначении и интерпретации анализа.
Каковы возможные последствия скарлатины?
Все осложнения при скарлатине объясняются особенностью бактерии, которая ее вызывает. Бета-гемолитический стрептококк оказывает тройное воздействие на организм:
- токсическое – отравляет бактериальными ядами. Токсин Дика поражает сердце, сосуды, нервную систему, кору надпочечников, нарушается белковый и водно-минеральный обмен
- аллергическое – белки, которые образуются в результате распада бактерии вызывают аллергическую реакцию. Этот фактор считается наиболее опасным
- септическое – распространяется по телу с током крови и вызывает гнойные очаги воспаления в разных органах.
По данным статистики осложнения возникают у 5% заболевших. Из этого числа почти 10% – это поражения сердца (эндокардит, миокардит). На втором месте, 6% – пиелонефрит (воспаление почек). На третьем месте – гайморит (воспаление пазух носа). Осложнения после скарлатины разделяют на ранние и поздние.
Ранние осложнения скарлатины появляются через 3-4 дня после начала болезни.
Последствия, связанные с распространением инфекционного процесса и распространением бета-гемолитического стрептококка.Могут возникнуть:
- некротическая ангина – разрушения вызванные стрептококком могут привести к отмиранию участков слизистой на миндалинах
- параамигдалический абсцесс – скопление гноя под слизистой оболочкой носоглотки вокруг миндалин
- лимфаденит – воспаление лимфатических узлов в результате скопления в них бактерий и продуктов их распада
- отит – воспаление среднего уха
- фарингит – воспаление стенок глотки
- синуситы – воспаление околоносовых пазух
- гнойные очаги (абсцессы) в печени и почках
- сепсис – заражение крови
Токсические. Токсин стрептококка вызывает нарушения в тканях сердца «токсическое сердце». Его стенки отекают, размягчаются, и сердце увеличивается в размерах. Пульс замедляется, давление падает. Возникает одышка и боль в груди. Эти явления кратковременные и проходят после того, как в организме накопится достаточное количество антител, связывающих токсин.Аллергические. Аллергическая реакция организма на бактерию и ее токсины вызывают временное поражение почек. Его тяжесть зависит от индивидуальной реакции организма и от того, встречался ли он раньше с этой бактерией. Проявлением аллергии являются повреждение сосудов. Они становятся ломкими, возникают внутренние кровотечения. Из них особенно опасно кровоизлияние в мозг.
Поздние осложнения скарлатины
Поздние последствия наиболее опасны и связаны с сенсибилизацией организма – аллергией. В результате этого клетки иммунной системы атакуют собственные ткани и органы. Наиболее серьезные аллергические осложнения:
- Поражение клапанов сердца – клапаны, которые обеспечивают ток крови в нужном направлении, утолщаются. Одновременно ткань становится хрупкой и разрывается. Нарушается циркуляция крови в сердце, развивается сердечная недостаточность. Проявляется одышкой и ноющей болью в груди.
- Синовит– серозное воспаление суставов – результат аллергизации, возникает на второй неделе заболевания. Поражаются мелкие суставы пальцев и стоп. Проявляется припухлостью и болезненностью. Проходит самостоятельно без лечения.
- Ревматизм – поражение крупных суставов, возникает на 3-5 неделе. Кроме боли в конечностях могут появиться и осложнения со стороны сердца. Ревматизм cчитается самым распространенным и неприятным осложнением скарлатины.
- Гломерулонефрит – поражение почек. После выздоровления температура поднимается до 39°. Появляются отеки и боли в пояснице. Моча становится мутной, ее количество уменьшается. В большинстве случаев стрептококковый гломерулонефрит поддается лечению и проходит без следа. Но если вовремя не принять меры, то может развиться почечная недостаточность.
- Хорея Сиденгама – поражение головного мозга, которое возникает через 2-3 недели после выздоровления. Первые проявления: смех и плач без причины, беспокойный сон, рассеянность и забывчивость. Позже появляются неконтролируемые движения в конечностях. Они быстрые и беспорядочные. Нарушается координация, походка, речь. В некоторых случаях мозгу удается компенсировать нарушенную функцию, в других несогласованность движений остается на всю жизнь.
Поздние осложнения после скарлатины чаще всего возникают, если инфекционное заболевание лечили самостоятельно без антибиотиков или диагноз был поставлен неправильно. Профилактика осложнений – правильное и своевременное лечение скарлатины. При первых признаках болезни необходимо обратиться к врачу. Прием антибиотиков, противоаллергических средств и прием большого количества жидкости, это надежная защита от возникновения осложнений.
Клинические исследования
Эффективность, безопасность и переносимость продукции «Ла-Кри» клинически доказана. Средства рекомендованы союзом педиатров России. В ходе клинических исследований специалистам удалось зафиксировать впечатляющие результаты.
Крем «Ла-Кри» для сухой кожи:
- устраняет сухость и шелушение;
- сохраняет собственную влагу кожи;
- защищает кожу от ветра и холода.
- Шнайдерман Пол, Гроссман Марк, Дифференциальная диагностика в дерматологии. Атлас, Бином, 2017.
- Рекен Мартин, Шаллер Мартин, Заттлер Эльке, Бургдорф Вальтер, Атлас по дерматологии, МЕДпресс-информ, 2018.
- Ягодка Валентина Степановна, Лекарственные растения в дерматологии и косметологии, изд-во Наукова думка, 1991.
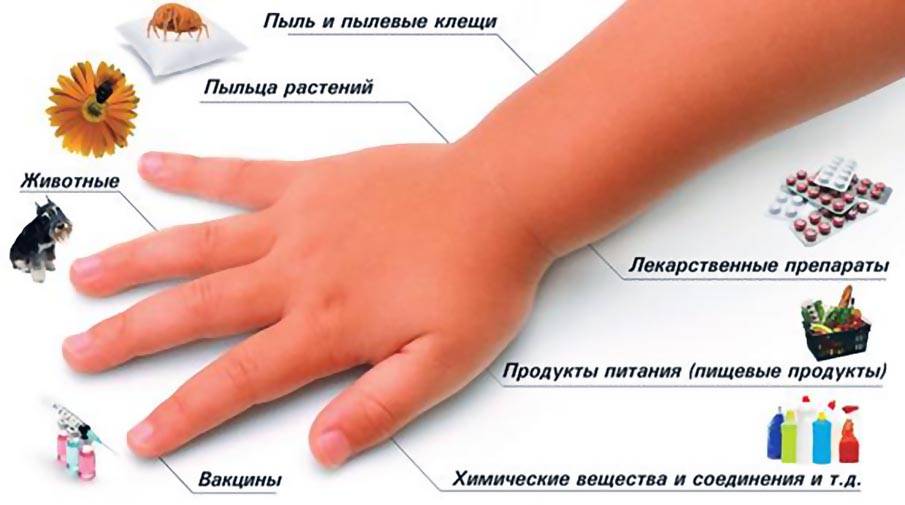
Причина развития аллергии у детей
Как правило, с первой аллергической реакцией ребенок сталкивается еще в грудном возрасте. Причем развиться аллергия может, как на естественном грудном, так и на искусственном вскармливании. Как снизить риск развития аллергии у грудного ребенка? В случае, если ребенок вскармливается грудным молоком, то матери рекомендуется исключить из рациона продукты питания, являющиеся сильными (цитрусовые, копчености, шоколад, орехи, экзотические фрукты). Вводить такие продукты в рацион мамы нужно постепенно, употребляя их в очень небольшом количестве (в первые месяцы жизни ребенка лучше не рисковать и отказаться от них). Если по каким-то причинам нет возможности кормить ребенка материнским молоком, то выбирайте гипоаллергенные смеси.
Аллергию у детей младшего возраста (до 3 лет) можно разделить на 2 типа: истинная аллергия (которая будет присуща человеку и во взрослом возрасте) и псевдоаллергия.
Псевдоаллергия чаще всего проходит после того, как у ребенка созревают ферментные механизмы – как правило, после трех лет. Такая аллергия является дозозависимой. К примеру, если ребенок съест 100 г клубники, то аллергия не возникнет, а если съест 1 кг, то появятся аллергические проявления.
Истинная аллергия, как правило, имеет наследственный характер. Наиболее часто она возникает у детей, родители которых в анамнезе также имеют аллергию. Если один из родителей «аллергик», то вероятность развития аллергии у ребенка составляет около 30%, если оба родителя – около 60%. Примерами истинной аллергии являются атопический дерматит, бронхиальная астма, поллиноз. Одно из отличий истинной аллергии от псевдоаллергии в том, что развитие аллергической реакции не зависит от количества аллергена, поступившего в организм ребенка. Так, истинная аллергия возникает при попадании даже минимального количества аллергена. Например, для некоторых детей, имеющих аллергию на рыбу, достаточно и одного ее запаха, чтобы запустилась аллергическая реакция. Причем проявления такой аллергии могут быть очень сильными – вплоть до отека Квинке.
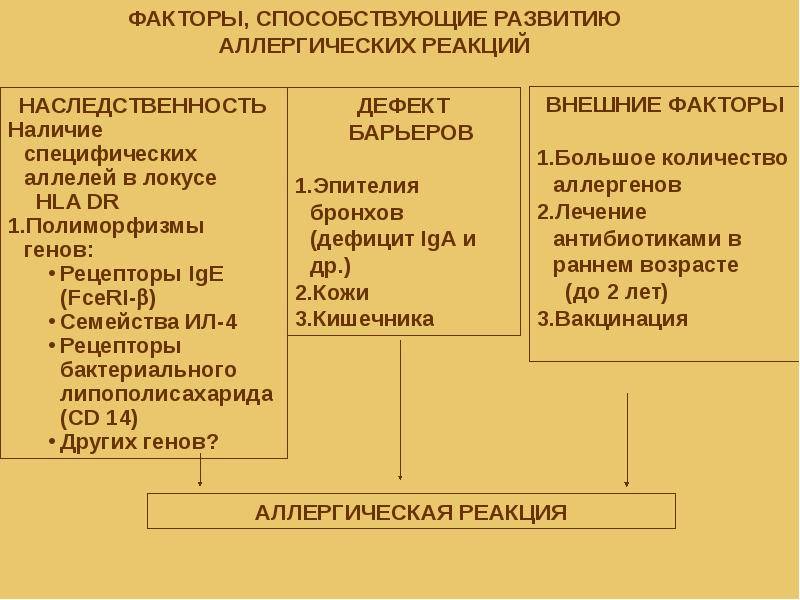
Что такое аллергия у детей
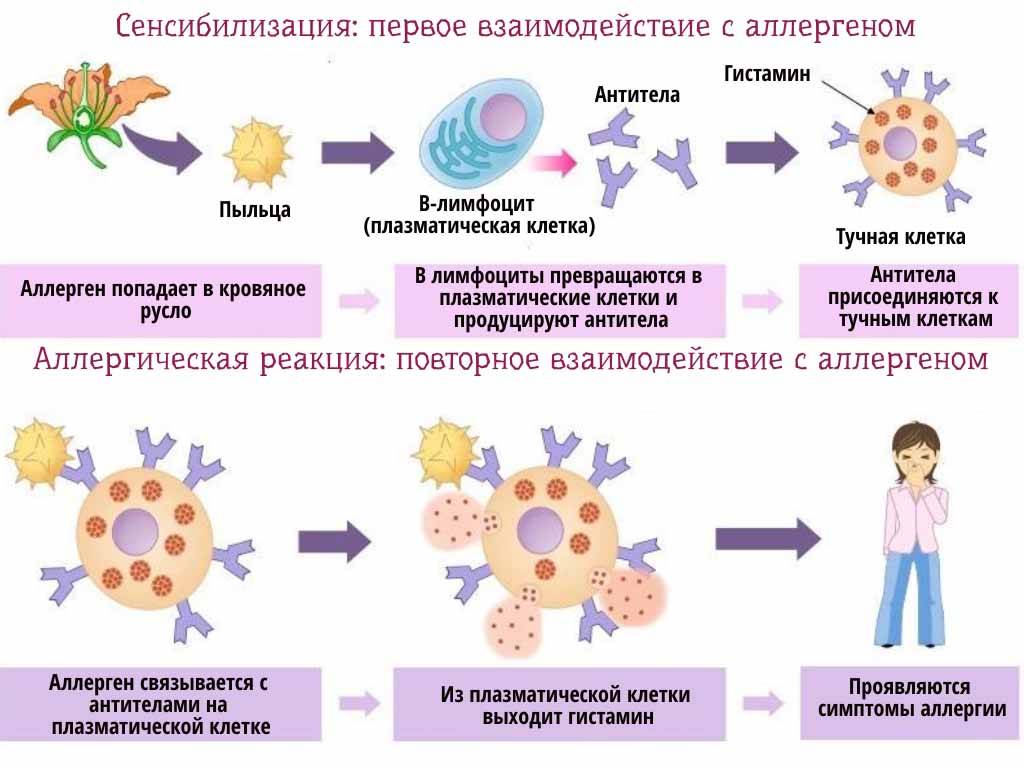
Аллергия — это гиперчувствительность организма к какому-либо инородному веществу (антигену) с последующим иммунным ответом. Согласно научным данным, сама эта особенность не наследуется, а вот предрасположенность к ней — да. У детей, родители которых страдают аллергией (особенно если это касается обоих из них или только матери), она может развиться с большей вероятностью.
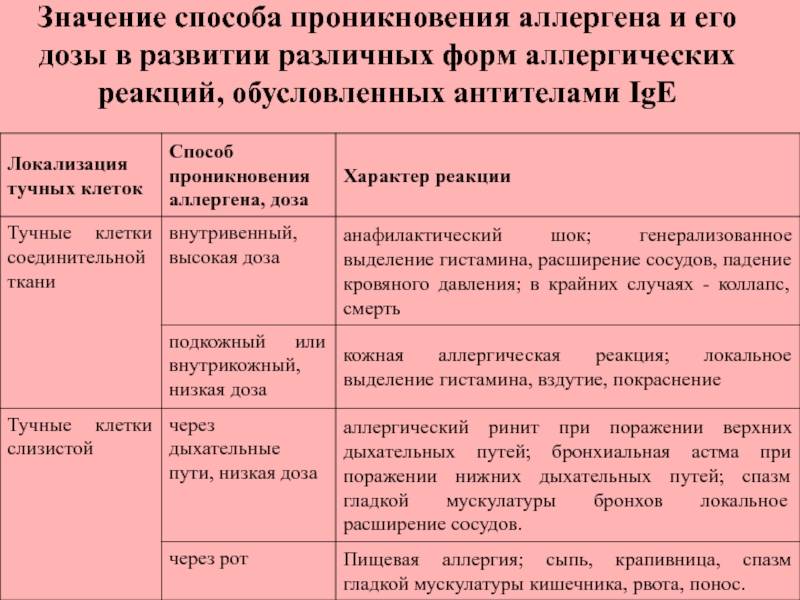
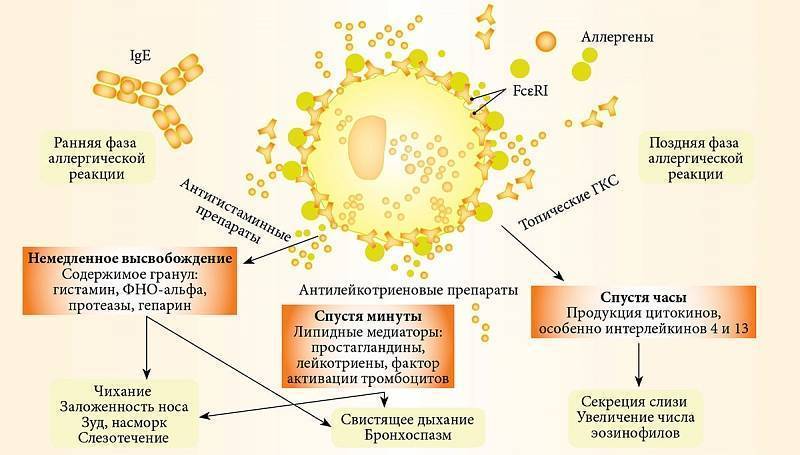
Когда мы контактируем с аллергеном, тело реагирует таким образом, чтобы блокировать доступ «опасных», согласно его данным, веществ в кровь. Это выражается в воспалительных явлениях, которые возникают благодаря выделению иммуноглобулина Е и гистамина — гормона, регулирующего различные функции организма.
Гистамин вызывает отек тканей, застой крови в капиллярах, понижение давления, заставляет сердце биться чаще — все эти изменения должны помогать организму быстрее доставить как можно больше лейкоцитов — защитных клеток крови — к тем участкам, где нужно их присутствие.
Излишняя чувствительность организма к тому или иному аллергену приводит к выделению чрезмерного количества гистамина, именно поэтому при аллергии врачи назначают антигистаминные препараты.
Считается, что в России страдают аллергией от 15 до 35 % людей.
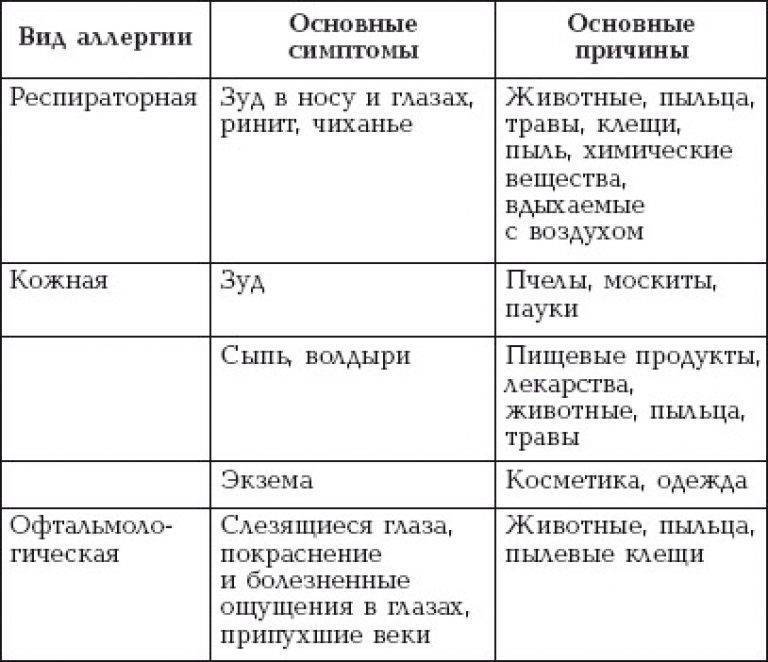
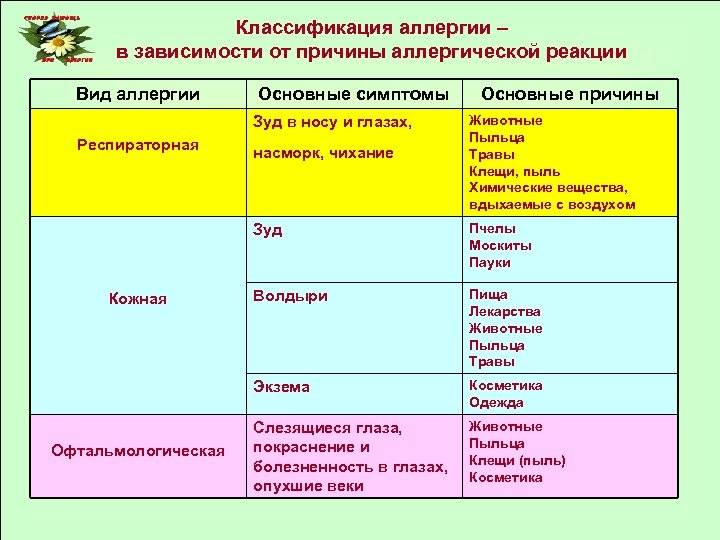
Каковы симптомы аллергии у детей? Среди распространенных проявлений этого состояния можно назвать следующие:
- насморк;
- чихание;
- кашель;
- зуд;
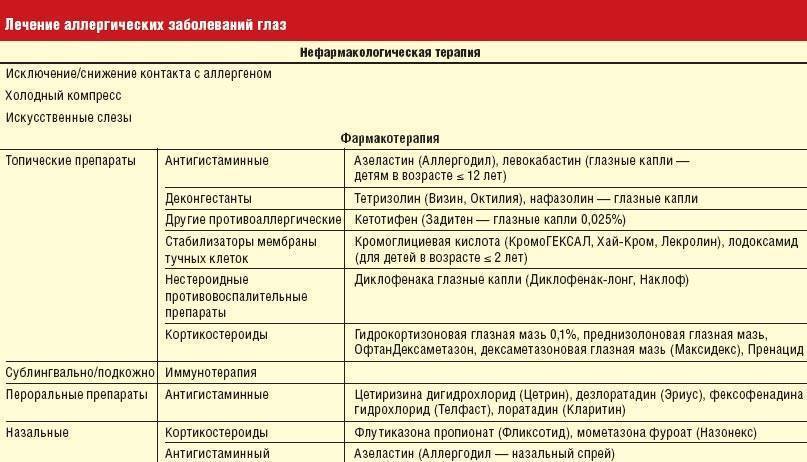
- слезящиеся глаза или сухость глаз;
- затрудненное дыхание;
- озноб;
- сыпь или покраснение кожи, экзема;
- воспаление слизистых оболочек;
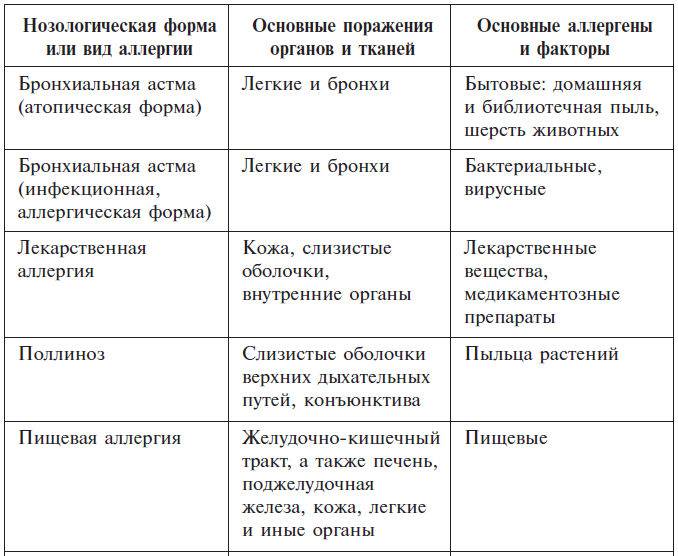
- проблемы с пищеварением — при пищевой аллергии.
В случае острой аллергии может развиться опасный для жизни анафилактический шок, когда возникает отек легких, нарушается дыхание и снижается давление.
История
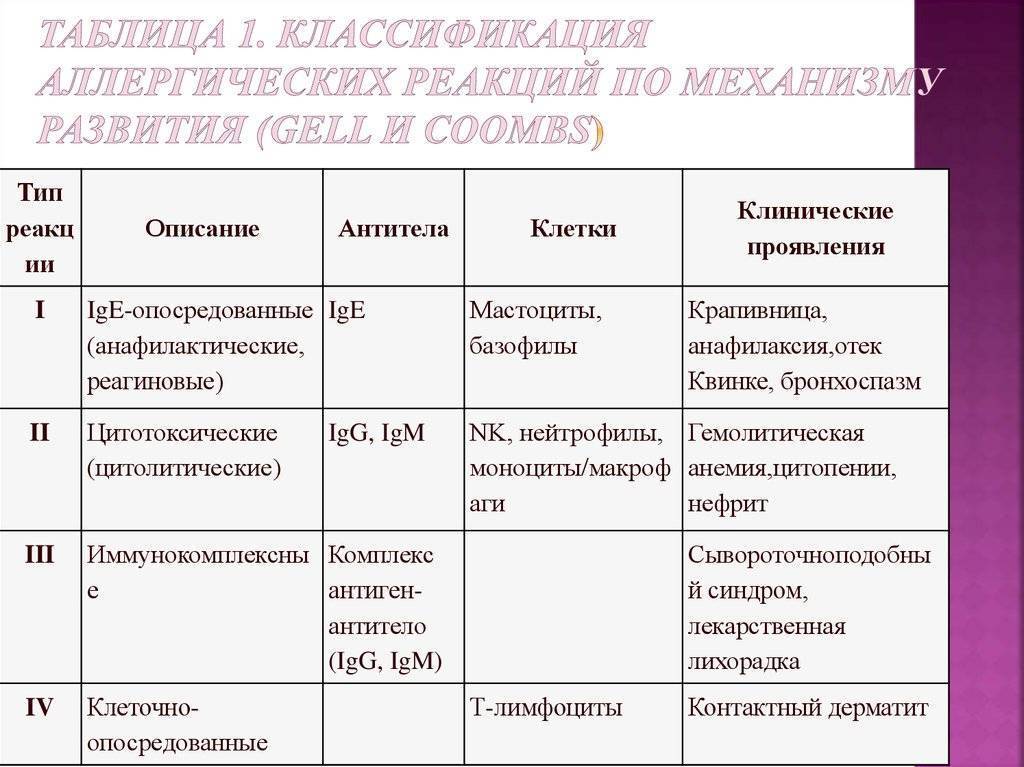
Термин «аллергия» был введён венским педиатром Клеменсом Фон Пирке в 1906 году. Он заметил, что у некоторых из его пациентов наблюдаемые симптомы могли быть вызваны определёнными веществами (аллергенами) из окружающей среды: пылью, пыльцой растений, некоторыми видами пищи. На протяжении долгого времени считалось, что гиперчувствительность развивается в связи с нарушением функции иммуноглобулинов Е, однако впоследствии стало ясно, что многочисленные механизмы с участием различных химических веществ вызывают появление множества симптомов, ранее классифицированных как «аллергия».
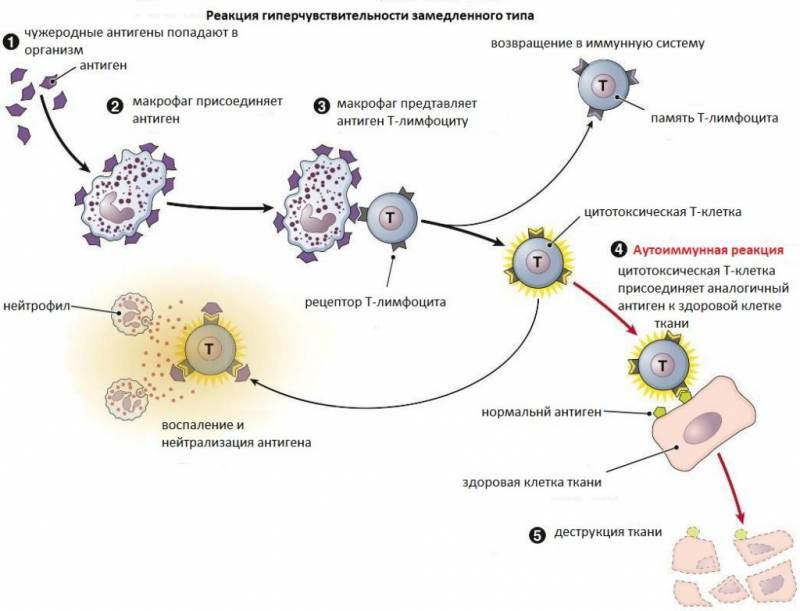
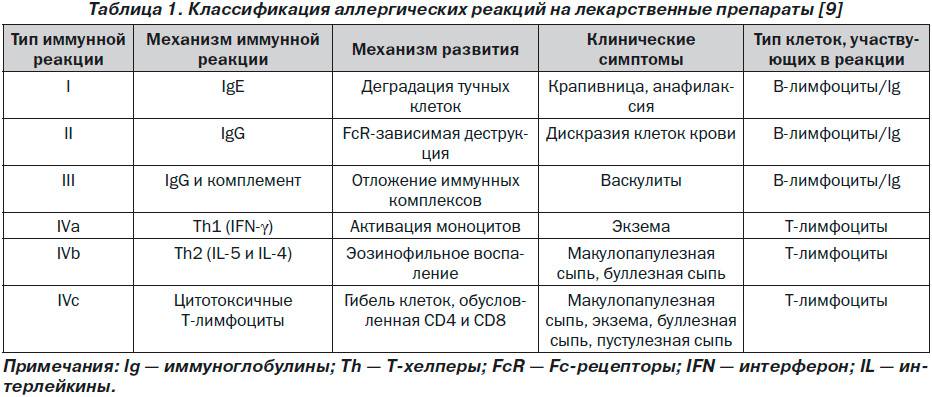
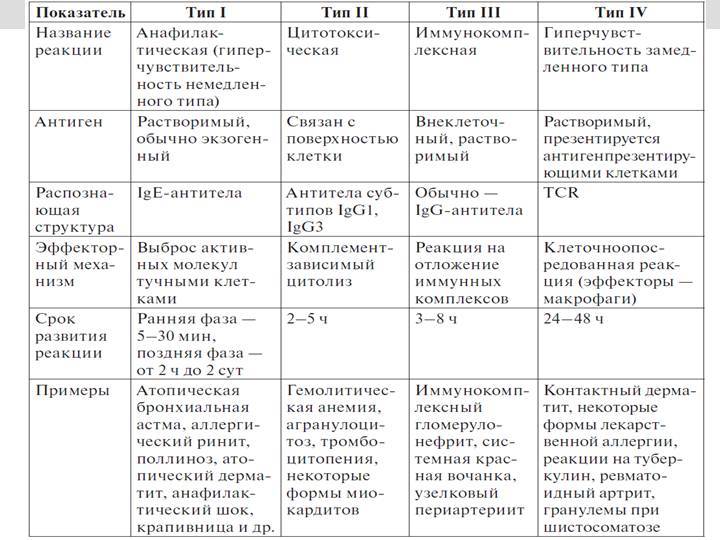
Британские иммунологи Филипп Джелл (англ. Philip George Houthem Gell) и Робин Кумбс (англ. Robin Coombs) в 1963 году выделили 4 основных типа реакций гиперчувствительности. На сегодняшний день известно 5 типов реакций гиперчувствительности. Термин «аллергия» был сохранён за первым типом реакций.
Аллергия у ребенка на порошок: симптомы заболевания
Главными виновниками аллергии на стиральный порошок являются вредные компоненты этого продукта; в первую очередь – фосфаты, ароматизаторы и отбеливающие ингредиенты. Обычное полоскание белья не обеспечивает полного смывания химических веществ с детской одежды и постельных принадлежностей. Поэтому пользование постиранными вещами практически сразу влечет за собой аллергические реакции.
Как проявляется аллергия на стиральный порошок у детей? Симптомы болезни могут выражаться следующими признаками:
- сухость кожных покровов;
- возникновение зуда по всему телу или на его отдельных участках;
- очаговые воспаления на коже;
- кожные высыпания, внешне напоминающие крапивницу;
- появление мокнущих, со временем лопающихся пузырьков
В некоторых случаях, воздействие компонентов порошка на организм ребенка способно приводить к поражению органов дыхания, проявляющемуся в заложенности носа и (или) сухом кашле с симптомами удушья. При отсутствии своевременного лечения и качественной профилактики, детская аллергия может повлечь за собой тяжелые осложнения, начиная с возникновения бронхиальной астмы или экземы – и заканчивая развитием опасного для жизни ребенка отека Квинке.
Чем можно заменить стиральный порошок, если Вы боитесь аллергии
Существует множество вариантов замены стирального порошка на гипоаллергенные средства домашнего приготовления.
Стирка мылом и содой
Самый распространенный способ стирки без порошка — стирка натертым хозяйственным мылом или мылом в сочетании с содой. Этот способ хорош для ручной стирки, но может приводить к быстрому износу стиральных машин. Машинную стирку лучше проводить специально произведенными мыльными порошками без синтетических компонентов.
Стирка золой
Древнейший способ стирки без аллергии — стирка золой. Древесная зола заливается водой и настаивается три дня. Потом вода сливается, и в ней можно стирать. Этот способ можно опробовать на даче. Однако не стоит так стирать нарядные или светлые вещи. Со стиральными машинами тоже не стоит экспериментировать.
Стирка мыльным корнем
Рецепт стирки мыльным корнем из расчета на 2 кг белья:
- 100 г мыльного корня измельчить и залить 1 л горячей воды;
- настаивать сутки под крышкой;
- варить на медленном огне 1 час;
- процедить.
Стирка мыльными орехами
Мыльные орехи — тоже известная замена стиральному порошку для стирки без аллергии. Одну столовую ложку измельченных скорлупок мыльных орешков завязывают в тканевый мешочек и закладывают вместе с вещами в стиральную машину или в таз для ручной стирки. В случае ручной стирки подождите несколько минут, взбейте воду с пеной от орешков и уберите мешочек.
Виды
В зависимости от причины выделяют несколько видов болезни.
Чаще всего встречается онихолизис:
- Травматический. Ногти начинают отслаиваться после ударов, ран, ожогов, заноз, воздействия тепла, холода, долгого пребывания в воде, ношения тесной обуви. Сюда же относятся патологические изменения, вызванные действием кислот, щелочей, растворителей, средств бытовой химии;
- Грибковый. Возникает из-за попадания и размножения в подногтевом пространстве возбудителей грибковой инфекции. Образуется как вторичное осложнение онихомикоза;
- Аллергический. Онихолизис развивается как аллергическая реакция на фоне приёма лекарств с фотосенсибилизирующими свойствами, ультрафиолетового облучения (фото онихолизис), контакта ногтевой пластинки с вредными химическими веществами.
По размеру зоны поражения онихолизис бывает частичным, когда отслаивается только небольшая область ногтя в виде полосы или полукруга, и полным, когда он отходит целиком. Отделение ногтевой пластинки может происходить со стороны дистального (свободного) края или со стороны боковых валиков (латеральный онихолизис).
Диагностика
Существует несколько методов диагностики аллергии.
Скарификационные пробы
Кожные пробы
Наиболее простым методом диагностики и мониторинга гиперчувствительности I типа является кожное аллергологическое тестирование (пробы с накалыванием, скарификационные пробы). Небольшое количество предполагаемого аллергена или его экстракта (пыльца, трава, экстракт орехов и т. д.) вводятся интрадермально (в толщу кожи) в пределах зон внутренней поверхности предплечья или спины, специально размеченных фломастером или ручкой (чернила или краска должны быть внимательно подобраны, так как и они могут быть причиной аллергических реакций). Аллергены вводятся посредством интрадермальной инъекции или в небольшие царапины, нанесённые на кожу пациента острым предметом. Если пациент чувствителен по отношению к исследуемому аллергену, то воспалительная реакция развивается в течение 30 минут. Этот ответ может варьировать от лёгкого покраснения кожи на месте введения аллергена до появления выраженной крапивницы у чувствительных пациентов.
Осложнения кожных проб
Благодаря простоте и экономичности метода, кожные тесты — наиболее приемлемые методы диагностики гиперчувствительности. Тем не менее, они не лишены неблагоприятных последствий. Довольно редко у некоторых пациентов может возникнуть состояние гиперчувствительности замедленного типа (ГЗТ), развивающееся спустя 6 часов после введения аллергена и которое может продлиться до 24 часов. Этот феномен может вызвать долговременные повреждения тканей кожи на месте введения аллергена.
Помимо этого, введение нового аллергена может вызвать чувствительность организма по отношению к этому аллергену и развитие новой аллергии у чувствительных пациентов.
Иногда специфический аллерген невозможно выделить из-за отсутствия кожной реакции при кожной пробе, что, однако, не означает отсутствия гиперчувствительности у данного пациента.
Другой метод диагностики состояния гиперчувствительности I типа — это определение числа специфических для проверяемого аллергена IgE, содержащихся в сыворотке пациента при помощи колориметрического или радиометрического иммунологического анализа. Число специфических IgE для определённого аллергена также может быть определено при помощи (RAST). Как и кожные тесты, проверки проводятся на ограниченном перечне аллергенных веществ, входящих в тестовые наборы. Таким образом, сначала определяют общую возможную группу аллергенов, а затем сдают анализы на конкретный микст (например, «Травы»).
Когда возникает аллергия на стиральный порошок
Аллергия на стиральные порошки встречается почти так же часто, как аллергия на пищевые продукты. Если у человека в первый раз проявились симптомы аллергии, он скорее всего подумает, что съел что-нибудь неподходящее. На самом деле стиральный порошок вполне может быть виновным в возникновении аллергической реакции.
Обычный стиральный порошок может быть причиной сильной аллергии.
Аллергия на стиральный порошок может возникнуть в следующих случаях:
- если Вы купили новый порошок, которым раньше не пользовались;
- при непосредственном длительном контакте с кожей рук во время стирки руками;
- если вещи плохо прополоскали после стирки, и аллергенные частицы стирального порошка остались в волокнах ткани;
- вдыхание порошка при стирке или пересыпании порошка часто вызывает приступ аллергии и раздражение дыхательных путей;
- если стиральный порошок хранится в плохо закрытой или дырявой упаковке;
- если стиральный порошок хранится вместе с пищевыми продуктами, и его частицы попадают в пищу;
- когда в стиральную машину насыпают больше порошка, чем положено по инструкции;
- если порошок находится в местах, доступных для детей.
Как распознать атопический дерматит
- Как правило, родители понимают, что у ребенка начался приступ аллергического диатеза, когда большие участки кожи покраснели и слегка припухли. Обычно поражаются щеки, сгибы рук и ног, кожа головы, уши.
- Но и небольшая ярко-красная сыпь может относиться к аллергическому диатезу, так же как и долго не проходящие опрелости, и чрезмерно сухая кожа, покрытая корочкой. Ухудшение состояния связано с зудом в пораженных местах и мокнущих ранах.
- Атопический дерматит может осложниться вторичной инфекцией (следствие глубоких расчесов), что приводит к развитию пиодермии и экземам.
- Чаще всего аллергический диатез возникает на фоне дисбактериоза — в этом случае характерны такие признаки, как частый и жидкий стул с пеной или зеленоватым оттенком, боли в животике.
Лечение аллергии на моющие средства
Лечение аллергии на моющие средства начинается со смягчения симптомов. Для этих целей используют антигистаминные мази и препараты, которые содержат в своем составе кортикостероиды.
Как только вы заметили аллергическую реакцию на коже, то немедленно промойте пораженный участок водой, считайте, что на этом ваша уборка закончилась. Нельзя, после появления аллергической реакции менять одно моющее средство на другое, этим вы только усугубите ситуацию и усложните симптомы. Используйте перчатки и мягкие гипоаллергенные моющее средства, это позволит смягчить эффект от воздействия аллергенов в моющем средстве.
Виды аллергии на моющие средства и ее лечение
- Аллергия на порошок, моющие, чистящие средства – промыть пораженный участок чистой водой. Нанести на кожу крем или мазь, с противовоспалительным эффектом или сделать компресс из настоя ромашки лекарственной.
- Аллергия на шампунь – такая аллергия случается из-за того, что вы слишком часто меняете шампунь. Основной симптом – перхоть, мелкая сыпь зуд. Прежде чем опробовать новый шампунь на волосах, нанесите его на руку, если появилось покраснение, значит, аллергической реакции не избежать.
- Аллергия на порошок – самый коварный вид аллергии, который появляется после того как вы наденете одежду, которая была плохо выстирана от моющего средства. Эта проблема актуальна при интимной аллергии. Хорошо полощите одежду, особенно белье и вещи маленьких детей. Для того чтобы вылечить такую аллергию достаточно перестать носить одежду, которая вызывает раздражение и промывать пораженные участки противовоспалительными смесями.
Симптомы аллергии на творог
Аллергия на творог, как писалось ранее, может проявляться как внешне, так и внутренне. Симптомы аллергии на творог могут быть заметны на коже, по внутреннему ощущению или по физиологическим реакциям организма аллергика.
Аллергия на творог может проявляться на коже – об этом вам скажут маленькие покрасневшие пупырышки, называющиеся «сыпь». Не исключены реакции, проявляющиеся отеками полости рта или губ либо же экземами околоротовой территории.
Не лучшим образом происходит реакция на творог у аллергика в желудочно-кишечном тракте. Из-за употребления не угодного организму продукта могут возникнуть болевые спазмы, тошнота или рвота, головокружение или понос.
Наиболее опасной может быть аллергия на творог, проявляющаяся в дыхательной системе. Если на начальных стадиях ее проявления трудно догадаться, что это аллергия – насморк, появление слез или какой-то зуд в глазах редко свяжешь с аллергией на творог, – однако при усугублении положения аллергия на творог может раздуть внутренние дыхательные пути, что может привести к анафилактическому шоку.
Как распознать заболевание?
При онихолизисе под ногтем на руке образуются пустоты, вызванные его неспособностью прирасти к ногтевому ложу, попаданием воздуха в образовавшуюся полость. Основным симптомом является изменение цвета ногтевой пластинки. Она становится мутной, белесовато-серой. При этом граница отслойки имеет чаще всего неровные края. Аналогичные симптомы наблюдаются на ногах.
При инфекционной причине болезни ноготь дополнительно меняет структуру, его поверхность становится шероховатой, окраска желтой, коричневой или зеленой.
При онихолизисе ноготь не прирастает, становится хрупким, ломким. Если в подногтевое пространство попадает инфекция, человек чувствует дискомфорт, боль, нагноение.
Диагностика
Основными методами диагностики данной патологии являются:
1. Сбор анамнеза, опрос пациента. Доктора интересует, когда впервые у пациента появился кожный зуд, высыпания, отеки, выделения из носа, слезотечение и другие симптомы аллергии.
Далее специалист просит пациента вспомнить, какие продукты он употреблял перед возникновением аллергической реакции на пищу, и сколько времени прошло с момента употребления продукта до развития аллергической реакции. Также врача интересует, есть ли среди близких родственников пациента люди, страдающие пищевой аллергией.
2. Осмотр пациента. Специалист изучает кожные высыпания, осматривает отеки, выявляет другие характерные для аллергии симптомы.
Кстати, для выявления аллергена может быть назначена специальная диета. Ее суть заключается в постепенном исключении продуктов, которые входят в повседневный рацион пациента. Продукты исключают по одному и смотрят реакцию.
Если аллергия сохраняется, то продукт возвращают в рацион и исключают следующий и так до тех пор, пока не будет обнаружен продукт, который является причиной всех проблем со здоровьем.
После этого ждут, когда исчезнут симптомы аллергии и снова дают пациенту подозрительный продукт. Если аллергия возникает вновь, то значит это и есть тот самый аллерген.
3. Анализ крови (общий). Обнаруживают увеличение количества эозинофилов, что говорит о наличии аллергической реакции в организме.
4. Взятие мазка со слизистой носа с последующим изучением его содержимого под микроскопом. Выявляют отсутствие или наличие эозинофилии.
5. Анализ кала. Проводится для подтверждения наличия эозинофилии.
6. Анализ сыворотки крови на специфические иммуноглобулины Е. Выявляют продукты, на которые возникает пищевая аллергия у взрослых и детей.
7. Кожные аллергические пробы. Суть данного метода диагностики заключается в том, что на кожу пациента наносятся растворы аллергенов. После этого кожу под каплей аллергена прокалывают или повреждают скарификатором.
Если у человека имеется аллергия на продукты питания, то в месте нанесения аллергена образуется волдырь и гиперемия. Следует помнить, что подобные тесты можно проводить только в периоды ремиссии, когда у пациента нет видимых симптомов аллергии.
В ряде случаев возможна дополнительная консультация терапевта.