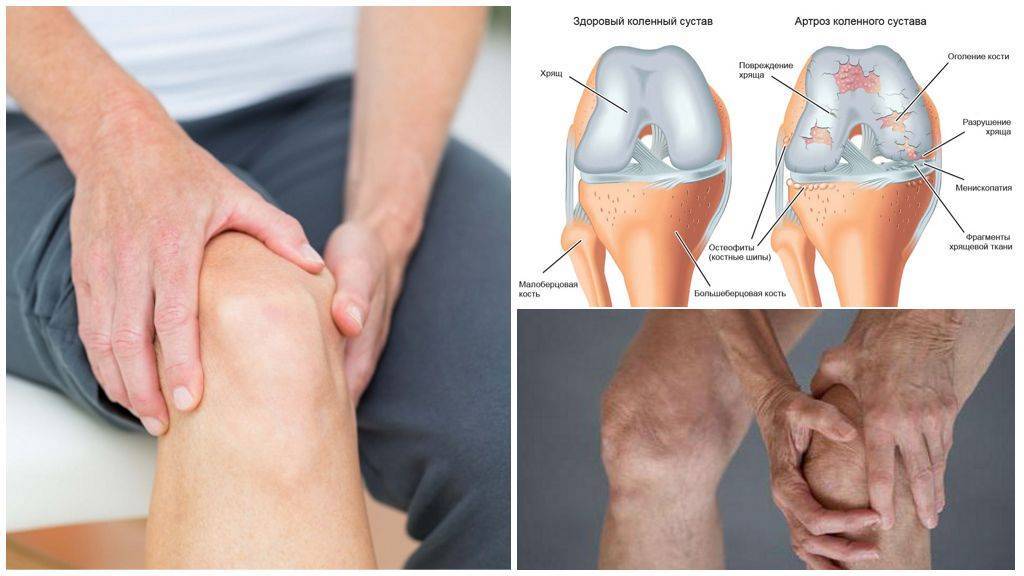
Описание и симптомы патологий суставной зоны опорно-двигательного аппарата
Длительные проявления болезненности служат поводом к проведению МРТ тазобедренного сустава. Само костное сочленение не пронизывается нервными волокнами, поэтому некоторые заболевания могут длительное время протекать бессимптомно. Болезненность появляется на этапе поражения или компрессирования нервных каналов, проходящих в «шарнирной» области организма. На начальном этапе появления нарушений возникают неприятные ощущения на ограниченном участке соединения бедренной кости с тазом. Если заболевание игнорируется, очаг воспаления разрастается и распространяется на соседние ткани: мышечные и сухожильные волокна, хрящевые образования, нервные и кровеносные пути.
 Человек может испытывать следующие ощущения:
Человек может испытывать следующие ощущения:
- продолжительная иррадиирующая боль, не проходящая в течение нескольких дней, причину которой можно выявить на МРТ тазобедренного сустава;
- ночная болезненность, приводящая к бессоннице;
- желание как можно чаще менять позы, чтобы разгрузить тазовое сочленение при постоянном дискомфорте в нем.
Указанные признаки служат поводом для тщательной диагностики, а неотложная клиническая помощь требуется, если больной жалуется на такие состояния:
- Иррадиация в пах. По проводящему каналу нерва происходит распространение пульсирующих ощущений в нижнюю часть живота и паховую зону, при воспалении сопредельных волокон затрагивается седалищный нерв.
- Прострелы в нижнюю часть спины. Могут быть как резкими, так и тупыми, пульсирующими, ведут к ограниченности движения корпусом и тазом.
- Распространение боли на ногу, включая коленный участок. Может проявляться ослабленностью мышц или зудящими ощущениями в кожных покровах.
- Сцепление «шарнира», не дающее свободно двигать конечностью. Выступает признаком артритных и артрозных поражений.
- Частичное или полное отсутствие подвижности, связанное с разрушением тканей таза или пережитым травмированием.
- Хромота, связанная с болью небольшой интенсивности. Требует коррекции, так как изменении двигательной привычки ведет к деформации всего опорно-двигательного аппарата.
Большинство пациентов описывают такое явление, как хрустящие звуки во время смены положения тела или движения. Подобие хруста производят отдельные связки. Если звук не сопровождается неприятными ощущениями, беспокоиться не стоит. Присоединение боли требует обращения к специалисту-медику.
Клинически значимая анатомия
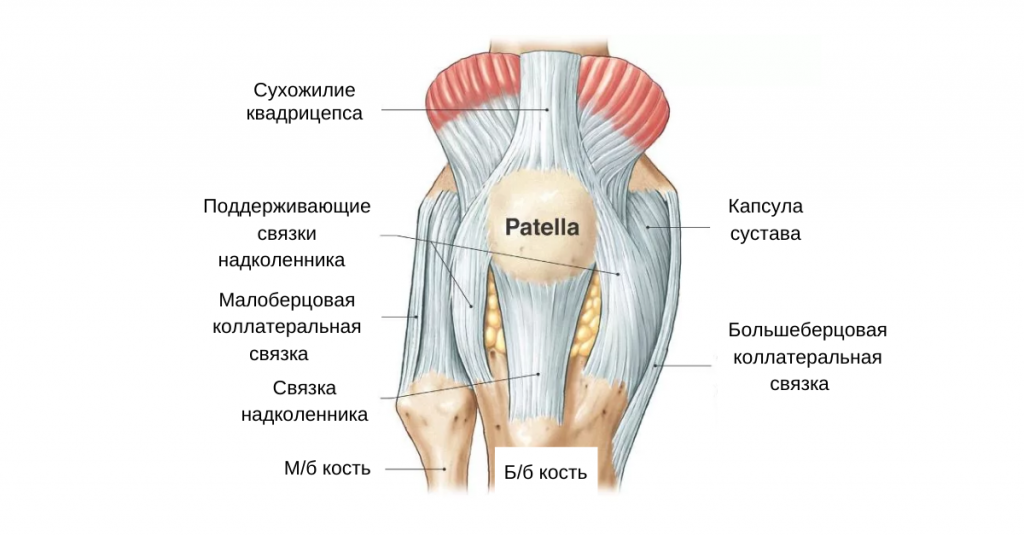
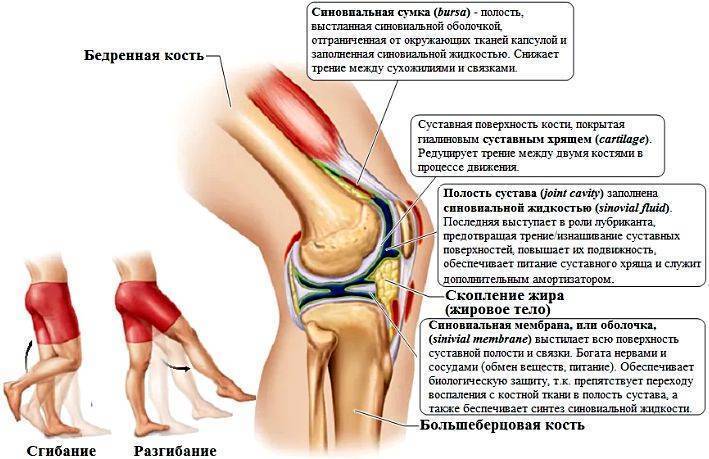
Анатомия коленного сустава
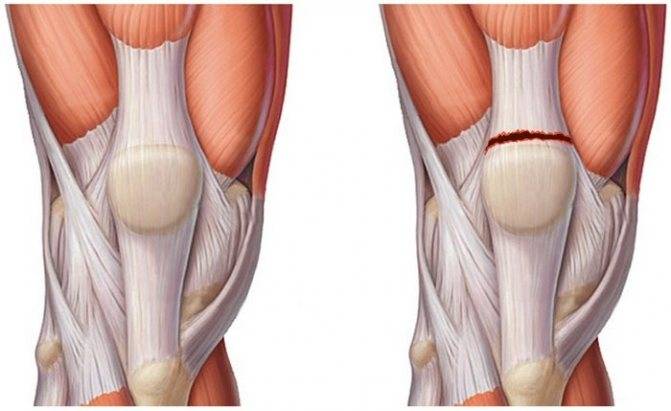
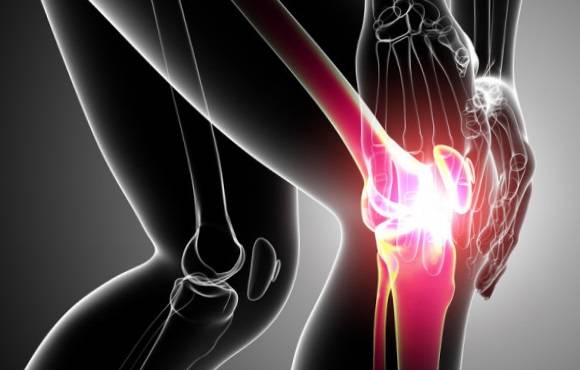
Коленный сустав состоит из двух основных суставов — пателлофеморального и тибиофеморального. Надколенник располагается в межмыщелковой ямке. Его суставная поверхность (задняя сторона) покрыта хрящом, который скользит по хрящу передней части бедренной кости (в межмыщелковой ямке). При этом движение сустава сопровождается минимальным сопротивлением за счет синовиальной жидкости, которая омывает суставные поверхности и вырабатывается синовиальной оболочкой и внутренней частью суставной капсулы. Также известно, что синовиальную жидкость генерируют некоторые суставные сумки. Капсула коленного сустава прикрепляется к краям хрящевой поверхности надколенника, поэтому только его суставная поверхность и межмыщелковая ямка бедренной кости находятся в контакте с синовиальной жидкостью.
Коллатеральные связки сливаются с капсулой и способствуют стабильности сустава. На передней поверхности надколенника между сухожилием надколенника (прикрепляется к коленной чашечке) и кожей имеется дополнительная сумка (препателлярная бурса), которая обычно не соприкасается с капсулой коленного сустава и обеспечивает лучшее скольжение сухожилия надколенника. На уровне бугристости большеберцовой кости имеется аналогичная сумка (инфрапателлярная бурса). При поражении коленного сустава эти сумки могут стать гиперпродуктивными. Возможно, с этим связано усиление боли в передней части колена.
Каждая связка обеспечивает поддержку и защиту коленного сустава, также эти связки косвенно усиливают друг друга. Существует две связки, которые больше всего связаны с пателлофеморальным суставом, — это две коллатеральные связки (латеральная и медиальная), потому что они сливаются с капсулой колена. Надмыщелково-пателлярные и мениско-пателлярные связки образуют медиальную и латеральную ретинакулярно-надколенниковую часть связочного комплекса, обеспечивающего медиальное и латеральное прикрепление сухожилия квадрицепса на уровне надколенника.
Каких правил нужно придерживаться, если вам назначили уколы гормонов в сустав
Если без инъекций гормонов не обойтись, помните вот о чем:
- Соблюдайте между уколами временной перерыв не менее 2 недель. Препарат начинает работать не мгновенно, поэтому нужно выдержать время, чтобы врач оценил его эффективность.
- Помните, что самым эффективным бывает первый укол. Если после первой инъекции облегчения не последовало, откажитесь от повторных уколов в то же место. Правильнее будет изменить место инъекции или подобрать другой препарат.
- Нельзя делать уколы гормонов в одно колено более 4-5 раз, поскольку увеличивается риск осложнений. С каждым разом возрастает вероятность травмирования иглой, попадания инфекции или повреждения связок.
Инъекции гормонов – это крайняя мера при артрозе
В видео вы увидите, как в условиях медкабинета делают укол протеза синовиальной жидкости в коленный сустав:
Как самостоятельно определить причину боли
Каждое заболевание имеет собственные клинические проявления и боль определенного характера.
- При гонартрозе присутствует постоянная тупая боль во время движений, дискомфорт усиливается после утреннего пробуждения, сопровождается хрустом.
- При артрите заметна отечность, повышается температура тела.
- При тромбозе вен женщины жалуются на постоянные или периодические ноющие боли по ночам.
- О поражении мениска расскажет интенсивная резкая боль.
- Ревматизм и ревматоидный артрит вызывают симметричные сильные боли в обоих коленях.
Артроз коленного сустава хорошо «маскируется»: при нем не бывает отеков и повышения температуры
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Как предупредить проблему
Если вы остановились на эндопротезировании сустава, приготовьтесь к регулярным посещениям медиков и прохождению клинических обследований. Периодическая рентгенография поможет заранее выявить проблему – изменения в костной ткани или имплантате. Бить тревогу стоит при малейших намеках на «неполадки» в эндопротезе – нарушениях его функций, покраснениях, отечности.
Если вы еще не приняли решения о методе лечения артроза или остеоартроза, рассмотрите альтернативный вариант, который не дает осложнений и имеет минимум противопоказаний. Внутрисуставные инъекции «Нолтрекс» – заменителя синовиальной жидкости – показаны при артрозе второй и даже третьей степени. Курс включает несколько уколов с интервалом в неделю, после чего восстанавливается вязкость суставной жидкости, хрящи перестают тереться друг о друга – пациент может вернуться к привычному образу жизни на длительный период.
В отличие от хирургического вмешательства, внутрисуставные инъекции Noltrex не опасны для здоровья, а также не требуют от вас серьезных усилий в период восстановления. Инфицирование и постоперационные осложнения исключены, если пройти курс в условиях медкабинета, под контролем УЗИ, с рекомендованной периодичностью
Операция, в свою очередь, – это огромный риск, и совершенно не важно, экстренная она или плановая
8 симптомов износа коленного сустава
- Боли и прострелы, которые возникают после длительного хождения или пребывания на ногах.
- Хруст в колене.
- Боли, которые возникают во время ходьбы по камням, полю или любой неровной местности.
- Прострелы во время подъема по лестнице – настолько сильные, что человек от них может даже упасть.
- Болевой синдром, который возникает при подъеме ноги после длительного сидения.
- Иногда об износе говорит и воспаление коленного сустава, хоть этот признак может просто указывать и на задержку жидкости. Отличить воспалительный процесс от задержки жидкости можно по опуханию и покраснению колена. Ноги и стопы при этом остаются нормального размера.
- Деформация колена – наблюдается при условии прогрессирования заболевания. Если сустав втянуть вовнутрь, силуэт колена изменится.
- На запущенных стадиях гонартроза видны остеофиты – патологические наросты на костной ткани.
Изношенный коленный сустав мешает полноценно двигаться – ходить, вставать, приседать
Причины состояния — безопасные и опасные
Боли и хруст могут быть спровоцированы как физиологическими причинами, так и патологическими факторами. В том случае, если постоянно хрустит колено и опухает или болит, если вы замечаете ограничение подвижности в ноге, необходимо обратиться к врачу — специалист направит на обследование, определит источник хруста и назначит терапию.
Среди распространенных причин выделяют:
- Гонартроз – состояние, при котором сустав недополучает нормального питания, что приводит к дистрофическим изменениям — хрящ начинает разрушаться.
- Ревматоидный артрит: колени хрустят и болят при приседании, движении, при прикосновении боль усиливается, а суставы выглядят припухшими.
- Повреждение менисков. Колено в этом случае будет не просто хрустеть, но и сильно беспокоить — приседать или даже просто ходить очень сложно. При этом во время движения будут слышны щелчки.
- Подагрический артрит. Если в организме пациента нарушается обмен мочевой кислоты, в суставах будут откладываться соли, что и вызывает щелчки.
Хруст часто сигнализирует о серьезном недуге. Что делать, если колени болят и хрустят? Не ждать, а идти в клинику.
Травмы и заболевания, вызывающие боли в колене
Самой частой патологией, сопровождающейся болями в колене, являются:
- Закрытые и открытые травмы колена с внутрисуставными переломами, вывихами, разрывами менисков. Все они приводят к развитию воспалительных процессов (артритов), переходящих затем в дегенеративно-дистрофические (артрозы) с формированием постоянного болевого синдрома и нарушения функции колена. Это самая частая причина боли в коленях. В группе риска спортсмены. Даже незначительный ушиб колена может вызывать разрушение клеток суставных тканей, что приводит к развитию воспалительного процесса. При значительных травмах все эти процессы носят выраженный характер и сопровождаются длительными болями. Большое значение имеет нестабильность колена, развивающаяся при повреждении связочного аппарата. Со временем нестабильность нарастает, травмируются близлежащие ткани, что приводит к усилению боли в суставе колена, особенно, при спуске с лестницы. При отсутствии правильного лечения процесс может осложниться инфицированием, стать гнойным, угрожающим жизни больного или перейти в хронический с постепенным прогрессированием и разрушением сустава, сопровождающимся сильными болями.
- Артриты коленного сустава – воспалительные процессы различного происхождения, сопровождающиеся повышением температуры тела и нарушением общего состояния больного. Больные жалуются, что боль в колене ноет постоянно. Болезнь может иметь инфекционный, инфекционно-аллергический, аутоиммунный, обменный характер. Протекает воспалительный процесс также по-разному, в зависимости от вызвавшей его причины (гнойные, ревматоидные, псориатические, подагрические и другие артриты). Иногда возможно осложнение артрита кистой Бейкера, расположенной в подколенной области. Тогда появляется боль под коленом сзади. От разрушения сустава и инвалидизации спасет только адекватное лечение, назначенное врачом травматологом или ревматологом.
- Артрозы коленного сустава – дегенеративно-дистрофические процессы в суставе, развивающиеся после травм, острых и хронических воспалительных процессов и на фоне возрастных обменных нарушений у пожилых людей. Происходит разрушение или истончение хрящевой амортизационной ткани (менисков и хрящевого слоя, покрывающего суставные поверхности костей). Разрушение сустава прогрессирует медленно, но неуклонно. Беспокоят болезненность и хруст при движении. В пожилом возрасте это основная причина боли в коленях. Кости трутся друг о друга, строение их разрушается, сустав деформируется, все это сопровождается сильными болями.
- Кисты и опухоли.
Как роды влияют на суставы?
Природу боли понять несложно, если разобраться во влиянии на организм процесса вынашивания малыша и самих родов. В большинстве случаев неприятные ощущения имеют физиологическую природу и проходят в течение 1–2 месяцев.
Находясь в утробе матери, плод полностью от нее зависим. Все необходимые питательные вещества, витамины и микроэлементы он получает именно от мамы. Если в рационе беременной не хватает кальция, магния или калия, полезных веществ не будет хватать и ребенку.
Однако малыш все равно добудет необходимое – из материнских костей и суставов. Вследствие этого кости станут более хрупкими
Именно поэтому так важно полноценно питаться и принимать витамины, которые назначил гинеколог. В противном случае женщина почувствует, что у нее болит тазобедренный сустав, колени при сгибании и так далее
Второй фактор – лишний вес. За 9 месяцев женщина набирает минимум 9–12 кг, а то и все 20–30 кг. Кости и суставы испытывают дополнительную нагрузку, что после родоразрешения отзывается болями.
Боль в ногах и спине может объясняться смещением центра тяжести, которое происходит у всех беременных. Иногда подобные ощущения связаны с травмами опорно-двигательного аппарата во время родов.
Какие препараты вводят в сустав
В зависимости от нужного эффекта, от стадии гонартроза или коксартроза, от диагноза назначают препараты с таким действием:
- местные анестетики – обезболивание на короткое время (сочетают с другими препаратами);
- глюкокортикоиды – противовоспалительное действие сохраняется от недели до месяца;
- хондропротекторы – стимуляция восстановления хрящевой ткани;
- протезы синовиальной жидкости – восстановление суставной жидкости и функций сустава;
- плазма, обогащенная тромбоцитами, – стимуляция самовосстановления сустава.
Препарат для инъекций выбирает врач в зависимости от целей и клинической картины
3.Когда я почувствую себя лучше?
Время на восстановление после травмы подколенного сухожилия может занять несколько месяцев. Все зависит от серьезности повреждения. Лечение подколенного сухожилия еще не означает отказ от любой физической активности. Попробуйте новый вид спорта, который не будет сильно затрагивать подколенное сухожилие. Идеальный вариант – плавание. Не торопите события. Не пытайтесь вернуться к своему прежнему уровню физических нагрузок, пока не сможете перемещать ногу легко и свободно, не будете чувствовать боль в ноге во время ходьбы, бега или прыжков. Если вы начнете нагружать ногу слишком сильно раньше времени, это может закончиться усилением болей и мышечной слабостью.
При каких заболеваниях может болеть колено при разгибании
Иногда этот симптом возникает от усталости, после активной физической нагрузки. Но порой он сопровождает серьезные патологии, в зависимости от чего характер боли меняется:
- Остеоартроз – боль постоянная и сильная, усиливается при движении. Если гонартроз не лечить, он может привести к инвалидности.
- Артрит – боль развивается постепенно, стихает к утру и активизируется к ночи. Заболевание носит хронический воспалительный характер. Оно отличается от артроза наличием воспаления.
- Бурсит – боль интенсивная, сопровождается скованностью коленного сустава. Воспаление синовиальной сумки колена также представляет опасность.
- Синовит – боль тупая и ноющая, усиливается при сгибании и разгибании. Причина – патологическое скопление синовиальной жидкости в суставе.
- Остеохондроз – боль резкая, сопровождается болью в спине, шее, других отделах позвоночника. Болезнь сопровождается поражением позвоночника и межпозвоночных дисков, но представляет опасность и для колен.
- Остеопороз – боль бывает ноющей и тупой, а также резкой. Причина – патологическая хрупкость костей.
- Сколиоз – всегда сочетается с болью в спине из-за искривления позвоночника.
Боль в колене бывает из-за неполадок с позвоночником
Болят колени – лечение
У всех этих пациентов жалобы очень схожи. Можно ли установить во всех этих случаях точный диагноз и помочь без артроскопической операции? Ответ очевиден – невозможно. Все лечение будет бессмысленным, пока куски хряща свободно перемещаются по суставу, а отрывки мениска периодически с болью ущемляются в суставе. Сначала все, что мешает движению, необходимо убрать. Загладить все выступающие части. Тщательно выровнять оставшиеся части менисков и хрящевого покрытия, отмыть сустав. И только после этих процедур можно надеяться, что коленный сустав в течение некоторого времени еще сможет прослужить. Во время артроскопической операции с помощью специальных микроинструментов все это можно быстро сделать. Теперь и таблетки, и уколы будут более эффективны.
Подытожить можно следующим: если коленный сустав внезапно перестал нормально двигаться, появился отек, появилось ощущение нестабильности в коленном суставе – все это по крайней мере показание к визиту к травматологу.
Возможно, скорейшим путем к выздоровлению в вышеперечисленных случаях является современная и уже отработанная операция – артроскопическая санация сустава. Ведь с помощью такой операции улучшение можно достичь уже в течение нескольких дней.
В этой статье мы ставили цель отразить преимущества артроскопии в диагностике заболеваний и повреждений коленного сустава.
В последующих статьях – попробуем рассказать более подробно о лечебных возможностях этой операции.
Будьте здоровы!
Оценка эффективности лечения на МРТ тазобедренного сустава
После пройденных восстановительных манипуляций важно провести повторную диагностику, позволяющую проконтролировать корректность назначенного лечебного курса. Лучшим способом сравнения скорости регенерации тканей служит МРТ
При наличии снимков ранее проведенного исследования функциональный диагност сравнивает стадийность заболевания, выявляет отсутствие или наличие рецидивов (опухоли или инфекции, поражающие таз), миграцию метастаз.
После оперативного вмешательства исследуется состав жидкости в суставных полостях, степень восстановления волокон. В некоторых случаях (при раковом поражении кости) приходится удалять шарнирную часть бедра и заменять ее протезом. Имплантационным материалом служит металлический сплав, поэтому сканирование посредством МРТ тазобедренного сустава получает противопоказание. Альтернативой служит такое же информативное обследование, как компьютерное сканирование.
Провести аппаратное исследование можно в специализированных диагностических центрах, содержащих кабинеты томографии. Выбрать ближайшее медучреждение можно на сайте «Единого центра записи» Москвы. Расширенный списочный состав клиник упрощает сравнение по рейтингам, адресам расположения, ценам на услуги. Отмечайте лучшие предложения и записывайтесь на диагностику через сервис. Это откроет доступ к дополнительным скидкам на выбранный вид томографии.
Плюсы и минусы процедуры
При очень сильных болях в пораженной области показано проведение блокады. Укол в сустав имеет определенные плюсы и минусы.
Среди основных плюсов нужно отметить такие, как:
- быстрое устранение боли;
- можно многократно применять подобную методику; практически нет побочных проявлений;
- внутрисуставные инъекции не несут риска занесения бактерий в полость суставов;
- наблюдаются терапевтические эффекты.
Однако стоит учитывать, что у подобной методики имеются определенные минусы, среди которых нужно отметить такие, как:
- не является основным методом проведения лечения;
- не приводит к устранению основной причины болезни;
Так как имеются определенные плюсы и минусы проведения подобной процедуры, то ее назначает только лечащий врач, так как она имеет определенные противопоказания, которые обязательно нужно учитывать.
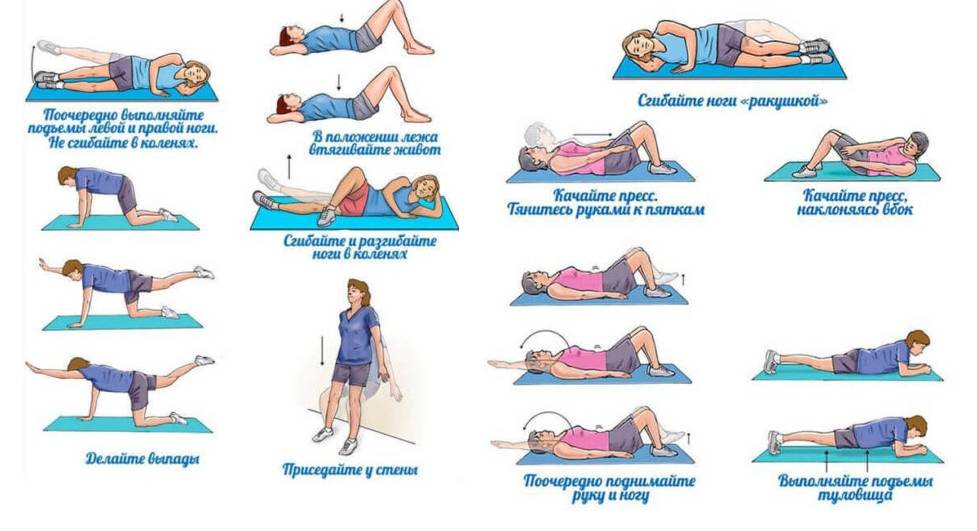
Профилактика возникновения болей в коленях
Начинать профилактику болей в коленях следует ещё в период вынашивания ребёнка. Это предполагает ведение активного образа жизни (не набирать лишний вес, чаще гулять на свежем воздухе, заниматься плаванием и пр.), ежедневное выполнение специального комплекса упражнений, приём кальцийсодержащих препаратов. Если женщина уже имеет заболевания опорно-двигательного аппарата, то ей следует тщательно выполнять все предписания лечащего врача.
После же родов молодая мама должна постоянно следить за своей осанкой, что поможет разгрузить коленные суставы. Это всегда прямая спина, чуть отведённые назад плечи, развёрнутая грудная клетка, напряжённые живот и ягодицы, подбородок, расположенный параллельно земле. Такие меры не только принесут пользу здоровью, но и обеспечат привлекательный внешний вид.
В послеродовой период следует по возможности избегать травмирующих ситуаций: например, отрегулировать под свой рост ручки на коляске, на прогулку надевать только удобную обувь без каблука. Молодая мама не должна совершать резких движений при подъёме малыша или тяжестей — любая нагрузка с резким поворотом коленей способна привести к их травме
Ноги важно сгибать плавно и аккуратно, спина при этом остаётся прямой. Также не нужно много времени проводить на коленях
Фотогалерея: как предотвратить появление боли в коленях
- Активный образ жизни будущей мамы поможет предотвратить проблемы с коленями
- Правильная осанка снижает нагрузку на колени
- Длительное ношение обуви на высоком каблуке нагружает суставы
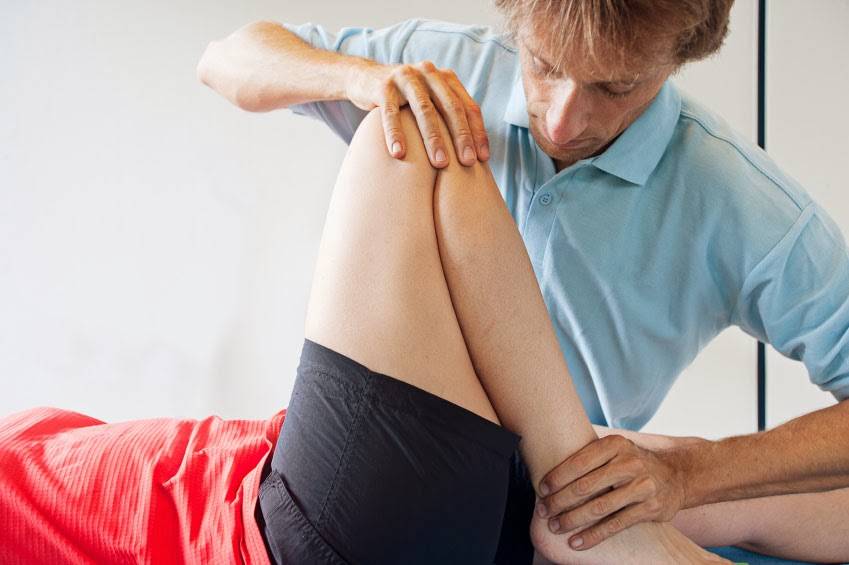
Осмотр
Субъективный осмотр
Субъективное исследование имеет решающее значение для определения первопричины, а также провоцирующих факторов. Тщательное субъективное обследование позволит вам упорядочить ваш осмотр и разработать соответствующий план лечения. Задавая конкретные вопросы об изменении симптомов и истории заболевания, вы сможете клинически обосновать причину симптомов, а также сопутствующие факторы. Идентификация различных внутренних и внешних факторов, которые приводят к ПФБС, будет направлять ваш план лечения. Было показано, что большее количество факторов, выявленных у индивида, коррелирует с более высоким уровнем боли и функциональными нарушениями.
Анамнез
Тщательный сбор анамнеза даст вам множество подсказок о причинах и способствующих факторах ПФБС.
Постепенное начало типично для ПФБС. Также для этого состояния характерны ситуации перегрузки (например, длительная ходьбы или подъем по лестнице). Травма в анамнезе не характерна для ПФБС.
Характер боли
Боль в переднем отделе коленного сустава при подъеме и спуске по лестнице, боль при сидении с согнутыми коленями и боль при приседаниях, стоянии на коленях — все это подразумевает ПФБС.
- Боль при сидении с согнутыми коленями:
- Боль при сидении со скрещенными ногами:
- Боль при спуске под гору:
- Боль при подъеме на гору:
- Напряженные икроножные мышцы.
- Нарушение контроля ягодичных мышц.
- Боль при ношении обуви на высоком каблуке:
- Увеличение нагрузки на ПФ суставе.
- Увеличение дистальной нестабильности.
- Боль при спуске по лестнице:
- Боль при подъеме по леснице:
- Приседания и стояние на коленях:
- Боль при сгибании колена в обтягивающих штанах:
- Увеличение давления на ПФ сустав.
- Возможно картина хронической боли с сенситизацией (аллодиния).
Паттерны боли
- Боль во время активности — подумайте о биомеханике.
- Боль после активности (например, на следующий день) — подумайте о воспалении.
- Боль, которая улучшается при физической нагрузке/активности — подумайте о длине мышцы, сухожилии.
Клинические признаки
Cook и соавт. (2010) предполагают положительный диагноз пателлофеморального болевого синдрома при:
- Боль присутствует как при сокращениям мышц, так и при приседаниях.
- Присутствуют 2 из 3 следующих симптомов — боль при сокращении мышц и/или боль при приседаниях и/или боль при пальпации.
- Присутствуют 3 из 3 следующих симптомов — боль при сокращении мышц, боль при приседаниях и боль при стоянии на коленях.
- Из-за многофакторной этиологии ПФБС есть много вещей, которые следует учитывать.
- Оценка положения надколенника (например, наклон или латерализация), положение бедренной кости, относительная масса мышц нижней конечности (особенно ягодичных, квадрицепса и икроножных), наличие выпота и / или отека тела Гоффа, положение стопы.
- Степень мобильности тибиофеморального и пателлофеморального суставов.
- Амплитуда движений коленного сустава, особенно снижение амплитуды экстензии.
- Стояние на одной ноге (контроль таза, бедра и стопы); чрезмерное использование медиальной части квадрицепса (МШМБ).
- Способность МШМБ включаться, скорость включения, выносливость при 0, 10, 20 и 30 градусах сгибания колена.
- Включение и выносливость ягодичных мышц в качестве абдукторов и наружных ротаторов при различных углах сгибания бедра.
- Модифицированный тест Томаса для оценки сгибателей и аддукторов бедра, а также илиотибиального тракта. Оценка хамстрингов, икроножной и комбаловидной мышц, а также место перехода большой ягодичной мышцы в илиотибиальный тракт (приведение и сгибание бедра).
- Оценка ходьбы по лестнице: чрезмерное использование таза или голеностопа, чтобы избежать сгибания колена. Меняется ли боль при коррекции положения надколенника, бедренной кости или стопы?
- Ходьба и / или бег: наблюдение за наличием раннего подъема пятки, контролем таза и бедра, длиной шага, сгибанием туловища.