Лечение бородавок
Анализ всех особенностей клинического случая помогает врачу понять, как избавиться от бородавок максимально эффективно. Всем пациентам до завершения лечения рекомендуется ношение удобной одежды (или обуви) и предупреждение травматизации пораженных участков кожи.
Лечение бородавок может проводиться при помощи консервативных, хирургических и комбинированных методов. Для местного устранения новообразований используются наружные раздражающие вещества, которые наносятся по определенным схемам и оказывают эффект прижигания. В качестве дополнения к ним применяются противовирусные мази. Также для повышения иммунитета и увеличения эффективности лечения бородавок пациенту могут назначаться поливитаминные комплексы, иммуномодуляторы и адаптогены.
Методики народной медицины при бородавках крайне редко бывают эффективными. Кроме этого, они часто небезопасны и приводят к еще большему распространению проявлений ВПЧ или появлению шрамов и рубцов.
Жабы тут не при чем…
Всех, кто хочет избавиться от бородавок с помощью колдовства, гнилого пня, картофеля или чего-то в этом роде, можно с чистой совестью отговорить от этих процедур. Такие методы “лечения” были актуальны в старые времена, когда люди не имели представления о природе бородавок. В наши дни известно, что бородавки – вирусное заболевание и вызываются они вирусом папилломы человека, сокращенно ВПЧ. В зависимости от разновидности вируса и бородавки бывают разными… Помните, как мама в детстве ругала вас за то, что вы брали в руки лягушек? При этом она всегда говорила, что от лягушек бывают бородавки. На самом же деле это не так. Бородавки – вирусное инфекционное заболевание кожи. Это часто встречающиеся заразные эпителиальные опухоли, вызываемые более чем 60 типами папилломавирусов человека; некоторые из них могут становиться злокачественными.
Бородавки могут появляться в любом возрасте, но чаще встречаются у детей старшего возраста; у пожилых людей они возникают редко. Внешний вид и размеры бородавок зависят от их локализации и от степени раздражения и травматизации, которым они подвергаются. Поражение протекает по-разному. Инфекция может проявиться единичными или многочисленными бородавками. Нередко они со временем полностью исчезают – как в результате лечения, так и спонтанно; однако бывает, что бородавки сохраняются годами или исчезают, но вновь появляются на тех же самых или на других местах.
Лазерное удаление бородавок
На сегодняшний день лазерная хирургия – один из лучших способов избавиться от бородавок. Это безболезненная и безопасная процедура, которая может использоваться в зонах с максимальной чувствительностью. Лазерное удаление новообразований очень эффективное: вероятность рецидива минимальна. На это оказывает значительное влияние степень тяжести заболевания.
Удаление бородавок происходит путём послойного прижигания поражённого участка, благодаря чему врач контролирует глубину воздействия. Одновременно лазерный луч прижигает кровеносные сосуды, предотвращая тем самым возникновение кровотечения в месте воздействия.
Распространены три метода лазерной коагуляции:
- Углекислотный (CO2) – лазер. Процедуры с применением такого лазера более болезненны. Хотя CO2-лазер герметизирует кровеносные сосуды, он также убивает ткань бородавки. В этом процессе есть вероятность повреждения здоровых тканей. Заживление раны обычно занимает больше времени, не исключено образование рубца. Эффективность составляет около 70%.
- Эрбиевый лазер. Для него характерна более короткая волна. Вероятность образования шрамов после заживления значительно снижается.
- Импульсный лазер на красителях. Такой лазер более эффективно уплотняет кровеносные сосуды, питающие бородавку. Он не повреждает большую часть здоровой ткани, как это делает CO2-лазер. Кроме того, это единственный тип лазера, одобренный для использования на детях. Результативность данного метода лечения составляет около 95%.
| Преимущества | Недостатки |
| Минимальная вероятность образования рубца (зависит от степени запущенности патологии) | Высокая стоимость |
| Быстрое заживление тканей | |
| Высокая результативность метода | |
| Минимальное повреждение здоровых тканей | |
| Быстрота процедуры |
Удаление бородавки выполняется под местной анестезией. На месте прижигания остаётся корочка, которая отпадает в течение 14 дней. После процедуры пациент быстро возвращается к привычному образу жизни при условии соблюдения всех рекомендаций врача.
Причины и факторы появления бородавок
У ребенка бородавка может появиться по самым разнообразным причинам. Необходимо выделить наиболее часто встречаемые причины из них:
- Ухудшение иммунитета.
- Общение и контакт с инфицированным человеком.
- Пользование общими игрушками в детском саду (если у кого-нибудь из детей уже наличествует данный вирус, вполне возможно заражение).
- Тесная и неудобная обувь.
- Если детские ноги слишком потеют.
- Посещение общего бассейна.
Исходя из своего местонахождения подобные образования могут классифицироваться по разному. Например, чаще всего встречаются бородавки verruca vulgaris, которые появляются на слизистых, а также на руках.
Возникновение подошвенных бородавок обычно наблюдается на пятках. Их причиной может стать любовь ребенка к бегу босиком, вследствие чего травмируются стопы
Также немаловажно соблюдать гигиену – не играть с грязными игрушками, мыть почаще руки и так далее.
Плоские бородавки обычно возникают в области шеи. Они отличаются тем, что не склонны выступать над кожной поверхностью и нередко пигментируются. Бывает даже так, что подобные образования дифференцируют не сразу, принимая за веснушки. Стоит повредить одну такую бородавку, и она может быстро распространиться до многих сотен проявлений.
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
Виды бородавок
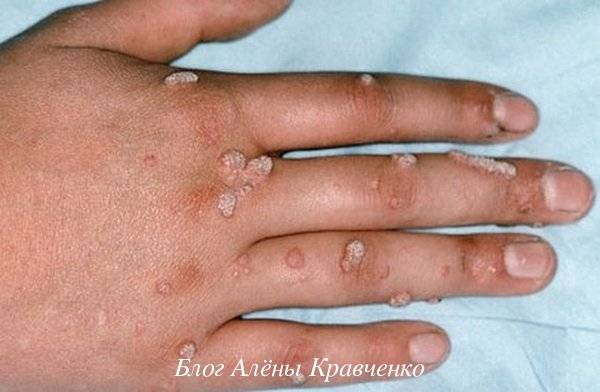
Обыкновенные бородавки представляют собой единичные или небольшие множественные, плотноватые, резко очерченные узелковые элементы без признаков воспаления, с неровной папилломатозной поверхностью, цвета нормальной кожи или серовато-желтые. Располагаются преимущественно на тыле кистей и стоп, в том числе вокруг ногтевых пластинок и под ними, но могут быть в любом участке кожи, на красной кайме губ, слизистой оболочке полости рта. Бородавка, появляющаяся первой, имеет более крупные размеры.
Плоские бородавки в отличие от обыкновенных более многочисленные, мелкие, имеют гладкую поверхность, развиваются главным образом у детей и молодых женщин. Располагаются преимущественно на лице и кистях, коленных суставах, нередко линейно, как следствие феномена Кебнера.
Подошвенные бородавки отличаются резкой болезненностью, глубоким расположением, большими размерами (диаметр до 2 см), резко выраженными роговыми наслоениями, после снятия которых обнаруживается сосочковая, нередко кровоточащая поверхность. Эти бородавки обычно немногочисленные. располагаются в местах наибольшего давления. Рисунок кожи в области бородавок нарушен. При тесном расположении отдельных бородавок очаг может принимать мозаичный характер.
Обыкновенные (простые, вульгарные) бородавки
Обыкновенные бородавки это плотные сухие наросты, характеризующиеся неравномерной и шероховатой поверхностью на ощупь, переменным размером и округлой формой. Они выглядят, как жёсткий ороговевший пузырёк диаметром до 1 см, значительно возвышающийся над поверхностью кожи.
Поверхность обыкновенных бородавок часто покрыта бороздками и выступами, из-за чего новообразование отдалённо напоминает цветную капусту или ягоду малины с чёрными точками внутри.
Это наиболее распространённый вид бородавок, составляющий до 70% всех подобных кожных новообразований. Простые бородавки могут возникнуть на коже абсолютно в любом возрасте, однако чаще всего они поражают детей и молодых людей. Это связано с тем, что у них более слабый иммунитет, чем у взрослых.
Обычные бородавки, как правило, появляются на руках (пальцах и тыльной стороне кистей), коленях и локтях, иногда – на лице или стопах, крайне редко – на слизистой оболочке рта.
Рядом с крупной «родительской» бородавкой может образовываться россыпь мелких наростов. Молодые новообразования обычно сохраняют телесный цвет, со временем они приобретают грязноватый серый или серовато-бурый оттенок, реже – жёлтый или розоватый. Это обусловлено их неровной пористой поверхностью, скапливающей в себе грязь.
Вульгарные бородавки обычно не причиняют беспокойства: не вызывают неприятных симптомов, не болят и не чешутся. Однако могут вызывать болевые ощущения, если находятся в зонах, подверженных ударам или контактирующих с одеждой. Наросты могут со временем самоизлечиться, особенно если возникли в детском возрасте.
Как распознать микоз стопы? Симптомы грибка пальцев ног
- Между пальцами ног появляется трещина или воронка, края которой покрываются белесой или зеленоватой сквамозной (шелушащейся) кожей;
- Трещина может быть мокнущей с выделением экссудата;
- Под и между пальцами появляются круговидные опрелости со слезающей кожей (интертригинозные симптомы);
- При стертом течении между пальцами ног трещины малозаметны, зато шелушение приобретает муковидный характер (кожа выглядит, как будто присыпана мукой — это ее пораженные чешуйки). Симптомы особенно характерны для детей;
- Чувствуется небольшой зуд меж пальцев, но большого дискомфорта нет.
В «спящем», стертом состоянии грибок между пальцами ног может пребывать неопределенно долго, скрывая симптомы. Но процессы будут нарастать. Постепенно кожа выглядит все более сухой, грубой, шершавой, шелушащейся, приобретает грязновато-желто-серый цвет, роговеет вплоть до омозолелостей, трескается в особенно огрубевших местах.
Одновременно или последовательно наступает стадия онихомикоза – поражения ногтей, которые меняют цвет, утолщаются, слоятся и рассыпаются. К такому финишу приходят на поздних стадиях, когда симптомы однозначно указывают на долголетнее пренебрежение здоровьем.
Второй путь развития грибка между пальцев более редкий (примерно в 8%). Это «мокрый», везикулярный или экссудативный грибок, при котором возникают лопающиеся пузырьки-везикулы и изъязвления после них. Такой мокрый микоз меж пальцами поражает людей при сильных стрессах, при долгих походах, ношении плохой, тесной, невентилируемой обуви, при неправильной терапии грибка, при самолечении антимикозами и кортикостероидами.
Если саботировать лечение грибка между пальцами, у 80-100% больных будут поражены ногти на ногах, у 20% — на руках. Вид печальный и отталкивающий, ноготь выглядит как рассыпающаяся труха или хозяйственное мыло. Также может приобрести вид «когтя грифа» или врасти. А вросший ноготь – это еще и болезненное лечение.
Какие бывают виды бородавок
Существует много разновидностей бородавок. Они могут различаться по своим размерам, расположению, иным внешним признакам. Одними из самых распространённых видов являются:
- Бородавки вульгарные или обыкновенные. Они абсолютно безболезненные и сухие на ощупь. Также отличаются малыми размерами и не доставляют дискомфорта.
- Бородавки подошвенные. Они образуются в случае повышенного потоотделения стоп и проносят сильный дискомфорт при ношении обуви и ходьбе.
Также выделяют менее распространённые виды наростов:
Плоский или юношеский. Для него характерно появление в подростковом периоде. Место расположение чаще всего в области лица и рук. В диаметре не достигают более пяти миллиметров, над кожей выступают на высоту около двух миллиметров.
Старческий. Могут локализоваться по всей поверхности тела пожилого человека. По внешнему виду нарост рыхлый и сальный, может достигать в размерах до 3 см.
Кондиломы остроконечные представляют собой небольшие розоватые узелки. Часто располагается в области гениталий, паху, между ягодиц. Для неё характерна передача половым путём.
Лечение мозолей
Зависит от их вида. Возможно консервативное и хирургическое лечение. Часто возникает вопрос, к какому врачу обратиться. Диагностику, лечение, профилактику мозолей и натоптышей проводит врач-подиатр. Это специалист, который помогает решить проблемы в области стопы. Также можно обратиться к врачу-дерматологу.
Обычно диагноз ставят после осмотра. В некоторых случаях врач порекомендует выполнить рентгенографию стопы для исключения или подтверждения вальгусной или варусной деформации.
Лечение сухих (твердых) мозолей и натоптышей
Прежде чем начать лечение мозолей, нужно устранить причину их появления, например, постоянное трение. Обычно схема удаления выглядит так:
Поместить руку (ногу) с мозолью или натоптышем в теплую воду примерно на 10 минут для размачивания.
Мокрой пемзой или пилкой для кожи ног деликатно потереть огрубевшую зону круговыми движениями с целью ее удаления
Нужно соблюдать осторожность, чтобы не повредить кожу и не спровоцировать кровотечение.
После ванночки нанести средство от мозолей – крем с салициловой кислотой, мочевиной или лактатом аммония (такие препараты постепенно размягчают утолщенные участки).. Если пораженный участок кожи очень плотный и толстый, врач может порекомендовать удалить его хирургическим путем (с помощью скальпеля или лезвия) в условиях процедурного кабинета
Это безболезненная процедура, так как утолщенная кожа не имеет нервных окончаний
Если пораженный участок кожи очень плотный и толстый, врач может порекомендовать удалить его хирургическим путем (с помощью скальпеля или лезвия) в условиях процедурного кабинета. Это безболезненная процедура, так как утолщенная кожа не имеет нервных окончаний.
Лечение водяных (мокрых, мягких) мозолей
Обычно эти образования сами проходят в течение 3-7 дней. Нужно не травмировать волдырь, покрыть его чистой и сухой повязкой до рассасывания жидкости. Вскрывать мягкую мозоль не стоит, это замедлит заживление и повысит риск инфицирования. К врачу надо идти при усилении боли, покраснении, повторном появлении мозоли в том же месте.
Лечение стержневых мозолей
Обычно процедуру делают во время аппаратного педикюра, когда проводят высверливание ороговевшей ткани специальным тонким сверлом. Затем в место мозоли помещают лекарственное вещество, которое не даст стержню появиться вновь.
Пластыри от мозолей
Иногда в лечении мозолей может помочь пластырь, пропитанный специальными веществами, например, салициловой кислотой. Пластырь с содержанием 40% салициловой кислоты поможет подобрать фармацевт в аптеке. Нужно учитывать, что кислота в составе пластыря могут повредить нормальную кожу вокруг мозоли. Для защиты здоровой кожи можно использовать вазелин для смазывания области вокруг мозоли. Пластыри с химическими веществами в составе не показаны при сахарном диабете, проблемах с кровообращением стоп, при склонной к раздражениям коже.
Мази от мозолей
Используют средства на основе салициловой кислоты, например, салициловую мазь, которую наносят на сухую мозоль 2-3 раза в день. Средство нельзя применять у детей, при непереносимости компонентов, выраженной боли, а также при возникновении зуда после первого нанесения.
Удаление лазером
В сложных случаях для лечения стержневых или больших по размеру образований возможно использовать лазер (лазеротерапия) или жидкий азот (криотерапия).
Другие средства от мозолей
Также можно использовать:
- специальные регидратационные кремы для утолщенной кожи
- защитные пластыри
- индивидуально подобранные стельки или подушечки для обуви
- специальные клинья из пенного материала для пространств между пальцами
- силиконовые подушечки или клинья для перераспределения областей давления в области стопы.
Лечение сухих мозолей народными средствами
Используют 10-15-минутные теплые ванночки с 2-3 столовыми ложками пищевой соды (натрия гидрокарбоната), после чего размягченную мозоль трут пемзой для удаления омертвевшей кожи.
Также можно на пораженный участок кожи нанести пасту из одной ложки пищевой соды и нескольких капель лимона (чтобы сделать более мягкую консистенцию, можно добавить воду), накрыть повязкой и оставить на ночь. Утром повязку снять и отшелушить кожу пемзой. Процедуру можно повторять ежедневно до полного удаления мозоли или натоптыша.
Используют также и сок свежего лимона (содержащаяся в нем кислота помогает размягчить загрубевшую кожу), который 2-3 раза в день наносят на мозоль, затем дают ему высохнуть на воздухе.
Лимонный сок можно смешать с чайной ложкой пивных дрожжей до получения пасты, которую наносят на мозоль толстым слоем и оставляют под повязкой на ночь. Утром пасту смывают водой. Так можно делать ежедневно до получения желаемого эффекта.
Розовый лишай у детей
В детском возрасте розовый лишай проявляется в основном после ОРВИ. Чешуйки на высыпаниях обычно скудные или вообще отсутствуют. Пятна чаще образуются в паховых складках и подмышечных ямках. При таком заболевании ребенок может продолжать жить обычной жизнью, единственное ограничение касается водных процедур. Нельзя пользоваться мочалками, растирать кожу жестким полотенцам. В период обострения болезни следует предотвратить обильное потоотделение, поэтому физические нагрузки придется лимитировать.
Важно соблюдать все рекомендации доктора
Как правило, медикаментозное лечение не требуется, но следует уделить особое внимание восстановлению иммунной защиты организма. В этом плане важную роль играют сбалансированный рацион, проветривание помещений, соблюдение общих правил гигиены
При наличии зуда или атипичном течении патологии доктор назначает лекарственные препараты. А вот народными средствами пользоваться не рекомендуется.
Как удалить бородавку в домашних условиях?
Устранить простую бородавку на руке или стопе можно в домашних условиях. Хоть это своего рода и самолечение, оно допустимо. За исключением нескольких категорически запрещенных методов. Ни при каких обстоятельствах бородавки нельзя:
- срезать и счищать пемзой,
- выцарапывать и выковыривать.
Если вы думаете, что ее достаточно распарить, размягчить и поступить как с мозолью, это заблуждение. Если и решаетесь удалить бородавку самостоятельно, то непременно приобретите специальное средство. Такое не просто размягчит бородавку, а своими особыми компонентами проникнет вглубь новообразования и разрушит корень.
Итак, современная фармацевтическая отрасль, чтобы удалить бородавки на дому, предлагает:
- «Антиверруцин» – в виде порошка или пасты; втирается в бородавку два-три раза в день после мытья рук с мылом;
- «Веррукацид» – наносится аппликатором точно на бородавку, не допуская попадание на ближайшие ткани; мелкие новообразования достаточно обработать единожды, а с диаметром более 2-3 мм – 3-4 раза с перерывом для высыхания препарата, при подошвенных бородавках или крупных образованиях – 7-10 раз с перерывом 4-5 минут;
- Солкодерм – кислотный аптечный раствор, состоящий и щавелевой, уксусной, азотной, молочной кислот; наносить раствор нужно строго на проблемный участок кожи, не затрагивая здоровых;
- фитопрепарат «Горный чистотел» – состоит из сока чистотела, горечавки, какалия, рододендрона; наносится на 7-12 минут на новообразование и так нескоьлко дней подряд, после чего ороговевший слой легко устраняется.
К числу гомеопатических препаратов от бородавок относят Causticum, Nitric acid и Antimonium crudum.
Особенность этих и им подобных медикаментов из аптеки заключается в том, что они обладают специфическим действием на структуру бородавки, а также активны против вирусов, порождающих нарост. Если используете щелочные или кислотные растворы, чтобы удалить бородавку, следите за точностью нанесения. Кожу вокруг бородавки во избежание ожогов рекомендуется смазать вазелином или тонким слоем крема.
Не стоит продолжать самолечение, а лучше обратиться к профессиональному дерматологу, если отмечаются следующие тревожные симптомы:
- болезненность, зуд, жжение в месте роста бородавки,
- неравномерный окрас, изменение формы и величины новообразования,
- размножение образований и увеличение их количества,
- кровотечение образования и его надрыв,
- бородавки расположены на видном месте, и высокое значение имеет эстетика результата.
Иногда удалить бородавки можно путем солнечного загара или облучения кварцевой лампой. Также их смазывают болтушкой из равных частей древесной залы и воды, соком чистотела, но это уже тонкости народной медицины.
Как распознать бородавки: симптомы и признаки
Неопытный человек может спутать бородавки с другими кожными новообразованиями, например, родинками, мозолями, меланомами.
Основные отличия бородавок от родинок:
- родинки имеют тёмный или чёрный оттенок, бородавки же – светлый;
- бородавки плотно срастаются с кожей, родинки – отдельные структуры, будто приклеенные к телу;
- родинки мягкие и гладкие на ощупь, бородавки жёсткие, твёрдые и шершавые.
Отличить бородавку от мозоли также просто. При надавливании на нарост возникнут болезненные ощущения, а в случае отшелушивания под ним будут видны следы кровоизлияний. Под мозолью же – новая нежная кожа.
Отличить бородавку от меланомы можно по цвету и форме. Для этого опасного заболевания характерны неоднородные красные и чёрные оттенки, разрастание и неровный контур.
Дерматологу нетрудно установить правильный диагноз с помощью визуального осмотра. Но хороший специалист не будет довольствоваться только простым осмотром. Он обязательно воспользуется специальным увеличивающим прибором — дерматоскопом. Если есть подозрения на патогенный процесс, потребуется соскоб поверхностного слоя.
В случае аногенитальных бородавок (расположение вокруг ануса и на гениталиях) необходима консультация гинеколога или проктолога.
Пути заражения вирусом
Самый очевидный способ стать обладателем бородавок — это контакт с человеком, у которого они есть. Однако и здесь решающую роль будет играть ваш иммунитет. Кроме того, возможна передача ВПЧ от мамы к ребенку во время родов. Например, если роды естественные, а у мамы не удалены кондиломы.
Защититься от вируса можно, соблюдая нормы гигиены, а также избегая посещения мест общего пользования, имея повреждения на коже. Например, с ранами и ссадинами не стоит идти в бассейн.
Учитывая распространенность вируса, нельзя быть до конца уверенным ни в каких мерах предотвращения заражения. При этом, по данным 2018 года, на планете живет более 7,5 миллиардов человек, а это значит, что не заразившихся ВПЧ больше 2-х миллиардов. Получается, что шанс не стать носителем вируса все же есть. Врачи не рекомендуют обследования, если нет симптоматики и если на этом не настаивает, например, ваш партнер.
Стоит помнить, что ВПЧ не означает обязательные бородавки. У детей причины получения этого неприятного кожного заболевания такие же, как и у взрослых.
Проявление бородавок на коже
Бородавки простого типа представляют собой своеобразные узелки с бугристой поверхностью, которая, в некоторых случаях, содержит мелкие черные точки.
- Чаще всего у детей бородавки появляются на коже кистей. На начальном этапе развития на эпителии образуется небольшой узелок розового цвета. Сначала поверхность узелка гладкая, но с ростом бородавки поверхность становится шершавой. Если произошло самозаражения, вокруг основного очага инфицирования появляются мелкие множественные проявления.
- Околоногтевые бородавки – частая форма простого типа. При данном типе узелки могут сливаться в бляшки, образуя вокруг ногтя шероховатую поверхность. В более запущенных случаях инфекция может разрушить весь ногтевой валик.
- Подошвенные бородавки – представляют собой узелки или бляшки, поверхность которых имеет шероховатый или гладкий вид. Новообразования располагаются на подошве стопы, а именно в местах максимальной нагрузки. При отсутствии должного лечения бородавка распространяется на большую площадь.
- Плоские бородавки – узелки гладкой, реже шероховатой поверхности. Размер узелков варьируется 1-3 мм в диаметре. В большинстве случаев образуется в области лица. Но можно встретить на других частях тела.
Диагностировать бородавку на теле очень просто. Но если возникают сомнения, следует обратиться за помощью к врачу-дерматологу.
Миома боится остаться без кислорода
Об этом врачи и ученые знают уже давно (с 70-х годов прошлого века), но некоторые до сих пор отказываются верить. Существует такая процедура — эмболизация маточных артерий, когда в сосуд, питающий миому, через катетер вводят специальные микросферы. Они перекрывают просвет артерии, миома остается без кислорода и питательных веществ, «усыхает» и по сути превращается в соединительную ткань. Была большая виноградина, превратилась в маленькую изюминку. А то и вовсе отделилась от стенки матки и «вышла» через влагалище.
В настоящее время американские врачи считают эмболизацию маточных артерий (сокращенно — ЭМА) золотым стандартом лечения миомы, потому что она имеет ряд преимуществ:
- Рецидивов, в отличие от хирургического лечения, практически не бывает.
- Если миома вызывала симптомы, после ЭМА они полностью проходят у 99% женщин.
- Процедура длится 15-30 минут. Нет никакого разреза. Врачу нужно лишь проколоть кожу, чтобы ввести в сосуд катетер. Наркоз тоже не нужен.
Вывод: Эмболизация маточных артерий — та самая процедура, которую современные эксперты рекомендуют применять у большинства женщин с миомой. Возможно, вы слышали другую точку зрения, но это — лишь точка зрения. Эффективность и безопасность ЭМА доказаны научно.
Лечение болезней полости рта лазером
Сегодня в стоматологии активно применяется лечение лазером. Им можно не только лечить кариес и пульпит, но и заниматься терапией мягких тканей полости рта. Лазер позволяет:
- Устранить кровоточивость десен путем обеззараживания зубодесневых карманов
- Эффективно удалить зубной налет для профилактики заболеваний полости рта
- Обеззараживать области, пораженные стоматитом и другими заболеваниями
- Иссекать разросшиеся мягкие ткани
Как правило, все это осуществляется одним лазером, работающим в разных режимах и с разной интенсивностью. Лазер хорош тем, что действует быстро, а отсутствие прямого контакта инструмента с полостью рта делает процедуры полностью стерильными. Лазер ускоряет заживление тканей за счет активизации кровотока и эффективно справляется с уничтожением вредоносных бактерий и налета. Единственный недостаток лазера – в дороговизне аппаратуры, поэтому цены на лазерное лечение обычно высокие, и лазер себе может позволить далеко не любая клиника.