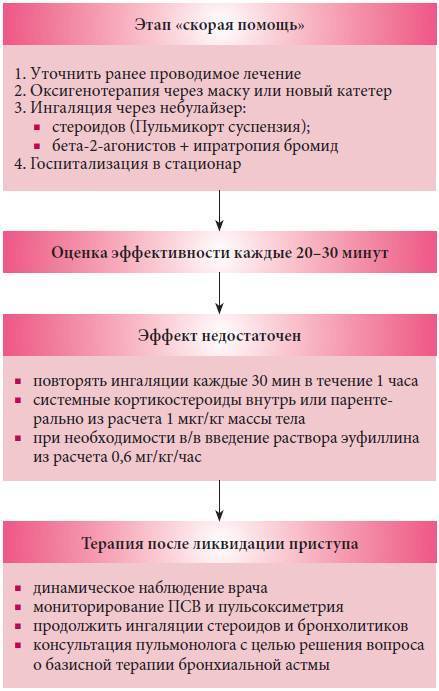
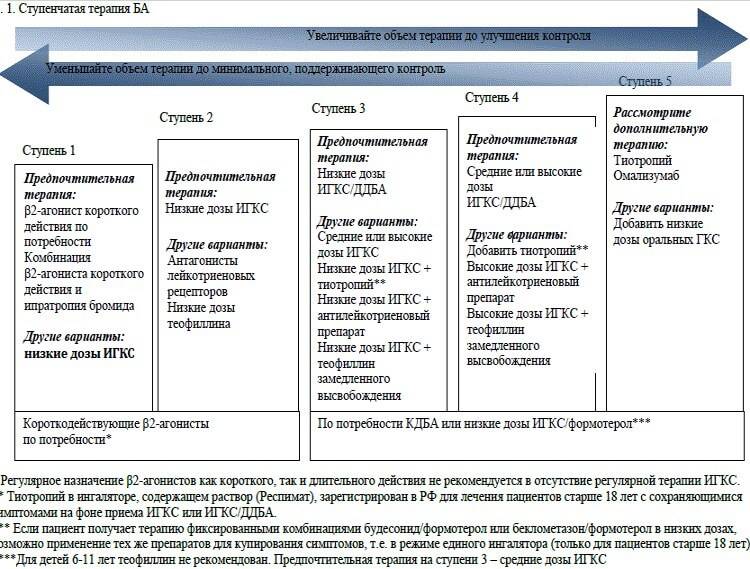
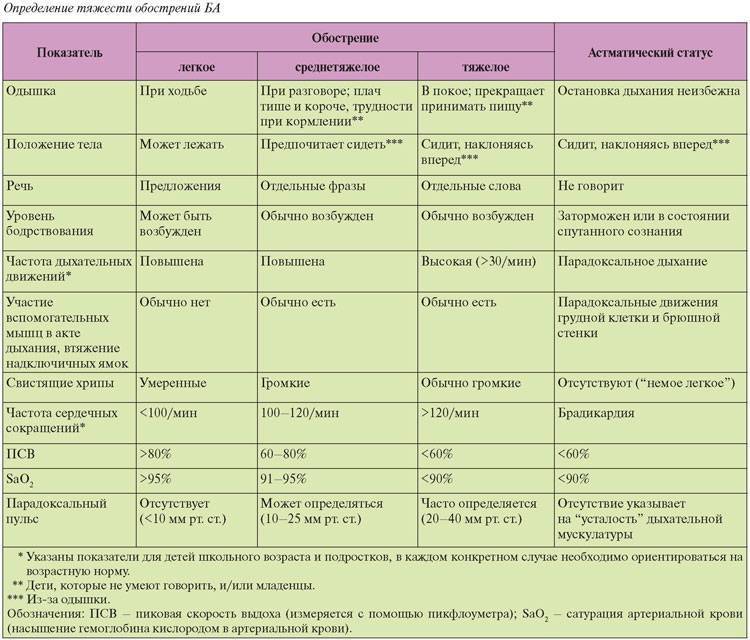
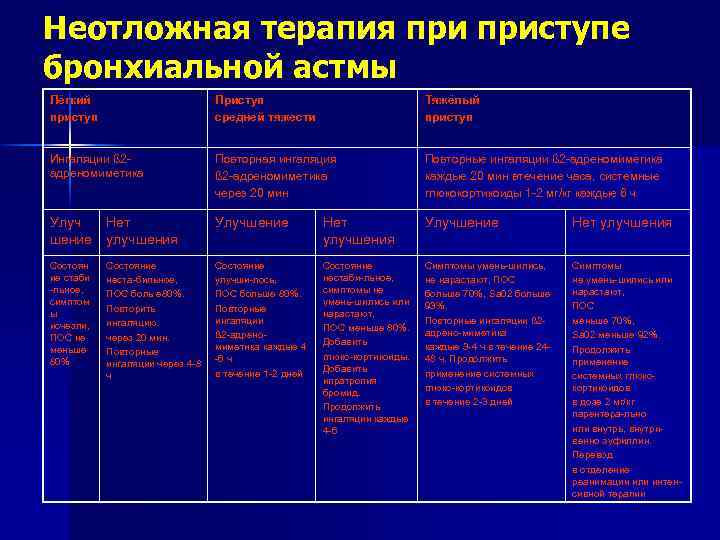
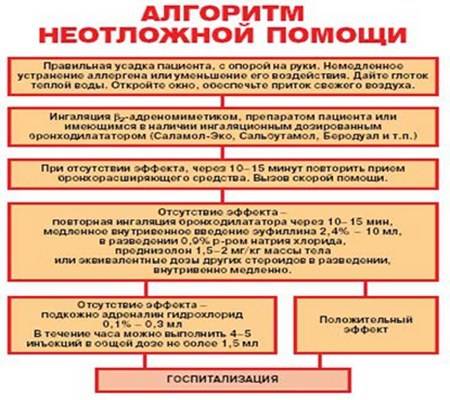
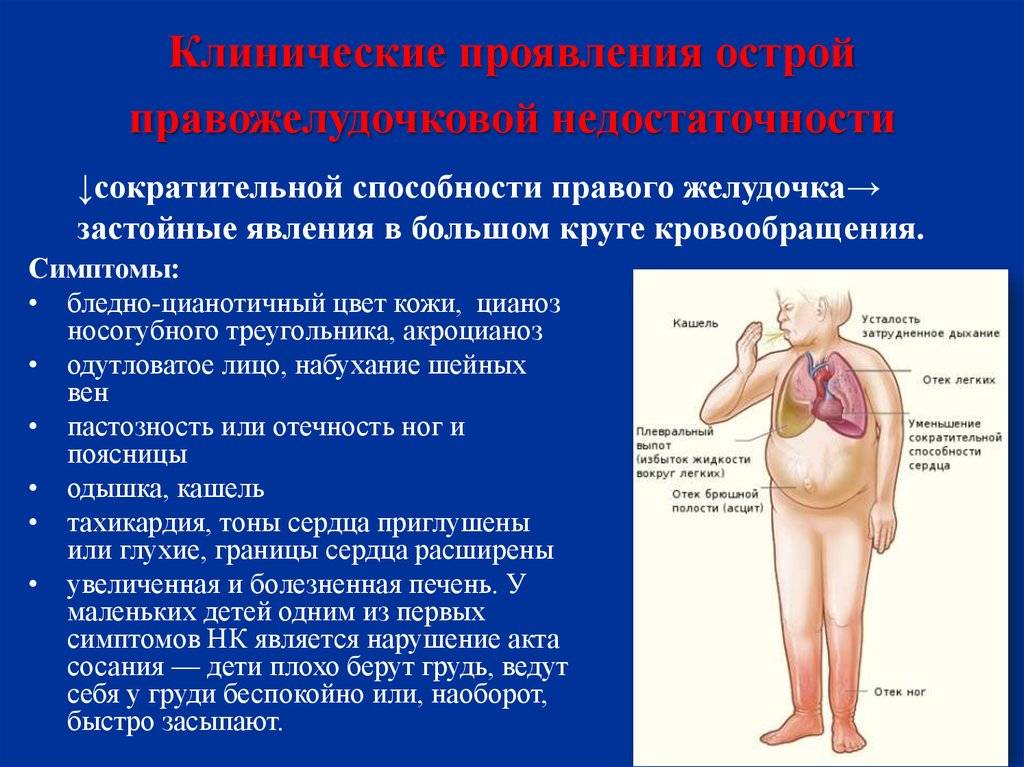
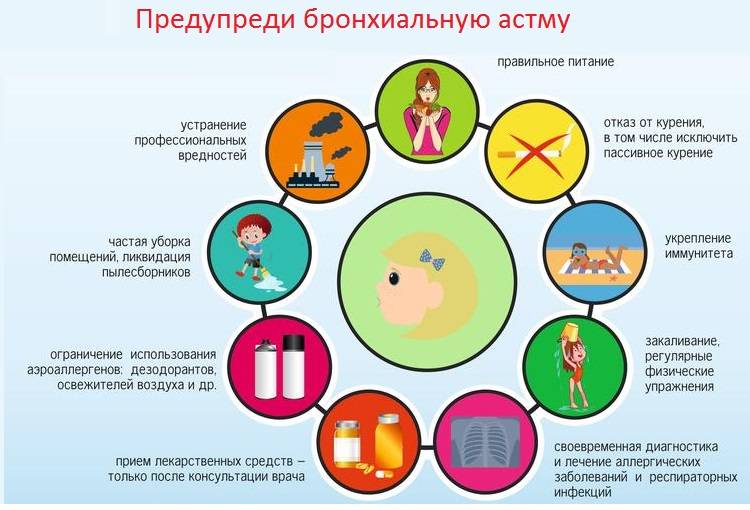
Лечение обострений бронхиальной астмы
Ступенчатое лечение обострения бронхиальной астмы проводят следующим образом (вмешательства применяются в зависимости от их доступности и места, где проводится терапия, – дома, у врача общей практики или в стационаре):
ингаляции β2-агонистов КД через спейсер по 2–4 вдоха сальбутамола каждые 10–20 мин в течение 1 ч, при отсутствии улучшения показана госпитализация;
β2-агонисты через небулайзер – 2,5–5 мг сальбутамола можно повторять каждые 20–30 мин;
ипратропия бромид смешивают с раствором β2-агониста в дозе 250 мкг и ингалируют через небулайзер каждые 20–30 мин;
кислородотерапия для обеспечения нормальной оксигенации;
пероральные и внутривенные ГКС имеют сходную эффективность, пероральные ГКС предпочтительнее ингаляционных ГКС. Доза преднизолона – 1–2 мг/кг (более высокие дозы могут быть использованы в стационаре), обычно достаточно до 3 дней лечения;
β2-агонисты внутривенно: раннее добавление болюсных доз сальбутамола внутривенно (15 мкг/кг) может быть полезным, затем проводится продолжительная инфузия в дозе 0,2 мкг/кг/мин;
ребенок должен быть переведен в отделение интенсивной терапии, если наблюдается прогрессивное ухудшение состояния и не поддерживается достаточная оксигенация. Маленькие дети с ограничением вентиляционных резервов имеют наибольший риск развития дыхательной недостаточности;
аминофиллин используется в условиях отделения интенсивной терапии при тяжелом и жизнеугрожающем бронхоспазме, не отвечающем на максимальные дозы бронхолитиков и системных ГКС. Вначале его вводят в дозе 6 мг/кг в течение 20 мин, мониторируя ЭКГ, затем продолжают длительную внутривенную инфузию
Необходима особая осторожность при наличии факторов, влияющих на метаболизм аминофиллина.
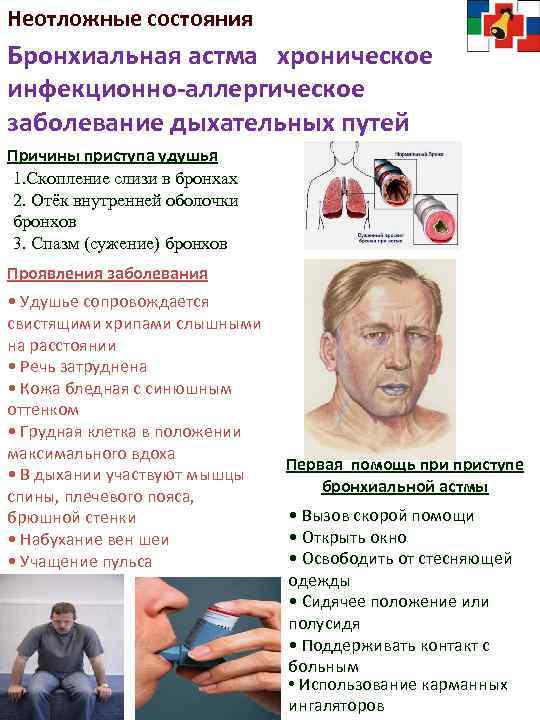
Причины бронхиальной астмы
Не существует единственной причины бронхиальной астмы, но на вероятность ее развития могут влиять факторы окружающей среды и наследственность.
Кто подвержен риску заболеть астмой?
Риск бронхиальной астмы повышается, если:
- у вас в семье были случаи бронхиальной астмы или заболеваний, связанных с аллергией (атопических состояний), таких как экзема, пищевая аллергия или сенная лихорадка;
- вы сами страдаете аллергией, например, на пищевые продукты;
- в детстве вы болели бронхиолитом (распространенное детское заболевание легких);
- в детском возрасте подвергались действию табачного дыма, особенно, если мать курила во время беременности;
- вы родились недоношенным (особенно, если находились на искусственной вентиляции легких);
- имели низкий вес при рождении (меньше 2 кг).
Гигиеническая гипотеза
Одни дети имеют меньший риск астмы, чем другие. Например, исследования показали, что у детей, редко принимавших антибиотики или живущих в сельской местности бронхиальная астма развивается реже. Ученые попытались объяснить этот факт с помощью гигиенической гипотезы.
Триггеры бронхиальной астмы
У каждого больного бронхиальной астмой есть свои триггеры (раздражители), которые вызывают появление симптомов. Зная эти триггеры, можно избегать контакта с ними. Виды триггеров:
- Инфекции верхних дыхательных путей и легких, причиной которых часто становится простуда или вирус гриппа.
- Аллергены: пыльца, пылевые клещи, шерсть животных, птичьи перья.
- Раздражители из воздуха: сигаретный дым, пары химических веществ и атмосферные загрязнения.
- Лекарства: обезболивающие, относящиеся к группе нестероидных противовоспалительных средств (НПВС), в частности аспирин и ибупрофен, у некоторых людей вызывают обострение бронхиальной астмы, хотя большинство людей переносят их хорошо. Детям до 16 лет не следует давать аспирин.
- Эмоциональные факторы: стресс или смех, могут провоцировать астму.
- Продукты, содержащие сульфиты. Сульфиты — это природные соединения, содержащиеся в некоторых продуктах и напитках. Также они иногда используются в качестве пищевых консервантов. Большое количество сульфитов содержится в концентрированных фруктовых соках, варенье, креветках и многих полуфабрикатах. Обычно больные бронхиальной астмой не реагирует на подобные триггеры, но есть люди, для которых эта группа раздражителей актуальна. Некоторые вина могут спровоцировать астму у восприимчивых людей.
- Погодные условия: резкое изменение температуры, холодный или загрязненный воздух, ветер, жаркая и влажная погода.
- Домашние условия: плесень и сырость, домашние пылевые клещи и бытовая химия для ковров и напольного покрытия.
- Физическая нагрузка: иногда люди замечают, что симптомы бронхиальной астмы усиливаются при выполнении физических упражнений.
- Пищевые аллергены: некоторые люди испытывают анафилактическую реакцию на орехи и другие продукты. Эти же аллергены могут вызывать серьезные приступы астмы.
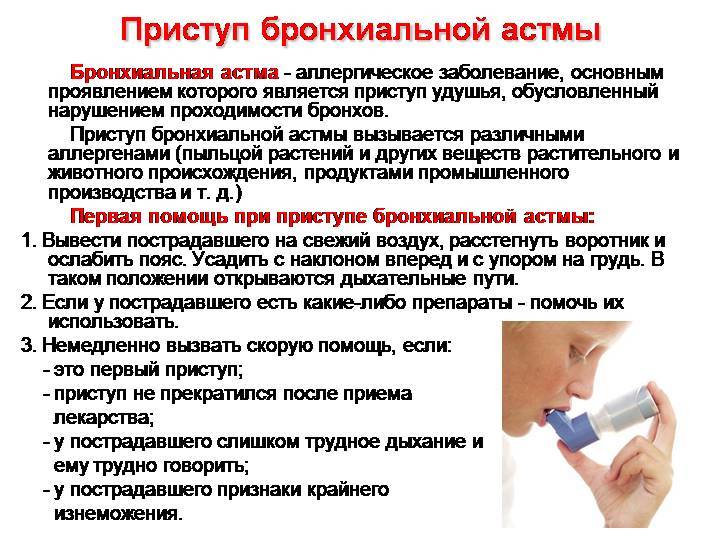
Что происходит во время приступа бронхиальной астмы?
Во время приступа бронхиальной астмы:
- мышечные пучки вокруг дыхательных путей сокращаются;
- нарастает воспаление и отек слизистой оболочки дыхательных путей;
- в бронхах образуется липкая слизь (мокрота), за счет чего еще больше суживается их просвет.
Сужение бронхов затрудняет прохождение воздуха во время дыхания, что сопровождается появлением характерных хрипов, однако не у всех больных астмой. Даже во время опасного для жизни приступа не всегда появляются хрипы при дыхании.
Диагностика бронхиальной астмы
При обнаружении характерных для бронхиальной астмы симптомов, лечащий врач, скорее всего, сразу поставит диагноз. Он может уточнить, когда и как часто проявляется заболевание, и не заметили ли вы триггеров (раздражителей), которые, возможно, запускают приступ астмы. Для подтверждения поставленного диагноза может быть проведен ряд исследований.
Спирометрия — это метод, позволяющий оценить, насколько эффективно работают легкие. Для исследования вас попросят дышать в аппарат, который называется спирометр.
Спирометр проводит два измерения: объем воздуха, который можно выдохнуть за одну секунду (объем форсированного выдоха за одну секунду — ОФВ1) и общее количество воздуха, которое вы выдыхаете (форсированная жизненная емкость легких — ФЖеЛ).
Для получения точных показателей, возможно, понадобиться сделать несколько выдохов. Результаты теста оценивают, сравнивая полученные данные с нормальными показателями дыхания для вашего возраста. Это позволяет выявить наличие препятствий в ваших дыхательных путях.
Иногда, после начальных изменений, вам дают воспользоваться ингалятором неотложной помощи (содержащим расширяющие бронхи вещества), а затем снова проводят измерения. Улучшение показателей после приема лекарства служит подтверждением диагноза.
Измерение пиковой скорости выдоха (пикфлоуметрия). Пикфлуометр — небольшое переносное устройство, которое используется для измерения того, как быстро вы можете выдохнуть (пиковой скорости выдоха ПСВ). При помощи пикфлоуметра можно самостоятельно вести дневник измерений ПСВ дома, а также дополнительно записывать в него свое самочувствие и выраженность симптомов. Эти наблюдения помогают выяснить, что провоцирует ухудшение астмы.
Можно ли полностью вылечить бронхиальную астму?
Если бронхиальная астма развилась в детстве, то симптомы могут стать почти незаметными или полностью исчезнуть в подростковом возрасте. В дальнейшем (но не всегда) симптомы бронхиальной астмы могут снова вернуться. Если заболевание развилось у взрослого человека, то, скорее всего, оно будет проявляться в той или иной степени до конца жизни.
Некоторые люди нуждаются в проведении дополнительных исследований, которые подтвердят диагноз бронхиальной астмы или выявят другие заболевания. Это поможет вам и вашему врачу правильно подобрать лечение.
Исследование чувствительности дыхательных путей показывает, как реагируют ваши дыхательные пути на контакт с триггером астмы. Вам могут предложить пройти провокационный тест с порошком маннитола, который основан на вдыхании возрастающих доз вещества. При бронхиальной астме маннитол вызывает спазм дыхательных путей. У детей в качестве провоцирующего фактора иногда используют физическую нагрузку.
После воздействия раздражителя при помощи спирометра измеряют ОФВ1 и ФЖЕЛ. Значительное уменьшение этих показателей свидетельствует о наличии бронхиальной астмы.
Оценка воспаления дыхательных путей складывается из двух этапов:
- Анализ мокроты. Врач может взять образец мокроты для проверки наличия воспаления в легочной ткани.
- Определение концентрации оксида азота. Высокий уровень оксида азота в выдыхаемом воздухе может быть признаком воспаления дыхательных путей.
Аллергические пробы: кожные пробы или анализ крови позволят подтвердить связь бронхиальной астмы с аллергией, например, на пылевых клещей, пыльцу или продукты питания.
Профессиональная бронхиальная астма
Если ваше состояние заметно улучшается в отпуске или в выходные дни, возможно, у вас профессиональная бронхиальная астма. Вероятность развития профессиональной астмы наиболее высока у работников таких специальностей, как:
- маляры;
- пекари и кондитеры;
- медсестры;
- работники химической отрасли;
- работающие с животными;
- сварщики;
- работники пищевой промышленности;
- профессии, связанные с деревообработкой.
Фенотипы бронхиальной астмы
Возраст и характерные триггеры могут использоваться для выделения фенотипов бронхиальной астмы. Выделение отдельных фенотипов может быть целесообразным, поскольку бронхиальная астма у детей является гетерогенной. Будучи частью “синдрома астмы”, фенотипы бронхиальной астмы не являются отдельными заболеваниями. Рекомендации, учитывающие различные фенотипы бронхиальной астмы, должны помочь оптимизировать тактику лечения и прогноз. Ниже приведены критерии, использующиеся для определения фенотипов бронхиальной астмы.
Возраст и бронхиальная астма
Возраст – один из наиболее значимых критериев, определяющих фенотип бронхиальной астмы у детей. Клиническая картина бронхиальной астмы в разных возрастных группах отличается рядом особенностей, и поэтому выбор методов диагностики и стратегии лечения должен быть основан на возрасте. На практике для этих целей выделяют следующие возрастные группы:
- младенцы (от 0 до 2 лет);
- дошкольники (от 3 до 5 лет);
- школьники (от 6 до 12 лет);
- подростки.
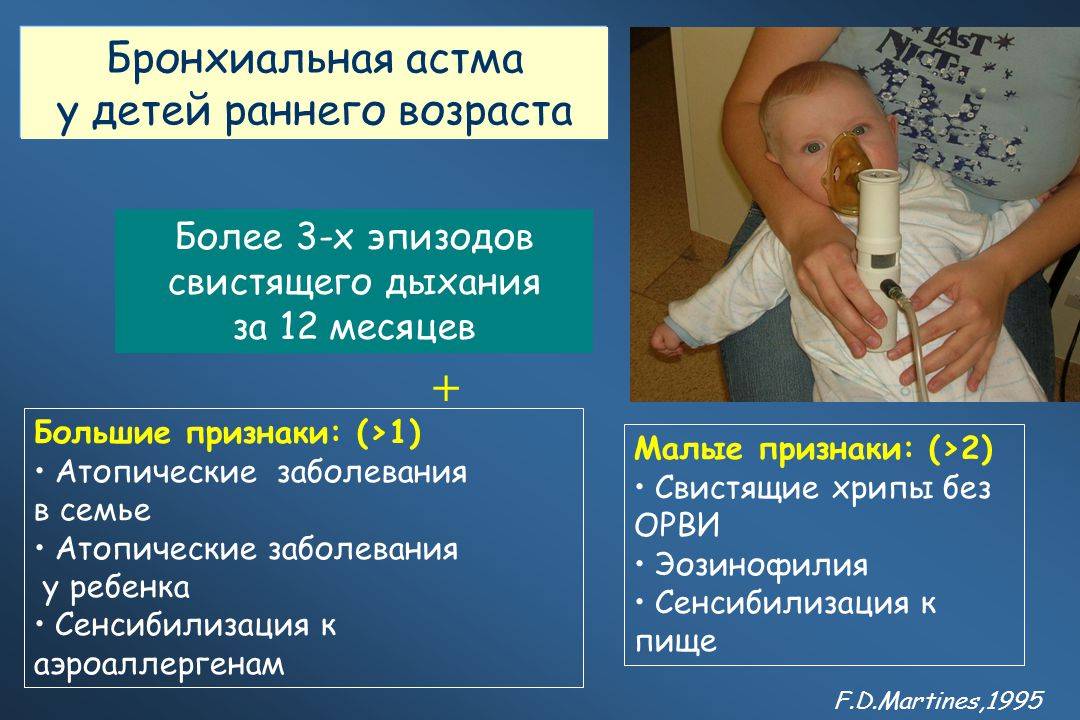
Младенцы. У детей раннего возраста персистирование симптомов является основным критерием тяжести заболевания. Поэтому следует установить, действительно ли у ребенка симптомы обструкции отмечались в большинство дней недели на протяжении последних 3 месяцев. Если это так, то после тщательного исключения иных причин у ребенка диагностируют персистирующую младенческую обструкцию. У детей с интермиттирующими симптомами (рецидивирующими эпизодами) диагностируют тяжелую или легкую форму заболевания в зависимости от того, нуждаются ли они в приеме системных глюкокортикостероидов (ГКС), госпитализациях и т.д.
Дошкольники. У детей дошкольного возраста ключевым критерием для дифференциальной диагностики фенотипа бронхиальной астмы является персистирование симптомов на протяжении последнего года (рис. 1).
Если в период между приступами нет никаких симптомов, а симптомы в большинстве случаев возникают после простуды, наиболее вероятна вирусиндуцированная бронхиальная астма. В этой возрастной группе вирусы являются наиболее частыми триггерами. В этой возрастной группе может встречаться в виде отдельного фенотипа и бронхиальная астма, связанная с физической нагрузкой.
Необходимо провести кожные аллергопробы или определение уровней специфических IgE, а также уточнить, есть ли клинически значимая связь между контактом с аллергеном и появлением симптомов. Положительные результаты обследования свидетельствуют о наличии фенотипа аллергениндуцированной бронхиальной астмой. Следует подчеркнуть, что атопия является фактором риска для персистирования бронхиальной астмы независимо от того, доказана ли роль аллергенов как триггеров заболевания
Если не удается установить аллергены, которые играют роль триггера, с определенной осторожностью такой фенотип следует охарактеризовать как неаллергическую бронхиальную астму. Тем не менее это может означать, что причинный аллерген пока не был обнаружен.
Школьники
Критерии дифференциации фенотипов у детей школьного возраста такие же, как и у дошкольников (см. рис. 1). Однако аллергениндуцированная бронхиальная астма выявляется чаще и становится более явной (в том числе сезонность обострений). Вирусиндуцированная бронхиальная астма также остается распространенной формой заболевания у пациентов этой возрастной группы. Тяжесть течения заболевания может становиться серьезной проблемой при лечении аллергениндуцированной бронхиальной астмы.
Подростки. Атопическая бронхиальная астма может впервые проявляться в подростковом возрасте, причем новых случаев бронхиальной астмы появляется больше, чем развивается ремиссий. У подростков может впервые развиться и неатопическая бронхиальная астма. В этой возрастной группе могут возникать дополнительные проблемы при выборе тактики ведения. Многие подростки сопротивляются регулярному приему лекарств и любым ограничениям в образе жизни; нередко подростки курят. Кроме того, могут возникать проблемы во время перехода подростка от наблюдения педиатром к другому специалисту.
Клиническая картина
Симптомокомплекс астмы складывается из следующих признаков:
- Надсадный сухой кашель, усиливающийся в ночное время и к утру. Больной ощущает желание откашляться, но не может этого сделать, слизи и мокроты почти не выделяется.
- Свистящие хрипы в процессе дыхания, которые слышны даже на расстоянии.
- Одышка, возникающая как в обычном состоянии, так и при нагрузке. Нехватка воздуха может ощущаться при прямом контакте с аллергеном, пребывании в пыльном помещении.
- Учащенное дыхание с удлиненным временем выдоха из-за снижения проходимости спазмированных бронхов.
- Специфическая поза, облегчающая выдох – астматикам во время приступа удушья легче сидеть, держась руками за опору.
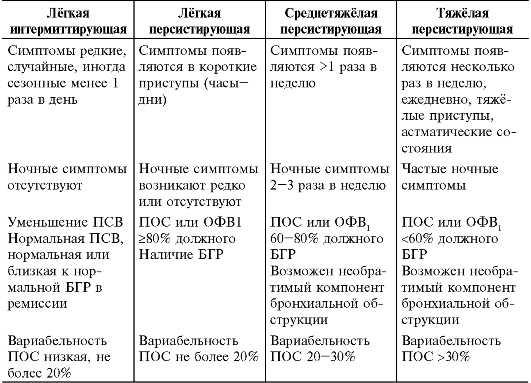
Тяжесть вышеописанных симптомов зависит от стадии астмы. Чем тяжелее стадия, тем чаще и сильнее приступы.
Приступ бронхиальной астмы: что должна делать мама?
Прежде всего, запомните, что дома вы можете купировать только легкие и умеренно выраженные приступы.Во время них у ребенка появляется одышка (учащается дыхание и затрудняется выдох) лишь при движении или проявлении эмоций — например, если малыш играет, ходит, смеется, плачет, кушает. То есть одышка у крохи в состоянии покоя отсутствует. Кроме того, цвет кожи во время приступа не меняется.
Итак, что делать?
Если приступ развился впервые, немедленно вызовите скорую помощь, а до ее приезда помогите крохе:
* По возможности прекратите контакт с аллергеном, если он известен.
* Обеспечьте доступ воздуха в помещение.
* Снимите, если есть, тугую одежду.
* Помогите крохе принять положение полусидя. Так ему будет легче дышать.
* Сохраняйте спокойствие и внушайте малышу, что опасности никакой нет и приступ скоро пройдет. Так вы успокоите его.
* Поите малыша чистой или минеральной негазированной водой часто и небольшими порциями
Это очень важно, поскольку при учащенном дыхании он теряет много жидкости, что ведет к обезвоживанию, усиливает сужение бронхов и ухудшает общее состояние ребенка. . Если диагноз уже выставлен, а приступ развился не впервые, у вас уже должна быть аптечка с необходимыми лекарственными препаратами быстрого действия, которые расширяют бронхи (бронхолитики)
Если диагноз уже выставлен, а приступ развился не впервые, у вас уже должна быть аптечка с необходимыми лекарственными препаратами быстрого действия, которые расширяют бронхи (бронхолитики).
Как правило, это баллончик дозированного аэрозольного ингалятора: беродуал, сальбутамол, беротек или другие. Поэтому примените рекомендованный врачом лекарственный препарат (одну ингаляционную дозу), дайте свободный доступ воздуху, обязательно успокойте ребенка и поите его водой.
Затем каждые 20 минут оценивайте общее состояние крохи и при необходимости повторяйте ингаляцию. Например, если ребенок себя чувствует лучше, но кашель и небольшая одышка сохраняется.
Однако помните, что для купирования одного приступа бронхиальной астмы можно применить всего пять-шесть ингаляций с двадцатиминутным интервалом. Поскольку возможна передозировка лекарственного препарата или развитие нежелательных последствий (побочных эффектов). Обычно для снятия легкого и умеренного выраженного приступа бронхиальной астмы достаточно от 1 до 3 ингаляций с двадцатиминутным интервалом.
Когда дыхание станет реже, а кашель уменьшится, можно считать, что состояние ребенка улучшилось.
К сожалению, дети не всегда могут сделать полноценный вдох, поэтому поэтому для ингаляций используйте специальное вспомогательное устройство — спейсер.
Онпредставляет собой полый цилиндр (но может иметь и другую форму), который снабжен маской или мундштуком. Пользоваться спейсером несложно: в специальное отверстие вставляется баллончик с лекарственным веществом, которое впрыскивается в полость приспособления, а его вдыхание осуществляется через маску (у малышей до четырех лет) или мундштук (у детей старше четырех).
Кроме того, детям первых лет жизни для доставки лекарственного вещества непосредственно в легкие предпочтительнее пользоваться небулайзерами (ингаляторами). Для них используйте аптечные растворы лекарственных препаратов, дозировка которых должна соответствовать возрасту ребенка. Лучше всего применять компрессорный ингалятор или меш-небулайзер, поскольку в них лекарственные вещества не разрушаются.
Маме на заметку
Во время приступа не накладываете ребенку горчичники, не делайте ножных ванн с теплой водой, не растирайте его кожу пахнущими веществами, не давайте отвары трав и мед. Эти действия могут только усилить приступ!
Важно! Помните, что у детей общее состояние может быстро и резко ухудшиться, поэтому не медлите с вызовом машины скорой помощи в следующих ситуациях:
* Если по истечении одного-двух часов от начала оказания помощи приступ не купировался.
* При появлении учащенного дыхания и затрудненного выдоха у ребенка в состоянии покоя.
* Когда ребенку трудно говорить и ходить, он сидит в вынужденном положении.
* Если кожа малыша побледнела или появилась ее синюшность на кончиках пальцев, вокруг губ и крыльев носа.
* Когда кроха излишне возбужден («дыхательная паника») или у него нарастает слабость.
* Если вы живете далеко от лечебного учреждения.
* У вас отсутствует возможность оказать помощь в полном объеме дома.
* Если вашему малышу еще не исполнился год.
Причины возникновения
Не существует одного-единственного пускового фактора, дающего начало астме. Возможных причин довольно много:
- Влияние аллергенов (шерсть, пыльца, частички покрова животных и птиц, пылевые клещи, плесень и др.);
- Воздействие раздражающих веществ (компоненты бытовой химии, пищевые ароматизаторы, табак, лакокрасочные материалы, загрязненный воздух);
- Прием некоторых медикаментов, физическая нагрузка, вирусные инфекции.
В группе риска находятся лица, чья работа связана с вредным производством, где в воздухе скапливаются токсические составы, пыль, вредные газовые взвеси. Большую роль играет наследственный фактор – люди, у родственников которых в анамнезе имеется астма, должны быть особенно внимательны к состоянию бронхолегочной системы.
Это интересно!
Часто болеющие дети. Что делать?=””>
Некоторые родители жалуются, что их дети часто болеют – едва малыш вылечился от ОРВИ, как снова простудился. Почему это происходит? Как укреплять иммунитет ребенка?
Основные факторы и механизмы развития астмы у детей
Ведущим механизмом при развитии бронхиальной астмы является гиперреактивность – повышенная реакция бронхов на различные раздражители. Развитие астмы происходит в результате взаимодействия внутренних факторов и воздействий внешней среды.
К внутренним факторам, влияющим на развитие бронхиальной астмы относят:
- Генетическая предрасположенность к аллергическим заболеваниям (атопии). Стандартный риск появления симптомов астмы у детей составляет 10%. Если астмой страдает один из родителей, то вероятность развития болезни у детей возрастает до 20%, а если оба родителя – то до 35-42%.
- Генетическая предрасположенность к бронхиальной гиперреактивности.
- Пол (среди детей чаще заболевают мальчики, а среди подростков и взрослых – женщины).
Внешними факторами, запускающими развитие астмы заболевания являются:
- Аллергены. Чаще всего это клещи домашней пыли, пыльца растений, плесневые грибы, контакт с домашними животными. Приступы бронхиальной астмы могут быть связаны с употреблением некоторых пищевых продуктов, а так же непереносимостью аспирина и других нестероидных противовоспалительных препаратов.
- Инфекционные агенты. В развитии бронхиальной астмы важная роль принадлежит вирусным инфекциям. Механизм отрицательного воздействия вирусов на бронхи заключается в усилении гиперреактивности бронхов, повреждению эпителия дыхательных путей, избыточной продукции иммуноглобулинов Е. Инфицирование Mycoplasma pneumoniae является одной из основных причин кашлевого варианта астмы, симптомы которого характеризуются хроническим умеренным воспалением, сопровождающимся умеренным бронхоспазмом и клиническими симптомами в виде длительного кашля в ночное время суток.
- Экологические факторы – это загрязнители воздуха, такие как озон, диоксиды серы и азота, продукты сгорания дизельного топлива и др.
- Курение табака (активное и пассивное) имеет огромное значение для развития бронхиальной астмы у детей и рассматривается как один из сильнейших факторов риска
Среди основных неспецифических факторов, служащих триггерами обострений астмы можно назвать также физические нагрузки, эмоциональный стресс и смена климата.
Современное представление механизма развития бронхиальной астмы
у детей основано на ведущей роли аллергического (IgE-зависимого)
воспаления бронхов. Результатом этого воспаления является повышенная
секреция слизи, гиперемия и отек слизистой оболочки бронхов, и как
следствие – сужение их просвета. В дальнейшем наблюдается инфильтрация
слизистой оболочки бронхов эозинофилами, тучными клетками,
лимфоцитами, которые запускают и поддерживают каскад воспалительных
реакций. В связи с этим воспаление в бронхах носит персистирующий (т.е.
постоянный) характер и сохраняется в период между обострениями, что
определяет необходимость длительной постоянной базисной
противовоспалительной терапии. Последствием такого длительного
воспаления при отсутствии адекватного лечения, является изменение
структуры бронхов и утолщение их стенки (ремоделирование), что может
приводить к таким осложнениям, как хроническая обструктивная болезнь
легких. Установлено, что структурное ремоделирование дыхательных путей
встречается среди всех возрастных групп, включая дошкольников.
У детей чаще всего встречается атопическая (аллергическая) и вирус-
индуцированная астма (т.е. появление приступов при вирусных инфекциях).
Реже выявляется астма физического напряжения. Существует форма астмы,
связанная с ожирением, что чаще всего бывает у подростков.