Почему кашель долго не проходит и что с ним делать?
Продолжительный кашель может вохникать по самым разным причинам, и дело в расположении рецепторов, запускающих кашлевой рефлекс. Они есть в носовых и придаточных пазухах, гортани, трахее, плевре, бронхах, и раздражать их могут самые разные факторы.
Например, внешние признаки ринита (насморка) отсутствуют, но воспаление глоточной миндалины приводит к стеканию небольшого количества слизи. Порой строение носоглотки таково, что в задней стенке есть врожденное углубление, где слизь накапливается. И все это можно выявить только при помощи эндоскопии.
У дошколят продолжительный кашель часто вызван аденоидитом, хроническим риносинуситом, что можно выяснить только у отоларинголога. Чем лечить кашель у ребенка в таком случае? Как правило, намного легче становится при промывании носоглотки солевым раствором, а при недостаточности эффекта прибегают к топическим стероидам, антигистаминным, антисептическим препаратам.
Но респираторные заболевания — не единственная причина продолжительного кашля у детей. Педиатр может уточнить о проблемах с желудком и кишечником в связи с жалобой на кашель, и будет прав. При гастроэзофагеальном рефлюксе заброс пищи в пищевод раздражает заднюю стенку глотки и вызывает кашель. В таком случае назначают режимные моменты в сочетании с препаратами для моторики ЖКТ и обволакивающими слизистую средствами:
- не есть много перед сном и тихим часом;
- не носить обтягивающую, давящую на живот одежду, пояса;
- не баловаться, не прыгать и не бегать полчаса после еды, не ложиться сразу спать после обеда или ужина;
- использовать в кровати подъем изголовья (подушки, приподнимание матраса, рамы и т. д.
Если у ребенка влажный спастический кашель, который продолжается 2 месяца, необходимо проверить наличие астматического компонента. Не во всех случаях бронхиальная астма сопровождается приступами удушья, порой астматический компонент проявляется только кашлевыми приступами. Особенно в ситуации, если приступ начинается при контакте с аллергенами, физической нагрузкой, выходе на холод и т. д. Терапию в таком случае проводят по протоколу лечения бронхиальной астмы у детей.
Использованы фотоматериалы Shutterstock
Антибиотики при кашле
По данным российской статистики, в 7 из 10 случаев при ОРВИ пациентам назначают антибактериальную терапию. В педиатрической практике РФ каждый год выписывают 30 млн рецептов на антибиотики, и в основном в поликлиниках. Треть из этого количества предназначена для «лечения» ОРВИ и бронхиальной астмы у детей.
В то время как исследования не только доказывают, что данные назначения не верны, но и указывают, что применение антибиотиков для профилактики присоединения бактериальной инфекции при ОРВИ и гриппах только утяжеляет течение бактериального воспаления, если оно развивается.
Почему так происходит? Ученые в США получили интересные результаты опроса врачей и пациентов: оказалось, что нередко доктора назначали антибиотики при вирусных инфекциях потому, что считали, что этого ожидает пациент. При этом они ошибались в трех из четырех случаев: остальные пациенты ожидали объяснения болезни и принципов терапии.
Чем лечить кашель у ребенка: когда антибиотики точно нужны?
- При бактериальной пневмонии даже в случае легкого течения.
- При ангине, стрептококковом тонзиллите.
- При бактериальном риносинусите.
- При коклюше в ранней стадии.
- При наличии хронических патологий бронхов, легких или системных заболеваниях — первичной цилиарной дискинезии, муковисцидозе, пороках развития.
Антибиотики при бронхите у ребенка показаны при хламидийной или микоплазменной инфекции, что в школьном возрасте составляет только 1/10 всех бронхитов. Не надо забывать и о бронхитах вирусной этиологии!
Доступная анатомия или зачем нам нужен нос?
В состоянии покоя один взрослый совершает носом примерно 16 раз в минуту вдохов и выдохов. В соответствии с потребностью, дыхание увеличивается по частоте и глубине при физической нагрузке и уменьшается во время сна. За один вдох вдыхается в среднем 500 мл воздуха, то есть 12 000 л / день. Этот воздух должен быть очищен, подогрет и увлажнен.
Кроме того, нос имеет и особое эстетическое значение. Он формирует черты лица и «связан» с другими эстетическими единицами, такими как: брови, глаза, лоб, щеки, губы и т.д.
Внутренняя часть носа, выстланная специальной слизистой оболочкой, является фактически органом, который выполняет функции чувств и защиты, а также климатическую функцию. Внешний нос с его пирамидальной формой частично участвует в регуляции дыхания, в частности дыхательного сопротивления. Костный носовой каркас служит защитой для чувствительных внутренних участков.
Разберем подробнее основные функциональные возможности носа.
Дыхание
Вдыхаемый воздух проникает преимущественно через средний носовой проход, проходя через передние участки носовых раковин. Выдыхаемый воздух, идет по нижнему носовому проходу вдоль основания носа. Несколько факторов влияют на интенсивность дыхательного потока. Взаимно возникающие спонтанные колебания в состояниях отека слизистой оболочки носа, которые называются физиологическим носовым циклом. Определенные группы мышц, которые активно участвуют в регуляции расширения носового входа.
Кондиционирование
Одной из основных функций носа, или, скорее, слизистой оболочки носа, является нагревание и увлажнение вдыхаемого воздуха, так что он нагревается до температуры тела и достигает глубоких дыхательных путей, насыщенных водой. Для этой задачи слизистая оболочка носа имеет большую поверхность и снабжена обширным сосудистой сеткой и большим количеством слизеобразующих желез.
Интересный факт: независимо от температуры наружного воздуха, нос согревает вдыхаемый воздух до постоянных 36°C в носоглотке с насыщением водой на более 80%. Все это происходит на расстоянии менее 8 см в течение всего лишь секунды — ни одно современное оборудование не в состоянии похвастаться такой производительностью.
Защита
Нос оснащен различными механизмами защиты дыхательных путей. Пленка на поверхности слизистой оболочки может поглощать более мелкие примеси и частицы и направлять их вместе с определенными выделениями в носоглотке. Этот процесс, называемый мукоцилиарным транспортом, так же присущ для придаточных пазух носа и является основой их нормальной и иммунной функции. Кроме того, в слизистой оболочке образуются специальные белки и различные ферменты, которые поддерживают защитную функцию и называются «гуморальной защитой». Так же, в слизистой оболочке содержатся различные специальные клеточные образования, которые активируются при защите от аллергенов, вирусов, бактерий и грибков, они представляют «клеточную защиту».
Обоняние
Эта важная сенсорная функция часто неправильно понимается
Это особенно важно для питания, нашей защиты и межличностных отношений. Первые близкие отношения матери и ребенка основаны на запахе
Наши эмоции, как положительные, так и отрицательные, так же зависят даже от незначительного запаха.
Обонятельный орган расположен в верхней части полости носа. Он имеет расширение около 400 мм и содержит около 20 миллионов сенсорных клеток. Эти сенсорные клетки имеют пучки тонких нервных окончаний, которые протягиваются через небольшие отверстия костного носа к обонятельному нерву внутри черепа. Соединение называется обонятельной луковицей. Оттуда обонятельный стимул передается как биоэлектрический импульс в специальные мозговые центры.
Люди могут различать около 10000 различных запахов, но есть индивидуальные различия.
Потеря обоняния может быть из-за прямых повреждений нерва, так как они возникают после вирусного воспаления или после травмы черепа. Чаще встречаются механические повреждения обонятельного поля из-за анатомических изменений в носу или особых форм воспаления. Таким образом, банальный насморк с воспалительным отеком слизистой оболочки может привести к временной потере запаха. Носовые полипы, как и проявление хронического синусита, так же часто блокируют обоняние.
Причины затяжного кашля
Помимо осложнений ОРВИ и затяжной простуды есть целый ряд других причин кашля, имеющих различную природу. Кашлевые приступы, возникающие после того, как ребенок заснул, наводят на мысль об астме. Уровень кортизола, ключевого гормона стресса, естественным образом снижается в течение ночи. Это может спровоцировать астматический бронхоспазм, когда воспаленные дыхательные пути сужаются. Наряду с кашлем возникают хрипы и свисты, затруднение дыхания, одышка.
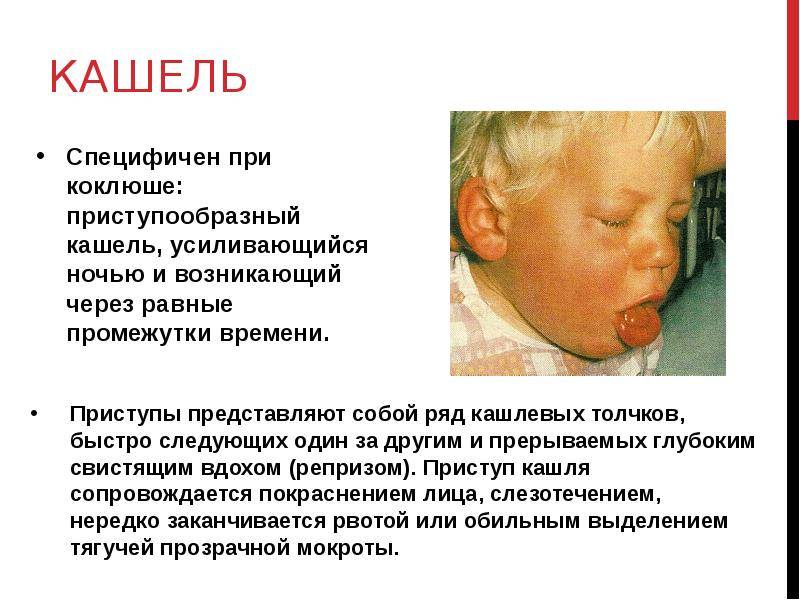
Коклюш — одна из детских инфекций, что вызывается патогенными бактериями. Токсины, выделяемые коклюшной палочкой, приводят к повреждению органов дыхания, провоцируя приступы судорожного кашля с нарушением вдоха. Кашель при коклюше может длиться месяцами, осложнения — не менее опасны и включают апноэ (паузы в дыхании), снижение кислорода в крови, пневмонию, судороги и смерть.
В редких случаях продолжительный кашель может быть признаком более серьезного состояния, такого как муковисцидоз, прогрессирующее генетическое заболевание, которое вызывает постоянные инфекции легких. Кашель, который не проходит, может быть причиной для беспокойства, особенно когда ребенок плохо ест и не набирает вес. Другие симптомы муковисцидоза могут включать жидкий стул, рецидивирующие респираторные инфекции, хронический риносинусит (отек и раздражение слизистой оболочки слизистой оболочки).
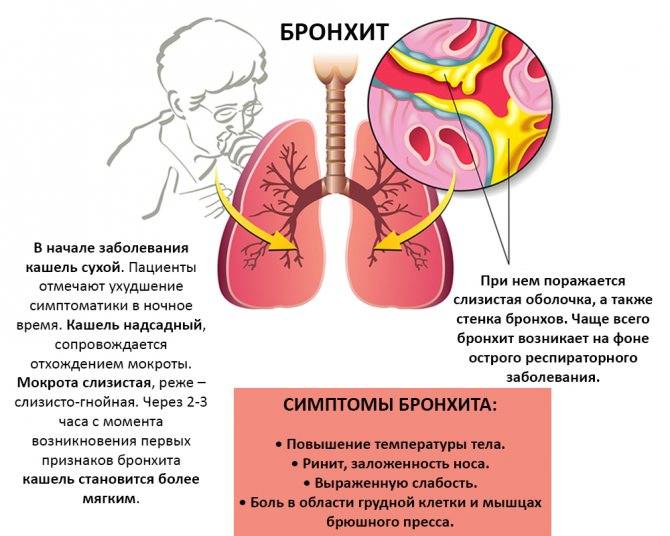
Острые бронхиты у детей
Чем лечить кашель у ребенка, если установлен диагноз «бронхит»?
- Препаратами первого выбора являются карбоцистеин, ацетилцистеин, лазолван. Их применяют как перорально, так и в виде ингаляций.
- Для младшей возрастной группы проводят также процедуры постурального дренажа и вибрационного массажа. Делают это так: после сна малыша поворачивают на живот или кладут себе на коленки так, чтобы грудь и голова были чуть ниже попы и легко постукивают пальцами или ладонью по спине от поясницы к шее.
- Лечить бронхит при помощи растительных средств на основе алтея, солодки, мать-и-мачехи, аниса, подорожника можно только по назначению врача и в случае, если у ребенка нет в анамнезе аллергии. Нужно также учесть, что при повышенной температуре риск аллергической реакции возрастает.
В то же время исследования с клиническими испытаниями (Университет Пенсильвании, отделение педиатрии), часть домашних способов борьбы с кашлем у детей тоже имеют доказанную эффективность и даже рекомендованы экспертами ВОЗ. Что в них включили ведущие врачи?
Причины кашля. Заболевания, вызывающие кашель.
Причиной кашля могут быть:
- ОРЗ (грипп, ОРВИ);
- заболевания верхних дыхательных путей (хронический ринит, хронический синусит, фарингит) – в этом случае откашливаемая слизь попадает в дыхательные пути из носоглотки;
- ларингит;
- острый или хронический трахеит;
- острый или хронический бронхит;
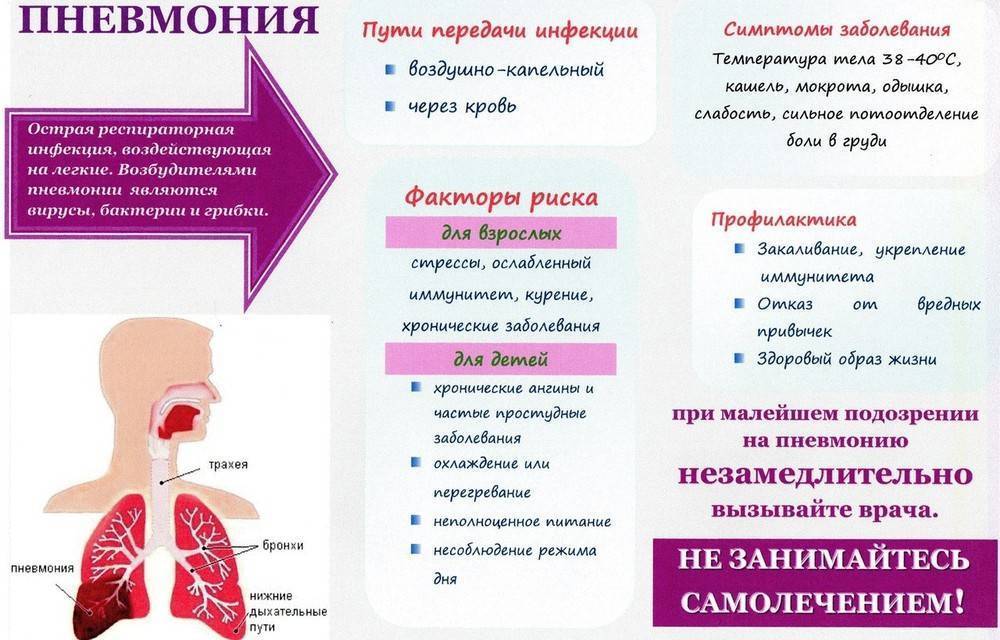
- пневмония (воспаление легких);
- плеврит;
- бронхиальная астма;
- опухолевые процессы (в том числе рак легкого);
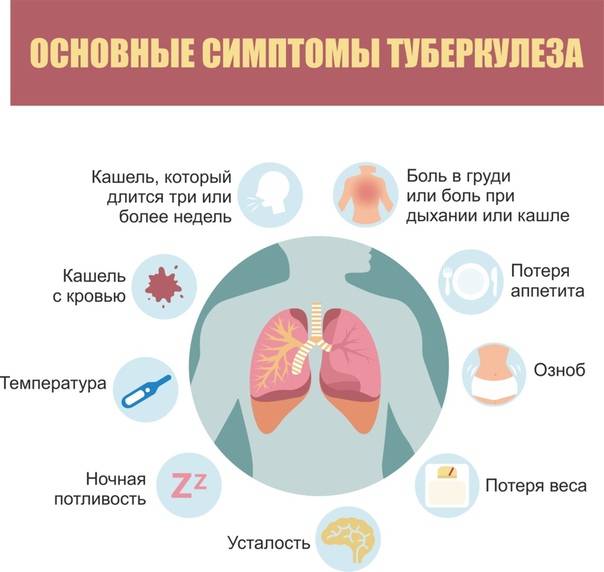
- туберкулез;
- сердечная недостаточность;
- аскаридиоз (поражение глистами аскаридами);
- курение;
- вдыхание загрязненного воздуха (кашель присущ представителям некоторых профессий – шахтерам, столярам, плотникам);
- приём некоторых лекарств, применяющихся при лечении болезней сердца и гипертонии.
Как проявляются симптомы стоматита у детей?
При стоматите ребенок чувствует боль во рту, а температура его тела повышается. Если вы отметили у малыша слабость и отказ от еды, проверьте его на остальные симптомы стоматита:
- покраснения во рту;
- кровоточивость десен;
- повышенное слюноотделение;
- белый или желтый налет на деснах;
- плохой запах изо рта;
- язвочки в ротовой полости.
Исходя из симптомов, выделяют 3 вида стоматита.
Катаральный стоматит
Этот вид заболевания в основном появляется по причине стоматологических проблем (чаще всего катаральный стоматит провоцирует кариес). Для него характерны покраснения, припухлости во рту и воспаление десен.
Афтозный стоматит у детей
Получил свое название в связи с тем, что вызывает появление во рту афт. Это небольшие язвочки круглой или овальной формы, обрамленные красной каймой и с желтоватым налетом в центре. Как правило, появляются 2-3 пятна, которые располагаются на губах, щеках или языке. Они сопровождаются четким покраснением в пораженных местах.
Герпетический стоматит у детей
Возникает при очень ослабленном иммунитете. Впервые это может произойти, когда мама прекращает грудное вскармливание малыша. В этот период антитела из грудного молока больше не помогают его иммунной системе бороться с вирусами.
Так, в процессе становления собственной защиты ребенок подвержен влиянию многих вирусов, в частности герпеса. Проявляется иногда и стоматит у новорожденного, если ребенка недавно перевели на искусственное питание.
Болезнь определяется по множеству пузырьков, которые склонны быстро лопаться и образовывать язвочки. Такие симптомы могут длиться до недели и сопровождаются повышенной температурой.
Когда нужно обращаться к врачу при заложенности носа?
Несмотря на то, что заложенность носа достаточно частый симптом, и, как правило, не является отягощенным, существуют ситуации, при которых консультация специалиста однозначно необходима.
Для упрощения понимания тяжести своего состояния, пациентам рекомендуется ответить на указанные вопросы при самодиагностике:
1. Является ли заложенность носа постоянной?
Если нос заложен постоянно – то это однозначно не является нормой.
2. Есть ли улучшение после использования капель в нос?
Если улучшение кратковременно, или эффективности от применения капель не наблюдается – это свидетельствует об гипертрофических изменениях (например: гипертрофический ринит).
3. Есть ли утренние приступы «чихания»?
Своеобразным классическим симптомом аллергического ринита, является приступы «чихания» после сна. Стойкая утренняя заложенность носа может свидетельствовать о полипах, гипертрофии аденоидов, а так же хроническом воспалении в придаточных пазухах (гайморите).
4. Имеется ли затрудненное носовое дыхание только в определенные сезоны или круглый год?
Привязка к временам года, а так же климатическим характеристикам, может свидетельствовать о вазомоторном рините.
5. Есть ли признаки аллергических реакций (чихание, насморк, зуд, конъюнктивит)?
Как понятно из самого вопроса, любой утвердительный ответ говорит об аллергической основе заложенности носа.
6. Есть ли головные боли? Где, когда, как проходит характер (покалывание, ноющая, пульсирующая, усиление при наклоне)?
В данном случае, можно предполагать наличие хронической формы синусита – не только гайморита, но и фронтита, этмоидита, сфеноидита. Возможно наличие искривленной перегородки носа.
Причины появления прозрачных выделений из носа
У новорожденных и грудничков, периодически возникает выделение прозрачного секрета из носовых ходов. Прозрачные выделения редко формируются на фоне тяжелых состояний. Основными причинами для появления водянистого отделяемого являются:
- аллергия,
- прорезывание зубов,
- адаптация к условиям окружающей среды,
- сухой воздух в помещениях,
- вирусные инфекции.
Наибольшую опасность для здоровья ребенка представляют инфекции. Жизнедеятельность патогенной микрофлоры может привести к обширным поражениям дыхательных путей и легких.
Аллергические реакции
Аллергическая реакция — распространенная причина прозрачных соплей у ребенка. Пик симптоматики приходится на конец апреля — начало мая, период цветения самоопыляемых растений. Ключевыми признаками аллергии становятся:
- систематическое истечение прозрачной слизи из носа,
- отечность век и покраснение глаз,
- образование очагов высыпаний на кожных покровах,
- приступы зуда.
В отдельных случаях развивается отек слизистой оболочки дыхательных путей, который провоцирует заложенность носа и затрудненное дыхание. Мамам и папам следует обратиться к детскому аллергологу: осмотр малыша врачом позволит установить причину развития атипичной реакции организма на отдельные вещества. Симптомы станут менее выраженными после исключения контакта ребенка с аллергеном. При необходимости, назначаются антигистаминные препараты.
Формирование временного прикуса
Появление первых зубов у младенца может вызывать избыточное выделение слизи из полости носа . Причиной этого становится наличие общих каналов кровоснабжения носоглотки и мягких тканей полости рта. Прилив крови к деснам сопровождается увеличением кровотока в прилежащих органах, что способствует ускоренной выработке слизи в полости носа малыша. Родителям следует вовремя удалять сопли из носа малыша для предотвращения заложенности.
Адаптация к окружающей среде после рождения
Водянистое отделяемое из дыхательных путей может стать реакцией детского организма на жизненные условия, существенно отличающиеся от внутриутробных. Новорожденные впервые сталкиваются с атмосферой, солнечным или искусственным светом, микрофлорой естественных родовых путей.
Сухой воздух
Недостаточная влажность в помещении может привести к образованию избыточных водянистых выделений в полости носа малыша. Их задача — предотвращение повреждения мягких тканей. Груднички не обладают навыком сморкания, что приводит к накоплению жидкости и затруднению носового дыхания.
Вирусные инфекции
Прозрачные сопли у ребенка, возникающие на фоне инфекционных поражений, представляют наибольшую опасность. При отсутствии лечения изменятся консистенция и цвет отделяемого. На поздних стадиях респираторных заболеваний слизь обретает бело-желтый или зеленоватый цвет, становится более густой, что свидетельствует о присоединении бактериальной инфекции.
Кашель – это повод обратиться к врачу
Кашель – весьма распространённый симптом. Очень часто он сочетается с другими симптомами, такими как насморк, повышение температуры, боль в горле или боль в груди. В подобных случаях мы, как правило, своевременно прибегаем к врачебной помощи.
Но в других случаях кашель может быть единственным симптомом: другие симптомы полностью отсутствуют или проявляются смазано. И тогда возникает иллюзия, что ничего серьёзного нет и к врачу можно не обращаться. При этом кашель часто является хроническим, поскольку именно хронический кашель, как правило, выступает как изолированный симптом.
Это – опасное заблуждение. Так как многие тяжелые заболевания (опухоли, рак легкого) на начальных стадиях могут проявляться лишь кашлем. При сердечной недостаточности больной может жаловаться на кашель и не обращать внимания на другие симптомы (одышку, слабость, головокружение, гипертонию). Поэтому если кашель не оставляет Вас в течение нескольких недель (кашель больше месяца – это уже затяжной кашель) или если Вы заметили усиление кашля утром или в ночное время, обязательно обратитесь к врачу.
Если ребенок кашляет, покажите его врачу. Детский иммунитет слабее, чем у взрослого человека, поэтому за состоянием здоровья ребенка требуется более чуткий контроль. Возможно, ребёнок просто прокашливается (здоровый ребёнок может кашлять до 10-15 раз в сутки – таким образом его организм прочищает дыхательные пути от пыли и микробов), а может быть у него развивается воспалительный процесс в носоглотке или нарушено носовое дыхание..
Сухой кашель и препараты от кашля: нужны ли?
Противокашлевые средства — не те препараты, которые нужно применять, просто чтобы вылечиться от кашля. Это далеко не первый выбор в списке вариантов, чем лечить кашель у ребенка. Даже если кашель сухой в самом начале заболевания.
Сухой кашель при развитии ОРЗ, ОРВИ, бронхитов при развитии болезни переходит в продуктивный, влажный, который поможет выводу мокроты. Если его остановить медикаментами, выздоровление существенно осложнится — нет кашлевого рефлекса, и мокрота остается внутри.
Надо запомнить, что этот список препаратов применяют в редких случаях, например, при плеврите, коклюше. К противокашлевым препаратам относят:
- средства с бутамиратом (Стоптуссин, Синекод и т. д);
- лекарства с глауцином (Бронхолитин и ему подобные препараты);
- медикаменты с пентоксиверином (Седотуссин);
- препараты на основе декстрометорфана (Тайленол, Парацетамол ДМ, Мульсинекс и пр.).
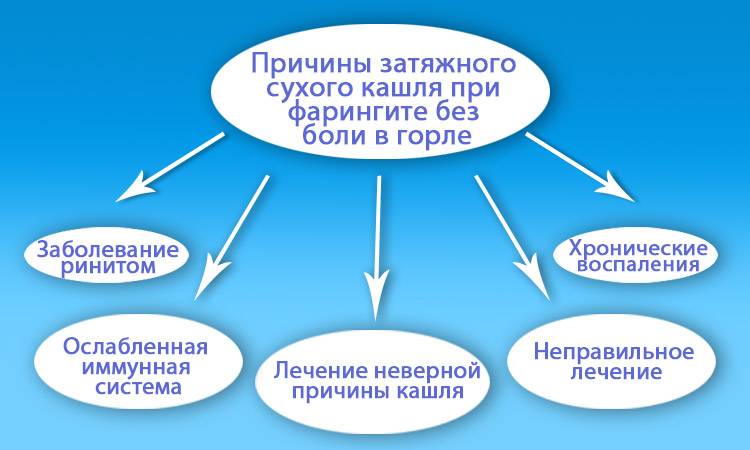
Почему не проходят кашель и сопли у ребенка?
В норме простуда и ее проявления проходят за 7-14 дней. Если спустя 2 недели симптомы сохраняются, нужно искать причины этого. Рассмотрим основные из них.
- Неправильное лечение. Чаще всего кашель и насморк у ребенка не проходят из-за неграмотной терапии. Некоторые мамы считают простуду пустячной болезнью. Они поят детей отварами трав и кормят цитрусами. Такая тактика лечения помогает бороться с симптомами, но не воздействует на причину ОРВИ. Зачастую нельзя победить вирусы народными рецептами. В борьбе с ними гораздо эффективнее противовирусные препараты.
- Присоединение бактериальной инфекции. Мало кто задумывается, что после длительного насморка могут быть осложнения. Зеленые сопли, примеси гноя в выделениях из носа могут быть симптомами бактериального ринита или гайморита у ребенка. Помимо насморка заболевания сопровождаются кашлем, т.к. мокрота раздражает глотку. Защитный рефлекс направлен на очищение дыхательных путей.
- Повторный случай ОРВИ. Если у ребенка долго не проходит насморк, возможно, простуда развилась повторно. Вторичное инфицирование распространено среди детсадовцев и школьников. Ребята часто приходят на занятия с насморком или кашлем. После ОРВИ иммунитет у ребенка ослаблен, поэтому вирусам легче пробить оборону. В результате болезнь начинается заново.
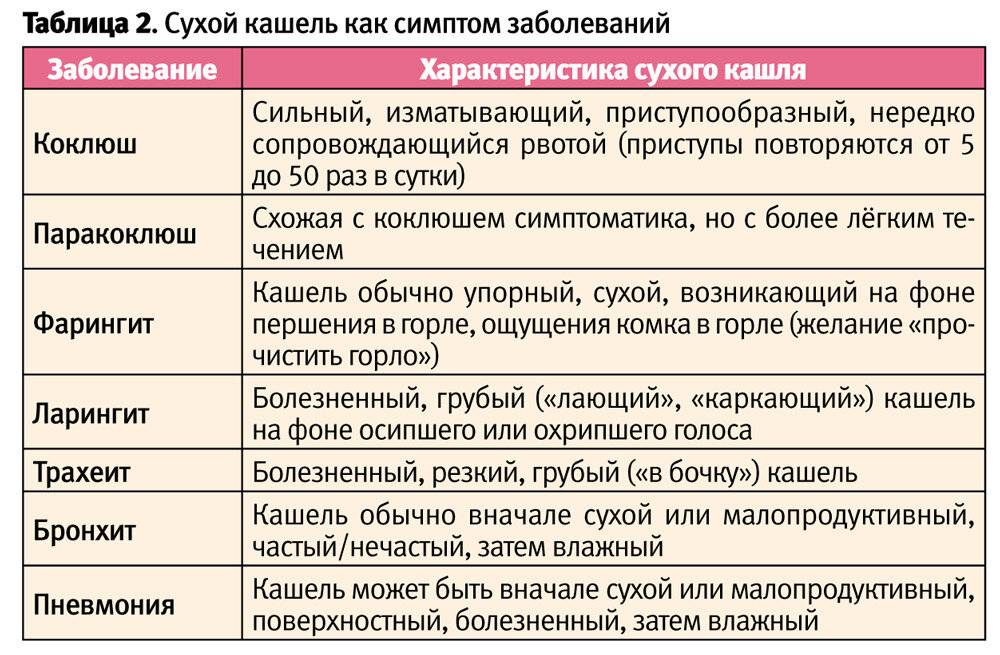
Виды кашля
Безусловно, сухой кашель у ребенка не возникает просто так, без причин. Если малыш покашлял пару раз за день, здесь беспокоиться не о чем. Это абсолютно естественно. Но когда кашель становится сильным, продолжается долгое время, здесь пора бить тревогу и звать на помощь специалистов.
По своему характеру кашель делится на два основных вида:
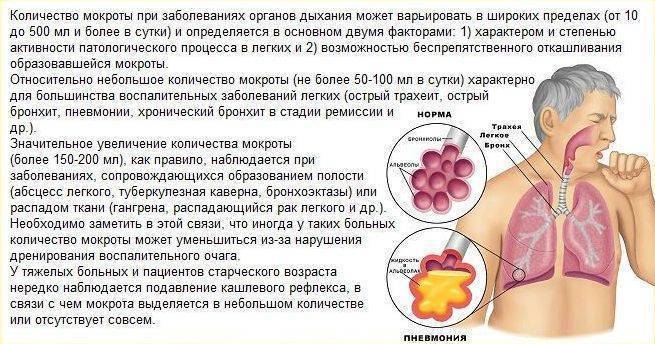
- влажный – его еще называют продуктивным, поскольку при откашливании появляется мокрота, это вязкая субстанция прозрачного или бледно-желтого цвета, по ней можно определить возбудителя болезни и назначить адекватное лечение;
- сухой – этот вид достаточно сложный в лечении, часто именно такой кашель долго не проходит у ребенка, чем и вызывает беспокойства у родителей, причины его возникновения могут быть разными.
Зачастую кашель становится остаточным явлением после перенесенного простудного или воспалительного заболевания. Возникает он потому, что родители слишком рано прервали лекарственную терапию, либо существенно уменьшили дозировку лекарств. Как следствие, такой кашель не проходит долгое время у ребенка и может длиться на протяжении нескольких недель. Вместе с этим он доставляет большой дискомфорт, ухудшает качество жизни малыша, делает его беспокойным, раздражительным и нервозным
Часто из-за внезапных приступов ребенок подолгу не может заснуть, что влечет за собой недосыпание, проблемы со вниманием, рассеянность, отсутствие аппетита, физическую вялость, в целом подрывает его иммунитет
Обструкция носового дыхания или заложенность носа
Заложенность носа – это субъективно воспринимаемое нарушение носового дыхания. Означает увеличение сопротивления воздушного потока при прохождении через нос. С физиологической точки зрения нос является узким местом в дыхательных путях. Анатомическая форма и структурные варианты носового входа, носовой перегородки и носовой полости, или носовая раковина, часто ответственны за изменения носового дыхания. Но так же и воспалительные участки слизистой оболочки носа могут значительно затруднять дыхание через нос.
Нарушение носового дыхания регулярно приводит к изменениям тонкой структуры слизистой оболочки носа. После фазы повышенного образования слизи и выделения в носу — гиперсекреция или «насморк». Хронические воспалительные изменения приводят к сухим формам изменений слизистой оболочки – атрофия или гипертрофия.
Воспалительные изменения позже распространяются в нижние отделы дыхательных путей. В этом случае врач говорит об «изменении уровня» заболевания. Поэтому слизистая оболочка носа считается «первой линией дыхательных путей». Сегодня доказано, что развитие хронического бронхита и бронхиальной астмы может быть отчасти связано с воспалительными нарушениями носового дыхания.
Обструкция носового дыхания оказывает, помимо воспалительных последствий, прямое влияние на легочное дыхание, которое изменяется расширением бронхов. Это в свою очередь влияет и на работу сердца.
Другие заболевания и симптомы, связанные с заложенностью носа, включают заболевания среднего уха. Нарушения слуха из-за скопления слизи в среднем ухе преимущественно вызваны нарушениями вентиляции носа. Даже расстройства сна, связанные с дыханием, такие как храп или синдром апноэ во сне, часто возникают из-за хронической заложенности носа.
Кашель как невроз и привычка
Иногда кашель развивается в ответ на раздражитель в дыхательных путях (инородное тело, простуда, аллергия), но сохраняется после устранения первопричины и лечения основного заболевания. В этом случае речь может идти о неврозе или привычке кашлять, формировании своего рода «условного рефлекса». Обычно речь идет о сухом кашле или покашливании, приступах кашля в определенных ситуациях — при стрессе, волнении, скуке.
Если ребенок чем-то занят, увлечен или сконцентрирован, кашель исчезнет. Кашель также не проявляется, когда ребенок засыпает. Если были исключены другие причины хронического кашля и возникает подозрение на нейрогенную его природу, для постепенного устранения аномального рефлекса ребенка могут быть полезны речевая и поведенческая терапия
Полезно также дать ребенку глотки воды, когда он или она почувствует желание кашлять, переключить внимание на какие-либо занятия или события.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock