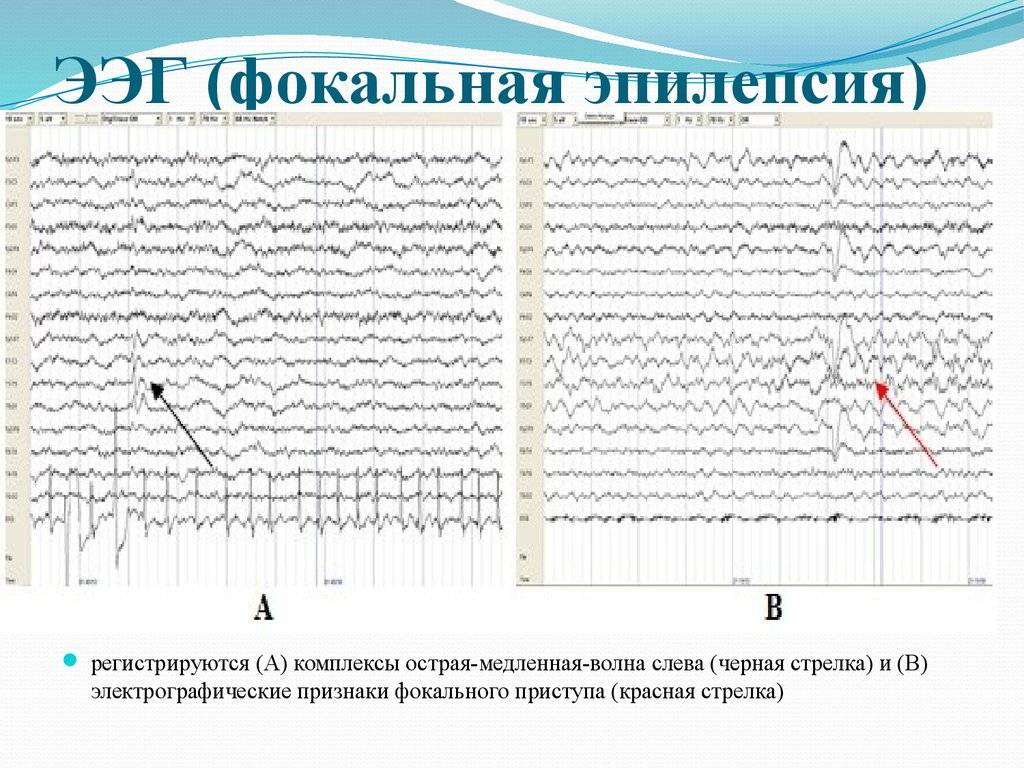
ОБСУЖДЕНИЕ (К.Ю. Мухин).
Замена дефиниции «криптогенные формы» на «вероятно симптоматические формы». В определении синдромов замена слова «судороги» на «приступы». Понятие «приступы» значительно шире «судорог», и далеко не все приступы проявляются именно судорогами. Например, правильнее называть синдром «доброкачественные младенческие приступы», а не «доброкачественные младенческие судороги», так как заболевание необязательно проявляется именно судорожными приступами. Термин «парциальные приступы и парциальные эпилепсии» заменен на «фокальные приступы и фокальные эпилепсии». Упразднено подразделение фокальных приступов на простые и сложные в зависимости от нарушения уровня сознания. Это связано с тем, что в большинстве случаев врачу не удается детально тестировать сознание пациента во время приступа, в связи с чем оценка уровня сознания всегда очень ориентировочна.
Классификация вызывает много вопросов, в частности, отнесение таких приступов, как атонические, атипичные абсансы и спазмы исключительно к генерализованным. В большинстве случаев эти приступы имеют фокальное начало, и в их основе нередко лежит феномен вторичной билатеральной синхронизации. В классификацию эпилептических синдромов не вошел синдром псевдоленнокса, встречающийся в педиатрической практике чаще синдрома Леннокса – Гасто.
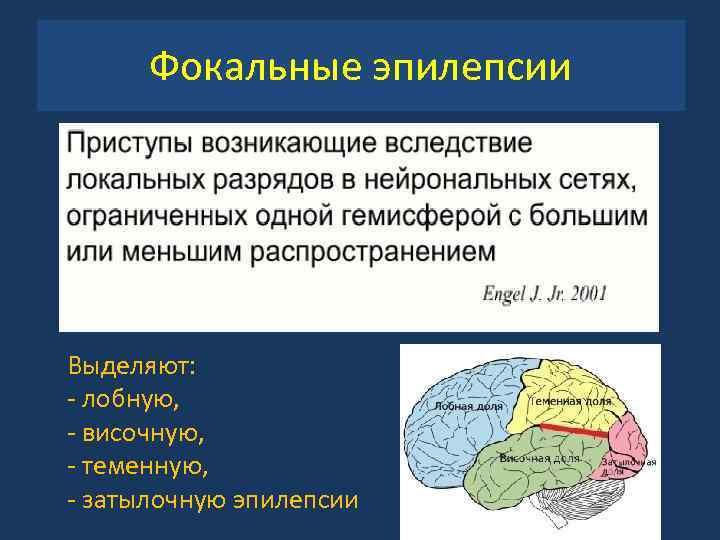
Клиническая картина в зависимости от локализации
- Теменная. Это наиболее редкий вариант локализации эпи-очага. Поражение происходит при корковых дисплазиях и опухолях. Сопровождается простыми соматосенсорными пароксизмами. По окончанию приступа может возникать паралич Тодда или кратковременная афазия. Если очаг возбуждения находится в постцентральной извилине, происходят джексоновские приступы.
- Пароксизмы в затылочной доле сопровождается нарушениями зрения. Наиболее часто это зрительные галлюцинации, продолжающиеся до 13 минут. Возможны: сужения зрительных полей, транзиторный амавроз, иллюзии, икательные моргания.
- Очаг в лобной доле вызывает кратковременные стереотипные пароксизмы. Они склонны к серийности. Аура не отмечается. Характерны необычные моторные феномены: педалирование, сложные автоматические жесты, поворот головы и глаз. Сопровождается эмоциональной симптоматикой – возбуждением, вскрикиванием, агрессией. Локализация в перицентральной извилине порождает джексоновскую эпилепсию с двигательными расстройствами. У большинства больных приступы происходят во сне.
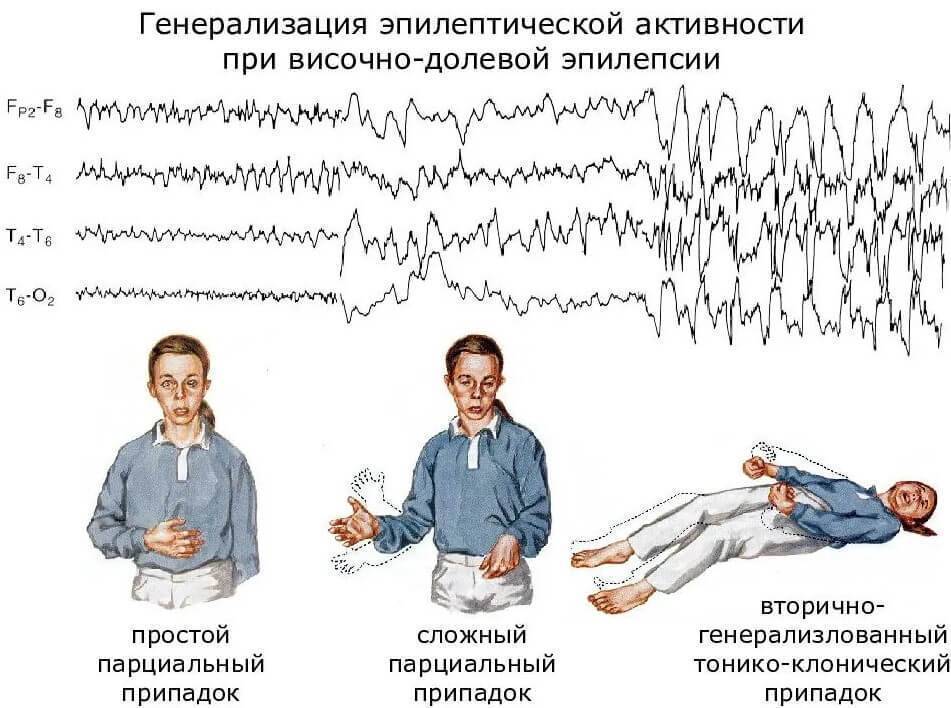
- Височная доля – наиболее частое место расположения эпилептогенного очага. Характерны сенсомоторные приступы с утерей сознания, ауры и автоматизмы. Длительность приступа в среднем 30-60 минут. Для детей характерны оральные автоматизмы, для взрослых – жестикуляционные. В 50% случаев эпиприступы имеют вторичную генерализацию. Если поражено доминантное полушарие возникает постприступная афазия.
Диагностика фокальной эпилепсии
Если парциальный пароксизм возник впервые, то пациенту необходимо детальное обследование, так как данный симптом может быть проявлением серьезной церебральной патологии. Во время консультации врач-невролог просит полностью описать длительность, характер, последовательность развития эпилептического приступа. Выявленные отклонения помогают установить расположение очага патологии.
Эпилептическая активность диагностируется с помощью ЭЭГ. Эпи-активность фокальной эпилепсии можно зафиксировать на ЭЭГ даже в межприступный период. Если ЭЭГ без приступа малоинформативна, то следует провести электроэнцефалоскопию с провокационными пробами и/или во время приступа. Субдуральная кортикография – это электроэнцефалоскопия с установлением электродов под твердой мозговой оболочкой. Помогает точно определить локализацию патологического очага.
Из инструментальных методов исследований наиболее эффективным для выяснения морфологических основ ФЭ является МРТ. Толщина срезов должна составлять около 1-2 мм, чтобы как можно точнее обнаружить мельчайшие дефекты вещества головного мозга. В случае симптоматической эпилепсии МРТ даёт возможность выявить первопричину: очаговые поражения, атрофии, дисплазии. В ряде случаев обнаружить подобные изменения не удается и тогда диагноз – идиопатическая или криптогенная ФЭ. В качестве дополнительного, но необязательного исследования может быть назначена ПЭТ головного мозга. ПЭТ зафиксирует эпилептогенный участок как зону повышенной метаболической активности. ОФЭКТ также применяется в качестве дополнительного метода диагностики, в ходе которого специалист способен отслеживать динамику перфузии церебрального вещества: в течение припадка будет наблюдаться картина гиперперфузии эпилептогенного очага, а в отрезок времени между пароксизмами – гипоперфузия.
3.2. Доброкачественная эпилепсия детского возраста с затылочными пароксизмами
Общая характеристика
Доброкачественная эпилепсия детского возраста с затылочными пароксизмами — одна из форм идиопатической локально обусловленной эпилепсии детского возраста, характеризующаяся приступами, протекающими преимущественно в виде пароксизмов зрительных нарушений и нередко заканчивающимися мигренозной головной болью. Возраст проявления заболевания варьирует от 1 до 17 лет.
Доброкачественная затылочная эпилепсия с ранним дебютом возникает у детей до 7 лет и характеризуется редкими, преимущественно ночными пароксизмами. Приступ, как правило, начинается с рвоты, тонической девиации глазных яблок в сторону и нарушения сознания. В ряде случаев наблюдается переход в гемиконвульсии или генерализованный тонико-клонический приступ . Продолжительность приступов варьирует от нескольких минут до нескольких часов. У этих больных может наблюдаться статус парциальных приступов .
Доброкачественная затылочная эпилепсия с поздним дебютом проявляется у детей 3–17 лет и характеризуется зрительными феноменами (переходящие нарушения зрения, амавроз, элементарные зрительные галлюцинации (мелькание светящихся предметов, фигур, вспышки света перед глазами), сложные (сценоподобные) галлюцинации) и «незрительными» симптомами (гемиклонические судороги, генерализованные тонико-клонические судороги, автоматизмы, дисфазия, дизестезия, версивные движения). Приступы преимущественно возникают в дневное время и протекают, как правило, при сохранном сознании. В постприступном состоянии может отмечаться диффузная или мигренеподобная головная боль, иногда сопровождающаяся тошнотой и рвотой .
Для больных с этой формой эпилепсии характерны нормальный интеллект и нервно-психическое развитие .
Электроэнцефалографические паттерны
Межприступная ЭЭГ характеризуется нормальной основной активностью и наличием высокоамплитудных моно- или билатеральных спайков, острых волн, комплексов «острая-медленная волна», в том числе имеющих морфологию «роландических», или медленных волн в затылочной или задневисочной областях . Характерным является то, что патологические ЭЭГ-паттерны, как правило, появляются при закрытых глазах и исчезают, когда глаза открыты .
Затылочная эпилептиформная активность может сочетаться с генерализованными билатеральными комплексами «спайк-волна», «полиспайк-волна» . Иногда эпилептиформная активность при этой форме эпилепсии может быть представлена короткими генерализованными разрядами пик-волновых комплексов частотой 3 кол./с, либо имеет локализацию в лобных, центрально-височных центрально-теменно-височных отведениях (рис. 3.3). Также межприступная ЭЭГ может не нести изменений .
Приступная ЭЭГ может характеризоваться унилатеральной медленной активностью, перемежающейся пиками .
При затылочной эпилепсии с ранним дебютом ЭЭГ во время приступа представлена высокоамплитудными острыми волнами и медленными комплексами «острая-медленная волна» в одном из задних отведений с последующим диффузным распределением .
При затылочной эпилепсии с поздним дебютом на ЭЭГ во время приступа возникает ритмичная быстрая активность в затылочных отведениях с последующим увеличением ее амплитуды и снижением частоты без постприступного замедления , могут отмечаться генерализованные медленные комплексы «острая-медленная волна .
КЛАССИФИКАЦИЯ ЭПИЛЕПТИЧЕСКИХ СИНДРОМОВ.
Идиопатические фокальные эпилепсии младенчества и детства.
- Доброкачественные младенческие приступы (несемейные)
- Доброкачественная эпилепсия детства с центрально – височными спайками (роландическая)
- Доброкачественная затылочная эпилепсия детства с ранним дебютом (тип Панайотопулоса)
- Доброкачественная затылочная эпилепсия детства с поздним дебютом (тип Гасто)
Семейные (аутосомно – доминантные) фокальные эпилепсии.
- Доброкачественные семейные приступы новорожденных
- Доброкачественные семейные приступы младенчества
- Аутосомно – доминантная ночная лобная эпилепсия
- Семейная височная эпилепсия
- Семейная фокальная эпилепсия с вариабельным фокусом *
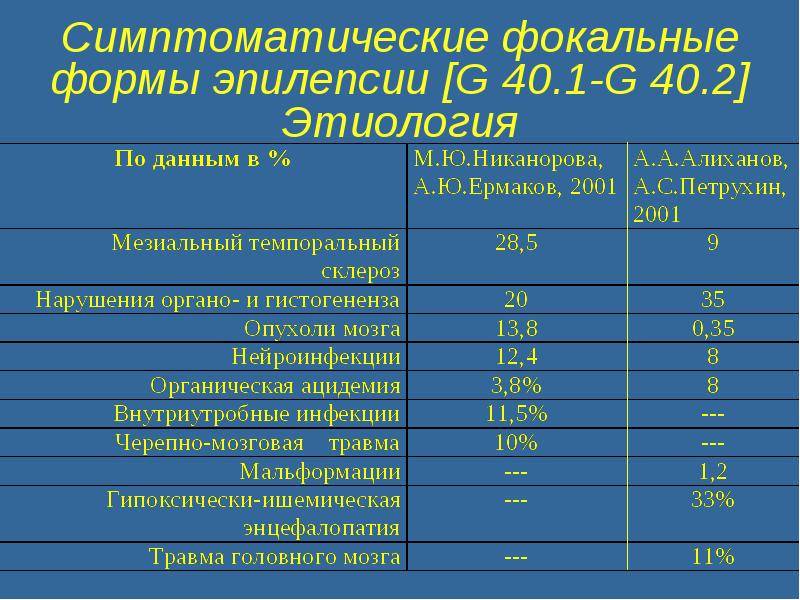
Симптоматические (или вероятно симптоматические) фокальные эпилепсии.
- Лимбические эпилепсии
- Мезиальная височная эпилепсия с гиппокампальным склерозом
- Мезиальная височная эпилепсия обусловленная специфической этиологией
- Другие формы определенной локализации и этиологии
- Неокортикальные эпилепсии
- Синдром Расмуссена
- Гемиконвульсивно – гемиплегический синдром
- Мигрирующие парциальные приступы раннего младенчества *
- Другие формы определенной локализации и этиологии
Идиопатические генерализованные эпилепсии.
- Доброкачественная миоклоническая эпилепсия младенчества
- Эпилепсия с миоклонически – астатическими приступами
- Детская абсанс эпилепсия
- Эпилепсия с миоклоническими абсансами
- Идиопатические генерализованные эпилепсии с вариабельным фенотипом
- Юношеская абсанс эпилепсия
- Юношеская миоклоническая эпилепсия
- Эпилепсия с изолированными генерализованными тонико – клоническими приступами
- Генерализованная эпилепсия с фебрильными приступами плюс *
Рефлекторные эпилепсии.
- Идиопатическая фотосенситивная затылочная эпилепсия
- Другие формы эпилепсии с приступами, возникающими вследствие зрительной стимуляции
- Первичная эпилепсия чтения
- Стартл эпилепсия
Эпилептические энцефалопатии (при которых эпилептиформная активность на ЭЭГ может приводить к прогрессированию неврологических нарушений).
Прогрессирующие миоклонус эпилепсии.
Специфические заболевания (типа болезней Лафора, Унферрихта – Лундборга, нейронального цероидного липофусциноза и др.)
Приступы, для обозначения которых дефиниция «эпилепсия» необязательна.
- Доброкачественные приступы новорожденных
- Фебрильные приступы
- Рефлекторные приступы
- Приступы, связанные с отменой алкоголя
- Приступы, вызванные лекарственными препаратами или другими химическими агентами
- Приступы, возникающие сразу после или в раннем периоде черепно — мозговой травмы
- Единичные приступы или единичные серии приступов
- Редко повторяемые приступы (олигоэпилепсия)
Знаком * помечены синдромы, находящиеся в процессе разработки
Особенности клинических проявлений эпилепсии в зависимости от локализации патологического очага
Височная форма фокальной эпилепсия является самой часто встречаемой. Эпилептогенный очаг расположен в височной доле головного мозга. Височная фокальная эпилепсия характеризуется припадками с потерей сознания, наличием автоматизмов и ауры. Приступ длится в среднем 30-60 секунд. Оральные автоматизмы присущи детям, а автоматизмы по типу жестов – взрослым. Пароксизмы височной фокальной эпилепсии имеют вторничную генерализацию. Постприступная афазия фиксируется при поражении доминантного полушария височной доли головного мозга.
Эпилептический очаг лобной фокальной эпилепсии расположен в лобной доле головного мозга. Данный очаг провоцирует кратковременные пароксизмы, которые могут проходить сериями. Для лобной ФЭ не характерна аура. Симптомы лобной ФЭ: поворот глаз и головы в одну сторону, сложные автоматические жесты, эмоциональное возбуждение, крики, вздрагивания, агрессия. Если очаг патологии находится в предцентральной извилине, то появляются двигательные пароксизмы джексоновской эпилепсии. Эпилептические приступы лобной фокальной эпилепсии возникают во время сна.
При расположении очага в затылочной доле головного мозга происходят эпилептические приступы, сопровождающиеся нарушением зрения. Например, сужение зрительных полей, зрительные галлюцинации, иктальное моргание, транзиторный амавроз и др. Длительность зрительных галлюцинаций – 13 минут.
Расположение очага эпилептической активности в теменной доле является редкостью. Теменная доля поражается в случае наличия опухоля или корковой дисплазии. Теменная фокальная эпилепсия характеризуется простыми соматосенсорными пароксизмами: кратковременная афазия или паралич Тодда. Если зона эпилептической активности локализуется в постцентральной извилине, то могут происходить джексоновские припадки.
СПИСОК ЛИТЕРАТУРЫ:
- Диагностика и лечение эпилепсий у детей. Под ред. Темина П.А., Никаноровой М.Ю. // М.: Можайск-Терра. – 1997. – 656 с.
- Евтушенко С.К., Омельяненко А.А. Клиническая электроэнцефалография у детей // До-нецк. – 2005. – с. 539-546, 585-594
- Мартинюк В.Ю. Протокол лікування епілепсії, епілептичних синдромів. Протокол лікування епілептичного статусу у дітей.–Київ,2005.
- Мухин К.Ю., Петрухин А.С. Идиопатические формы эпилепсии: систематика, диагности-ка, терапия — М.: Арт-Бизнес-Центр, 2000 – 319 с.
- Эпилептология детского возраста: Руководство для врачей / Под ред. А.С. Петрухина. — М.: «Медицина», 2000. — 620 с.
Этиология и механизм развития
К этиологическим факторам относятся:
- Черепно-мозговые травмы.
- Пороки развития головного мозга. К ним относятся: врожденные церебральные кисты, корковая дисплазия, артериовенозные мальформации.
- Инфекции: абсцесс, энцефалит, нейросифилис, цистицеркоз.
- Генетически детерминированные или приобретенные нарушения метаболизма нейронов определенного участка церебральной коры. Она не сопровождается морфологическими изменениями.
- У детей превалируют перинатальные поражения ЦНС. Это – внутричерепная родовая травма, гипоксия плода, асфиксия новорожденного, внутриутробные инфекции.
- Ранний дебют в детском возрасте связан с нарушением созревания коры. Такая эпилепсия носит временный возрастно-зависимый характер.
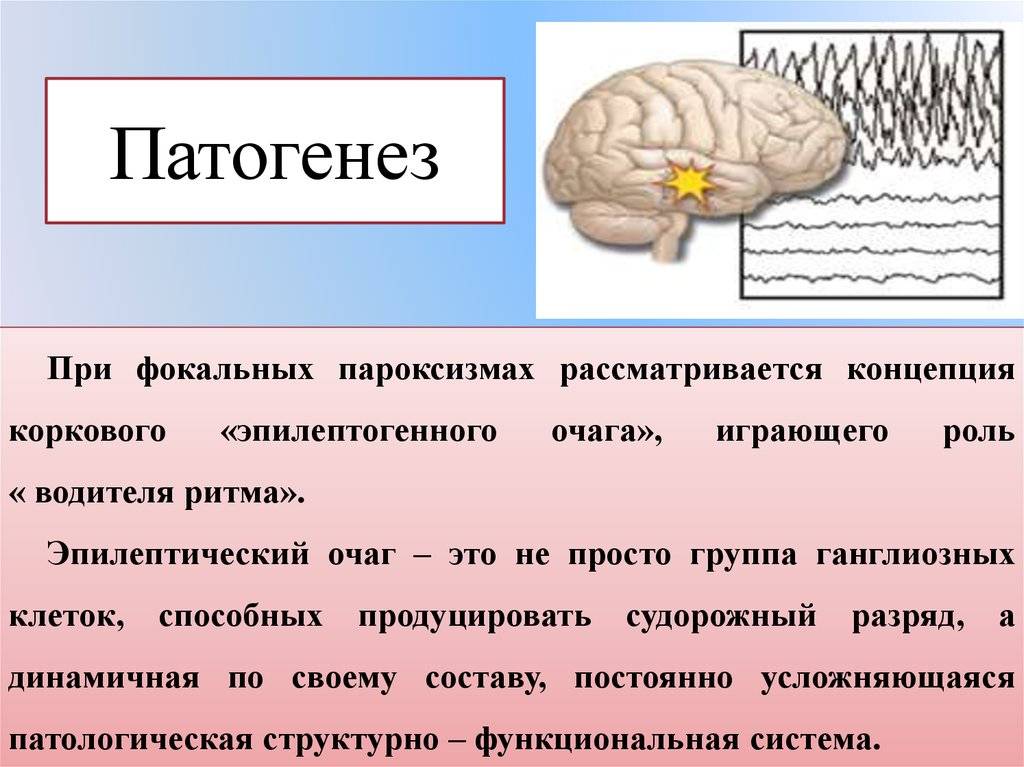
Патогенез ФЭ связан с эпилептогенным фокусом, который имеет несколько зон. Участок повреждения соответствует локализации морфологического изменения. Чаще всего визуализируется при помощи магнитно-резонансной томографии. Первичная зона – участок генерирующий эпи-возбуждение. Область коры, эпи-активность которой приводит к приступу – симптомагенная зона. Ирритативная область генерирует эпи-активность в межприступный период. Возбуждение регистрируется на ЭЭГ. Зоной функционального дефицита называется участок, отвечающий за сопутствующие неврологические расстройства.
3.7. Эпилепсия теменной доли
Общая характеристика
Теменная эпилепсия — локально обусловленная форма эпилепсии, характеризующаяся преимущественно простыми парциальными и вторично-генерализованными пароксизмами.
Теменные эпилепсии обычно дебютируют с соматосенсорных пароксизмов, которые не сопровождаются нарушением сознания, имеют короткую продолжительность (от нескольких секунд до 1–2 мин) и, как правило, обусловлены вовлечением в эпилептический процесс постцентральной извилины .
Клинические проявления соматосенсорных пароксизмов включают: элементарные парестезии, болевые ощущения, нарушение температурной перцепции (ощущение жжения или холода), «сексуальные приступы», идеомоторную апраксию, нарушения схемы тела.
Элементарные парестезии представлены онемением, покалыванием, щекотанием, ощущением «ползания мурашек», «булавочных уколов» в области лица, верхних конечностей и в других сегментах тела. Парестезии могут распространяться по типу джексоновского марша и сочетаться с клоническими подергиваниями.
Болевые ощущения выражены в виде внезапной острой, спазмоподобной, пульсирующей боль, которая локализуется в одной конечности, либо — в части конечности, иногда может распространяться по типу джексоновского марша .
«Сексуальные приступы» представлены неприятными односторонними ощущениями онемения, покалывания, иногда болевыми ощущениями в области гениталий и молочных желез. Эти приступы обусловлены эпилептической активностью в парацентральной дольке .
Идеомоторная апраксия представлена ощущениями невозможности движения в конечности, в ряде случаев отмечается распространение по типу джексоновского марша в сочетании с фокальными тонико-клоническими судорогами в той же части тела.
Нарушения схемы тела включают ощущения движения в неподвижной конечности, части тела; чувство полета, парения в воздухе; ощущение удаления или укорочения части тела; чувство увеличения или уменьшения части тела; ощущение отсутствия конечности или наличия дополнительной конечности .
Теменные приступы имеют тенденцию к распространению эпилептической активности на другие области мозга, в связи с чем, помимо соматосенсорных расстройств в момент приступа, могут наблюдаться клонические подергивания конечности (лобная доля), амавроз (затылочная доля), тоническое напряжение конечности и автоматизмы (височная доля).
Электроэнцефалографические паттерны
Межприступная ЭЭГ часто не несет патологических паттернов . Если патологическая активность отмечается, то она представлена спайками, острыми волнами, иногда комплексами острая-медленная волна и спайк-волна в теменных отведениях, соответственно характеру приступа . Нередко эпилептиформная активность распределена за пределами теменной области, может быть представлена в одноименной височной доле (рис. 3.40).
В приступной ЭЭГ могут регистрироваться спайки и комплексы «спайк-волна» в центрально-теменной и височной областях, разряды эпилептиформной активности могут быть билатеральными (синхронными или в виде «зеркального очага») .
3.1. Доброкачественная эпилепсия детского возраста с центрально-височными спайками (роландическая эпилепсия)
Общая характеристика
Роландическая эпилепсия — одна из форм идиопатической локально обусловленной эпилепсии детского возраста, проявляющаяся преимущественно ночными короткими гемифациальными моторными приступами и имеющая благоприятный прогноз.
Роландическая эпилепсия проявляется в возрасте 2–14 лет. Приступы могут быть парциальными и вторично-генерализованными. Большинство парциальных приступов являются моторными. Типичные приступы, возникающие как в состоянии бодрствования, но все чаще во время сна (преимущественно первая половина ночи), протекают обычно при сохранном сознании и начинаются с соматосенсорной ауры, характеризующейся парестезией щеки, мышц глотки и гортани, ощущением булавочных уколов, онемения в щеке, деснах, языке на стороне, противоположной фокусу. Затем появляются моторные феномены в виде односторонних гемифациальных (с вовлечением лицевой мускулатуры) клонических или тонико-клонических судорог, которые могут распространяться на гомолатеральную руку (фацио-брахиальные приступы) и ногу (унилатеральные приступы).
В начале приступа или в процессе его развития возникают затруднения речи, выражающиеся в полной невозможности говорить или произносить отдельные звуки. Наряду с анартрией отмечается гиперсаливация, характеризющаяся обильной продукцией и выделением изо рта слюны, что способствует возникновению хлюпающих, хрюкающих звуков.
Длительность приступов, как правило, не более 2–3 мин, частота в среднем — 2–6 раз в год .
При роландической эпилепсии в единичных случаях возможно развитие эпилептического статуса .
Для больных с роландической эпилепсии характерен нормальный интеллект и неврологический статус, хотя ряд современных исследователей все же указывают на наличие у таких детей нейропсихологической недостаточности .
Ряд авторов отмечают возможность возникновения при роландической эпилепсии приступов, характеризующихся болями в животе, головокружением, зрительными феноменами (вспышки света, слепота, мелькание предметов перед глазами), которые обычно отмечаются у детей моложе 5 лет; сложных парциальных приступов или типичных абсансов .
К атипичной роландической эпилепсии (синдром псевдоленнокса) относят группу больных в возрасте 2–8 лет, у которых отмечаются простые парциальные гемифациальные и гемиклонические ночные приступы, сочетающиеся с миоклонически-астатическими, атоническими пароксизмами и в ряде случаев с абсансами , но никогда в отличие от истинного синдрома Леннокса-Гасто не бывает тонических судорог . Частота приступов обычно высокая. До дебютирования приступов у детей не отмечается нарушений в нервно-психическом развитии.
Электроэнцефалографические паттерны
Приступная и межприступная ЭЭГ у больных с роландической эпилепсией характеризуется нормальной основной активностью и обычно дифазными спайками, за которыми следует медленная волна. Спайки или острые волны появляются одиночно или группами в средне-височной и центральной области или височно-центрально-теменной области . Они могут наблюдаться как унилатерально (обычно контралатерально гемифациальным приступам), так и билатерально (синхронно или асинхронно). «Роландические» комплексы обычно наиболее отчетливо выражены при открытых глазах (рис. 3.1).
В ряде случаев на ЭЭГ регистрируются генерализованные комплексы «спайк-волна», типичные для абсансов. Острые волны также могут располагаться в затылочной области . Также во время ночного приступа на ЭЭГ может регистрироваться низкоамплитудная быстрая активность в центрально-височной области, переходящая в роландические комплексы с распространением на всю гемисферу и с последующей генерализацией .
При атипичной роландической эпилепсии (синдром псевдоленнокса) фоновая ЭЭГ не изменена либо слегка замедлена и дизорганизована (рис. 3.2а), в ряде случаев, преимущественно в лобных отделах. Типичные роландические спайки могут сочетаться с медленными комплексами «острая-медленная волна», характерными для синдрома Леннокса-Гасто, или нерегулярной диффузной пик-волновой активностью частотой около 2,5 кол./с и амплитудным региональным преобладанием в лобных отделах; могут определяться фокальные спайки или медленные волны в центрально-височной области или центрально-височно-теменной области (рис. 3.2б).
В приступной ЭЭГ может отмечаться асинхронное появление разрядов высокоамплитудных нерегулярных диффузных комплексов «пик-волна» или «острая-медленная волна» частотой 1.5–4 кол./с длительностью 3–10 с, синхронно с пароксизмом атипичных абсансов .
Симптомы фокальной эпилепсии
Фокальная эпилепсия характеризуется парциальными фокальными эпилептическими пароксизмами. Пароксизмы бывают простые, не сопровождающиеся потерей сознания, и сложные, без утраты сознания. Простые парциальные эпилептические припадки бывают вегетативными, соматосенсорными, моторными, сенсорными, с галлюцинаторным компонентом и с психическими расстройствами.
Сложные парциальные эпилептические приступы могут начинаться как простые, но затем происходит повреждение сознания. После припадка может быть спутанность сознания.
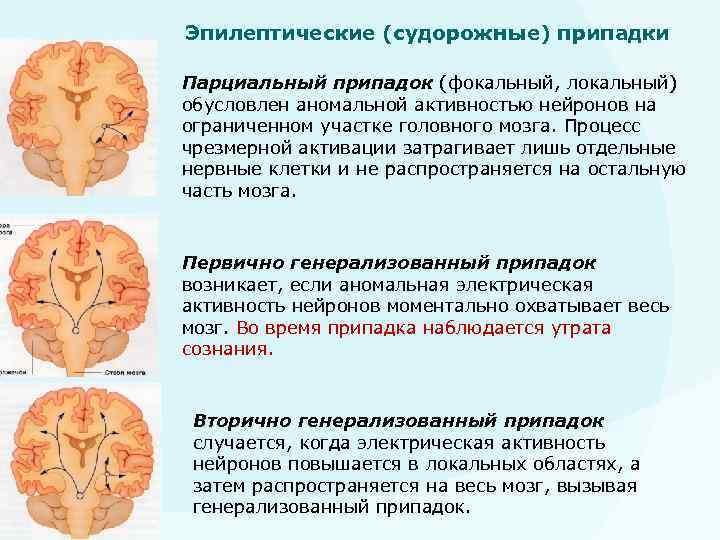
Вторично генерализованные парциальные припадки начинаются как простой или сложный фокальный приступ, но затем возбуждение переходит и на другие отделы коры головного мозга. Таким образом пароксизм приобретает клонико-тонический вид. У больного могут фиксироваться различные виды парциальных пароксизмов.
Симптоматическая фокальная эпилепсия сопровождается той симптоматикой, которая соответствует основному поражению мозга. Данный вид эпилепсии характеризуется снижением интеллекта, задержкой психического развития и нарушением когнитивной сферы ребенка.
Идиопатическая фокальная эпилепсия доброкачественна, и не характеризуется нарушениями психических и интеллектуальных сфер.
Общая информация
Фокальной эпилепсией называются все случаи эпилептических пароксизмов, если они возникают из-за локального очага повышенной эпи-активности в церебральных структурах. Очаг возбуждения начинается фокально. Постепенно распространяется на окружающие мозговые ткани. Это провоцирует вторичную генерализацию приступа. Дифференцировать следует с пароксизмами нереализованной эпилепсии с первично-диффузным характером возбуждения. Есть мультифокальная форма. Ее отличает наличие нескольких локальных зон возбуждения.
ФЭ составляет примерно 82% от всех эпилептических синдромов. В 75% случаев дебют происходит в детском возрасте. Чаще всего первопричиной становится нарушение развития мозга инфекционного, травматического или ишемического генеза. Такая вторичная фокальная эпилепсия появляется у 71% пациентов.
Классификация фокальной эпилепсии
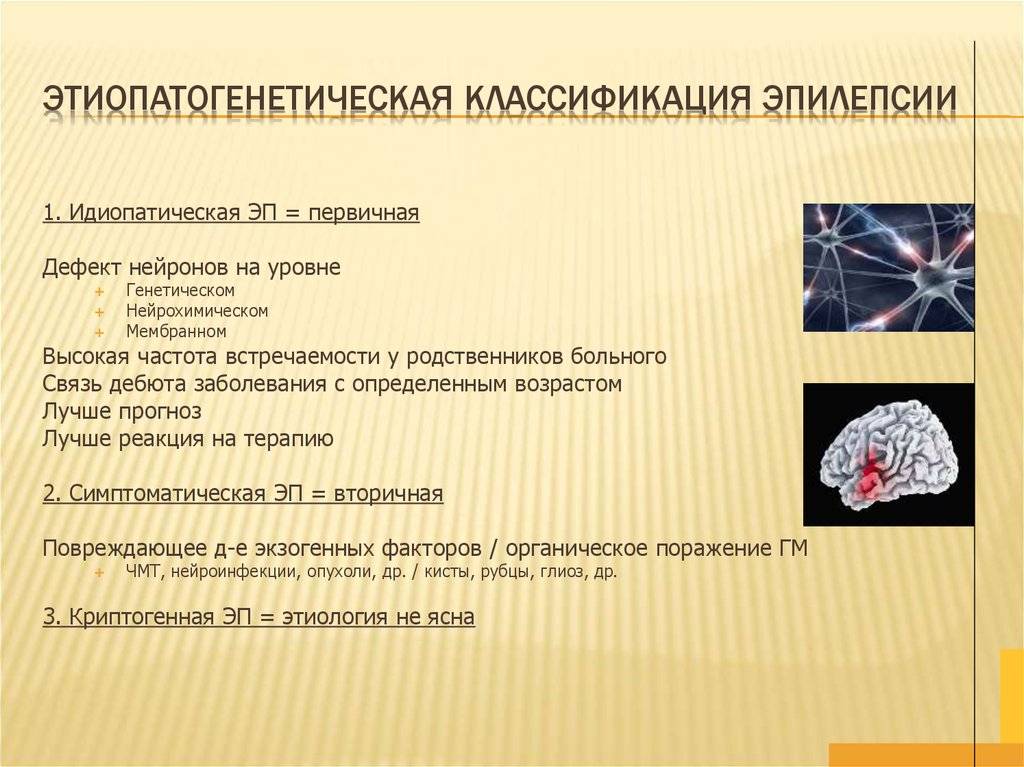
Выделяют симптоматические, идиопатические и криптогенные формы фокальной эпилепсии. При симптоматической форме можно установить источник и причину появления патологии , а так же выявить морфологические изменения, которые фиксируются при томографических исследованиях.
Особенностью криптогенной ФЭ является то, что, не смотря на ее вторичный характер, ни один из существующих методов визуализации не способен выявить морфологические нарушения в структуре головного мозга.
Для идиопатической ФЭ не характерны типичные для данной группы патологий дефекты головного мозга. Субстратом для ее развития, как правило, выступает наследственная предрасположенность: генетически детерминированные каналопатии, дефекты мембран клеток ЦНС, дисгенезии коры больших полушарий. Прогноз при данном заболевании благоприятный, течение доброкачественное. Идиопатическая ФЭ включает: доброкачественную роландическую эпилепсию, детскую затылочную эпилепсию Гасто, синдром Панайотопулоса, доброкачественные затылочные эпилептические синдромы.
Эпидемиология детской эпилепсии в России
Эпидемиологические исследования проводимые в Москве (1980 – 1981 гг.) показали, что у 4,4% детей прослеживалось наличие хотя бы одного судорожного эпизода, в 5,4% случаев эпилепсия сопровождалась задержкой психического развития и умственной отсталостью. Дебют заболевания в 29,3% случаев у детей приходится на возраст до 3 лет, в том числе до 1 года – 20,3%. При злокачественном течении заболевания у больных с умственной отсталостью припадки в возрасте до 3 лет возникали в 44,9% случаев (до 1 года – 37,3%). В 95,78% случаев ФС наблюдались у детей первых 5 лет жизни, из них 41,4% приходился на возраст до 1 года .
Заболеваемость эпилепсией в Санкт–Петербурге составила 1,56 на 1000 детского населения. У детей с эпилепсией в 81,9% случаев установлена генетическая природа заболевания .
В Новосибирской области показана высокая заболеваемость эпилепсии среди детей младшего и среднего школьного возраста: 14,8 на 1000 детского населения в возрасте от 7 до 13 лет. Частота встречаемости среди мальчиков, превалировала над девочками (61,1% против 38,9%). Заболеваемость идиопатическими эпилепсиями составила 3,4 на 1000 детского населения. ФС зарегистрированы у 7,5% детей, чаще у мальчиков. Отмечено превалирование криптогенных и симптоматических форм .
Распространенность детской эпилепсии в г. Саратове составила 2,7 на 1000 детского населения. Фокальные формы эпилепсии диагностированы в 55% случаев, генерализованные – в 45% случаев. Среди симптоматических фокальных форм преобладали височная (23,8%) и лобная (16,7%) эпилепсии. Среди идиопатических фокальных – роландическая эпилепсия (60%). Ведущими факторами риска эпилепсии у детей являлись: наследственная отягощенность, перинатальное гипоксически-ишемическое поражение, церебральные дисгенезии. Криптогенные формы составили 57,3% .
Распространенность эпилепсии в сельских районах Волгоградской области составила 2,84 на 1000 детского населения (среди лиц мужского пола — 3,4 на 1000, среди лиц женского пола — 2,36 на 1000). Этиологические факторы: перинатальная патология (46%), черепно-мозговая травма (20,7%), отягощенная наследственность по эпилепсии (11,%), нейроинфекции (6,7%). Фокальные припадки регистрировались в 56,0% случаев, генерализованные — 39,4% .
Заболеваемость эпилепсией в Республике Татарстан составила 1,0 на 1000 населения детей от 0 до 14 лет и 1,1 на 1000 подростков от 15 до 18 лет. Распространенность эпилепсии составила среди детей от 0 до 14 лет 5,4 на 1000 населения соответствующего возраста и 7,0 среди подростков. В структуре эпилепсии и эпилептических синдромов преобладали фокальные — 55,5%; генерализованные — 43%, неклассифицированные формы эпилепсии – 1,5%. Идиопатические эпилепсии зарегистрированы в 21,25%, симптоматические — 32,0%, криптогенные — 46,75 % .
В Красноярском крае распространенность эпилепсии составляет – 2,8 случая на 1000 населения: среди детей – 5,1 на 1000, подростков – 6,1 на 1000, а среди взрослых – 2,3 на 1000. Этиологические формы эпилепсии: криптогенная эпилепсия (46,2%), симптоматическая (42,5%), и идиопатическая (7,4%) эпилепсии .
По результатам научно-исследовательской работы проведенной в Республике Тыва, которая относится к зоне с высокой распространенностью эпилепсии и эпилептических синдромов у детей и подростков, выявлено, что частота случаев дебюта эпилептических припадков приходилось в основном, на возраст от новорожденности до 5 лет. Средняя стандартизированная распространенность эпилепсии среди детского населения Республики Тыва составила – 3,2 ± 2,9 на 1000. Среди факторов риска детской эпилепсии наиболее значимыми были: перинатальная патология, отягощенная наследственность, нейроинфекции .