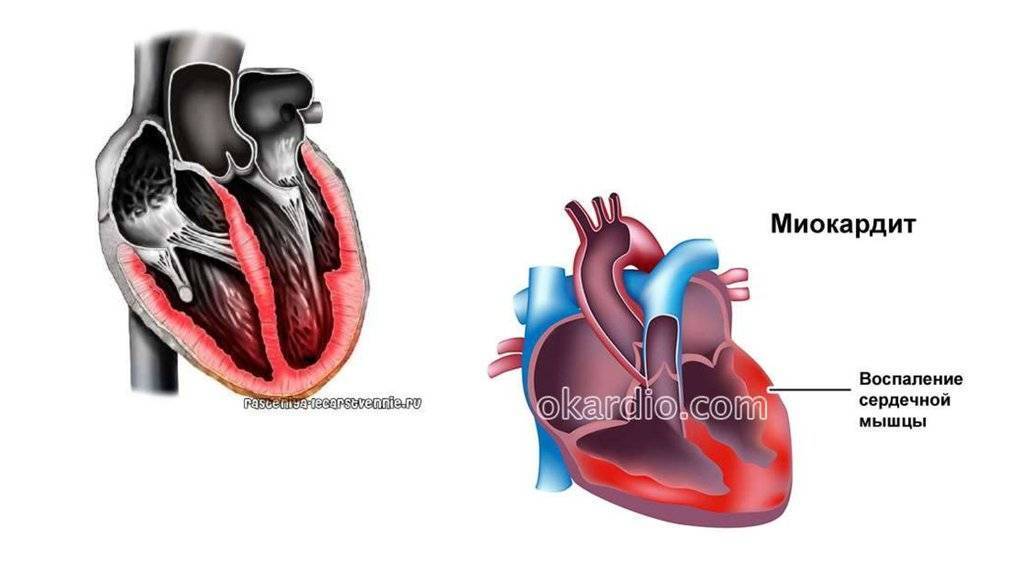
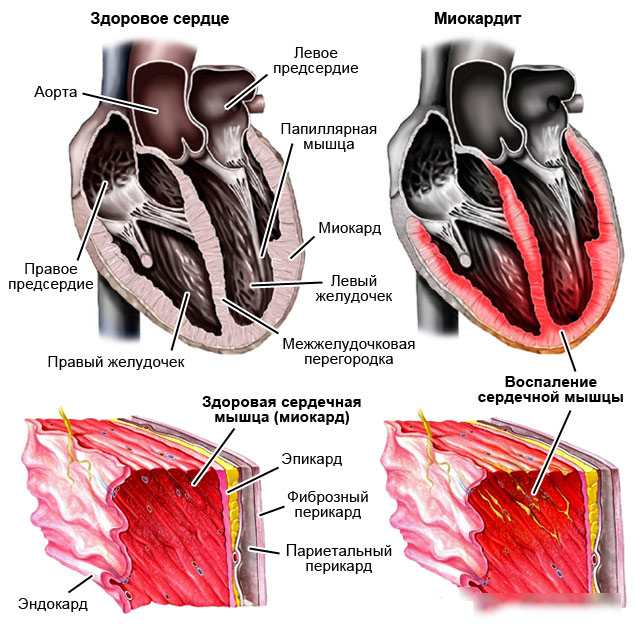
Миокардиты – характеристика
За последнее десятилетие многими исследователями отмечается рост некоронаро-генных заболеваний миокарда среди всех сердечно-сосудистых болезней и связанная с
ними высокая временная и стойкая нетрудоспособность. Особое место среди всех
некоронаро-генных заболеваний занимают миокардиты.
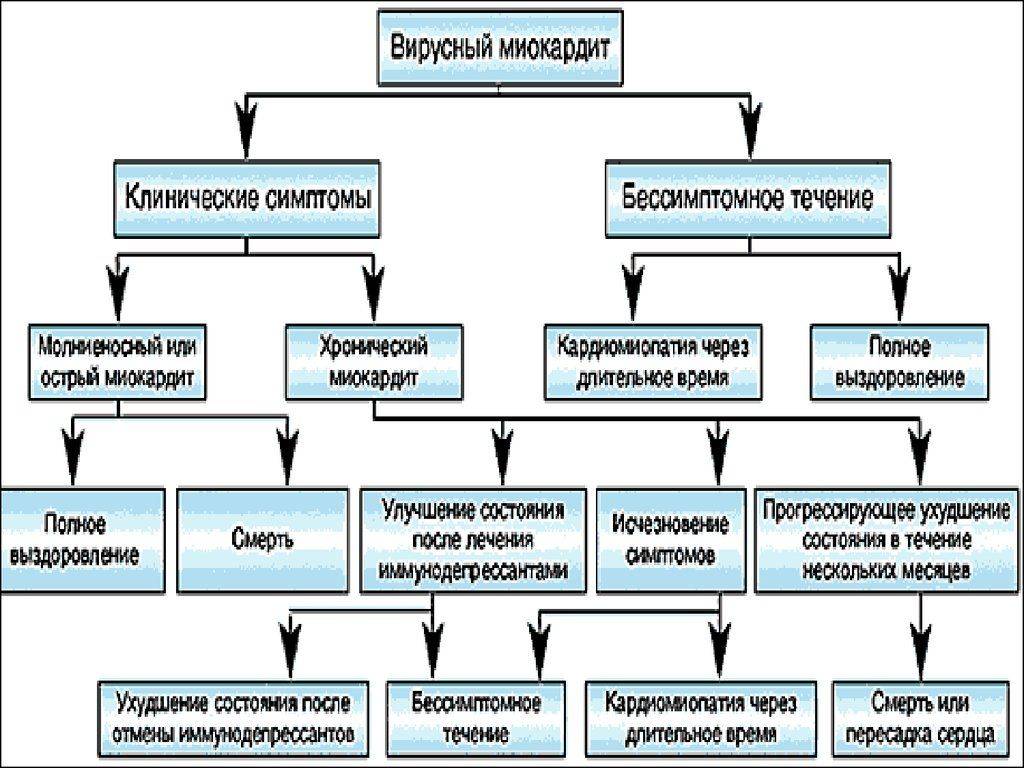
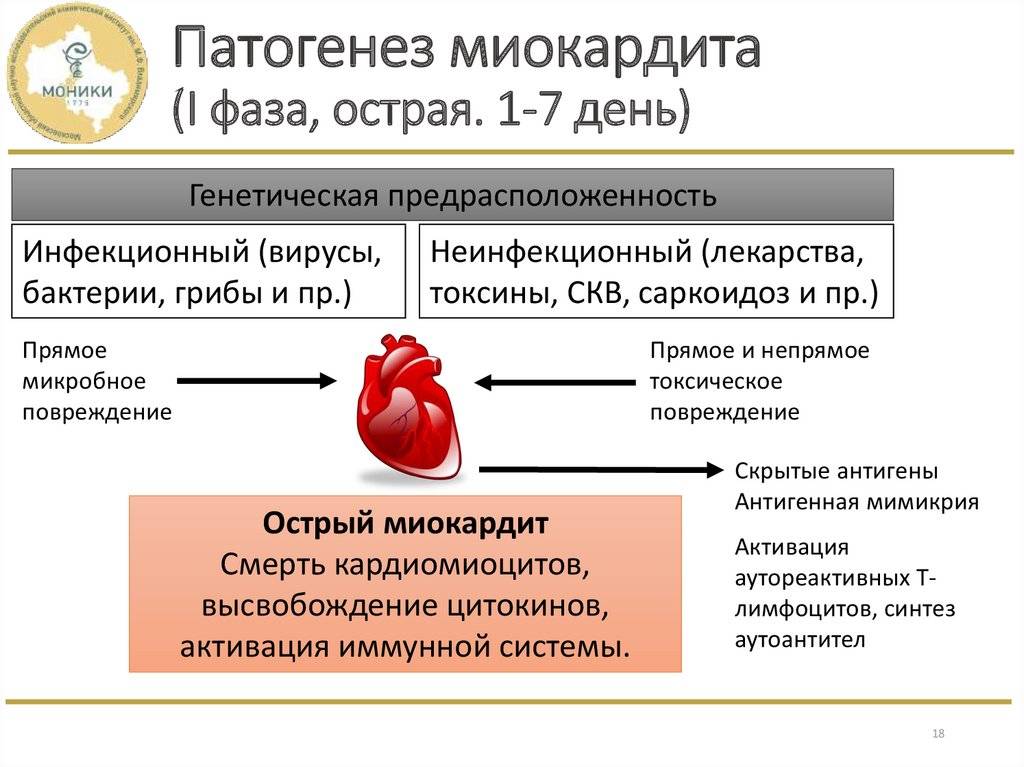
Миокардит – это заболевание сердца, чаще всего индуцированное инфекцией. Миокард поражается практически при любых инфекциях, в том числе при вирусных и паразитарных заболеваниях. По данным литературы, особой кардиотропностью обладает вирус Коксаки В. У 24-33% больных миокардит может протекать клинически латентно и поэтому не регистрироваться, что не позволяет иметь точные данные об абсолютной частоте миокардитов. Миокардитом болеют, в основном, лица молодого трудоспособного возраста. Средний возраст больных 30-40 лет.
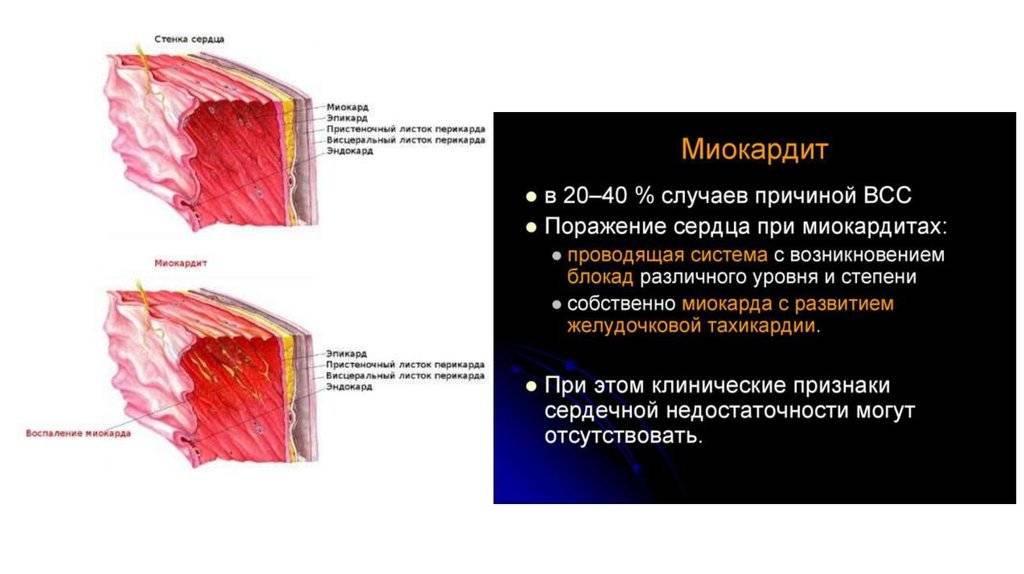
Актуальность изучения состояния миокарда при миокардите определяется снижением насосной функции сердечной мышцы, носящее часто значительный и необратимый характер, приводящее к тяжелой недостаточности кровообращения, кардиомегалии и сложным нарушениям ритма и проводимости, тяжелые морфологические изменения, что может приводить к инвалидности и смерти в молодом возрасте. Несмотря на различие причинных факторов, в миокарде развивается сложная морфологическая картина, характеризующаяся сосудистой реакцией, повреждением кардиомиоцитов, дезорганизацией соединительной ткани, клеточной инфильтрацией. Патологический процесс заканчивается фибропластической реакцией с исходом в кардиосклероз, миокардитический кардиосклероз. Признаками миокардитического кардиосклероза считается сохранение в течение 12 месяцев и более после перенесенного миокардита патологических изменений ЭКГ, органический характер которых подтверждается функциональными пробами.
От острого миокардита умирает 1-7% больных, у молодых людей миокардит является причиной внезапной смерти в 17-21% случаев, непосредственная причина внезапной смерти при миокардите – сердечная недостаточность и нарушения ритма. В настоящее время в мире сердечной недостаточностью страдают около 20 млн. человек, и более 1 млн. новых случаев хронической сердечной недостаточности диагностируется
ежегодно, трехлетняя выживаемость составляет около 50%. В 8-13% случаев причиной
сердечной недостаточности является миокардит.
Несмотря на значительное количество клинических и экспериментальных исследований, вопросы патогенеза и терапии миокардитов остаются недостаточно изученными (Теодори И.М. и др. 1974 г, Максимов В.А. 1979 г, Schulthelis 1993 г, Папеев
Н.Р., Мравян С.Р. 1998 г). До конца не выяснен вклад инфекционных агентов в
возникновении миокардита и подлежит дальнейшему изучению. Широко обсуждается
роль иммунных механизмов в поражении сердечной мышцы, предпринимаются попытки
определения наиболее информативных иммунологических показателей для оценки
патогенетической роли нарушений иммунного ответа у больных миокардитом. При
отклонении иммунных реакций от нормы снижается защитная функция иммунной системы, что приводит к различным повреждениям тканей и органов. По некоторым литературным данным иммунологические нарушения при миокардите включают в себя расстройства всех звеньев иммунитета (клеточного, гуморального и неспецифического звена иммунитета – фагоцитоза).
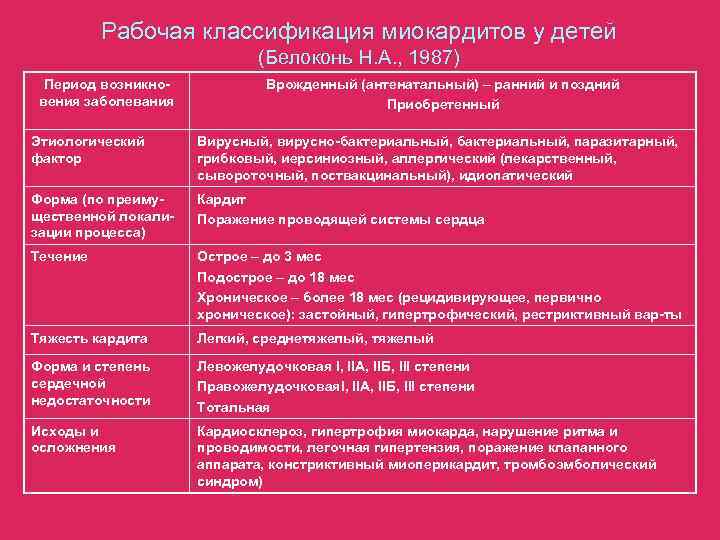
Клинические диагностические критерии миокардита
В 1973 г. Нью-Йоркской кардиологической ассоциацией (NУНА) были разработаны диагностические критерии неревматического миокардита. В соответствии со степенью, диагностической значимостью критерии миокардита были подразделены на две группы, «большие» и «малые».
Клинические диагностические критерии миокарда следующие:
Наличие предшествующей инфекции, подтвержденной данными клинических и лабораторных исследований (непосредственное выделение возбудителя, увеличение СОЭ, повышение лейкоцитов крови, фибриногенемия, появление С-реактивного белка и другие признаки воспалительного синдрома) или другого основного заболевания (аллергическая реакции, токсические воздействия и др.).
Плюс наличие признаков поражения миокарда.
«Большие» критерии:
- повышение активности кардиоспецифических ферментов и изоферментов в сыворотке крови больного (КФК, МВ-КФК, ЛДГ, ЛДГ-1) и содержания тропонинов;
- патологические изменения ЭКГ (нарушения сердечного ритма и проводимости);
- кардиомегалия, установленная по рентгенологическим данным;
- наличие сердечной недостаточности или кардиогенного шока;
- синдром Морганьи-Адамса-Стокса.
«Малые» критерии:
- протодиастолический ритм галопа;
- ослабленный I тон;
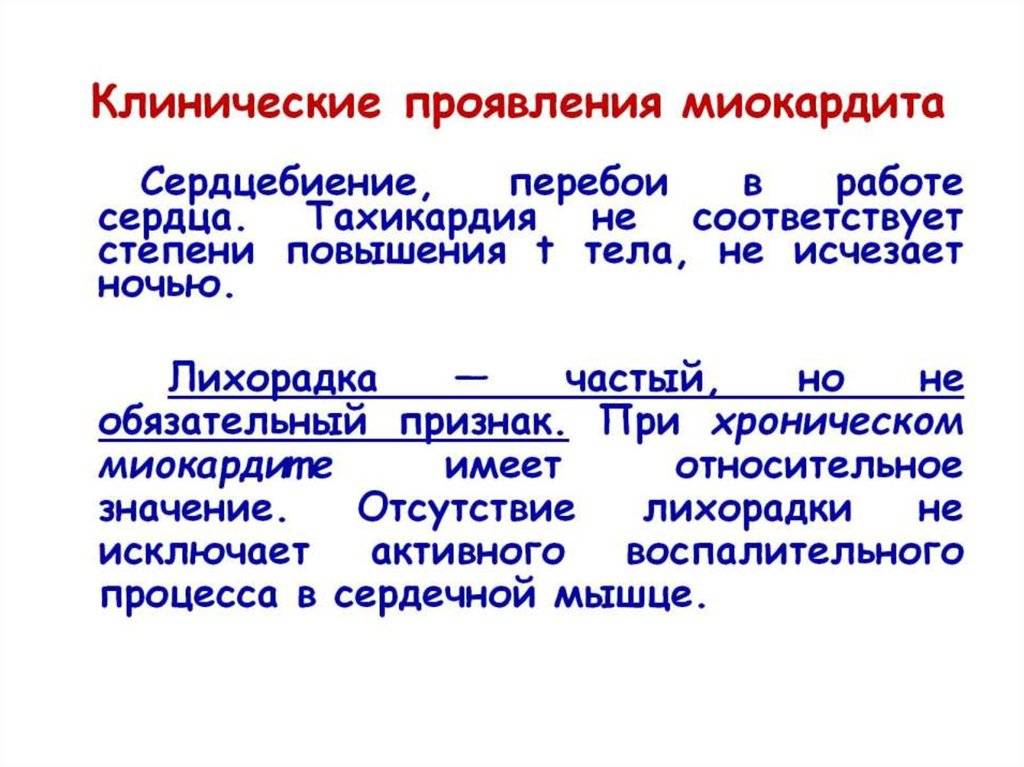
- тахикардия.
Для постановки диагноза легкой формы миокардита достаточно сочетания признаков перенесенной инфекции (или другого воздействия на организм) и первых двух «больших» критериев или одного из них с двумя «малыми». Если у больного, помимо первых двух «больших» критериев, есть еще хотя бы один из последующих «больших» критериев, то это позволяет поставить диагноз умеренной и тяжелой формы миокардита.
Далласские морфологические критерии миокардита (США, 1986)
Диагноз миокардита | Гистологические признаки |
Достоверный | Воспалительная инфильтрация миокарда с некрозом и/или дегенерацией прилегающих кардиомиоцитов, нехарактерных для изменений при МБС |
Сомнительный (вероятный) | Воспалительные инфильтраты достаточно редки, либо кардиомиоциты инфильтрованы лейкоцитами. Нет участков некроза кардиомиоцитов. Миокардит не может быть диагностирован из-за отсутствия воспаления |
Не подтвержден | Нормальная гистологическая картина миокарда, или есть патологические изменения ткани невоспалительного характера |
В 1981 г. были предложены российские критерии для клинической диагностики миокардитов Ю.И Новиковым.
Предшествующая инфекция, доказанная клиническими и лабораторными данными (включая выделение возбудителя, результаты реакции нейтрализации, РСК, РТГА, увеличение СОЭ, повышение СРБ) или другое основное заболевание (лекарственная аллергия и т.д.).
Плюс признаки поражения миокарда.
«Большие»:
- патологические изменения ЭКГ (нарушения ритма, проводимости, ST-T и др);
- повышение активности саркоплазматических ферментов и изоферментов в сыворотке [КФК, КФК-МВ, ЛДГ и отношение 1 и 2 изоферментов ЛДГ (ЛДГ1/ЛДГ2)];
- кардиомегалия по рентгенологическим данным;
- застойная сердечная недостаточность или кардиогенный шок,
«Малые»:
- тахикардия;
- ослабленный I тон;
- ритм галопа.
Диагноз «миокардит» правомочен при сочетании предшествующей инфекции с одним «большим» и двумя «малыми» признаками.
[], [], [], [], [], [], [], [], []
Симптомы Миокардита у детей:
Симптомы могут отличаться в зависимости от таких факторов (некоторые из них уже были названы выше):
- причина заболевания
- глубина и распространенность патологического процесса
- вариант течения миокардита у детей
Нарушаются функции миокарда: автоматизм, сократимость, проводимость, возбудимость. Первые признаки миокардита, согласно информации исследования Myocarditis Treatment Trial Investigators (проводилось в 1991 году), более чем у половины больных проявляются во время течения острой респираторной инфекции или через 1 неделю и более после нее. У ребенка проявляются такие симптомы:
- одышка
- беспричинная утомляемость
- боль в груди
- сердцебиение
Физикальный осмотр выявляет такие признаки:
- частый и слабый пульс
- бледность кожных покровов
- похолодание рук и ног
- перкуторное смещение границ относительной сердечной тупости
- гепатомегалия
- кардиомегалия
- повышенная температура тела (в некоторых случаях)
Клиническая диагностика миокардита у детей
При обследовании обычно выявляют цианоз определённой локализации (акроцианоз, цианоз слизистых оболочек), нередко он бывает преходящим, что отличает его от такового при заболеваниях лёгких. Определяют ослабленный и слегка сдвинутый влево верхушечный толчок, расширенные или нормальные границы сердечной тупости. Над нижними отделами обоих лёгких возможны влажные мелкопузырчатые хрипы. Тоны сердца чаще приглушены, может быть «ритм галопа» и другие нарушения ритмической деятельности. Тахикардия не соответствует температуре тела и эмоциональному возбуждению ребёнка, устойчива к лекарственной терапии, сохраняется во время сна. Неинтенсивный дующий систолический шум на верхушке сердца либо появляется, либо интенсивность присутствующего ранее шума ослабевает. Увеличение печени, а у детей младшего возраста и селезёнки, периферические отёки и асцит определяют при правожелудочковой или тотальной недостаточности.
[], [], [], [], [], [], []
1.Что такое миокардит и его причины?
Миокардит – это воспаление сердечной мышцы. Заболевание, которым каждый год болеют тысячи людей, хотя реальные цифры точно не известны, потому что иногда болезнь протекает бессимптомно. Причиной миокардита могут быть инфекции и другие проблемы, причем возникнуть болезнь может и у тех людей, которые никогда не жаловались на сердце. Поэтому лучшим способом профилактики миокардита является профилактика и своевременное лечение инфекционных заболеваний.
Причины миокардита
Наиболее часто миокардит развивается из-за вирусной инфекции. Когда организм инфицирован, в нем вырабатываются специальные клетки, которые борются с инфекцией. Эти клетки выделяют особые химические вещества. Если такая клетка попадет в сердце, может произойти выброс химических веществ, способных негативно повлиять на сердечную мышцу – сердце утолщается, опухает и слабеет. Своевременное обращение к врачу при первых признаках инфекции способно предотвратить развитие таких осложнений.
Вот лишь некоторые типы инфекций, которые могут стать причиной миокардита:
- Цитомегаловирус;
- Вирус Эпштейна-Барр;
- Гепатит С;
- Герпес;
- ВИЧ;
- Бактериальные инфекции
- Хламидии (распространенное венерическое заболевание);
- Микоплазмы;
- Стрептококковые бактерии (стрептококк);
- Стафилококковые бактерии (стафилококк);
- Трепонема (причина сифилиса);
- Грибковые и паразитарные инфекции.
Миокардит может быть вызван не только воздействием вируса. К другим причинам миокардита относится реакция на некоторые химические вещества или аллергические реакции на лекарственные препараты и токсины (алкоголь, наркотики, свинец, укусы змей, пауков, ос), химиотерапию или лучевую терапию. Аутоиммунные заболевания, такие как волчанка или ревматоидный артрит, вызывающие воспалительные процессы во всем организме, также могут привести к миокардиту.
Лабораторная диагностика миокардита у детей
В процессе верификации миокардита лабораторную диагностику осуществляют по следующим направлениям:
- определение активности в плазме кардиоселективных ферментов, отражающих повреждение кардиомиоцитов;
- выявление биохимических маркёров воспаления;
- оценка выраженности иммунного воспаления; о выявление этиологических факторов;
- диагностика очагов хронической инфекции.
Известно, что при повреждении кардиомиоцитов любой этиологии (гипоксической, воспалительной или токсической) отмечают повышение активности кардиоселективных ферментов и белков (КФК, КФК-МВ, ЛДГ, тропонина Т). Однако нужно иметь в виду, что данные биохимические маркёры отражают повреждение кардиомиоцитов с разной степенью специфичности.
Концентрация ЛДГ (преимущественно фракции ЛДГ I) в крови отражает интенсивность анаэробного гликолиза и наличие лактат-ацидоза в миокарде.
Повреждение кардиомиоцитов или ослабление тканевого дыхания сопровождается повышением уровня анаэробного гликолиза, что приводит к лактат-ацидозу и повышению активности ЛДГ, поэтому увеличение его концентрации возможно и без разрушения кардиомиоцитов.
Повышение активности КФК может происходить при повреждении любых миоцитов, в том числе и поперечнополосатой мускулатуры. При этом возрастание в крови концентрации его сердечного изоэнзима КФК-МВ бывает следствием разрушения только кардиомиоцитов.
Кардиоселективные белки тропонин Т и тропонин I также появляются в плазме только при повреждении кардиомиоцитов вследствие многих причин.
Степень повреждения и разрушения кардиомиоцитов при миокардитах в большинстве случаев не имеет массивного характера, поэтому концентрация кардиоселективных ферментов повышается лишь в 1,5-2 раза.
Воспалительный процесс любой локализации вызывает изменения белкового состава крови (пропорции альфа-, бета-, у-глобулинов, содержания сиаловых кислот, фибриногена, С-реактивного белка и др.). однако изменение данных общепринятых биохимических маркёров воспаления, а также лейкоцитоз, увеличение СОЭ не имеют специфичности для воспаления миокарда, поэтому в качестве критериев собственно миокардита их не учитывают.
В последние годы отражением воспалительного поражения миокарда считают увеличение количества CD4 и изменение соотношения CD4/CD8, увеличение количества CD22, IgM, IgG, IgA и ЦИК. Одним из наиболее чувствительных лабораторных тестов считают реакцию торможения миграции лимфоцитов с сердечным антигеном. При миокардите также чувствителен тест дегрануляции базофилов, отражающий процентное содержание дегранулированных форм в периферической крови. Чувствительным иммунологическим тестом служит определение кардиального антигена и специфических циркулирующих иммунных комплексов, содержащих кардиальныи антиген, антител к кардиомиоцитам, к проводящей системе сердца, что служит своеобразным индикатором аутоиммунного воспаления в сердечной мышце.
Данные различных исследований свидетельствуют о повышении образования провоспалительных цитокинов (ИЛ-1бета, 6, 8, 10, фактора некроза опухолей а ), поддерживающих процесс иммунного воспаления у больных миокардитом.
Определить причину миокардита (особенно вирусного) важно, но выделить возбудитель в случаях хронического течения воспалительного заболевания сердца удаётся крайне редко. Поиск возбудителя острых и хронических инфекционных патогенов в крови, носоглотке, аспирате из трахеи (вирусы, бактерии, спирохеты, простейшие и др.) и антител к ним осуществляют посредством культуральных методов, ПЦР, ИФА и др
Считают диагностически значимым повышение титра вирус-нейтрализующих антител в плазме в 4 раза и более, однако клиническая значимость этого метода пока не доказана.
Наряду с поиском возбудителя миокардита у детей, необходимы выявление и санация очагов хронической инфекции (хронический тонзиллит, хронический синусит, периапикальные зубные гранулёмы, пульпиты, хронический холецистит и др.). Анализ литературных источников свидетельствует о том, что, с одной стороны, хроническая очаговая инфекция может быть источником развития инфекции, внедряющейся в миокард, с другой – может стать неблагоприятным фоном для формирования неадекватного иммунного ответа на внедрение в миокард другого инфекционного агента. Следует учитывать, что постоянная интоксикация и сенсибилизация организма – неблагоприятный фон при развитии миокардита.
К каким докторам следует обращаться если у Вас Миокардит у детей:
Педиатр
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Миокардита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение Миокардита у детей:
Острый миокардит у ребенка лечат в стационаре. Лечат основное заболевание которое стало причиной миокардита. Этиотропное лечение применяют, только если точно известен возбудитель болезни. Специфическая терапия не разработана. В острой фазе ребенок обязательно должен придерживаться постельного режима на 10-14 суток, чтобы сократить потребности организма в обороте крови.
Исследования показали, что внутривенный гаммаглобулин эффективен для лечения острого миокардита с улучшением левожелудочковой функции и показателя выживаемости.
Применяют для лечения миокардита у детей в основном симптоматическую терапию, чтобы вылечить сердечную недостаточность. Если есть выраженная сердечная недостаточность, применяют такие препараты: добутамин, допамин. При избыточном содержании экстрацеллюлярной жидкости для снижения преднагрузки назначают диуретики.
В некоторых случаях врачи могут назначить имплантацию искусственного водителя ритма или трансвенозную кардиостимуляцию. При тяжелой форме миокардита у детей применяют глюкокортикостероиды. Чаще всего это такой препарат как преднизолон. Показаниями могут быть выраженная сердечная недостаточность, выпот в перикард, аутоиммунная природа заболевания и пр.
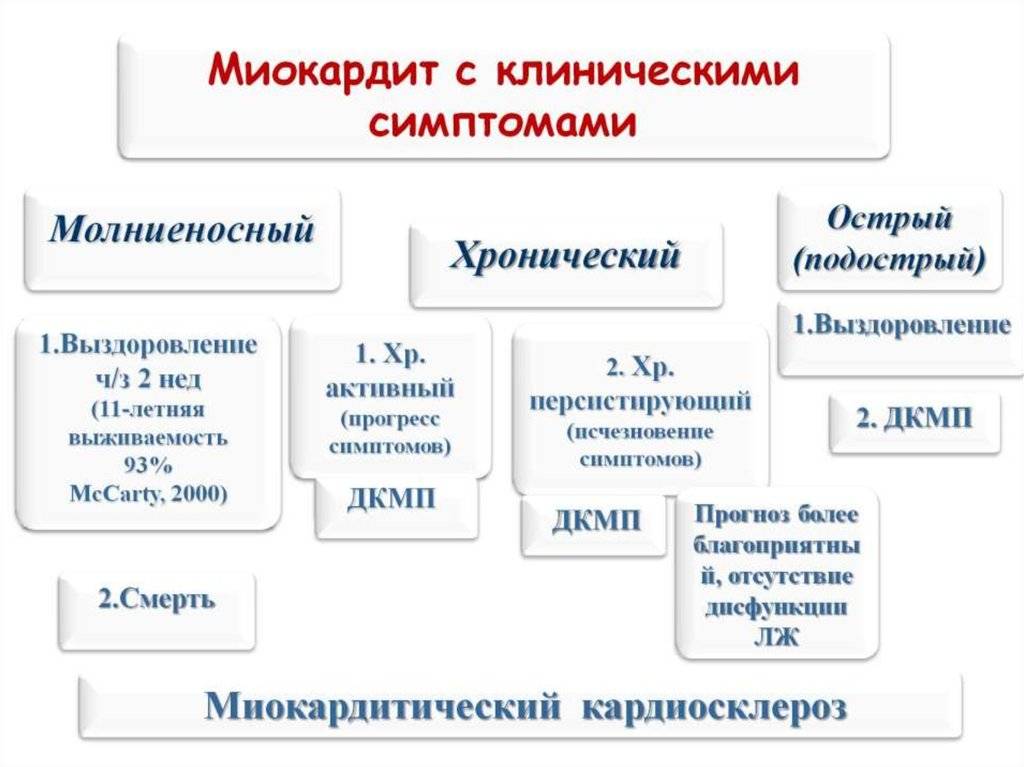
Прогноз миокардита у детей
Прогноз зависит от возраста больного ребенка, природы заболевания, состояния иммунитета. Вероятно наступление внезапной смерти, сердечная недостаточность, нарушения ритма и проводимости, дилатационная кардиомиопатия, кардиосклероз, тромбоэмболии или выздоровление.
Большинство пациентов с легким течением заболевания выздоравливают без резидуальной дисфункции сердца. У некоторых детей последствие рассматриваемой болезни может быть дилатационная кардиомиопатия и хронический миокардит.
Диспансеризация детей
После миокардита ребенок должен наблюдаться у педиатра или детского кардиоревматолога. На протяжении 4 месяцев после выписки из больницы ребенка осмтривают 1 раз в месяц, дальше на протяжении 12 месяцев осмотр проводится у раз в квартал, далее – 1 раз в пол года. Если есть показания, то осмотр может проводиться чаще. При каждом посещении врача проводят ЭКГ. Раз в год проводят ЭхоКГ (или чаще).
Причины
Существует три группы основных причин развития первичной кардиомиопатии: врожденная, смешанная, и приобретенная. К вторичным относятся кардиомиопатии вследствие какого-либо заболевания.
Врождённая патология сердца развивается вследствие нарушения закладки тканей миокарда во время эмбриогенеза. Причин очень много, начиная от вредных привычек будущей матери и заканчивая стрессами и неправильным питанием. Так же известны кардиомиопатии беременных и воспалительные кардиомиопатии, которые по существу можно назвать миокардитом.
К вторичным формам относятся следующие виды:
- Кардиомиопатия накопленная или инфильтративная. Для нее характерно накопление между клетками или в клетках патологических включений.
- Токсическая кардиомиопатия.
- Эндокринная кардиомиопатия (метаболическая кардиомиопатия, дисметаболическая кардиомиопатия) возникает вследствие нарушения обмена веществ в сердечной мышце.
- Алиментарная кардиомиопатия образуется в результате нарушения питания, а в частности при длительных диетах с ограничением мясных продуктов или голодании.
Проявления ГКМП многообразны и зависят от ряда факторов: степени гипертрофии миокарда, наличия и величины градиента давления, недостаточности митрального клапана, нередко встречающейся у больных, степени уменьшения полости левого желудочка и тяжести нарушения насосной и диастолической функций сердца и др. Жалобы часто отсутствуют.
Различают 3 группы КМП:
Гипертрофическую.
Дилатационную (застойную).
Рестриктивную.
Симптомы дилатационной кардиомиопатии:
- Нарастающая сердечная недостаточность.
- Одышка при физической нагрузке.
- Быстрая утомляемость.
- Отеки на ногах.
- Бледность кожи.
- Посинение кончиков пальцев.
Симптомы гипертрофической кардиомиопатии:
- Одышка.
- Боли в грудной клетке.
- Склонность к обморокам, сердцебиению.
Симптомы рестриктивной кардиомиопатии:
- Отеки.
- Одышка.
Основным инструментальным методом диагностики всех видов кардиомиопатий является УЗИ сердца.
Суточное холтеровское мониторирование электрокардиограммы позволяет оценить частоту и выраженность нарушений ритма сердца и внутрисердечных блокад, а так же эффективность проводимого лечения. Лабораторная диагностика важна для контроля эффективности проводимой терапии в оценке состояния водно-солевого баланса, для исключения некоторых побочных эффектов препаратов, а также для выявления вторичных причин поражения сердца.
Лечение миокардита
В легких случаях терапия не нужна и миокардит проходит самостоятельно. В более тяжелых случаях необходима поддержка сердечной функции до того, как воспаление полностью стихнет. Для снижения нагрузки на сердце пациента госпитализируют либо дают рекомендации по ограничению физической активности.
Препараты и аппараты для лечения миокардита
- Антибиотики в случае бактериальной инфекции
- Нестероидные противовоспалительные средства
- Антиаритмические препараты
- Антикоагулянты, влияющие на свертываемость крови — чтобы избежать появления тромбов.
Если насосная функция сердца нарушена, то врач рекомендует лекарства, которые уменьшают нагрузку на сердце и устраняют избыток жидкости. Это могут быть:
- Ингибиторы ангиотензин-превращающего фермента — эналаприл, лизиноприл, рамиприл.
- Блокаторы рецепторов ангиотензина II — лозаратан, валсартан.
- Бета-блокаторы — метопролол, бисопролол, карведилол. Эти препараты назначают при сердечной недостаточности и нерегулярном или учащенном сердечном ритме.
- Диуретики (мочегонные), например, фуросемид.
В тяжелых случаях нужна аппаратная поддержка. Применяют:
- Внутриаортальную баллонную контрпульсацию. Это нагнетание крови специальным насосом в аорту, что уменьшает нагрузку на сердце.
- Экстракорпоральную мембранную оксигенацию — насыщение крови кислородом и удаление углекислого газа вне организма, с помощью аппарата.
- Вентрикулярные насосы. Это устройства, которые механически перекачивают кровь из нижних камер сердца в большой круг кровообращения. Вспомогательные насосы нужны при выраженной сердечной недостаточности для того, чтобы дать сердцу восстановиться или для поддержки жизнедеятельности в ожидании трансплантации.
Диагностика
Примерный план обследования в случае, когда у пациента заподозрен миокардит:
- Электрокардиография. Выявляются характерные изменения электрической активности сердца.
- (ЭХО-кардиография). Позволяет выявить общее увеличение размеров органа, утолщение стенок.
- Рентгенография, компьютерная и позволяют визуализировать сердце, структуру его стенок.
- Общий анализ крови подтверждает наличие воспалительных изменений в организме. В нем выявляется увеличение количества лейкоцитов, ускорение оседания эритроцитов.
- При подозрении на миокардит необходимо исследование крови на наличие некоторых вирусов, наиболее часто ассоциированных с воспалением сердечной мышцы.
- Иммунологические исследования выявляют аутоиммунные реакции, вызывающие воспалительный процесс в сердце.
Наши врачи
Беспалько Инна Аркадьевна
Главный кардиолог ЦЭЛТ, доктор медицинских наук
Стаж 43 года
Записаться на прием
Пахомя Надежда Сергеевна
Врач – кардиолог, кандидат медицинских наук
Стаж 11 лет
Записаться на прием
Емельяненко Михаил Владимирович
Врач сердечно-сосудистый хирург, аритмолог, врач высшей категории
Записаться на прием
Дундуа Давид Петрович
Врач – кардиолог, доктор медицинских наук, профессор
Стаж 35 лет
Записаться на прием
Базарнова Анна Аркадьевна
Врач – кардиолог, врач высшей категории
Стаж 21 год
Записаться на прием
Стрельникова Юлия Николаевна
Врач – кардиолог, кандидат медицинских наук
Стаж 16 лет
Записаться на прием
Ветлужских Мария Эдмондовна
Врач – кардиолог
Стаж 13 лет
Записаться на прием
Лечение
Если существует основное заболевание, послужившее причиной для воспаления в сердечной мышце, то обязательным условием является назначение соответствующего лечения. Лечение заболевания проводится медикаментозными препаратами.
- Для борьбы с воспалением применяют противовоспалительные средства.
- При тяжелом течении миокардита, для подавления аутоиммунной реакции назначают препараты, подавляющие иммунитет (чаще всего гормоны коры надпочечников).
- При миокардите, вызванном бактериями, назначаются антибиотики. При грибковой инфекции применяют противогрибковые препараты. Противовирусные средства назначаются при выявлении вирусной инфекции.
В многопрофильной клинике ЦЭЛТ практикуются современные подходы к лечению миокардита, характеризующиеся высокой степенью эффективности.
- Порок сердца
- Сердечная недостаточность
Лечение Миокардиодистрофии у детей:
При миокардиодистрофии сначала лечат заболевание, которое является причиной.
Патогенетические методы заключаются в применении кардиотропных средств. Они улучшают метаболизм в миокарде. Но эффективность абсолютно всех средств не доказана, поскольку не были проведены соответствующие исследования. Не следует принимать несколько кардиотропных препаратов одновременно.
Чтобы скорректировать белковый обмен в миокарде, назначают витамины и их коферменты: пиридоксальфосфат, фолиевая кислота, витамин С. также применяют оротат калия. Аминокислоты лучше усваиваются в результате приема препаратов анаболического действия, потому их часто приписывают детям с МКД в комплексе с другими лекарственными средствами.
Электролитный обмен нормализируют при помощи солей калия и магния. Подойдут такие препараты: нанагин, аспаркам, магнерот. Энергетический обмен корректируют при помощи приема витаминов группы В, АТФ, кокарбоксплазы, милдроната, рибоксина, неотона, антиоксидантного комплекса.
Чтобы устранить симптомы МКД у детей, применяются симптоматические препараты. Назначение индивидуально. Болевой синдром при миокардиодистрофии у детей снимают при помощи патогенетических методов, иногда назначают многокомпонентные препараты, такие как валокардин, валидол и т. д.
Упорные аритмии лечат антиаритмическими средствами. Сердечную недостаточность при МКД у ребенка лечат сердечными гликозидами, ингибиторами АПФ, мочегонными средствами.
При лечении пациентов с постмиокардитической МКД используют сосудистые препараты: рибоксин, милдронат, магне В6, неотон. Такую терапию следует проводить курсами, минимум 2 раза в год.