Действия родителей, если у ребенка пищевое отравление
Обеспечение медицинской помощи при отравлении
При пищевом отравлении ребенка самое главное оперативно обеспечить ребенку медицинскую помощь. Если вы в отпуске, то обратитесь к администрации гостиницы или базы отдыха, чтобы они приняли неотложные меры. Если же вы дома, то в зависимости от ситуации вызывайте врача, неотложную или скорую медицинскую помощь. В случае резкого ухудшения состояния сразу звоните в скорую помощь (даже если до этого вы вызвали врача на дом), к опасным синдромам относится: рвота или понос с кровью, бред, галлюцинации, потеря сознание, асфиксия (ребенок задыхается), ослабление пульса, синюшность кожных покровов (ребенок начинает синеть).
Всегда сохраняйте спокойствие, не пугайте, а наоборот успокаивайте ребенка. Четко и подробно опишите по телефону медицинскому работнику суть проблемы и симптоматику, попросите дать общие рекомендации по телефону, что вам надо делать до приезда скорой или врача.
Учтите, что симптомы болезни могут лишь быть похожи на отравление, а на самом деле это может быть совсем другое заболевание, например, солнечный удар. Лишь врач может квалифицированно поставить диагноз.
Общие действия при отравлении ребенка
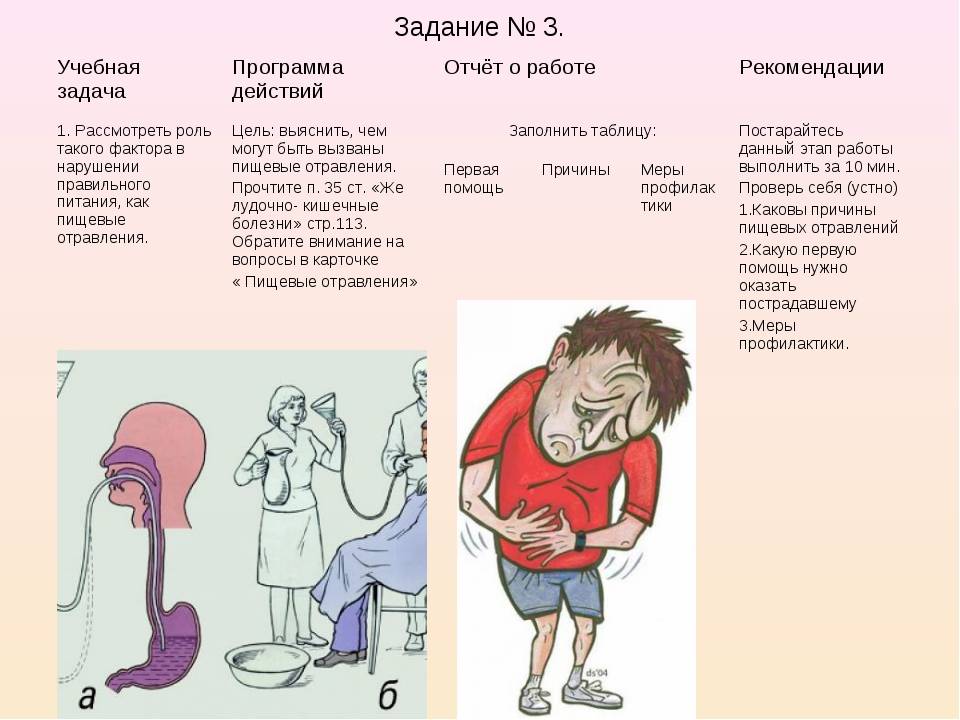
Если вы уверены, что у ребенка именно пищевое отравление (желательно проконсультировавшись с врачом по телефону), то перво-наперво обеспечьте освобождение желудка от пищи, которая вероятнее всего и явилась причиной болезни. Для этого дайте ребенку выпить много теплой кипяченой воды, а потом вызовите рвоту путем надавливания на корень языка. Повторять процедуру надо до тех пор пока рвотные массы не будут выходить чистыми, без кусков еды и слизи. Мы НЕ РЕКОМЕНДУЕМ без совета с врачом промывать желудок марганцовкой (перманганатом калия). Но если вы и задумали делать такой раствор, то используйте либо капли, либо в случае с кристалликами аккуратно перелейте раствор в другую посуду, чтобы избежать внутреннего ожога мелкими частицами. Помните, что раствор марганцовки должен быть слабо-розовым, и не давайте марганцовку детям до 5 лет.
Для удаления всосавшихся вредных веществ и токсинов из кишечника ребенка примените сорбенты. Это вещества, которые втягивают токсины в себя, а затем выводят их из организма. Популярными препаратами являются: активированный уголь, Полифепан, Карболонг. Но помните, что в некоторых случаях – при язвенных и эрозивных поражениях кишечника и желудка, эти препараты могут быть противопоказаны. Очень популярен препарат Энтеросгель, он не раздражает слизистые оболочки и обладает отличными сорбирующими свойствами токсинов, причем сорбирует и билирубин.
При отравлениях, которые сопровождаются поносом и метеоризмом можно применить Бифилакт экстра или Экстралакт, они также содержат микробные компоненты, восстанавливающие нормальную кишечную флору. Еще неплохо применять Смекту – она защищает воспаленные слизистые поверхности от воздействия вирусов и токсинов и восстанавливает стул. Учтите, что Имодиум (Лоперамид) не рекомендуется самостоятельно применять при пищевом отравлении, так как при неправильном использовании возможно еще более активное всасывание вредных веществ в кровь.
В любом случае не занимайтесь самолечением пищевого отравления ваших детей, всегда консультируйтесь с врачом!
Статья сайта -“Безопасность детей”
Диагноз пищевого отравления
Диагноз кишечной инфекции ставится врачом на основании клинической картины. Кроме того, используются дополнительные лабораторные исследования: определение возбудителя в рвотных массах, кале; определение титра антител в венозной крови.
Признаки отравления грибами проявляются спустя 0,5ч. до 40 часов. Начинается головная боль, головокружение, чувство беспокойства. Затем появляются боль в животе, понос, судороги. Все это сопровождается слабостью, редким пульсом, появлением обильного холодного пота. При отравлении ядом, содержащимся в мухоморе, отмечаются симптомы тошноты, рвоты, жажды, обильного потоотделения, слабости. Иногда появляются головокружение, бред, галлюцинации, редкий пульс, одышка, судороги.
Основными признаками ботулизма являются головная боль, головокружение, сухость во рту, ухудшение зрения – туман и двоение, слабая реакция зрачков на свет, шаткая походка, веки опущены, движение конечностей затруднено, температура при этом нормальная.
Отравление лекарственными препаратами
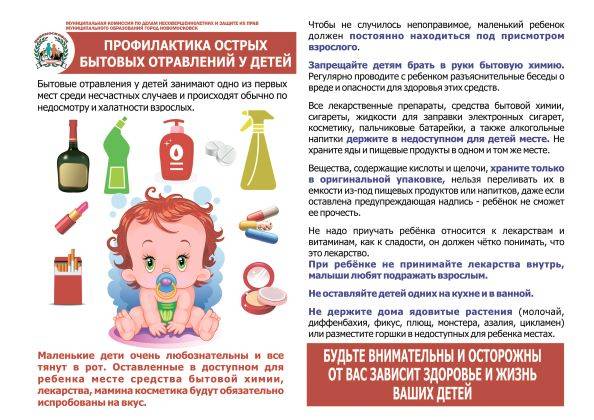
Медикаментозное отравление – это наиболее распространенный вид отравлений в детском возрасте. Неправильное хранение лекарственных средств, использование их без рекомендации врача, нахождение в легкодоступных местах, передозировка, зачастую становятся причиной тяжелых последствий. Не многие родители знают, что вроде бы безобидные капли от насморка (санорин, нафтизин, називин), витамины, ацитилсолициловая кислота (аспирин) при неправильном использовании могут стать причиной тяжелейшего отравления.
Самыми опасными являются снотворные средства. Ребенок после короткого периода возбуждения быстро засыпает и в итоге впадает в кому.
Чем скорее отреагируют взрослые, тем выше вероятность сохранить здоровье и жизнь ребенка.
Причины
Инфекционные пищевые отравления у ребенка (пищевые токсикоинфекции) могут вызываться стафилококком, протеем, клебсиеллами, клостридиями, цитробактерами, энтеротоксигенными штаммами кишечной палочки и др. Данные возбудители проникают в организм исключительно с пищей, в которой предварительно размножаются и вырабатывают токсины. Контаминации пищи и накоплению токсинов благоприятствует несоблюдение санитарно-гигиенических норм в процессе хранения, приготовления и реализации пищи. При этом продукты могут выглядеть как недоброкачественные (неприятный запах, вкус, измененный цвет, консистенция) или иметь нормальные органолептические качества.
Микробными источниками, обсеменяющими пищу, могут выступать лица, страдающие кишечными инфекциями, гнойными заболеваниями (ангинами, фурункулезом, стрептодермией, панарициями, маститом и др.), а также животные, загрязняющие своими испражнениями воду, почву, растения и другие объекты внешней среды. Пищевое отравление у ребенка может быть вызвано употреблением некипяченой воды, инфицированного молока и молочных продуктов, яиц, кондитерских изделий с кремом, рыбы и морепродуктов, колбас, мяса (говядины, свинины, кур и др.), консервов домашнего приготовления и т. д.
Пищевые отравления у детей могут протекать в виде спорадических, семейных случаев или массовых вспышек. Для них характерен подъем заболеваемости в летне-осенний период, когда имеются благоприятные условия для размножения микробных возбудителей и накопления токсинов.
Неинфекционные пищевые отравления обычно связаны со случайным употреблением ребенком ядовитых ягод (паслена, волчьей ягоды, бузины черной, вороньего глаза и др.), растений (болиголова, белены, веха ядовитого, дурмана и др.), грибов (бледной поганки, мухоморов, ложных лисичек или опят). Пищевое отравление у ребенка может возникать при употреблении в пищу сельхозпродуктов, загрязненных ядовитыми химическими примесями (фунгицидами, инсектицидами, неорганическими соединениями).
Симптомы пищевого отравления
Если отравление легкое, то у ребенка наблюдаются такие симптомы, как отсутствие аппетита, общая слабость, недомогание. На коже могут появиться аллергические высыпания.
В более тяжелых случаях, когда токсинов в организм попало много, ребенок жалуется на сильные боли в животе, его начинает тошнить, затем появляется рвота, понос, повышается температура. Стул обычно водянистый, обильный, в нем видны непереваренные частицы пищи.
Наибольшую опасность представляет состояние, когда понос и рвота не прекращаются в течение долгого времени. Это сильно изматывает неокрепший детский организм, приводит к нарушению водно-солевого обмена, обезвоживанию и сгущению крови, что может привести к образованию тромба. Подобная клиническая картина является безусловным показанием для госпитализации ребенка в стационар.
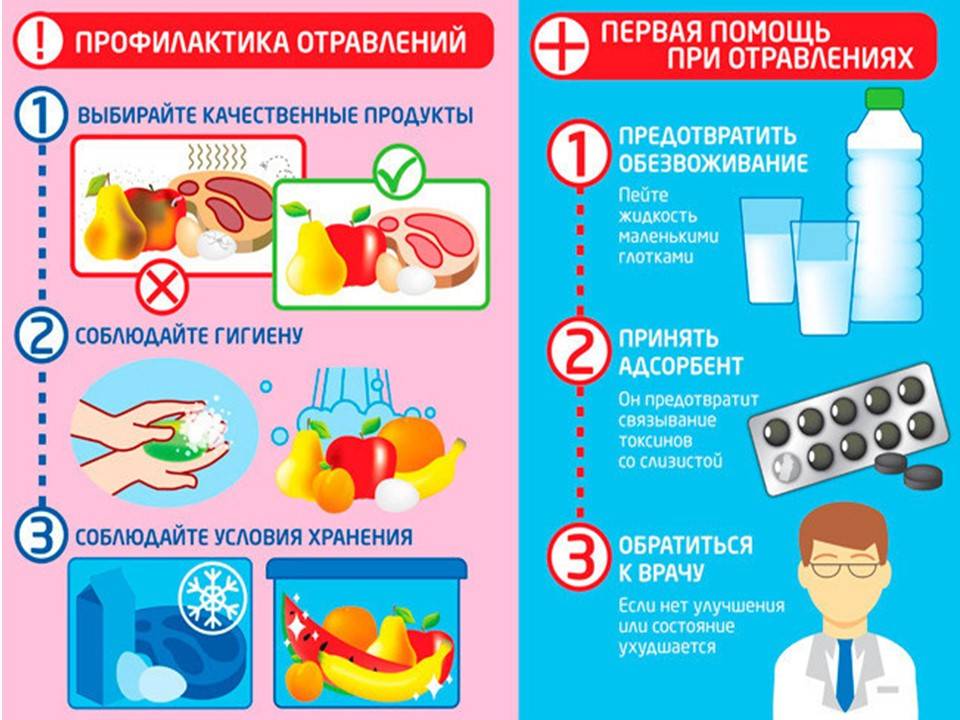
Что должно быть в аптечке на случай отравления у ребенка?
Лечение отравлений — задача врача, но до прибытия квалифицированной медицинской помощи нельзя терять ни секунды. На этот случай родителям стоит иметь дома запас средств для оказания первой помощи. Не лишними будут и препараты, необходимые в период восстановления после отравления. Итак, на случай отравления в аптечке должен быть:
- сорбент, подходящий ребенку по возрасту;
- препарат для восстановления водно-солевого баланса или минеральная вода без газа.
Давать ребенку при отравлении противодиарейные препараты, останавливающие понос и рвоту, нельзя ни в коем случае — рвота и жидкий стул, в первую очередь, выводят токсины, а попытка затормозить моторику кишечника при помощи лекарства только усилит интоксикацию и усугубит ситуацию.
Если вы уверены, что именно некачественная (испорченная) пища стала причиной отравления малыша, то кроме сорбентов стоит использовать для лечения и противомикробное средство, например, из группы нитрофуранов: Макмирор, Энтерофурил, Эрсефурил, Экофурил, Стопдиар и др.
Внутри этой группы препаратов выгодно отличается итальянский препарат Макмирор. Он действует на большинство известных болезнетворных микроорганизмов, а также:
- С 1-го дня устраняет основные проявления острой инфекции, отравления: жидкий стул, урчание, боль, скопление газов в животе, тошноту, рвоту.
- В несколько раз эффективнее привычного лечения помогает справиться с признаками острой инфекции, отравления.
- Нормализует собственную микрофлору кишечника, не требует назначения лекарства от дисбактериоза.
- Предупреждает развитие нарушений пищеварения после перенесенной инфекции или отравления.
- Рекомендован ведущими российскими экспертами для стартового лечения острой инфекции или отравления.
Мама и папа в магазине. К вам приедет ревизор
- Проверять срок годности, условия хранения. Будьте внимательны, не путаем дату изготовления и упаковки. Этой уловкой пользуются недобросовестные продавцы.
- Осматриваем на дефекты. Например, в вакуумной упаковке сок фарша должен быть почти прозрачным или насыщенно красным. Если он мутный, значит герметичность упаковки нарушена. Внутрь попали бактерии.
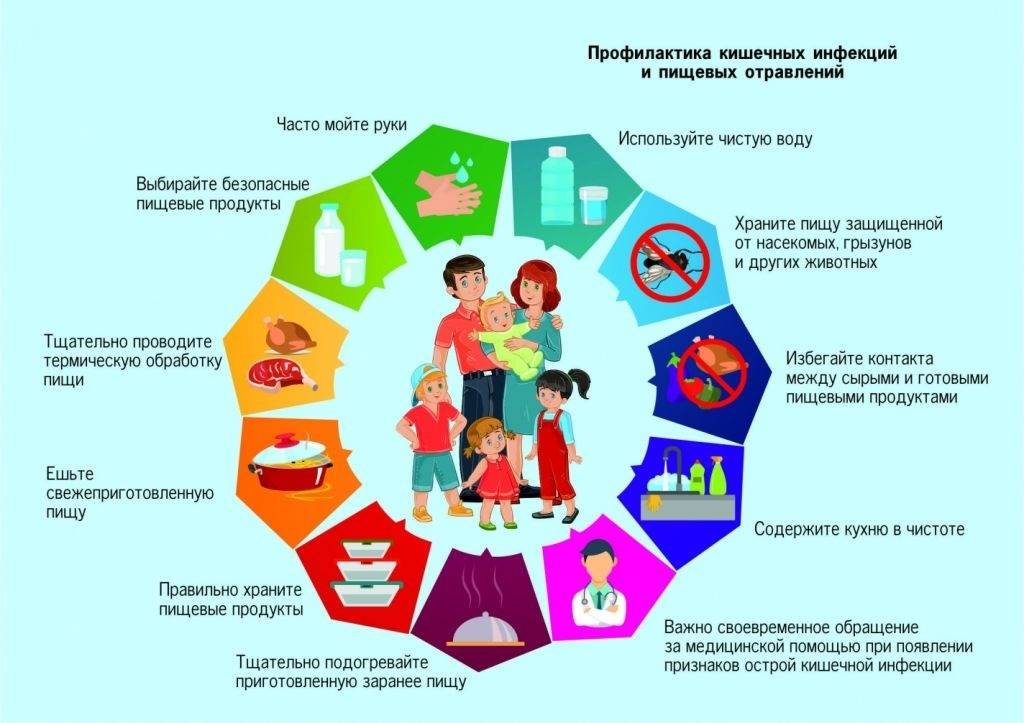
Как предотвратить пищевое отравление у ребенка
Эти рекомендации могут помочь подстраховаться от напасти.
- Берем пример с енота-полоскуна. Соблюдаем правила гигиены. Моем продукты и руки перед едой. Часто пищевое отравление у ребенка бывает, потому что забывает о гигиене. На прогулке это довольно затруднительно, поэтому протирайте влажными салфетками перед перекусами. Берите на улицу еду в обертке, которую можно есть, не прикасаясь руками: батончик-мюсли, питьевой йогурт, гематоген, канапе в судочке. Это очередной повод прививать с детства здоровые привычки.
- Делаем детское меню разнообразным. Ребенок должен получать множество элементов из пищи, которые «заряжают» полезными бактериями микрофлору кишечника. От булимии они не спасут, но помогут усваивать разную пищу, вырабатывать ферменты для ее расщепления.
- Каждому возрасту, своя… Еда! Следите, чтобы ребенок знакомился с новой пищей в положенный возраст. Не перегружайте желудочно-кишечный тракт продуктами, с которыми он еще не готов справиться.
- Если проблема отравления стала обычным делом у вас дома, то готовьте ребенку отдельно. Детские блюда отличаются от взрослых способом приготовления, ингредиентами, количеством соли и специй.
- Покупайте фрукты и овощи местные, в сезон. Только представьте, что позволило в зиму, попасть к вам за стол, гигантское красное яблоко с другого конца света? Все дело в нитратах, пестицидах, дефениле. У ребенка чувствительный организм и пищевое отравление одно из последствий. Возможно развитие аллергии.
- Не покупайте овощи, фрукты у дороги. Пыль и газовые выбросы впитываются в еду. Маленький тест для фруктов: проведите по кожуре пальцем. Если на коже остались маслянистые следы, то кожуру надо срезать. Она напитана вредными веществами.
- Будьте аккуратны с домашней «молочкой». Здесь, помимо отравления, возможно инфицирование и заражение глистами. В основном, санитарные нормы здесь на совести у хозяина и проверить их никак нельзя. Требуете у продавца лицензию, которая подтвердит безопасность его деятельности.
Эти советы смогут предотвратить беду или выявить виновника частых отравлений у ребенка.
Особенности интенсивной терапии острых отравлений в пожилом возрасте
В пожилом и старческом возрасте вследствие снижения адаптационных воз-можностей организма клиническое течение отравлений приобретает некоторые особенности, которые оказывают заметное влияние на исход заболевания и характер проводимой интенсивной терапии.
Для больных пожилого и старческого возраста характерно медленное и вялое развитие основных патологических синдромов острых отравлений, частое присоединение интеркуррентных заболеваний и обострение хронических. Например, пневмония у таких больных наблюдается в 2 раза чаще, чем у молодых, а острая сердечно-сосудистая недостаточность в соматогенной стадии отравлений («вторичный соматогенный коллапс») – более чем в 3 раза. Соответственно медленнее протекает период выздоровления, чаще отмечается переход в хроническое течение заболевания (при химических ожогах пищевода и желудка, токсической дистрофии печени и нефропатии).
Вместе с тем у лиц пожилого и старческого возраста острые стрессовые состояния в ответ на химическую травму возникают реже и в более поздние сроки. Например, развитие экзотоксического шока при отравлении прижигающими жидкостями отмечают только у 10,2% больных старшего возраста (по сравнению с 17,6% у молодых).
Особое внимание следует уделять снижению толерантности больных пожилого возраста к различным токсичным веществам, о чём свидетельствует резкое снижение критического и необратимого уровней токсичных веществ в крови, причем в такой степени, что в возрасте старше 70 лет они снижаются в 10 и более раз, а пороговые уровни концентрации в крови многих ядов уже мало отличаются от критических. Поэтому выбор методов лечения этих больных требует строго индивидуального подхода
В первую очередь это касается объема проводимой инфузионной терапии. Перегрузка жидкостью сердечно-сосудистой системы у пожилых больных весьма опасна в связи с быстрым развитием гипергидратации, OЛ, полостных и периферических отёков и других признаков недостаточности кровообращения. Это вызвано снижением сократительной способности миокарда, снижением фильтрационной функции почек и т. д. Вследствие этого у них необходимо проводить более тщательный контроль основных показателей центральной и периферической гемодинамики, кислотно-основного и осмотического состояния, содержания основных электролитов в плазме, почасового диуреза и массы тела
Поэтому выбор методов лечения этих больных требует строго индивидуального подхода. В первую очередь это касается объема проводимой инфузионной терапии. Перегрузка жидкостью сердечно-сосудистой системы у пожилых больных весьма опасна в связи с быстрым развитием гипергидратации, OЛ, полостных и периферических отёков и других признаков недостаточности кровообращения. Это вызвано снижением сократительной способности миокарда, снижением фильтрационной функции почек и т. д. Вследствие этого у них необходимо проводить более тщательный контроль основных показателей центральной и периферической гемодинамики, кислотно-основного и осмотического состояния, содержания основных электролитов в плазме, почасового диуреза и массы тела.
Инфузионную терапию в первые 2-3 ч после отравления проводят со скоростью 5-6 мл/мин, затем при возрастании диуреза и снижении ЦВД она может быть увеличена до 15-20 мл/мин с таким расчетом, чтобы ЦВД оставалось в пределах 80-90 мм. вод. ст.
При выборе диуретиков предпочтение отдают фуросемиду, который вводят дробными дозами по 50-80 мг 3-4 раза с интервалом в 1 ч, что позволяет сохранить стабильный почасовой (300-500 мл/ч) и суточный диурез (4-5 л). В состав применяемого раствора электролитов необходимо ввести глюкозокалиевую смесь и калия и магния аспарагинат.
Из методов внепочечного очищения организма у пожилых людей наиболее приемлемы кишечный лаваж, вено-венозная ГФ, а также ПД, который не вызывает заметных нарушений гемодинамики при правильном его техническом выполнении. Объем одновременно вводимого в брюшную полость диализирующего раствора не должен превышать 1,0-1,5 л, а больным в коматозном состоянии необходимо в течение всего периода операции проводить искусственное аппаратное дыхание. Для предотвращения задержки жидкости в брюшной полости повышают содержание глюкозы (на 20-30%) в диализирующей жидкости.
Все другие виды искусственной детоксикации применяются как методы выбора при значительно меньшей (примерно в 10 раз) концентрации ядов в крови.
Проведение лекарственной терапии у пожилых больных требует особой осторожности и учета индивидуальной переносимости препаратов. [], [], [], [], [], []
[], [], [], [], [], []
Причины отравления (кишечной инфекции)
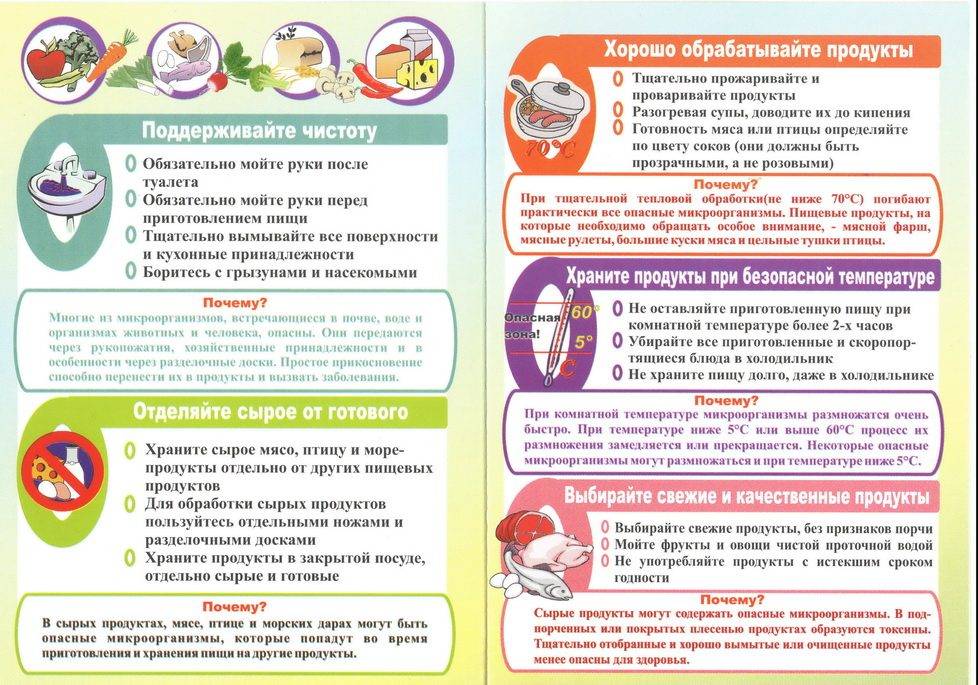
В большинстве случаев, причиной кишечной инфекции являются вирусы, бактерии и их токсины (яды), также паразиты. А источником заражения — недоброкачественная пища, которую неправильно готовили или хранили.
Например, вы можете заболеть кишечной инфекцией в результате:
- недостаточной термической обработки продуктов (особенно дичи, свинины, котлет и сосисок);
- неправильного хранения быстро портящихся продуктов, которые должны храниться при температуре ниже 5° C;
- хранения готовой пищи вне холодильника более часа;
- употребления пищи, к которой прикасался человек, страдающий поносом или рвотой;
- перекрестного заражения (распространение бактерий, например, кишечной палочки, от зараженных продуктов).
Перекрестное заражение — это причина пищевого отравления, которую часто упускают из виду. Оно происходит, когда болезнетворные бактерии распространяются между продуктами, кухонными поверхностями и бытовой техникой.
Например, вы разделывали сырое куриное мясо на доске и не помыли её, прежде чем использовать для резки продуктов, которые не будут подвергаться термической обработке (например, овощей для салата), таким образом, болезнетворные бактерии могут попасть с доски на продукты.
Перекрестное заражение возможно и в тех случаях, когда сырое мясо хранится над готовой пищей. Капающий сок с мяса пачкает продукты, лежащие ниже. Пища может быть заражена бактериями и их токсинами, вирусами и паразитами. Некоторые из распространенных источников заражения описаны ниже.
Кампилобактер — бактерия, живущая в сыром мясе (особенно в птице), некипяченом молоке и неочищенной воде. Также эту бактерию часто находят в непрожаренной куриной печени и печеночном паштете.
Инкубационный период (время между употреблением зараженной пищи и проявлением симптомов) при отравлении кампилобактерией составляет от двух до пяти дней.
Сальмонелла — бактерия, живущая в сыром мясе, дичи и неочищенной воде. Она также может попадать в молочные продукты, такие как непастеризованное молоко, и яйца.
Инкубационный период при отравлении сальмонеллой составляет 12–48 часов.
Листерия — бактерия, встречающаяся в ряде охлажденных и готовых к употреблению продуктов:
- готовые бутерброды в упаковке;
- паштет;
- масло;
- мягкие сыры, такие как бри, камамбер или другие с такой же коркой;
- мягкий сыр с плесенью;
- мясная нарезка;
- копченый лосось.
Важно употреблять все эти продукты до истечения их срока годности. Инкубационный период при отравлении листерией может сильно колебаться от двух дней до трех месяцев
Кишечная палочка — бактерия, живущая в пищеварительной системе многих животных, а также человека. Большинство штаммов этой бактерии безвредны, но некоторые могут вызывать тяжелую болезнь.
В большинстве случаев кишечная инфекция, вызванная кишечной палочкой, возникает после употребления непрожаренной говядины (особенно фарша, гамбургеров и тефтелей) или непастеризованного молока.
Инкубационный период при отравлении кишечной палочкой обычно составляет три—четыре дня, но симптомы могут проявиться и позже (до двух недель).
Вирус, наиболее часто вызывающий заболевания желудочно-кишечного тракта, — это норовирус. Он легко передается от человека к человеку, а также через пищу и воду. Источником вирусного заражения могут быть сырые ракообразные и моллюски, особенно устрицы.
Пожилым людям, беременным женщинам, маленьким детям и больным людям рекомендуется воздержаться от употребления сырых или недоваренных моллюсков, чтобы снизить риск пищевого отравления.
Паразиты. Случаи кишечной инфекции, вызванной паразитами, гораздо более распространены в развивающихся странах.Одним из распространенных видов кишечной инфекции, вызываемой паразитами, амебная дизентерия. Возбудитель болезни — амеба — одноклеточный паразит, который попадает в пищеварительную систему с загрязненной пищей, водой, плохо вымытыми фруктами и овощами. Переносчиками амеб на продукты питания могут быть домашние мухи, тараканы и другие насекомые.
Симптомы отравления у ребенка
Симптомы отравлений всех типов схожи, и вызывать врача нужно, если присутствует любой из них:
- тошнота и рвота;
- диарея;
- боль в животе;
- повышение или понижение температуры;
- учащенный или рваный пульс;
- бледность или синюшность слизистых;
- тремор конечностей (дрожание, мышечная слабость);
- холодный пот;
- сухость слизистых;
- сильная жажда или отвращение к воде;
- судороги.
Специфические признаки, по которым врач определяет конкретное отравляющее вещество, поразившее организм ребенка, неспециалисту знать не обязательно, однако резкое расширение или сужение зрачков, галлюцинации, расфокусированный взгляд, нарушение координации движений и потеря ориентации в пространстве также являются признаками тяжелого отравления и требуют немедленного обращения к врачу.
Вне зависимости от причины симптомы могут быть как смазанными, так и ярко выраженными — детский организм может выдавать едва заметную реакцию на дозы токсина, которые организм взрослого человека проигнорирует, как несущественные.
1.Что такое пищевое отравление и его симптомы?
Пищевое отравление – это заболевание, вызванное употреблением продуктов, содержащих вредные микроорганизмы. Это могут быть бактерии, вирусы, паразиты. Чаще всего они содержатся в сыром мясе, курице и яйцах, но могут быть и в любых других продуктах. Кроме того, опасные микроорганизмы могут накапливаться в продукта, хранящихся на прилавках магазинов и на открытом воздухе, а также на тех продуктах, которые слишком долго хранились перед тем, как были употреблены в пищу.
В большинстве случаев пищевое отравление переносится относительно легко и само проходит через несколько дней. За это время вредные вещества выводятся из организма. Но некоторые виды пищевых отравлений могут быть очень серьезными и требуют консультации хорошего терапевта.
Симптомы отравления
Первым признаком отравления, как правило, является диарея. Кроме того, может появиться боль в животе, рвота и спазмы в желудке. Некоторые пищевые отравления могут вызвать высокую температуру и появление крови в стуле. Симптомы отравления во многом зависят от общего состояния здоровья человека и того, какой микроорганизм стал причиной отравления.
Если рвота и диарея очень сильные, может наступить обезвоживание – потеря большого количества жидкости тела. Признаками обезвоживания является сухость во рту, головокружение, уменьшение количества мочи и ее темный цвет. У детей и пожилых людей обезвоживание может наступить очень быстро. Отравление и обезвоживание особенно опасны для беременных женщин, поэтому при подозрении на отравление им необходимо обязательно обратиться к врачу.
Обзор
Кишечная инфекция (пищевое отравление) — заболевание, возникающее при попадании в организм с пищей различных микроорганизмов и их токсинов. Обычно организм справляется с кишечной инфекцией самостоятельно, без специального лечения.
Чаще всего причиной отравления становится пища, зараженная бактериями, например, сальмонеллой или кишечной палочкой, а также вирусами, например, норовирусом. Симптомы отравления, как правило, проявляются на первый — третий день после употребления недоброкачественной пищи. Основными признаками кишечной инфекции являются тошнота,рвота,понос (диарея) и колики в животе. При отравлении некоторыми токсинами симптомы проявляются гораздо раньше. В таких случаях основным признаком болезни является рвота.
При неправильном хранении и недостаточной кулинарной обработке быстрее всего портятся следующие виды продуктов:
- сырое мясо животных и птицы;
- сырые яйца;
- сырые моллюски и ракообразные;
- непастеризованное молоко;
- готовые к употреблению продукты, например, готовая мясная нарезка, паштеты, мягкие сыры и упакованные бутерброды.
Чтобы справиться с симптомами отравления, отдыхайте и пейте больше жидкостей
Важно не допускать обезвоживания, так как это лишь ухудшит ваше состояние и задержит выздоровление
В большинстве случаев организм самостоятельно справляется с кишечной инфекцией в течение нескольких дней и помощь врача не требуется. Однако есть две основные причины, по которым стоит обратиться за медицинской консультацией при любых симптомах отравления:
- За симптомами обычного пищевого отравления могут маскироваться опасные заболевания, например, аппендицит, острый панкреатит, кишечная непроходимость, инфаркт миокарда, тяжелые осложнения сахарного диабета, гипертонический криз, гепатит А. В ряде случаев, отличить их без участия врача невозможно.
- Некоторые виды кишечных инфекций могут иметь легкое течение у вас, но быстро распространяться к окружающим и вызывать у них тяжелые формы болезни. Кроме того, существуют чрезвычайно опасные кишечные инфекций, например, холера, брюшной тиф, дизентерия и др. В этих случаях сотрудниками санитарно-эпидемиологической службы проводится работа с контактными лицами (теми, кто мог заразиться от вас), а также дезинфекция очага (квартиры, офиса, столовой или учреждения общепита).