Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата “Прививка от коклюша” переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
Какие прививки делают детям до года?
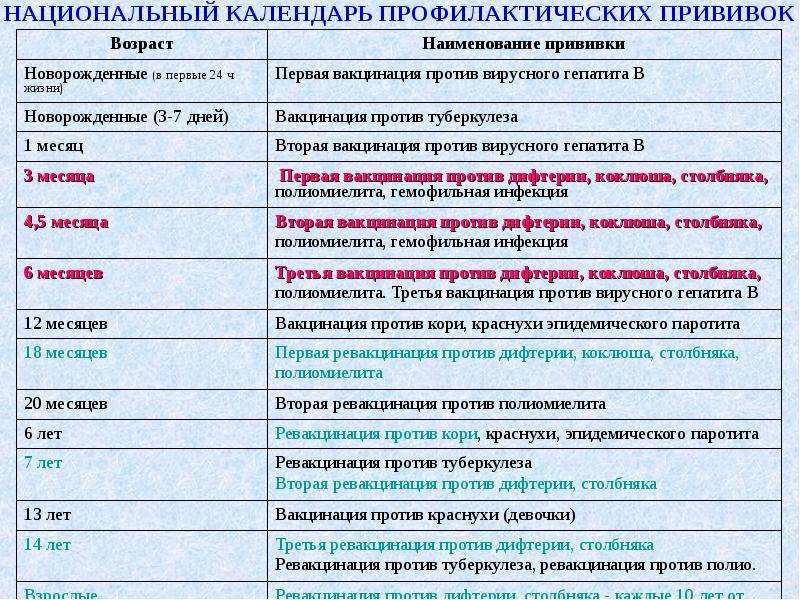
Первая прививка в жизни новорожденного — от гепатита В: вакцина вводится в первые сутки после появления на свет. Требуются повторные введения спустя месяц и полгода. Иммунитет сохраняется в течение пяти лет.
Гепатит В — вирусная инфекционная болезнь, воспаление печени, при котором поражаются ее клетки с угрозой развития цирроза, рака, острой печеночной недостаточности.
Активная специфическая профилактика туберкулеза (БЦЖ, BCG) — проводится в родильном доме в первые трое суток от рождения, место введения — левое плечо. Иммунная защита активна в течение семи последующих лет.
Туберкулез — очень заразное инфекционное заболевание, передается воздушным, пылевым и контактно-бытовым путем, вызывается микобактериями, поражающими легкие, суставы, кости.
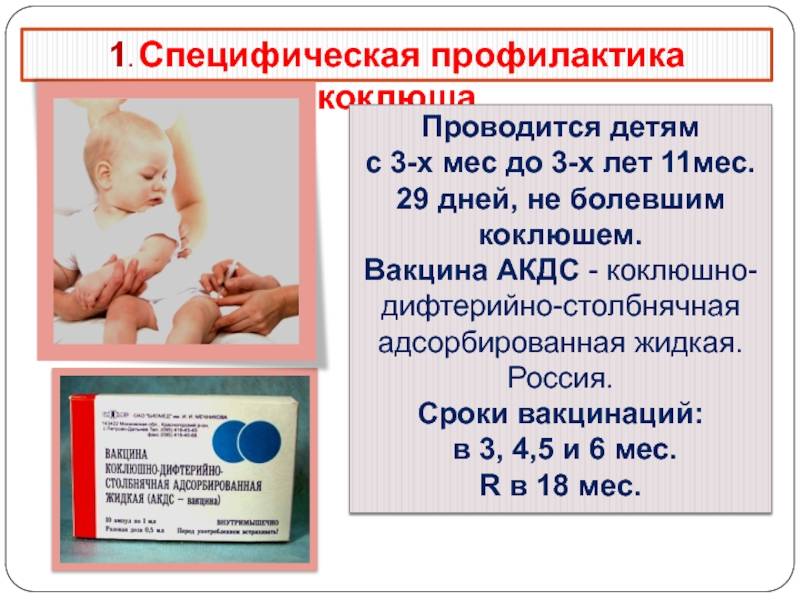
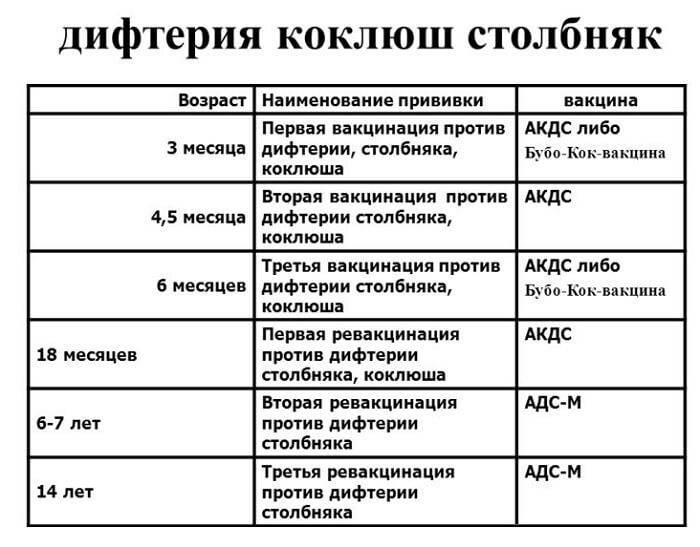
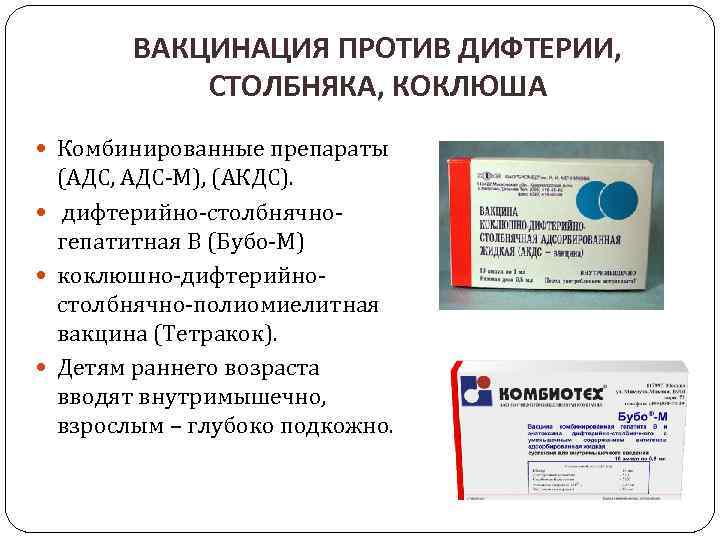
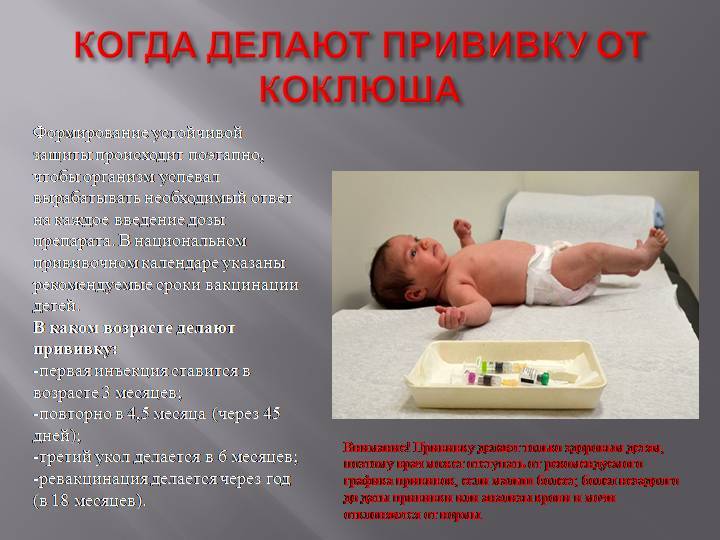
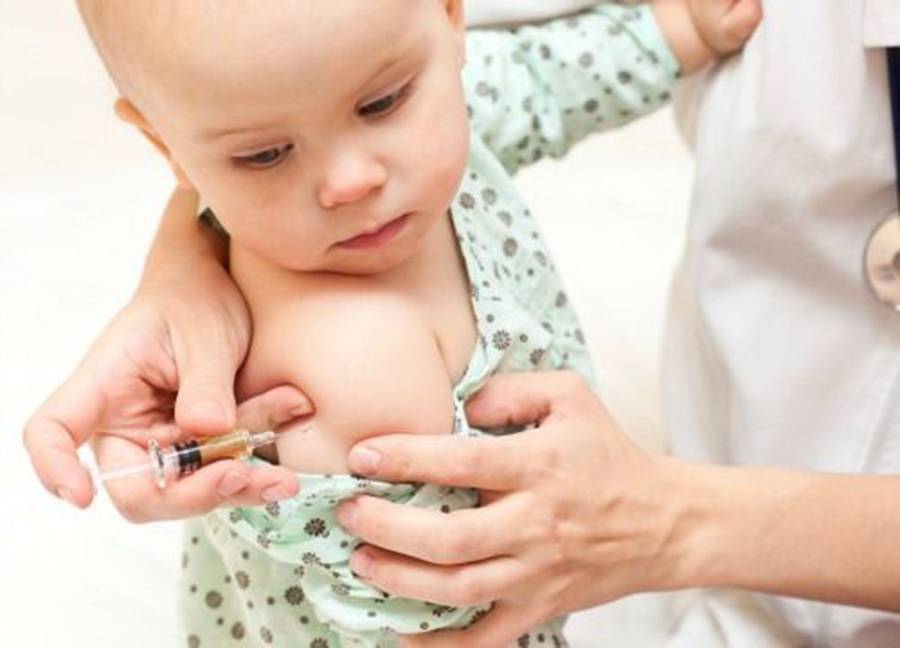
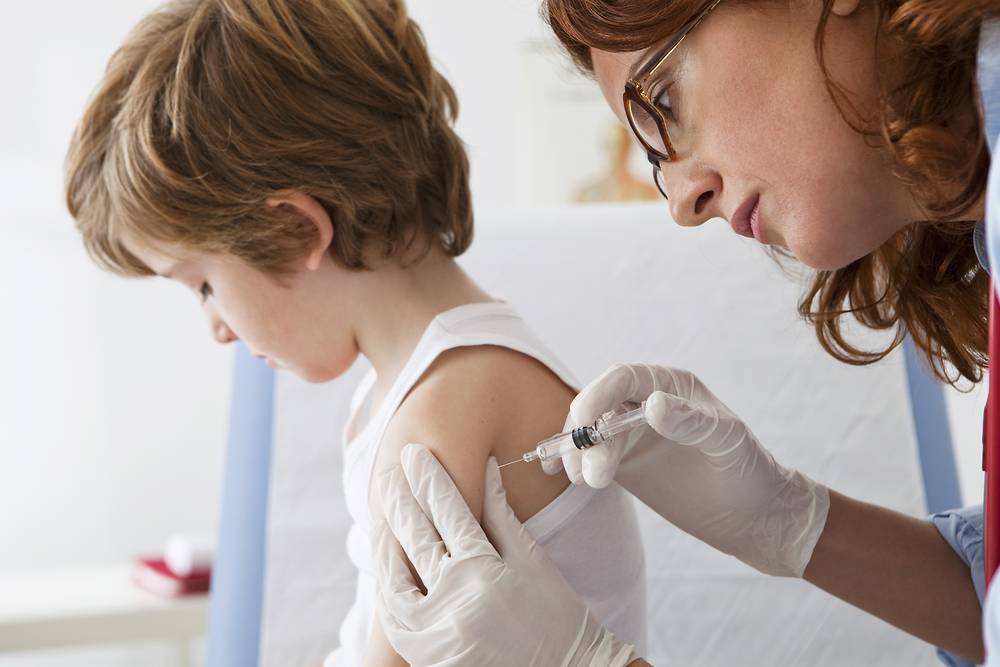
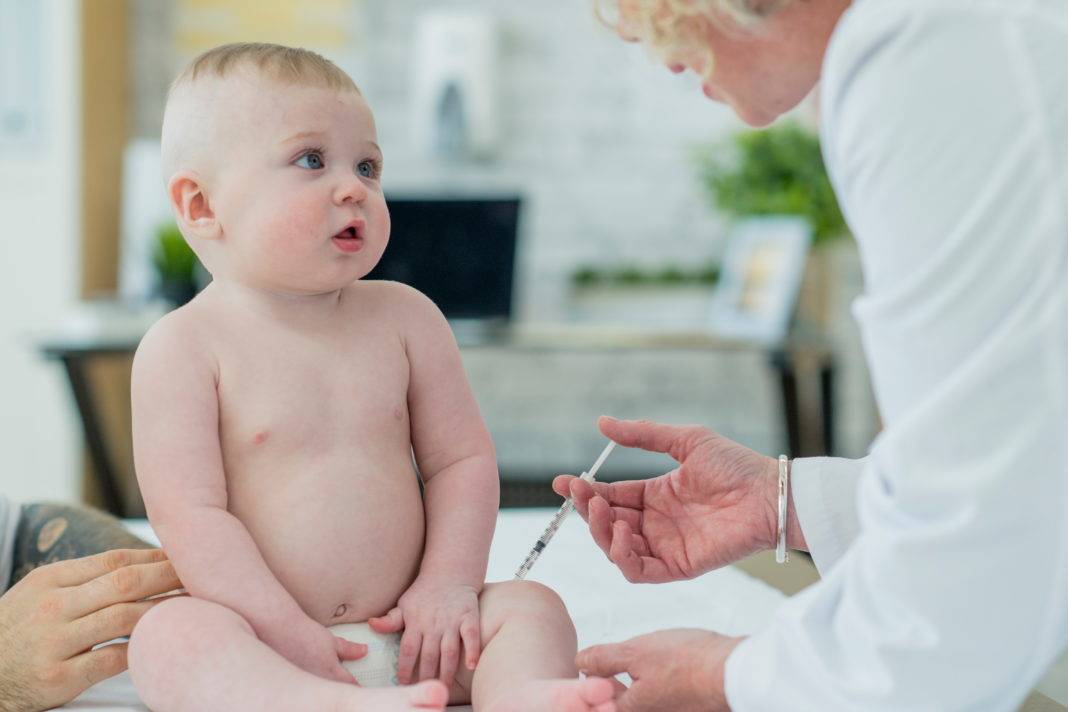
Адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС) разработана для профилактики этих болезней. Рекомендовано трехэтапное ее введение с полуторамесячными интервалами. Иммунитет вырабатывается длительный: на 5-10 лет.
Коклюш — острая воздушно-капельная инфекция, характеризуется пароксизмами спазматического кашля, во время которых развивается гипоксия (кислородное голодание). Опасен коклюш тем, что на высоте приступа возникает угроза остановки дыхания.
Дифтерия — острая бактериальная воздушно-капельная инфекция, поражающая небные миндалины, верхние дыхательные пути, образующая плотный фибринозный налет. Угрожает развитием полной их обструкции (блокированием) с прекращением дыхания.
Столбняк — острая инфекционная патология с поражением нервной системы, путь передачи — контактный.
Выражается в появлении тонической напряженности скелетных мышц и генерализованных судорог.
Смерть может наступить от паралича дыхательной мускулатуры (остановка дыхания) или сердечной мышцы (остановка сердца).
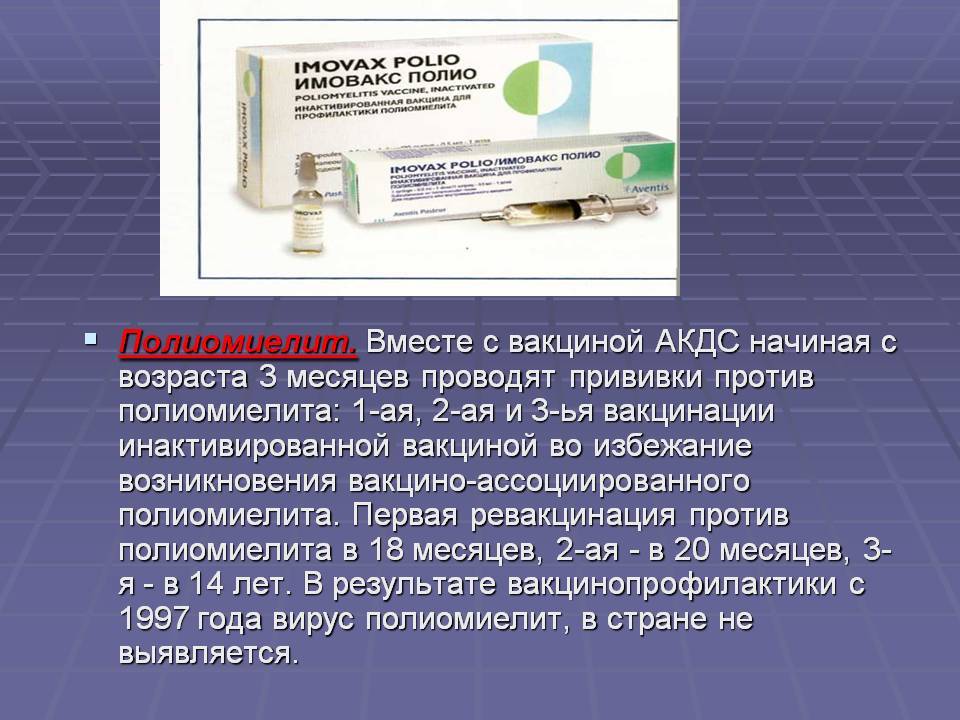
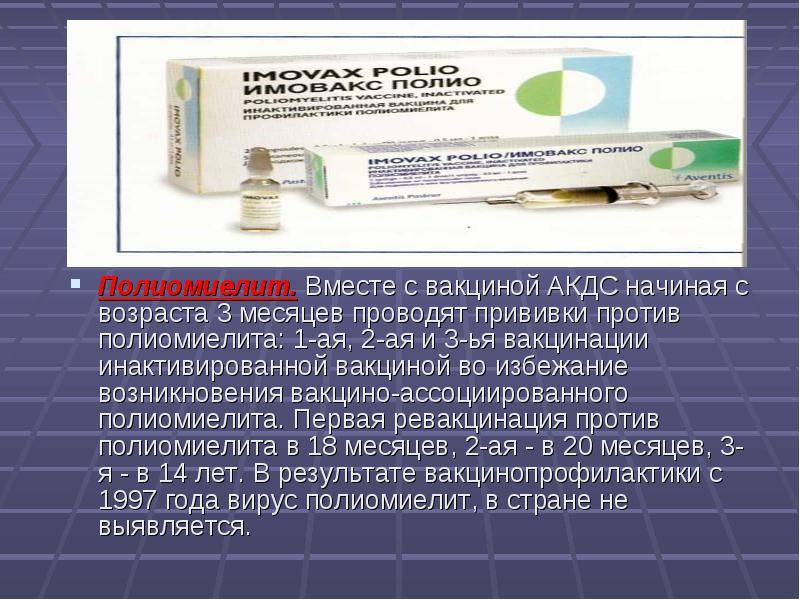
Вакцина от полиомиелита. Практикуется трехэтапное прививание с полуторамесячными паузами. Иммунитет формируется длительный: до 10 лет.
Полиомиелит — острая вирусная пищевая инфекция. Страдает нервная система: поражается серое вещество спинного мозга с развитием необратимых параличей, парезов.
Комплексная вакцина MMR против кори, краснухи, эпидемического паротита (свинки, заушницы). Первичная иммунизация приходится на возраст 12 месяцев. Невосприимчивость к этим заболеваниям сохраняется в течение пяти лет.
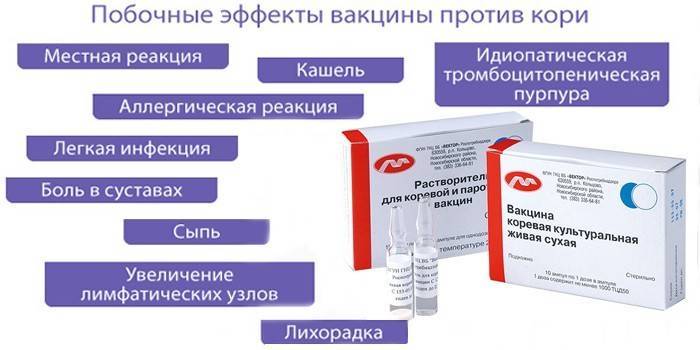
Корь — очень заразная острая вирусная воздушно-капельная инфекция, протекающая с высокой температурой тела, катаральными явлениями, воспалением конъюнктив, сыпью. Опасность представляют осложнения кори, прежде всего поражение нервной системы.
Краснуха — вирусное острое заболевание, отличается мягким течением в детском возрасте, с реакцией лимфатических узлов и кожными высыпаниями. Однако представляет серьезную опасность при инфицировании во время беременности: возникает угроза появления тяжких пороков развития эмбриона, самопроизвольного аборта.
Эпидемический паротит — острая вирусная воздушно-капельная инфекция, поражающая железистую ткань (поджелудочную железу, слюнные железы, тестикулы у мальчиков) и нервную систему. Опасна осложнениями: мужским неплодием, глухотой, диабетом.
Прививка от пневмококковой инфекции, которая провоцирует возникновение гнойно-воспалительных процессов в легких, мозговых оболочках, суставах, сердце. Рекомендовано трехэтапное введение вакцины: в два и 4 с половиной месяца с ревакцинацией после года. Иммунитет начинает формироваться спустя пару недель после первой прививки и держится не менее пяти лет.
Прививка от гемофильной инфекции — на первом году жизни ставится трижды с полуторамесячным интервалом. При позднем начале вакцинации — после шестимесячного возраста — рекомендовано проводить ее в два этапа.
https://youtube.com/watch?v=XQSdpe_zJ7g
Гемофильная палочка является причиной гнойных воспалений, поражающих сердечную мышцу, суставы, мозговые оболочки (менингит), весь организм (сепсис).
Вакцинацию от гемофильной инфекции проводят младенцам из группы риска:
- недоношенным;
- находящимся на искусственном вскармливании;
- часто болеющим острыми респираторными инфекциями;
- страдающим иммунодефицитными состояниями;
- посещающим ясли-сад.
Многие обязательные прививки допустимо делать в один день, совместимые вакцины даже представлены в одном препарате: АКДС, MMR, Пентаксим.
Прививка от COVID-19
Известно, что вакцинация – самый эффективный способ защиты от инфекционных заболеваний. В декабре эта мера профилактики стала доступна и против коронавирусной инфекции. Эксперты уверены: проведение вакцинации не менее 70% населения позволит создать коллективный иммунитет и победить пандемию COVID-19.
Кого прививают в первую очередь?
С 5 декабря 2020 года в России началась прививочная кампания. Конечно, 150 миллионов россиян невозможно привить одновременно. Для успешной борьбы с вирусом приоритеты были расставлены таким образом, чтобы в первую очередь защитить тех, кто подвержен наибольшему риску заражения. Это работники медицинских и образовательных организаций, социального обслуживания и многофункциональных центров. По долгу своей службы они ежедневно контактируют с большим количеством людей.
Кроме того, вакцинация необходима людям, для которых заражение коронавирусной инфекцией исключительно опасно – лица с хроническими заболеваниями, в том числе с заболеваниями бронхо-легочной системы, сердечно-сосудистыми заболеваниями, сахарным диабетом и ожирением. В последующие недели, по мере поступления новых партий вакцины, этот перечень будет расширен.
Как проходит вакцинация?
Прививка от COVID-19 делается в два этапа. Записаться нужно только на первую вакцинацию, на вторую вас запишут автоматически. Сама процедура занимает менее часа и состоит из предварительного осмотра, подготовки препарата, введения вакцины и наблюдения за состоянием вакцинированного в течение 30 минут после вакцинации. После процедуры выдаётся прививочный сертификат, подтверждающий факт прохождения вакцинации против COVID-19
Обратите внимание, что в нем должны быть отметки о двух полученных прививках, а также дата вакцинации, название вакцины, подпись врача и печать.
Какие вакцины могут быть использованы?
Для вакцинации на территории России перечисленных выше категорий граждан в настоящее время могут быть использованы две российские вакцины: Гам-Ковид-Вак (торговая марка «Спутник V»), разработанная Национальным исследовательским центром эпидемиологии и микробиологии имени Н.Ф. Гамалеи МЗ РФ и «ЭпиВакКорона», разработанная Государственным научным центром вирусологии и биотехнологии «Вектор» Роспотребнадзора. Оба препарата доказали свою эффективность и безопасность и уже зарегистрированы
Важно понимать, что вакцины не содержат вируса, поэтому от них невозможно заразиться.
Когда вакцина начинает действовать?
Для того, чтобы устойчивый иммунитет сформировался, должно пройти 3-4 недели после второй вакцинации.
Побочные эффекты
Как и после любой прививки, после вакцинации от COVID-19 возможно возникновение побочных эффектов: подъем температуры тела, ощущение озноба и «ломоты» в мышцах, головная боль, боль и припухлость в месте инъекции. Побочные эффекты свидетельствуют о том, что в организме началось формирование иммунного ответа и, как правило, проходят в течение 1-2 дней. Возникновение побочных эффектов после первого введения препарата не является противопоказанием к проведению второго этапа вакцинации.
Какова длительность иммунитета?
По имеющимся в настоящее время данным, прогнозный иммунитет составляет не менее года. Но более точно будет известно после дополнительных наблюдений за привитыми и переболевшими.
Можно ли заболеть после вакцинации?
Вакцинация не препятствует последующему попаданию вируса в организм человека, однако, в случае заражения, не дает развиться болезни.
Можно ли не соблюдать меры профилактики после вакцинации?
Любой человек, вне зависимости от того, вакцинирован он или нет, может выступить в роли переносчика вируса-возбудителя COVID-19
Поэтому, для защиты других людей, правильным и этичным является использование вакцинированными лицами стандартных мер предосторожности: ношения защитных масок, социального дистанцирования, соблюдения требований к гигиене рук.
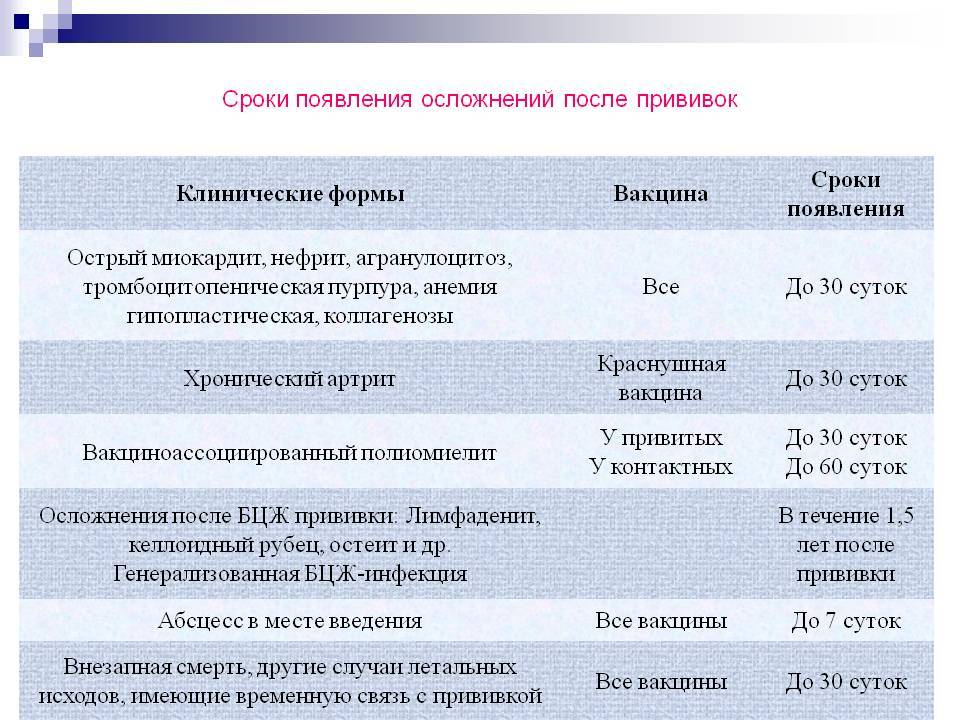
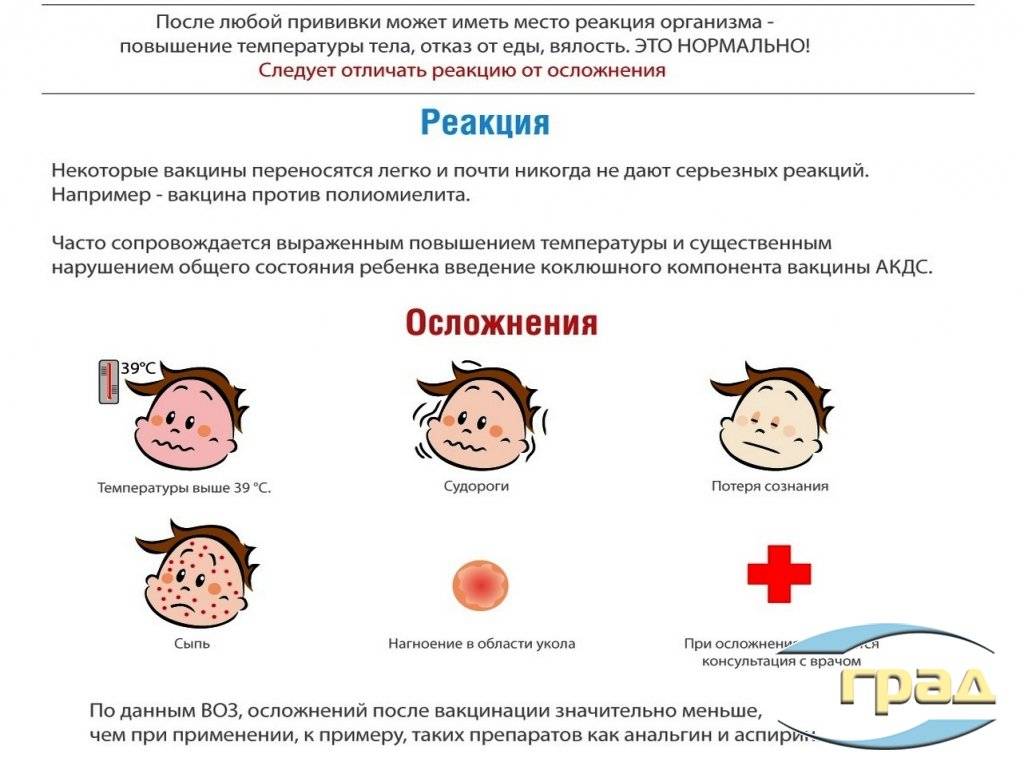
Осложнения после прививки от коклюша
Данные всероссийской регистрации опровергают мнение о высокой частоте осложнений на АКДС: за 6 лет (1998-2003 гг.) подано всего 85 сообщений о побочных действиях АКДС, из которых лишь 60 были подтверждены. Летальных случаев после АКДС за последние 10 лет не было.
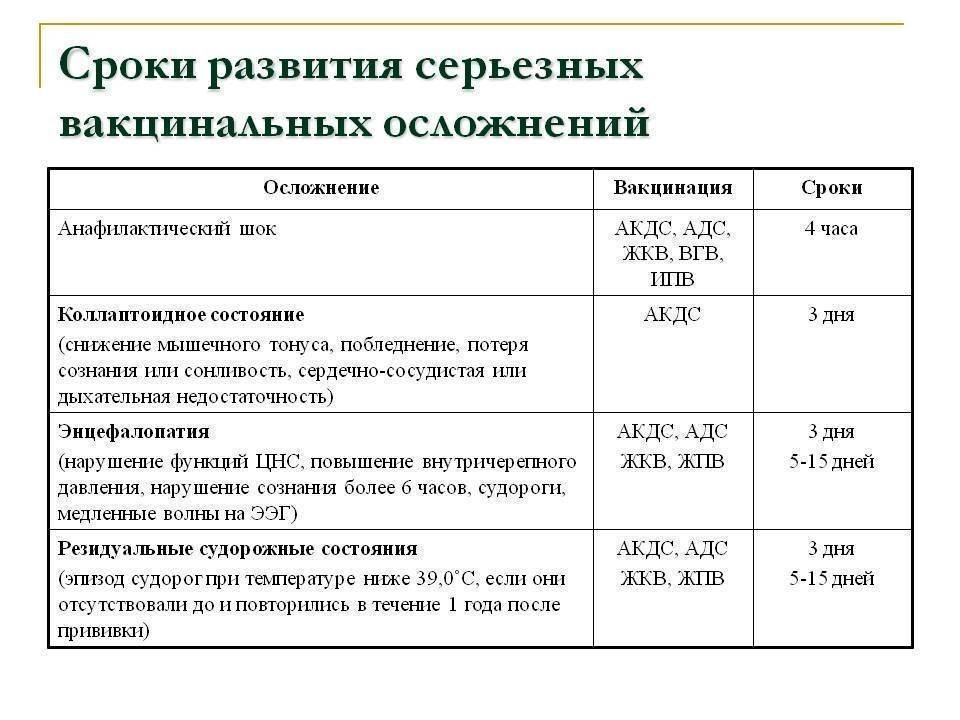
Анафилактический шок развивается через несколько минут после прививки, режеспустя 3-4 часа. У детей первого года жизни эквивалентом анафилактического шока является колаптоидное состояние: резкая бледность, вялость, адинамия, падение артериального давления, реже цианоз, холодный пот, потеря сознания. Бронхиальная обструкция, круп после введения АКДС, обычно обусловлены ОРВИ.
Афебрильные судороги с потерей сознания, иногда в виде «клевков», абсансов, остановки взора наблюдаются с частотой 1:30-40 тыс. прививок и часто неверно обозначаются как энцефалическая реакция. Обычно это первая манифестация эпилепсии, но отрицать ее связь с прививкой как с триггером трудно.
Энцефалопатия (энцефалическая реакция) характеризуется не только наличием судорог, но и нарушением сознания и/или поведения в течение более 6 часов, а также появлением медленных волн на ЭЭГ. Наблюдается намного реже, чем изолированные афебрильные судороги, ее прогноз благоприятный.
Энцефалит в поствакцинальном периоде наблюдается чрезвычайно редко (1:250-500 тыс. доз вакцины), обычно речь идет о заболевании в первые несколько дней после прививки, протекающем с гипертермией, рвотой, судорогами, потерей сознания, гиперкинезами, развитием автоматизмов, парезов, других очаговых симптомов, обычно с грубыми остаточными явлениями. Сейчас эти случаи расшифровываются как не имеющие связи с прививкой заболевания ЦНС (инфекционный менингоэнцефалит, наследственная лейкодистрофия и т.п.), начальные проявления которых совпали с ней по времени. Из 4 сообщений об энцефалитах после АКДС в 1997-2002 гг. оказались 3 случая вирусного энцефалита, 1 случай пневмонии с отеком мозга.
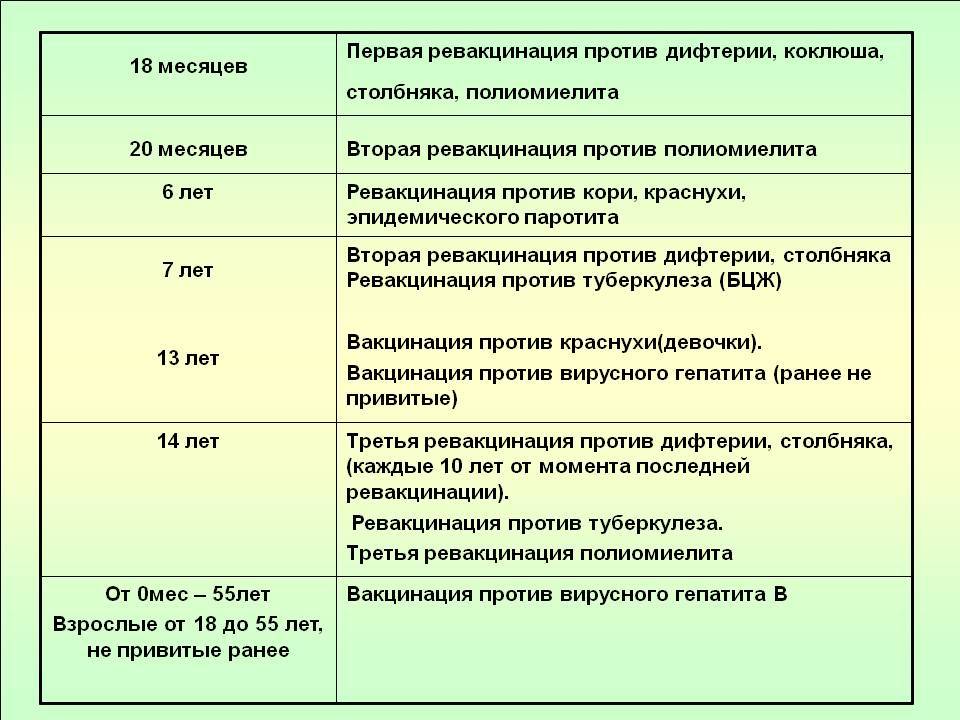
Порядок проведения гражданам профилактических прививок в рамках национального календаря прививок 2021
- Данное медицинское вмешательство должно проводиться исключительно в учреждениях медицинского профиля. Обязательным условием является наличие лицензии на проведение вакцинации.
- Проводить иммунизацию имеют право только медицинские работники, которые прошли соответствующее обучение в данной сфере. Они должны владеть правилами и техникой проведения подобных процедур. Помимо этого, медицинский персонал должен владеть знаниями в области оказания неотложной помощи при возникновении экстренной ситуации.
- Календарь прививок 2021 регламентирует проведение вакцинации и ревакцинации с использованием иммунобиологических лекарственных препаратов, которые активируют иммунные силы организма для борьбы с инфекционными заболеваниями. Вакцина должна пройти регистрацию и отвечать соответствующим нормам законодательства РФ. Разрешается проведение вакцинации и ревакцинации с использованием комбинированных вакцин.
- Накануне процедуры самому пациенту или его законному представителю должны быть разъяснены следующие моменты:
- необходимость данного медицинского вмешательства,
- возможные побочные эффекты после прививки,
- последствия отказа от вакцинации.
В обязательном порядке должно быть оформлено добровольное согласие на проведение подобной процедуры.
- Граждане, которые планируют участвовать в профилактической вакцинации, должны пройти врачебный осмотр.
- Если произошло смещение сроков вакцинации, то ее схема проведения должна регламентироваться на законодательном уровне. Одобряется вариант введения сразу нескольких вакцин в рамках одного визита в прививочный кабинет, но при условии использования разных шприцов и выполнения прививки в разные места. Исключение составляет только прививка от туберкулеза.
- Если ребенку не была поставлена первая прививка против пневмококковой инфекции в первые полгода после рождения, то предусматривается ее двукратное выполнение с промежутком не меньше двух месяцев.
- Календарь прививок 2021 также регламентирует процесс вакцинации детей, которые были рождены от ВИЧ-инфицированной матери. В данном случае необходимо учесть сразу ряд факторов: наличие ВИЧ-инфекции у ребенка, вид препарата, иммунные характеристики организма, возраст пациента и наличие иных заболеваний.
- Существуют особые правила вакцинации детей от туберкулеза, которые были рождены от матери с диагнозом ВИЧ, но при этом они прошли трех-этапную профилактику химическими препаратами, предупреждающими передачу ВИЧ-инфекции от матери к ребенку. В таком случае прививка делается сразу после рождения с использованием препаратов для предупреждения туберкулеза.
- Для детей с ВИЧ-инфекцией, которые относятся к первой и второй иммунной категории, производится процедура с использованием живых вакцин. Исключение составляет только вакцина от туберкулеза.
- Если ребенок родился от ВИЧ-инфицированной матери, но данный диагноз у него не подтвердился, то вакцинация выполняется с использованием живых вакцин. При этом даже не проводится первичное иммунологическое обследование.
- Для всех детей, появившихся на свет от ВИЧ-инфицированной матери, предусмотрено введение анатоксинов, убитых и рекомбинантных вакцин. Введение данных препаратов для детей с ВИЧ-инфекцией допускается только в том случае, если не наблюдается тяжелого и выраженного иммунодефицита.
- В рамках вакцинации граждан РФ применяются только те препараты, в состав которых входят актуальные для данной страны антигены. Подобная мера позволяет создать максимальный эффект от проведенной процедуры.
- В вакцине не должны содержаться консерванты, если:
- ставится прививка от гепатита B для ребенка первого года жизни;
- проводится вакцинация детей от гриппа, возраст которых превышает 6 месяцев;
- в качестве пациентов выступают ученики общеобразовательных учреждений;
- прививается беременная женщина.
Что такое коклюш?
Коклющ — исключительно человеческая болезнь, другие представители животного мира ею не болеют. Есть коклюшеподобные инфекции, которые поражают и животных, но в этих случаях речь идет о конкретных видах бактерий рода бордетелла, к человеку не имеющих отношения.
«Наши» возбудители коклюша — бактерии Bordetella pertussis, они же бактерии Борде-Жангу. Это высококонтагиозная инфекция: заражение происходит при контакте с больным человеком в 90% случаев. Правда, контакт должен быть достаточно близким: при кашле образуется крупнодисперсный аэрозоль, который распространяется не далее чем на 2-2,5 м. Кроме того, крупные частицы в большинстве своем фильтруются дыхательными путями потенциальных жертв инфекции. Наконец, бордетеллы довольно быстро гибнут на воздухе. Они чувствительны к солнечным лучам, повышенным температурам и сухости.
Для кого опасен коклюш: дети и взрослые
Считается, что коклюш — детская болезнь, так как, по разным источникам, от 88 до 95% зарегистрированных случаев выявляется у детей. Причем среди непривитых пациентов малыши первых 1,5 лет жизни составляют, по данным российских врачей, 60% заболевших, а до полугода — 50%.
На самом деле, взрослые тоже болеют коклюшем, причем не так уж и редко. По некоторым данным, доля больных взрослых может достигать 35%. Просто они либо не обращаются по этому поводу к врачу, либо, обратившись, получают другой диагноз по следующим причинам:
- у взрослых болезнь часто протекает в атипичных формах и для врача выглядит как ОРЗ;
- коклюш все-таки относят к «детским» инфекциям, поэтому врачи чаще всего не рассматривают ее применительно ко взрослому человеку.
Цель вакцинации против коклюша
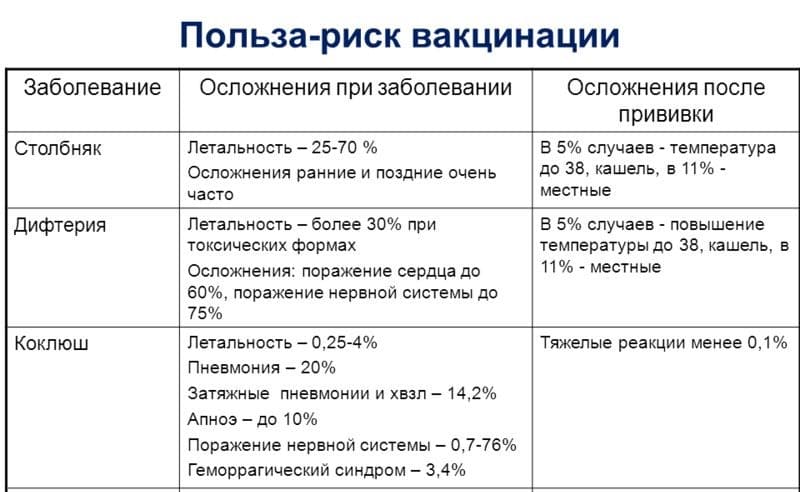
Прививка от коклюша позволяет ежегодно предотвращать более 35 млн. случаев заболевания и более 600 тыс. летальных исходов в мире. Однако цель, поставленная ВОЗ в Европе – сократить заболеваемость коклюшем к 2010 г. до уровня на менее 1 на 100 000 населения – вряд ли может быть достигнута без введения 2-й ревакцинации
Важно и поддержание высокого уровня охвата детей раннего возраста, его снижение привело к росту заболеваемости в России в 90-х годах. В Англии снижение охвата с 77% в 1974 г
до 30% в 1978 г. привело к эпидемии коклюша с 102 500 случаями. В Японии в 1979 г. – через 4 года после прекращения прививок (из-за нападок на цельно-клеточную вакцину) было зарегистрировано 13 105 случаев с 41 летальным исходом.
Реактогенность прививки от коклюша
После вакцинации против коклюша может возникнуть лихорадка у ребенка (у предрасположенных детей – с фебрильными судорогами), нередки недомогание, болезненность, гиперемия и отечность в месте инъекции. Назначение парацетамола через 2-3 часа после прививки и в следующий день предотвращает резкое повышение температуры и судороги.
Реактогенность Инфанрикс в отношении температуры, местной болезненности и красноты, а также раздражительности, сонливости и снижения аппетита ниже, чем цельноклеточных вакцин, что позволяет использовать ее у детей с отклонениями в состоянии здоровья.
В редких случаях могут развиться аллергические реакции (отек Квинке, крапивница, полиморфная сыпь), в основном, на повторные дозы ЛКДС, чаще у детей, имевших подобные реакции на предыдущие дозы; таким детям целесообразно профилактически назначать антигистаминные средства. Однако, мнение об «аллергизирующем» влиянии АКДС не подтверждаются исследованиями, проводимыми разными методами: вакцинация не повысила ни частоту астмы, ни экземы. Более того, есть данные о защитном влиянии цельноклеточной коклюшной вакцины на заболеваемость астмой и, в меньшей степени, экземой.
Пронзительный крик (визг) в течение 1-3 и более часов после прививки раньше связывали с повышением внутричерепного давления; сейчас превалирует мнение, что это – результат болевой реакции на укол, она не оставляет последствий.
К чрезмерно сильным общим реакциям относятся гипертермия (40° и выше), для местных реакций – плотные инфильтраты более 8 см в диаметре, резкая гиперемия кожи с отеком мягких тканей в месте введения (иногда всей ягодицы с переходом на бедро и поясницу). Такие реакции в последние годы регистрируются редко.
Принципы и цели вакцинации
Основной целью вакцинации против коклюша является снижение риска возникновения острого коклюша в грудном возрасте
Важно отметить, что дети в возрастной группе от 7 до 14 лет занимают лидирующее место в структуре заболевших за счет ослабления поствакцинального иммунитета как раз к возрасту 6–7 лет. У детей школьного возраста и взрослых коклюш также может протекать весьма тяжело, поэтому, для продления иммунитета, возможно проведение возрастных ревакцинаций в более старших возрастах
Более того, именно дети школьного возраста, а также родители являются одними из основных источников инфекции для не привитых детей первых месяцев жизни, у которых коклюш протекает особенно тяжело.