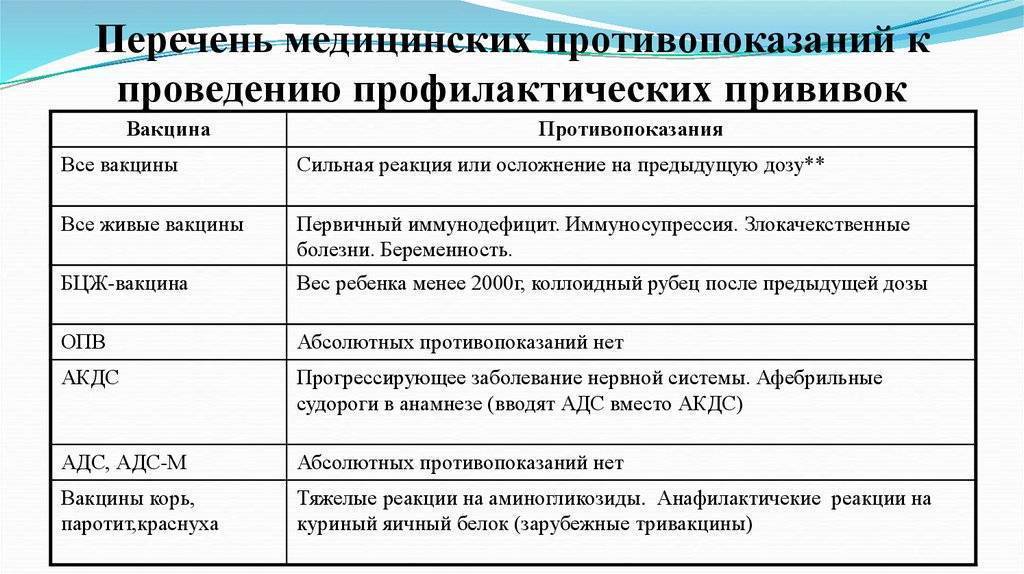
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
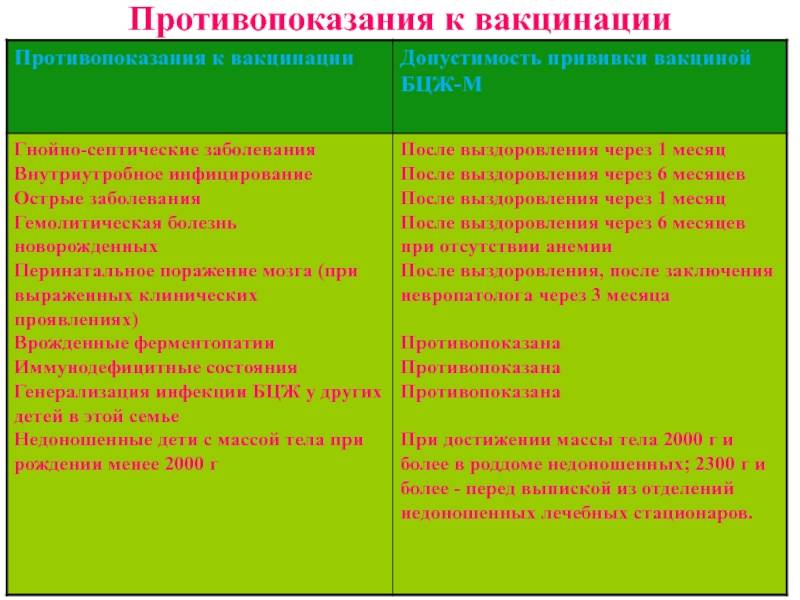
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз “дисбактериоз” не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от “нормы” не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия – собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления – являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.
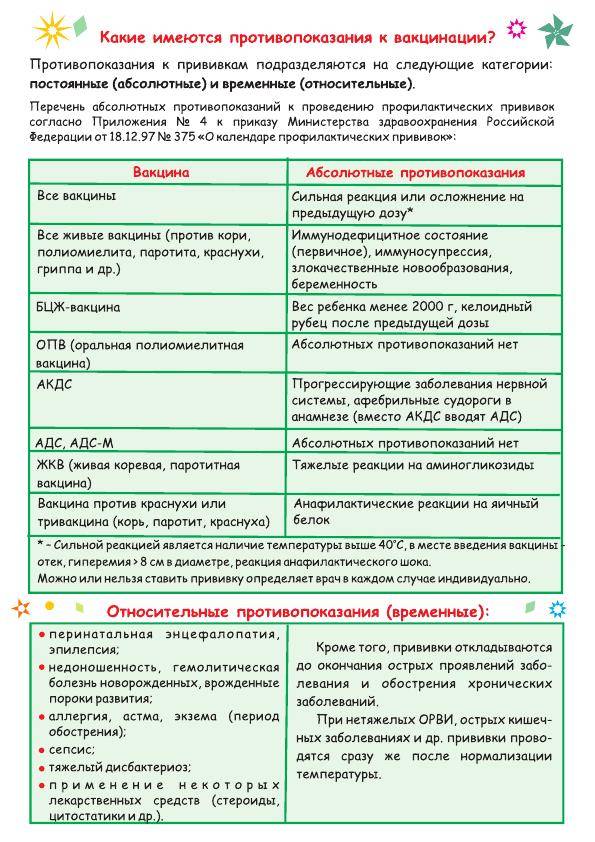
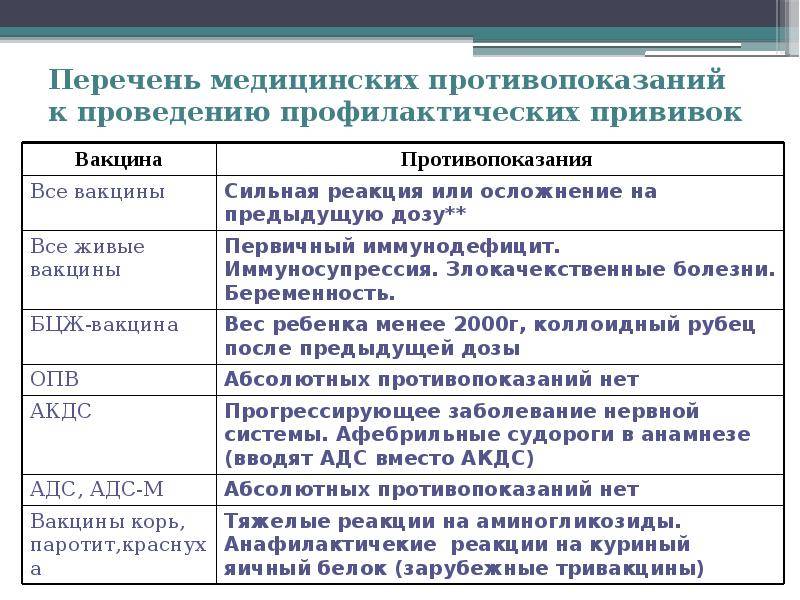
Противопоказания
Введение вакцины, помимо формирования специфического иммунитета, может также обусловить развитие состояния аллергии. Введенные антигены в некоторых случаях могут привести к возникновению необычной реакции у ранее сенсибилизированных и вызывать обострение хронических процессов. Описаны осложнения, вызываемые и самими вакцинальными вирусами. Поэтому перед В. проводят медосмотр вакцинируемых для выявления противопоказаний и оценки здоровья, особенно детей. Противопоказания подразделяют на общие и частные, учитываемые при В. отдельными вакцинами, а также в зависимости от метода аппликации препарата.
Противопоказаниями к подкожной В. являются: острые инфекционные болезни, включая период реконвалесценции (в таких случаях прививки возможны не ранее чем через месяц, а перенесшим инфекционный гепатит — не ранее чем через 6 мес. после выздоровления); лихорадочное состояние; активные формы туберкулеза и туберкулезная интоксикация (дети в возрасте до 3 лет, инфицированные туберкулезом, вакцинируются при отсутствии клинических симптомов болезни в течение 6 мес.); аллергические состояния (бронхиальная астма, ревматизм в период обострения); острые кишечные и диспептические расстройства, язвенная болезнь желудка и двенадцатиперстной кишки; острые и хронические нефрозонефриты, пиурия; пороки сердца в период декомпенсации, состояние после инфаркта, эндокардита; болезни крови (лейкемия, гемофилия); гипертоническая болезнь; болезни печени; диабет; базедова болезнь; обширная мокнущая экзема и распространенные гнойничковые заболевания кожи; авитаминоз; заболевания, сопровождающиеся кахексией; вторая половина беременности.
Болевшим малярией в последние два года одновременно с прививкой назначается противорецидивное лечение.
Практически нет противопоказаний для В. против бешенства, натуральной оспы по эпид, показаниям.
Противопоказаниями к накожной и внутрикожной Вакцинации являются: острые инфекционные болезни до клинического выздоровления; тяжелые хрон, заболевания печени, почек и других внутренних органов; болезни, сопровождающиеся кахексией; активные формы туберкулеза; декомпенсированные пороки сердца; обширная мокнущая экзема и распространенные гнойничковые заболевания кожи; вторая половина беременности.
В. энтеральным методом протекает без реакции или сопровождается слабой реакцией. Поэтому учитываются следующие противопоказания: выраженные диспептические расстройства; упорное срыгивание; болезни, влияющие на общее состояние организма (пневмония, отит, пузырчатка и т. д.); родовая травма; недоношенность (вес ребенка менее 2 кг).
В. через нос не проводится при следующих заболеваниях: острые инфекционные и неинфекционные заболевания; активная форма туберкулеза; тяжелое расстройство кровообращения, поражения печени, почек, эндокринных желез; истощение, вызванное хрон, болезнью.
Часть перечисленных общих противопоказаний имеет временный характер. Для ограничения противопоказаний разрабатываются методы щадящей В. (предварительное введение разведенной вакцины, одновременное введение специфического гамма-глобулина и др.).
Принцип действия вакцин
Принцип действия вакцинации основан на свойстве иммунной системы вырабатывать специальный белок – антитело – в ответ на инфекцию. Антитела сохраняются в организме и после заболевания, и, в случае повторной инфекции, заболевание либо не развивается, либо протекает в гораздо более легкой форме. Этот принцип используется в двух вариантах:
- Активная иммунизация – в организм вводят сильно ослабленные или убитые инфекционные агенты (бактерии, вирусы или их частицы). В ответ иммунная система организма самостоятельно вырабатывает антитела. Если в будущем организм проникают дикие штаммы инфекционных агентов, уже имеющиеся антитела уничтожают инфекцию.
- Пассивная иммунизация – введение в организм готовых антител для борьбы с инфекцией.
Вакцина “КовиВак”
Для начала стоит отметить, что центр Чумакова является единственным российским поставщиком вакцин для ВОЗ и UNICEF. Главная разработка центра – вакцина от полиомиелита – используется по всему миру, включая США и Европу.
Вакцина “КовиВак” сделана из настоящего вируса COVID-19, который специально выращивают, а затем «убивают» химическим путем (официально это называется инактивированный вирус). Инактивация — самый старый и хорошо отработанный способ создания вакцин. Недостатком инактивированных вакцин является их неспособность проникать в клетки и формировать Т-клеточный иммунитет, они запускают только производство антител.
По утверждению сотрудников центра им.Чумакова, в качестве образца для взращивания был отобран самый сильный и агрессивный вирус, который они смогли найти у пациентов. При этом, «КовиВак» будет эффективен не только в отношении исходного вируса, но и для его модификаций.
«КовиВак» вводится двукратно с интервалом в 14 дней, иммунитет к коронавирусной инфекции появляется на 28-й день после вакцинации.
Результаты клинических испытаний еще не опубликованы. Пока приходится опираться на заявления, сделанные разработчиками вакцины или чиновниками. По предварительным данным, эффективность «КовиВак» составляет 90%, а испытания «подтвердили полную безопасность и низкую реактогенность этого препарата».
Особо рассчитывать на массовое производство данной вакцины не стоит. Из-за необходимости выращивать живой вирус, к процессу производства вакцины нельзя привлечь обычные компании. Скорее всего, изготавливать «КовиВак» будет сам Центр им.Чумакова. Сейчас планируется выпускать 10 млн доз вакцины в год, а поступить в оборот она может в марте текущего года.
Побочные эффекты прививок
Вакцины, как и любые другие лекарственные средства, имеют побочные эффекты и противопоказания. Чаще всего, все побочные эффекты и осложнения незначительны
При запуске вакцин в клиническую практику очень большое внимание уделяется соотношению риск-польза, препарат вводится практически здоровым людям, и высокий риск осложнений и побочных эффектов недопустим.
Относительно частые, но безопасные осложнения вакцинации:
- Субфебрильная температура или лихорадка
- Покраснение в месте введения вакцины
Осложнения умеренной выраженности, но еще более редкие
- Высокая лихорадка
- Сыпь на теле
- Боли в суставах
- Выраженный отек и покраснение в месте инъекции
Все указанные побочные действия проходят самостоятельно и, чаще всего, не требуют медицинских вмешательств.
Крайне редко возникают серьезные осложнения. Это неврологические осложнения (судороги), выраженные аллергические реакции (анафилактический шок). Эти осложнения обычно требуют немедленного медицинского вмешательства.
Организация вакцинации
Проведение Вакцинации в плановом порядке и по эпидемическим показаниям регламентируется приказами и инструкциями М3 СССР и министерств здравоохранения союзных республик. Министерство дает рекомендации о внедрении в практику новых прививочных препаратов, в отдельных случаях определяет группы населения, подлежащие прививкам, рассматривает сводные планы прививок по союзным республикам и заявки на прививочные препараты. В министерствах здравоохранения союзных республик организацией прививок, снабжением бактерийными препаратами занимается сан.-эпид, управление или республиканская сан.-эпид. станция.
В краевых, областных, окружных, городских и районных сан.-эпид, станциях руководство прививками обеспечивает эпидемиолог-иммунолог или эпидемиологи, ответственные за профилактику отдельных инфекций. Плановые прививки проводятся против дифтерии, коклюша, кори, оспы, туберкулеза, полиомиелита (определенным возрастным группам населения), столбняка, брюшного тифа и паратифов (в ряде мест), чумы и туляремии (в природных очагах этих болезней). По эпидемическим показаниям прививки проводят жителям населенных пунктов, неблагополучных по заболеваемости, или населению районов, где возникла возможность распространения инфекционных болезней.
В городах планирование прививок детям проводят прививочные кабинеты детских поликлиник совместно с участковыми врачами на основании установленных карт учета профилактических прививок и сверки списков учета детей, проводимой ежегодно патронажными сестрами. Планы прививок детям в сельской местности составляются также с учетом ранее проведенных прививок и данных учета детей. При составлении планов прививок взрослого населения в городе и сельской местности решающее значение имеют результаты анализа заболеваемости, поскольку они позволяют определить контингенты, подлежащие прививкам. Планы прививок по району, городу утверждают районные, городские отделы здравоохранения. В областных, краевых и республиканских сан.-эпид, станциях планы прививок по районам и городам суммируют и направляют на утверждение в Министерство здравоохранения союзной республики. Сводные планы по республике и заявки на прививочные препараты направляют в М3 СССР, после утверждения они возвращаются для исполнения. Снабжение вакцинными препаратами производится через Союзхимфармторг. Контролем за выполнением планов, оценкой эффективности прививок занимаются сан.-эпид. станции.
Местная и общая реакция и осложнения
После парентерального введения ряда препаратов возникает в различной степени выраженная местная и общая реакция. Наблюдаются также осложнения и необычные реакции. Причины их многообразны. Они могут обусловливаться препаратом (токсическое действие отдельных компонентов вакцины, сорбента и т. д.), нарушением техники прививки, исходным состоянием здоровья привитого и его реактивности.
Местная реакция проявляется в виде болезненности, гиперемии, инфильтрата и отечности на месте прививки. Интенсивность ее оценивают через 24 часа после прививки. Гиперемия и инфильтрат диам, до 2 5 см расценивается как слабая местная реакция, диам. 2,6—5 см — как средняя реакция, диам, более 5 см и с наличием лимфаденитов и лимфангиитов — как сильная реакция. Перечисленные явления чаще развиваются спустя 6 час. после прививки и исчезают к концу вторых суток. На коже в месте введения живой вакцины развиваются также специфические изменения.
Общая реакция обычно возникает при подкожных прививках и проявляется в виде недомогания, слабости, головной боли и повышения температуры. В отдельных случаях присоединяются боли в суставах, рвота, понос, судороги и обморок. Общая реакция появляется в первые часы после прививки и редко удерживается более 1 — 2 сут. Подъем температуры до 37,5° оценивается как слабая реакция, от 37,6 до 38,5° — как средняя реакция, выше 38,5°— как сильная. В случае сильной общей реакции необходим постельный режим.
При введении разных вакцин иногда возникают инфильтраты типа холодных абсцессов. Введение вакцины БЦЖ в единичных случаях может сопровождаться также кожными поражениями некротического характера, протекающими по типу феномена Коха (см. Туберкулинодиагностика). Наблюдается развитие местной волчанки и поствакцинального отита. Оспенная прививка в отдельных случаях вызывает поражение кожи в виде вакцинальной экземы. Процесс может приобретать некротический характер, сопровождаться обострением предшествовавшего заболевания и присоединением вторичной инфекции. Иногда после прививки быстро развивается выраженная интоксикация, сопровождающаяся повышением температуры, падением сердечной деятельности и судорогами. Наблюдаются разнообразные осложнения аллергической природы (кожные сыпи, энцефалит, анафилактический шок). Для лечения поствакцинальных осложнений рекомендуется комплекс следующих мероприятий: применение специфических средств (специфический гамма-глобулин), борьба с гипертермией, проведение дезинтоксикации, применение десенсибилизирующих и антигистаминных препаратов, борьба с вторичной инфекцией, использование симптоматических средств (см. Поствакцинальные осложнения).
О возникновении у привитых сильных реакций в большем проценте, чем указано в наставлении, и об осложнениях немедленно сообщают в местный здравотдел, ин-т, изготовивший препарат, и Государственный ин-т стандартизации и контроля мед. биологических препаратов имени Л. А. Тарасевича. Министерство здравоохранения союзной республики сообщает М3 СССР и представляет результаты расследования.
Для учета прививок взрослым используются списки.
В. применяют также для лечения заболевших такими болезнями, как бруцеллез, туляремия и др.
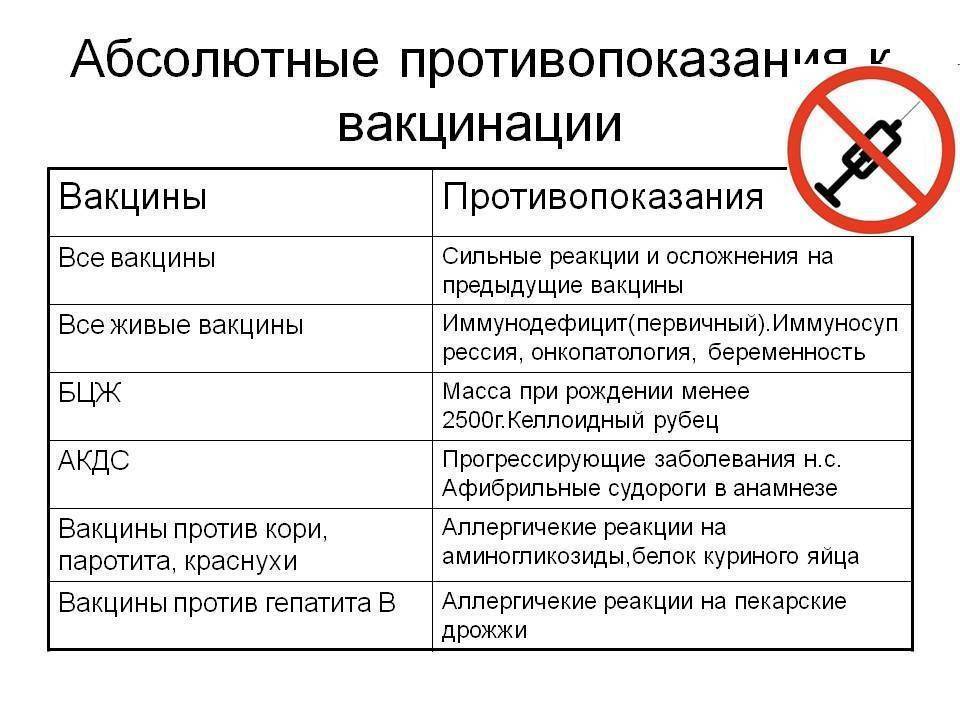
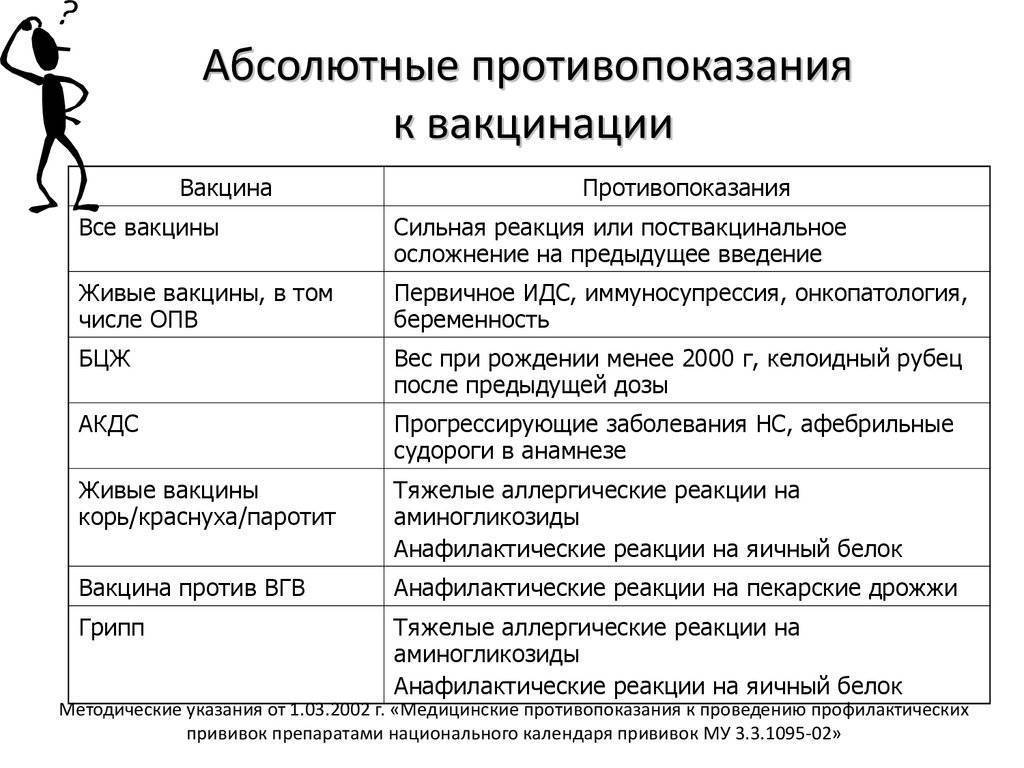
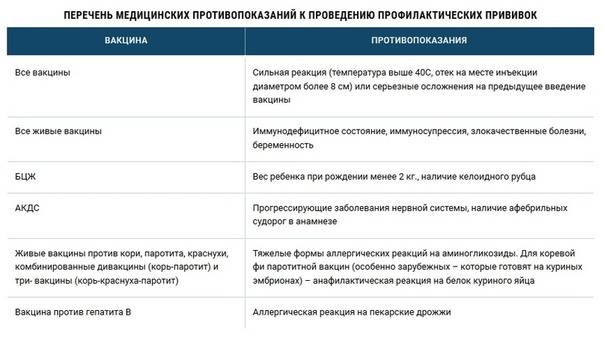
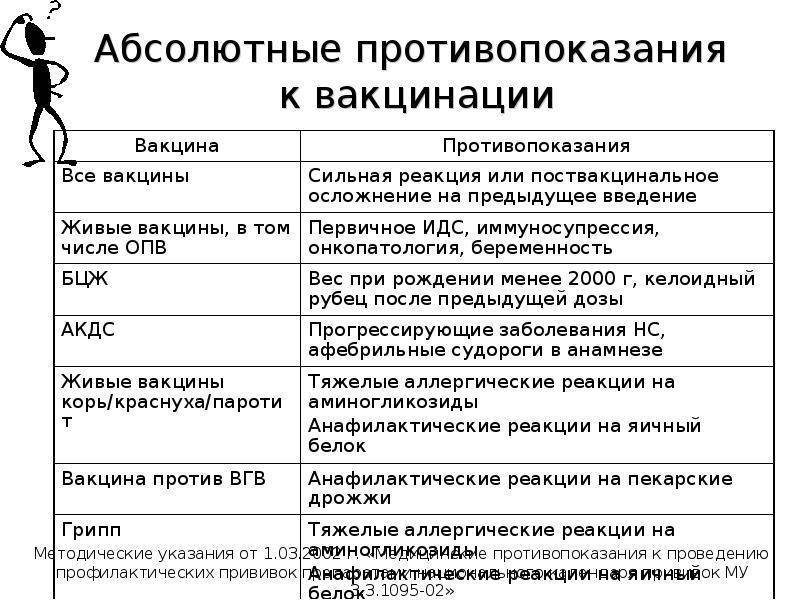
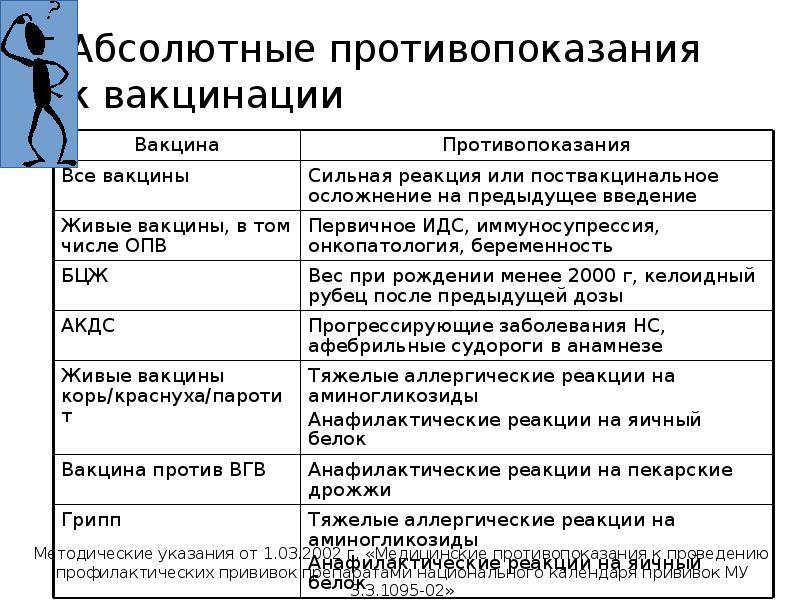
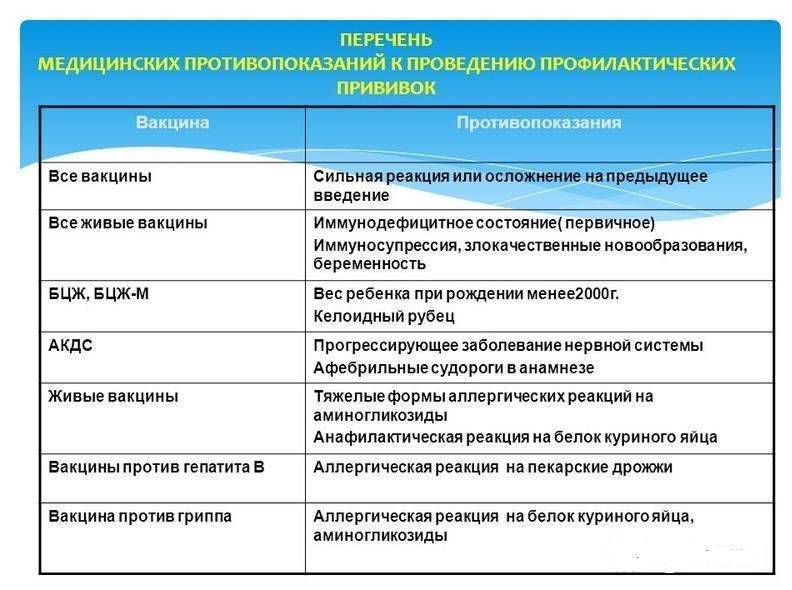
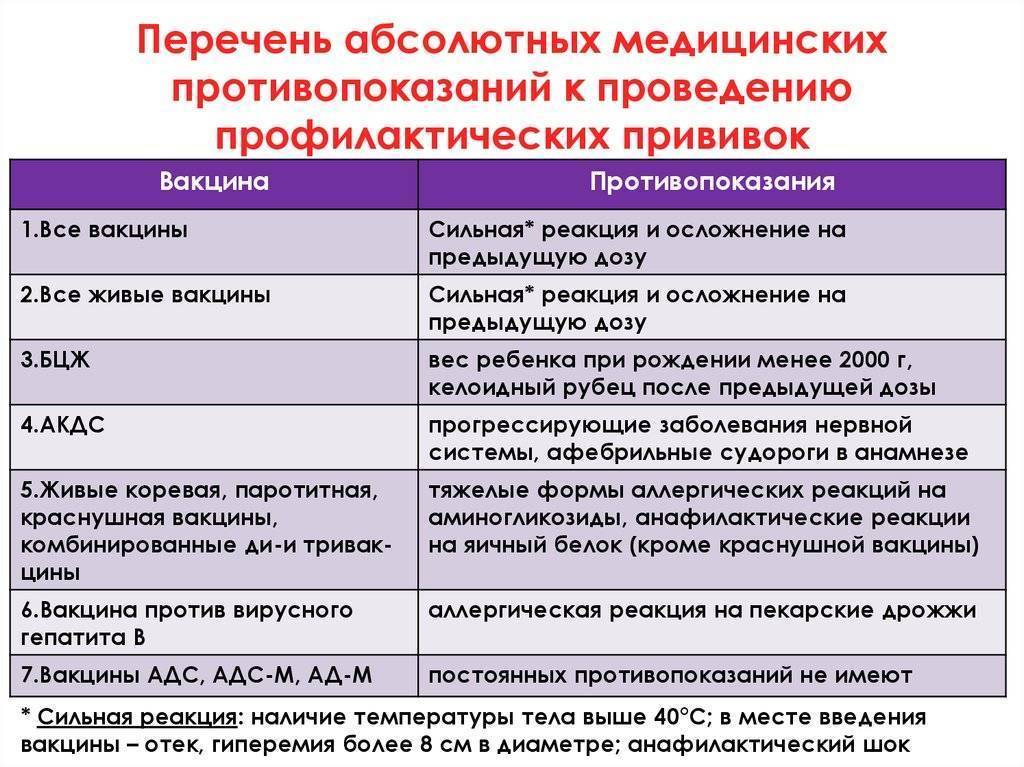
Абсолютные противопоказания
При абсолютных противопоказаниях вообще не нужно делать прививку против коронавируса, так как организм может остро отреагировать на введение вакцины. В такую категорию попадают:
1. Лица с тяжёлыми аллергическими реакциями в прошлом.
2. Люди с аллергией на какой-либо компонент вакцины. При производстве вакцин зачастую используют одни и те же вспомогательные вещества, поэтому, если у человека когда-либо были аллергические реакции на такие препараты, перед прививкой врач должен проверить состав прошлой вакцины и «Спутника V», чтобы убедиться в его безопасности для пациента.
3. Пациенты с острыми инфекционными и неинфекционными заболеваниями. Вакцинация таких людей проводится только после завершения обострения болезни (спустя 2-4 недели).
4. Беременные и женщины в период грудного вскармливания.
5. Дети и подростки до 18 лет. Такие меры приняты в связи с отсутствием данных об эффективности и безопасности вакцины для молодого организма.
Вирусы-мутанты и теория заговора. Чем отличается пандемия в разных странах?
Подробнее
Стоит ли вакцинироваться и какую вакцину выбрать для себя?
Вакцинироваться не нужно, если у вас уже есть антитела к Ковид-19. Узнать это можно по анализу крови на антитела IgG к SARS-CоV-2. При этом, антитела могут обнаружиться даже в том случае, если вы не болели, а перенесли инфекцию бессимптомно. Сейчас считается, что антитела держатся в организме примерно 6 месяцев после болезни, но эта цифра очень индивидуальна, поэтому анализ крови – надежнее. Если антитела исчезли – имеет смысл вакцинироваться.
Нельзя вакцинироваться, если ваше состояние попадает в список абсолютных противопоказаний. При наличии относительных противопоказаний, для избежания тяжелых осложнений от вакцинации, надо заранее проконсультироваться со своим лечащим врачом и взвесить свои личные риски.
Если Вы в возрасте от 18 до 60 лет и не обременены серьезными хроническими заболеваниями, то можете делать прививку вакциной “СпутникV”. Риск развития тяжелых побочных эффектов у вас минимален, зато иммунитет будет сильный и надолго.
Если Вы старше 60 или страдаете заболеваниями из списка относительных противопоказаний, то для Вас более предпочтительной является вакцина “ЭпиВакКорона”. Но надо понимать, что за снижение риска развития побочных реакций придется заплатить меньшей результативностью вакцинации (как минимум – по продолжительности иммунитета).
Отдельное внимание хотим обратить на тот факт, что после вакцинации человек становится более уязвим для всех видов инфекций и должен очень бережно относиться к своему здоровью как минимум 1,5 месяца с момента первой прививки
Относительные противопоказания
Это значит, что состояние человека с наличием конкретных заболеваний может повлиять на ход вакцинации и её результаты. У людей с относительными противопоказаниями возможность сделать прививку есть, но для этого необходимо решение врача-специалиста. Он оценит состояние здоровья и возможные риски больного, и только после этого будет принято решение о вакцинации. В такой список попадают:
1. Пациенты с иммунодефицитом и пациенты, которые получают терапию, подавляющую иммунитет. Есть вероятность, что из-за вакцинации у них может не развиться достаточный иммунный ответ. Им могут проводить вакцинацию, но за месяц до и в течение месяца после прививок отменяются иммуносупрессивные препараты.
2. Люди с хроническими заболеваниями печени и почек, дисфункцией щитовидной железы, сахарным диабетом (в стадии декомпенсации), эпилепсией, тяжелыми заболеваниями системы кроветворения и ЦНС, заболеваниями органов дыхания (включая астму), острым коронарным синдромом и нарушением мозгового кровоснабжения, миокардитами, эндокардитами, перикардитами. При желании пациента вакцинация возможна, но решение за врачом.
3. Лица с аутоиммунными заболеваниями и злокачественными образованиями.

Три защитных укола. Чем различаются вакцины от COVID-19
Подробнее
История
Первые попытки Вакцинации (вариоляции) делались в глубокой древности. В Древнем Китае и Древней Индии оспенные струпья, взятые от больного оспой и растертые в порошок, после длительного хранения вводили в нос с тампоном или вдували через серебряные трубочки, на детей надевали рубашку больного, продевали через кожу шелковые нити, пропитанные содержимым пустул, и т. д. В Индии, кроме того, надрезы на коже закрывали повязкой, пропитанной гноем пустул. Аналогичные способы В. (надрезы, уколы) применяли на Кавказе. В 12 в. этот метод В. использовали в Греции и Турции. В 18 в. он распространился в Англии и других странах Европы. В России сторонником вариоляции был С. Г. Зыбелин. В ряде случаев привитые заболевали оспой и служили источником инфекции для непривитого населения. Результаты вариоляции и разрозненные наблюдения о невосприимчивости к оспе людей, ранее переболевших коровьей оспой (вакциной), подготовили почву для использования Э. Дженнером (1796) коровьей оспы для прививок людей. Его метод быстро получил признание и, вытеснив вариоляцию, способствовал успешной борьбе с оспой (см. Оспопрививание).
Разработка научных основ Вакцинации стала возможной с конца 19 в. в результате развития микробиологии, иммунологии и других дисциплин. В 1880 г. Л. Пастер, экспериментируя с холерой кур, получил культуру куриной холеры, утерявшую свою вирулентность. Будучи привита курам, эта культура не вызывала заболевания. При этом куры не заболевали и в случае, если им после того прививали вирулентные культуры. Итак, ослабленные в своей вирулентности (аттенуированные) микробы не вызывают заболевания, но приводят к формированию иммунитета. Это гениальное открытие Л. Пастера положило начало широкому развитию иммунологии. Л. Пастер предложил (в честь открытия Э. Дженнера) применять термин вакцины (см.) ко всем препаратам из микробов и продуктов их жизнедеятельности, используемых для активной иммунизации (вакцинации) людей и животных. В 1881 г. Л. Пастер успешно провел В. животных живой сибиреязвенной вакциной. Метод получения вакцинного штамма монополизировало «Общество пастеровских вакцин». В России вакцину против сибирской язвы самостоятельно создал Л. С. Ценковский. Она применялась с 1883 по 1942 г. до внедрения в практику вакцины СТИ.
В 1885 г. Л. Пастер прививкой аттенуированного вируса бешенства впервые спас жизнь людям, укушенным бешеными животными (см. Антирабические прививки).
Р. Пфейффер и В. Колле в 1898 г. предлагают новый принцип вакцинации — использование убитых микробов, а Η. Ф. Гамалея выдвигает идею хим. вакцин. В 1893 г. И. Г. Савченко и Д. К. Заболотный в опытах на себе показали эффективность пероральной вакцинации против холеры, положив начало методу энтеровакцинации.
В последние десятилетия Вакцинация получила экспериментальное и теоретическое обоснование. Выявлено влияние на ее эффективность качества препаратов, реактивности организма, соблюдения научно обоснованной схемы иммунизации, своевременности ее проведения, последующей ревакцинации, величины создаваемой иммунной прослойки и эпидемической обстановки. Созданы препараты для ассоциированной (комбинированной) В. одновременно против нескольких болезней. Установлено, что из-за различной длительности и напряженности поствакцинального иммунитета в профилактике одних болезней В. принадлежит ведущая роль (оспа, дифтерия, корь, полиомиелит, туляремия, столбняк и др.), при других она имеет вспомогательное значение (брюшной тиф, паратифы, бруцеллез, сибирская язва, чума и др.).