Симптомы, которые могут сопровождать кетонурию
Если есть кетоны в моче или симптомы, которые могут быть связаны с наличием кетонов в моче, следует немедленно обратиться к эндокринологу. Симптомы появляются при уже прогрессирующей кетонурии.
Признаки, которые могут указывать на наличие кетоновых тел:
- характерный – фруктовый запах изо рта – за него отвечает ацетон, который присутствует в выдыхаемом воздухе (это наиболее характерный симптом кетонурии );
- высокий уровень глюкозы в крови, превышающий 300 мг / дл;
- изменился цвет кожи, покраснение или наоборот – бледный цвет;
- желудочно-кишечные симптомы – диарея, рвота, боль в животе;
- частые инфекции;
- хроническая усталость;
- сухость во рту и усиление жажды;
- полиурия.
Причины
Почки выполняют очистительную функцию организма от опасных, нежелательных веществ. Но полезные вещества, глюкоза поступают обратно в кровь человека. Однако установленный белок в моче у ребенка не всегда является патологией. К примеру, белок в моче новорожденных свидетельствует о нормальном развитии организма.
Возникновение белка могут спровоцировать такие причины:
- стрессовые ситуации;
- переохлаждение;
- нервное напряжение;
- аллергическая реакция;
- перенесенное заболевание;
- сильный ожог.
Данные симптомы имеют безобидный характер, и для их устранения нужно лишь соблюдать диету и щадящий режим, через малый промежуток времени анализы нормализуются.
Однако наличие этого компонента может свидетельствовать о наличии заболеваний мочевыделительной системы и почек. В данной ситуации доктор рекомендует проведение комплексного обследования для исключения наличия более серьезных заболеваний. Также увеличение белкового содержания мочи может говорить о развитии гипертонии, сахарного диабета, заболеваний крови.
Записаться на консультацию к урологу можно у наших консультантов по телефону +7 (495) 125-49-50
Цены на услуги специалиста Адреса клиник Затрудненное мочеиспускание Циркумцизия УЗИ мочевого пузыря Вызов уролога на дом
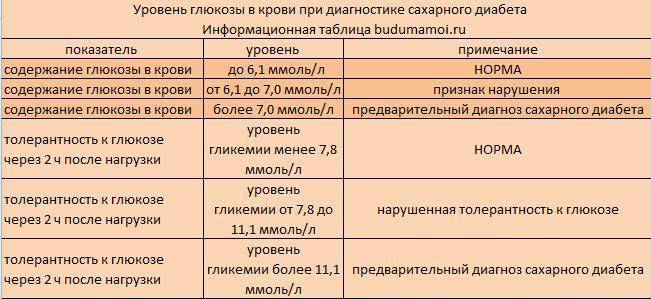
Что делать, если анализы показали диабет или предиабет
С результатами лабораторных исследований нужно обратиться к врачу-эндокринологу, который подтвердит диагноз, выявит тип и тяжесть нарушений сахарного обмена. Для этого назначаются:
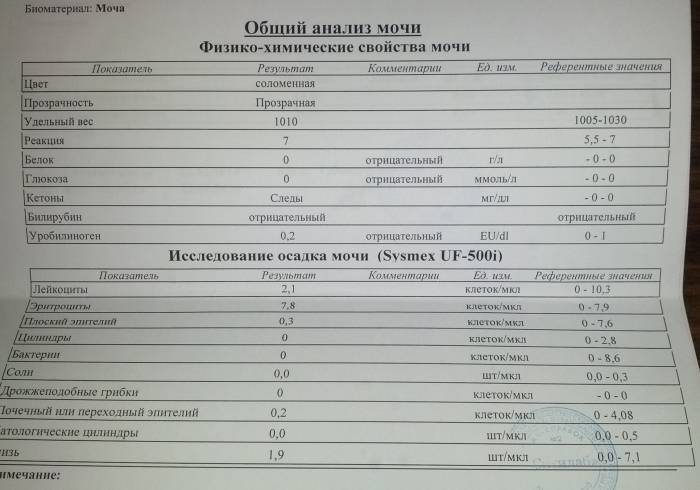
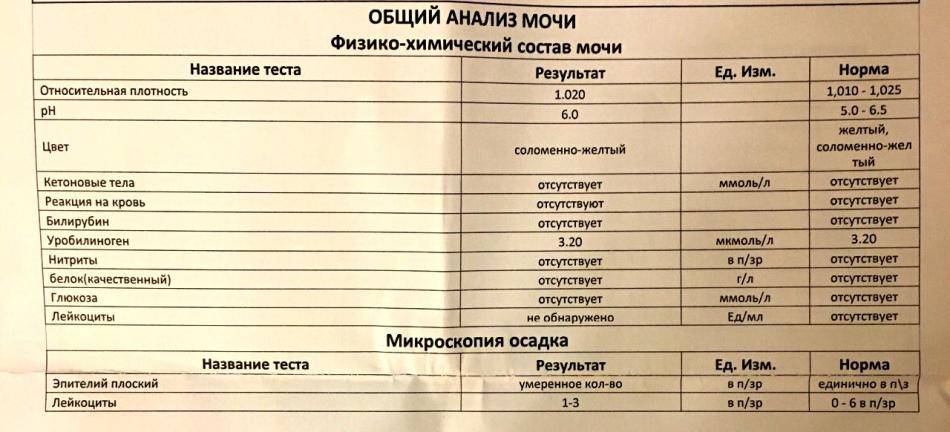
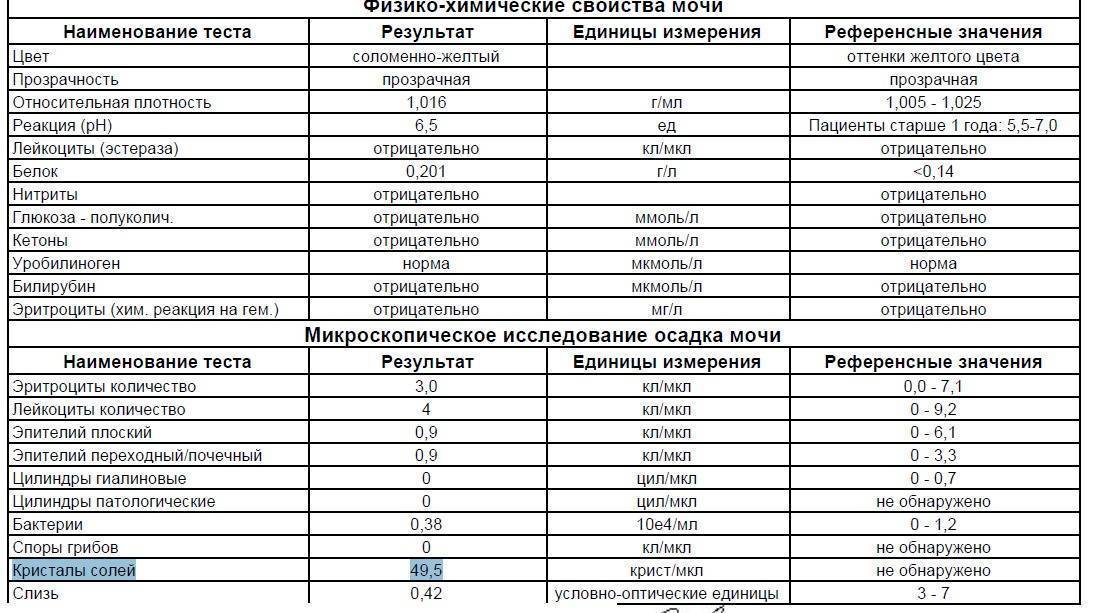
- Общий анализ мочи с микроскопическим исследованием осадка. В урине появляются кровяные элементы и болезнетворные бактерии.
- Исследование суточной мочи на потерю белка. У больных часто возникает воспаление почек, что становится причиной значительного расхода белка. Потеря белковых соединений крайне вредна для организма.
- Биохимические исследования на максимальное количество показателей, позволяющих оценить работу печени, поджелудочной железы и почек.
- Кровь на гормоны щитовидной железы и гипофиза.
- УЗИ брюшной полости, почек и надпочечников.
По результатам диагностики назначаются антидиабетические препараты и лекарства, улучшающие состояние больного.
При этом заболевании нужно придерживаться диеты. Из питания исключаются сахар, белый хлеб, сдобные мучные изделия, сладости, крепкие бульоны, манная каша, жирное мясо, копчености, консервы, жирная рыба, сладкие сырки и творожки, мороженое, сметана, сливки, маринады и соленья.
Как сдать мочу на сахар
Биоматериалом для исследования – моча, собранная за сутки.
Требования к подготовке
Накануне:
- вывести из рациона красные и желтые овощи/фрукты, газированные напитки с красителями, все сладкие продукты;
- исключить прием алкогольных напитков, наркотических и токсических препаратов;
- не принимать медикаменты (о текущем курсе лечения необходимо сообщить врачу с детальным указанием названий препаратов, периодичности приема и дозировок).
За 1-2 дня до анализа:
- не посещать бани и сауны, не загорать;
- оградить себя от любых физических и психоэмоциональных перегрузок.
Важно! Мочу для исследования не собирают в период менструации.
Требования к сбору биоматериала
- Первая порция мочи (утренняя) не используется. Необходимо опорожнить мочевой пузырь в унитаз, время мочеиспускания записать.
- Все остальные порции мочи собираются в чистую емкость объемом 2-3 л. Последнее мочеиспускание осуществляется через 24 часа от зафиксированного накануне времени.
- Объем собранной за сутки мочи (суточный диурез) измеряется. Содержимое емкости перемешивается и частично (в объеме 30-50 мл) отливается в специальный контейнер с крышкой.
- На контейнере указываются данные пациента (ФИО, возраст) и объем суточного диуреза. Биоматериал сразу же отправляется в лабораторию. Все время, пока производится сбор мочи, закрытую крышкой емкость с мочой можно хранить в холодильнике (при температуре +2…+8°С).
Важно! Всю собранную за сутки мочу в лабораторию приносить не нужно
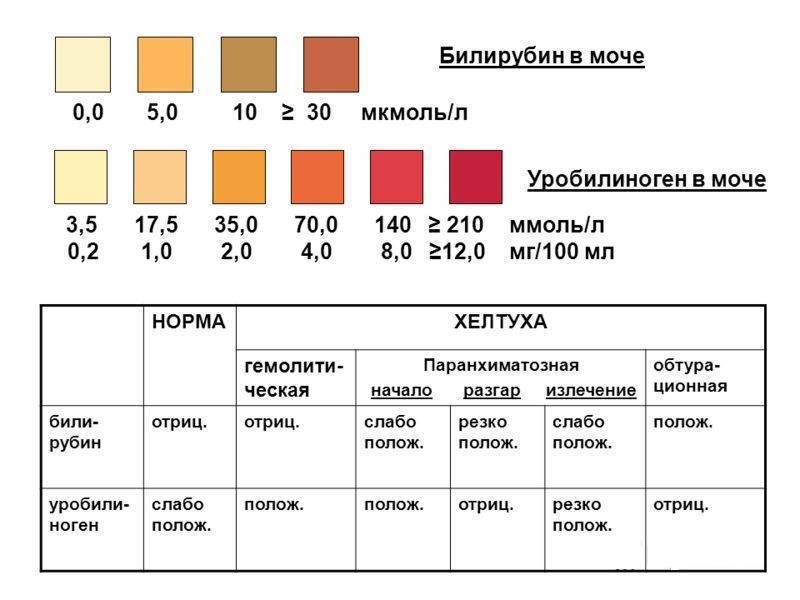
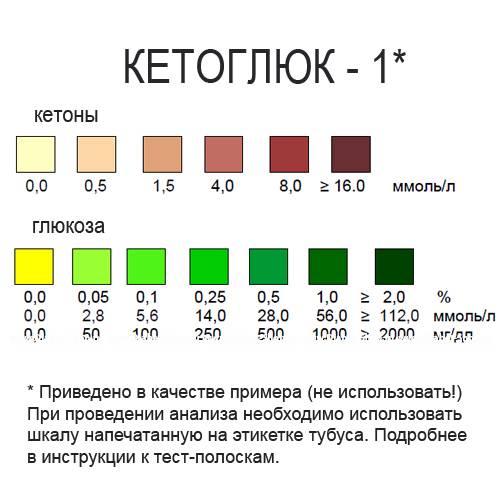
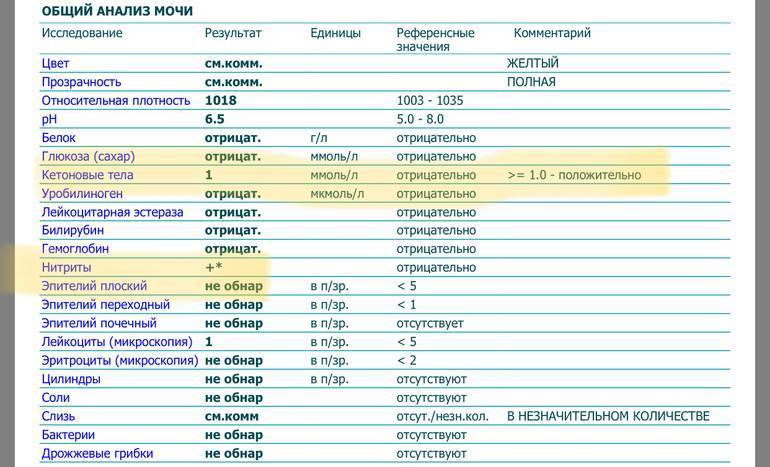
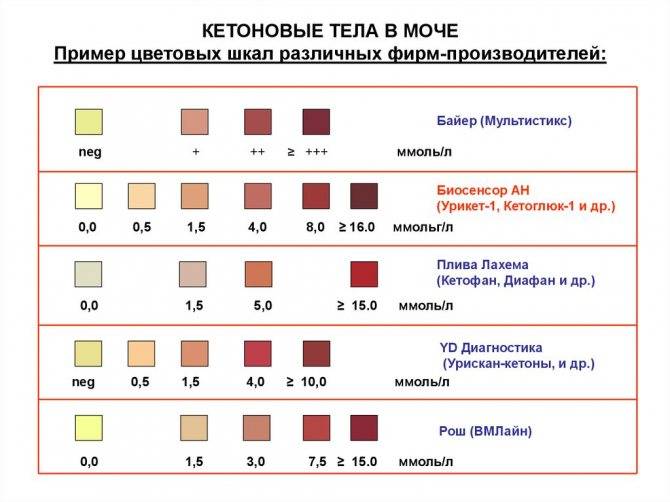
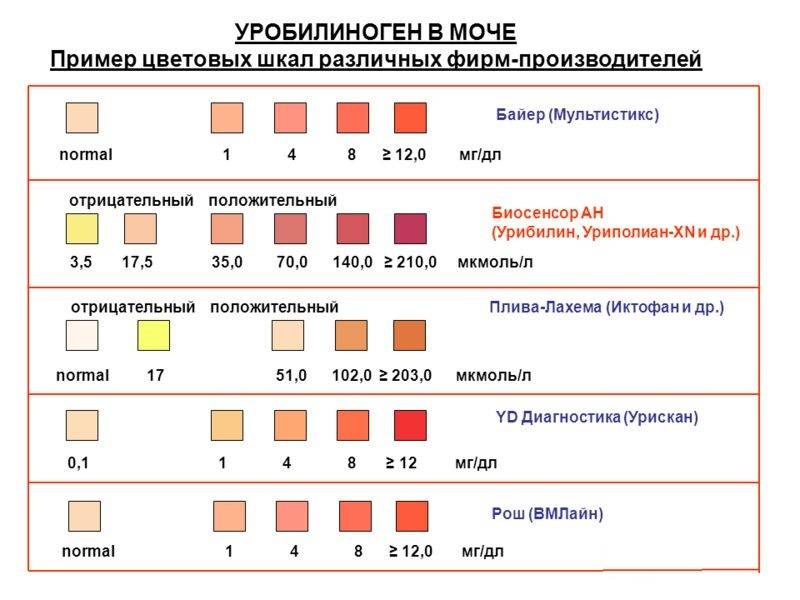
Кетоны в моче – норма ацетона в моче и интерпретация результата
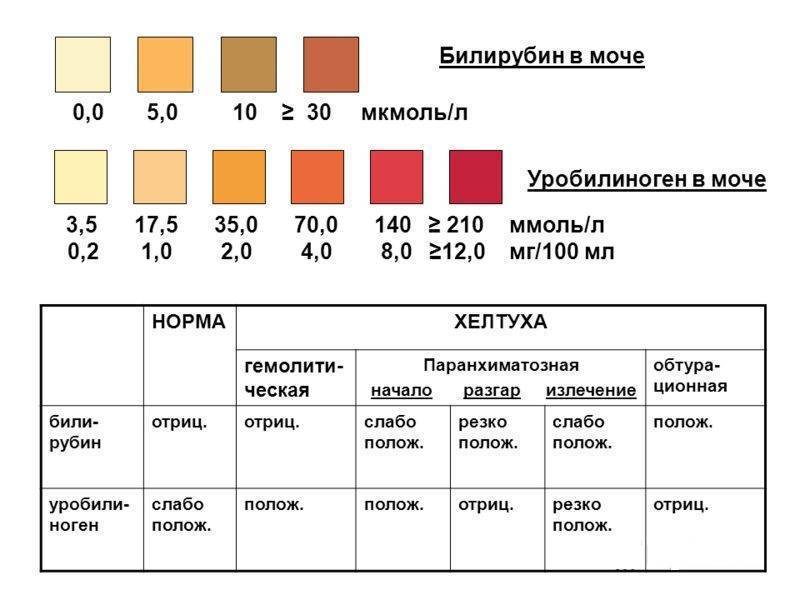
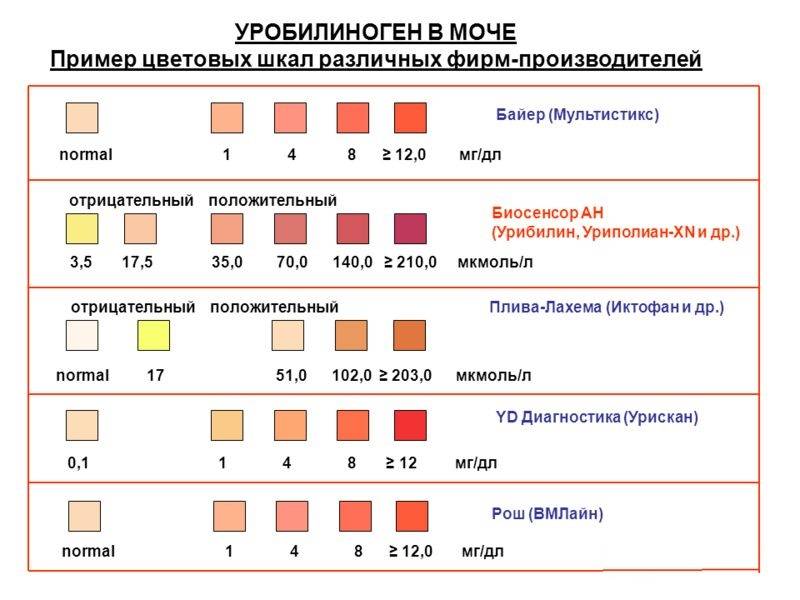
Нормой кетонов в моче является отсутствие кетоновых тел. Любой положительный результат (кет в моче положительный) означает проблему в организме и требует дальнейшей диагностики. Следы кетонов в моче или их низкие уровни, например кетоны в моче 5 или кетоны в моче 15 мг / дл, могут указывать на:
- интенсивные физические усилия;
- недостаток калорий в рационе;
- рвоту;
- лихорадку;
- ожоги;
- потребление алкоголя.
Интенсивные физические усилия
Лихорадка
Чаще всего умеренная кетонурия возникает без симптомов, которые могут указывать на диабет или кетоацидоз.
Слишком высокое содержание кетонов в моче, т. е. результат теста, указывающий на содержание кетонов в моче 50 мг/дл и более, может говорить о более серьезных нарушениях здоровья, таких как заболевания с тяжелым истощающим течением, заболевания щитовидной железы или почечная глюкозурия. Высокие кетоны в моче также сопровождают декомпенсированный или недиагностированный и нелеченный диабет.
Какие еще заболевания могут вызывать изменение сахарного уровня
- Воспалительные и дистрофические изменения в поджелудочной железе и опухоли этого органа. В этом случае выработка инсулина может значительно возрасти или снизиться.
- Гипотиреоз – пониженная функция щитовидной железы. При этом заболевании замедляются все обменные процессы, в том числе и переработка поступающей сахарозы, что вызывает рост ее концентрации.
- Нарушение выработки гормонов гипофиза и надпочечников, вызывающих общий гормональный дисбаланс, приводящий к нарушению переработки углеводов.
- Печеночные патологии. Уровень глюкозы может меняться при алкогольном поражении, циррозе, печеночной недостаточности, отравлениях ядами, разрушающими печеночные клетки.
- Беременность – у женщины может развиваться гестационный диабет, регистрируемый только в этот период. После родов в большинстве случаев углеводный уровень нормализуется. Поэтому беременным обязательно нужно контролировать глюкозный показатель.
- Ожирение – у тучных людей с индексом массы тела выше 30 кг/м² часто возникает патология II типа. Это породило неправильное мнение, что патология развивается из-за пристрастия к сладкому. На самом деле лишний вес, часто наблюдающийся у любителей сладостей, приводит к нарушению углеводного обмена. То есть в этом случае просто путают причину и следствие.
Зачем нужен в организме?
Соединение F вырабатывается корой надпочечников, стимулирует углеводный и белковый обмен. Это необходимо для восстановления клеток и тканей организма, его стабильной работы, нутриентов. Помогает бороться с вирусами и бактериями. Низкий уровень негативно сказывается на иммунной системе и работе организма в целом.
Поэтому полезно узнать, зачем нужен гормон кортизол, за что отвечает в организме:
- за регуляцию кровяного давления;
- обмен глюкозы, сахара и инсулина;
- снимает отечность;
- оказывает антиаллергическое, цитостатическое, противошоковое действие;
- ускоряет вывод токсинов;
- защищает организм от негативного воздействия стресса;
- оказывает непродолжительное противовоспалительное действие.
Снижение уровня кортизола в крови может иметь неприятные симптомы, которые проявляются в резком снижении веса, хронической усталости, недосыпании, болью в районе живота. Самым негативным последствием низкого уровня кортизола в сочетании с сильным стрессом может стать адреналовый криз. Такое состояние требует немедленной госпитализации и оказания квалифицированной помощи.
Повышение может сопровождать обратные процессы:
- ожирение;
- истончение кожи;
- появление растяжек;
- повышение артериального давления.
Любые долговременные отклонения от нормы в выработке гидрокортизона негативно сказываются на организме и самочувствии в целом, поэтому при появлении симптомов необходимо обратиться к врачу. Концентрация поможет врачу выявить целый ряд патологических изменений в организме, которые на ранних стадиях хорошо отвечают на терапевтические процедуры.
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами
В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов
При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.
На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
Причины кетоновых тел в моче
- Диабет, чаще всего диабет 1 типа. Тело диабетика не справляется с сжиганием углеводов. Причина этого – дефицит инсулина, связи с чем жировые запасы мобилизуются для получения энергии. В результате этих изменений образуются кетоновые тела. Избыток кетонов накапливается в крови, и это состояние называется кетонемией. Организм, страдающий диабетом, желая избавиться от лишних кетонов, выделяет их вместе с мочой, а также с выдыхаемым воздухом. Чаще всего кетоновые тела в моче сопровождаются гипергликемией , то есть высоким уровнем глюкозы в крови, а также наличием глюкозы в моче (глюкозурия). Избыток кетоновых тел в организме приводит к развитию кетоацидоза. Это опасное для жизни состояние. Факторы, предрасполагающие к кетоацидозу, включают: неправильное использование инсулина, внезапное прекращение инсулиновой терапии, хронические инфекции, опасные для жизни состояния: инсульт, инфаркт, панкреатит.
- Низкоуглеводная диета. При длительном голодании кетоновые тела образуются в процессе чрезмерного B-окисления жиров.
- Хронический алкоголизм.
- Другие причины – временно в случае сильной рвоты, хронической лихорадки, чрезмерных физических нагрузок.
Определив причину присутствия кетоновых тел в моче, врач начнет соответствующее лечение.
Правила сбора мочи для анализа
Для того чтобы результаты анализа мочи были как можно точнее, необходимо подготовиться к процедуре, а также совершить правильный сбор биоматериала. Для диагностики глюкозурии собирается утренняя порция мочи, до первого приема пищи. Нужно проследить за тем, чтобы ребенок ничего не ел за 12 часов до сдачи анализа.
Также за день до процедуры следует ограничить физические нагрузки, обильное питье. Малыш не должен накануне долго плакать или испытывать стресс, поскольку это может исказить результаты.
 Перед сдачей мочи необходимо правильно подготовиться
Перед сдачей мочи необходимо правильно подготовиться
За сутки до сбора мочи на сахар малыш должен отказаться от сладостей, мучного, а также любых продуктов, способных изменить цвет мочи: цитрусовые, свекла, томаты, кофе.
Прием витаминов, различных лекарственных препаратов при возможности также следует на время приостановить. Во время сбора материала придерживайтесь следующих правил:
- для сбора материала используйте специальную стерильную пластиковую емкость;
- непосредственно перед процедурой ребенка нужно тщательно подмыть;
- собирается средняя порция утренней мочи. Для этого первую струйку нужно спустить в унитаз, затем наполнить контейнер;
- полученный биоматериал следует доставить для проведения исследования на протяжении 3-х часов.
Показания к анализу
Назначить анализ и интерпретировать его результаты могут специалисты: эндокринолог, нефролог, акушер-гинеколог, терапевт, педиатр.
- Диагностика и контроль течения сахарного диабета;
- Оценка эффективности проводимого противодиабетического лечения;
- Оценка состояния и функционирования почек и органов эндокринной системы (надпочечники, поджелудочная и щитовидная железа, гипофиз);
- Скрининг-контроль состояния беременной пациентки с гестационным диабетом, ведение беременности, особенно на поздних сроках;
- Тубулопатия (заболевания мочевыделительной системы) в семейном анамнезе;
- Эндокринные патологии (гипертиреоз, акромегалия, синдром Иценко-Кушинга);
- «Острый живот» (приступ острой боли в области живота неясного генеза);
- Подозрение на отравление токсическими веществами.
- Как альтернативный метод постоянного контроля за уровнем глюкозы у пациентов с диабетом.
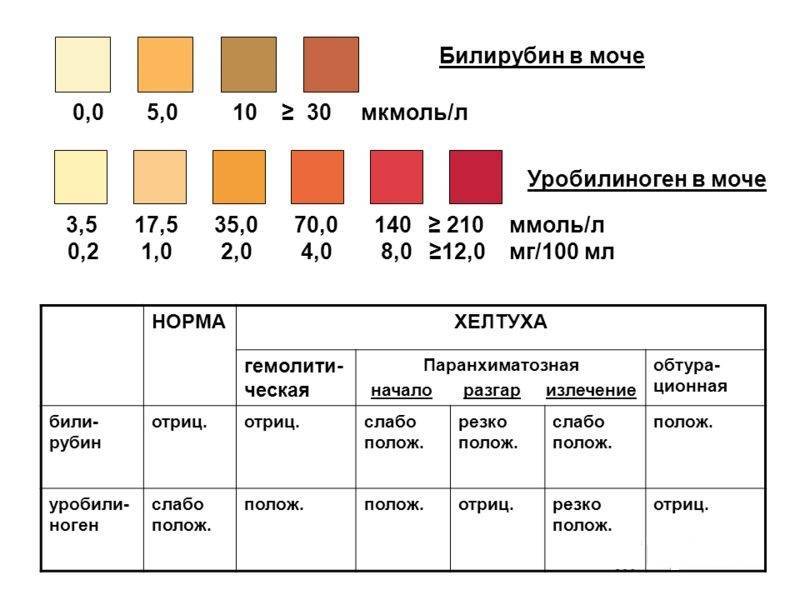
Причины гематурии
Кровь может попасть в мочу на любом этапе образования и выделения мочи, поэтому гематурия может быть признаком повреждения любого органа мочевыделительной системы – почек, мочеточников, мочевого пузыря или уретры. Указанием, на каком именно участке локализуется проблема, может служить то, в какой порции мочи присутствует кровь. Если кровь обнаруживается в начале мочеиспускания (в первой порции мочи), то источник кровотечения находится, скорее всего, в уретре. Если кровь присутствует в последней порции (обнаруживается уже в конце мочеиспускания), то наиболее вероятно размещение источника кровотечения в шейке мочевого пузыря или в верхней части уретры или (у мужчин) – в предстательной железе. Если же кровь присутствует на протяжении всего акта мочеиспускания, то следует ожидать, что источник крови находится выше – в почках, мочеточниках или мочевом пузыре.
Основными причинами крови в моче являются:
- инфекционные заболевания. Воспалительные процессы приводят к нарушениям кровообращения. При воспалительных процессах в почках и других органах мочевыделительной системы незначительное количество красных кровяных телец (эритроцитов) может оказаться в моче. Как правило, в этом случае речь идёт о микрогематурии. Однако у женщин одной из самых распространённых причин крови в моче является цистит, одна из разновидностей которого – геморрагический цистит – характеризуется именно видимым присутствием крови в моче (то есть макрогематурией) ;
- травмы;
- мочекаменная болезнь. Образовавшиеся камни травмируют органы мочевыделительной системы. В некоторых случаях появление крови в моче является поводом к проведению обследования и выявлению заболевания;
- новообразования;
- гломерулонефрит. При этом заболевании нарушается работа почечного фильтрационного барьера. В норме он должен пропускать воду и сравнительно мелкие молекулы растворённых веществ, препятствуя попаданию в мочу кровяных телец. Гломерулонефрит приводит к тому, что в мочу попадают эритроциты. При этом микроскопия выявляет деформацию и изменение окраски эритроцитов в моче. Это позволяет установить, что причиной появления крови в моче является именно гломерулонефрит.
У беременных часто наблюдается идиопатическая гематурия (т.е. гематурия, причины которой установить не удаётся). Подобная гематурия обычно прекращается после родов.
Самые распространенные патологии:
- Болезнь Аддисона, туберкулез и врожденная дисфункция надпочечников. В этом случае среди симптомов человек будет отмечать у себя быструю усталость и утомляемость, снижение работоспособности, слабость в мышцах. Вес будет постепенно уменьшаться, а тяга к жизни пропадать. Пациент становится пассивным, перестает радоваться жизни. При хронической недостаточности отмечается усиленная пигментация кожи в местах, где натирает одежда, становятся явно видны ореолы сосков, потемнения вокруг ануса. У больных на ранних стадиях отмечается пониженное артериальное давление. Могут быть боли в животе неясной этимологии, проявляться язвенные и другие заболевания ЖКТ. У женщин менструации становятся скудными, но длительными, вплоть до прекращения.
- Гипоитуитаризм и пангипопитуитаризм. Больные страдают резкими апатическими состояниями, вплоть до того, что не могут заставить себя встать с кровати по нескольку дней. Наблюдается сильное снижение массы тела, кожа становится сухой, шелушится, трескается, волосы будут ломкими и безжизненными, начинают выпадать. Утрата волосяного покрова наблюдается не только на голове, но и на половых органах, в подмышечных впадинах. Пропадает половое влечение, снижается пигментация сосков у женщин, происходит атрофия яичек у мужчин.
- Снижение уровня гормонов щитовидной железы. Самым распространенным заболеванием становится гипотиреоз, в совокупности с падением гормона кортизола в крови наблюдаются опасные для жизни состояния, до комы. Может наблюдаться тошнота и рвота, боли в животе, диарея, пониженная выработка желудочного сока и других секретов ЖКТ.
- Синдром Нельсона и ятрогенные заболевания. Проявляются нервозностью, нарушениями зрения, продуцируются опухоли в гипофизе. Пациенты с такими заболеваниями мнительны, быстро выходят из состояния эмоционального равновесия, подвержены депрессиям, тревогам и страхам.
- Адреногенитальный синдром. Это заболевание характеризуется повышенной выработкой мужских гормонов в организме людей обоих полов. При этом оно провоцирует рост грубых волос на лице, теле по мужскому типу.
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
- плохой аппетит и резкое снижение веса;
- низкая трудоспособность;
- кружится голова, начались обмороки;
- присутствует частая тошнота, рвота, диарея;
- боль в животе неясной локализации;
- постоянно хочется соленого;
- на коже проступают пигментные пятна;
- падает тонус мышц;
- частые перепады настроения, депрессия, апатия, тревожность.
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
- длительный прием кортикостероидов;
- беременность и роды;
- очень сильное и длительное эмоциональное перенапряжение;
- гипертиреоз, нарушение работы щитовидной железы;
- лишний вес;
- длительный и частый отказ от пищи вне зависимости от причин;
- изнуряющие физические нагрузки, тренировки;
- употребление кофе, энергетиков;
- поликистоз яичников;
- прием алкоголя, курение, наркотики;
- некоторые лекарственные препараты: верошпирон, оральные контрацептивы.
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Прием ведется строго по предварительной записи !!!
ООО “Доктор Плюс” Лицензия № ЛО-77-01-004801
Запись в клинику по телефону +7 (495) 125-49-50
Записаться на прием в клинику
- +7 (495) 125-49-50
Ежедневно
- Перезвоните мне
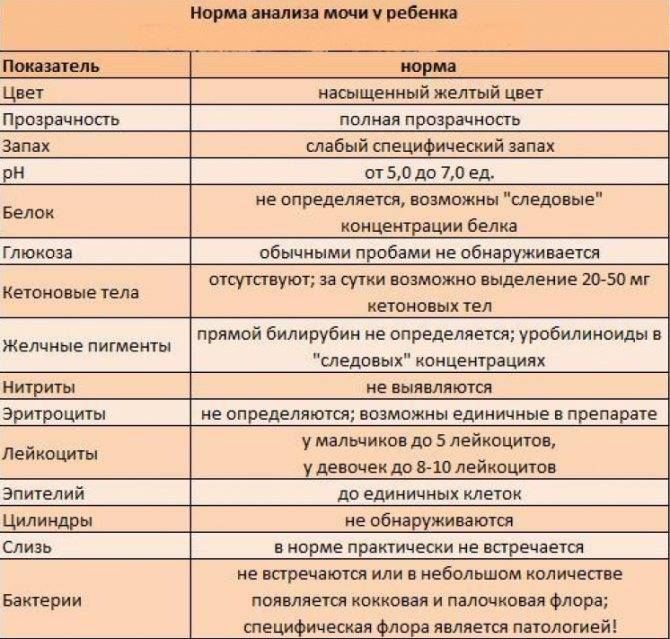
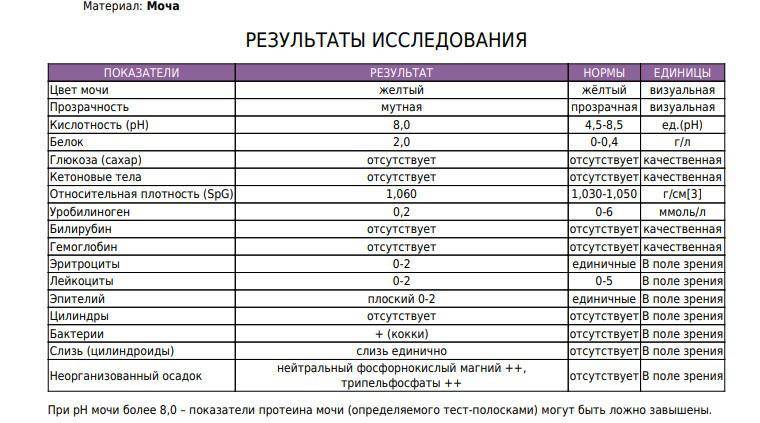
Белок в моче у детей не всегда является следствием развития серьезных заболеваний организма. Во избежание появления болезней врачи в целях профилактики советуют сдавать анализы ребенка раз в год. Кроме этого, в обязательном порядке анализы сдаются после болезни или же перед прививкой.
Выявленный компонент в моче ребенка свидетельствует о наличии возможной патологии. Если белок превышает пороговые показатели, врачи констатируют наличие протеинурии, являющаяся одним из признаков заболевания почек.
Наличие белка в моче (протеинурия):
- нефротический синдром;
- диабетическая нефропатия;
- гломерулонефрит;
- нефросклероз;
- нарушенная абсорбция в почечных канальцах (синдром Фанкони, отравление тяжелыми металлами, саркоидоз, серповидноклеточная патология);
- миеломная болезнь (белок Бенс-Джонса в моче) и другие парапротеинемии;
- нарушение почечной гемодинамики при сердечной недостаточности, лихорадке;
- злокачественные опухоли мочевых путей;
- цистит, уретрит и другие инфекции мочевыводящих путей.
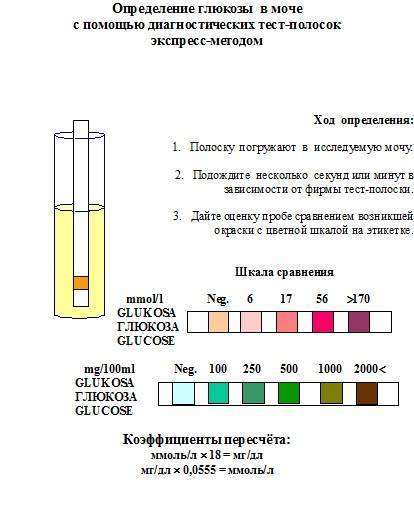
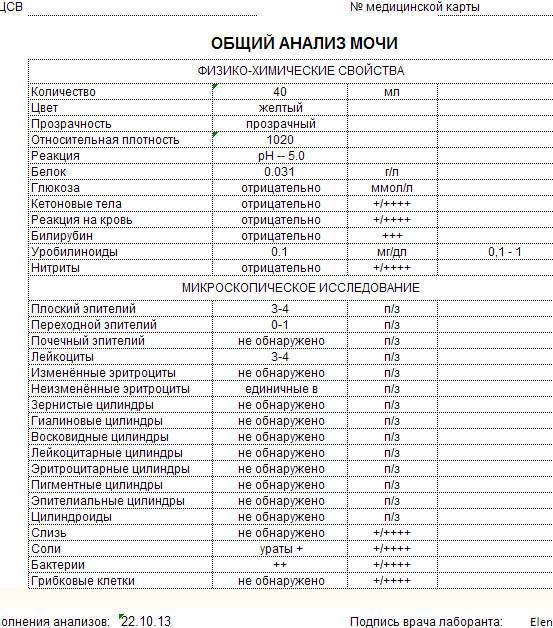
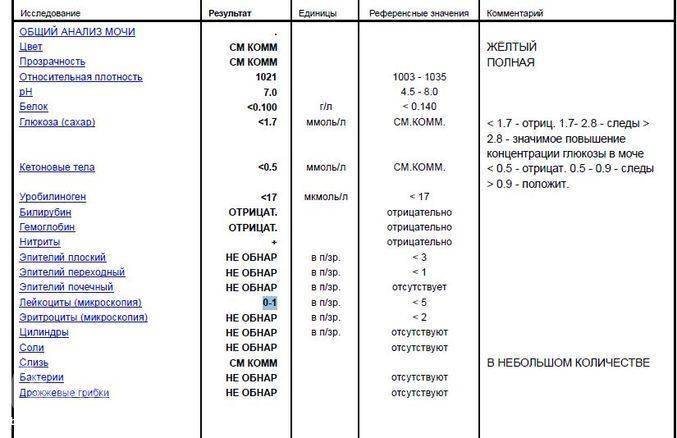
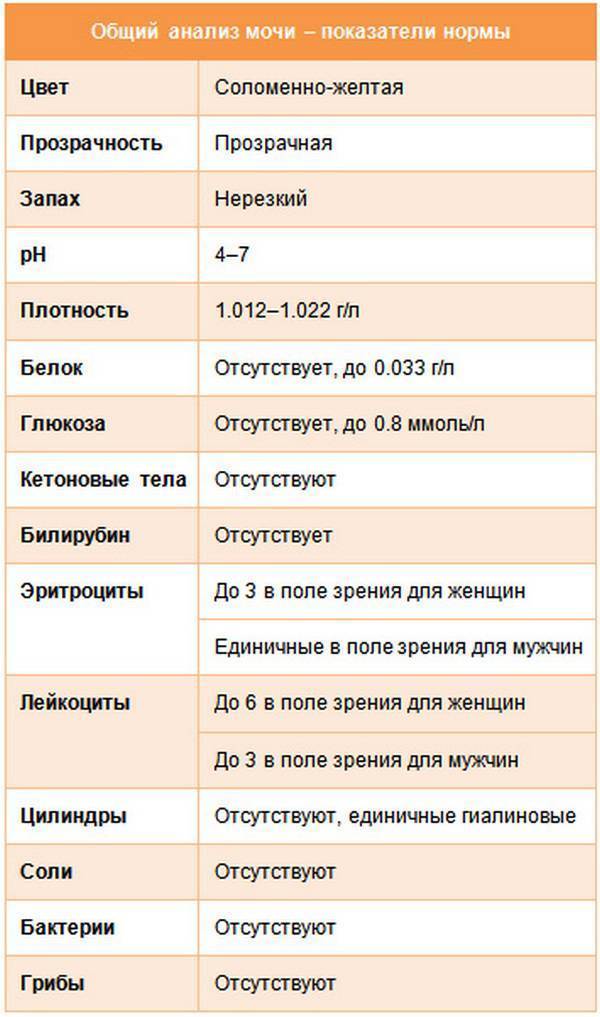
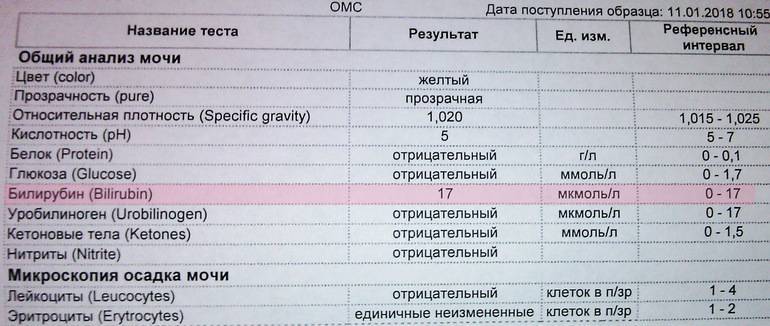
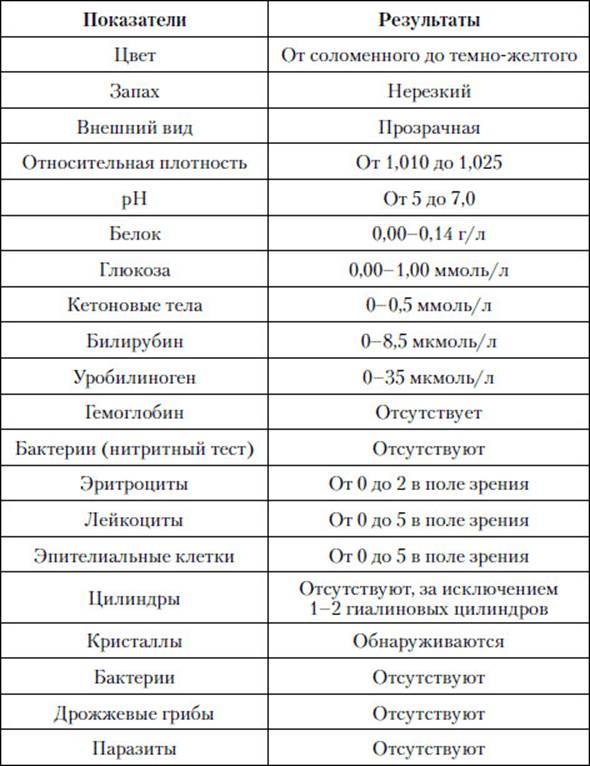
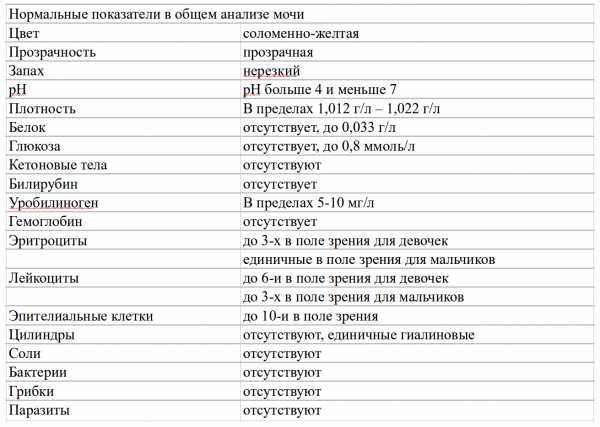
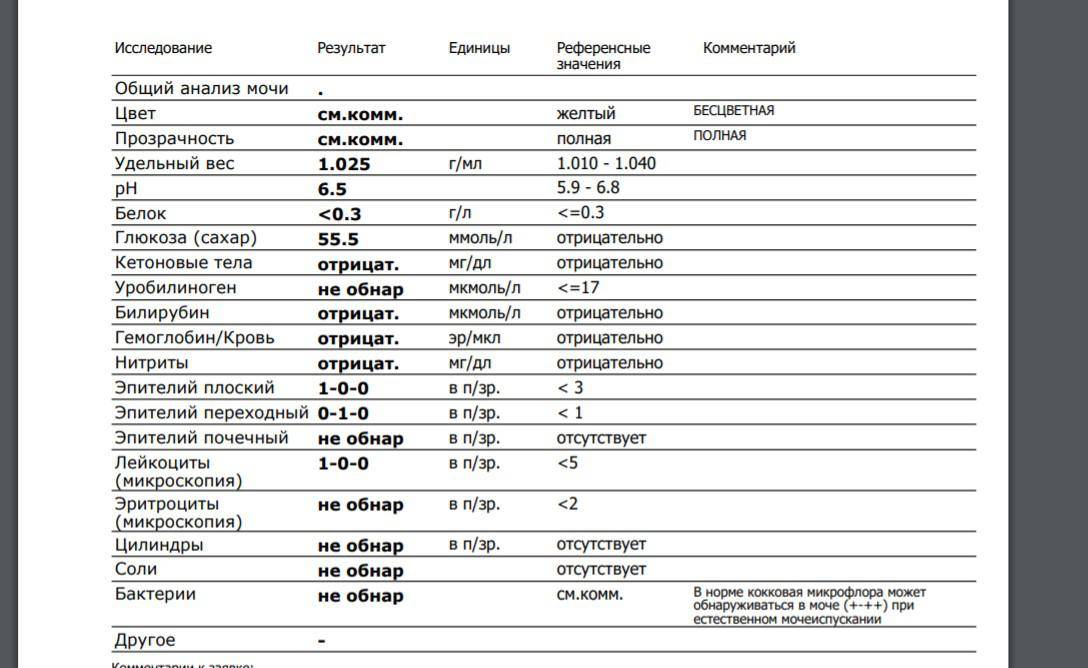
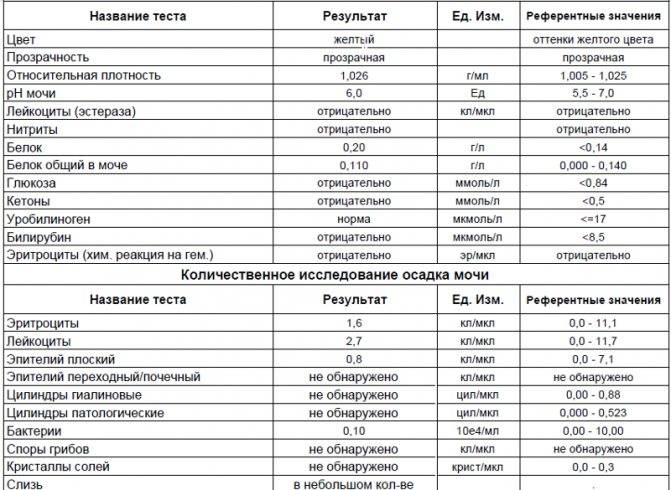
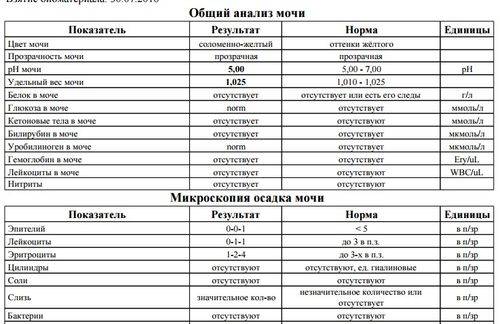
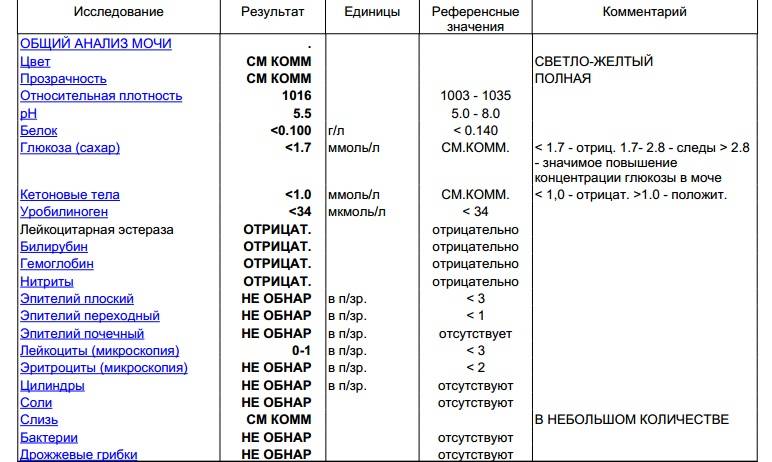
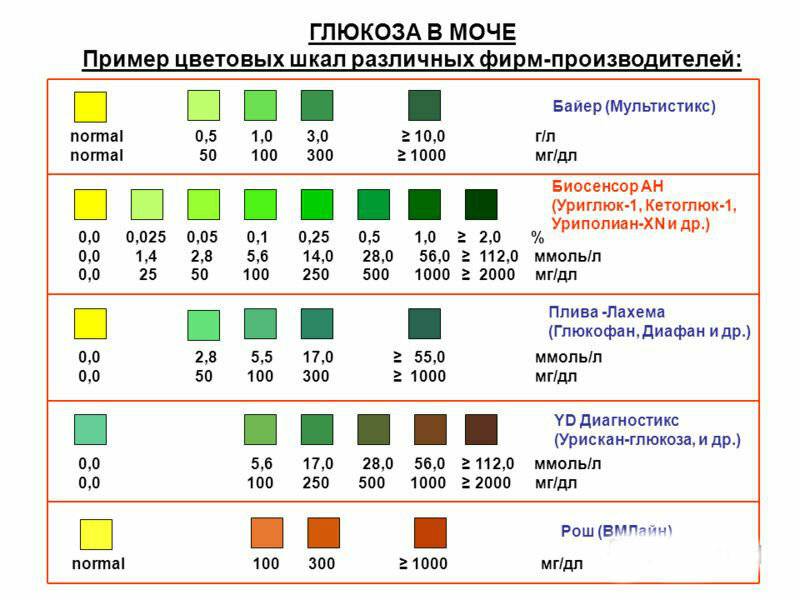
1.6.Глюкоза в мочеГлюкоза в моче в норме отсутствует или обнаруживается в минимальных количествах, до 0,8 ммоль/л, т.к. у здоровых людей вся глюкоза крови после фильтрации через мембрану почечных клубочков полностью всасывается обратно в канальцах. При концентрации глюкозы в крови более 10 ммоль/л – превышении почечного порога (максимальной способности почек к обратному всасыванию глюкозы) или при снижении почечного порога (поражение почечных канальцев) глюкоза появляется в моче – наблюдается глюкозурия.
Обнаружение глюкозы в моче имеет значение для диагностики сахарного диабета, а также мониторинга (и самоконтроля) антидиабетической терапии.
Референсные значения: отрицательно.