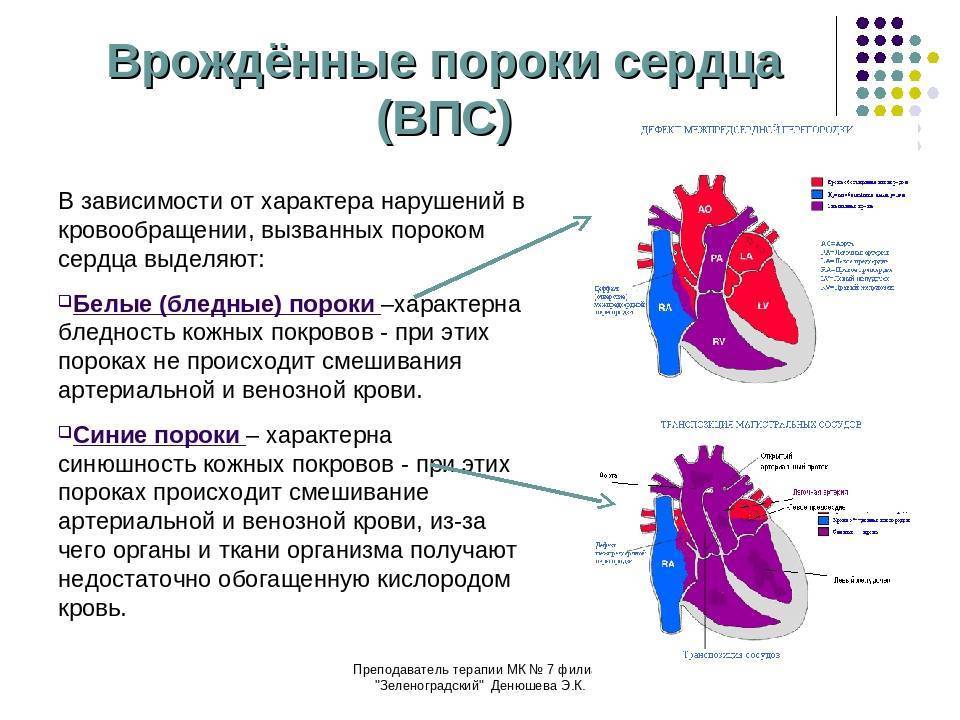
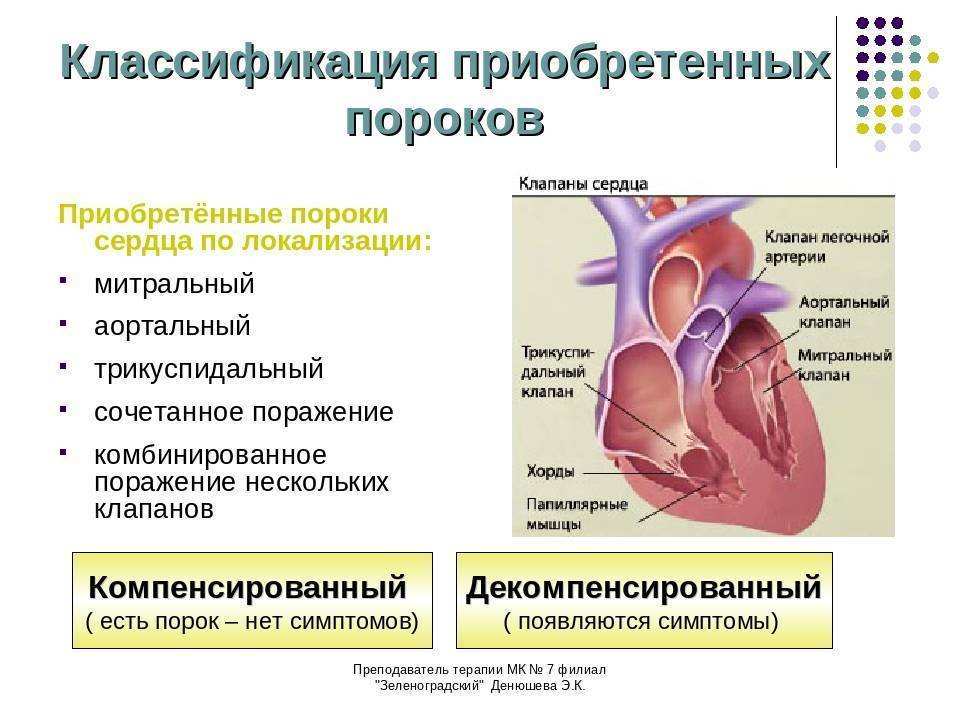
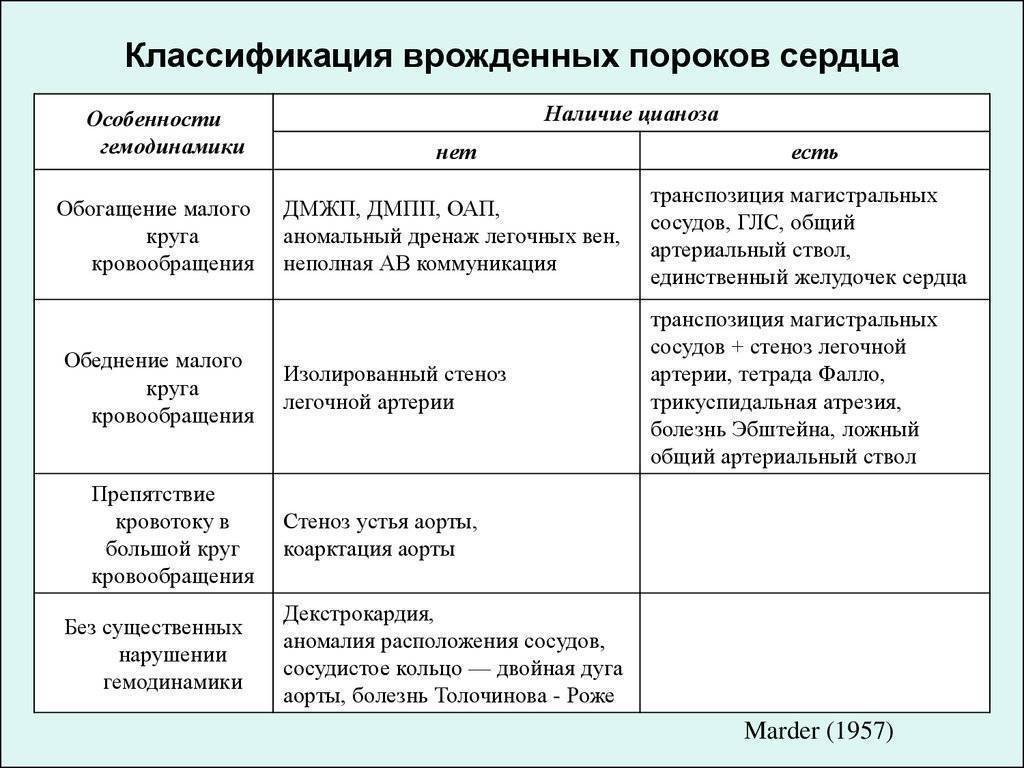
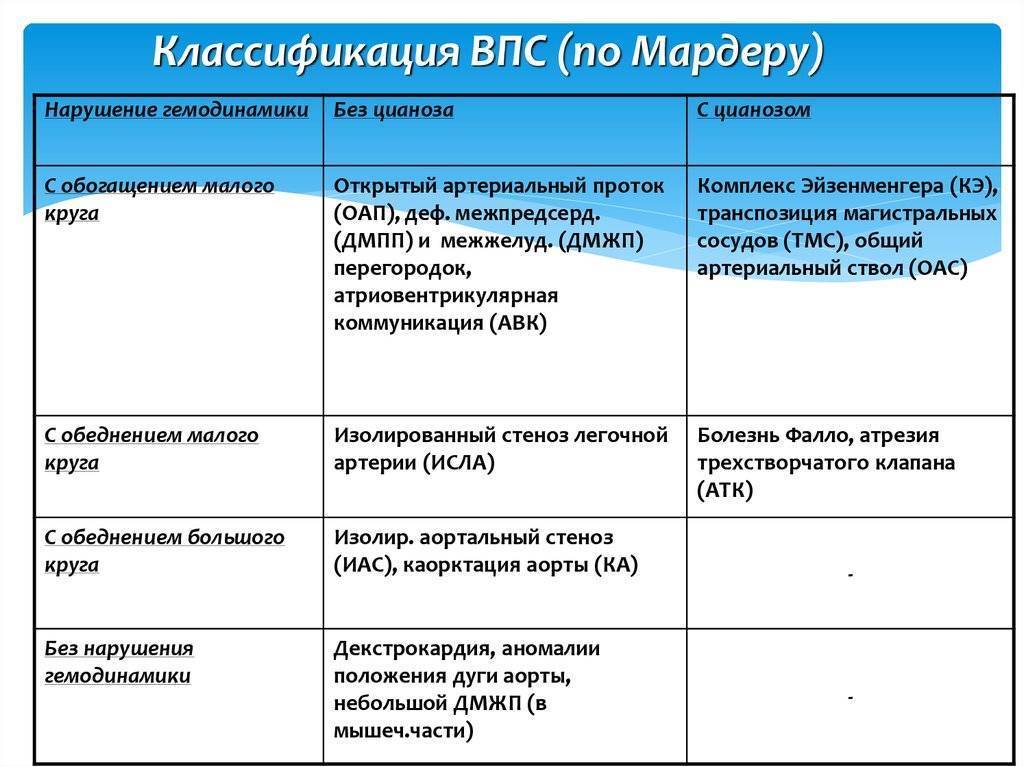
Симптомы врожденного порока сердца
Тяжелые врожденные пороки сердца (ВПС) обычно становятся очевидными вскоре после рождения или в течение первых нескольких месяцев жизни. Симптомы ВПС могут включать:
- Светло-серый или синий цвет кожи (цианоз)
- Учащенное дыхание
- Раздувание ноздрей при вдохе
- Кряхтение при дыхании
- Отеки на ногах, животе или области вокруг глаз
- Одышка во время кормления, которая сопровождается плохими прибавками веса
Менее тяжелые ВПС могут оставаться невыявленными много лет, поскольку зачастую не имеют никаких внешних проявлений. Если симптомы ВПС проявляются у детей старшего возраста, они могут включать в себя:
- Быстрое появление одышки во время физических упражнений
- Быстрая утомляемость при физической нагрузке
- Отек рук, лодыжек или стоп
Когда обращаться к врачу
Тяжелые ВПС часто диагностируются до родов, или вскоре после рождения ребенка. Однако если порок сердца ранее не был выявлен у Вашего ребенка, но Вы заметили у него какие-либо из “тяжелых” симптомов, перечисленных выше – обратитесь к своему педиатру.
Если Ваш ребенок имеет любой из “легких” симптомов ВПС, перечисленных выше, Вам также следует обратиться к своему педиатру. Врач обследует ребенка и поможет определить, вызваны эти симптомы ВПС или каким-то другим заболеванием.
Лечение пороков сердца
Лечение подбирается индивидуально. В основном его методы сводятся к:
- катетеризации сердца;
- медикаментозной терапии;
- операции на открытом сердце.
После хирургического лечения ребенку необходимы реабилитация и восстановительная терапия.
Специалисты клиники «Парацельс» оказывают медицинскую помощь на высоком профессиональном уровне, в том числе наблюдение ребенка после операции на сердце.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK,
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
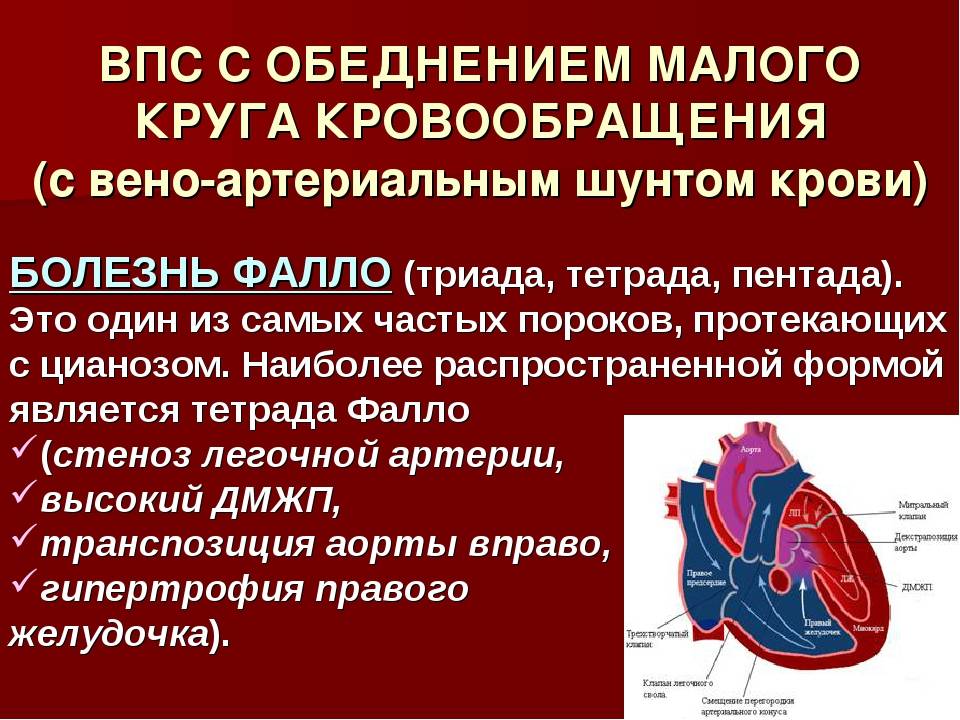
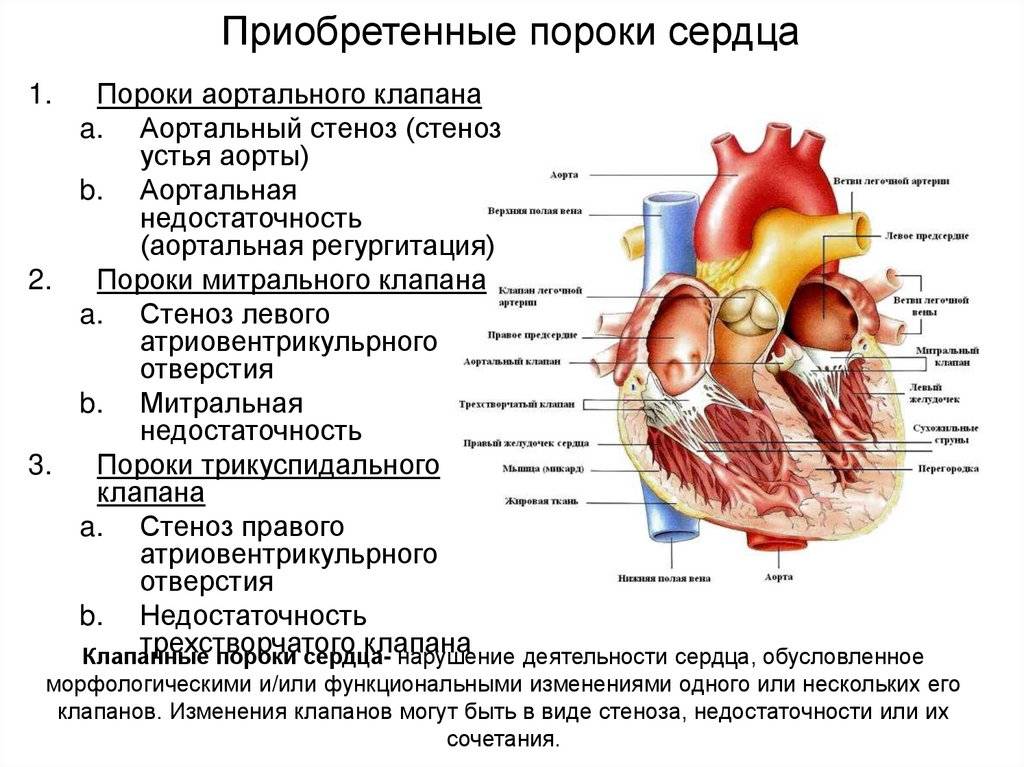
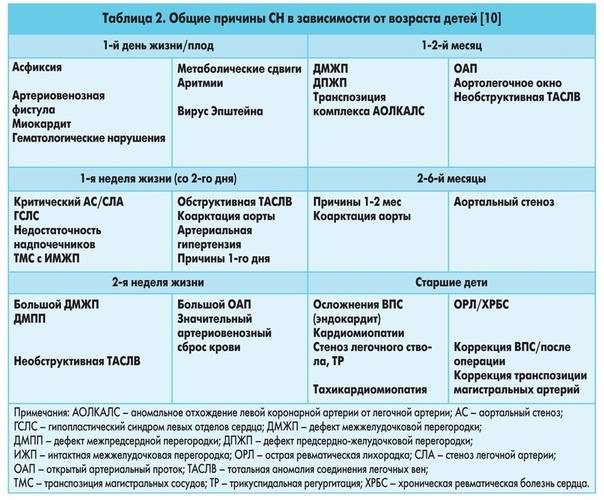
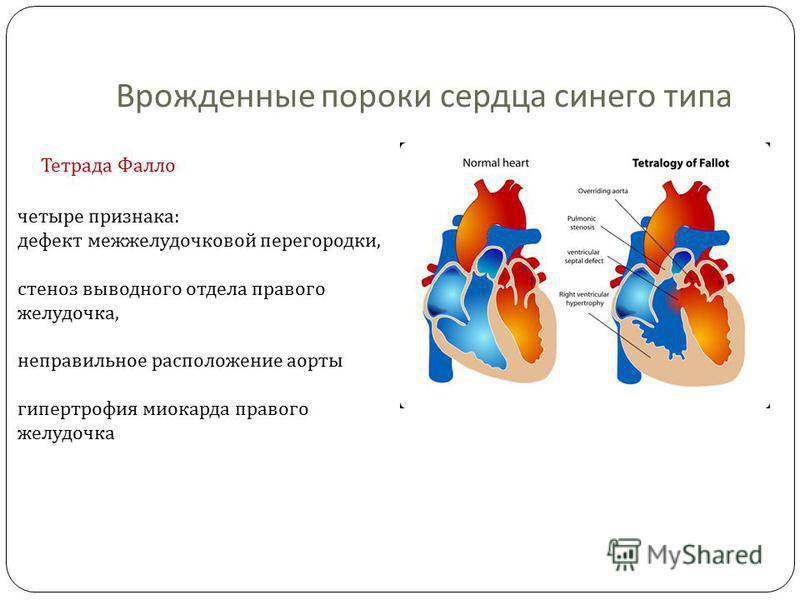
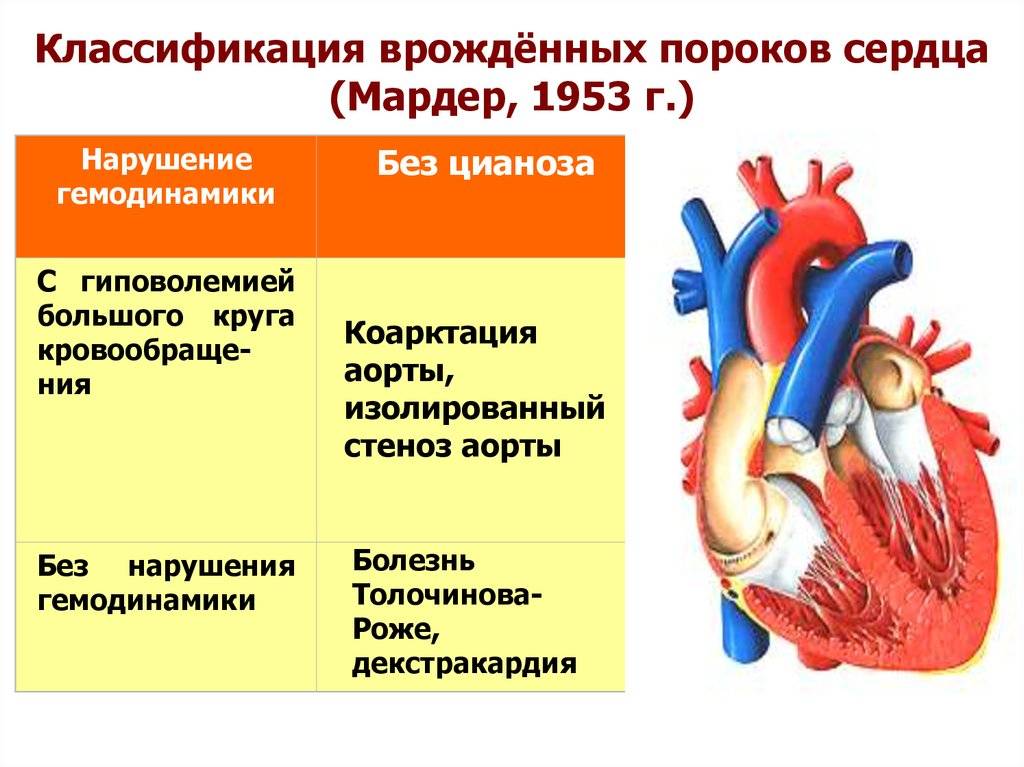
9.2. ТЕТРАДА ФАЛЛО
Тетрада Фалло – врождённый порок сердца, характеризующийся наличием четырёх компонентов: 1) большого высокорасположенного ДМЖП; 2) стеноза лёгочной артерии; 3) декстропозиции аорты; 4) компенсаторной гипертрофии правого желудочка.
Распространённость
Тетрада Фалло составляет 12-14% всех врождённых пороков сердца.
ГЕМОДИНАМИКА
При тетраде Фалло аорта располагается над большим ДМЖП и над обоими желудочками, в связи с чем систолическое давление в правом и левом желудочках одинаковое (рис. 9-2). Главный гемодинамический фактор – отношение между сопротивлением кровотоку в аорте и в стенозированной лёгочной артерии.
Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
• При небольшом сопротивлении в лёгочных сосудах лёгочный кровоток может быть вдвое больше кровотока в большом круге кровообращения, и насыщение артериальной крови кислородом может быть нормальным (ацианотичная тетрада Фалло).
• При значительном сопротивлении лёгочному кровотоку возникает сброс крови справа налево, в результате чего возникают цианоз и полицитемия.
Стеноз лёгочной артерии может быть инфундибулярным или комбинированным, реже клапанным (подробнее об этом см. в главе 8 “Приобретённые пороки сердца”).
При физической нагрузке происходит увеличение притока крови к сердцу, но кровоток через малый круг кровообращения не возрастает из-за стенозированной лёгочной артерии, и избыточное количество крови сбрасывается в аорту через ДМЖП, поэтому цианоз усиливается. Возникает гипертрофия, что приводит к усилению цианоза. Гипертрофия правого желудочка развивается вследствие постоянного преодоления препятствия в виде стеноза лёгочной артерии. В результате гипоксии развивается компенсаторная полицитемия – увеличивается количество эритроцитов и гемоглобина. Развиваются анастомозы между бронхиальными артериями и ветвями лёгочной артерии. У 25% больных обнаруживают правостороннее расположение дуги аорты и нисходящей аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Основной жалобой взрослых больных тетрадой Фалло является одышка. Кроме того, могут беспокоить боли в сердце без связи с физической нагрузкой, сердцебиение. Больные склонны к лёгочным инфекциям (бронхиты и пневмонии).
Осмотр
Отмечают цианоз, степень выраженности которого может быть различной. Иногда цианоз настолько выражен, что синеют не только кожные покровы и губы, но также слизистая оболочка полости рта, конъюнктива. Характерно отставание в физическом развитии, изменение пальцев (“барабанные палочки”), ногтей (“часовые стёкла”).
Пальпация
Обнаруживают систолическое дрожание во II межреберье слева от грудины над участком стеноза лёгочной артерии.
Аускультация сердца
Выслушивают грубый систолический шум стеноза лёгочной артерии во II-III межреберьях слева от грудины. II тон над лёгочной артерией ослаблен.
Лабораторные исследования
Общий анализ крови: высокий эритроцитоз, повышение содержания гемоглобина, СОЭ резко снижена (до 0-2 мм/ч).
Электрокардиография
Электрическая ось сердца обычно смещена вправо (угол α от +90° до +210°), отмечают признаки гипертрофии правого желудочка.
Эхокардиография
ЭхоКГ позволяет обнаружить анатомические составляющие тетрады Фалло.
Рентгенологическое исследование
Отмечают повышенную прозрачность лёгочных полей из-за уменьшения кровенаполнения лёгких. Контуры сердца имеют специфическую форму “деревянного башмака сабо”: уменьшенная дуга лёгочной артерии, подчёркнутая “талия сердца”, закруглённая и приподнятая над диафрагмой верхушка сердца. Дуга аорты может быть справа.
ОСЛОЖНЕНИЯ
Наиболее часто возникают инсульты, ТЭЛА, выраженная сердечная недостаточность, инфекционный эндокардит, абсцессы мозга, разнообразные аритмии.
ЛЕЧЕНИЕ
Единственный метод лечения – хирургический (радикальная операция – пластика дефекта, устранение стеноза лёгочной артерии и смещение аорты). Иногда хирургическое лечение состоит из двух этапов (первым этапом ликвидируют стеноз лёгочной артерии, а вторым проводят пластику ДМЖП).
Методы лечения ВПС
В большинстве случаев, лечение врожденных пороков сердца – хирургическое, и в зависимости от анатомии порока, определяют сроки и вид вмешательства.
В целях стабилизации состояния перед планируемым оперативным лечением прибегают к методам терапевтического медикаментозного лечения критических состояний и осложнений ВПС.
Оперативное лечение
Оперативное лечение может быть выполнено экстренно, срочно и в плановом порядке. Кроме того, оперативное лечение может быть радикальным, либо вспомогательное (т.е. проводится гемодинамическая коррекция врожденного порока).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
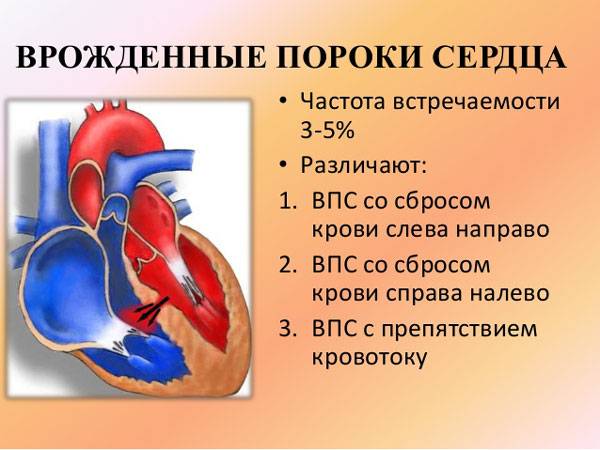
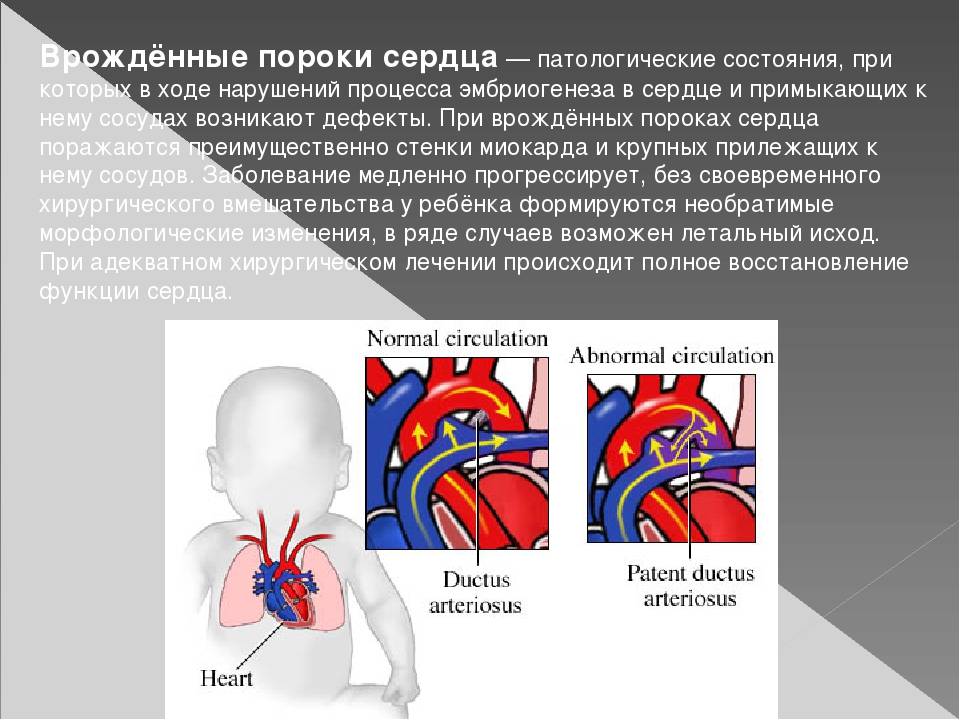
Что такое врожденный порок сердца?
Это аномальное развитие сердечной мышцы и ее сосудов, приводящее к отклонениям в их структуре, нарушению сократительной функции сердца, дефектам системы кровообращения. Увы, отдельные пороки сердца у новорожденных оказываются чересчур серьезными и несовместимыми с жизнью.
Рождение детей с отклонениями, дефектами в физиологической структуре сердца фиксируют достаточно часто – у 6-8 из 1000 новорожденных. Всего известно около 100 видов врожденных пороков сердца, однако наиболее распространены следующие:
- дефекты перегородок, стенок сердечной мышцы;
- нарушение работы сердечных клапанов из-за изменения их формы;
- уменьшение или увеличение объема легочного кровотока из-за дефектов сосудов;
- смешение венозной и артериальной крови при недостатке в ней кислорода.
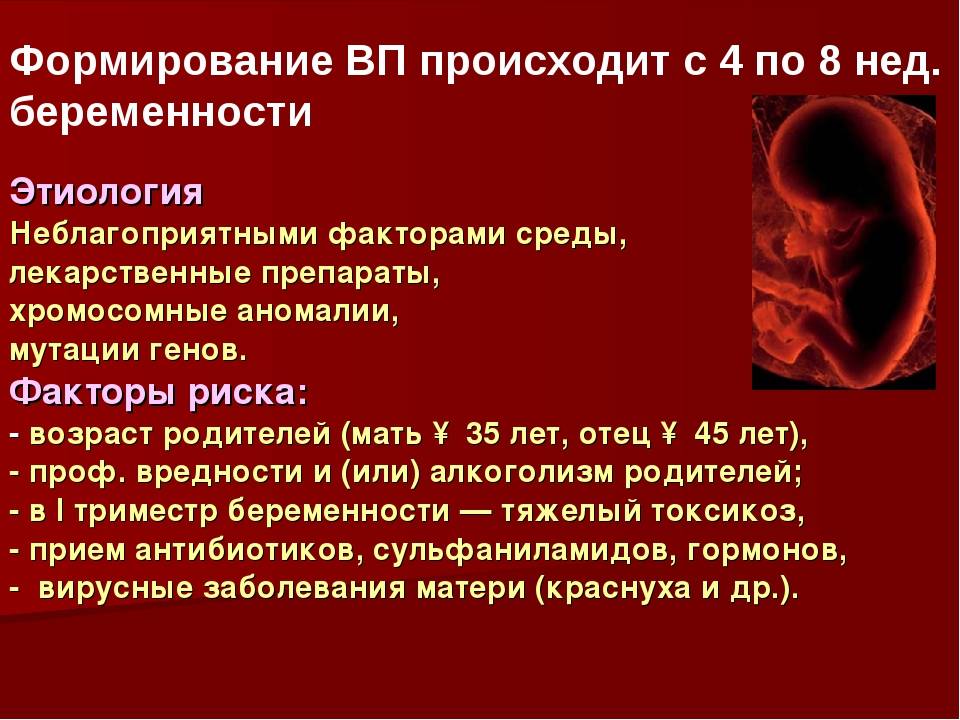
Сердечные аномалии часто развиваются уже на 2-м месяце вынашивания ребенка под воздействием различных негативных факторов. К сожалению, далеко не все из них можно диагностировать при беременности, поэтому некоторые врожденные пороки сердца у детей выявляют уже после рождения или в процессе развития ребенка.
Методы диагностики ВПС
Диагностика ВПС основывается на сборе данных анамнеза (наличие пороков развития, в том числе врожденных пороков сердца, генетических заболеваний у ближайших родственников; информация о беременности и наличии этиологических факторов у родителей).
При сборе жалоб обращают внимание на отставание ребенка в развитии, плохую прибавку в весе, плохой аппетит, вялое сосание из груди либо бутылочки, отказ от груди, цианоз, частые респираторные инфекции.
Физикальное обследование
При физикальном обследовании обращают внимание на цвет кожных покровов, определяют пульс и АД (на правой руки и любой ноге), выполняют аускультацию сердца, легких, обращают внимание на наличие периферических отеков, проводят пульсоксиметрию, определяют диурез.
Инструментальная диагностика
Однако, ведущую роль в диагностике и подтверждении, дифференциальной диагностике ВПС играют инструментальные методы обследований: рентгенологическое обследование органов грудной клетки, электрокардиография, эхокардиография, МРТ, КТ, катетеризация полостей сердца.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Тетрада Фалло
Тетрада Фалло – сложный порок сердца, состоящий из четырех аномалий– сужения легочной артерии, неправильного правостороннего положения аорты, расширения правого желудочка и дефекта межжелудочковой перегородки и вторично развивающейся гипертрофии правого желудочка. Все эти пороки могут быть выражены в разной степени. Это один из самых часто встречающихся синих (сопровождающихся цианозом) врожденных пороков сердца. Его частота 10-15% среди всех врожденных пороков сердца.
Факторы риска
- Перенесенные в ранних сроках беременности вирусные инфекции,
- скарлатина, коревая краснуха,
- употребление седативных и снотворных препаратов,
- употребление гормональных средств, наркотиков, алкоголя,
- наследственный фактор.
Симптомы
Вся симптоматика обусловлена недостаточным поступлением кислорода в органы и ткани. У новорожденного признаки тетрады Фалло не заметны, так как до рождения этот порок не мешает работе сердца. Через несколько дней или недель после рождения может появиться голубая окраска или синюшность кожи при кормлении грудью, при крике ребенка. У ребенка появляется одышка. С возрастом кожа ребенка принимает синеватый оттенок. Особенно это выражено на губах, ушных раковинах, ногтевых фалангах. .Иногда цианоз проявляется только после того, как ребенок начинает ходить. Из-за нарушения кровоснабжения пальцы больного с возрастом приобретают вид барабанных палочек – утолщаются на конца, ногти приобретают округлую форму в виде «часовых стекол». Дети не могут много двигаться. После нескольких движений они вынуждены присаживаться и отдыхать. Часто больные совсем не встают с постели.
Диагностика тетрады Фалло основывается на внешнем виде больного, прослушивании «сухого», грубого систолического шума слева от грудины.
На электрокардиограмме выявляют признаки гипертрофии правых отделов сердца.
На рентгенограмме видны типичные изменения – сердце в виде «деревянного башмачка».
Помогает диагностике эхокардиография.
Основной метод – это ангиография. Исследование сердца с помощью контрастных веществ. Оно помогает уточнить показания к операции и планировать в каком объеме будет проведена операция.
Лечение.
Тетрада Фалло – это абсолютное показание к оперативному лечению. Если течение порока тяжелое операция на сердце проводится немедленно. Операция проводится в условиях аппарата искусственного кровообращения. Смертности при оперативном лечении у детей раннего возраста не превышает 5%.
Диагностика
- ультразвуковому сканированию сердца,
- зондированию с помощью специального детского эндоскопа,
- выполняется контрастная ангиография.
Лечение
Единственным методом лечения является операция. Обычно оперируют детей, достигших трехлетнего возраста, то есть миновавших опасный период, когда риск операций очень высок. В более ранние сроки или новорожденных оперируют при тяжелой степени порока. Операция выполняется на открытом сердце в условиях искусственного кровообращения и искусственной вентиляции легких. Выполняется ушивание межжелудочкового отверстия, пластика легочной артерии. Нередко хирургам приходится вживлять протез легочного клапана. Для уменьшения объема правого желудочка выполняется частичное удаление фиброзно-мышечного слоя.
Сразу после операции нормализуется кровообращение, у детей исчезают синюшность и одышка.
Прогноз
При выраженной степени стеноза легочной артерии 25% детей умирают на первом году жизни, а 50% не доживают до 5 лет. Только 5% больных могут дожить до 40 лет без оперативного лечения. Причиной смерти в более старшем возрасте обычно бывает сердечная недостаточность.
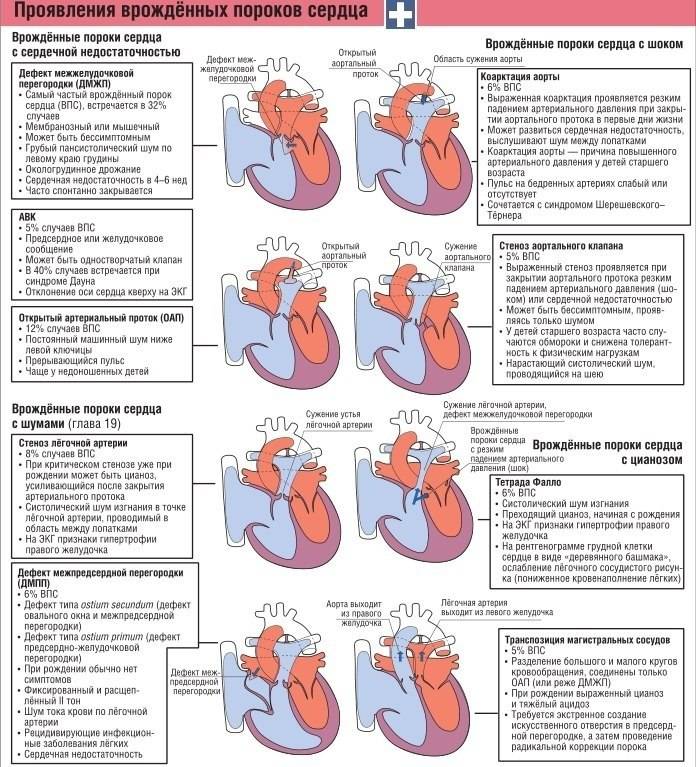
Симптомы врожденных пороков сердца у новорожденных
Врожденный порок сердца у новорожденных в большинстве случаев проявляет себя уже в первые часы или дни после рождения.
- Ребенок испытывает значительные затруднения с дыханием при физической активности, может терять сознание.
- У него диагностируют повышенное сердцебиение, аритмию, сердечную недостаточность.
- При этом ребенок испытывает слабость, быстро утомляется даже при сосании груди.
- Его кожа может приобретать чересчур бледный или синюшный оттенок, ткани могут отекать.
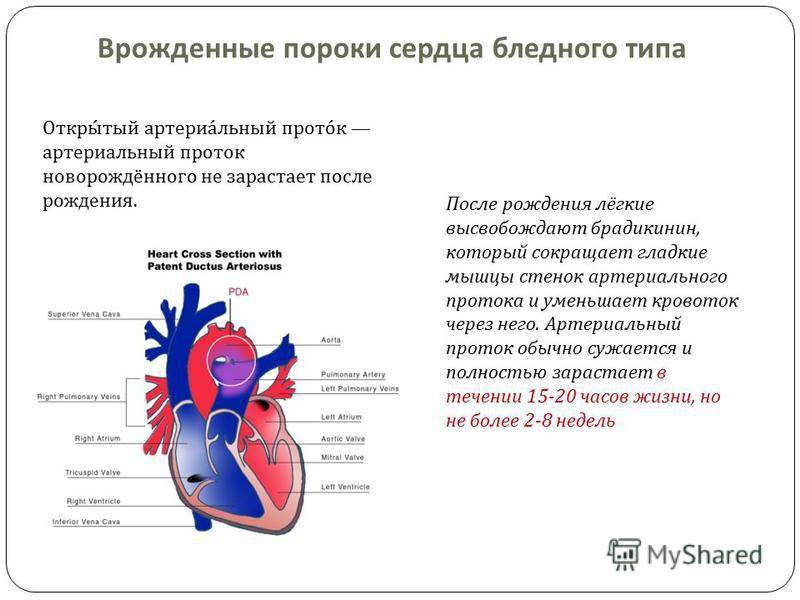
Симптомы могут дать о себе знать и значительно позже рождения малыша. Формирование сердечно-сосудистой системы продолжается в первые недели жизни ребенка. В частности, кровь начинает поступать в легкие, а артериальный проток должен закрыться. Однако этого может не произойти. В таком случае также говорят о пороке сердца.
Ревмокардит
При данном заболевании кардит обусловлен определенным возбудителем носоглоточной инфекции – бета-гемолитическим стрептококком группы А.
Ревмокардит является проявлением ревматизма, поэтому в процесс часто вовлекаются изменения суставов, иногда – нервной системы, кожи, легких, почек, крови. При ревматизме, как правило, наблюдается семейственность, наследственная предрасположенность. Самое опасное, что после непролеченного ревмокардита развиваются приобретенные пороки сердца. Пороки сердца приводят к стойким прогрессирующим нарушениям кровообращения в организме. Иногда требуется неотложная операция на клапанах сердца уже в подростковом возрасте!
Профилактика ревмокардита:
– настойчивое лечение носоглоточной инфекции;
– длительное, регулярное наблюдение у ревматолога с проведением анализов на ревматизм, ЭКГ, ЭхоКГ;
– отказ от вредных привычек, здоровый образ жизни, укрепление иммунитета.
Оперативное лечение
Показания к операции носят абсолютный характер. В нашей стране большинство хирургов придерживаются этапного хирургического метода лечения детей с тетрадой Фалло.
Первый этап
До трех лет выполняются паллиативные операции, существенно облегчающие жизнь больных. Цель выполнения паллиативных операций — увеличить приток крови в малый круг кровообращения.
1. Внутрисердечные оперативные вмешательства:
- лёгочная вальвулотомия — рассечение створок с помощью вальвулотома, введённого через лёгочный ствол через бессосудистый участок правого желудочка;
- инфундибулярная резекция по Броку (R. Brock, 1948), иссечение мышечного валика при подклапанном стенозе с помощью резектора Брока.
2. Внесердечные вмешательства — создание сосудистых анастомозов — шунтов для увеличения притока крови в малый круг кровообращения:
- лёгочно-подключичный шунт по Блейлоку — Тауссиг (1945, правую подключичную артерию вшивают в бок правой лёгочной артерии);
- артериально-лёгочный шунт по Уотерстоуну — Кули (восходящую часть аорты анастомозируют с правой лёгочной артерией бок-в-бок из передне-боковой торакотомии в IV межреберье справа);
- аорто-лёгочный шунт по Поттс-Смиту (анастомоз бок-в-бок между нисходящей аортой и левой лёгочной артерией из левосторонней передне-боковой торакотомии);
- аорто-лёгочное шунтирование протезом из политетрафторэтилена.
Второй этап
Проводится через 2–4–6 месяцев после первого.
Радикальная операция выполняется в условиях искусственного кровообращения (ИК) с тщательной кардиоплегией. Перфузию начинают охлаждённым до 10–12°С перфузатом в аппарате ИК. Общая гипотермия при температуре 21,6°С. После пережатия аорты вскрывают полость правого желудочка и в зависимости от характера стеноза под контролем зрения выполняют оперативные приемы по устранению стеноза выходного отдела правого желудочка. Дефект межжелудочковой перегородки устраняют подшиванием заплаты П-образными швами.
В переднюю поверхность правого желудочка вшивают заплату для увеличения ширины выходного отдела правого желудочка
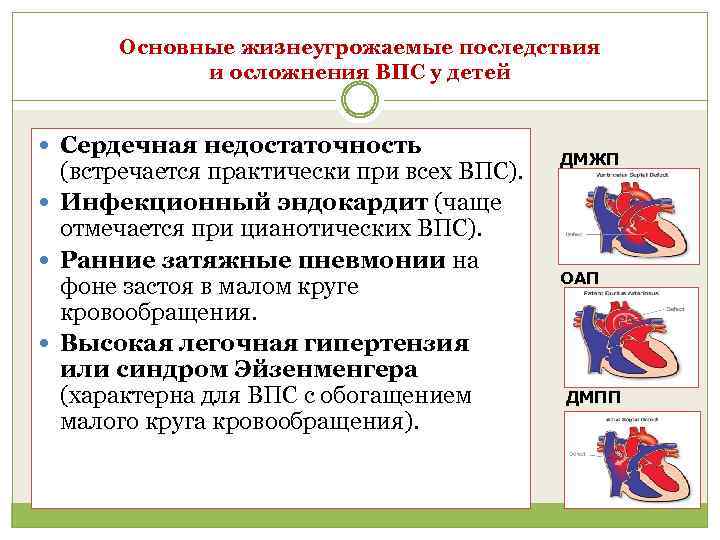
Осложнения врожденных пороков сердца
К осложнениям, которые могут возникать у ребенка с ВПС, относятся:
- Хроническая сердечная недостаточность. Это тяжелое осложнение, при котором сердце не способно адекватно перекачивать кровь по всему телу; она развивается у детей с грубыми пороками сердца. Признаками застойной сердечной недостаточности являются: учащенное дыхание и плохой набор веса.
- Замедление роста и развития. Дети со среднетяжелыми и тяжелыми пороками сердца часто отстают в физическом развитии. Они могут не только отставать в росте и силе от своих сверстников, но и запаздывать в нервно-психическом развитии.
- Проблемы с сердечным ритмом. Нарушения сердечного ритма (аритмии) могут быть вызваны как самим врожденным пороком сердца, так и рубцами, которые формируются после операции по исправлению этого порока сердца.
- Цианоз. Если порок сердца приводит к смешиванию крови, богатой кислородом с кровью, бедной кислородом, то у ребенка развивается серовато-голубой цвет кожи, то есть состояние, которое называется цианоз.
- Инсульт. Изредка у некоторых детей с врожденными пороками сердца развивается инсульт, из-за сгустков крови, образующихся в патологических отверстиях сердца, и попадающих по кровотоку в головной мозг. Инсульт является также потенциальным осложнением некоторых корректирующих операций на врожденных пороках сердца.
- Эмоциональные проблемы. У некоторых детей с врожденными пороками сердца развивается ощущение неуверенности в себе и многочисленные эмоциональные проблемы, поскольку они имеют физические ограничения и нередко испытывают трудности в обучении. Если вы заметили длительное угнетенное настроение у вашего ребенка – обсудите это с вашим врачом.
- Необходимость пожизненного наблюдения у врачей. Лечение для детей с ВПС может не закончиться после радикальной операции, и продолжаться всю оставшуюся жизнь.
Таким людям требуется особенное отношение к здоровью и лечению любых заболеваний. Например, у них имеется значительный риск инфекций тканей сердца (эндокардита), сердечной недостаточности или проблем с клапанами сердца. Большинству детей с врожденными пороками сердца будет необходимо регулярное наблюдение у кардиолога на протяжении всей их жизни.
Дополнительная информация: Профилактика инфекционного эндокардита. Информация для пациентов.
Подготовка к визиту врача
Если Ваш ребенок имеет угрожающий жизни врожденный порок сердца, вероятнее всего, это будет выявлено сразу после рождения, или даже до рождения, во время проведения стандартных скрининговых процедур при беременности.
Если Вы стали подозревать наличие порока сердца у ребенка в более позднем возрасте (в младенчестве, или детстве), поговорите с врачом вашего ребенка.
Врач захочет узнать у Вас, чем Вы болели во время беременности, использовали ли какие-либо лекарственные препараты, принимали ли алкоголь во время беременности, а также задаст вопросы относительно остальных факторов риска.
В ожидании визита к врачу, запишите все симптомы, которые Вам кажутся подозрительными, даже если вы считаете их не связанными с предполагаемым пороком сердца. Запишите, когда вы впервые заметили каждый из этих симптомов.
Составьте список всех лекарств, витаминов и биологически активных добавок, которые Вы принимали во время беременности.
Например, Вы можете спросить:
- Какие анализы и тесты необходимы моему ребенку? Требуется ли перед ними какая-либо специальная подготовка?
- Требуется ли моему ребенку лечение, и какое?
- Какие долгосрочные осложнения можно ожидать у моего ребенка?
- Как мы будем отслеживать эти возможные осложнения?
- Если у меня еще будут дети, каков риск развития у них ВПС?
- Есть ли у Вас какие-либо печатные материалы по данной проблеме, которые я бы мог(ла) изучить дома? Какие сайты Вы посоветуете мне посетить, чтобы лучше разобраться в этой проблеме?
Ваш врач, вероятно, задаст вам ряд вопросов. Подготовьтесь заранее к ним, чтобы не терять на вспоминание драгоценное время приема. Например, доктор может спросить:
- Когда Вы впервые заметили эти симптомы у вашего ребенка?
- Когда возникают эти симптомы?
- Эти симптомы наблюдаются постоянно, или время от времени? Что их провоцирует?
- Среди Ваших ближайших родственников есть люди с врожденными пороками сердца?
- Что, по-Вашему, облегчает симптомы у вашего ребенка?
- Отставал ли ранее Ваш ребенок в физическом и нервно-психическом развитии?
Что такое врожденный порок сердца
Пороком сердца называют структурный дефект этого органа. Если Ваш ребенок имеет врожденный порок сердца, это означает, что он родился с нарушением анатомического строения сердца.
Некоторые врожденные пороки сердца у детей являются легкими и не нуждаются в лечении. Например, небольшое отверстие между камерами сердца, которое самопроизвольно закрывается со временем. Другие врожденные пороки сердца у детей являются более сложными и могут даже потребовать ряда операций, выполняемых поэтапно, в течение нескольких лет.
Дополнительная информация: МАРС или малые аномалии развития сердца.
Необходима тщательная диагностика типа и характеристик врожденного порока сердца, чтобы определить дальнейшую тактику его ведения, необходимость и объем оперативных вмешательств, и ожидаемый прогноз.
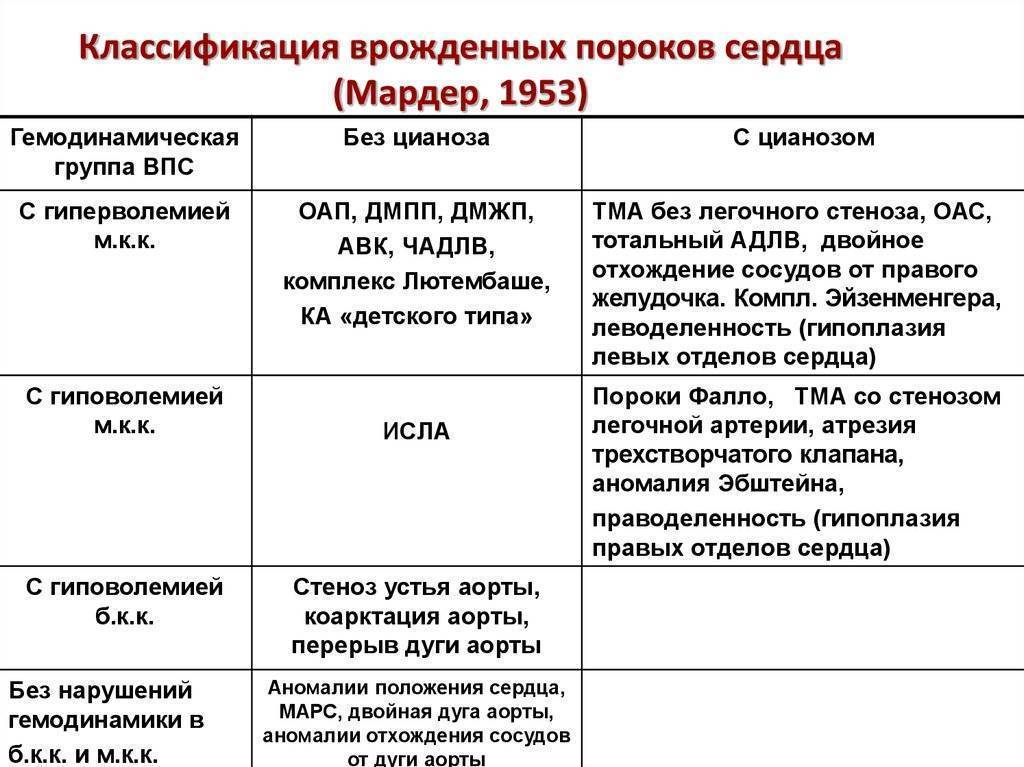
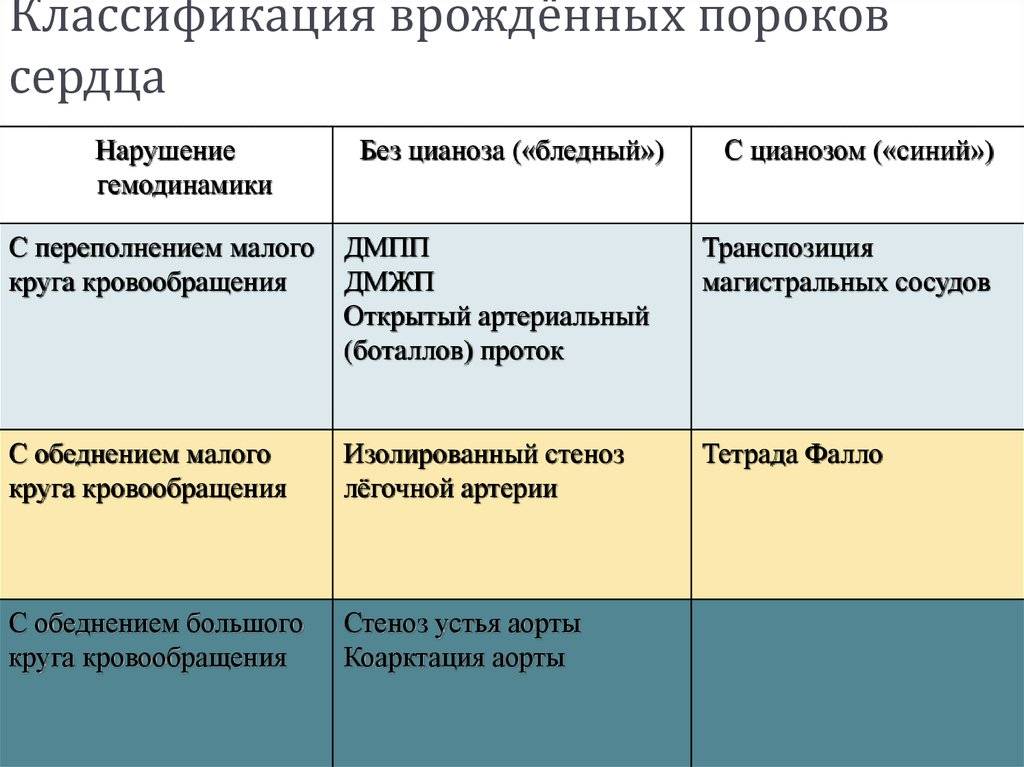
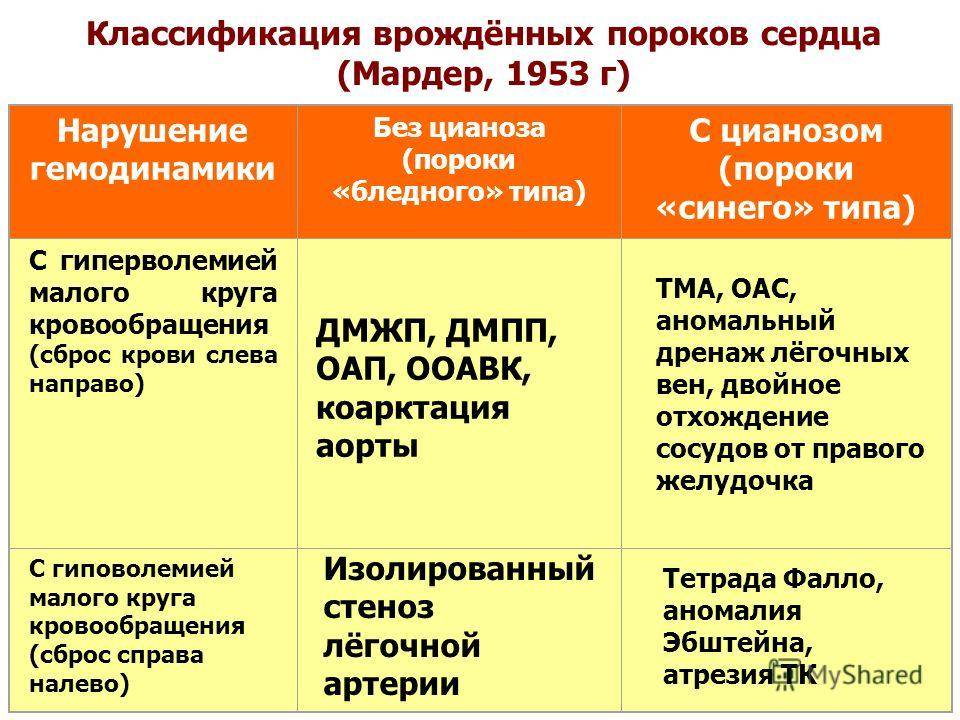
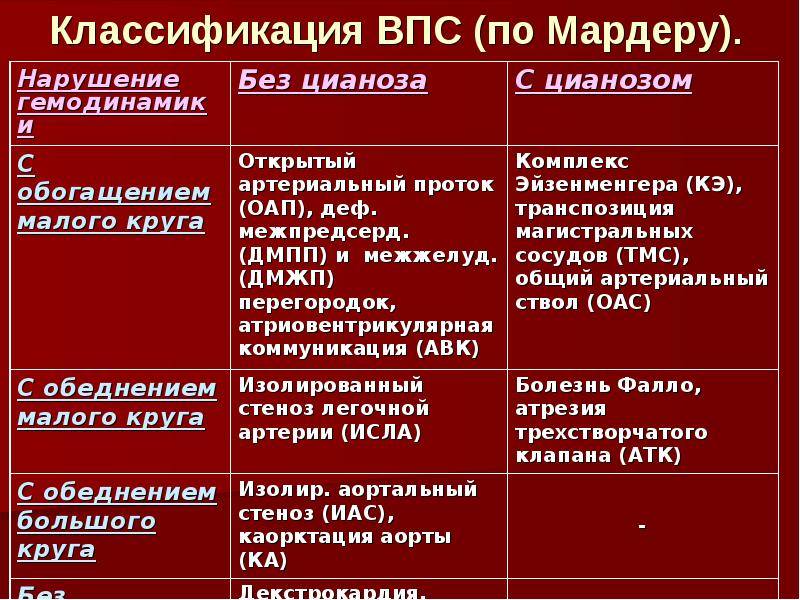
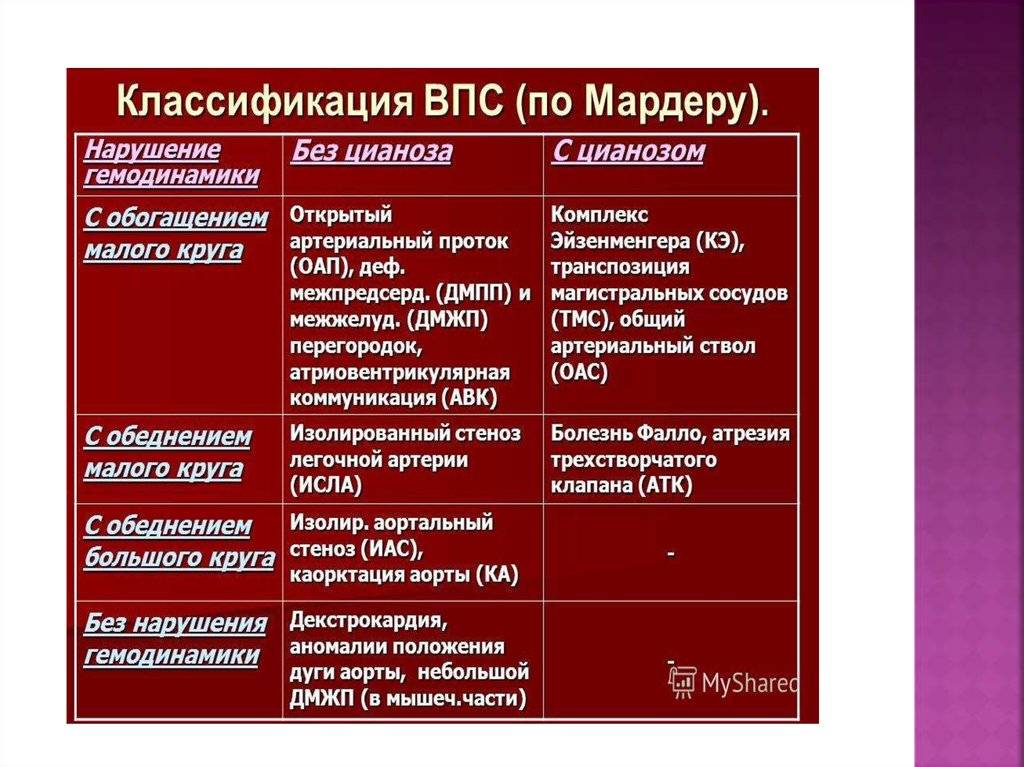
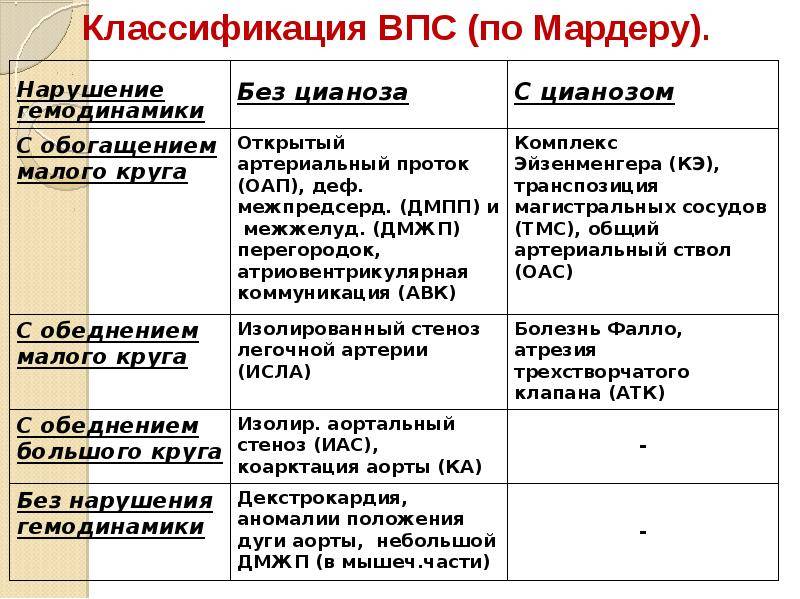
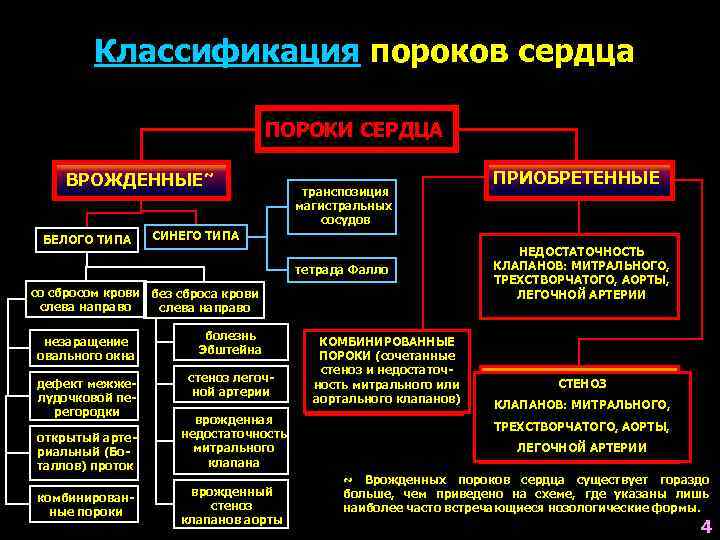
Классификация
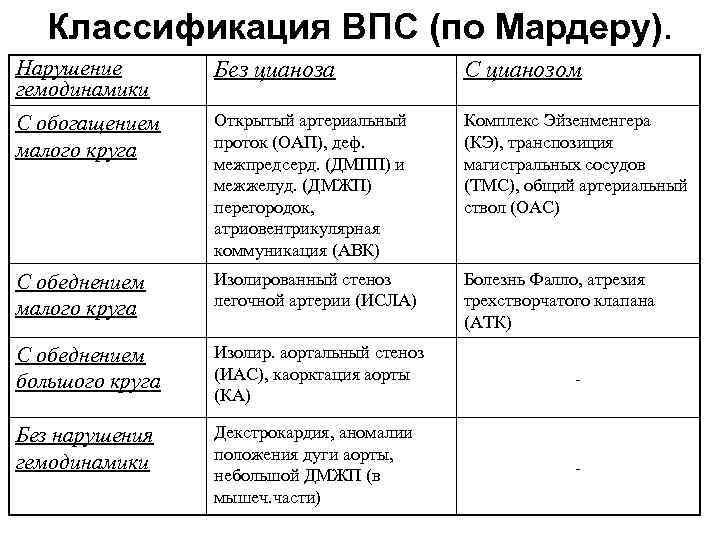
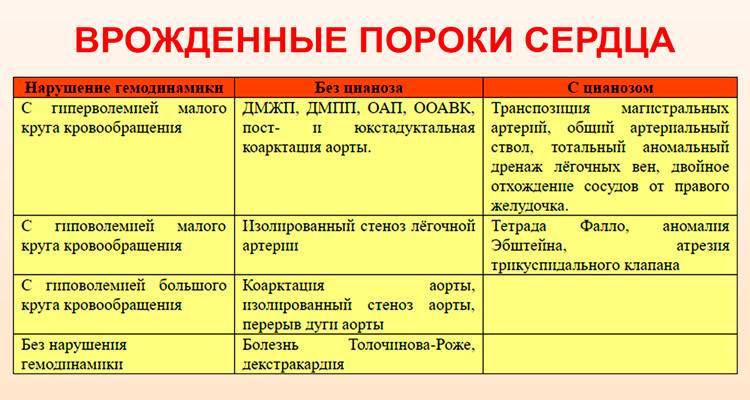
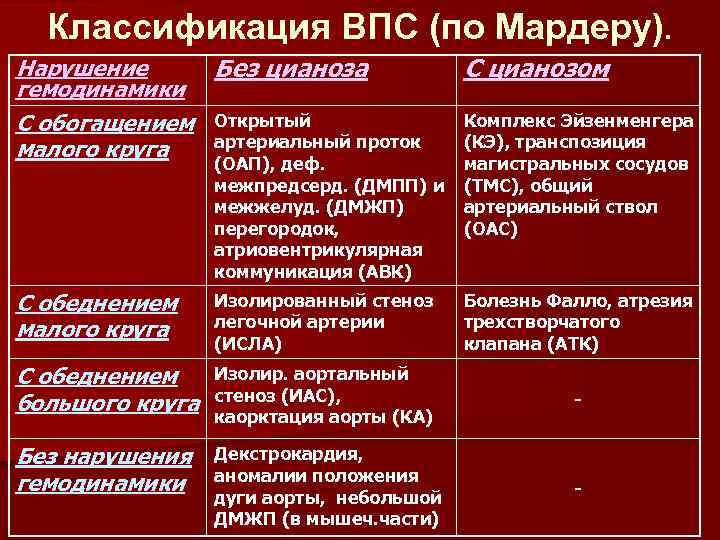
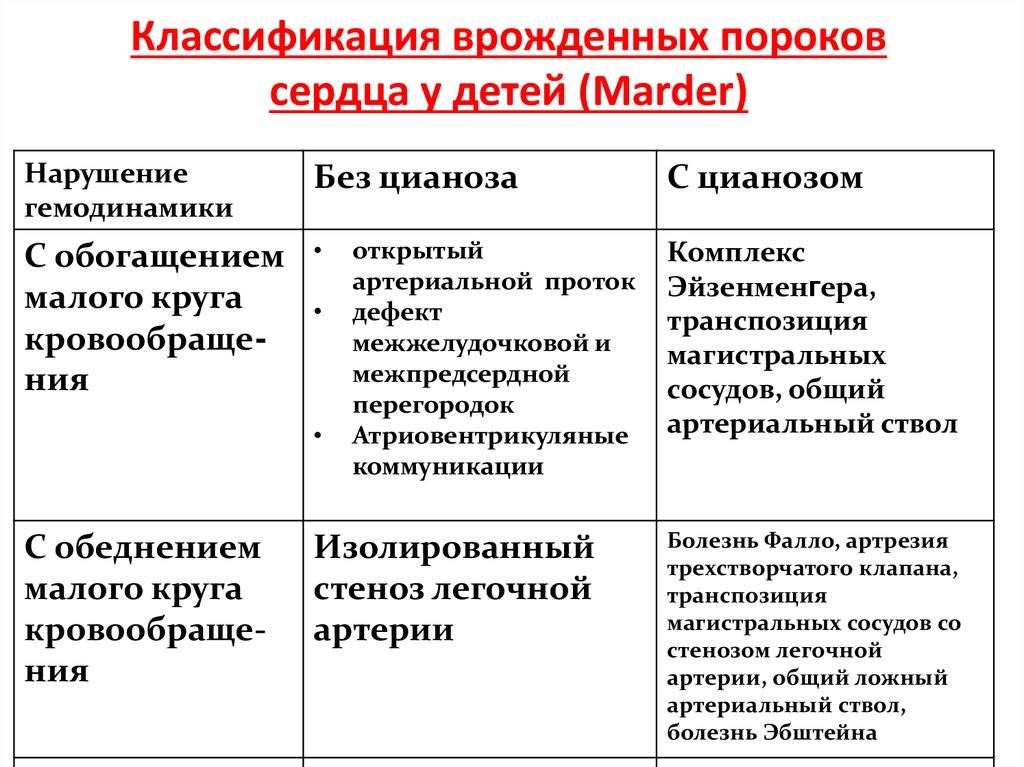
Врожденные пороки сердца у детей и взрослых классифицируют по различным признакам.
По сложности анатомических изменений выделяют:
- простые пороки – с одиночными аномалиями;
- сложные – сочетают 2 отклонения, к примеру, клапанную недостаточность и сужение сердечных отверстий;
- комбинированные – комбинации множественных дефектов, наиболее сложные для лечения.
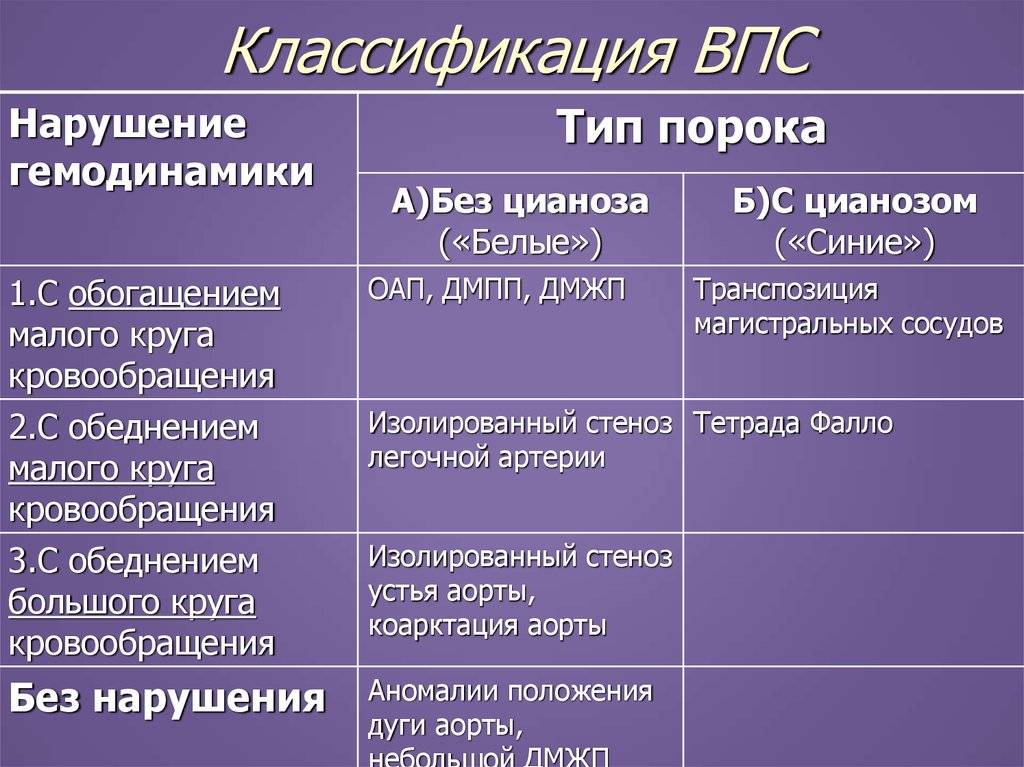
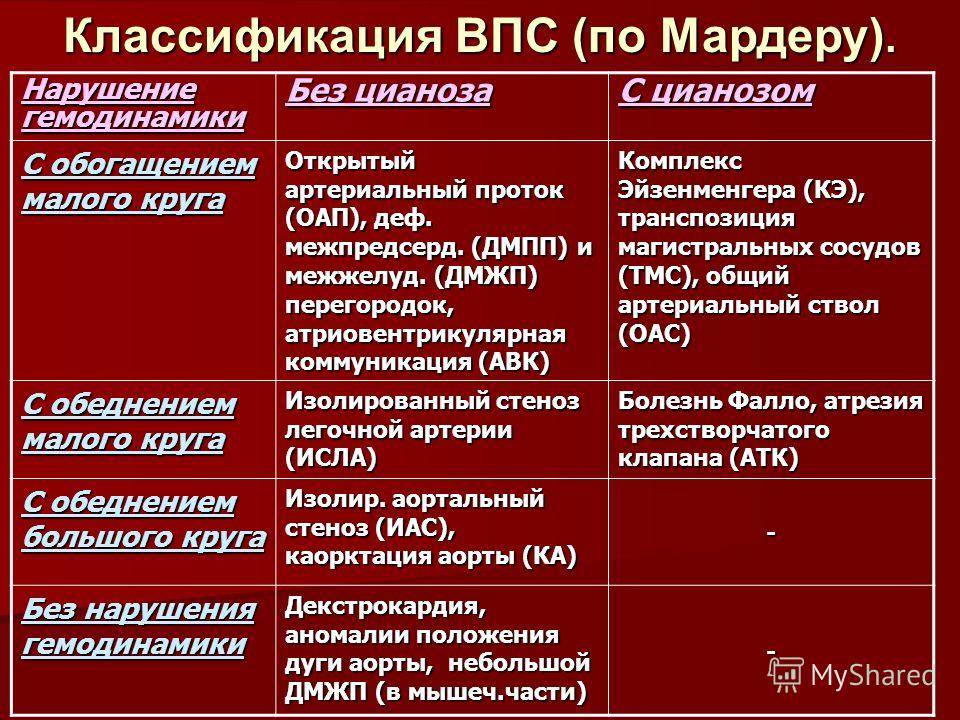
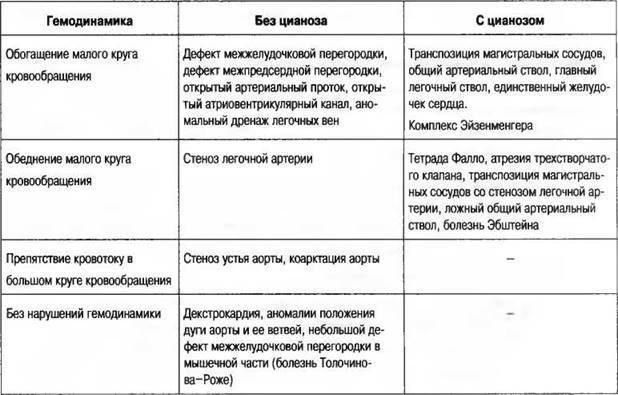
По характеру нарушений кровообращения известны следующие группы.
- Сообщение внутри сердца происходит с артериально-венозным сбросом крови (болезнь Голочинова-Роже, открытый артериальный проток, увеличение легочного кровотока).
- Сообщение происходит с венозно-артериальным сбросом (триада и тетрада Фалло, атрезия трехстворчатого клапана, уменьшение легочного кровотока).
- Сообщения внутри сердца не происходит из-за слабой проходимости, сужения основных сосудов (аорты, легочной артерии).
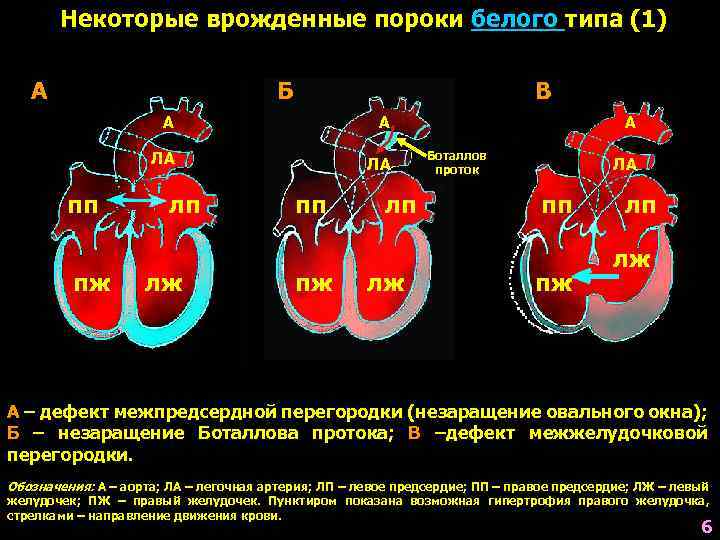
- По характеру проявлений и симптомов пороки принято делить на «синие» и «белые».
- При «синих» артериальная и венозная кровь смешиваются, наблюдается гипоксия тканей, из-за чего они синеют. Особенно это заметно в области пальцев, губ, ушей. Среди распространенных «синих» пороков – аномалия Эбштейна, тетрада Фалло, транспозиция аорты и легочной артерии.
- При «белых» пороках патология может не проявлять себя явно и потому тяжело диагностируется. К таковым, в частности, относят отклонения в дренаже легочных вен, дефекты перегородок, образование общего предсердия.
Диагностика Врожденных пороков сердца (ВПС) у детей:
Врачи обращают внимание на проявленные симптомы, которые были описаны выше, и такие факторы:
- тахипноэ с ретракцией ребер
- цианоз и его реакция на оксигенотерапию
- разница артериального давления на руках и ногах
- характер пульса
- наличие сердечных шумов или их отсутствие на фоне разлитого цианоза
- кардио- и гепато-мегалия
При диагностике используют рентген и ЭХО-кардиографию, ФКГ, ЭКГ, клинический анализ крови. Среди специальных методов исследования при подозрении на ВПС у детей – ангиография и зондирование сердца.
Если ребенок без подозрения на ВПС попадает к кардиологу, у него могут выявить сердечные шумы. У старших детей выявляют мягкий систолический шум в шестом межреберье, который становится более интенсивным после физической нагрузки, при лихорадке и изменении положения тела. Может быть также машинообразный шум во втором межреберье слева от грудины – при открытом артериальном протоке. Пансистолический шум с эпицентром в четвертом-пятом межреберьях слева от грудины выявляют при ДМЖП и митральной регургитации у ребенка. Если есть диастолически шумы, необходимо дополнительное кардиологическое обследование.
Эхокардиография – метод кардиологического обследования, который дает детальную информацию о характере сердечных аномалий и внутрисердечной гемодинамике. раньше вместо этого метода применялась катетеризация сердца. Этот метод не применяется изолировано, его нужно сравнивать с результатами ФКГ, ЭКГ и пр.
Врач при диагностике после определения основных гемодинамических нарушений должен уточнить анатомический вариант порока сердца. Далее уточняют фазу течения порока, ищут вероятные осложнения, которые могли возникнуть.