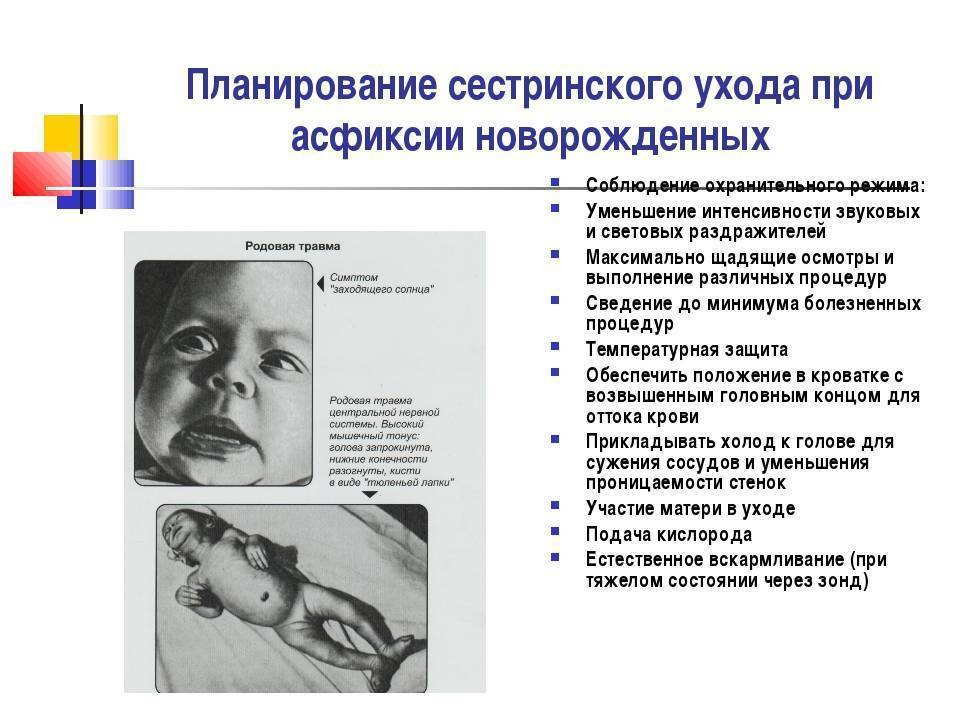
Что провоцирует / Причины Асфиксии новорожденных:
Асфиксия не может быть беспричинной. Ее делят по происхождению на первичную и вторичную. Первичная появляется в процес се родов. Вызвана она острой или хронической внутриутробной гипоксией плода. Также среди возможных причин выделяют:
- пороки развития плода, которые отражаются на его дыхании, затрудняющие дыхание
- внутричерепную травму у ребенка, которую он получает в течение родов
- закупорку дыхательных путей малыша околоплодными водами или слизью
- иммунологическую несовместимость матери и плода
При экстрагенитальных болезнях у беременной могут возникнуть признаки первичной асфиксии у плода. К примеру, пострадать ребенок может при сахарном диабете, заболеваниях сердца и сосудов, железодефицитной анемии у его матери. При позднем токсикозе (или гестозе) у матери с повышенным давлением и отеками рук и ног у ребенка с большой вероятностью будет нехватка кислорода.
Причины асфиксии новорожденных могут скрываться в патологической морфологии пуповины, плаценты, оболочек, окружающих плод. Среди факторов риска наиболее актуальны ранняя отслойка плаценты и другие причины, которые детально описаны в статье Гипоксия плода.
Типичные причины вторичной асфиксии новорожденных:
- нарушение мозгового кровообращения у новорожденного
- пороки сердца
- поражение центральной нервной системы
Вторичная асфиксия может быть вызвана пневмопатиями:
- гиалиновые мембраны
- отечно-геморрагический синдром
- кровоизлияния в легких
- полисегментарные ателектазы
- рассеянные ателектазы
Развиться они могут как во время пребывания малыша в животе матери, так и при родах. При них происходит развитие синдрома дыхательных расстройств.
Online-консультации врачей
| Консультация массажиста |
| Консультация оториноларинголога |
| Консультация гастроэнтеролога детского |
| Консультация доктора-УЗИ |
| Консультация косметолога |
| Консультация диетолога-нутрициониста |
| Консультация нарколога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация сексолога |
| Консультация неонатолога |
| Консультация инфекциониста |
| Консультация ортопеда-травматолога |
| Консультация гинеколога |
| Консультация маммолога |
| Консультация общих вопросов |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Факторы, приводящие к осложнениям беременности
Осложнения во время беременности появляются по самым различным причинам. К наиболее значимым из них относятся:
- Генетические нарушения. Этот фактор может носить как случайный, так и наследственный характер. В первом случае подразумевается патология генов плода, появившаяся в результате их случайной рекомбинации из геномов здоровых родителей в момент оплодотворения. Наследственные генетические нарушения передаются эмбриону от его матери и отца, при этом в семье они могут наблюдаться в течение нескольких поколений. Например, наличие родственников с задержкой умственного развития повышает генетический риск осложнения беременности с патологией плода аналогичного характера.
- Инфекции. Вирусные, бактериальные, грибковые заболевания – частая причина патологий, возникающих во время беременности. Попадая в организм матери, инфекционные возбудители провоцируют иммунный ответ, который может воздействовать и на ребенка. Сами они также оказывают негативное влияние на здоровье плода, причем на всех стадиях его развития – от зачатия до родов. Инфекции могут вызывать различные патологические явления в репродуктивной системе женщины, мешающей ей нормально зачать, выносить и родить здорового малыша.
- Заболевания различной природы. Помимо инфекций, негативно повлиять на протекание беременности могут другие врожденные и приобретенные патологии. Сахарный диабет, высокое артериальное давление (гипертензия), аномалии развития органов репродуктивной системы, заболевания сердца и сосудов, почек, печени, доброкачественные и злокачественные новообразования, психические нарушения часто приводят к выкидышам, физической или психической неполноценности рожденного ребенка.
- Вредные привычки. Употребление алкоголя и наркотических веществ (особенно систематическое), курение одного или обоих родителей – еще один распространенный фактор, вызывающий патологии беременности. Этиловый спирт, психотропные вещества, никотин, а также находящиеся в составе спиртных напитков, сигарет и наркотиков примеси обладают канцерогенным и тератогенным действием. Помимо непосредственного риска выкидыша или замершей беременности, они оказывают долгосрочные эффекты, которые могут проявиться у ребенка в подростковом или взрослом возрасте. Одним из самых частых таких последствий является алкогольный синдром плода, проявляющийся в задержке умственного развития, лицевые дефекты, антисоциальное поведение.
- Прием лекарственных препаратов. Осложнить зачатие, вынашивание и роды могут медикаменты, которые принимает женщина в период вынашивания ребенка. К сожалению, многие лекарства имеют выраженный тератогенный эффект, который необходимо учитывать при их назначении. При выпуске каждого препарата предусмотрены его клинические испытания на выявление побочных воздействий на плод. Проблема в том, что далеко не все производители фармацевтики проводят полноценные тесты на тератогенность. Например, широко известна история со снотворным “Талидомид”, который в середине прошлого века привел к массовым случаям рождения детей с аномалиями развития в США.
- Возрастные изменения. Оптимальный возраст для вынашивания здорового ребенка – 20-35 лет. В этот период репродуктивная система женщины наиболее активна, а сама будущая мама психологически подготовлена к беременности. Более ранний и поздний срок наступления беременности существенно повышает риск выкидыша или рождения ребенка с пороками развития. Так, зачатие после 35 лет увеличивает вероятность появления малыша с синдромом Дауна. Ранняя беременность также несет определенные риски, связанные с незрелостью репродуктивной системы будущей мамы.
- Социальное положение. На течение беременности оказывает влияние условия, в которых живет будущая мама. Низкое социальное положение, тяжелая работа, недоедание повышают физическую и эмоциональную нагрузку на женщину. Малый финансовый доход ограничивает ее доступ к современной медицине, заставляет трудиться в период вынашивания, в том числе заниматься предоставлением сексуальных услуг за деньги. Кроме того, часто матери живут в антисанитарных условиях, где велика вероятность заболеть инфекцией.
Среди прочих факторов, повышающих риск осложнения беременности, можно упомянуть неблагоприятную экологическую обстановку, сильный и/или постоянный эмоциональный стресс, случайно или намеренно нанесенные (в том числе посторонними лицами) травмы, нерациональное питание и т. д. Эти причины могут наблюдаться у конкретной женщины как по-отдельности, так и в комплексе – во втором случае существенно усложняется диагностика патологий.
К каким докторам следует обращаться если у Вас Асфиксия новорожденных:
Гинеколог
Педиатр
Неонатолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Асфиксии новорожденных, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
ГНОЙНО-СЕПТИЧЕСКИЕ ЗАБОЛЕВАНИЯ НОВОРОЖДЕННЫХ
Анатомо-физиологические
особенности, сниженная иммунная реактивность обусловливают высокую
восприимчивость новорожденных к гнойно-воспалительным инфекциям.
Инфицирование может наступить как во внутриутробном периоде, так и сразу
после рождения.
У новорожденных грань между
локальными и генерализованными формами гнойной инфекции в значительной
мере условна, так как возможен быстрый переход местного воспалительного
процесса в генерализованную инфекцию.
Клокальным формам относятся гнойно-воспалительные заболевания кожи и слизистых оболочек.
Кожа
новорожденных подвергается инфицированию наиболее часто. Различные
клинические формы поражения при этом объединяют под названием пиодермии.
Пиодермии развиваются под воздействием гноеродных микроорганизмов
(стафилококки, стрептококки, гонококки, протей, кишечная палочка,
синегнойная палочка и др.).
Везикулопустулез – поверхностная
стафилодермия новорожденных – встречается наиболее часто. Процесс
локализуется в устьях экзокринных потовых желез. Возникновению
заболевания могут способствовать перегревание, повышенная потливость,
мацерация. Фолликулярные пустулы размером с просяное зерно или горошину
располагаются по всему кожному покрову, чаще локализуются на спине, в
складках, на коже шеи, груди, в области ягодиц и на волосистой части
головы. Лечение местное (бриллиантовая зелень, метилвиолет, 2% раствор
перманганата калия). Антибактериальная терапия, как правило, не
проводится.
Псевдофурункулез – заболевание
мерокринных потовых желез у детей грудного возраста (множественные
абсцессы потовых желез, псевдофурункулез Фингера). Развитию заболевания
способствуют недоношенность, иммунодефицитные состояния, искусственное
вскармливание, дефекты ухода, повышенная потливость. Высыпания чаще
всего располагаются на затылке, спине, ягодицах, бедрах, возможно
распространение на кожу груди и живота. Заболевание сопровождается
нарушением общего состояния с повышением температуры тела. Местное
лечение осуществляют 2% спиртовыми или водными растворами анилиновых
красителей, присыпками из окиси цинка (10 %) с тальком. По показаниям
назначают антибиотики (с учетом данных антибиотикограммы) и
иммунозаместительную терапию.
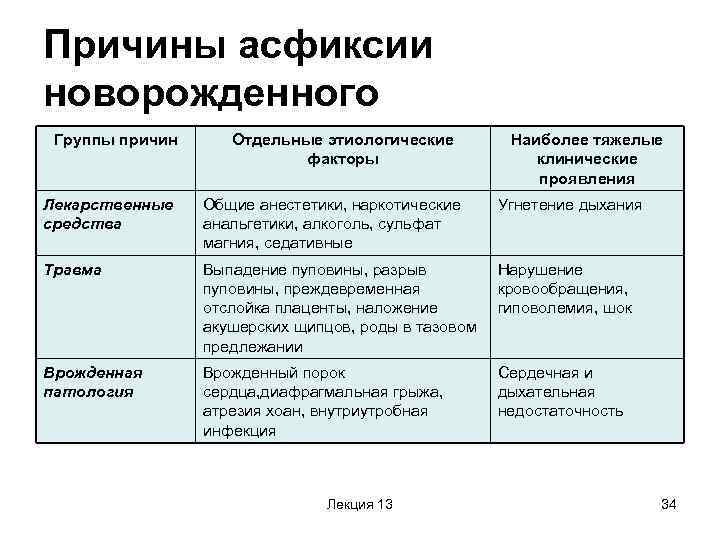
Причины
Факторы, которые провоцируют развитие гипоксии новорожденного, весьма многочисленны. Условно их можно разделить на 4 большие группы:
Антенатальные причины (действующие во время беременности)
К ним относятся:
- тяжелые соматические болезни матери (сердечно-сосудистая, дыхательная, эндокринная патология),
- хроническая интоксикация беременной (курение, прием алкоголя, употребление наркотиков, профессиональные вредности, нарушенная экология).
Также в этот список входят:
- недоношенная и переношенная беременность,
- гестозы,
- сильные ярко выраженные анемии,
- кровотечения во время беременности (предлежание, отслойка плаценты),
- внутриутробное инфицирование плода хроническими материнскими инфекциями и перенесенная во время беременности острая инфекция,
- многоводие и маловодие,
- многоплодная беременность.
Кроме того, виной гипоксии могут быть:
- резус-конфликтная беременность и антифосфолипидный синдром,
- перманентная угроза прерывания беременности и развитие фетоплацентарной недостаточности,
- постоянные стрессы, неблагоприятные условия проживания, неполноценное питание.
Интранатальные причины (осложненное течение родов)
В данную группу входят:
- затяжные или наоборот, стремительные роды,
- родовая травма плода (повреждение головного или спинного мозга),
- родостимуляция окситоцином,
- оперативное родоразрешение (наложение акушерских щипцов, кесарево сечение).
Также в данную группу входят:
- падение кровяного давления в родах,
- преэклампсия и эклампсия в родах,
- отслойка плаценты в родах,
- гипоксия женщины во время общего наркоза,
- разрывы матки,
- аномалии родовой деятельности (дискоординация родовых сил).
Патология со стороны пуповины
- истинные узлы и их затягивание пуповины,
- разрыв пуповинных сосудов,
- обвитие пуповины,
- сжатие пуповины.
Плодовые причины (со стороны плода).
К данным причинам относятся:
- гемолитическая болезнь плода и новорожденного (анемия вследствие гемолиза эритроцитов),
- пороки развития плода (аномалии сердечно-сосудистой и легочной систем),
- инфекционные внутриутробные заболевания,
- кровоизлияния в головной мозг, надпочечники.
Асфиксия новорожденного
Асфиксия, переходящая впоследствии в гипоксию новорожденного развивается в результате закупорки дыхательных путей (заглатывание ребенком околоплодных вод и мекония, закупорка слизью, тугое обвитие пуповины, длительное и проблематичное рождение головки и другие).
Причины возникновения асфиксии у новорожденных
По времени возникновения асфиксии различают асфиксию первичную – она возникает в родах, и вторичную асфиксию – она возникает уже после родов.
Факторы, которые в дальнейшем приводят к возникновению асфиксии у новорожденного, могут подействовать на плод в разное время:
- Во внутриутробном периоде – это гестозы беременной, заболевания матери, сопровождающиеся кислородным голоданием у плода (сердечно-сосудистые, сахарный диабет, инфекционные заболевания, заболевания щитовидной железы и др.), маловодие, многоводие.
- В период родов – стремительные или наоборот, затяжные роды, обвитие пуповины вокруг шейки плода, преждевременная отслойка плаценты.
Лечение асфиксии новорожденных
После реанимации основная задача – предотвратить вторичную асфиксию у ребенка. Для этого в зависимости от тяжести перенесенной асфиксии дети помещаются в кувезы или обеспечиваются прерывистой подачей кислорода.
Срок прикладывания к груди определяет только врач, обычно не ранее 3 дня от рождения (т.к. усилия ребенка при сосании груди могут спровоцировать возникновение вторичной асфиксии). До этого новорожденного кормят адаптированной смесью или сцеженным молоком матери через зонд или из бутылочки.
Медикаментозное лечение асфиксии:
- Инфузионная терапия – для устранения нарушений метаболизма и восстановления функций почек – внутривенно капельно вводят 10% раствор глюкозы, реополиглюкин, гемодез;
- Дегидратационная терапия – для ликвидации отека головного мозга и снижения внутричерепного давления – лазикс, маннитол;
- Седативные препараты –при повышенной нервной возбудимости – седуксен, сульфат магния;
- Другие препараты по показаниям.
ГИПОКСИЯ ПЛОДА И АСФИКСИЯ НОВОРОЖДЕННОГО
Термин
“гипоксия плода” предложен ВОЗ для обозначения кислородной
недостаточности. В некоторых странах используют также термины “дистресс
плода” и “асфиксия плода”.
Под асфиксией в
общеклинической практике подразумевают удушье, т.е. недостаток кислорода
и накопление углекислого газа в организме (гиперкапния), нередко
приводящие к остановке сердца. Термин “асфиксия” применительно к
состоянию плода и новорожденного является условным, так как кислородная
недостаточность в этих случаях не всегда сопровождается выраженными
нарушениями сердечной деятельности и гиперкапнией.
В
нашей стране при кислородной недостаточности во внутриутробном периоде
используют термин “гипоксия плода”. Для характеристики состояния
новорожденных, родившихся с явлениями кислородной недостаточности,
применяют термин “асфиксия”.
В различные периоды
беременности и родов кислородная недостаточность обусловливает
неодинаковые последствия для эмбриона, плода и новорожденного. В период
органогенеза выраженная гипоксия может сопровождаться нарушением
развития эмбриона вплоть до его гибели. Кислородное голодание в период
фетогенеза может приводить к задержке роста плода, поражению его ЦНС.
Кислородная недостаточность в зависимости от ее степени приводит к
асфиксии, нарушению адаптации новорожденного в постнатальном периоде,
мертворождению и смерти новорожденных в раннем неонатальном периоде.
Гипоксия плода –
недостаточное снабжение кислородом тканей и органов плода или
неадекватная утилизация кислорода. Гипоксию плода различают по
длительности, интенсивности и механизму развития.
В зависимости от длительности выделяют хроническую и острую гипоксию плода.
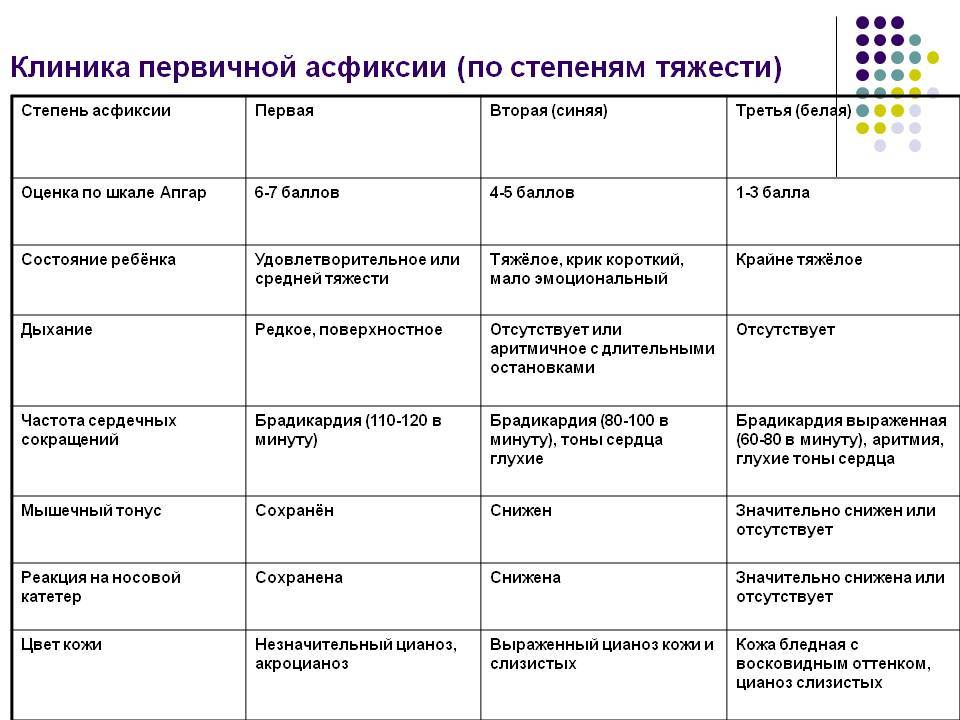
Степени асфиксии
Асфиксия легкой степени
Состояние ребенка по Апгар оценивается в пределах 6-7 баллов.
Новорожденный, который родился с асфиксией легкой степени, в течение первой минуты делает первый самостоятельный вдох. Но дыхание ребенка слабое, тонус мышц снижен, отмечается синюшность носогубного треугольника. Сохраняется рефлекторная возбудимость: ребенок чихает или кашляет.
Асфиксия средней степени (умеренная)
Оценка ребенка по Апгар в пределах 4-5 баллов. Новорожденный так же, как и при легкой асфиксии, делает свой первый вдох на первой минуте, но дыхание очень ослаблено, нерегулярное, крик слабый (ребенок пищит или стонет), сердцебиение замедлено. Также отмечается слабый мышечный тонус, гримаса на лице, цианоз (синюшность) кистей, стоп, лица, пуповина пульсирует.
Асфиксия тяжелой степени
Состояние ребенка по шкале Апгар соответствует 1-3 баллам. Дыхания либо нет вообще (апноэ), либо оно редкое и нерегулярное.
Ребенок не кричит, сердечные сокращения редкие, рефлексы отсутствуют, мышечный тонус или слабый или его нет (атония), кожные покровы бледные (следствие спазма кровеносных сосудов), пуповина не пульсирует.
При асфиксии тяжелой степени, как правило, развивается недостаточность надпочечников. Эту форму асфиксии называют «белой» асфиксией.
Клиническая смерть
Оценка новорожденного по Апгар составляет 0 баллов. Полностью отсутствуют все признаки жизни. В этом случае необходима немедленная реанимация.
Патогенез (что происходит?) во время Асфиксии новорожденных:
Независимо от того, какая была причина асфиксии новорожденного, происходит перестройка обменных процессов, гемодинамики и микроциркуляции. То, насколько они будут выражены, зависит от длительности нехватки воздуха. Происходит развитие метаболического ацидоза, который проходит с азотемией, гипогликемией, гиперкалиемией, которая потом эволюционирует в нехватку калия.
Результатом описанных процессов становится клеточная гипергидратация. Объем циркулирующей крови увеличивается по причине увеличения объема циркулирующих эритроцитов. При асфиксии, которая развилась на фоне хронической гипоксии плода, происходит гиповолемия. Сгущается кровь, увеличивается вязкость крови, повышается агрегационная способность эритроцитов и тромбоцитов.
Как результат расстройств микроциркуляции в сердце, мозге, почках, печени и надпочечниках появляется отек, а также участки ишемии, кровоизлияния, гипоксия ткани. Происходит нарушение периферической и центральной динамики крови, потому снижается ударный и минутный объем сердца. Артериальное давление становится ниже. нарушается мочевыделительная функция почек.
ДЫХАТЕЛЬНЫЕ РАССТРОЙСТВА У НОВОРОЖДЕННЫХ
Синдром дыхательных расстройств новорожденного проявляется в первую очередь дыхательной недостаточностью.
Наиболее
часто синдром дыхательных расстройств наблюдается у недоношенных детей,
что связано с незрелостью системы сурфактанта (созревание системы
сурфактанта завершается к 35-36 нед) и его дефицитом к моменту рождения.
Недостаток сурфактанта – поверхностно активного вещества,
синтезируемого альвеолоцитами 2-го типа, – приводит к спадению альвеол
на выдохе и в результате, к снижению площади газообмена в легких,
гипо-ксемии и гиперкапнии. Незрелость системы сурфактанта приводит к
развитию гиалиновых мембран, отечно-геморрагического синдрома и др.
Гипоксия
плода как патогенетический фактор синдрома дыхательных расстройств
имеет не меньшее значение, чем гестационный возраст к моменту рождения.
Гипоксия может приводить к вазоконстрикции и гипоперфузии легких,
инактивации альвеолярного сурфактанта.
Одной из причин
синдрома дыхательных расстройств является аспирация околоплодных вод,
мекония и крови, которые вызывают обструкцию дыхательных путей и
повреждают сурфактантную систему легких, в результате чего у
новорожденных развивается дыхательная недостаточность.
Развитию
синдрома дыхательных расстройств способствуют задержка резорбции
фетальной жидкости из дыхательных путей новорожденных, персистирующие
фетальные коммуникации, а также пневмония.
Острое
развитие дыхательной недостаточности в первые часы и дни после рождения
может быть обусловлено пороками развития верхних дыхательных путей и
легких (атрезия хоан, пищеводно-трахеальные свищи, долевая эмфизема,
агенезия и гипоплазия легких, поликистоз, диафрагмальная грыжа).
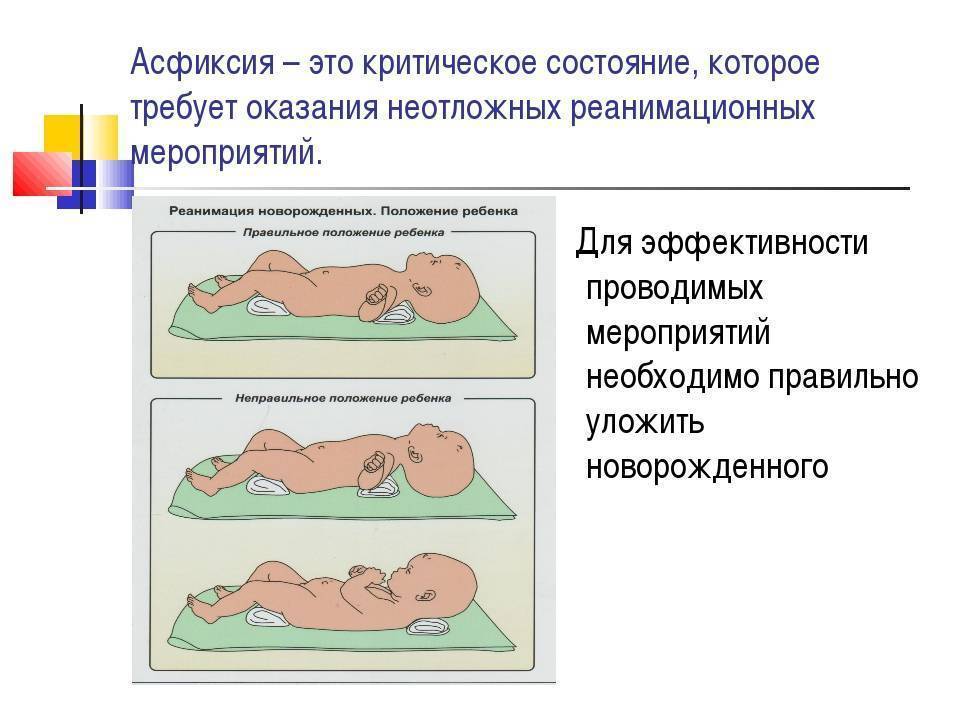
Реанимация при асфиксии
Реанимацию при асфиксии называют ABC – реанимация, от английского A – Airways, B – Breathing, C – Circulation.
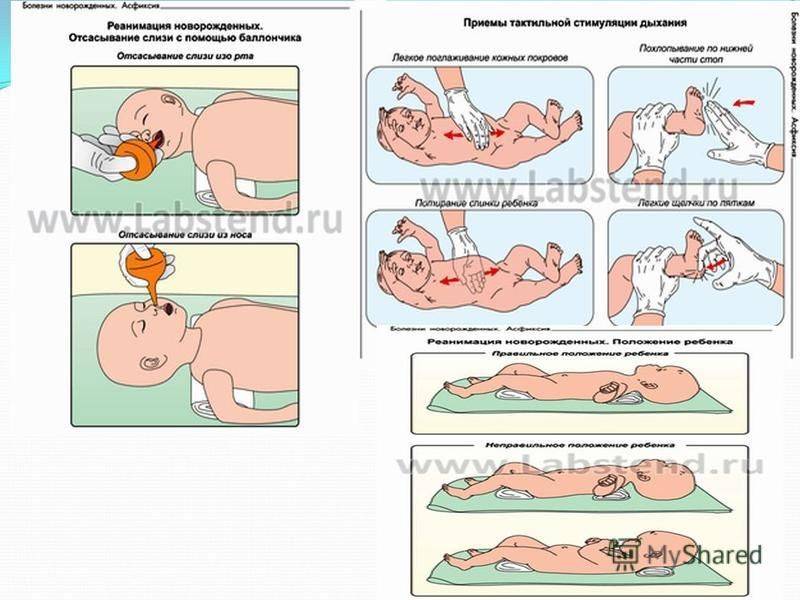
1. A – Осуществление проходимости дыхательных путей. Медперсонал отсасывает слизь изо рта и носа ребенка. Проводится рефлекторное раздражение дыхательного центра – щелчками по пяткам, проведение пальцем по позвоночнику ребенка.
Отводится 30 – 40 секунд.
2. B – Восстановление дыхания. Осуществляется масочным методом с помощью мешка Амбу. ЧДД (частота дыхательных движений) должна составлять не мене 40 движений в минуту. Возможно подключение ребенка к аппарату ИВЛ (искусственной вентиляции легких).
Врач проводит повторную оценку состояния и кровообращения ребенка. При сохраняющихся признаках сердечной недостаточности (ЧСС менее 80 – в норме у новорожденного ЧСС 140-160 ударов в минуту), бледности кожных покровов – начинают третий этап.
3. C – Восстановление сердечной деятельности и гемодинамических нарушений. Одновременно с ИВЛ проводят непрямой закрытый массаж сердца. При этом частота нажатий на грудную клетку – 120 в минуту. Вдох – на каждые 3 нажатия (т.е.1 к 3). Через сосуды пуповины вводят адреналин, 5% альбумин, гидрокарбонат натрия.
Проводят оценку состояния. При улучшении состояния – прекращение искусственного массажа сердца.
Общее время реанимации составляет 15 -20 минут.
Симптомы Асфиксии новорожденных:
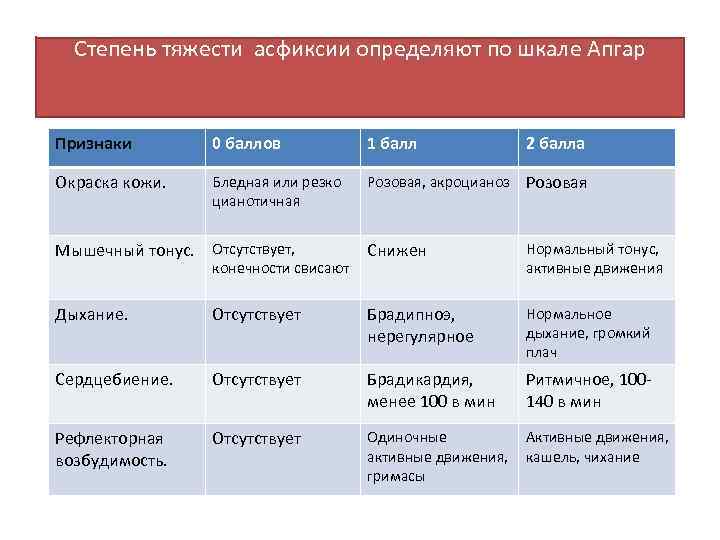
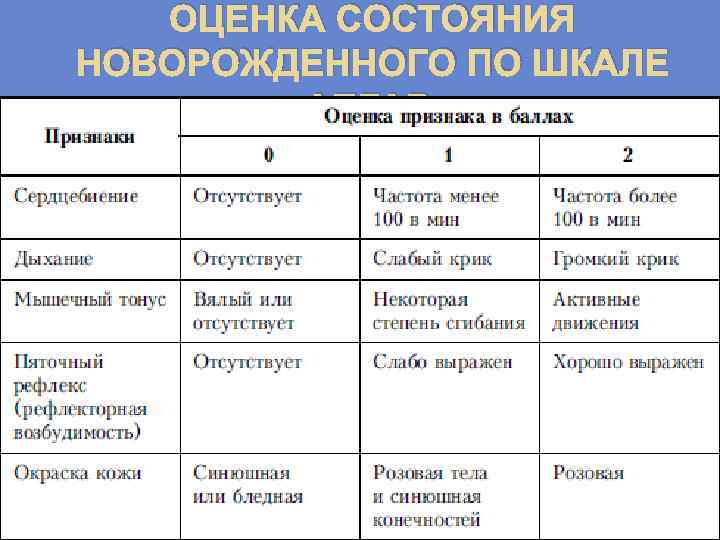
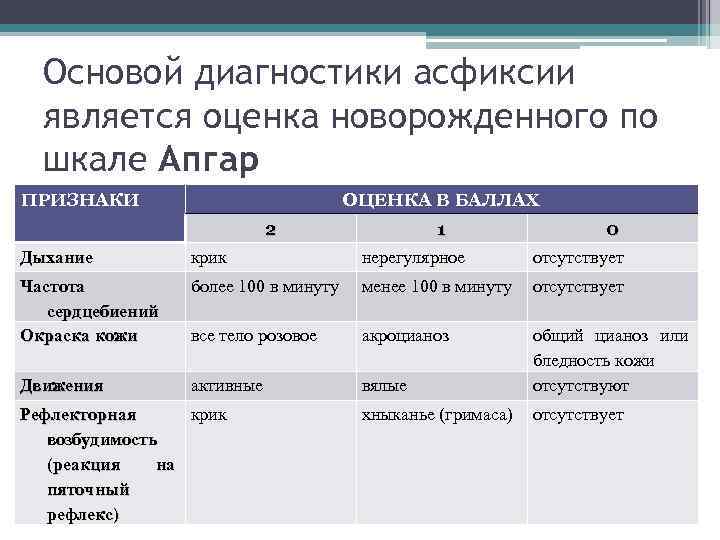
Как уже было отмечено, тяжесть гипоксии и асфиксии новорожденных измеряют по шкале Апгар.
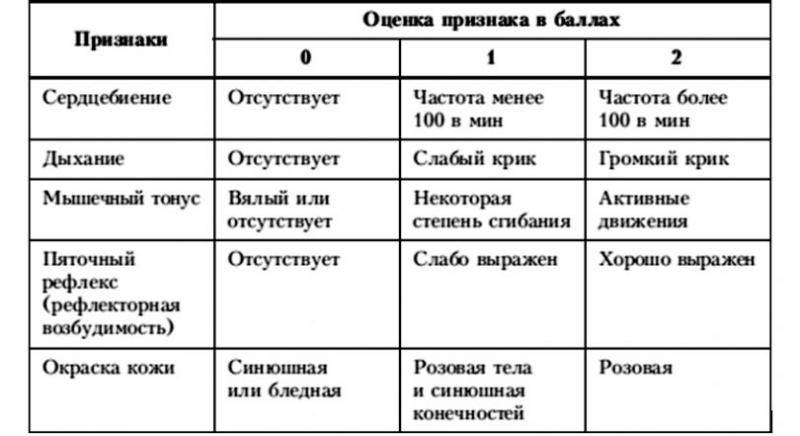
Шкала Апгар
Симптомы | Оценка в баллах | ||
1 | 2 | ||
ЧСС (в 1 мин.) | Отсутствует | Менее 100 | 100 и более |
Мышечный тонус | Конечности свисают | Некоторое сгибание конечностей | Активные движения |
Дыхание | Отсутствует | Брадипиоэ, нерегулярное | Нормальное, громкий крик |
Рефлекторная возбудимость | Не реагирует | Гримаса | Кашель, чихание, крик |
Окраска кожи | Генерализованная бледность или цианоз | Розовая окраска тела и синюшная конечностей | Розовая окраска всего тела и конечностей |
Симптомы умеренной асфиксии новорожденных:
- вялость ребенка при рождении
- состояние можно оценить как средней тяжести
- слабая реакция на осмотр и раздражительные факторы
- спонтанная двигательная активность
- крик почти без эмоций, короткий по длительности
- физиологические рефлексы слабо проявляются
- спонтанный рефлекс Moro
- цианоз кожи
- при оксигенации кожа быстро розовеет (но может оставаться акроцианоз)
- мелкоразмашистый тремор рук
- гипервозбудимость
- положительный симптом Ильпо
- гиперестезия
- слишком частые срыгивания
Аускультативные методы при умеренной асфиксии позволяют выявить приглушенность сердечных тонов или повышенную их звучность, тахикардию. Дыхание после затяжного апноэ ритмичное, с подвздохами. Есть вероятность повторынх апноэ. Над легкими врач может зафиксировать влажные хрипы, ослабленное дыхание, коробочный перкуторный тон.
Перечисленные выше нарушения, как выражаются врачи, имеют функциональный характер. То есть они проявляются при нарушениях метаболизма и внутричерепной гипертензии, при правильном своевременном лечении они пройдут, состояние ребенка станет нормальным примерно на пятые сутки жизни.
Симптомы тяжелой асфиксии новорожденных:
- при рождении ребенок находится в тяжелом или очень тяжелом состоянии
- физиологические рефлексы практически сведены к нулю
- активная оксигенация в большинстве случаев вызывает розоватый оттенок кожных покровов младенца
- глухость сердечных тонов
- вероятен систолический шум
- вероятен гипоксический шок (бледность кожи с землистым оттенком, нет самостоятельного дыхания, нет реакции на боль, глаза закрыты и т.д.)
В самом худшем случае у ребенка есть нарушения функцонирования многих органов и систем. Может быть миоз или мидриаз. Зрачки на свет не реагируют. Наблюдается арефлексия и мышечная атония.
Осложнения асфиксии у детей
Группа ранних осложнений наблюдается в первые несколько часов жизни (до 24 часов):
- внутричерепные кровоизлияния
- отек мозга
- некрозы мозга
- перивентрикулярные поражения
- полицитемия
- легочная гипертензия
- острый тубулярный почечный некроз
- ишемия миокарда
- дефицит синтеза сурфактанга
- тромбоз почечных сосудов
Поздние осложнения:
- сепсис
- менингит
- гидроцефальный синдром
- пневмонии и т.д.
Профилактика Асфиксии новорожденных:
Профилактика асфиксии новорожденных помогает избежать многих критических состояний и осложнений. Среди факторов риска называют:
- возраст от 35 лет
- инфекционные и соматические заболевания беременной
- изменение гормонального фона
- нарушения функционирования эндокринной системы
- стрессовые ситуации
- вредные привычки
Следует проводить внутриутробный мониторинг состояния плаценты и плода. Он нужен для своевременного выявления различных нарушений. Беременная должна регулярно бывать у гинеколога. Рекомендуются длительные спокойные прогулки на свежем воздухе.
Среди эффективных профилактических мер выделяют:
- соблюдение режима дня
- достаточный отдых
- прием витаминов и минералов по назначению врача
- сохранение позитивного настроения и спокойствия в любых ситуациях
- общение с положительными людьми
- отказ от вредных привычек будущей матери и ее окружения
Диагностика Асфиксии новорожденных:
Асфиксию определить не тяжело. Ее распознают по нарушениям дыхания в первые же минуты после рождения, по частоте сердечных сокращений, рефлексам, мышечному тонусу, оттенку кожных покровов младенца. О тяжести болезни говорят и показатели кислотно-основного состояния. В норме рН крови из вены пуповины находится в пределах 7,22—7,36 BE, дефицит оснований от — 9 до — 12 ммоль/л. Данные показатели при асфиксии легкой и средней достигают 7,19—7,11 и от — 13 до — 18 ммоль/л. При тяжелой асфиксии новорожденного рН менее 7,1 BE от — 19 ммоль/л и более.
Гипоксическое от травматического поражения нервной системы можно отличить при помощи неврологического обследования недавно рожденного ребенка и УЗИ головного мозга. Если поражение в основном гипоксическое, то очаговая неврологическая симптоматика не проявляется, есть развитие синдрома повышенной нервно-рефлекторной возбудимости. При тяжелой форме наблюдается синдром угнетения центральной нервной системы.
При травматической природе поражения с обширными нутрижелудочковыми и пр. кровоизлияниями после рождения выявляется гипоксемический сосудистый шок со спазмом периферических сосудов. Диагноз ставят, исходя из таких проявлений как гипервозбудимость, бледность кожных покровов, судорожный синдром через 2-4 часа после родов, очаговая неврологическая симптоматика и пр.
Дифференциальный диагноз следует проводить с острыми кровопотерями, состояниями, вызывающими кардиореспи-раторную депрессию, синдромом дыхательных расстройств и внутричерепными кровоизлияниями.
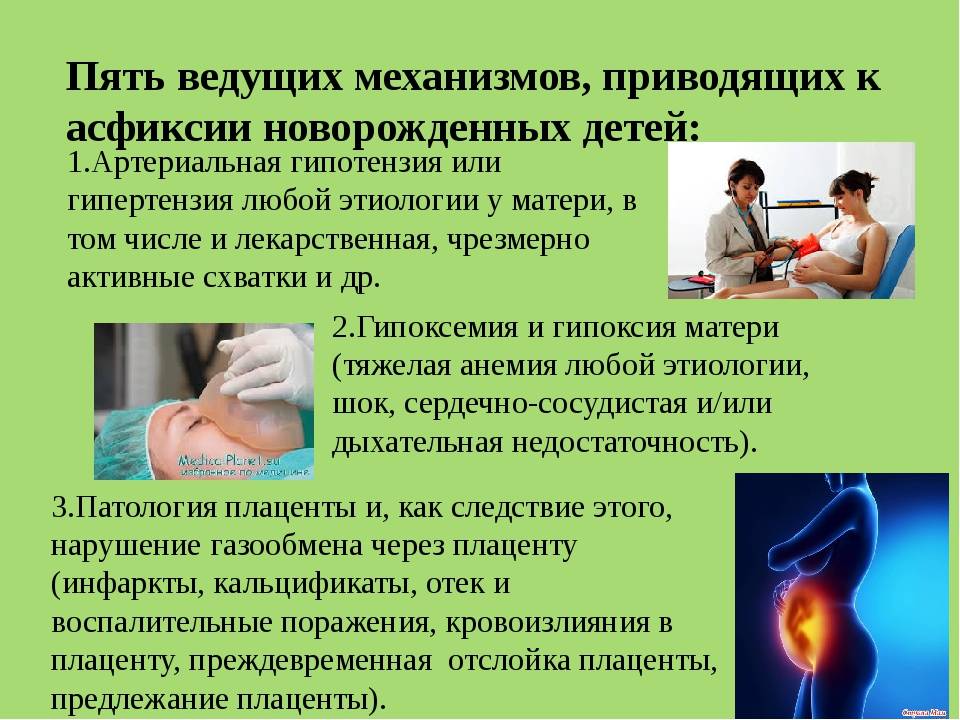
Причины
Асфиксия новорожденных является следствием острой или хронической внутриутробной кислородной недостаточности плода. Различают 5 ведущих моментов в развитии асфиксии:
- внезапное прекращение кровотока в пуповине (истинный узел пуповины, перетяжка ее, тугое и, как правило, неоднократное обвитие пуповиной шеи плода);
- расстройства газообмена в плаценте (преждевременная отслойка плаценты, предлежание плаценты и прочее);
- расстройства кровообращения в плаценте (повышение артериального давления у матери, дисфункция родовой деятельности);
- недостаточное поступление кислорода в кровь женщины (анемия, сердечно-сосудистая патология, заболевания бронхолегочной системы, сахарный диабет, болезни щитовидной железы и прочее);
- несостоятельность дыхательных движений новорожденного (влияние лекарственного лечения матери, внутриутробное поражения мозга различными инфекциями, аномалии развития легких и другое).
Также причиной асфиксии ребенка могут быть:
- внутричерепная травма новорожденного,
- резус-конфликтная беременность,
- обтурация полная или частичная дыхательных путей слизью, меконием, околоплодными водами.
Вторичная асфиксия новорожденных обусловлена:
- расстройством кровообращения в головном мозге,
- аспирацией дыхательных путей (например, рвотными массами),
- врожденными пороками развития легких, сердца, головного мозга,
- пневмопатиями,
- незрелостью легких (у недоношенных).
Причины внутриутробной гипоксия плода
Причины гипоксии плода, связанные с организмом матери
На первом месте среди причин внутриутробной гипоксии, связанных с организмом матери, некоторые исследователи называют курение. Этот фактор имеет большое значение в силу возможности контроля над ним. Отказ от курения во время беременности — первое, что необходимо сделать каждой будущей матери с никотиновой зависимостью. Это касается как активного, так и пассивного вдыхания табачного дыма.
Угарный газ, поступающий с дымом, прочно связывается с молекулами гемоглобина — белка, переносящего кислород в крови. Со стороны это можно представить попыткой залезть в битком набитый автобус в час пик. Если в норме каждый пассажир — это одна молекула кислорода, то в крови курящей женщины, образно говоря, места заняты угарным газом. До конечной остановки доедут все, но не те, кто нужен. Только часть необходимого кислорода достигнет плода.
Дети курящих матерей часто рождаются с аномалиями развития. Они отстают в развитии, позже начинают говорить и ходить, страдают от последствий гипоксии и токсического воздействия табачного дыма.
Заболевания матери также влияют на снабжение ребёнка кислородом. Сердечнососудистые патологии, болезни лёгких, анемия могут вызывать острую и хроническую гипоксию. Например, воспаление лёгких во время беременности резко снижает площадь эффективного газообмена. Поглощая меньше кислорода из воздуха, материнский организм не способен доставить необходимое его количество в организм плода.
Анемия — недостаток гемоглобина и эритроцитов, переносящих кислород, также частая причина внутриутробной гипоксии. Впрочем, роль заболеваний крови в развитии гипоксии очень велика.
Беременность на фоне хронических заболеваний — это всегда возможность возникновения целого ряда осложнения, в том числе и гипоксии плода.
Причины гипоксии плода, связанные с плацентой и пуповиной
В норме плацента — временный орган, обеспечивающий обмен веществ между организмом матери и ребёнка. Кровь, поступающая по маточным артериям в плаценту, циркулирует по тонким сосудам, отдавая ребёнка кислород и питательные вещества и забирая углекислый газ, продукты обмена веществ. Этот механизм может нарушаться. Основные причины — нарушения развития плаценты, гинекологические заболевания, внутриутробные инфекции, спазм сосудов плаценты, повышенная вязкость и свёртываемость крови. Снижение площади функционирующей плаценты также происходит при преждевременной её отслойке.
Фето-плацентарная недостаточность — нарушение нормальной функции системы мать-плацента-плод, также приводит к внутриутробной гипоксии. Причиной может быть что угодно — от анемии и инфекций до тяжёлых осложнений беременности.
От плаценты кровь поступает в организм ребёнка по пуповине. Последняя содержит артерии и вены. Механические препятствия (перекруты, перегибы, сдавливание, обвитие) снижают проходимость крови по пуповине и могут приводить к гипоксии плода.
Тяжелейшая причина гипоксии плода — серьёзнейшее осложнение беременности, называемое гестозом. В основе гестоза — резкое повышение артериального давления из-за спазма сосудов. Страдает не только кровоснабжение плода, но и жизненно важных органов материнского организма. В развитых странах эта патология — основная причина материнской и детской смертности.
Причины внутриутробной гипоксии, связанные с организмом плода
Аномалии развития сердечнососудистой системы плода приводят к нарушению кровообращения. Врождённые пороки сердца и сосудов могут становиться причиной внутриутробной гипоксии. Выраженность гипоксии зависит от типа аномалии развития. Однако непосредственной причиной нарушения строения организма может служить то же курение или употребление алкоголя.