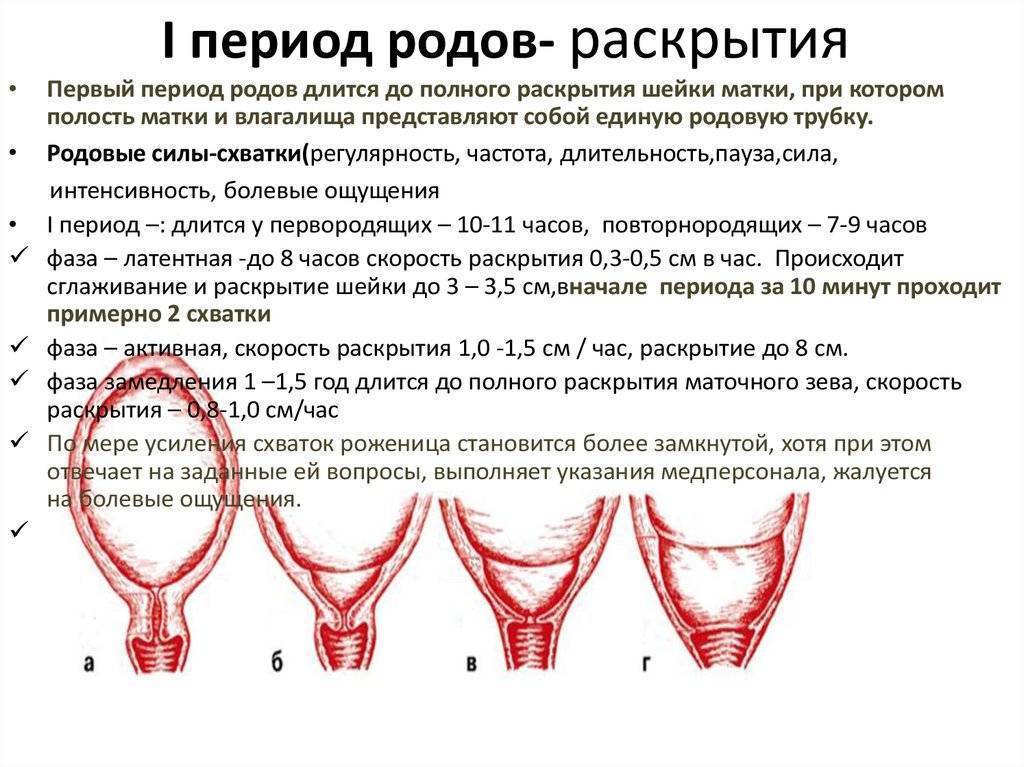
Излитие вод: норма
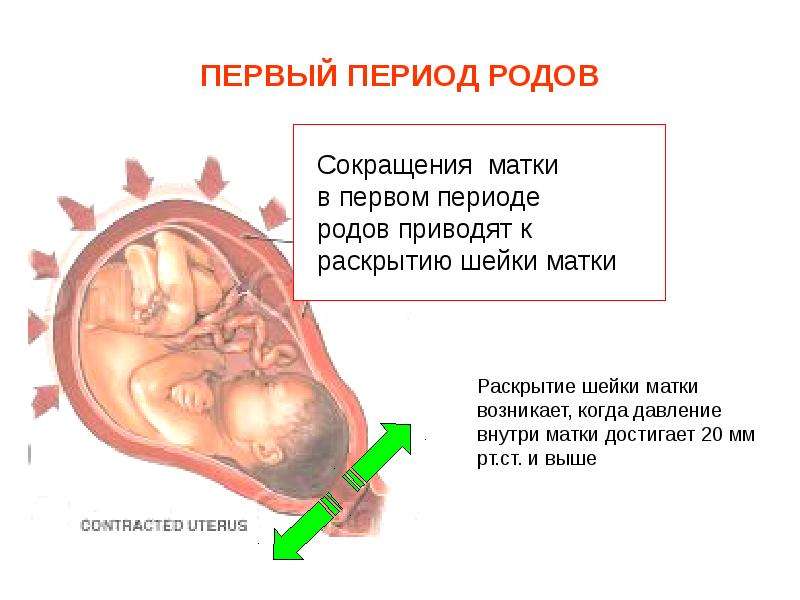
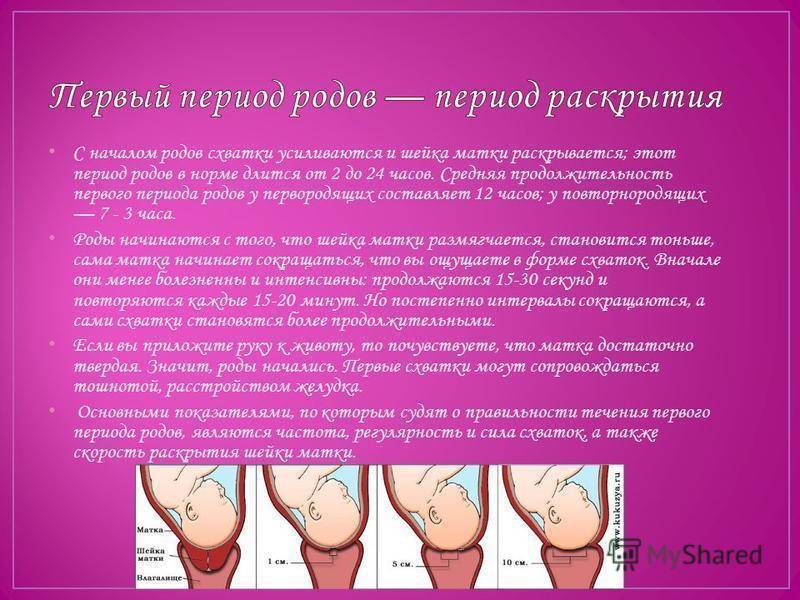
Исходя из предназначения амниотической оболочки и передних вод для физиологичного течения родов важно их сохранение. В норме излитие происходит после полного открытия шейки
Плодный пузырь лопается, воды вытекают. Иногда этого не происходит, и тогда их вскрывают, поскольку пузырь становится плоским и не выполняет свою функцию, а только мешает.
- Если воды отошли до начала родовой деятельности, то такое состояние называют дородовое излитие.
- Если во время родов, но не при раскрытой шейке, говорят о преждевременном излитии.
Несвоевременное излитие происходит у 12% рожениц. Почему оно происходит? Это неизвестно. Некоторые исследователи связывают преждевременное излитие с хламидийной инфекцией.
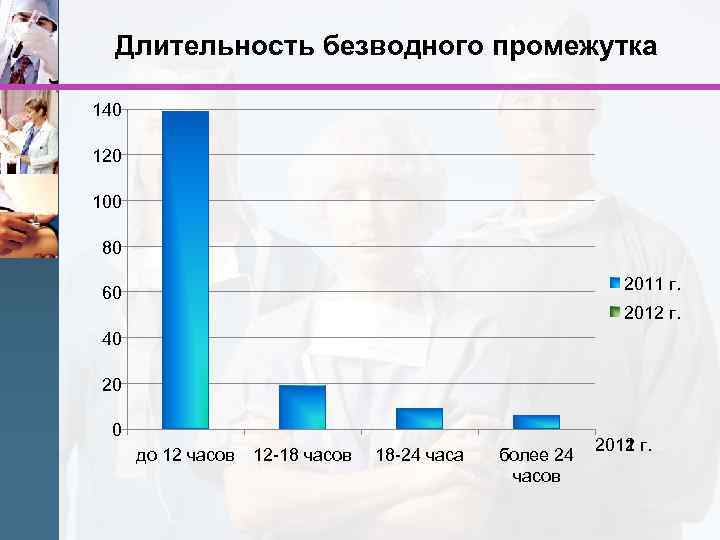
В родах существует этап, когда ребенок находится без вод. Это нормальное физиологичное явление. Если определять по времени безводный период в родах, норма приходится на 6-12 часов при доношенной беременности. Больше этого времени ждут редко, обычно уже через 6 часов переходят к активным действиям.
Прогноз
Острый М. у большинства больных завершается выздоровлением. Однако в нек-рых случаях возможна генерализация инфекции, что зависит от вирулентности возбудителей и реактивности организма; при остром послеабортном и послеродовом М. в случаях недостаточного лечения процесс может распространиться на соседние органы и осложниться развитием метротромбофлебита, сепсиса (см.).
Прогноз для жизни при переходе острого Метроэндометрита в хронический с длительным течением благоприятный, однако полное выздоровление наступает редко: наблюдаются обострения, нарушение менструальной, детородной функций (преждевременное прерывание беременности, патология прикрепления плаценты, слабость родовой деятельности, субинволюция матки после родов).
Профилактика заключается в предупреждении воспалительных заболеваний женских половых органов, предотвращении попадания возбудителей инфекции в полость матки, рациональном ведении родов.
См. также Матка, патология.
Библиография: Бодяжина В. И. Хронические неспецифические воспалительные заболевания женских половых органов, М., 1978; Бодяжина В. И. и Жмакин К. Н. Гинекология, с. 155, М., 1977; Железнов Б. И. и Логинова H. Е. Структурные изменения слизистой оболочки матки и функция яичников при хроническом эндометрите, Акуш. и гинек., №4,с. 3, 1977; Логинова Н.Е. и Стругацкий В. М. Лечение хронического неспецифического эндометрита, там же, № 4, с. 17, 1976; Сольский Я. П. и Иванюта Л. И. Воспалительные заболевания женских половых органов, Киев, 1975; Humphrey М. D. Post-partum infection, Med. J. Aust., V. 2, p. 657, 1972; N o-vak E. R. a. Woodruff J. D. Novak’s gynecologic and obstetric pathology, Philadelphia, 1974; Obstetric and perinatal infections, ed. by D. Charles a. M. Finland, Philadelphia, 1973.
Лечение
Больные с острым Метроэндометритом должны находиться на постельном режиме. Назначают холод на низ живота, сокращающие матку лекарственные средства (прегнантол, питуитрин, окситоцин). Из антибиотиков наиболее целесообразны полусинтетические Пенициллины, препараты широкого спектра действия, цефалоспорины, в дальнейшем (после исследования чувствительности микрофлоры) соответствующие антибиотики. В нек-рых случаях целесообразно комбинированное лечение несколькими антибиотиками, сульфаниламидами, фурадонином, противогрибковыми средствами. При повышенной свертываемости крови показаны антикоагулянты, при болях — свечи с белладонной или пантопоном, амидопирин. Если после ликвидации острых явлений послеродового или послеабортного М. обнаруживаются кровянистые выделения и другие симптомы, свидетельствующие о задержке в матке частей плодного яйца, то на фоне антибактериальной терапии производится вакуум-аспирация (см. Вакуум-экскохлеация) или выскабливание матки (см. Выскабливание слизистой оболочки матки). При туберкулезном М. назначают специфическую терапию, включающую антибиотики и другие препараты (см. Туберкулез).
Следует обмывать наружные половые органы дезинфицирующими р-рами не менее двух раз в день, следить за регулярной функцией кишечника и мочевого пузыря, полноценным питанием, богатым витаминами.
При хрон. М. показана физиотерапия: электрофорез магния (при болевом синдроме), йода и цинка (при спаечных, рубцовых изменениях). Электрофорез целесообразно проводить импульсными токами низкой частоты. В детородном возрасте при гипофункции яичников рекомендуются проведения СВЧ-терапии, ультразвук в импульсном режиме, диатермия, парафино- и озокеритотерапия, грязелечение, сероводородные ванны и влагалищные орошения. При нарушении функции яичников, расстройствах менструального цикла в виде кровотечений назначают гормонотерапию (см. Дисфункциональные маточные кровотечения, Маточные кровотечения).
При образовании пиометры показано расширение канала шейки матки для удаления гноя из полости, промывание р-ром фурацилина. Если имеется подозрение на злокачественную опухоль, по прекращении острых явлений под защитой антибиотикотерапии производят диагностическое фракционное выскабливание.
«Весь остальной мир может только позавидовать»
Общественный деятель, политолог Борис Якеменко считает, что эти дни в мае давно нужно было сделать выходными вместе январских праздников:
— Ну, наконец-то. Идея с 10-дневными майскими выходными была очевидна уже много лет. Все равно все косят от работы и учебы между праздниками, как могут. Кроме того, на май все едут за город – кто-то отдыхает, большинство копают, и в целом живут активно. В январе 10 дней все сидят, киснут и пьют. Почему только до Путина никто не додумался это сделать, в то время как запросов снизу на такую смену праздников было множество?
С ним согласен журналист кремлевского пула Дмитрий Смирнов:
— Вместо локдаунов, карантинов и ковид-паспортов в России, чтобы сбить третью волну пандемии, сделали четыре дополнительных выходных. К уже имеющимся шести! Да гражданам такой страны весь остальной мир может только позавидовать.
Такое же мнение у координатора «Левого фронта» Сергея Удальцова:
— Путин в связи с коронавирусной ситуацией объявил выходные с 1 по 10 мая. На самом деле, давно пора на постоянной основе сделать длинные выходные в мае, сократив новогодние праздники.
Журналист Ксения Собчак написала, что если внесение «Медузы*» в список иноагентов стало «кнутом», то объявление 10 дней выходными и возобновление авиарейсов в Египет – «пряником»:
— Пряник дня: «Путин продлил майские каникулы аж до 10-го числа». Вообще вся неделя – пряничная. Сначала Путин рассказал про новые социальные выплаты, теперь позволил народу гудеть аж полторы недели. Считай, второй Новый год. Пряник дня-2: «Россия и Египет договорились о возобновлении рейсов в Хургаду и Шарм эль шейх». Туроператоры потирают руки. Стартовать планируют в мае.
Фото из архива “7×7”.
Чем опасно преждевременное излитие вод?

Почему так боятся длительного безводного периода? Человека нельзя назвать стерильным – на коже, во влагалище и внутренней среде живет множество микроорганизмов. А еще у многих есть очаги хронической инфекции – невылеченные кариозные зубы, хронический тонзиллит, гайморит, цистит. В большинстве случаев флора представлена кокками, палочками, встречаются грибки.
Для взрослого такая инфекция является естественной флорой, с которой иммунная система находится в определенном равновесии.
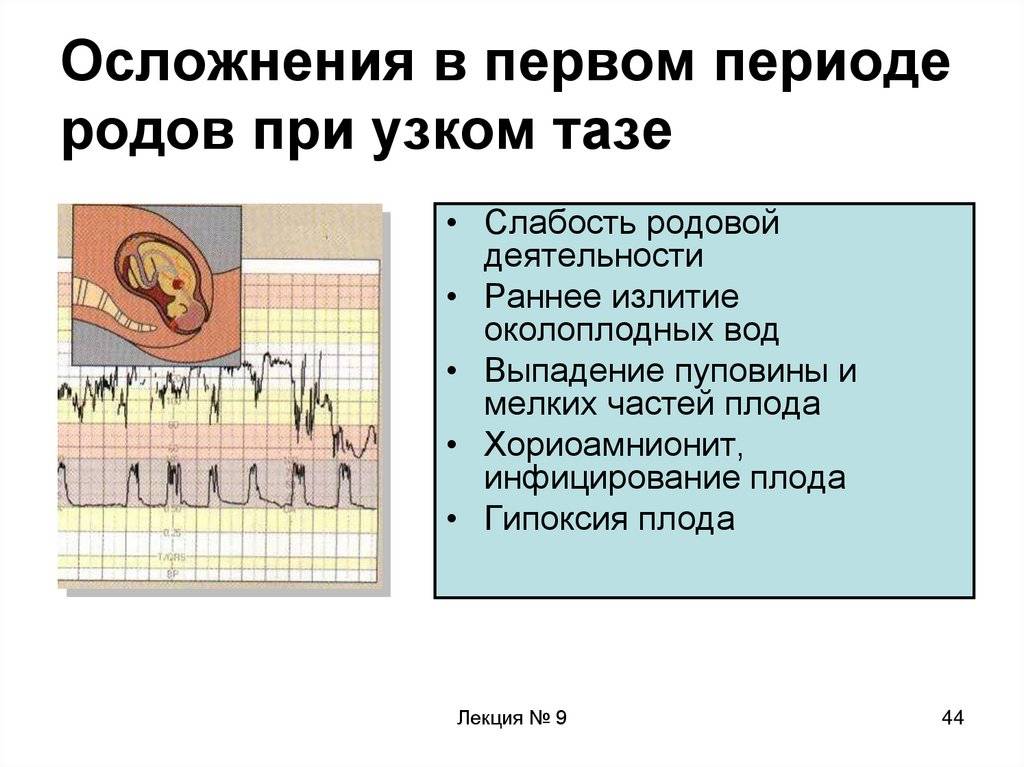
Для новорожденного, который еще не имел контакта с возбудителями, любая встреча может закончиться плачевно. Последствия безводного периода в родах для ребенка заключаются в угрозе инфицирования. Микробная инфекция угрожает как плоду, так и матери. Она становится причиной хориоамнионита (воспаления плодных оболочек) или эндометрита (поражения стенки матки).
Хориоамнионит
Воспаление оболочек плода переходит в инфекционное поражение околоплодных вод, которые в некотором количестве остаются, несмотря на преждевременное излитие. Возбудителями заболевания чаще являются анаэробы, стрептококки, стафилококки, энтерококки, могут быть целые микробные ассоциации. Иногда инфицирование протекает со скрытой клинической картиной без ярких симптомов.
Хориоамнионит развивается при превышении максимально допустимого безводного периода в родах. В группу риска попадают женщины после 24 часов с момента излития вод.
Симптомы заболевания развиваются постепенно:
- Появляется общее недомогание, слабость, поднимается температура, женщину знобит.
- У нее отмечается тахикардия, по данным КТГ у плода тоже.
- Затем появляются гнойные выделения из влагалища.
- В общем анализе крови все признаки острого воспаления – увеличение количества лейкоцитов, СОЭ, сдвиг лейкоцитарной формулы влево.
- При пальпации появится неприятная болезненность в области матки.
В каждом пятом случае это заболевание переходит в эндометрит. Чтобы предотвратить прогрессирование болезни, сразу после диагностики этого состояния необходимы интенсивные лечебные мероприятия:
- Обязательно назначают антибиотики из группы пенициллинов и метронидазол, который действует против анаэробной флоры.
- Если состояние развилось, когда женщина уже в родах, то предпринимаются попытки простимулировать родовой процесс медикаментозно.
- Если развивается слабость родовой деятельности, принимается решение о завершении родов путем кесарева сечения. Операция проводится экстраперитонеально, чтобы не допустить инфицирования брюшины и развития перитонита.
Эндометрит
Развивается после длительного безводного периода на фоне хориоамнионита. Через сутки-двое ухудшается состояние, беспокоит:
- резкий подъем температуры;
- интоксикации;
- болезненность матки, она увеличена в размерах;
- кровянистые выделения обильные и не становятся меньше, сопровождаются зловонным запахом;
- для матки характерна субинволюция – она не уменьшается в размерах и не уплотняется.
Лечение проводится курсом антибиотиков, детоксикационным лечением.
Акушерская тактика при безводном периоде
Подход при доношенной и недоношенной беременности отличается. Если срок беременности 38 недель и более, то безопасным безводным периодом считается 6 часов.
Если в течение этого времени не развилась родовая деятельность, то во избежание инфекционных осложнений начинают стимулировать введением окситоцина капельно под контролем КТГ плода.
Безводный период 12 часов и более крайне нежелателен, особенно, если у женщины в мазках определялось повышенное количество лейкоцитов, кокковая флора.
При недоношенной беременности тактика зависит от срока. Если он превышает 34 недели, то принимается решение о проведении родов через естественные родовые пути, если для этого не возникает противопоказаний со стороны матери или плода. В противном случае выполняют кесарево сечение.
Объясняется такой план действий тем, что после 34 недель происходит созревание сурфактанта, и, несмотря на недоношенность, легкие ребенка расправятся, и он сможет дышать сам.
В настоящее время при недоношенной беременности сроком до 34 недель и излившихся околоплодных водах придерживаются выжидательной тактики. При этом обеспечивают антибактериальное прикрытие. В отсутствие околоплодных вод происходит ускоренное созревание сурфактанта, что подготовит ребенка к рождению.
Что нужно делать, чтобы обеспечить пролонгирование беременности и снизить риск развития инфекции?
Беременная, почувствовав жидкие выделения из половых путей, должна быть направлена в роддом. В приемном покое проводится осмотр, женщина госпитализируется.
Палата должна быть оснащена бактерицидными лампами. Уборка в ней проводится с той же частотой, как в родблоке. Постельное белье меняется ежедневно, а стерильные подкладные каждые 4 часа.
Соблюдается постельный режим. Любые посещения родственников исключены. Женщина встает только в туалет, остальное время проводит в постели. Прием пищи также проводится в палате. Рекомендуется сбалансированное питание, регулирующее работу кишечника. Нужно исключить появление запоров.
При поступлении в отделение берется мазок на микрофлору, затем он повторяется каждые 5 дней. Ежедневно проводят измерение окружности живота и высоты стояния дна матки, они не должны уменьшаться. Контролируют подтекание околоплодных вод, измеряют приблизительно их количество
Также важно следить за их видом, изменением характера, появлением гнойного компонента
Каждые три часа контролируют температуру тела и сердцебиение плода. Оптимально это делать не акушерским стетоскопом, а с помощью КТГ. Раз в 12 часов определяют концентрацию лейкоцитов в крови. При их увеличении подсчитывают формулу.
Воспалительный тип мазка рекомендуется сопроводить посевом отделяемого из влагалища на микрофлору и чувствительность ее к антибиотикам.
Если беременная входит в группу риска по развитию инфекционных осложнений, то антибиотики назначают превентивно с целью профилактики осложнений. При нарастании количества лейкоцитов в анализе крови антибактериальная терапия обязательна.
Токолитическая терапия проводится в течение 72 часов. Дальнейшее продление срока беременности проводится при информированном согласии роженицы. Совместно с неонатологом женщине объясняют всю опасность преждевременных родов и возможные последствия реанимационных мероприятий. Описаны случаи пролонгирования недоношенной беременности без околоплодных вод до 4-5 недель.
Эффективность проводимого лечения оценивается по прогрессированию беременности, отсутствию симптомов хориоамнионита и нарушений со стороны плода.
Беременным с доношенной и недоношенной беременностью, которые на момент излития околоплодных вод находились вне роддома, обязательно нужно зафиксировать время, чтобы в дальнейшем врач мог оценить безводный период в родах и сколько он еще может длиться.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro