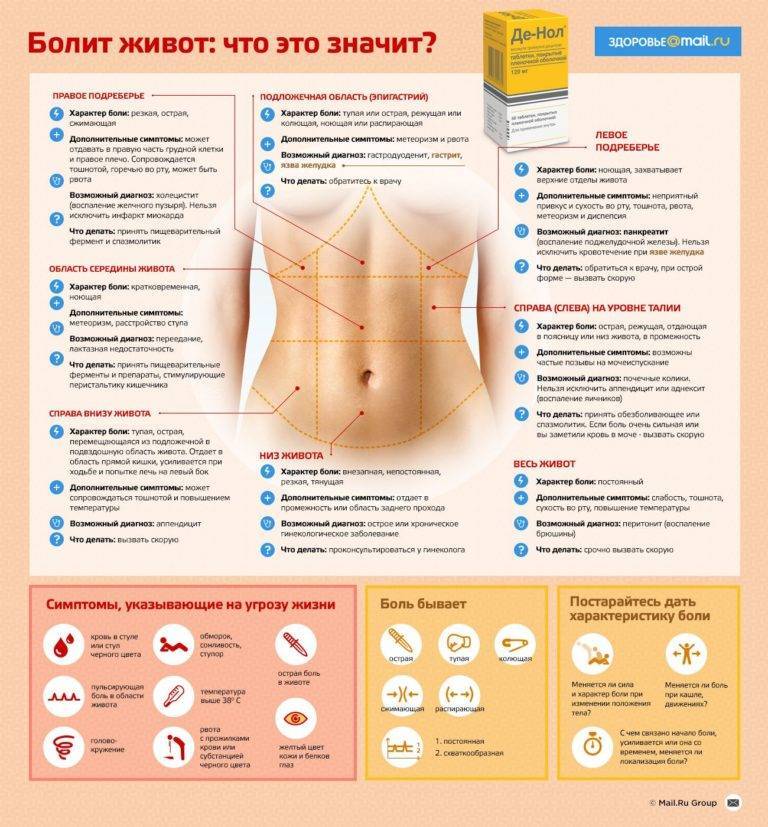
Что предпринять, если болит внизу живота при беременности?
Выяснить причину дискомфорта может только врач. В клинике «Поликлиника+1» есть опытные гинекологи с большим опытом работы. Они осмотрят вас, выяснят жалобы, направят на анализы, а при необходимости — на консультацию к узкопрофильному специалисту. По результатам обследования будет составлена щадящая, но эффективная схема лечения.
Если причина боли физиологическая, мы дадим рекомендации по нормализации образа жизни и питания, назначим симптоматическую терапию. В любом случае вы избавитесь от страхов по поводу того, что при беременности тянет низ живота.
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники “Поликлиника+1”, дерматовенерологом, урологом, микологом
Малашенко Владимиром Александровичем
С чем связаны тянущие боли внизу живота при беременности?
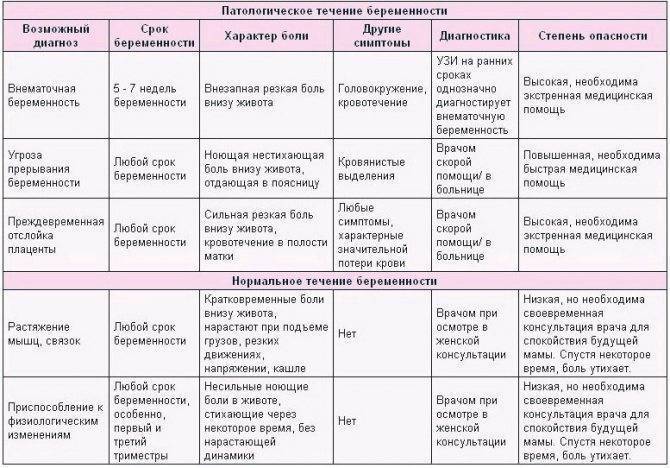
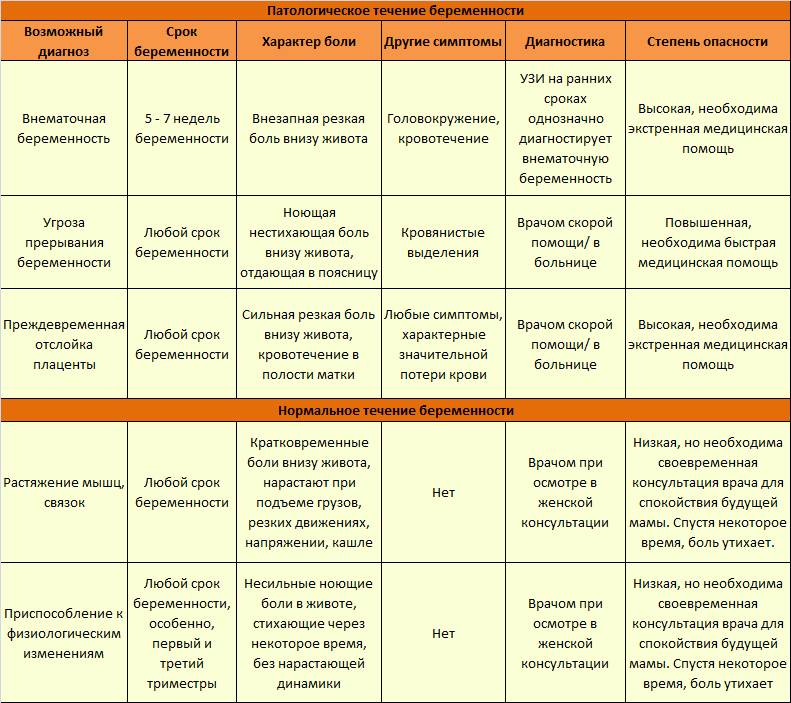
Физиологические причины
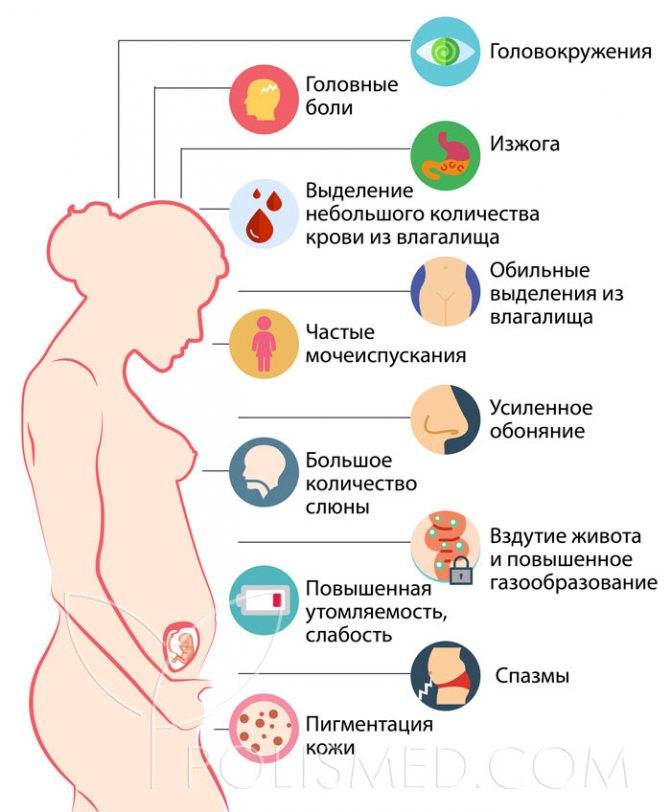
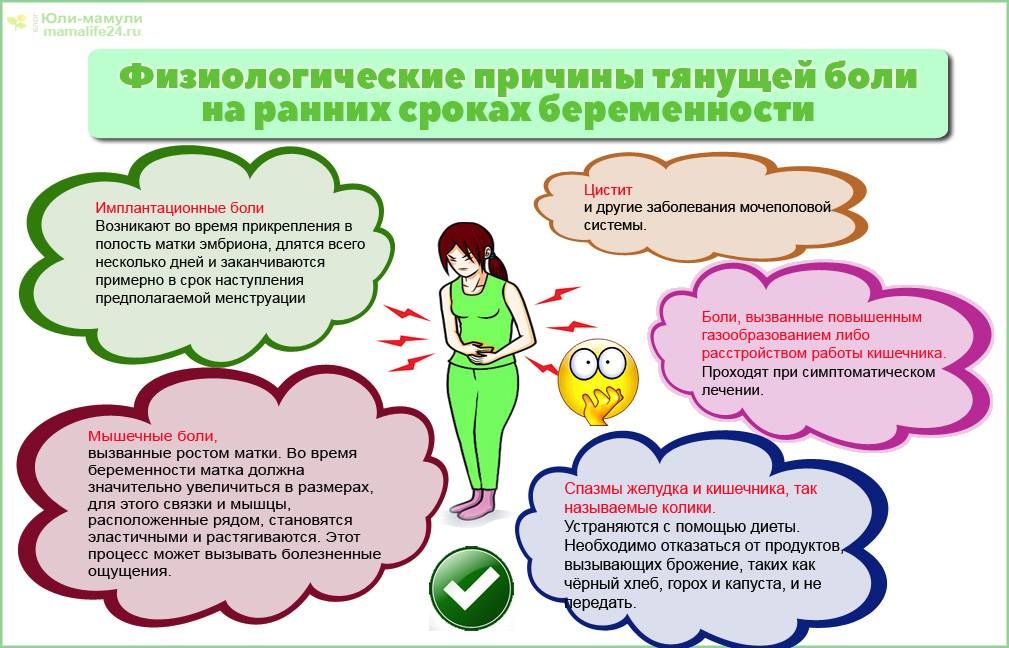
Неприятные ощущения естественны на ранних сроках, поскольку идет мощная гормональная перестройка, а органы, которые расположены в малом тазу, сдавливаются и смещаются. В результате нарушается перистальтика, появляются кишечные колики и вздутие.
Боли в животе, как при месячных, могут возникнуть в самом начале беременности, на седьмые сутки после зачатия. Это означает, что оплодотворенная яйцеклетка внедряется в стенку матки.
Тянущие ощущения в разные триместры обусловлены различными физиологическими факторами:
- растяжением связок матки;
- ростом плода и давлением на внутренние органы;
- тренировочными схватками.
Если состояние не ухудшается, нет поводов для беспокойства.
Патологические причины
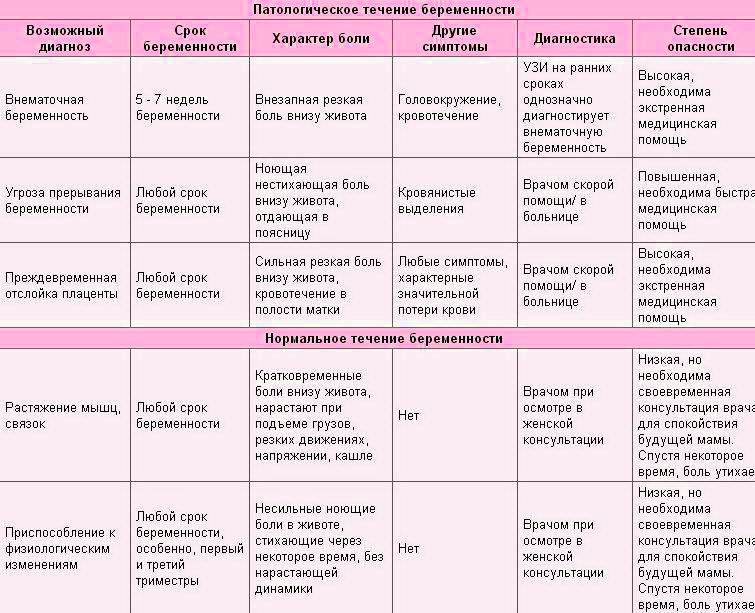
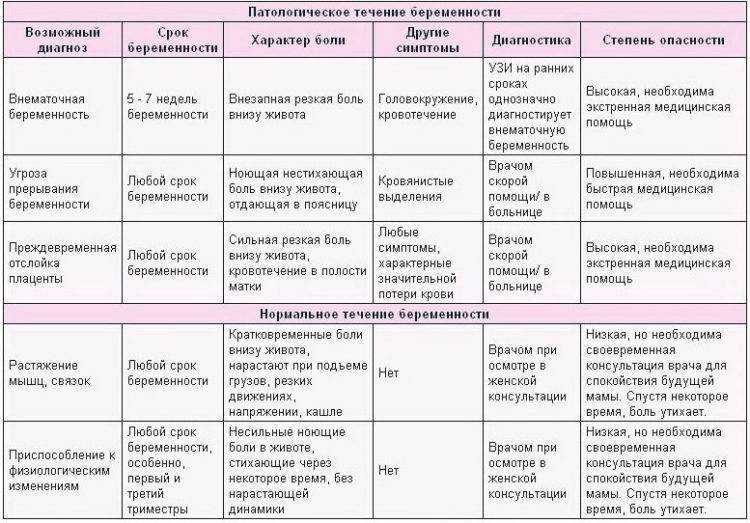
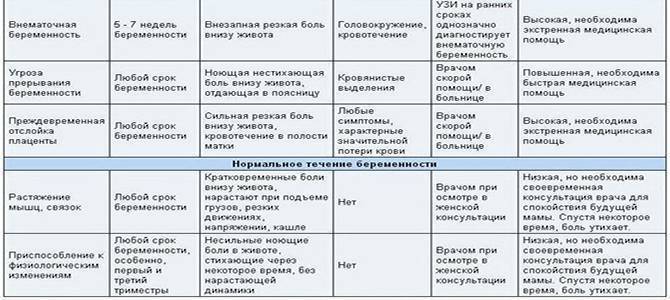
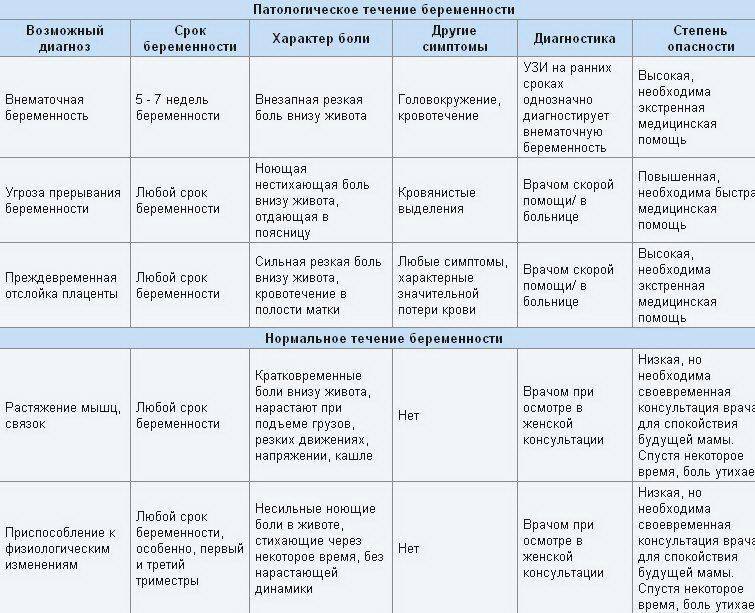
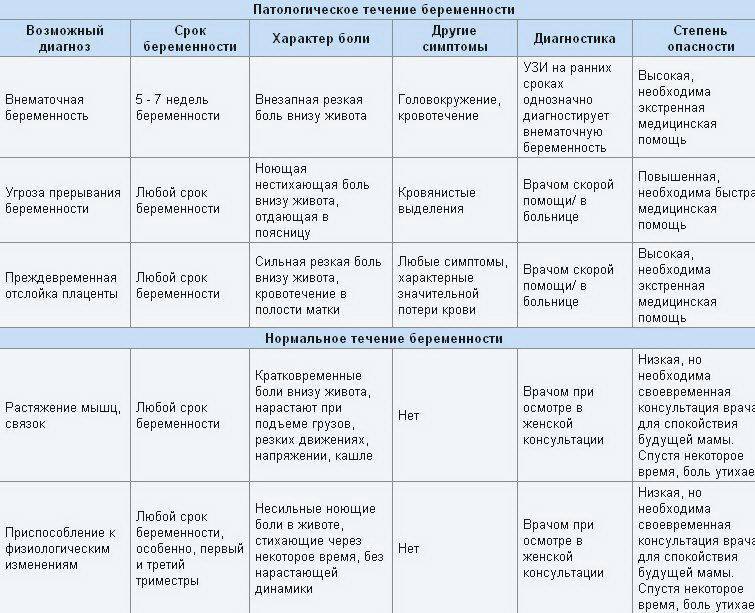
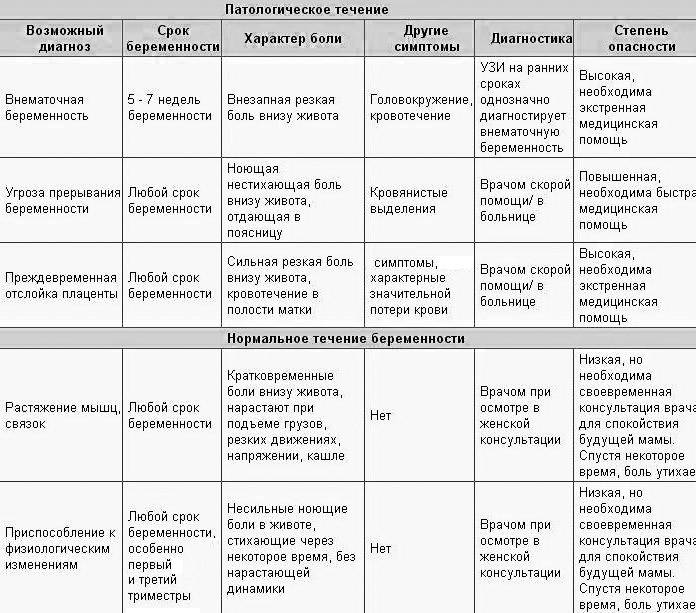
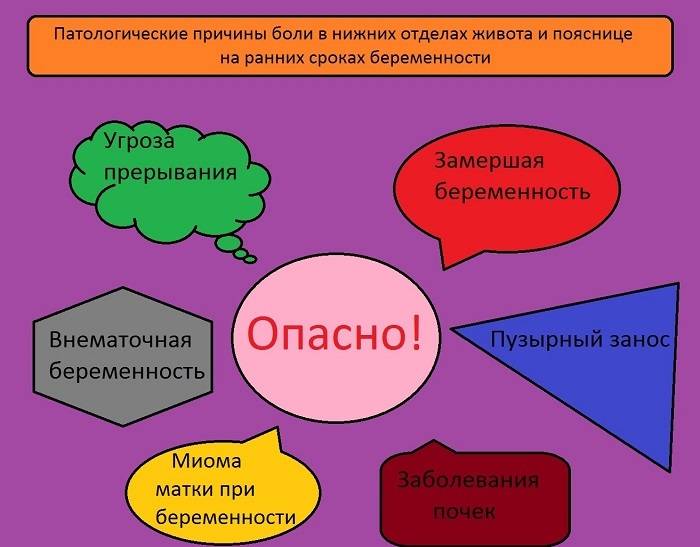
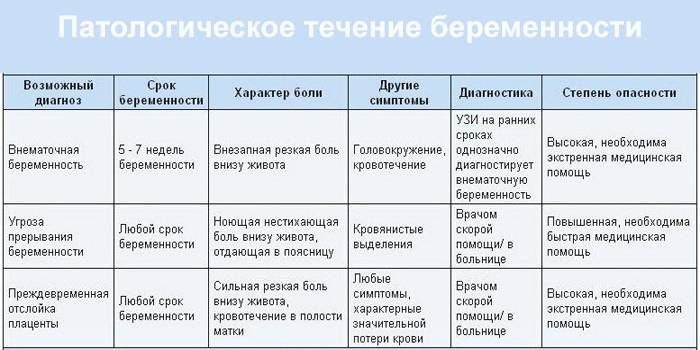
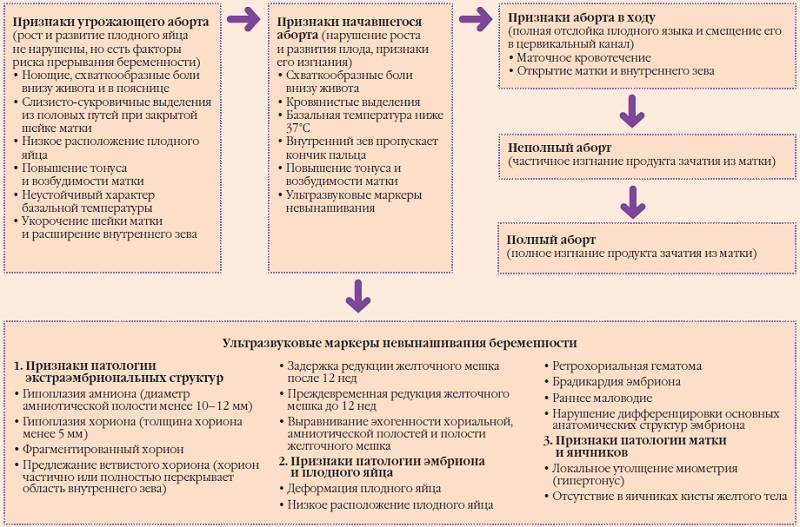
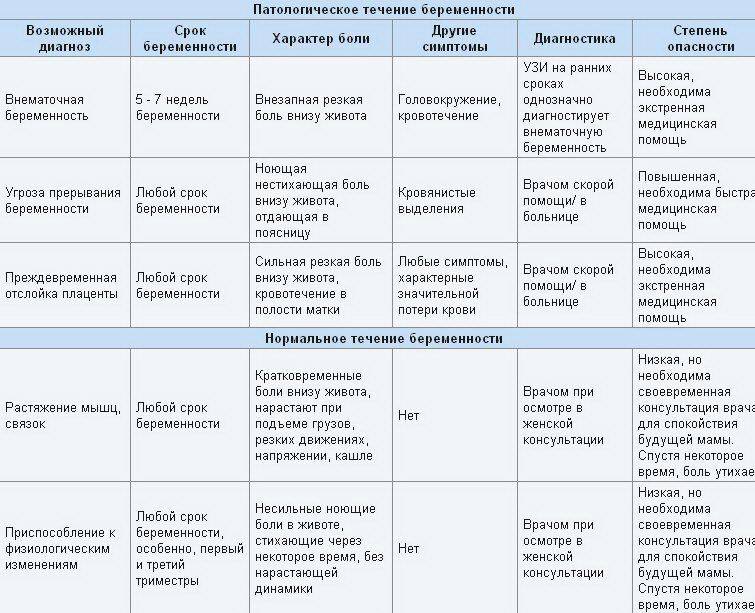
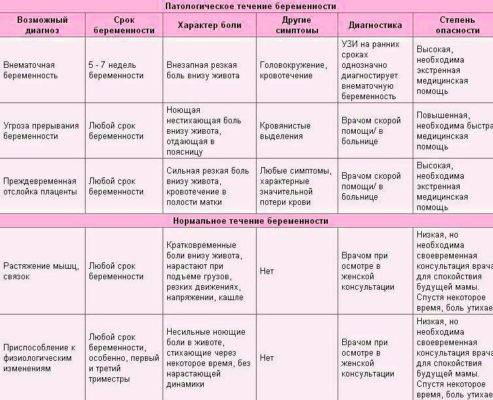
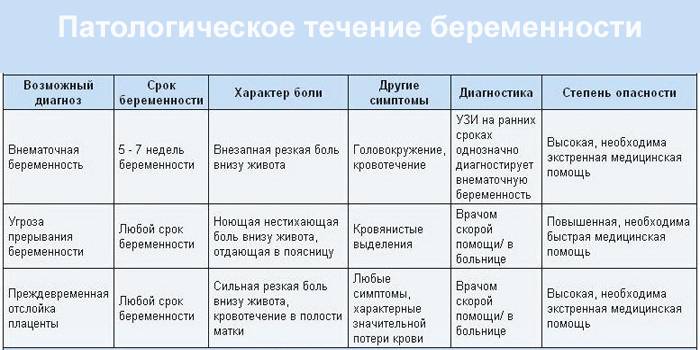
- Интенсивная боль на восьмой неделе может быть признаком внематочной беременности. Ее сопровождают такие проявления, как кровотечение и резкое ухудшение самочувствия.
- Когда при беременности тянет живот, нельзя исключать угрозу выкидыша. Признаками самопроизвольного аборта являются боли в виде схваток и кровянистые выделения.
- Иногда дискомфорт доставляет слишком активное шевеление ребенка. Это не всегда норма: плод может страдать от маловодия, нехватки кислорода и других патологий.
Если боли и покалывание внизу живота вызваны осложнениями при беременности, это всегда требует медицинского вмешательства, нередко экстренного. Поэтому будущая мама должна знать о тревожных признаках и быть внимательна к своему состоянию.
Прохождение обследования: общие анализы и специфическая диагностика
Первые недели (с 5-ой до 8-ой) — это время прохождения первых анализов, которые помогут составить общую картину течения беременности. На первом приеме врач назначает женщине целый ряд анализов:
- общий анализ крови, чтобы определить уровень гемоглобина и количество эритроцитов, лейкоцитов, для выявления возможного скрытого воспаления,
- общие анализы мочи для определения работы почек,
- биохимические анализы крови для оценки метаболизма организма и работы важнейших органов,
- кровь на свертывание (коагулограмма),
- гормональный профиль – определение ХГЧ с уточнением срока беременности, прогестерона и при необходимости, других гормонов,
- анализ крови на скрытые инфекции (герпесную, цитомегаловирусную, Эпштейн-Барр с титром антител), чтобы вовремя распознать активацию инфекции.
Также проводятся влагалищные мазки на флору, на инфекции. Весь этот комплекс — как общие анализы, так и дополнительные, дает врачу представление о состоянии женщины и течении беременности, необходимости назначения каких-либо дополнительных методов диагностики и препаратов, особенно при угрозе выкидыша, если уровень гормонов понижен. В таких случаях будет показано исключение внематочной беременности и поддерживающая терапия препаратами прогестерона. Если мазки плохие или по общим анализам крови выявлено воспаление, будет назначено лечение.
Почему появляется кожный зуд при беременности: причины возникновения
Во время вынашивания малыша организм женщины подвергается серьезным изменениям: перестраивается принцип работы его органов и систем, меняется гормональный фон и т. д. Кроме того, на ранних сроках происходит снижение защитных сил организма: оно необходимо для того, чтобы иммунная система не отвергла плод как чужеродный объект.
Снижение иммунитета приводит к обострению хронических заболеваний и уязвимости организма будущей матери перед патогенными агентами.
Среди наиболее распространенных причин развития кожного зуда при беременности называют следующее:
- Полиморфный дерматоз и пемфигоид (Pemphigoidum) беременных. Полиморфный дерматоз является относительно распространенным осложнением беременности: по статистике, на 160 беременностей приходится 1 случай данной патологии. Это доброкачественное воспалительное заболевание, которое чаще всего проявляется при вынашивании двойни, тройни или крупного плода. Полиморфный дерматоз проявляется в виде возникновения на животе (за исключение пупочной области) папул, сопровождающихся сильным зудом во время беременности. Пемфигоид беременных представляет собой редко встречающуюся (в 0,002% случаев) аутоиммунную патологию, представленную образованием на кожных покровах зудящих пузырьков, булл и эритематозных бляшек, которые сильно зудят.
- Атопические поражения кожи. Обострение атопического дерматита на фоне беременности – весьма распространенное явление, наблюдающееся в 50% случаев. Активация симптомов АД обычно объясняется угнетением клеточного иммунитета и усилением гуморального. Патологический процесс представлен образованием на коже красных пятен, узелковой сыпи, шелушением и зудом кожи во время беременности.
- Кожные растяжки. Зуд на груди, животе и ногах может объясняться появлением растяжек. Они возникают, когда тело набирает объем вместе с растущим внутри ребенком. Растяжки на животе при беременностиПомимо увеличения объема тела, во время беременности наблюдается размягчение и растяжение волокон кожи, обусловленное изменением гормонального фона. Увлажняйте и питайте кожу специальными кремами и маслами, чтобы смягчить неприятные ощущения.
Мнение эксперта
По статистике, стрии являются самой распространенной кожной проблемой, с которой сталкиваются беременные: их появление отмечает до 90% женщин в период гестации. Причем было отмечено, что на вероятность их образования во многом влияет генетическая предрасположенность.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Системные нарушения. Во время гестации возможно изменение работы отдельных внутренних органов и целых систем организма. Например, актуальной проблемой современного акушерства является внутрипеченочной холестаз (Cholestasis) беременных. Его развитие происходит во II/III триместрах под воздействием повышения содержания желчных кислот в сыворотке крови. ВХБ характеризуется развитием выраженного зуд тела при беременности, к которому может присоединиться желтуха (Icterus). Точных данных относительно причин возникновения ВХБ у современной медицины нет, однако считается, что предпосылками к его развитию могут быть генетические и гормональные факторы.
Стресс. Во время беременности зачастую растет нервное напряжение, вызванное переживаниями о будущих родах и здоровье малыша, огорчением по поводу изменений внешнего вида и пр. Все это приводит к изменениям в периферической нервной системе и вызывает кожный зуд у беременных.
- Недостаток витаминов и необходимых микроэлементов. Во время гестации потребность организма в полезных веществах увеличивается примерно в 1,5-2 раза, за счет чего у женщины может развиться их недостаток. Например, при беременности может начаться гиповитаминоз витамина D, нарушение всасывания витамина К и нехватка железа, которые чреваты возникновением зуда. Чтобы помочь организму восполнить недостаток полезных веществ, необходимо сбалансированно питаться и принимать витаминно-минеральные комплексы (после согласования с акушером-гинекологом).
Как снять тонус матки в домашних условиях
Специалист рекомендует следующий алгоритм действий.
Расслабьтесь. Постарайтесь прилечь или сядьте в удобном положении. Глубоко вдохните, успокойтесь
Краткосрочный гипертонус не навредит ни вам, ни ребенку, но важно как можно скорее избавиться от дискомфортных ощущений.
Примите ванну. Теплая вода способствует расслаблению
Добавьте в ванну ароматические масла, полежите в приятной воде, послушайте спокойную музыку.
Убедитесь, что с кишечником все в порядке. Часто к развитию гипертонуса приводят нарушения работы пищеварительной системы. Если вас беспокоит вздутие живота или запор, необходимо очистить кишечник. Если дефекация естественным путем вызывает сложности, поможет очищению кишечника клизма.
Примите лекарственный препарат, рекомендованный врачом. В качестве средства экстренной помощи можно самостоятельно принять таблетку но-шпы или дротаверина. Эффективно и безопасно применение папаверина в виде ректальных свечей. Эти лекарственные средства всегда должны быть под рукой, если гипертонус возникает достаточно часто. Ими стоит пополнить домашнюю аптечку каждой беременной женщине.
Если есть возможность, позвоните своему лечащему врачу и обсудите с ним по телефону свое состояние. При необходимости врач порекомендует приехать в женскую консультацию на осмотр или направит в стационар на госпитализацию.
Если на фоне дискомфортных ощущений внизу живота вы заметили кровянистые выделения, необходимо срочно обращаться к врачу. В ночное время, когда женские консультации уже закрыты, необходимо вызвать скорую помощь или самостоятельно приехать в роддом, стационар гинекологического отделения, где беременным женщинам оказывают медицинскую помощь круглосуточно.
pixabay.com  / 
Обследования и анализы
Если женщина, сделавшая тест на беременность и получившая положительный результат, на этом сроке до сих пор не дошла до врача, то сейчас самое время это сделать. Акушер-гинеколог произведет визуальный осмотр, назначит все необходимы анализы и при необходимости направит на УЗИ. Выявить наличие каких-либо аномалий в развитии плода на восьмой неделе беременности невозможно (это делается на первом скрининге в 11-13 недель), но исследование поможет убедиться в том, что у малыша есть сердцебиение и исключит замершую беременность. Возможно, вам даже отдадут первое фото вашего крохи, но разглядеть на нем подробности вряд ли удастся.
При постановке на учет по беременности будущей маме будет необходимо сдать ряд лабораторных исследований. В обязательный перечень входит мазок на диагностику микрофлоры влагалища, анализ мочи, общий и биохимический анализ крови, кровь на ВИЧ, сифилис, гепатит, определение группы крови и резус-фактора. Кроме того, врач, который будет вести беременность, предложит сделать ЭКГ и пройти осмотры у узких специалистов: окулиста, стоматолога, эндокринолога и других, если будет выявлена такая необходимость.
pixabay.com  / 
Источники боли в начале беременности
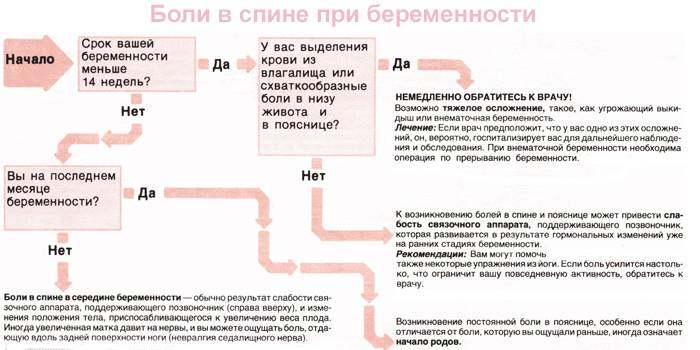
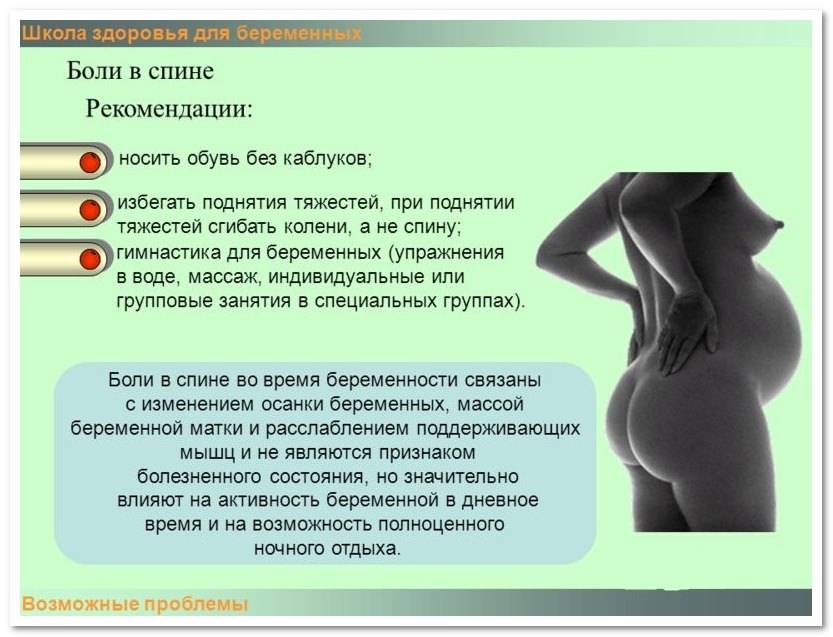
Доктора заслуженно называют начальные месяцы вынашивания наиболее ответственными, ведь в этот промежуток времени происходит быстрая смена событий в организме. Нужно осознавать, при каких факторах болит спина при беременности в первом триместре. Нельзя все непривычные ощущения принимать как поводы для беспокойства. Чтобы быть спокойным насчет здоровья, следует понимать, из-за чего возникают естественные болевые синдромы, свойственные вынашиванию, и какие чувства говорят о дефективности.
Боль в спине на ранних сроках беременности может быть спровоцирована целым рядом моментов:
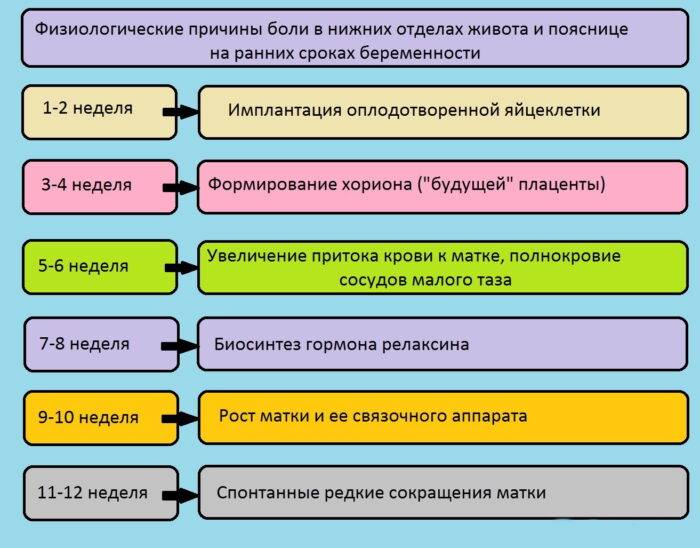
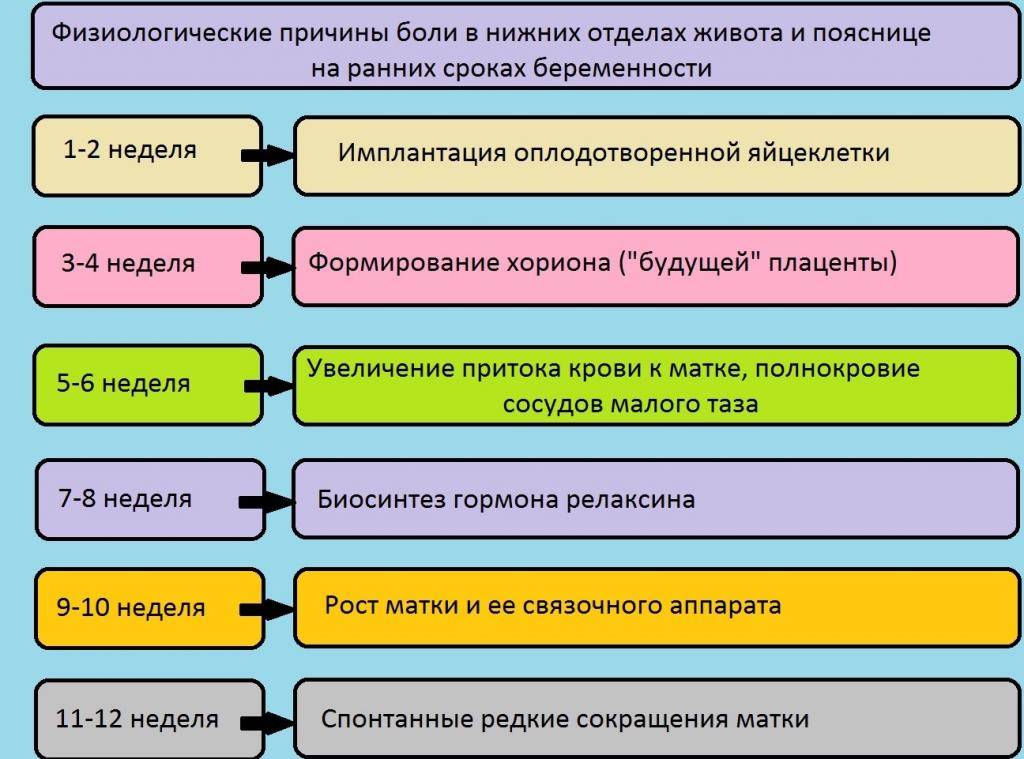
- В первые 14 дней оплодотворенная яйцеклетка прикрепляется к матке. Это событие по обыкновению вызывает некоторые неприятные ощущения в нижней области брюшной полости. Дамы, не знающие о своем положении, дискомфорт могут принять за предменструальные симптомы;
- К 3-4 неделе также нельзя не паниковать, ведь в это время происходит формирование тканей для будущей плаценты. На первом месяце в стенку матки внедряются ворсины, впоследствии развивается система кровоснабжения плода;
- Неделей позже на протяжении 14 дней происходит исчезновение мышечного слоя, который спазмами может повредить эмбрион;
- Описанные ощущения возникают у дамы на 7-8 неделе, когда происходит выработка активного гормона под названием релаксин. Это вещество воздействует на суставы, предоставляя возможность расслабляться тканям;
- Мышечные волокна матки активно растут на 9-10 неделях, масса этого органа увеличивается в несколько раз, меняется форма для качественного развития малыша;
- Также болезненные ощущения возникают под конец формирования всех систем органов. Это происходит на 11-12 неделе, когда и заканчивается первый триместр.
Представленные моменты положительны для женщины, однако есть и негативные факторы. Иногда случается замершая беременность, во время которой эмбрион прекращает развиваться. Происходят различные воспалительные изменения в плодном яйце. В этот момент также повышается температура тела.
Практически всегда спина болит во время беременности внематочной, когда плодное яйцо начинает формироваться не в непосредственной матке, а за ее пределами. Часто женщина при данном виде интересного положения жалуется, что возникает боль в районе правой части живота. Это состояние в обязательном порядке должен обследовать врач, и дать рекомендации по дальнейшим действиям с таким процессом.
Сильные боли в спине при беременности могут быть определены физиологическими трансформациями, но также являться сигналом патологического процесса. Первый семестр – это наиболее ответственный этап для формирования эмбриона, потому в случае дискомфорта стоит отправиться к опытному доктору, способному совершить дифференциальную диагностику и ответить на вопрос почему болит спина на ранних сроках беременности.
Как различить физиологические и патологические боли?
Дискомфорт, который связан с естественными причинами, не нарастает и не мешает женщине вести обычный образ жизни. После приема спазмолитика или отдыха в горизонтальном положении состояние, как правило, улучшается.
Следует насторожиться, если боль становится интенсивной, принимает схваткообразный характер. К опасным симптомам относятся:
- кровянистые выделения;
- общее недомогание;
- снижение артериального давления;
- учащенное сердцебиение;
- предобморочное состояние.
Важно знать, что состояние, когда при беременности тянет живот, может быть вызвано и не акушерскими причинами. Не исключены заболевания ЖКТ, мочевыделительной системы, хирургические патологии
Мамино здоровье — под угрозой!
В организме будущей мамы происходят изменения, направленные на вынашивание беременности. Одновременно создаются предпосылки для развития заболеваний органов брюшной полости.
Что меняется?
Под воздействием гормонов снижается двигательная активность кишечника, протоков желчного пузыря и поджелудочной железы. Содержимое этих органов застаивается.
Несколько подавлена работа иммунной системы — необходимое условие для вынашивания беременности, чтобы мамин организм не отторгал плод.
Застой и сниженный иммунитет способствуют развитию воспаления и размножению условно-патогенных микроорганизмов (постоянно живут в нашем организме, не нанося вреда в обычных условиях).
Где таится опасность?
Вместе с внутренними органами смещается и большой сальник, призванный ограничивать воспаление в брюшной полости. Возникший воспалительный процесс может быстро распространиться на близлежащие органы. Развивается перитонит/воспаление брюшины — тонкой пленки, покрывающей все внутренние органы и стенки брюшной полости.
При смещении внутренних органов месторасположение болей может меняться по сравнению с типичными проявлениями заболеваний.
Из-за нехватки времени у докторов, либо в силу каких-то других причин определенные моменты все же остаются не до конца выясненными. Постараемся осветить некоторые вопросы, ответы на которые вас могут интересовать. |
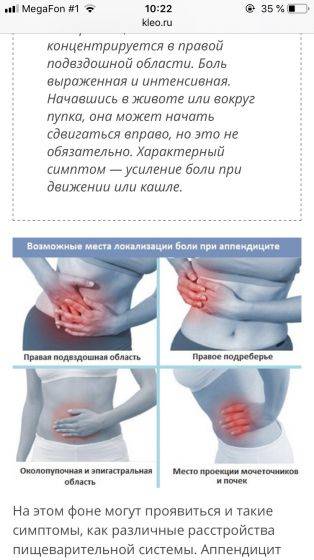
Острый аппендицит — воспаление червеобразного отростка
Аппендикс находится в правой нижней части живота, но с увеличением срока беременности он постепенно смещается в верхние отделы живота.
Заболевание начинается с внезапной и резкой боли в животе, но затем боль становится ноющей и перемещается туда, где находится аппендикс. В положении на правом боку боль усиливается — вследствие давления беременной матки на воспаленный червеобразный отросток.
Часто боль сопровождается тошнотой и рвотой, повышением температуры тела.
При неоказании своевременной медицинской помощи развивается перитонит: температура тела нарастает, боль в животе усиливается, рвота не приносит облечения.
Холецистит — воспаление желчного пузыря
Характерны боли и чувство тяжести справа под ребром. При шевелениях плода боли могут усиливаться.
Часто возникает горечь во рту, изжога, тошнота и/или рвота, отрыжка воздухом, вздутие живота.
При остром холецистите (приступе) боли схваткообразные. Приступ может быть спровоцирован тряской во время езды или погрешностями в питании (употребление жирной, жареной и/или жирной пищи).
При хроническом холецистите боли тупые и ноющие, периодически усиливающиеся и утихающие.
Панкреатит — воспаление поджелудочной железы
Боль располагается в верхней части живота (подложечной области, правом или левом подреберье). Может быть опоясывающей, охватывая не только живот, но область спины. Нередко сопровождается тошнотой/рвотой, нарушением стула (чаще поносом).
Острый панкреатит: боль сильная, резкая схваткообразная или пульсирующая.
Хронический панкреатит: боль ноющая, усиливающаяся при погрешностях в питании.
Цистит — воспаление мочевого пузыря
Острый цистит
Боль режущая, сочетающаяся с учащенным мочеиспусканием и выделением мочи небольшими порциями. Часто возникают ложные позывы на мочеиспускание.
Хронический цистит
Боль тянущая, усиливающаяся при наполнении мочевого пузыря и достигающая наибольшей интенсивности в конце мочеиспускания. Характерна тяжесть внизу живота — прямо над лобком.
Вместе с радостным ожиданием немало беспокойства будущей маме может принести неожиданное появление кровянистых выделений из влагалища. И тогда она, не на шутку встревожившись, задает себе вопросы: не опасно ли кровотечение, бежать к доктору на прием или сразу вызвать скорую помощь? |
Пищевые отравления
Вызываются болезнетворными микроорганизмами, попадающими в организм с некачественной пищей, загрязнённой водой или через грязные руки.
Появляются тянущие или схваткообразные боли в животе, обычно располагающиеся вокруг пупка. Нередко они сопровождаются жидким стулом, тошнотой/рвотой, повышением температуры тела.
Что делать?
При любых болях в животе всегда обращаться к врачу!
Для диагностики заболеваний выполняется УЗИ внутренних органов, общие анализы крови и мочи, а также другие исследования в зависимости от беспокоящих симптомов.
Опасные ситуации с болями в животе во время беременности встречаются нечасто, но почти все они несут угрозу для мамы и малыша. Чтобы избежать беды, своевременно обращайтесь к докторам. Даже если тревога окажется ложной, дополнительная консультация не помешает. Лучше перебдеть, чем недобдеть.
педиатр, врач-ординатор детского отделения
Чем опасен тонус матки
При возникновении гипертонуса будущая мама обычно испытывает дискомфорт. Но внутри ее тела происходят куда более опасные процессы. Если состояние возникает часто или сохраняется длительно, это может приводить к нарушению маточно-плацентарного кровотока и недостатку кислорода, который получает малыш.
В этом состоянии шейка, изначально упругий мышечный орган, не может сомкнуться. А это опасно проникновением инфекций к плоду и плодным оболочкам, а также неспособностью женщины выносить беременность.
На любом сроке вынашивания малыша мышечное напряжение может спровоцировать отслойку плаценты или преждевременные роды. Поэтому врачи-гинекологи так внимательно относятся к наблюдению беременных и контролю этого состояния.
При этом накануне родов оно не только желательно, но и необходимо, так как помогает шейке раскрыться, а малышу — появиться на свет. После родов приводит растянутую при беременности матку к нормальному состоянию. Если роды протекали длительно или на свет появился особенно крупный малыш, перерастянутая матка не может сокращаться эффективно. В этом случае врачи применяют специальные препараты для повышения тонуса с целью снижения риска кровотечения.
pixabay.com  / Parentingupstream
Когда боль в животе после ЭКО является патологией?
В некоторых случаях болевой синдром после экстракорпорального оплодотворения свидетельствует о нарушениях процесса зачатия или функционирования внутренних органов. От нормальной «физиологической» боли он отличается высокой интенсивностью, серьезно мешающей жизнедеятельности пациентки, большей продолжительностью и часто сопровождается следующими симптомами:
- обильными кровянистыми выделениями из влагалища;
- вздутием живота, нарушениями пищеварения (тошнотой, запорами, поносом);
- значительным повышением локальной или общей температуры тела.
Причинами патологической боли в животе при ЭКО являются следующие нарушения гестации или репродуктивной системы организма.
Синдром гиперстимуляции яичников. Это патологическое состояние возникает при введении чрезмерных доз гормональных препаратов для увеличения числа созревших яйцеклеток. Из-за этого яичники достигают в размере десятков сантиметров, что приводит к сдавливанию соседних органов, сосудов и нервов, что сопровождается выраженной болью. Также синдром гиперстимуляции может сопровождаться такими симптомами, как повышение температуры, тошнота, рвота, нарушения стула, потеря аппетита, помрачнение сознания, обмороки и т. д. Легкая и средняя степень этой патологии не угрожают жизни и здоровью пациентки и в специализированной терапии не нуждаются – достаточно прекратить курс гормональных инъекций и соблюдать режим дня и питания, предписанный врачом. Тяжелая форма гиперстимуляции яичников способна нанести серьезный ущерб женскому организму и даже спровоцировать летальный исход, поэтому при нем назначается симптоматическое лечение, направленное на устранение опасных симптомов.
Травмы. Травматизация матки и яичников свойственна процедуре экстракорпорального оплодотворения, однако в норме ущерб здоровью пациентки от них невелик и полностью устраняется в течение нескольких дней. Однако, при некорректном проведении ЭКО могут возникнуть более обширные травмы органов репродуктивной системы и брюшной полости, которые сопровождаются обильными кровотечениями, воспалениями, развитием вторичных инфекций, занесенных недостаточно чистыми медицинскими инструментами и т. д. В таких случаях болевой синдром усиливается и не проходит самостоятельно – для ее устранения требуется медикаментозное и/или хирургическое лечение.
Выкидыш. Даже правильно проведенная процедура ЭКО не дает полной гарантии успешного зачатия. У многих пациенток после переноса эмбрионов может возникнуть самопроизвольное прерывание беременности еще на стадии имплантации или после нее. В таких случаях симптоматика выкидыша аналогична таковой при естественном зачатии и включает спазматические боли в нижней части живота и пояснице, обильное маточное кровотечение.
Многоплодная беременность. Это состояние рассматривается в медицине не как патология, требующая обязательного лечения, но как осложнение, при котором женщина нуждается в особом уходе. Оно развивается в связи с тем, что при ЭКО в некоторых случаях пациентке подсаживают сразу несколько эмбрионов, чтобы повысить шансы на успешное зачатие. Как правило, из всех пересаженных зародышей успешно приживается только один, но иногда их количество может быть и большим. Из-за этого матка существенно увеличивается в своих размерах, возникает растяжение поддерживающих ее связок, что также сопровождается болезненными ощущениями. Помимо болевого синдрома, симптоматика многоплодной беременности может также включать артериальную гипертензию, анемию, рвоту, предлежание плаценты, многоводие и т. д.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Диагностика
Главное значение в диагностике гестационного пиелонефрита имеют лабораторные способы. Определить начало воспалительного процесса можно, сделав анализ мочи и крови. Может применяться бактериальное исследование мочи и окрашивание по Грамму (микробиологические методы, показывающие, какой возбудитель вызвал заболевание).
В анализах обнаружится:
- лейкоцитурия (обнаружение лейкоцитов в моче);
- лейкоцитоз (повышение уровня лейкоцитов в крови);
- может определиться умеренная анемия;
- бактериурия (появление бактерий в моче).
Так как моча в норме стерильна, а при пиелонефрите, особенно у беременных, чаще всего причиной становятся бактерии, в анализе мочи лаборанты обнаружат именно патогенную флору. Зная, чем грозит болезнь и почему важен анализ мочи, женщина будет более внимательно относиться к своему здоровью.
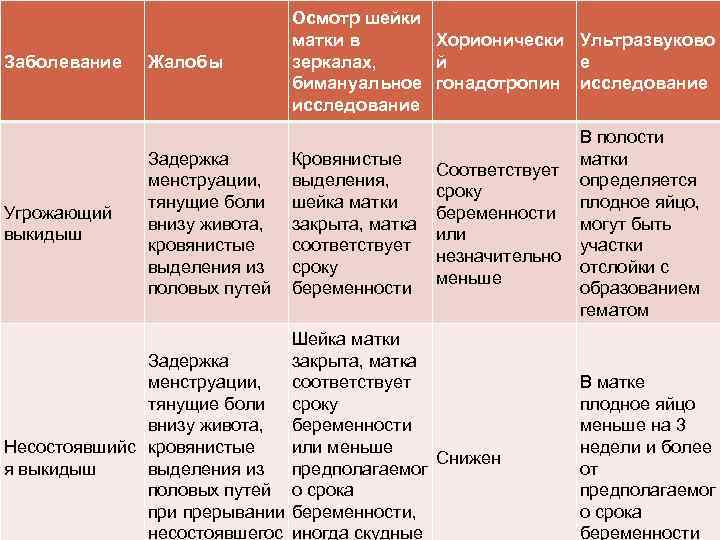
Причины внематочной беременности
Ответить на вопрос, почему возникла внематочная беременность не всегда удается. Считается, что чаще всего причиной становится нарушение функции маточных (фаллопиевых труб). Под действием ряда факторов оплодотворенная яйцеклетка может не добраться до матки и прикрепиляется в трубе. Длина маточной трубы — около 10 см, изнутри она покрыта миллионами клеток с движущимися ворсинками — ресничками. При повреждении маточной трубы (ее непроходимости или сужении) реснички не могут доставить яйцеклетку в матку, и беременность развивается в маточной трубе.
Ниже описаны наиболее распространенные факторы риска внематочной беременности.
Воспалительное заболевание органов малого таза. Это бактериальная инфекция органов женской репродуктивной системы. Обычно воспаление начинается с влагалища или шейки матки и распространяется на выше расположенные половые органы.
Причина воспалительных заболеваний — бактерии, чаще хламидии, которыми можно заразиться во время незащищенного полового акта. Зачастую хламидиоз не имеет симптомов, и женщина не знает о болезни, однако бактерии могут вызывать воспаление маточных труб (сальпингит), повышающее риск внематочной беременности в четыре раза. Прочитайте подробнее о признаках и диагностике хламидиоза.
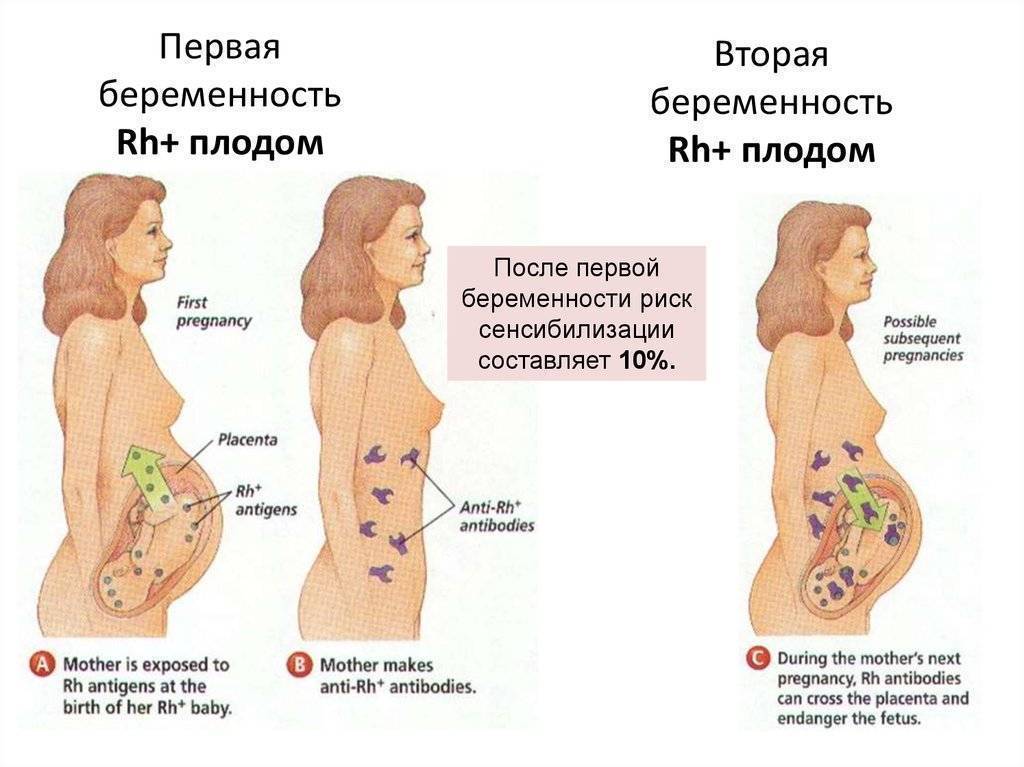
Перенесенная внематочная беременность. Если в прошлом у вас была внематочная беременность, риск повторного заболевания повышается и составляет от 10% до 25%, в зависимости от ее первоначальных причин.
Проконсультируйтесь с гинекологом, когда можно будет планировать следующую беременность после внематочной беременности. Как правило, этот вопрос решается индивидуально. Чаще всего рекомендуется подождать 2 полных менструальных цикла, чтобы маточные трубы могли полностью восстановиться. После лечения метотрексатом этот срок обычно увеличивают до 3 месяцев. Но даже по прошествии этого времени не все женщины психологически готовы к новой попытке.
Шансы на успешную беременность зависят от состояния маточных труб. В среднем 65% женщин могут забеременеть через полтора года. Если зачатие обычным способом невозможно, предлагается лечение бесплодия, например, — оплодотворение яйцеклетки в пробирке и ее последующая хирургическая пересадка в матку.
Перенесенная операция. Риск внематочной беременности повышают перенесенные операции на маточных трубах, особенно:
- женская стерилизация (легирование, или перевязка, маточных труб) — примерно в 0,5% случаев операция оказывается неэффективной, женщина может забеременеть, и зигота прикрепляется вне матки;
- операция по устранению внематочной беременности в прошлом.
Лечение бесплодия. Препараты, стимулирующие овуляцию (выход яйцеклетки из яичника), повышают риск внематочной беременности приблизительно в 4 раза. Экстракорпоральное оплодотворение (ЭКО) не всегда эффективно и также может привести к неправильному расположению эмбриона (зародыша). По статистике, это происходит примерно в 1 случае из 22.
Контрацепция. Внутриматочная спираль очень эффективна (99–100%) в профилактике беременности, однако если при ее использовании беременность все же наступает, скорее всего, она будет внематочной. Такой же результат возможен при использовании экстренной пероральной контрацепции в случае ее неэффективности.
Прочие факторы риска:
- аборты;
- опухоли и аномалии развития половых органов, в том числе маточных труб;
- курение — риск внематочной беременности у курящих женщин в два раза выше, чем у некурящих;
- возраст старше 35лет.
Обзор
Внематочная беременность (эктопическая беременность) — прикрепление (имплантация) оплодотворенной яйцеклетки (зиготы) вне полости матки, обычно в одной из маточных труб.
При нормальной беременности сперматозоид оплодотворяет яйцеклетку в одной из маточных труб, соединяющих матку с яичниками. Затем оплодотворенная яйцеклетка попадает в матку, прикрепляется к ее слизистой оболочке (эндометрию), начинает расти и развиваться.
При внематочной беременности зигота имплантируется вне полости матки, чаще всего в одной из маточных труб (т. н. трубная беременность). Обычно это связано с повреждением трубы или нарушением ее функции. Реже (около 2% случаев) яйцеклетка прикрепляется к яичнику, остается в брюшной полости или спускается в шейку матки.
Пока эктопическая беременность прогрессирует (развивается), она не вызывает каких-либо заметных жалоб и обнаруживается лишь в ходе простого теста на беременность. Однако большинство женщин обращаются за медицинской помощью, когда беременность нарушается и появляются выраженные симптомы. Обычно это происходит на сроке 5–14 недель.
Рождение ребенка в результате внематочной беременности невозможно, и потеря плода может стать тяжелым ударом для женщины. Но если внематочную беременность не прервать, дальнейшее развитие яйцеклетки может привести к разрыву маточной трубы, что сопровождается обильным внутренним кровотечением, опасным для жизни.
Физиологическое течение беременности
Самые сложные этапы вынашивания ребёнка – 1 и 3 триместры. В первые месяцы беременности организм женщины активно перестраивается, чтобы создать условия для нормального развития плода.
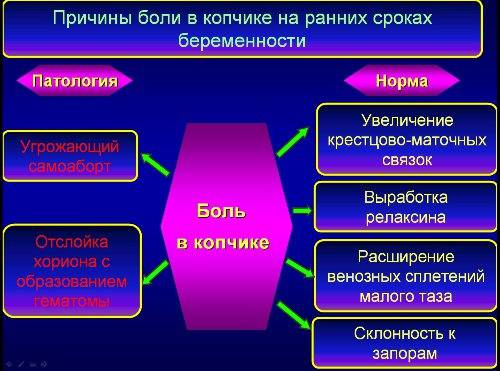
Наиболее ощутимо это проявляется в первые недели и даже дни после зачатия. На ранних сроках связки матки начинают растягиваться, кровеносные сосуды расширяются, из-за чего ощущаются тянущие боли внизу живота. Если они не беспокоят постоянно, не сопровождаются симптомами воспаления (коричневыми выделениями, высокой температурой, сильной слабостью), то для волнений нет причин.
Во 2 триместре ощущение «тяжёлого» живота появляется из-за роста плода: соседние органы сдавливаются, повышается нагрузка на позвоночник.
37 неделя – пороговый срок, по истечении которого ребёнок считается доношенным, поэтому тянущая боль может быть «предвестником» родов. Чтобы родоразрешение прошло без эксцессов, нужно обратиться к врачу.
Сопутствующие заболевания
Нередко дискомфорт не связан с беременностью, а является следствием обострения ряда заболеваний. Наиболее распространённые причины тянущей боли в нижней части живота:
- цистит, половые инфекции;
- нарушение работы кишечника;
- аппендицит.
Спровоцировать тянущую боль может даже половой акт, однако неприятные ощущения быстро проходят. Чтобы избежать «повторения сценария», партнёрам нужно просто быть более деликатными. Если же проблема остаётся, то рекомендуется пройти обследование на половые инфекции: трихомонады, хламидии.
Скрыто развивающиеся ИППП вызывают воспаление, которое повышает риск невынашиваемости плода. Непролеченный сифилис, гонорея приводят к рождению ребёнка с умственными и физическими отклонениями.
Препараты
Также важно помнить, что к тем или иным обезболивающим в период беременности стоит прибегать лишь после консультирования с вашим лечащим врачом, даже когда инструкция гласит, что использование этого препарата разрешается беременным.
Анальгетики, позволенные беременным:
- Парацетамол таб. 500мг №20;
- Нурофен Лонг таб. п/о 200мг+500мг №12;
- Но-шпа таб. 40мг №60 фл. с дозатором;
- Папаверина г/хл свечи 20мг №10 /Нижфарм/;
- Риабал;
- Ибупрофен таб. п/п/о 400мг №20.
ВОЗ рекомендовала и признала парацетамол как наименее опасный обезболивающий препарат для будущих мам, так как полностью доказано отсутствие негативного влияния этого лекарства на ребёнка. Парацетамол помогает, устранить любые болезненные ощущения, обеспечить снижение температуры, и к тому же имеет противовоспалительное действие, потому парацетамол рекомендовано использовать от боли в зубах, головной боли и жаре.
Нурофен позволено принимать только в первых двух триместрах беременности, это средство уменьшает объём околоплодных вод и может быть причиной маловодья, из-за чего после 30-й недели беременности принимать его запрещено. И помните, что этот препарат — сильный анальгетик и применять его следует лишь в крайних случаях.
Папаверин, Но-шпа и Риабал — спазмолитики, они действенно снижают боли, устраняя спазмы сосудов. Эти средства также помогают от боли, причинённой повышенным тонусом матки, но запомните: гипертонус очень опасен в плане прерывания беременности, и такое лечение должно проводиться строго под присмотром акушера-гинеколога.