Польза и вред меда
Данный продукт полезен, благодаря входящим в его состав веществам. Высокая концентрация витамина С помогает укрепить иммунную систему, ускоряет выздоровление при заражении. Витамины группы В способствуют нормальному протеканию обменных процессов, необходимы для правильной работы органов пищеварения. Каротин-А укрепляет зрение. Фолиевая кислота особенно ценна для беременных женщин: это вещество требуется для внутриутробного развития головного мозга ребенка. Для роста и развития она необходима и после рождения.
В состав входят и минералы: цинк, железо, фосфор, натрий, магний, кальций. В натуральном продукте присутствуют полезные для организма ферменты; при нагревании до 40 и более градусов они разрушаются.
Благотворно и воздействие на нервную систему. Мед способствует нормализации сна, делает психоэмоциональный фон более стабильным, поднимает настроение. Улучшается работа мозга: память, концентрация внимания. Лучше становится работоспособность. Регулярно употребляющий натуральный десерт человек более энергичен, активен, медленнее устает.
Пользу мед приносит и при наружном применении: его можно использовать в качестве компонента для домашних скрабов, масок для лица, волос, тела, обертываний.
Есть и минусы, из-за которых ответ на вопрос о том, можно ли детям мед до года, отрицательный. Этот продукт является сильным аллергеном, нередко вызывает нежелательные реакции. При избыточном употреблении может развиваться сахарный диабет: продукт обладает высоким гликемическим индексом, содержит много глюкозы. Избыток продукта в рационе может привести и к увеличению массы тела.
Польза меда для детского организма
Для ребенка продукт полезен из-за высокого содержания полезных веществ. Для роста и развития несовершеннолетним нужны минералы и витамины, дефицит которых предотвращает регулярное употребление меда. Кроме того, постоянно употребляющие натуральный десерт дети реже болеют, легче обучаются, реже имеют проблемы с успеваемостью в школе.
Противопоказания
Запрещается давать мед при наличии аллергии, индивидуальной непереносимости. Запрещен он при сахарном диабете, диатезе. Если ребенку меньше года, продукт пчеловодства вводить в рацион нельзя.
Как проявляется аллергия на мед?
Частой причиной, почему детям нельзя мед, является аллергия. На кожных покровах ребенка появляются мелкие высыпания или волдыри большого размера. Нередко сопровождаются местным покраснением. Возникает зуд. Кожные покровы могут отекать.
Реже наблюдаются нежелательные реакции со стороны органов дыхания. Возможны одышка, кашель, чихание, першение в горле, насморк. Иногда отмечается болезненность в области груди. Могут отекать, чесаться губы и язык. Ребенка нередко тошнит, возникают диарея и рвота. Изредка возможно слезотечение. В тяжелых случаях добавляются головные боли, повышенная температура тела.
Если отмечаются любые симптомы аллергии, нужно незамедлительно исключить натуральный десерт из рациона ребенка и обратиться к педиатру.
Для любознательных
Витамин D объединяет группу витаминов (D1, D2, D3, D4, D5), из которых только две формы (D2 и D3) имеют важное биологической значение
1. | 7DHC (холестерол) | Предшественник витамина D, образует его запас в коже. |
2. | D3 (холекальциферол) | В коже из холестерола под действием бета-УФ лучей образуется 80% витамина D3. Его 20% поступают в организм с пищей животного происхождения (рыбий жир, печень, яичный желток). |
3. | D2 (эргокальциферол) | Поступает в организм только с растительными продуктами (хлеб и др.) |
4. | 25(OH)D3 (кальцидол) | Затем в печени из обеих форм в результате гидроксилирования (присоединении OH-группы) образуется 25-ОН-гидрокси-ХОЛЕКАЛЬЦИФЕРОЛ (кальцидол). Эта форма является депо- и транспортной, именно ее определяют в крови для установления уровня витамина D. |
5. | 1,25(OH)D3 (кальцитриол) | Далее в почках при участии паратгормона (гормон паращитовидных желез) происходит второе гидроксилирование и образование активной формы – 1,25-ОН-дигидрокси-ХОЛЕКАЛЬЦИФЕРОЛ (кальцитриол). Именно кальцитриол обеспечивает основные биологические эффекты витамина D в организме. |
Основной биологической ролью кальцитриола (1,25-ОН-витамин D) является поддержание постоянного уровня кальция в крови (витамин D усиливает всасывание кальция в кишечнике и если его в крови недостаточно — обеспечивает поступление кальция из костей в кровь).
Со временем рецепторы к кальцитриолу помимо кишечника и костей были обнаружены в почках, половых органах, поджелудочной железе, мышцах, в клетках иммунной и нервных систем. Таким образом стало понятно, что в организме человека витамин D выполняет большое количество различных функций:
- регулирует проявление 3% генома человека (несколько тысяч генов)
- увеличивает чувствительность инсулинового рецептора (профилактика инсулинорезистентности, ожирения, сахарного диабета)
- укрепляет костную систему
- снижает уровень паратгормона в крови
- способствует синтезу половых гормонов (тестостерона, эстрогенов, прогестерона)
- улучшает репродуктивную функцию
- влияет на врожденный и приобретенный иммунитет
- профилактирует развитие опухолей, депрессии, болезни Паркинсона
Оценка результата пробы на туберкулез
Результаты пробы Манту расшифровываются следующим образом:
- отрицательный;
- сомнительный;
- положительный.
В свою очередь, положительный тест имеет свое деление в зависимости от степени тяжести.
Норма
Норма в ребенке — понятие относительное, потому что все индивидуально. В каждом отдельном случае следует учитывать не только результаты реакции, но и сравнивать их с существующими факторами риска и другими обстоятельствами, которые могут повлиять на результат теста.
Положительная реакция считается нормальной, и ее типы следующие.
- незначительный;
- умеренный;
- выразительный.
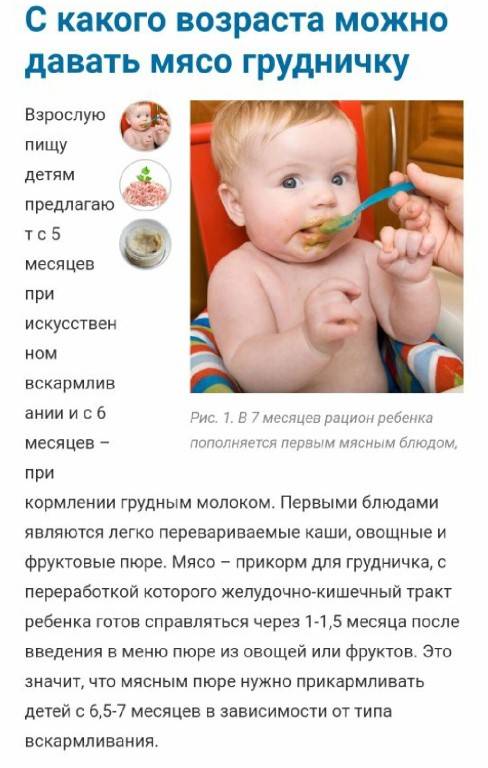
Нормальный размер шишки должен составлять в среднем 5-15 мм. Этот показатель актуален для детей любого возраста, включая первый год жизни.
Правильный ответ означает, что ребенок вакцинирован против Mycobacterium tuberculosis (MBT).
Отрицательная (нет реакции)
Отрицательной пробой Манту считается полное отсутствие реакции организма на введение туберкулина, т.е. отсутствие шишки (утолщения, инфильтрации) и гиперемии в месте введения.
В некоторых случаях может возникнуть реакция на иглу, называемую «Реакция после налипания» не должна превышать 1 мм. Не следует путать с реакцией на прививку.
Проба Манту отрицательная — туберкулиновая анергия (отсутствие реакции на раздражение). Он бывает двух типов:
- Первичная — у людей, ранее не контактировавших с МБТ, т.е. у людей, которые не инфицированы. Это могут быть новорожденные до вакцинации БЦЖ и люди, не получавшие вакцину БЦЖ (это бывает редко, потому что шанс избежать пожизненного контакта с микобактериями очень мал).
- Вторичное заражение происходит у инфицированного человека. Это, в свою очередь, может быть:
- активный (положительный) — сразу после излечения от туберкулеза или у людей с очень активной иммунной системой;
- пассивный (отрицательный) — у людей с явно сниженным иммунитетом.
Хороший или плохой исход такой реакции следует оценивать в индивидуальном порядке на основе подтверждающих данных. Поэтому такой результат естественен для вылеченных пациентов, и если он обнаружен у людей из группы риска, следует провести дополнительные исследования.
Неожиданное изменениеот отрицательного к положительному («виремия») — плохой прогноз. Подробно это явление обсуждается в отдельной статье.
Сомнительная
Небольшой инфильтрат (2-4 мм) считается сомнительной реакцией Манту. или скопление любого размера без проникновения. Этот результат занимает промежуточное положение между положительным и отрицательным результатами. Это требует дальнейшего наблюдения и, если нет более выраженной реакции, тест следует повторить.
Положительная
Инфильтрат диаметром 5 мм и более считается положительной реакцией Манту. В зависимости от степени тяжести различают следующие виды:
- Мягкая реакция (5-9 мм);
- средний (10-14 мм);
- выразительные (15-16 мм);
- гипергический — инфильтрат 17 мм и более или лимфаденит, образование пузырьков, нагноение и некроз папулы независимо от его размера
Первые три формы, кроме гипергической, — нормальные результаты исследований. Они указывают на наличие устойчивости к туберкулезу и инфекции МБТ (не к болезни). Однако они могут наблюдаться и у больных.
Большая и красная проба Манту у ребенка (гипергическая) свидетельствует о наличии или высоком риске заболевания (в 8-10 раз выше остальных результатов). Такой результат вызывает беспокойство и требует консультации врача-фитосиратра и дополнительных анализов.
Примеры гипергической реакции:
Уменьшить размер реакции Манту у ребенка можно, принимая антигистаминные препараты. Однако этого не следует делать, так как это может привести к диагностическим ошибкам и опасным для жизни последствиям.
Нормы витамина Д
Учитывая различные единицы измерения рекомендуемым уровнем является:
60 — 100 нг/мл
150 — 250 нмоль/л
Для перевода из нг/мл в нмоль/л нужно нг/мл * 2,5 = нмоль/л
Пример: 30 нг/мл * 2,5 = 75 нмоль/л
Российская ассоциация эндокринологов считает оптимальной концентрацией витамина D в крови взрослого человека 30-100 нг/мл, недостаточностью 20-30 нг/мл, дефицитом — менее 20 нг/мл.
По данным, представленным на 10-м Европейском Конгрессе по Менопаузе и Андропаузе (Мадрид, 2015г) уровень витамина D у пациентов с ожирением в России:
менее 20 нг/мл — 35%
20-30 нг/мл — 30%
более 30 нг/мл — 35%
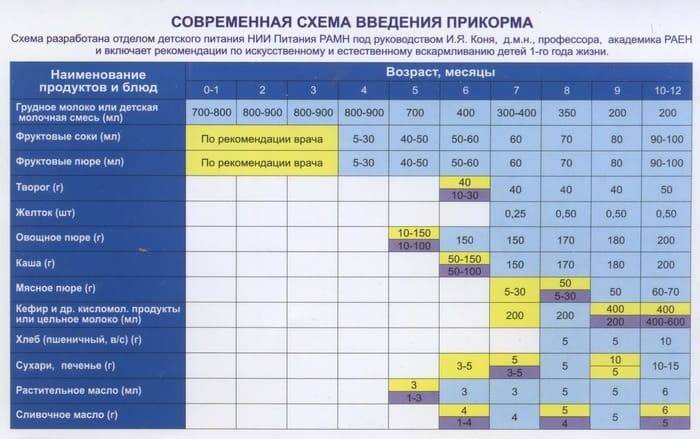
Дневные нормы потребления витамина D по рекомендации Американского общества эндокринологов (2011г).
Возрастная группа | Рекомендованная дневная доза, МЕ | Максимально допустимый уровень потребления, МЕ |
Младенец, 0 — 6 мес | 400 | 1000 |
Младенец, 7 — 12 мес | 400 | 1500 |
Дети 1 — 3 лет | 600 | 2500 |
Дети 4 — 8 лет | 600 | 3000 |
Дети 9 — 17 лет | 600 | 4000 |
Взрослые 18 — 70 лет | 600 | 4000 |
Взрослые более 70 лет | 800 | 4000 |
Беременность и лактация | 800 | 4000 |
Профилактической дозой витамина D (когда можно его не определять в крови и спокойно принимать) считается 4 000 МЕ в сутки.
Без медицинского контроля не рекомендуют прием витамина D в дозе 10 000 МЕ более 6 месяцев. (Российская ассоциация эндокринологов)
Передозировать витамин D практически невозможно. К примеру, в Голландии пожилая пара (90 и 95 лет) случайно приняла однократную дозу холекальциферола 2 000 000 МЕ каждый.
Врачи наблюдали за ними 2 месяца и не выявили каких-либо симптомов передозировки или токсичности. Максимальная концентрация в крови его формы 25-ОН-витамина D на 8-ой день составила 210 и 170 нг/мл соответсвенно, что немногим превышает его целевые значения.
Проба Манту
В нашей стране в настоящее время применяют внутрикожную пробу Манту (предложена в 1909 французским ученым Ш. Манту и немецким ученым Менделем) и подкожную пробу Коха.
Пробу Манту используют с целью:
1. Ранней диагностики туберкулеза — выявление туберкулеза неустановленной локализации (туберкулезной интоксикации) у детей и подростков.
2. Изучения инфицированности населения как эпидемиологического показателя.
3. Отбора контингента для ревакцинации.
4. Выявления лиц с повышенным риском заболевания (впервые инфицированные, гиперергические реакции).
Для выполнения этих задач проводят пробу Манту с 2 ТЕ в 0,1 мл ППД-Л. Пробу делают с первого года жизни ребенка, ежегодно (при отсутствии противопоказаний), независимо от результатов предыдущей реакции.
Противопоказания для постановки пробы Манту:
- острые и хронические (в период обострения) инфекционные заболевания;
- реконвалесценты (не менее 2-х месяцев после выздоровления);
- кожные заболевания;
- аллергическое состояние (ревматизм, бронхиальная астма);
- эпилепсия.
Для проведения пробы Манту необходимо пользоваться одноразовыми туберкулиновыми шприцами. Пробу Манту проводят следующим образом: ампулу с раствором туберкулина обтирают ватой, смоченной этиловым спиртом, надпиливают и отламывают кончик. В шприц набирают 0,2 мл раствора туберкулина. На внутренней поверхности предплечья обрабатывают участок кожи спиртом или эфиром. Кожу натягивают. Иглу срезом вверх вводят в верхние слои кожи параллельно ее поверхности и вводят 0,1 мл жидкости. ПРР внутрикожного введения туберкулина появляется папула беловатого цвета («лимонная корочка»).
Проба Манту является проявлением повышенной чувствительности замедленного типа. Механизм ее заключается в том, что к месту введения туберкулина (неполного антигена) мигрируют сенсибилизированные Т-лимфоциты, макрофаги, на которых размещены антитела. Происходит реакция по типу антиген-антитело, клетки разрушаются, из них в ткани выделяются биологически активные вещества. Возникает местная воспалительная реакция, которая может выглядеть как гиперемия, инфильтрат или пустула (везикула).
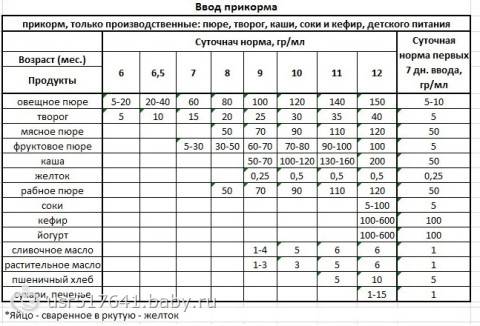
Реакцию на пробу Манту учитывают через 72 часа. Измеряют только диаметр инфильтрата (перпендикулярно оси руки), а при его отсутствии — диаметр гиперемии. Характеристика пробы Манту по данным диаметра инфильтрата отражена в таблице ниже.
Характеристика реакции на пробу Манту с 2 ТЕ ППД-Л
Диаметр инфильтрата | Характер реакции |
0-1 мм | Негативная |
2-4 мм или есть только гиперемия | Сомнительная |
5 мм и > | Позитивная |
17 мм и больше у детей, 21 мм и больше у взрослых | Гиперергическая |
Любой диаметр инфильтрата с наличием везикулы, некроза с лимфангоитом или без него |
С помощью пробы Манту с 2 ТЕ обнаруживают вираж туберкулиновой пробы, который свидетельствует об инфицировании человека.
Вираж
Вираж — это ранний период первичной туберкулезной инфекции, проявляется инфекционный ценной аллергией при отсутствии локальных признаков туберкулеза.
Вираж определяют как:
а) переход отрицательной пробы Манту в положительную;
б) увеличение диаметра предыдущей пробы Манту на 6 мм и более.
В условиях обязательной вакцинации и ревакцинации БЦЖ с помощью пробы Манту обнаруживают как инфекционный, так и поствакцинальный иммунитет.
Для результата пробы Манту, вызванной вакцинацией, характерны следующие признаки:
- Максимальный диаметр инфильтрата отмечается на первом году жизни;
- Диаметр инфильтрата до 12 мм;
- Реакция на туберкулиновую пробу ежегодно уменьшается, в 5-6 лет она должна быть отрицательной из-за угасания иммунитета;
- Инфильтрат неустойчивый, исчезает в течение недели, не оставляя пигментации.
Что такое первичный иммунодефицит
Каждый человек рождается с иммунитетом – естественной защитой от вирусов, бактерий и прочих патогенных микроорганизмов. По мере роста и взросления малыша иммунитет формируется и крепнет. Но люди с первичным иммунодефицитом (ПИД) лишены такой защиты. Их иммунитет изначально «сломан», и они на протяжении всей жизни остаются наиболее уязвимы перед инфекциями.
В настоящее время, по уточненным данным CDC (американского центра по контролю и профилактике заболеваний), в мире насчитывается свыше 400 разновидностей первичных иммунодефицитов, объединенных в группу разнородных заболеваний, которые обусловлены дефектами одного или нескольких компонентов иммунной системы.
Как и любое другое заболевание, первичный иммунодефицит может протекать по-разному. Как ни странно, но чем «тяжелее» форма, тем раньше диагностируется иммунная недостаточность. При легком течении человек может не знать о своей болезни годами, хотя и будет болеть чаще и дольше, чем остальные.
Сегодня в Беларуси проживает около 600 человек, у которых диагностирован первичный иммунодефицит. Преимущественно это дети или те, кому диагноз был выставлен в детском возрасте. Однако, эта цифра не отражает реальную распространенность патологии: по оценкам специалистов, она как минимум в 5 раз выше.
Специфические симптомы иммунной недостаточности
К сожалению, у первичных иммунодефицитов нет специфических, характерных только этой группе заболеваний, симптомов. Тем не менее косвенным признаком проявить настороженность в отношении ПИД может служить частота развития, длительность и тяжесть различных инфекционных заболеваний:
- отиты;
- тяжелое течение синуситов;
- болезни органов дыхания (пневмонии, обструктивные бронхиты и др.);
- генерализованные инфекции (менингит, сепсис и т. д.);
- грибковые инфекции кожи и слизистых (кандидоз, стоматит и др.);
- инфекции, вызванные атипичными микроорганизмами (пневмоциста, микобактерии, плесневые грибки).
Как правило, при ПИД инфекции повторяются несколько раз в год, протекают с осложнениями, восстановительный период всегда затяжной. Также косвенным признаком иммунной недостаточности может выступать необходимость «выздоравливать» только на длительном приеме антибиотиков при не всегда высокой их эффективности. Дети с первичным иммунодефицитом могут иметь, кроме прочего, дефицит роста и веса, страдать от нарушений пищеварения (которые, в частности, характеризуются хронической диареей с потерей веса).
Если есть совпадения хотя бы по двум перечисленным критериям (например, дефицит веса и повторяющиеся синуситы в течение года) – это уже повод для более глубокого и детального обследования, в том числе на возможную иммунную недостаточность.
Через какое время после пробы Манту можно вакцинироваться от кори? Через какое время после вакцинации от кори можно проводить пробу Манту?
Проба Манту – диагностический аллергический тест и прививкой не является. Подробнее о пробе Манту читайте здесь.
Если проба Манту (или иная туберкулиновая проба) проводится до проведения профилактической прививки, то на основании приказа Минздрава РФ от 21 марта 2003 г. N 109 “О совершенствовании противотуберкулезных мероприятий в РФ” (Приложение N 4 Инструкция по применению туберкулиновых проб) – «..5.1. ..Здоровым детям и подросткам, инфицированным МБТ, а так же с положительной (сомнительной) послевакцинной туберкулиновой чувствительностью и детям с отрицательной реакцией на туберкулин, но не подлежащим ревакцинации БЦЖ, все профилактические прививки можно производить непосредственно после оценки результатов пробы Манту…».
Если проба Манту проводится после вакцинации от кори (краснухи, паротита), то на основании того же приказа интервал должен составлять не менее 1 месяца.
Следует знать, что в инструкции к некоторым вакцинам указывается интервал 4-6 недель.
Противопоказания к вакцинации от кори, паротита и краснухи
Временные противопоказания:
- острые инфекционные и неинфекционные заболевания или обострение хронических заболеваний (вакцинация откладывается до выздоровления или ремиссии)
- беременность
Постоянные противопоказания
- тяжелые аллергические реакции на аминогликозиды
- на куриный или перепелиный белок (в зависимости от вида конкретной вакцины, если она произведена с использованием куриных или перепелиных яиц)
- первичный иммунодефицит
- злокачественные заболевания крови и новообразования,
- выраженная реакция (гипертермия выше 40 град.С, гиперемия или отек более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой вакцины
ВИЧ-инфекция не является противопоказанием к вакцинации.
Отдельно сказать об аллергии на куриный (перепелиный) белок. Далеко не каждая аллергия на данные продукты является противопоказанием. Речь идет только о выраженных аллергических реакциях:
- Анафилактический шок
- Генерализованная крапивница
- Отек Квинке
Следует заметить, что ни Американская Академия Педиатрии (AAP, “Red Book” 😉 , ни Консультативный комитет по иммунизации США (ACIP) не считают аллергию на куриный или перепелиный белок как противопоказание к вакцинам против кори-краснухи-паротита и рекомендуют плановую вакцинацию людей с аллергией на яйца без использования специальной подготовки или десенсибилизирующих процедур.
Следующие вакцины от кори созданы с использованием компонентов яиц:
- против кори российского производства – на клетках эмбрионов перепелов
- против кори-паротита российского производства – на клетках эмбрионов перепелов
- вакцина против кори-паротита-краснухи производства компании ГлаксоСмитКляйн – коревой штамм выращен на клетках куриного эмбриона
- вакцина против кори-паротита-краснухи производства компании МеркШарпДоум – коревой штамм выращен на клетках куриного эмбриона.
Вакцины содержат следовые количества компонентов птичьих яиц.
Можно ли вылечить иммунную систему
Избавиться раз и навсегда от иммунной недостаточности невозможно. Но наладить работу иммунной системы, компенсировать врожденный дефект вполне реально. Правда только при условии терапии, которую необходимо проходить пожизненно.
Сегодня в Беларуси применяется три вида лечения первичных иммунодефицитов:
- симптоматическое (при легкой форме иммунной недостаточности);
- заместительная терапия донорским иммуноглобулином – ее получают примерно половина пациентов с подтвержденным ПИД;
- трансплантация костного мозга – радикальный метод лечения, который используется при самых тяжелых и комбинированных формах первичного иммунодефицита.
Своевременная на самом раннем этапе диагностика и адекватное лечение – это буквально вопрос жизни для пациентов с ПИД. Не так страшно заболевание само по себе, как те осложнения, которые оно вызывает.
Если диагноз не выставлен в течение 2 – максимум 5 лет после появления первых признаков, указывающих на иммунную недостаточность, в организме начинаются необратимые процессы, которые приводят к развитию тяжелых хронических заболеваний и, зачастую, преждевременной смерти.
Истории людей, у которых в разное время был диагностирован первичный иммунодефицит, о трудностях поиска причины частых и затяжных болезней, о принятии непростого диагноза и жизни в новых условиях, в том числе в период пандемии коронавируса, можно почитать в следующих материалах:
Причины, которые лежат в основе иммунодефицита
Причина первичных иммунодефицитов – спонтанная мутация генов, доставшихся ребенку с таким заболеванием по наследству от родителей. Спрогнозировать и предотвратить ее, увы, пока нельзя. Иммунная недостаточность – это всегда врожденное заболевание. Приобрести его в течение жизни нельзя, как нельзя и заразиться первичным иммунодефицитом. К слову, это одно из главных и важных его отличий от СПИДа (синдрома приобретенного иммунодефицита), с которым обыватели нередко путают первичный иммунодефицит. При том, что мишенью для обоих заболеваний выступает иммунная система, причиной СПИДа является вирус, а ПИД обусловлен генетическим дефектом иммунной системы.
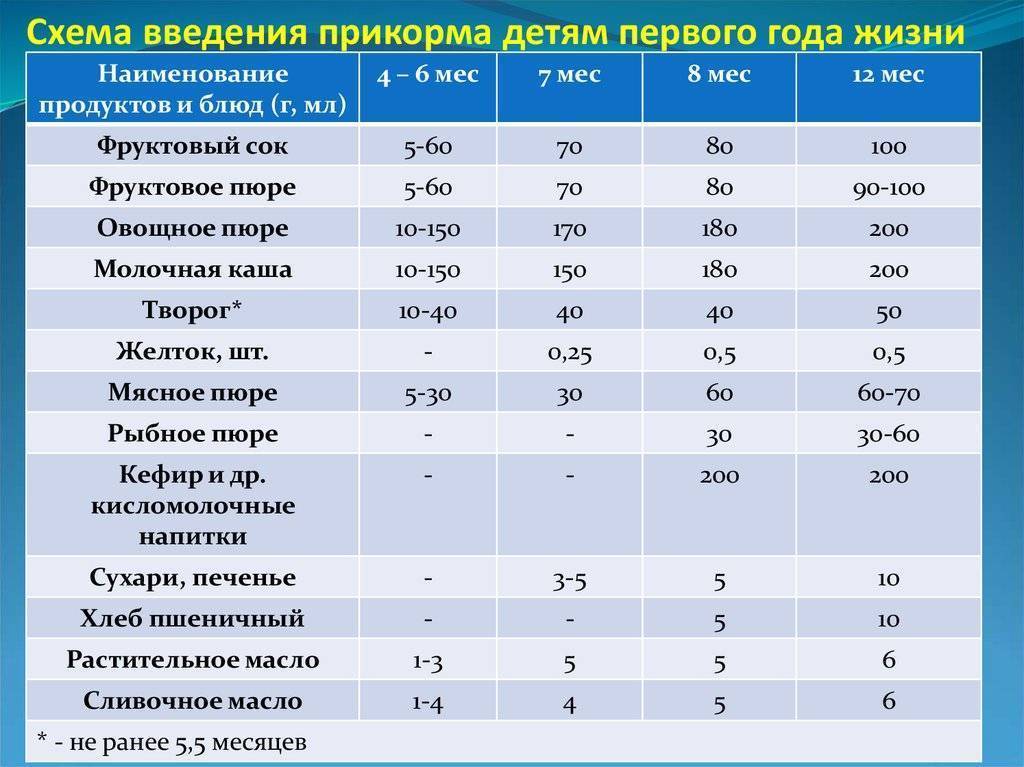
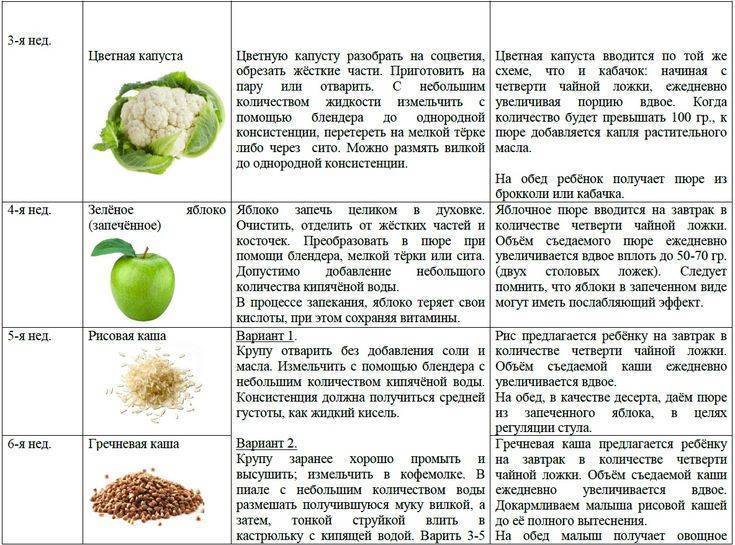
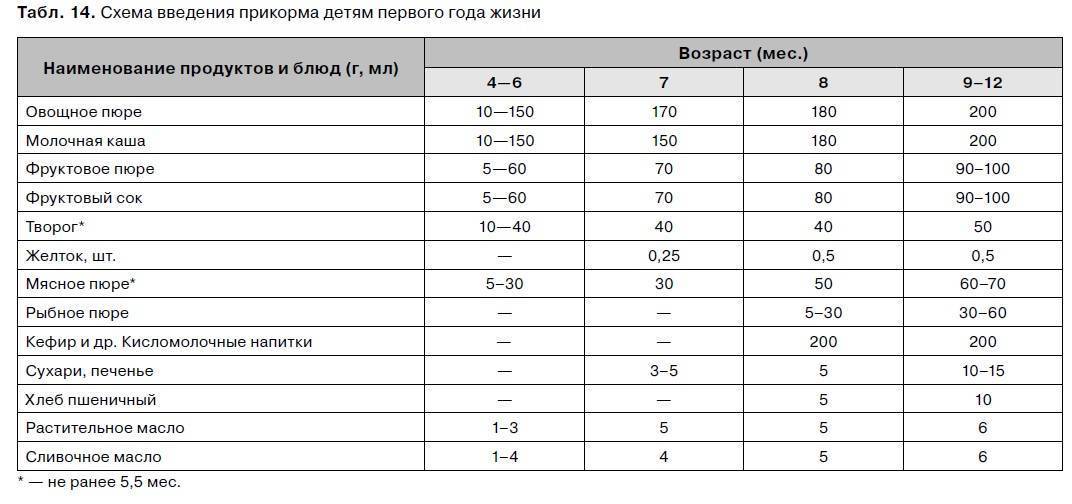
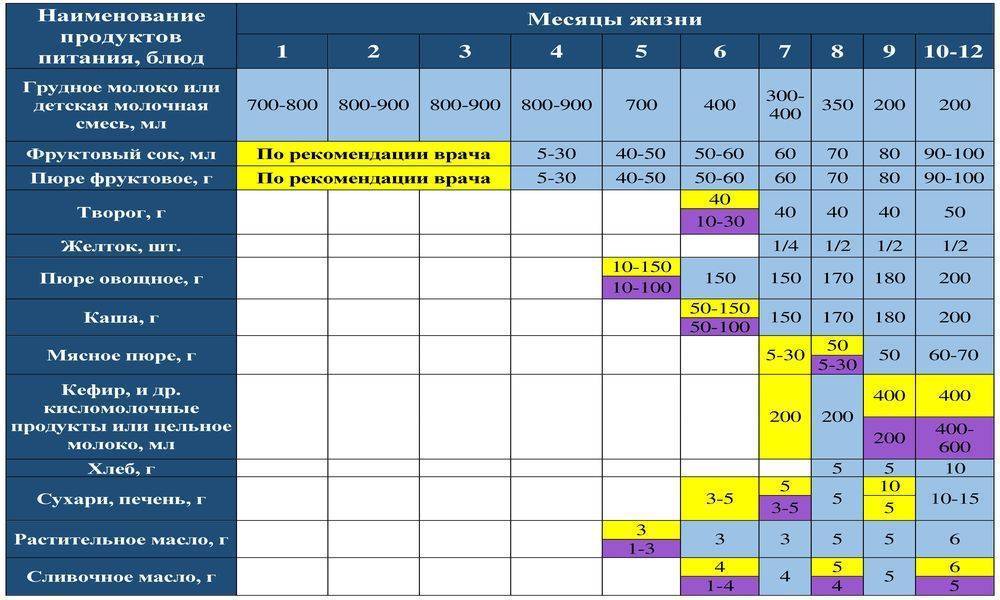
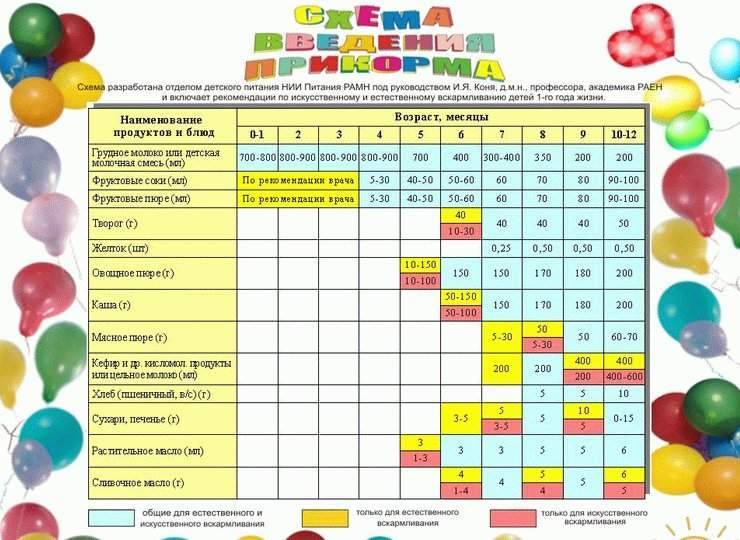
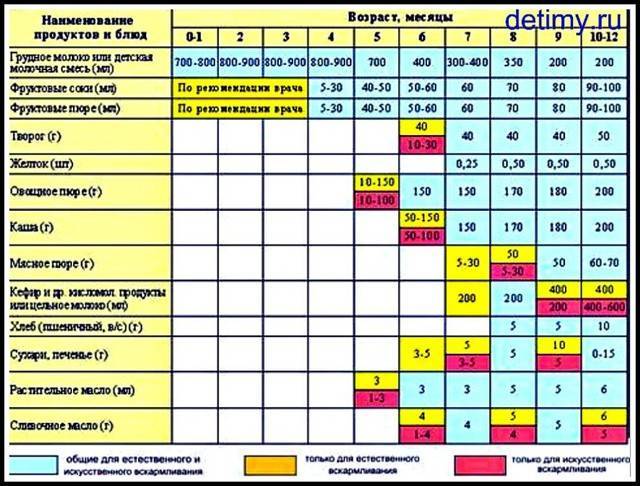
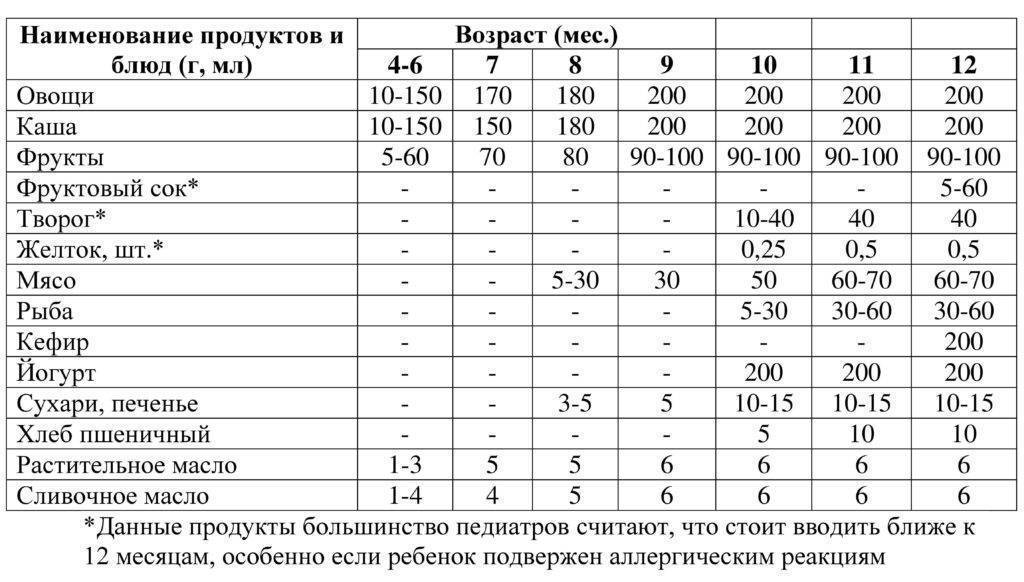
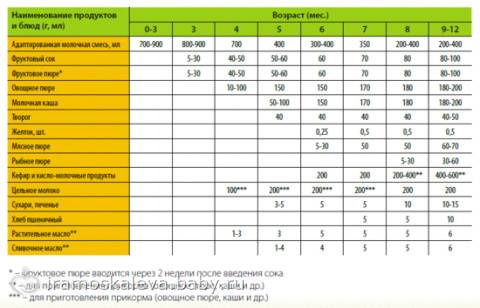
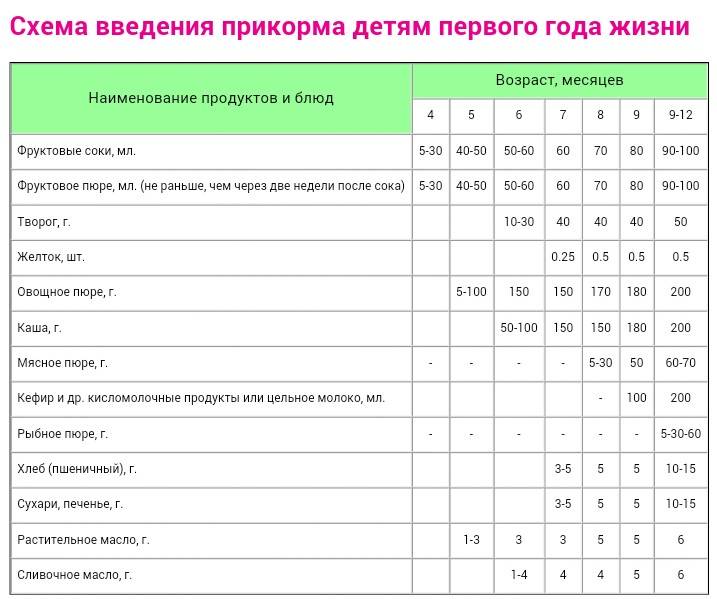
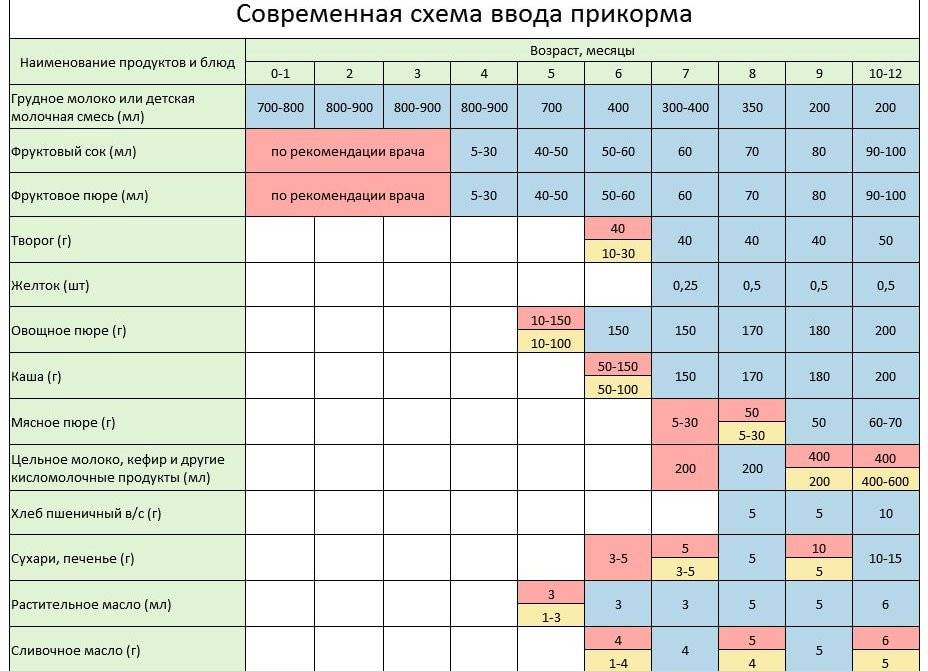
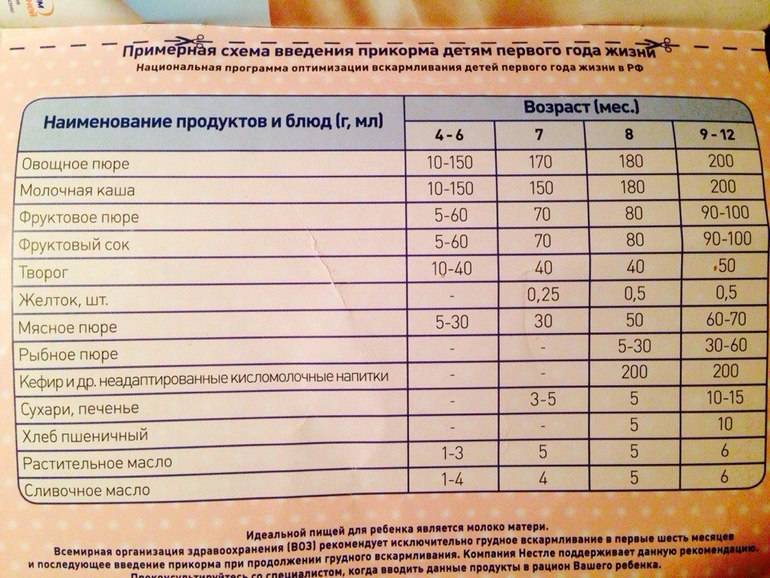
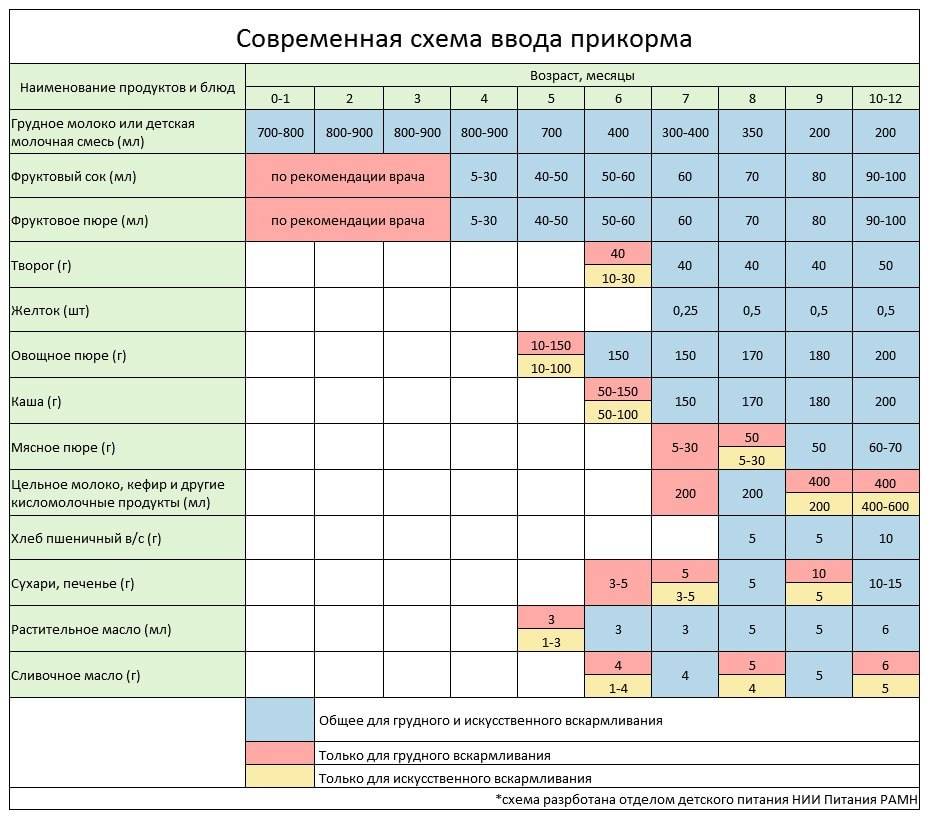
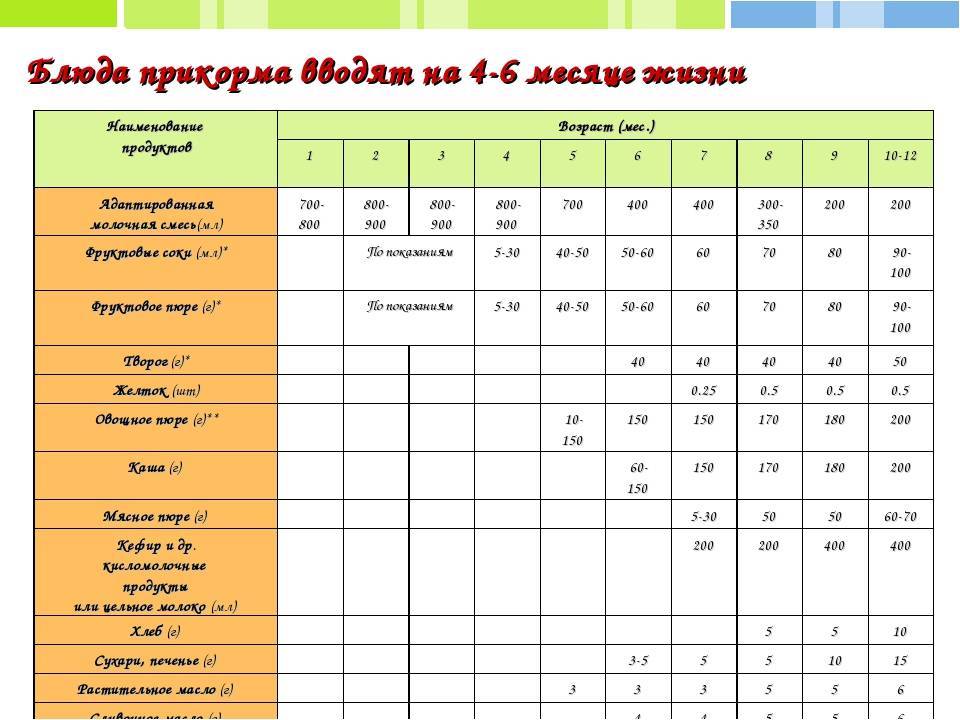
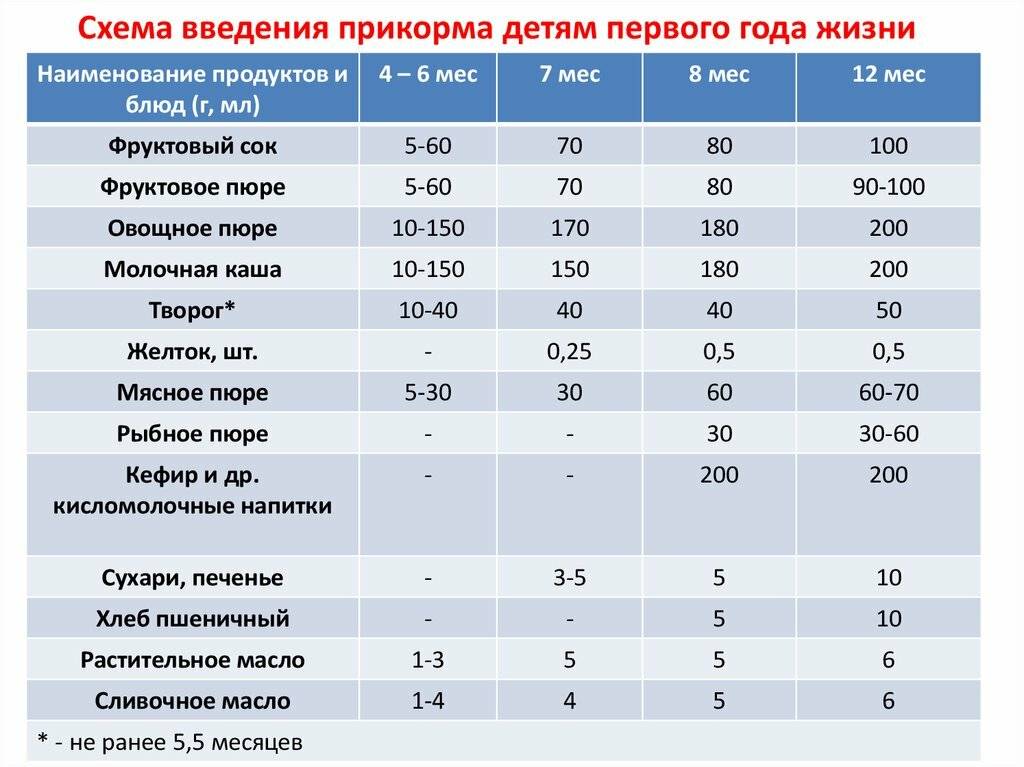
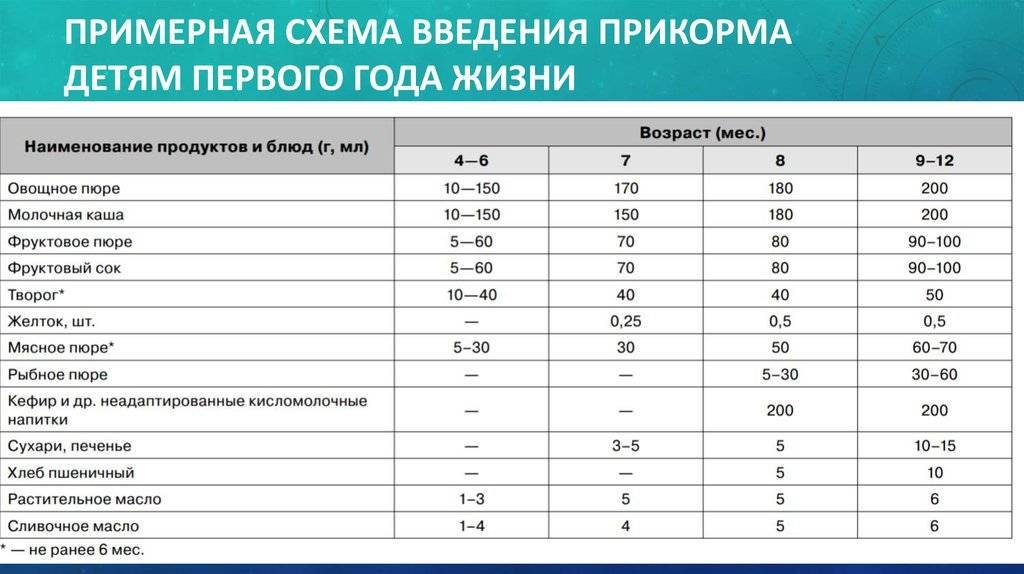
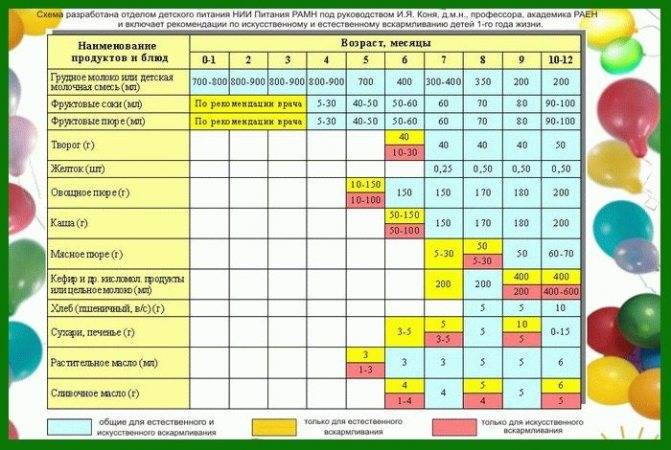
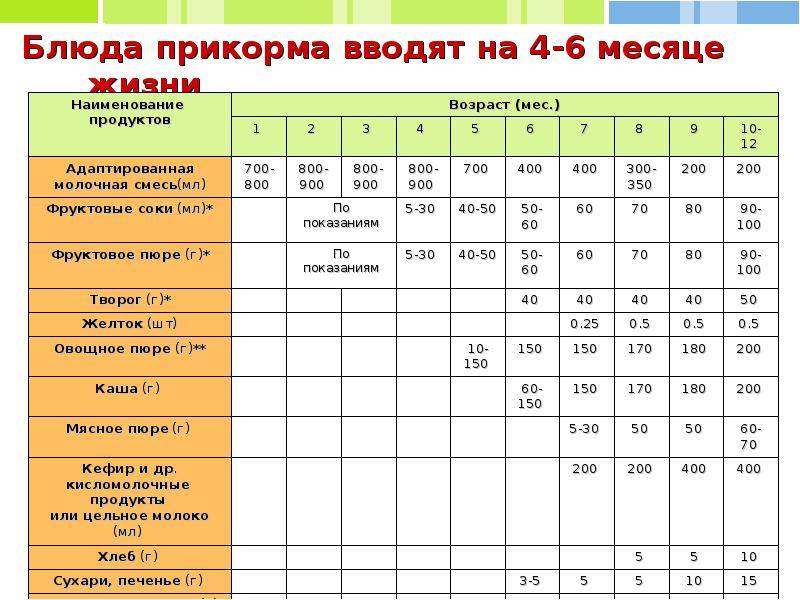
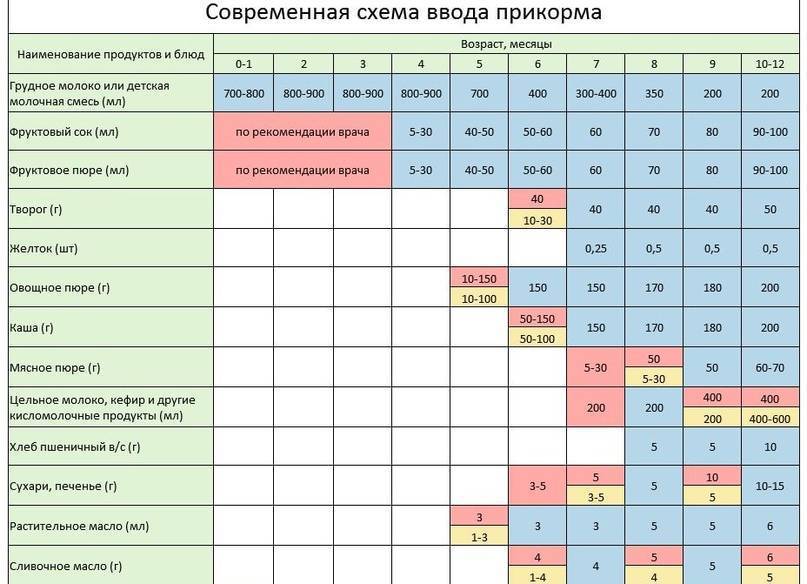
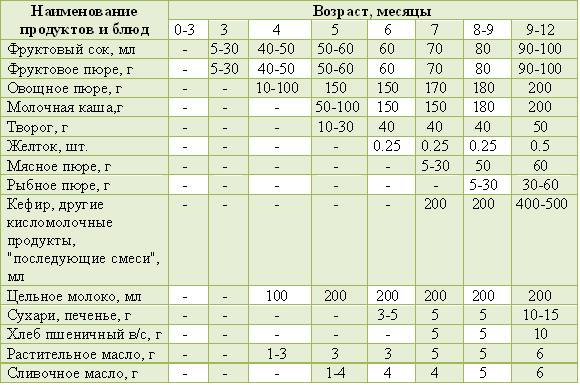
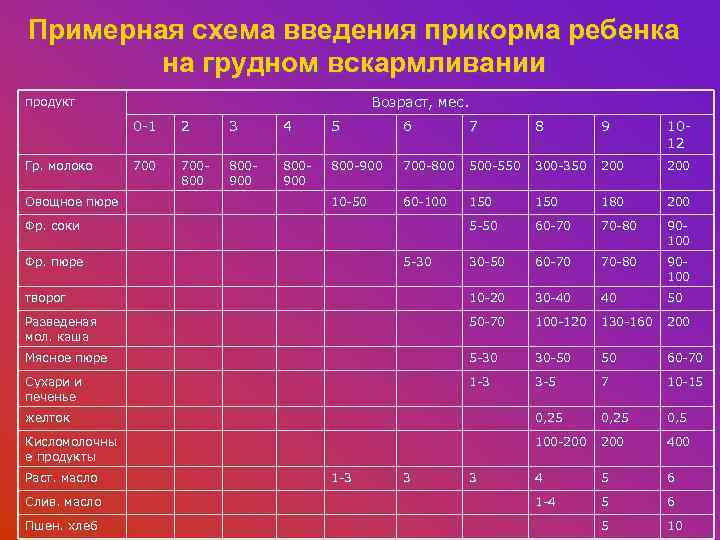
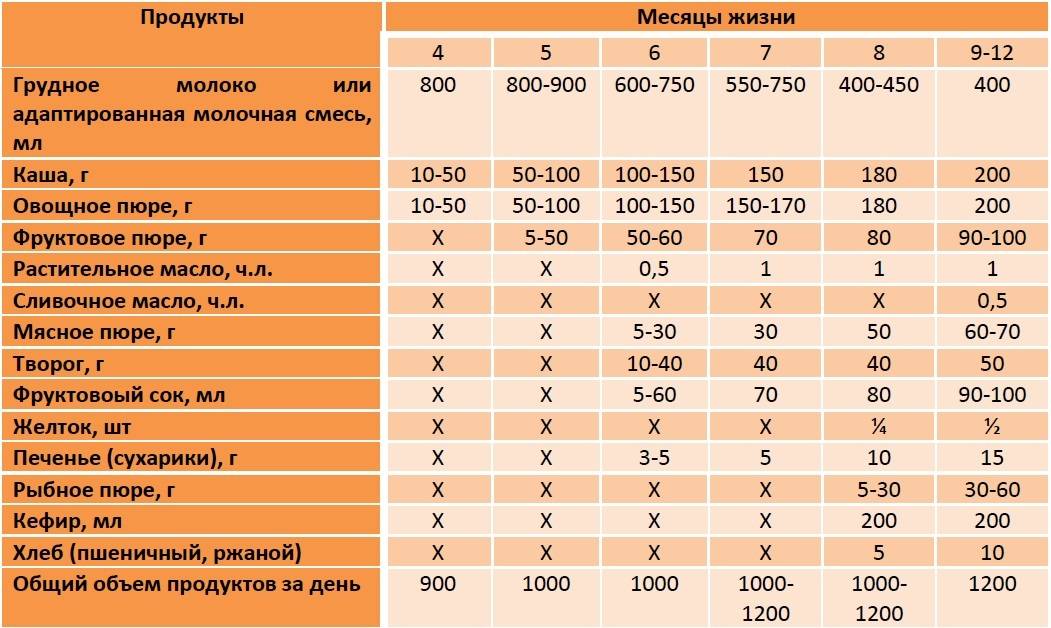
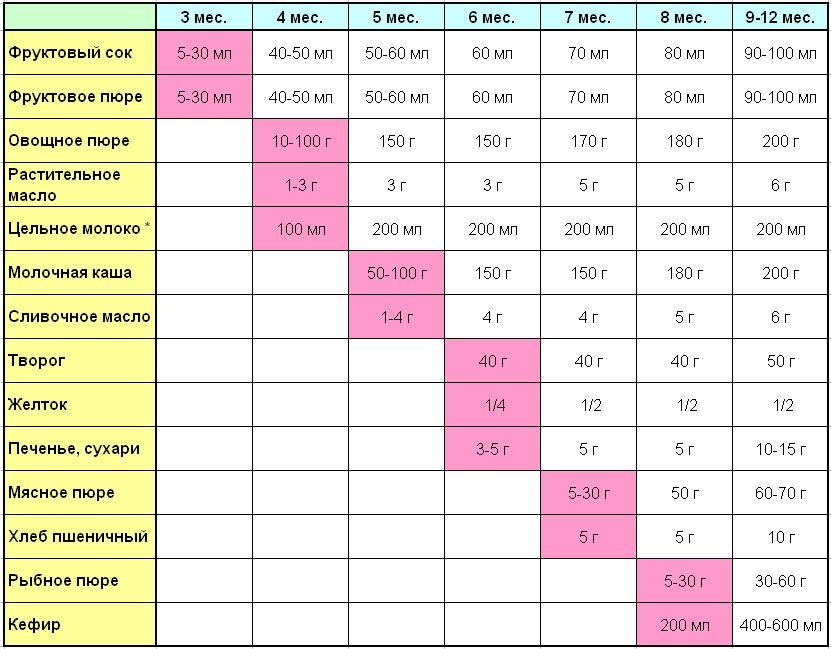
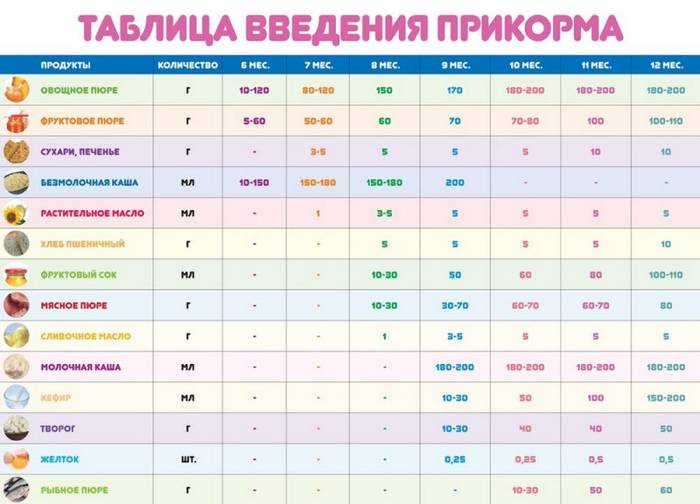
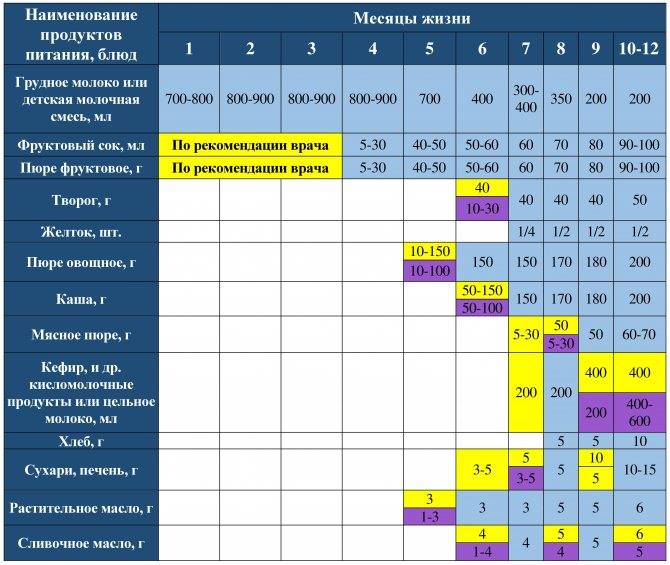
Когда можно вводить в детский рацион морковь и 9 рецептов детских блюд
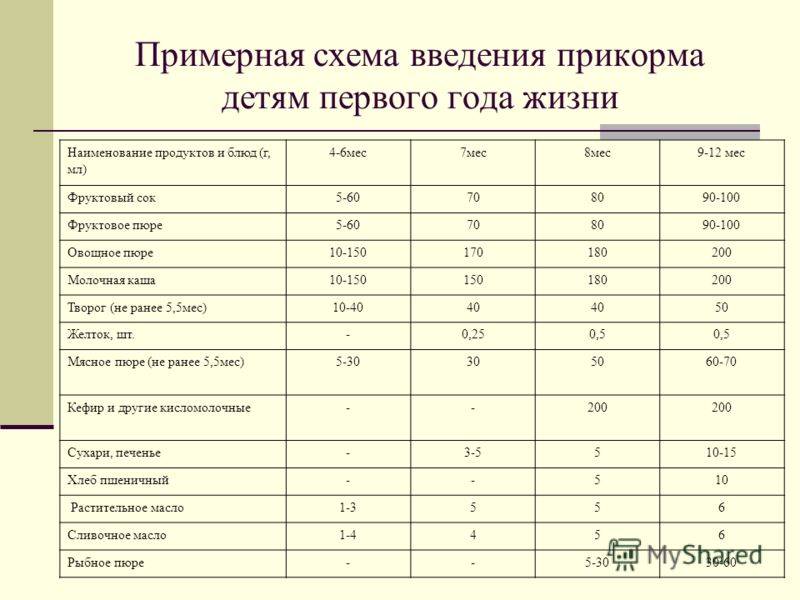
Для хорошего самочувствия малыша важно, чтобы кишечник работал как часы. Прежде чем вводить новый продукт в прикорм, важно понять: слабит он или крепит. Так, натуральный морковный сок и пюре — отличные «закрепители», а вот в сочетании с яблоком этот овощ помогает регулировать пищеварение
В любом случае все зависит от индивидуальных особенностей организма
Так, натуральный морковный сок и пюре — отличные «закрепители», а вот в сочетании с яблоком этот овощ помогает регулировать пищеварение. В любом случае все зависит от индивидуальных особенностей организма.
Осторожно: ярко окрашено!
Несмотря на то что морковь содержит массу полезных веществ и является природным «целителем», начинать знакомство малыша с овощным разнообразием именно с нее не следует. Как и все яркоокрашенные плоды, оранжевая красавица может вызвать аллергическую реакцию.
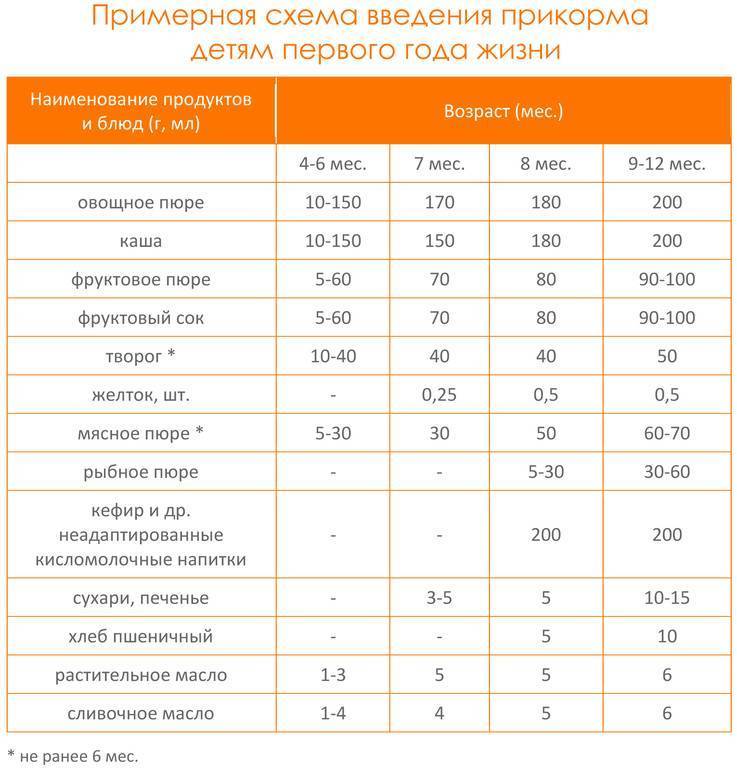
Вводить прикорм из моркови нужно, но со скольки месяцев стоит это делать, однозначно ответить сложно. В 6-7 месяцев по рекомендации педиатров начинают овощной прикорм с белых или зеленых плодов, как наименее опасных в плане аллергии. Когда детский организм привыкнет к нейтральным вкусам — кабачка, брокколи, цветной капусты — можно переходить к более ароматному и яркому продукту.
- В 8-9 месяцев добавьте несколько капель морковного сока в грудное молоко, адаптированную смесь или уже знакомое малышу пюре из другого овоща. Понаблюдайте за реакцией грудничка. Если все хорошо, можно регулярно вводить в меню морковный сок, а затем и пюре (но не чаще 2-3 раз в неделю).
- После 12-15 месяцев малышу можно предложить сырую морковь, тертую на мелкой терке, или морковный салат.
- В 3-4 года. А вот погрызть свежую, целую морковку давайте ребенку 3-4 лет, когда будете уверены, что он ею не подавится.
Будьте внимательны к маленькому едоку. Аллергию на морковь у ребенка обнаружить несложно. Если после небольшой порции морковного пюре или сока у малыша наблюдаются вялость, сонливость, приступы тошноты или рвоты, стоит исключить корнеплод из прикорма. Еще одно последствие морковной диеты — каротиновая желтуха. При постоянном употреблении морковного пюре или сока в организме накапливается каротин. Грудничок «желтеет» — ладошки, подошвы, кожа и склеры малыша приобретают желтовато-морковный оттенок. Стоит только исключить «красящий» овощ из рациона, и через некоторое время ребенок возвращает свой естественный цвет.
В Германии педиатры советуют родителям в качестве первого овощного прикорма использовать именно морковь, а не капусту или кабачки. Специалисты считают, что польза от употребления этого витаминного корнеплода больше, чем потенциальный риск развития аллергии.
Сколько вешать в граммах?
Когда вы вводите в меню малыша новый продукт, возникает вопрос: сколько давать и как часто, чтобы не навредить? Прежде всего посоветуйтесь с педиатром, который знает о возможных генетических предрасположенностях ребенка. Если родители страдают аллергией, с большой вероятностью эта особенность будет и у малыша. Начинать лучше с пары капель морковного сока, добавленных в грудное молоко или уже опробованное пюре. Если организм малыша не высказал недовольства в виде аллергической реакции, можно аккуратно продолжить — 0,5 чайной ложки, затем порции постепенно увеличивать, доводя до 50-100 граммов за один прием. И обязательно продолжайте наблюдать за крохой.