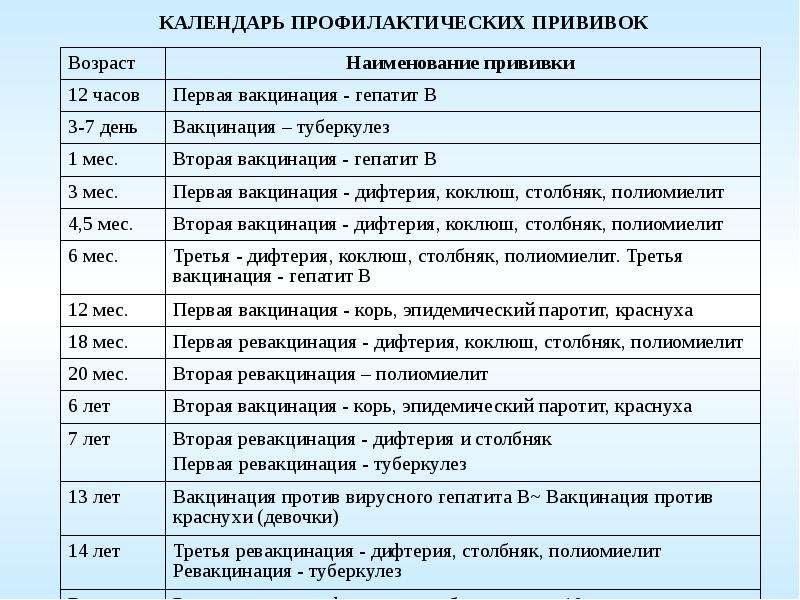
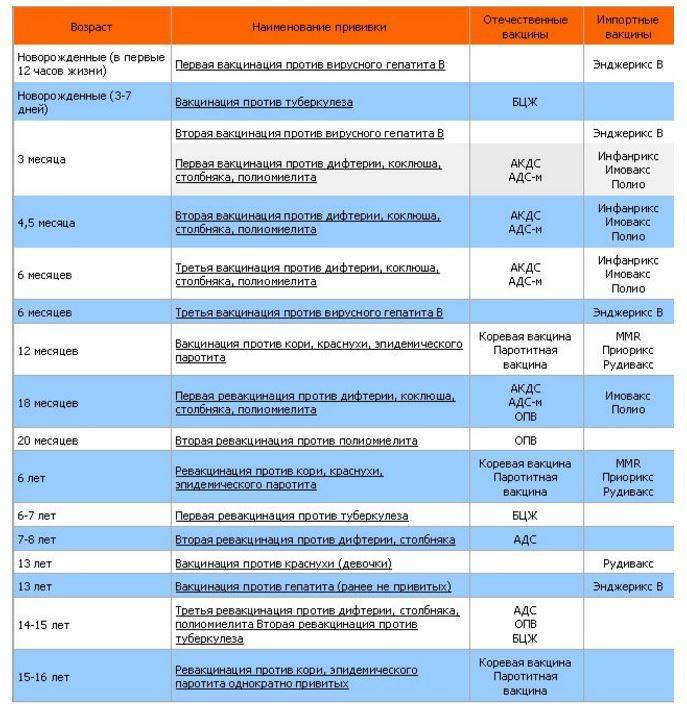
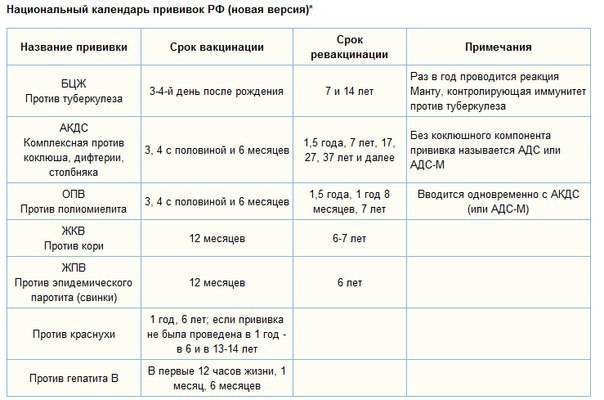
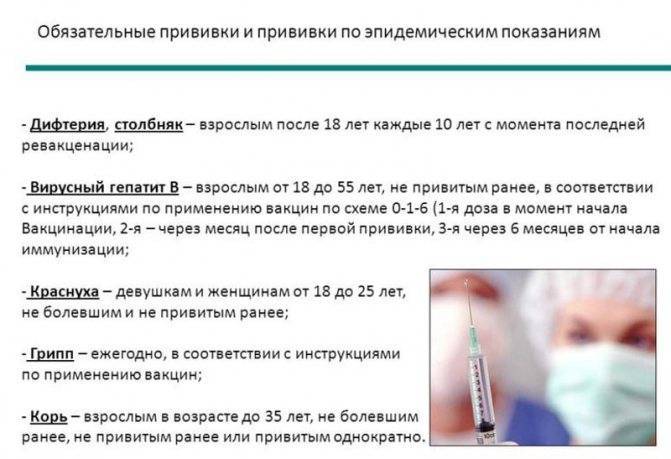
В каких ситуациях взрослым нужно задуматься о вакцинации
1. Вы не были привиты в детстве
Прививки от многих опасных заболеваний рекомендуется делать в детстве. Но если по каким-то причинам вакцинация не была проведена, обсудите с терапевтом возможность сделать прививку во взрослом возрасте. Это касается, например, вакцин от гепатита A, гепатита B, менингита, ветряной оспы и некоторых других заболеваний.
2. Прививка была сделана давно, необходима ревакцинация
После некоторых прививок иммунитет к возбудителю заболевания формируется не на всю жизнь, а лишь на определенный период: на год, пять или десять лет — в зависимости от типа вакцины. Потом прививку нужно сделать снова. Взрослым требуется ревакцинация, например, от гриппа и столбняка.
| От какого заболевания вакцина | 19-21 год | 22-26 лет | 27-49 лет | 50-64 года | старше 65 лет |
|---|---|---|---|---|---|
| Грипп | Ежегодно перед началом сезона заболеваемости | ||||
| Дифтерия, столбняк, коклюш | 1 доза каждые 10 лет | ||||
| Корь, краснуха паротит | 2 дозы за всю жизнь | ||||
| Ветряная оспа | 2 дозы за всю жизнь для пациентов, не переболевших в детстве | ||||
| Herpes zoster (опоясывающий лишай) | 1 доза для людей страше 55 лет | ||||
| Папилломавирус человека | 2 или 3 дозы за всю жизнь | ||||
| Гепатит А | 2 дозы за всю жизнь | ||||
| Гепатит В | 3 дозы за всю жизнь | ||||
| Пневмококковая инфекция | 1 доза каждые 5 лет | ||||
| Менингит (тип A, C, W, Y) | 1 доза за всю жизнь | ||||
| Менингит (тип В) | 2 или 3 дозы за всю жизнь |
Важно! В России зарегистрированы не все вакцины. Так, сделать прививку от некоторых типов менингита или от опоясывающего лишая можно только за границей.
3. Вы планируете путешествие
Перед поездкой спросите у врача, какие заболевания распространены в том или ином регионе и какие прививки лучше сделать (эта информация должна быть и у туроператора). Перед путешествием в Сибирь сделайте прививку от клещевого энцефалита, перед поездкой в некоторые страны Африки, Южной Америки, Азии — прививки от желтой лихорадки, брюшного тифа, дизентерии.
4. Необходима экстренная вакцинация
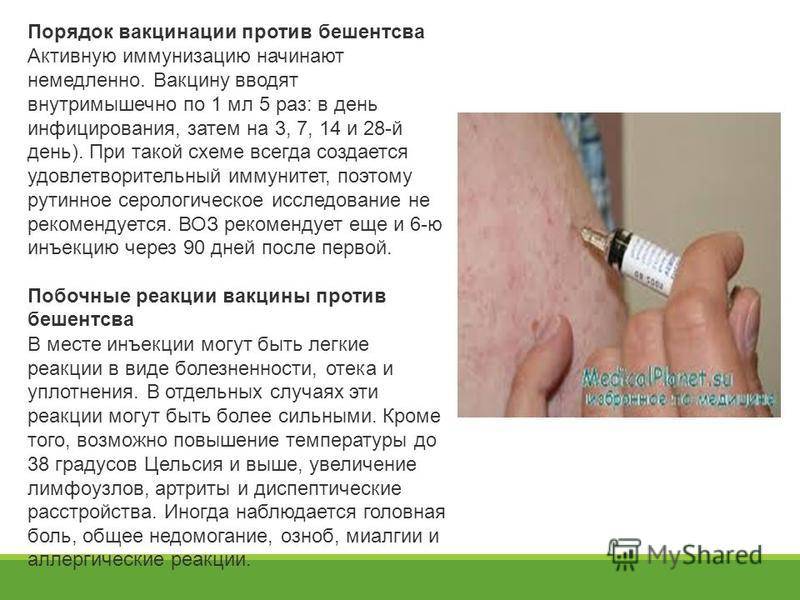
Если риск заразиться высок, вакцинацию нужно провести незамедлительно. Например, после укуса диких животных придется экстренно привиться от бешенства. Если был контакт с человеком, который заболел ветрянкой, в некоторых случаях тоже может потребоваться прививка.
5. Вы планируете беременность
Есть болезни, например, краснуха, которые могут плохо сказаться на развитии плода. Если вы планируете беременность, проконсультируйтесь с врачом и составьте список и график необходимых прививок.
В нашей стране есть отдельные категории граждан, которые прививаются регулярно. Это медицинские и социальные работники, военные, которые служат в отдаленных регионах, работники пищевой промышленности. График вакцинации для них определяет государство. Остальные взрослые часто даже не задумываются о прививках. И если за вакцинацией детей строго следят педиатры, то взрослым это нужно отслеживать самостоятельно.
Системные ошибки вакцинации
Ненадлежащее качество вакцины
Некачественная вакцина – это препарат:
- выпущенный с нарушением требований нормативной документации;
- изменивший свойства из-за нарушения условий транспортирования и хранения;
- хранившейся во вскрытой многодозовой упаковке при несоблюдении требований.
За последние 40 лет осложнений, связанных с недоброкачественно изготовленной вакциной в СССР и России не было. Другое дело – недостаточная безопасность вакцины как таковой, при этом возникают однотипные осложнения, выявление которых ведет к ее изъятию. Так было с паротитной вакциной из штамма Urabe (серозные менингиты), с ротавирусной вакциной (см. выше)
Важно проследить, связаны ли осложнения с одной серией вакцины, т.к. это может говорить о дефектах в ее производстве; серия вакцины в этих случаях подлежит проверке
О ненадлежащем качестве препарата говорят механические примеси или не разбивающиеся хлопья в сорбированных препаратах, мутные жидкие препараты, изменение вида лиофилизированного препарата или времени его ресуспендирования. Проверке подлежит также маркировка, целостность ампулы (флакона). Измененные физические свойства в нескольких коробках с препаратом требует приостановки применения всей серии.
Нарушения условий транспортирования и хранения вакцины
Нарушения температурных условий делает серии вакцин неприменимыми. Нарушение условий хранения вакцин во вскрытой многодозовой упаковке.
Нарушение дозы
Нарушение дозы, помимо ошибки вакцинатора при введении вакцины, может возникнуть при неправильном ресуспендировании сухого препарата, плохом его перемешивании в многодозовой упаковке, подкожное введении вакцин, приготовленных для накожного применения.
[], [], []
Применение по ошибке другой вакцины
Применение по ошибке другой вакцины опасно при использовании иного способа введения; например, введение БЦЖ подкожно или внутримышечно требует специфического лечения. Введение АКДС вместо вирусной вакцины подкожно может осложниться инфильтратом. Введение ОПВ парентерально обычно проходит без осложнений
Факт ошибочного введения вакцины не должен скрываться, важно рассмотреть все возможные его последствия и принять необходимые меры
[], [], [], [], [], []
Как соблюдать интервалы
Вот, например, прививка от гепатита B. По графику ее должны сделать первый раз в роддоме, в первые же сутки. Второй раз — когда малышу исполнится месяц. Третий — в полгода. Но многие молодые мамочки, родившие во время пандемии, до сих пор не могут сделать своим детям вторую прививку. Это сейчас один из частых вопросов педиатрам — что делать в таком случае?
«Если прививка от гепатита В была сделана в роддоме, а вторая доза (1-3 месяца) пропущена, то мы продолжаем процесс вакцинации с соблюдением должных интервалов, но не повторяя первую дозу», — говорит наш эксперт.
Пример 1
Допустим, малыш родился 10 апреля. В этот же день ему сделали прививку. По идее, дальше нужно повторить введение вакцины в мае, а затем в октябре. Но майская прививка была пропущена.
В таком случае вакцину вводят при первой возможности. Допустим, в нашем случае это 1 июля, и это будет вторая доза. От нее отсчитываем интервал в 5 месяцев, то есть третья вакцинация от гепатита B в таком случае будет в начале декабря.
Ложные и истинные противопоказания
Помимо перечисленных выше объективных причин для полного или временного отказа от вакцинации, зачастую приводятся причины откровенно субъективные, которые не могут считаться основаниями с точки зрения медицины. Они обычно вызваны предубеждениями против вакцинации в целом или по поводу конкретного ребенка. Из врачебной практики можно вывести перечень типичных “причин”, на которые обычно ссылаются те, кто не хочет делать прививки себе или своему ребенку:
- недоношенность;
- анемия;
- болезни, протекающие в легкой форме, без температуры;
- дисбактериоз;
- стабильные невралгии;
- врождённые пороки, например, аллергии у родственников;
- осложнения после прививки у других членов семьи.
Мы привели лишь основные “отговорки”, в реальной практике их встречается гораздо больше. В принципе, часть из них может быть принята к сведению, и врач может отложить прививку, но каждый случай надо рассматривать по-отдельности. Хочется еще раз напомнить, что обязательные вакцины защищают вашего ребенка от очень серьезных заболеваний, и ваша нерешительность или “принципы” могут разрушить его жизнь.
В заключение резюмируем: истинными противопоказаниями к введению вакцин могут служить только те, которые указаны в официальных документах и инструкциях к вакцинам – только ими может и должен руководствоваться врач.
А у меня вопрос…
У каждого, кто планирует вакцинацию, возникает множество вопросов. Андрей Беседин отвечает на самые распространенные из них.
Можно ли сразу сделать несколько прививок?
Да. Большинство вакцин можно вводить одновременно (после консультации с врачом), и это не повлияет на их эффективность. Однако препараты должны вводиться в разные участки тела пациента.
Безопасна ли вакцинация?
В большинстве случаев — да. Обычно у здоровых людей вакцины вызывают лишь незначительные побочные эффекты (повышение температуры, легкое недомогание). Однако до конца исключить риск осложнений нельзя — заранее обсудите возможные реакции организма с врачом. Но гораздо больше рискуют те, кто сознательно отказывается от прививки без веских на то причин.
Когда можно делать прививки?
Некоторые — перед началом сезона заболеваемости. Например, от гриппа лучше привиться в конце лета — начале осени. Прививки от многих других заболеваний можно делать в любое время года.
А когда вакцинацию нужно отложить?
Если у вас лихорадка или, например, первый день ОРВИ, идти на вакцинацию не стоит. Но это не касается экстренной вакцинации. После укуса животного прививку от бешенства делают в любом случае.
Что делать, если пропустил одну из прививок?
Необходимо приложить все усилия для соблюдения рекомендованного графика. Но если вы пропустили прививку, нет необходимости начинать всю схему сначала. Можно сделать прививку сразу, как только у вас появилась возможность, а потом вернуться к первоначальному плану.
Доверие основано на правде
Глава I методички, посвященная общим вопросам, начинается со ссылки на позицию ВОЗ:
«Всемирная организация здравоохранения (ВОЗ) подчеркивает, что выявления и расследование ПППИ (побочных проявлений после иммунизации. – М.С.) с установлением причин их развития способствует совершенствованию мер профилактики, а доступность такой информации повышает положительное восприятие иммунизации обществом».
Это очень важная мысль, которую мы неоднократно проводили в статьях на нашем портале: успех иммунопрофилактики во многом зависит от доверия пациентов врачам, а оно невозможно без откровенного разговора об осложнениях.
До сих пор наши читатели неоднократно жаловались на то, что заболевания, возникшие у их детей в поствакцинальный период, без всякого расследования были отнесены к болезням, совпавшим с прививкой по времени, и нигде не были зарегистрированы в качестве ПППИ.
Это не только нарушает права конкретного ребенка, но и сужает базу данных, которая позволила бы исследователям-медикам изучать возможные патогенетические механизмы заболевания и выявлять, что именно может предрасполагать к подобным осложнениям, чтобы в будущем избежать их.
Собственно, об этом прямо сказано в методичке:
«Важным вкладом в безопасность и помощью в поддержке доверия населения к программам иммунизации является организация фармаконадзора (мониторинга безопасности) вакцин».
После прививки
В первые 30 минут после прививки
Не забудьте и стесняйтесь задать ваши вопросы врачу. Обязательно спросите о том, какие и когда реакции на прививку могут возникнуть и в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во вторых – позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
В случае прививки АКДС-вакциной: если врачом не было предписано иначе, дайте ребенку дозу (свечку или сироп) жаропонижающего. Это позволит избежать неприятных реакций, возникающих в первые часы после прививки.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины (АКДС и другие) возникают в первые сутки после прививки.
При возникновении сильных температурных реакций (37,5оС и выше) дайте однократно ребенку жаропонижающее, например свечи Цефекон или Нурофен в дозировке соответствующей возрасту.
При температурных реакциях не пренебрегайте обтиранием ребенка теплой водой. Не используйте для обтираний водку – она раздражает и сушит детскую кожу.
Не забывайте о том, что суточная дозировка парацетамола не безгранична. При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь (панадол, эффералган, тайленол, цефекон(свечи)).
Ни в коем случае не пользуйтесь аспирином. Его применение у детей младшего возраста чревато тяжелыми осложнениями.
Первые два дня после прививки
(инактивированные вакцины – АКДС, АДС, гепатит В, ХИБ-вакцина, ИПВ)
Принимайте те препараты для профилактики аллергических расстройств, которые назначил врач.
Продолжайте принимать жаропонижающие согласно инструкции к препаратам, если температура остается повышенной.
АКДС-вакцины. Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5оС (под мышкой). У части детей на фоне повышения температуры возможно появление т.н. фебрильных судорог. Принимайте жаропонижающие, не дожидаясь подъема температуры.
С ребенком можно и нужно гулять, можно и нужно купать его. Исключение составляют случаи, когда у ребенка повышена температура вследствие или независимо от прививки.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела.
Не вводите новых продуктов в рацион ребенка (и свой, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
В случае АКДС-, АДС-, гепатитных В и АДС-М-вакцин. При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) сделайте согревающий компресс или просто периодически прикладывайте смоченную водой ткань. Если противовоспалительные средства еще не принимаются, начните их давать.
Через 5-12 дней после прививки
В случае прививки живыми вакцинами (капли полиомиелитной вакцины ОПВ, коревая, паротитная, краснушная) побочные реакции обычно возникают на 5-12 сутки после прививки.
Если возникла какая-либо реакция, но прививка была сделана не живой вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз “дисбактериоз” не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от “нормы” не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия – собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления – являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.
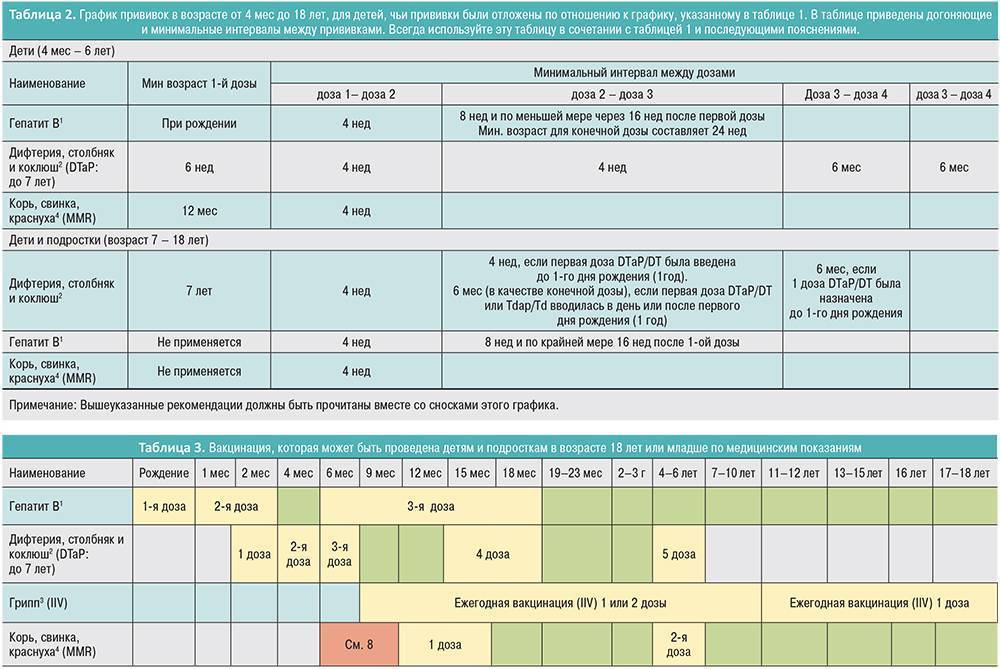
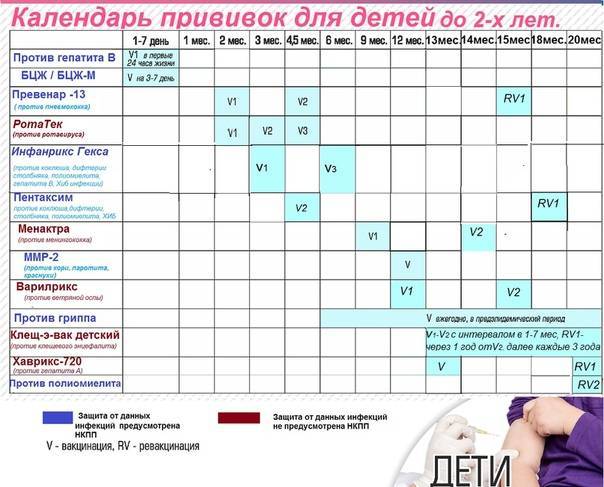
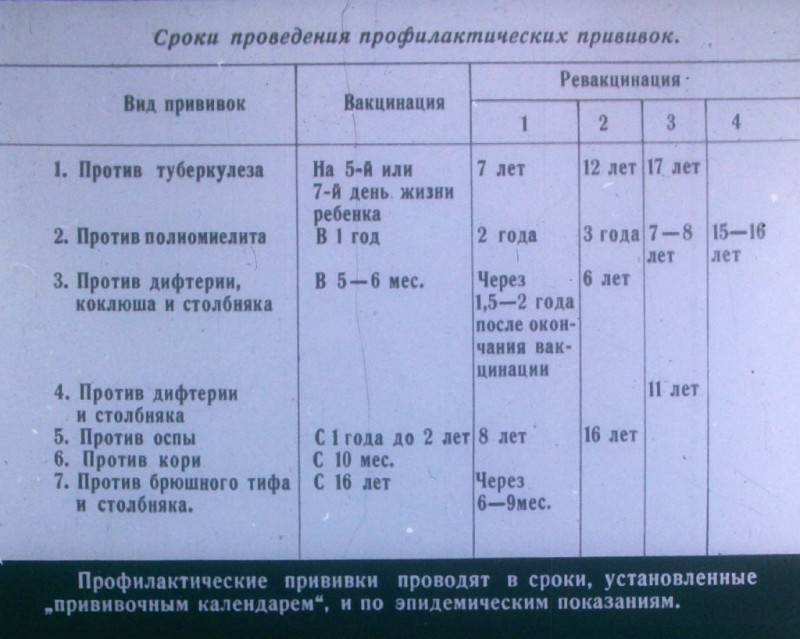
Шпаргалка по графику прививок: сколько можно ждать?
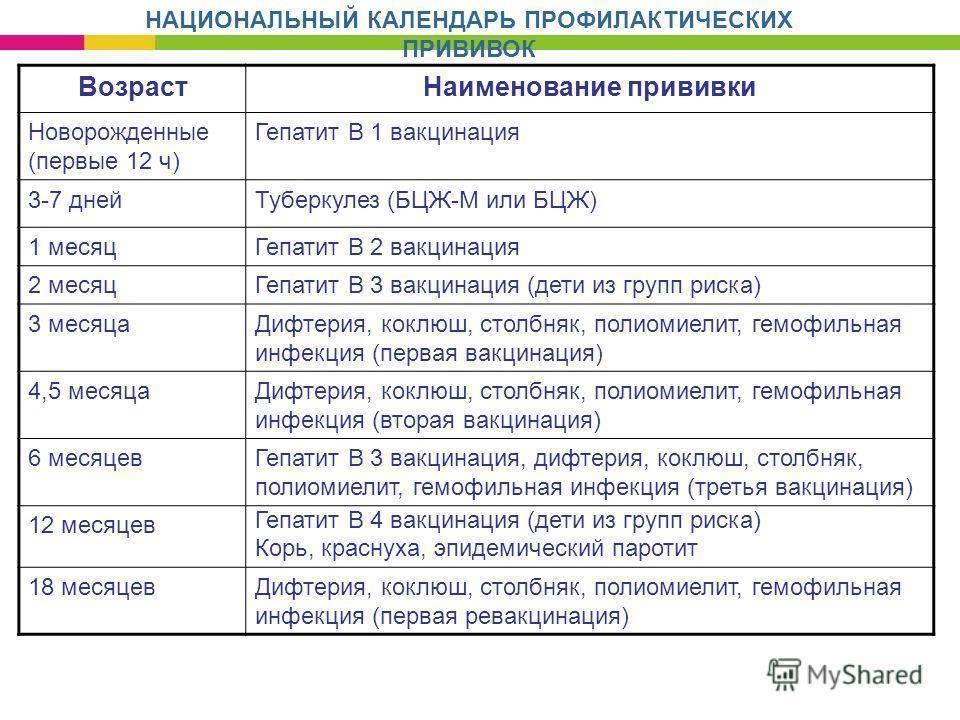
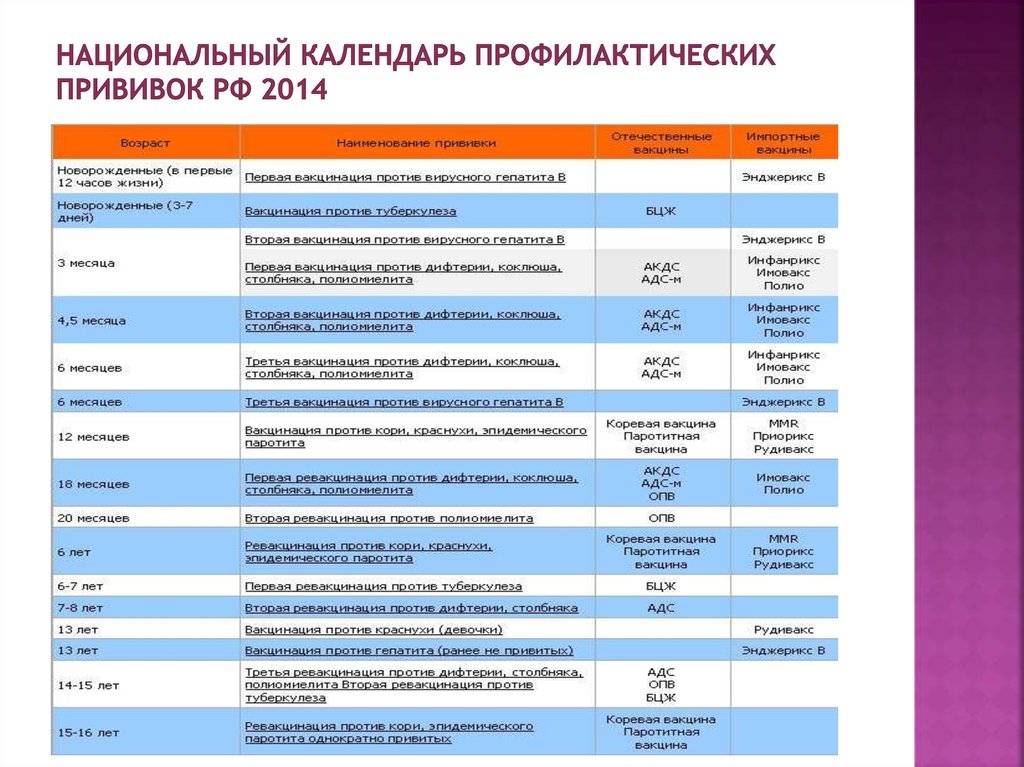
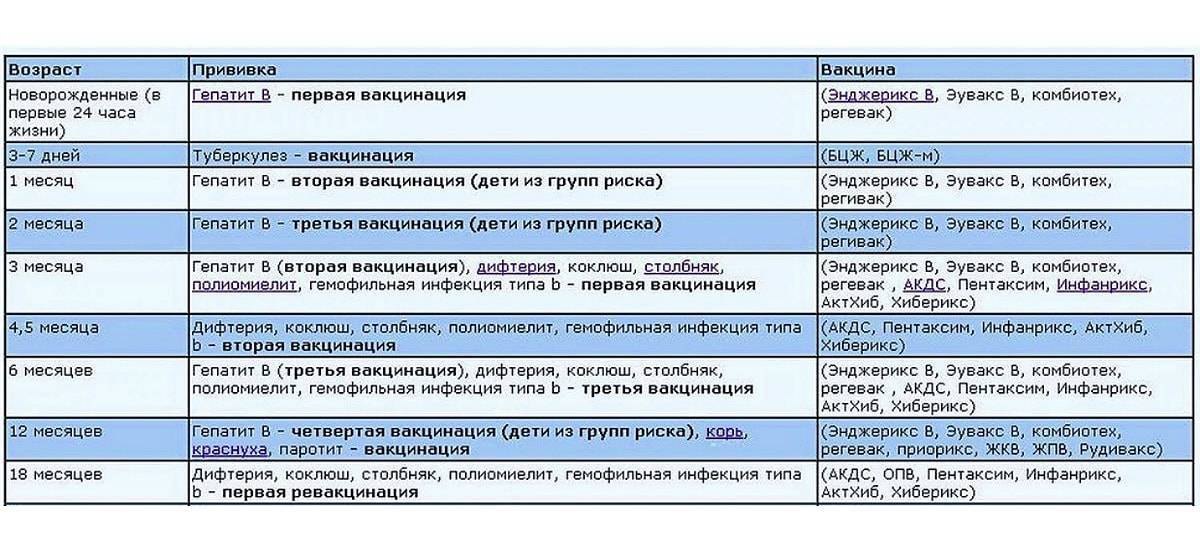
Если ревакцинация окажется проведена невовремя, скорее всего, организм будет недостаточно защищен. Но у каждой из вакцин особый антигенный состав, интенсивность провокации ответа и продолжительность действия. Приведем для ориентира общие рекомендации по основным вакцинам из Национального календаря.
Гепатит В
Максимальный интервал между первой и второй дозой 4 месяца. Чем меньше срок задержки, тем выше иммунная защита. Если срок между введением вакцин более 4-х месяцев, стоит сделать анализ на количество антител.
Между второй и третьей прививкой от гепатита В допустимый интервал – 18 месяцев.
АКДС
Нарушение графика вакцинации не требует повтора всего цикла прививок, иммунизацию продолжают так, как будто все шло по плану. Детям старше 6 лет вводят АДС без коклюшного компонента, хотя по новым исследованиям из-за этого растет количество случаев коклюша в возрасте 7-9 лет. Имеет смысл постараться успеть сделать весь цикл АКДС до шести лет или проконсультироваться о возможности введения трехвалентной вакцины.
Полиомиелит
Если после первого введения вакцины пропущены сроки второй, третьей и т. д. ревакцинации, цикл продолжают вне зависимости от интервала
Важно, чтобы до двух лет ребенок получил 5 доз живой вакцины (ОВП) или 4 инактивированной (ИВП).
Корь, краснуха, паротит
Почему повышается температура после прививки АКДС и полиомиелита
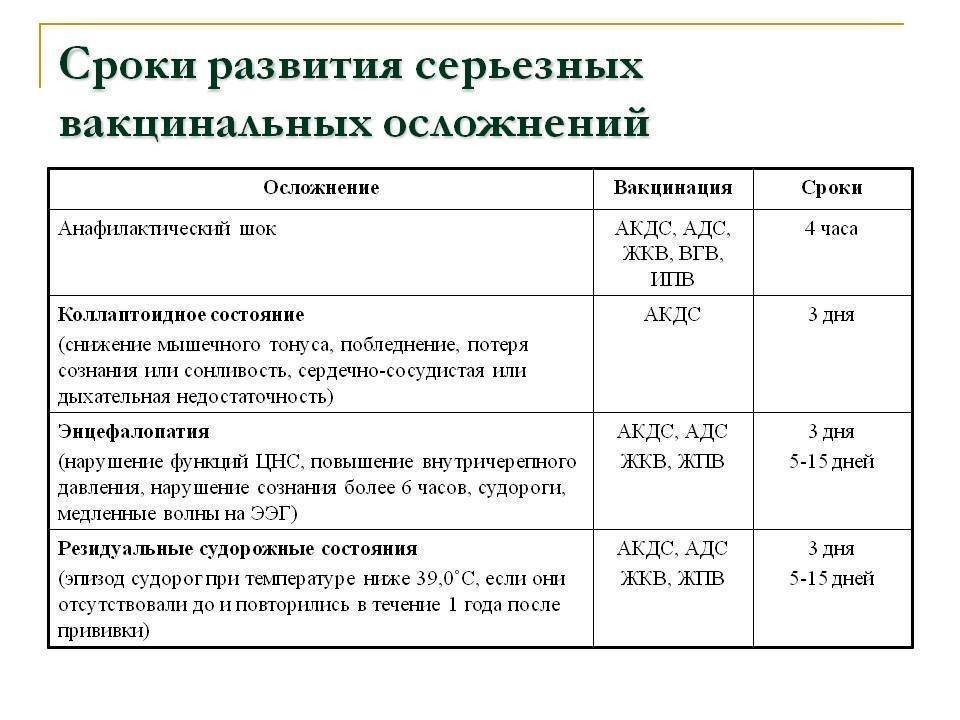
Медицинская практика подтверждает, что из всех вакцин именно АКДС переносится детьми тяжелее всего, этот факт тревожит родителей. Побочные эффекты появляются в течение первых суток после введения препарата и могут сохраняться до трех дней. Это нормальная реакция организма, который борется с попавшими в него патогенными организмами и вырабатывает иммунитет. Если после вакцинации совсем нет никаких изменений, то такое состояние считается аномальным и требует глубокого обследования организма ребенка.
Таблица. Функционально допустимые реакции на вакцину.
| Реакция ребенка | Краткое описание |
| Небольшое покраснение и опухание в месте введения вакцины | Кожа ребенка очень нежная и активно реагирует на различные повреждения. Во время укола игла раздражает покров, что неизбежно вызывает его покраснение. Такая же реакция кожи ребенка наблюдается и после обыкновенных царапин или иных повреждений – она немного опухает и краснеет. Симптом проходит самостоятельно к концу первых суток. Разумеется, во время вакцинации врач должен строго соблюдать правила дезинфекции и не заносить патогенные организмы. |
| Незначительное понижение аппетита, вялость и апатия | Внутренние силы организма брошены на борьбу с вирусами, что требует большого напряжения. Соответственно, ребенок чувствует себя некомфортно, меньше двигается, чаще спит. Может появляться жидкий стул. |
| Повышение температуры | Это следствие того, что вакцина начала работать, организм пытается справиться с возбудителями. Вполне закономерная реакция, но только в том случае, когда температура не выходит за пределы установленных норм. Каких именно – об этом более подробно поговорим ниже. |
Как болеют COVID-19 после прививки?
Наталья участвовала в клинических исследований «Спутника V»: первый компонент ей ввели 20 сентября 2020 года, а второй — 10 октября. Она сдала анализ на антитела к S-белку — этот анализ показывает, вырабатывает ли организм антитела после прививки. Антитела у женщины обнаружились.
Через четыре месяца после первой прививки на работе у Натальи начали «один за другим» заболевать ее коллеги. «У всех практически одни и те же симптомы: невысокая температура, насморк, боль в горле, слабость и ломота в мышцах. У двоих из них — положительный ПЦР», — рассказывает она.
Вскоре симптомы появились и у самой Натальи. «У меня тоже началось с того, что сначала заложило нос, потом начался сильный насморк, не помогали ни одни капли, как вода. Обоняние не пропадало. Потом присоединилось першение в горле. Температура 36,9−37,1», — говорит Наталья.
По ее словам, ПЦР-тест у нее был отрицательный, однако примерно через три недели она сдала анализ на антитела, и оказалось, что она переболела.
Легко протекала болезнь и у другой Натальи, с которой побеседовала Би-би-си. Она сделала вторую прививку «Спутника V» 16 января, а 13 февраля у нее появились первые симптомы. Она сдала тест на антиген, который делается дома, и он показал положительный результат.
Болезнь началась с небольшой температуры, рассказывает Наталья, а также кашля, боли в горле, заложенности носа и слабости. На третий день у нее пропало обоняние и начались мышечные боли, но температура нормализовалась.
По ее словам, она не знает, где заразилась: женщина работает из дома, в новые места она не ходила, а если с кем-то и контактировала, то только в респираторе. К ней начали возвращаться запахи, которых не было пять-шесть дней, и прошли мышечные боли, которые длились больше недели. До сих пор остается заложенность носа, рассказывает Наталья. Сделанный недавно антигенный тест показал отрицательный результат.
В мессенджере «Телеграм» есть целая группа заболевших после вакцинации. В ней на момент написания статьи состоят более 2 тысяч человек.
Администратор группы и кандидат биологических наук Алена Макарова в беседе с Би-би-си рассказывает, что о своем опыте встречи с коронавирусом ей написали 84 человека после гражданской вакцинации и 14 участников клинических исследований, которые сделали тесты на антитела и считают, что точно получили вакцину, — всего ей известно о 98 заболевших.
Фото: Reuters
Из этих 98 случаев 78 человек столкнулись с симптомами, похожими на коронавирус (39 из них получили положительные тесты ПЦР или на антитела). Еще у 20 человек был длительный тесный контакт с зараженными, но они не заболели, рассказывает Макарова.
Случаи заражения после второй прививки также случаются, но значительно реже, отмечает Макарова.
«С декабря по февраль мы собрали несколько тысяч отзывов после вакцинации „Спутник V“ , — рассказывает она. — Как правило, вакцина переносится достаточно хорошо и практически у всех появляются антитела… Результаты „народного исследования“ „Спутник V“ выглядят очень обнадеживающими».
Конечно, в таких группах никак нельзя проверить, насколько эффективно «Спутник V» защищает от COVID-19, так как в «народном исследовании» отсутствует группа плацебо, замечает Макарова. «Но мы можем точно сказать, что защита есть, и COVID-19 у вакцинированных протекает в легкой форме», — говорит она.
Если контакт с вирусом произошел через неделю после первой прививки (то есть симптомы появились примерно через 12 дней), то болезнь во всех случаях в этой выборке протекала в легкой форме, отмечает Макарова. Редко у кого поднималась температура выше 37,6 градусов.
Самые частые симптомы, которые наблюдались у заболевших, по словам Макаровой, — это потеря запаха, сильный насморк, небольшая температура, иногда головная боль и небольшой кашель. Как правило, симптомы ОРВИ заканчивались через 3−5 дней.
Макарова отметила одну из особенностей, о которой рассказывали многие заболевшие участники группы, — сильный насморк, похожий на аллергический ринит. «Возможно, это отличие протекания COVID-19 после вакцинации от „естественной“ болезни», — предполагает администратор группы.
Сама Макарова вместе с мужем тоже переболела COVID-19 после вакцинации — контакт с болеющим родственником у них случился через несколько дней после второй прививки.
«Мы оба заболели в легкой форме: у мужа были симптомы ОРВИ и субфебрильная (37−37,4) температура четверо суток, а у меня была аносмия неделю и странная двухнедельная температура 37,2».
Макарова уже болела коронавирусом в июне прошлого года и, по ее словам, тогда заболевание протекало намного тяжелее. «Поэтому я считаю, что вакцина защитила, так как антитела у меня исчезли в октябре-ноябре», — говорит она.
Ребенок старше — доз меньше
Третий наш пример — вакцина от пневмококковой инфекции — одна из новых в Национальном календаре. Тут действует совсем другое правило: чем старше ребенок, тем меньше ему нужно доз.
«В соответствии с календарем эта вакцинация предусмотрена в два месяца, в 4,5 месяца, а потом — ревакцинация в 15 месяцев, — рассказывает Наталья Лопушанская. — Но если в первый раз ребенка привели на прививку уже после года, то вакцина вводится не трех-, а двукратно. Для детей старше двух лет вакцинация от пневмококковой инфекции проводится однократно».
По такой же схеме «догоняют» прививку от менингококковой инфекции. Она пока что не входит в календарь, но ее делают многим детям — по желанию родителей. Если начинать эту вакцинацию, как положено, в 9 месяцев, то позднее надо будет вводить еще одну дозу. Если ребенку на момент того, как родители решились на прививку, уже исполнилось два года, одной дозы будет достаточно.
Прививаться не обязан, но пройти вакцинацию должен?
Возможно, вы спросите, а какая связь между вакцинаций и работодателем – разве это не право каждого человека самому решать делать ему прививку или нет?
И будете правы, поскольку п. 1 ст. 5 Федерального закона от 17 сентября 1998 г. № 157-ФЗ “” предусмотрено право гражданина на отказ от профилактических прививок. Никто не вправе заставить человека делать прививку от гриппа, кори или иной болезни. О какой ответственности для работодателя в этом случае может идти речь?
Возможно, таким вопросом задавались и в ЗАО “Москва-Макдоналдс” после получения предписания Роспотребнадзора, который требовал от общества соблюдения санитарных норм и проведения вакцинации сотрудников. В ходе проверки было выявлено свыше 30 работников, у которых отсутствовали сведения о проведении иммунизации против кори и дифтерии, что и требовалось “исправить”. Общество обратилось в арбитражный суд, оспаривая предписание, но суд встал на сторону контролирующего органа (Постановление Девятого арбитражного апелляционного суда от 17 марта 2015 г. № 09АП-3737/2015 по делу № А40-151960/14).
ФОРМЫ
Действительно, работники, как и любые другие граждане, вправе отказаться от проведения вакцинации, но, с другой стороны, законом на юридические лица и ИП при осуществлении предпринимательской деятельности, эксплуатации зданий, сооружений, оказании услуг и выполнении работ возложена обязанность соблюдения санитарных норм. Работодатели обязаны обеспечивать безопасные для работников условия труда (, ), оказывать услуги, проводить работы и производить продукцию, безопасные для потребителей и иных лиц (, , Федерального закона от 30 марта 1999 г. № 52-ФЗ “О санитарно-эпидемиологическом благополучии населения”).
А это невозможно без вовлечения работодателя в проведение санитарно-противоэпидемиологических (профилактических) мероприятий с целью предотвращения массовой заболеваемости инфекционными болезнями, которые могут причинить значительный вред здоровью и жизни граждан. Потому на юридические лица и ИП возложена обязанность разрабатывать и проводить названные мероприятия, включающие в себя и проведение вакцинации как составной части иммунопрофилактики инфекционных болезней (ст. 1 Федерального закона от 17 сентября 1998 № 157-ФЗ “”, ст. 1 Федерального закона от 30 марта 1999 г. № 52-ФЗ “”).
Так наличие или отсутствие прививки из “личного пространства” работника превращается в проблему и заботу для работодателя, который должен отследить прохождение работником вакцинации. Если сотрудник такого работодателя находится в зоне риска заражения опасным заболеванием из-за отказа вакцинации, то под угрозу ставится жизнь и здоровье других работников (что создает опасные условия труда), клиентов и третьих лиц, которые могут быть связаны с работодателем, под сомнение ставится и качество производимой им продукции, услуг или работ.
И тут перед нами сразу встает дилемма – с одной стороны прививка дело добровольное и гражданин вправе отказаться от вакцинации, с другой – работодатель обязан принимать участие в иммунопрофилактике инфекционных заболеваний, которая невозможна в полной мере без проведения вакцинации сотрудников. Означает ли это, что работника необходимо принудить к вакцинации?