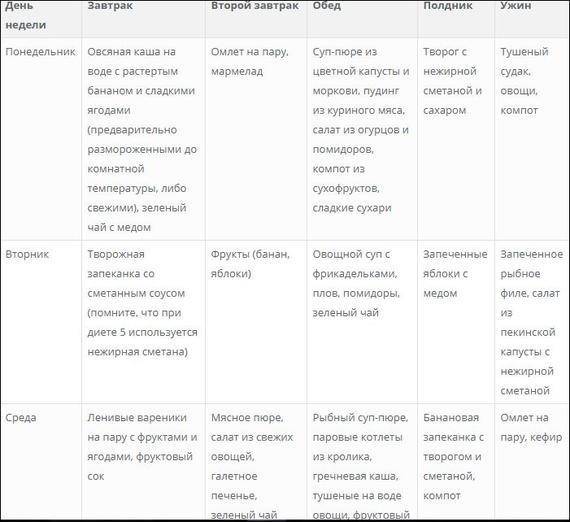
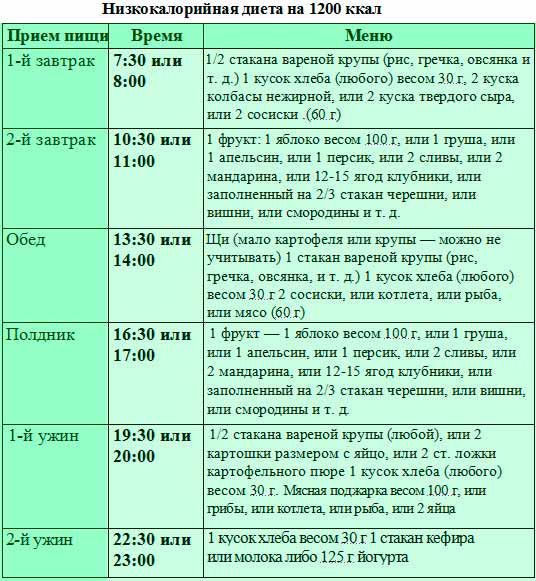
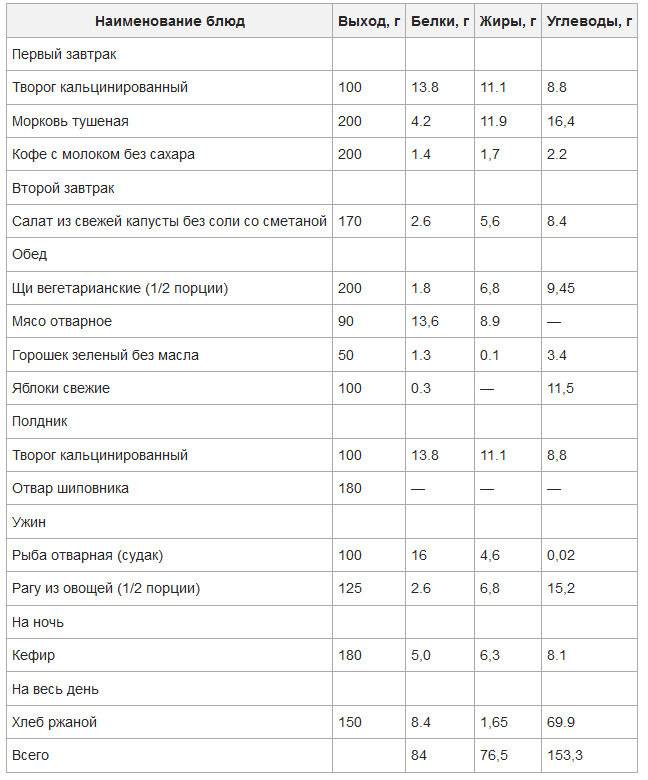
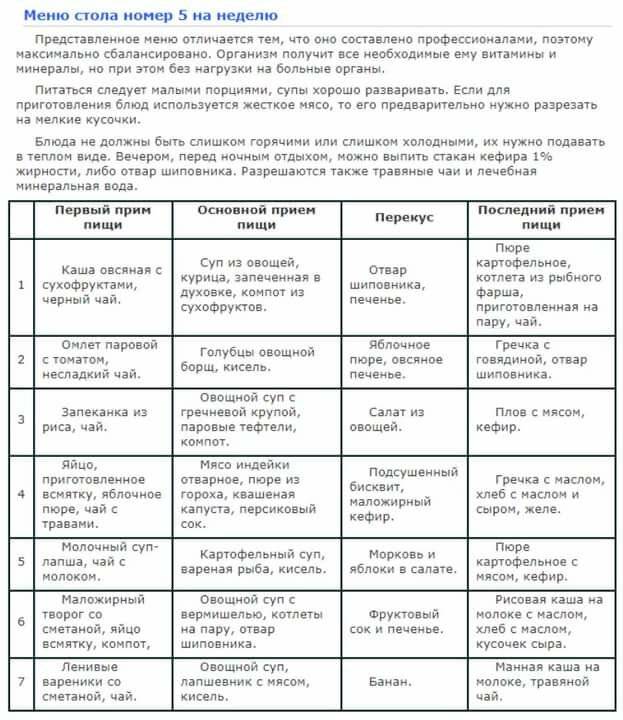
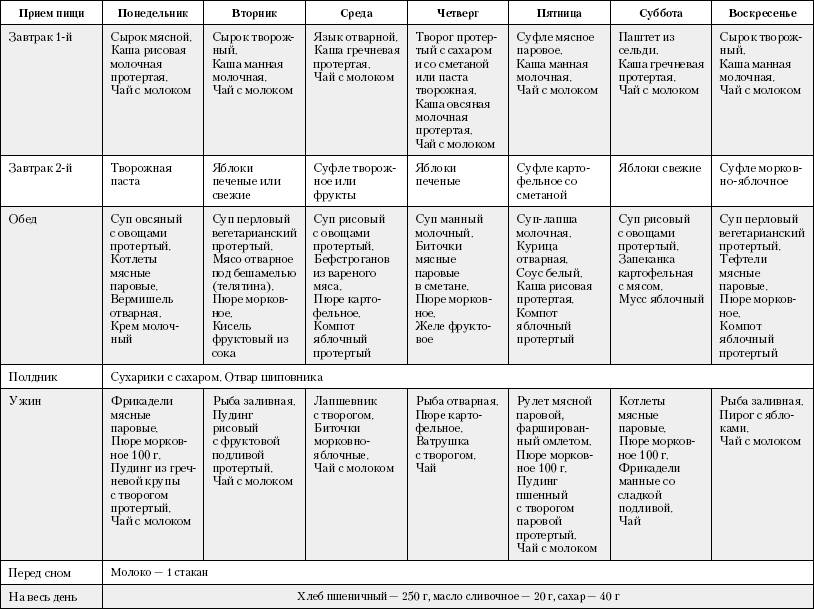
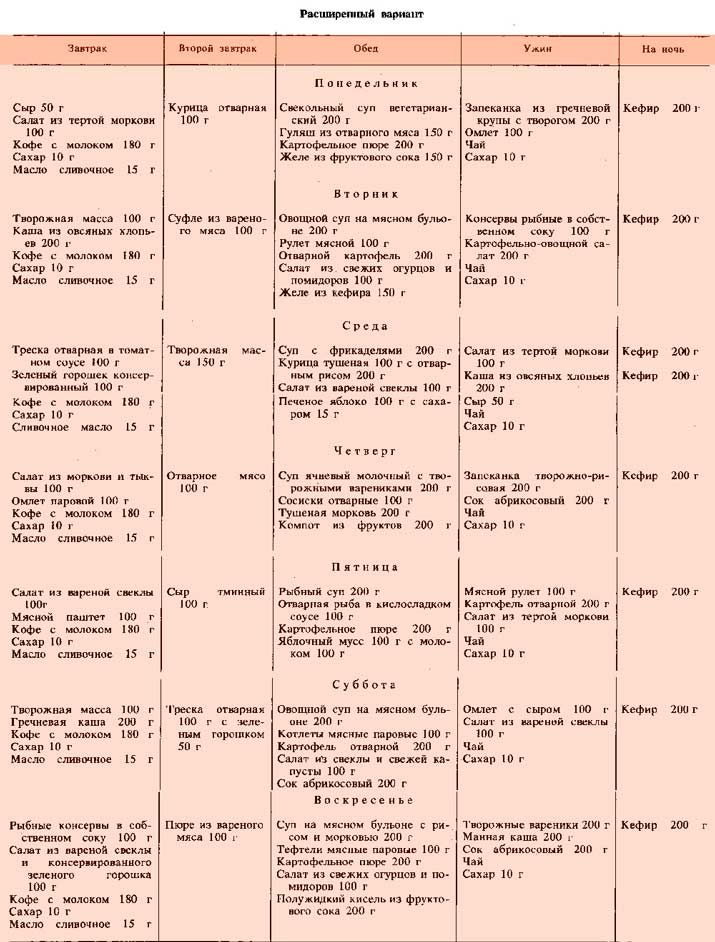
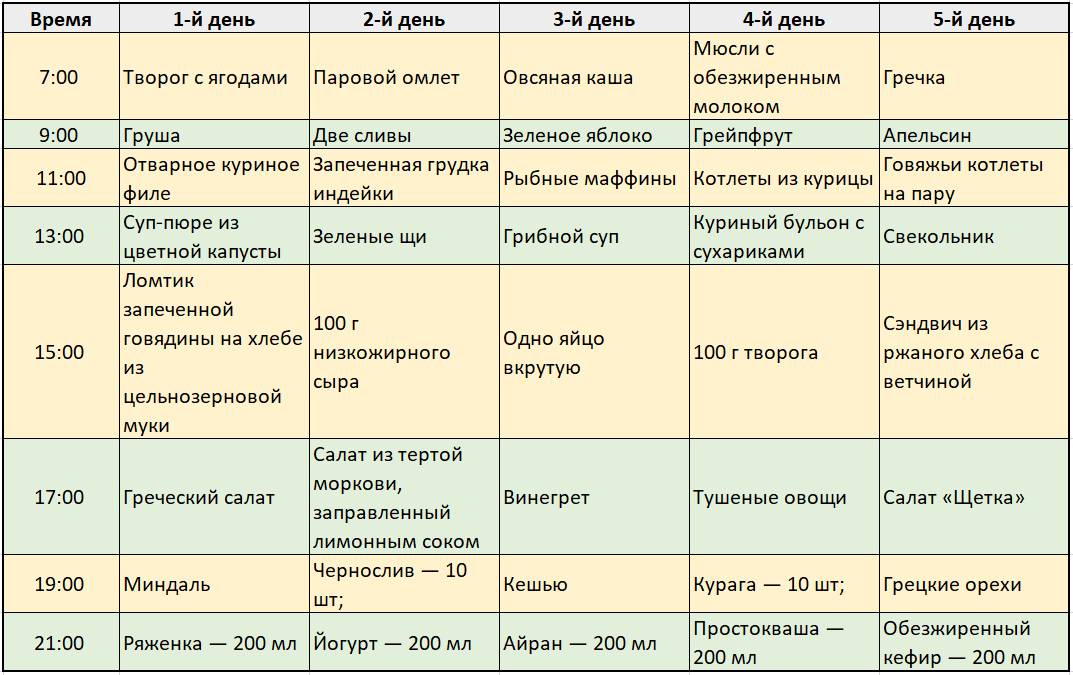
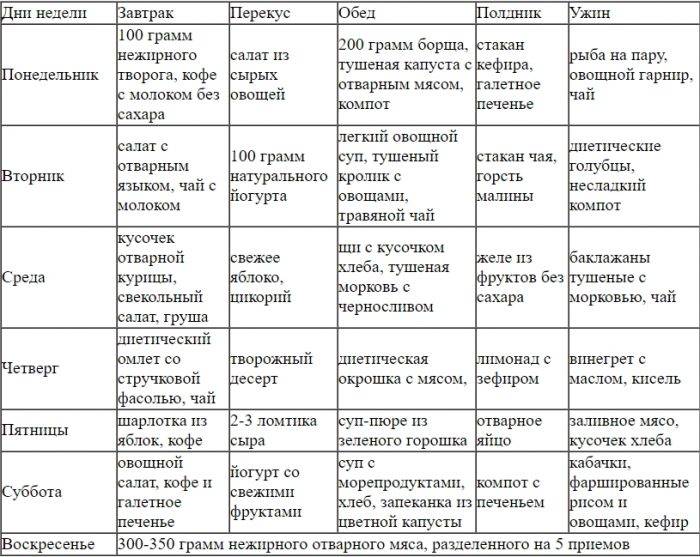
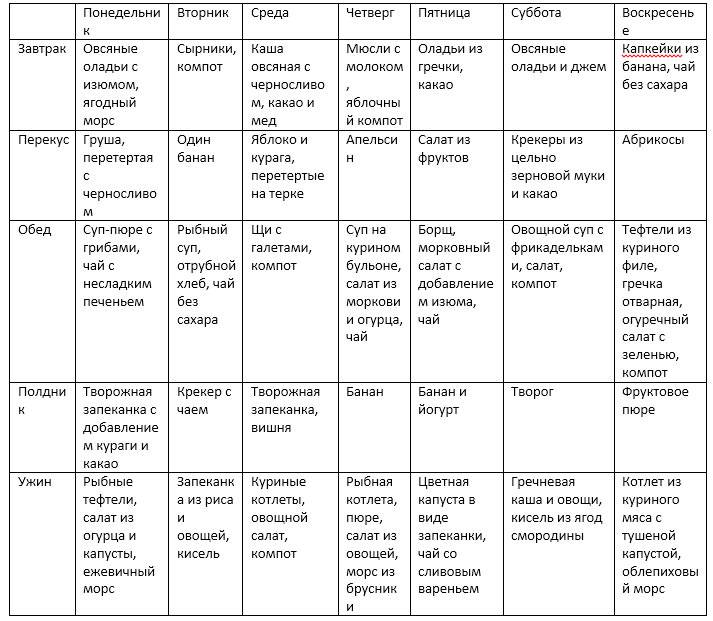
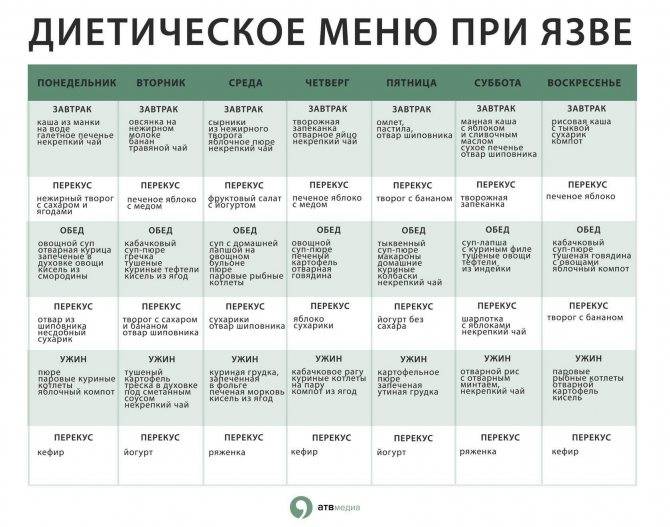
Чего нельзя есть при диете 5?
Суть любой диеты – это ограничение в приеме ряда продуктов питания, которые раздражающе действуют на ткани того или иного органа, что позволяет снизить негативное влияние и ускорить процесс выздоровления. И в нашем случае существует список, чего нельзя есть после постановки рассматриваемого в этой статье диагноза.
К запрещенным к использованию относят:
- Из мясной продукции:
- Жирные и копченые продукты.
- Консервы и соленья.
- Колбасно-ветчинная продукция.
- Сало.
- Сорта, тяжелые для переваривания: баранина, субпродукты, гусь, утка, свинина.
- Из рыбной продукции:
- Жирные и копченые продукты.
- Морепродукты.
- Консервы и соленья.
- Кислые и недоспелые фрукты.
- Специи и пряности.
- Из хлебобулочных изделий:
- Вся сдобная продукция.
- Торты и пирожные.
- Кексы и плюшки.
- Свежая выпечка.
- Ржаной хлеб.
- Жирные молочные и кисломолочные продукты.
- Газированные напитки, слишком холодные и слишком горячие жидкости.
- Из сладостей:
- Шоколад.
- Карамель.
- Халва.
- Мороженое.
- Из овощей стоит убрать из рациона:
- Чеснок и лук.
- Шпинат и щавель.
- Брюква.
- Болгарский перец.
- Растительный продукт семейства бобовых.
- Редис и редьку.
- Холодные первые блюда, например, свекольник, окрошка.
- Яйца в любом виде, за редким исключением.
- Алкогольные напитки.
- Из круп:
- Пшено.
- Ячка.
- Перловая и кукурузная крупа.
- Любые грибы и приготовленные на них отвары.
- Любые маринады.
- Крепкие мясные, рыбные, грибные бульоны.
- Заквашенные овощи.
- Жареные блюда.
- Продукция фаст – фудов.
- Животные жиры.
- Рыбная икра.
- Крепкий черный чай и кофе.
- Чипсы и магазинные сухарики.
- Исключить из питания товары супермаркетов, в которых присутствуют красители, стабилизаторы, усилители вкуса, различные заменители.
Рецепты блюд
- листья салата – 50 г;
- базилик – 50 г;
- помидоры – 2 шт.;
- редис 4 – шт.;
- огурец свежий – 2 шт.;
- зеленый лук – 50 г;
- оливки – 1 банка;
- брынза – 150 г;
- лимон – 0,5 шт.;
- оливковое масло – 2 ст.л.
Базилик, лук и салат нарезать полосками.
Овощи и брынзу порезать одинаковыми кубиками.
Положить разрезанные пополам оливки и осторожно смешать, не разминая кусочки брынзы.
Влить оливковое масло и несколько капель сока лимона.
- мясо индейки – 500 г;
- морковь – 2 шт.;
- репчатый лук – 1 шт.;
- 10% сметана – 0,5 ст.;
- растительное масло – 1 ч.л.;
- мука – 1 ст.;
- специи по вкусу.
- Порезанный полукольцами репчатый лук обжарить на растительном масле.
- Морковь нарезать небольшими кубиками и выложить к луку с небольшим количеством воды. Потушить на слабом огне 5 минут.
- Кусочки индейки присыпать специями, сложить в сковороду к луку и морковке. Тушить до момента, когда мясо побелеет.
- Переложить все в высокую сковороду, долить кипятка, скрыв мясо, тушить 8 минут.
- Добавить сметану, убавить огонь до минимума и готовить в течение получаса.
- Всыпать муку, помешивая до растворения, и подержать на огне 3-5 минут.
Виды диеты при панкреатите
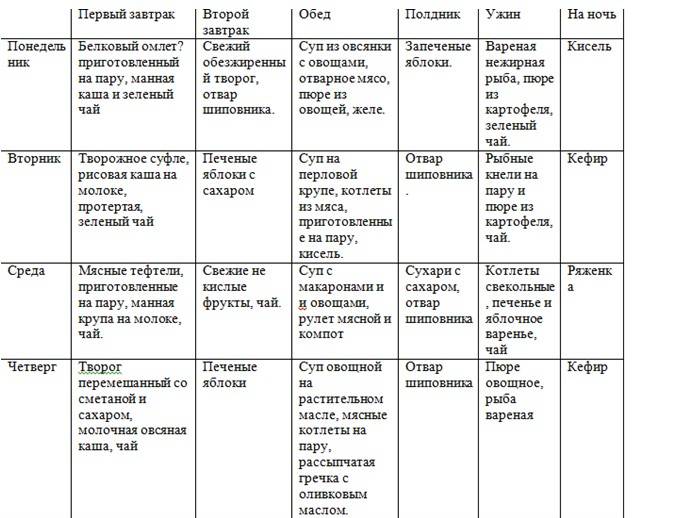
При воспалении поджелудочной железы пациенту назначается диета «Стол №5». Программа здорового питания складывается из трех этапов:
- 1. При остром панкреатите и обострении хронической формы назначается голодание на протяжении 2-4 дней. Больного переводят на парентеральное питание.
- 2. Переход на щадящее питание.
- 3. Постепенное добавление в рацион новых продуктов с увеличением калорийности и объема блюд.
Существует два варианта программы питания: первый (острая форма) и второй (хроническая фаза).
Диета при остром панкреатите или обострении хронической формы направлена на устранение болевого синдрома. Она назначается после голодания. В ежедневное меню обязательно входят продукты, содержащие следующие вещества:
- Белки: 90 г;
- Углеводы: 300-350 г.
Второй вариант назначается при хронической форме. Пациент должен употреблять больше белка (130-140 г), содержание углеводов в продуктах остается прежним, разрешается включить в рацион жиры — не более 80 г. Энергетическая ценность рациона составляет 2440-2680 ккал в сутки.
Диета при хроническом панкреатите корректируется при плохом переваривании еды с содержанием белков. В этом случае концентрацию белковой пищи можно сократить и заместить углеводами. Дневная норма потребления соли составляет не более 8 грамм. Абсолютно противопоказаны экстрактивные вещества и грубая клетчатка.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
- Сильная боль в левом подреберье, отдающая в другие органы. Болевой приступ длится примерно полчаса-час. Особенно сильно боль чувствуется в положении лежа на спине. Приступ усиливается после приема пищи, особенно жареной и острой, и любых спиртных напитков.
- Рвота, часто неукротимая с примесью желчи и горьким привкусом. Постоянная тошнота, не проходящая после рвоты.
- Субфебрильная или высокая температура.
- Иногда из-за нарушения оттока желчи наблюдается пожелтение глазных белков, очень редко — желтый оттенок кожи.
- В некоторых случаях болевой синдром сопровождается изжогой и вздутием живота.
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
- диареей,
- вздутием живота,
- изменением характера каловых масс — они приобретают липкую консистенцию из-за большого количества жира в них и плохо смываются со стенок унитаза.
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
- сильная опоясывающая боль,
- тошнота,
- рвота,
- нарушения в работе кишечника.
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Недостаточность функции поджелудочной железы определяют по анализу каловых масс. При наличии в них специфического фермента — панкреатической эластазы — ставится диагноз «хронический панкреатит».
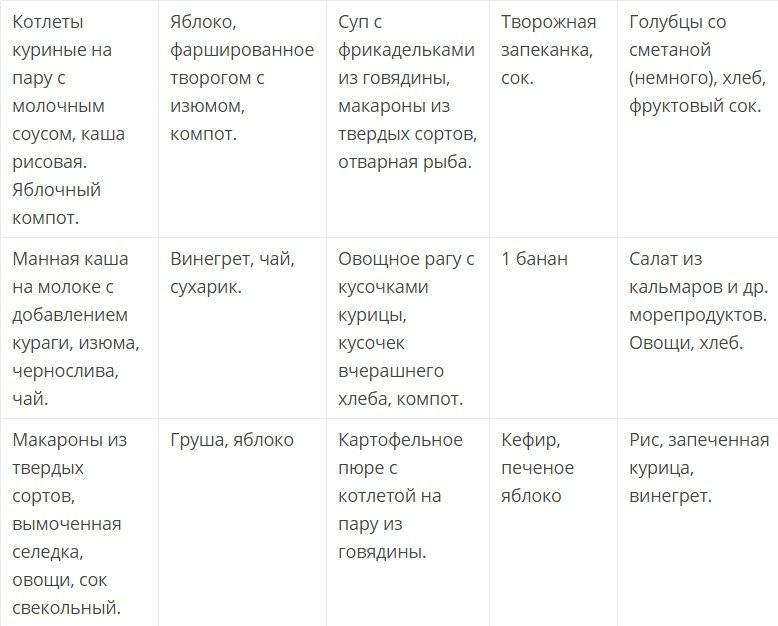
Рецепты
Диета 5 будет полезна не только для ребенка, но и для взрослых членов семьи. Правильное питание поможет нормализовать работу ЖКТ и предотвратит различные отклонения в его работе.
Используя перечисленные выше разрешенные к употреблению продукты, можно готовить оригинальные и вкусные блюда, которые понравятся детям и взрослым.
Рецепты некоторых блюд представлены ниже.
Запеканка из рыбы с овощами
Ингредиенты:
- белая рыба – 0,5 кг,
- яйцо куриное – 3 шт.,
- брокколи или цветная капуста – 0,3 кг,
- картофель – 0,4 кг,
- молоко – 1 ст.,
- пшеничный хлеб – 2 ломтика,
- измельченные сухари,
- сливочное или растительное масло,
- соль.
Приготовление:
- Рыбное филе пропустите через мясорубку, добавьте яйцо и немного соли. Замочите ломтики пшеничного хлеба. Когда они размокнут, отожмите их и положите в фарш. Хорошенько перемешайте.
- Смажьте края формы для запекания сливочным или растительным маслом. Пропустите картошку через крупную терку. Отдельно отварите до полуготовности цветную капусту или брокколи. Остудив, измельчите овощи ножом.
- В форму выложите половину тертой картошки, потом половину фарша, затем капусту. Продолжайте чередовать слои, пока продукты не закончатся.
- Для заливки смешайте стакан молока с 2 яйцами, слегка посолите, взбейте венчиком и залейте запеканку. Сверху можно посыпать измельченные сухарики.
- Запекайте блюдо в духовке, прогретой до 200 градусов, в течение получаса.
Когда запеканка остынет, подавайте ее с салатом из огурцов и укропа.
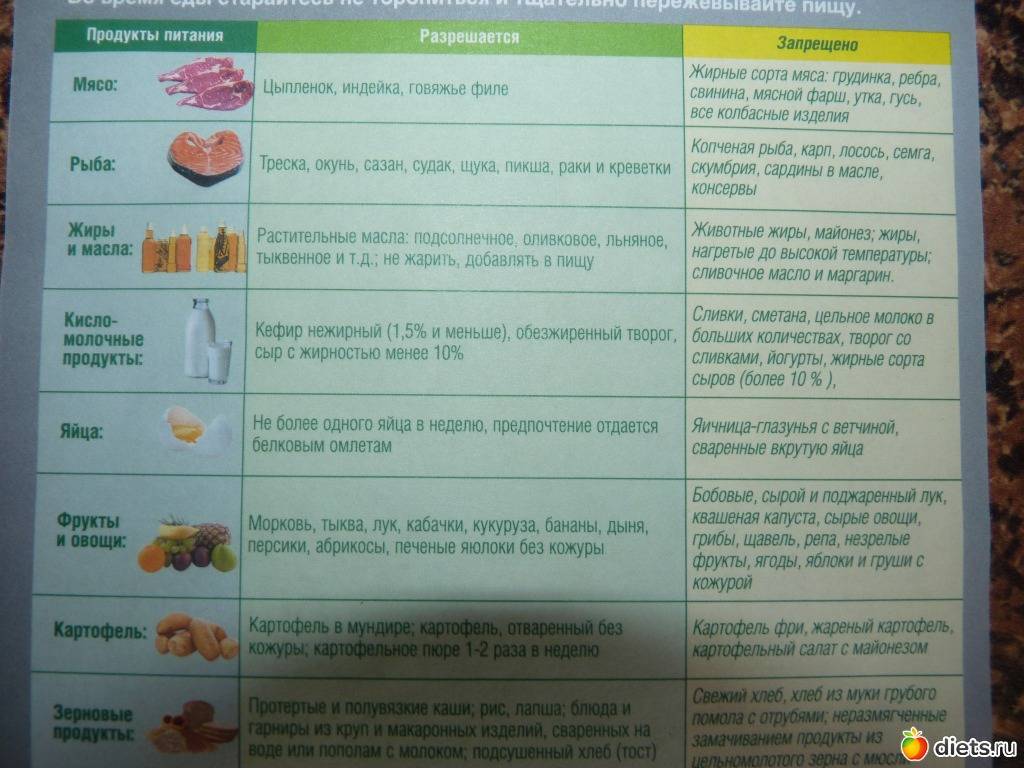
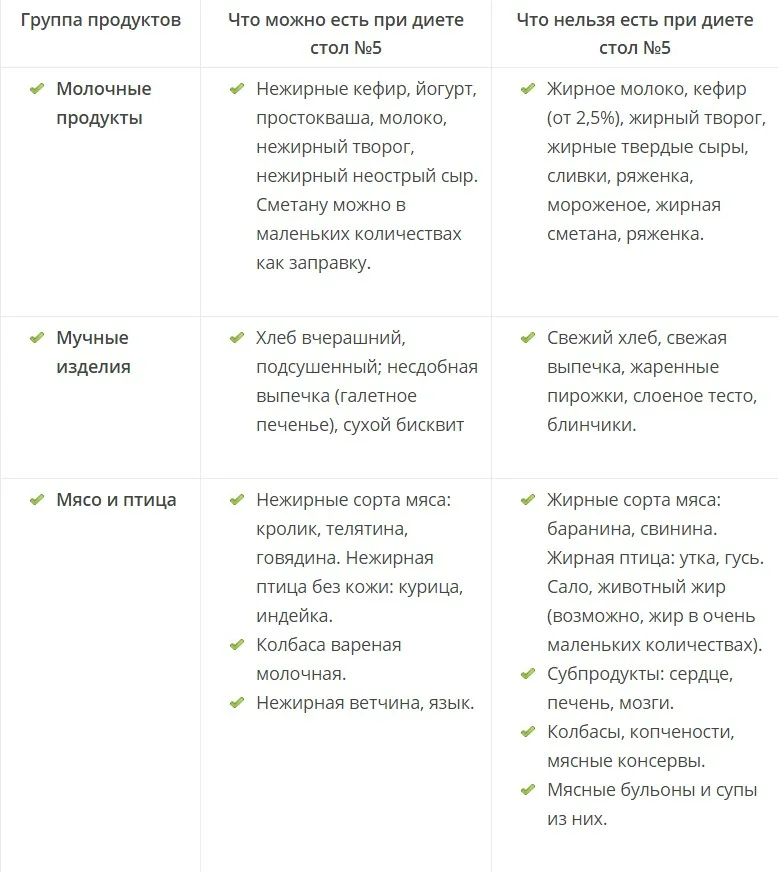
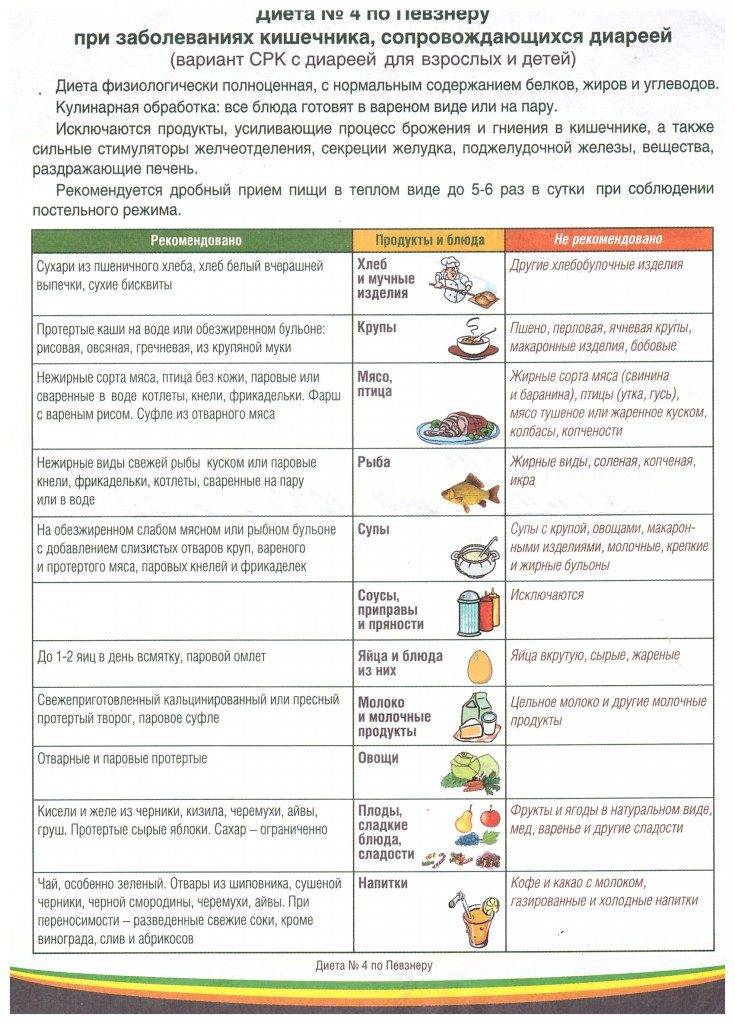
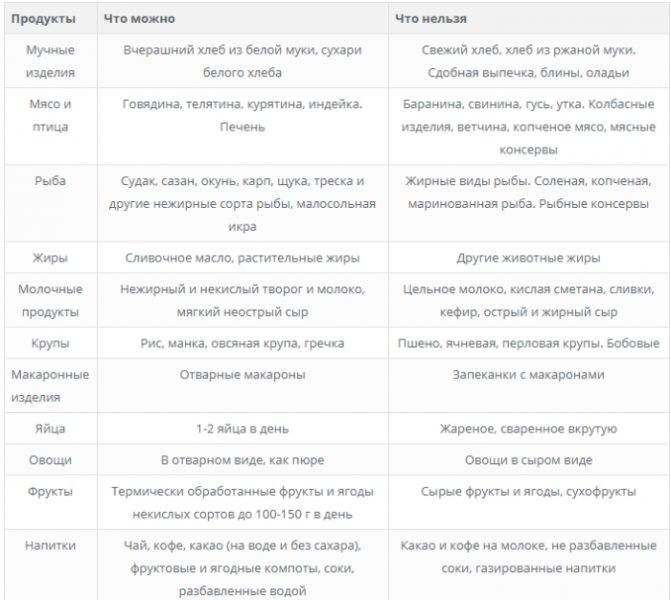
Разрешенные и запрещенные продукты
Если врач прописал ребенку диету «Стол №5», при приготовлении блюд нужно использовать только разрешенные продукты. Также существует ряд ограничений: некоторые продукты обязательно нужно исключить из рациона. В таблице ниже содержится информация о том, что можно есть, а что нельзя, соблюдая диету 5.
Разрешенные продукты
Запрещенные продукты
Запеченая или пареная рыба:Детям до 3 лет желательно употреблять в пищу треску, хека, минтая, то есть белые сорта рыб.
Ребятам постарше можно добавлять в рацион красную рыбу, главное, чтобы она была не очень жирной.
Малышам не стоит давать лосося и семгу. Хорошей альтернативой станет форель, кета, горбуша.
Жирная и соленая рыба.
Говядина, птица, нежирные части свинины. Нужно убирать сало с жиром перед тем, как готовить мясо.
Мясная продукция, приготовленная в промышленных условиях: паштеты из свинины или субпродуктов утки, сардельки, сосиски, колбаса. Свиное соленое и копченое сало.
Пироги с разными начинками. Разрешено добавлять в них творог, фарш из мяса или рыбы, яблоки. Жареные пирожки принесут больше вреда, чем пользы, так что лучше готовить их в духовке.
Сдоба, свежая выпечка. Изделия из слоеного теста.
Омлеты, причем желательно готовить их на пару либо запекать в духовке без поджаренной корочки. Можно есть вареные яйца. Яйца включаются в рацион не более 1-2 раз в 7 дней.
Яйца, сваренные вкрутую, яичница.
Супы на крупяном или овощном бульоне. Разрешается молочный суп, однако при его приготовлении молоко нужно разбавить водой.
Супы, приготовленные на жирных бульонах из рыбы или мяса. Во время варки в бульон выделяется множество экстрактивных веществ, способных спровоцировать обострение панкреатита или гастрита у ребенка.
Сладкие ягоды и фрукты.
Кислые фрукты и ягоды.
Тушеная капуста.
Консервы, соленья.
Овощи (кроме запрещенных)
Помидоры можно есть, но очень осторожно.
Острые овощи: зеленый и репчатый лук, редис, щавель, чеснок.
Крупы. Стоит предпочесть рисовую, гречневую или овсяную каши.
Каши из злаков: пшенная, кукурузная, перловая.
Кисломолочная продукция
Йогурт, творог, кефир с лакто- и бифидобактериями. Лучше выбирать продукты с низким содержанием жира.
Сыр, сметана, жирная молочная продукция.
Компот, морс из свежих или замороженных ягод, сушеных фруктов. Если правильно заморозить ягоды, они не утратят витамины и полезные свойства. Негазированная минералка. Разные кисели из ягод. Некрепкий чай. Какао, сваренное на молоке.
Сладкие соки в пакетах, крепкий кофе.
Сухари из пшеничного хлеба, вчерашняя выпечка. Допускается немножко изделий из ржаной муки 1-го и 2-го сорта.Бисквит, крекер, но нежирный и несладкий. Стоит отдать предпочтение лакомствам без шоколадной глазури. Разрешены мед и сухофрукты.Детское пюре из фруктов или овощей в баночках. Это лучший вариант для малышей с полугода после того, как будут введены первые прикормы.
Если исключить запрещенные продукты, удастся добиться стойкой ремиссии.
- При жидком стуле у ребенка следует остановить выбор на продуктах, обладающих закрепляющим эффектом. Непременно нужно есть рис и мясо нежирных сортов.
- Если у малыша запор, стоит употреблять больше фруктов и овощей. Полезная клетчатка, которая содержится в них, благотворно воздействует на кишечную перистальтику.
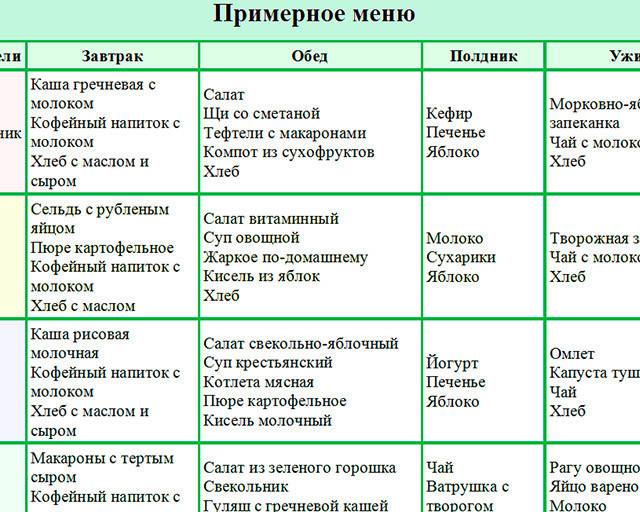
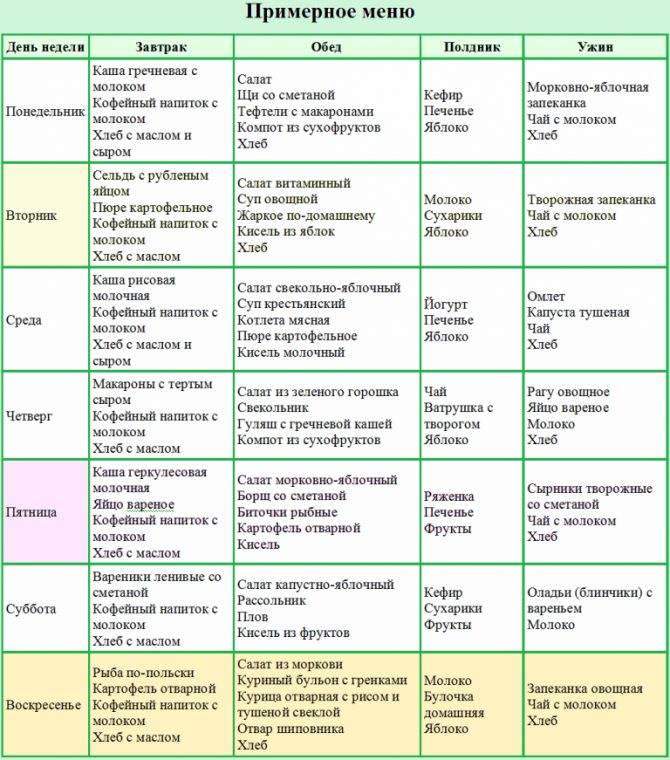
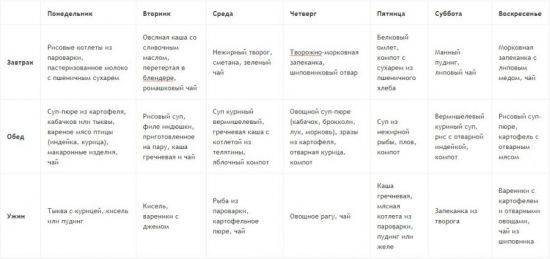
Рецепты блюд для детей на диете №5
Рецепт диетического овощного супа

Порезать картофель кубиками и поставить варится. Нарезать мелко морковь, добавить к картофелю. За десять минут до готовности картофеля добавить капусту брокколи, посолить по вкусу.
Рецепт диетических говяжьих котлет

На мясорубке измельчить говядину или телятину, добавить размягченный в молоке хлеб. Сформировать котлеты и выложить в форму для духовки. Залить котлеты водой так, чтобы они покрывали котлеты до их середины. Поставить в разогретую духовку и выпекать до готовности.
Рецепт приготовления тушеных овощей

Картофель и кабачок очистить и порезать кубиками. Начать тушить в воде. Натереть морковь, добавить к картофелю и кабачкам. Мелко порезать томат и добавить к овощам. Тушить до готовности, посолить по вкусу.
Рецепт овсяного печенья
Взбейте сливочное масло и сахар, добавьте одной яйцо и молоко. Просейте муку, добавьте соду, разрыхлитель и немного соли. Смешайте все вместе до жидкого теста, добавьте овсяные хлопья и тщательно перемешайте. Ложкой выложите тесто на смазанный противень. Следите, чтобы между печеньем оставалось достаточно место, чтобы они не слипались.
Как видите, несмотря на большое количество запрещенных продуктов, на диете стол №5 можно составлять разнообразные меню для ребенка на каждый день
Важно согласовать меню для ребенка с лечащим врачом и уточнить рекомендации именно для вашего случая
Разрешенные продукты для диеты стол №5
Основные блюда готовят из постных видов мяса. Разрешены говядина, телятина, крольчатина, курица, индейка. Из рыбы подойдет судак, щука, треска, лещ. Также в качестве первых блюда подойдут овощные супы, а также молочные супы.
Источниками углеводов служат овсяная и гречневая крупа. Также на гарнир допустимы макаронные изделия. Из овощей можно включать морковь, томаты, картофель, свёклу, огурцы, цветную капусту, брокколи и кабачки.
Разрешены на диете 5 для детей сгущенное молоко, нежирный творог, небольшое количество сметаны, кефир, простокваша. В качестве сладостей предлагайте ребенку некислые фрукты, немного сахара в чай, мед, мармелад, пастилу.
Особенности и суть диеты 0
 Стол 0 – это диета, которую назначают человеку в первые дни после операции.Диета состоит из 3 этапов и составлена таким образом, чтобы на внутренние органы (например, после операций на желудочно-кишечном тракте) сначала оказывалась минимальная нагрузка, затем постепенно увеличивалась.
Стол 0 – это диета, которую назначают человеку в первые дни после операции.Диета состоит из 3 этапов и составлена таким образом, чтобы на внутренние органы (например, после операций на желудочно-кишечном тракте) сначала оказывалась минимальная нагрузка, затем постепенно увеличивалась.
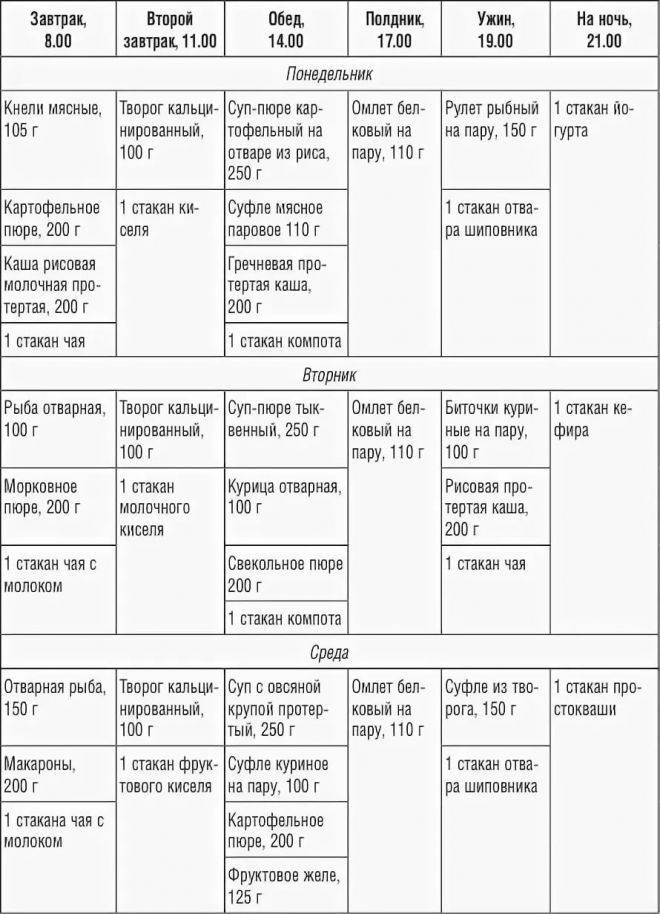
- Термическое. Температура еды и питья в момент употребления должна быть около 45°C. Слишком холодная или горячая пища создает дополнительную нагрузку на ЖКТ, оказывает возбуждающее действие на нервную систему, что недопустимо при повреждениях головного мозга.
- Механическое. Пища употребляется только в виде бульонов, отваров и желеобразных блюд, затем в меню вводятся жидкие каши и протертые супы. На заключительном этапе допускается более твердая еда, но обязательно в вареном или пареном виде.
- Химическое. Из рациона полностью или частично исключаются некоторые вещества и продукты, которые трудно перевариваются, стимулируют выработку желудочного сока или газообразование в кишечнике.
 Особенность диеты 0 заключается в крайне щадящем воздействии пищи на слизистую оболочку пищевода.
Особенность диеты 0 заключается в крайне щадящем воздействии пищи на слизистую оболочку пищевода.
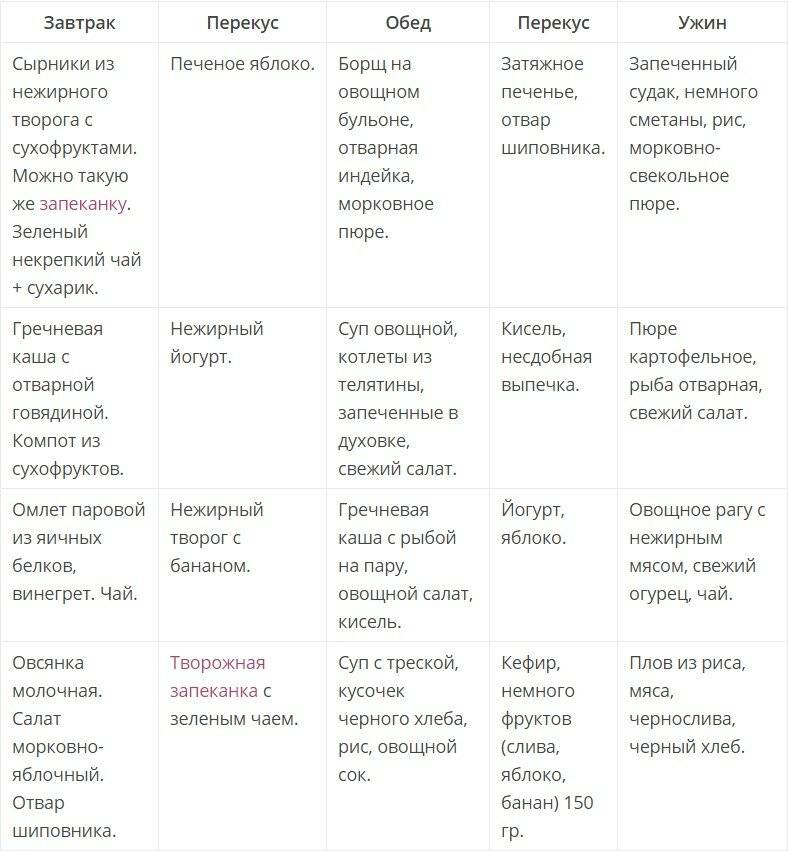
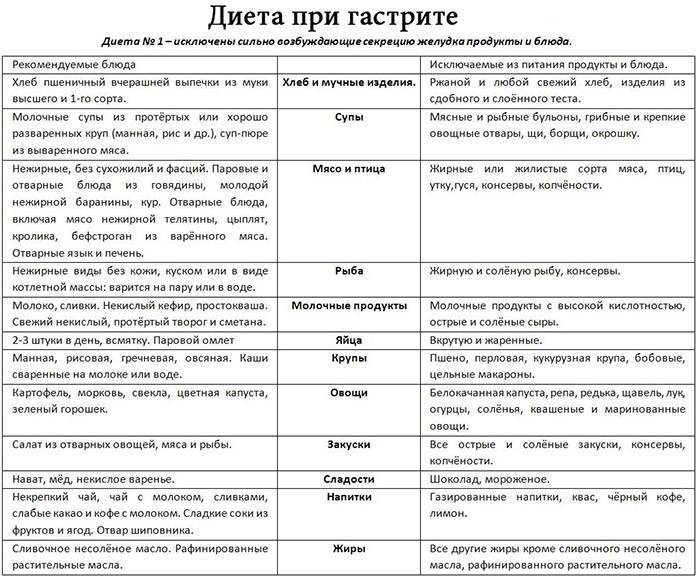
Важное в диете Певзнера
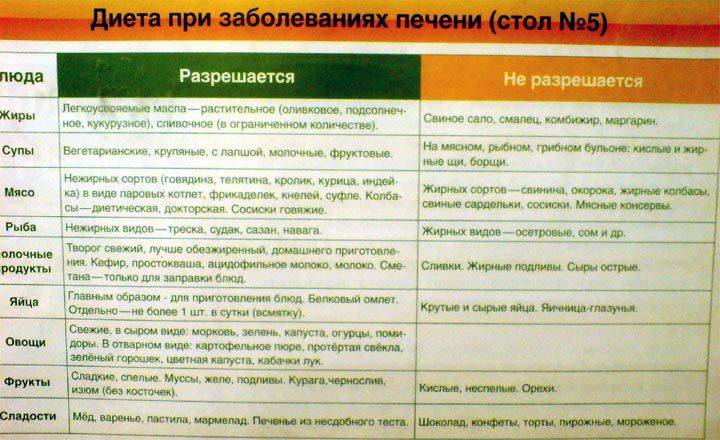
Во время диеты человек употребляет в нужном количестве белки и углеводы, а жиров в ней немного. Клетчатка, жидкость и пектины (они содержатся во многих фруктах) в диете №5 занимают видное место.
Певзнер не рекомендует блюда, которые содержат много азота (как, например, картофель), кислоту (щавель), холестерин (яйца, майонез).
При диете №5 лучше избегать жареного и острого. Это плохо влияет на желчный пузырь и печень.
Холодные овощи (из холодильника) при диете №5 тоже лучше не употреблять.
Мясо при диете Певзнера протирают или перемалывают на блендере, овощи – тоже.
Овощи Певзнер не рекомендует пассировать и особенно – добавлять муку в зажарки.
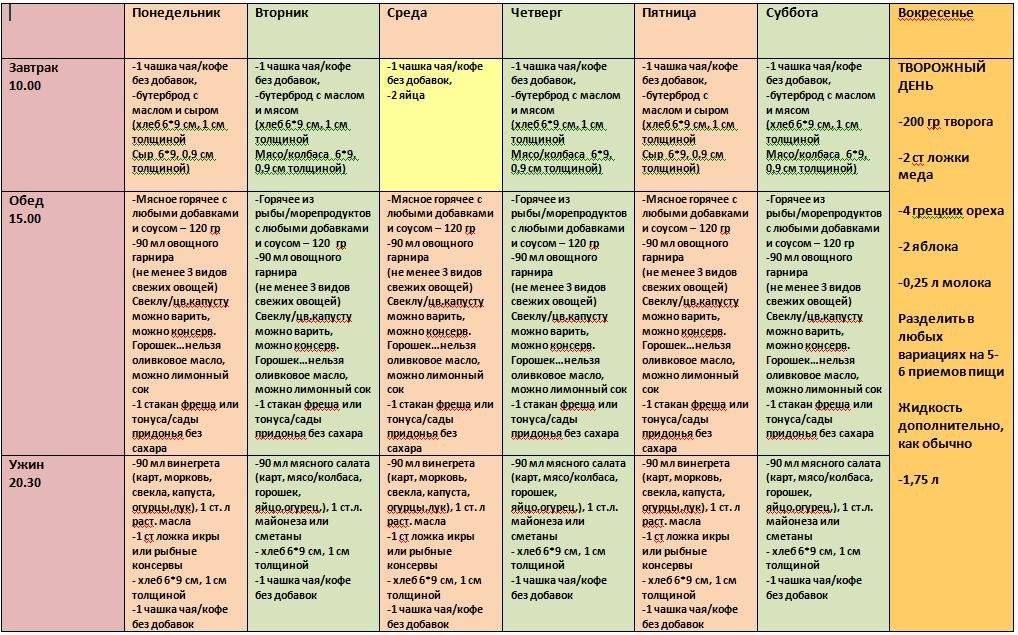
Во время диеты №5 рекомендуют питаться дробно, 5-6 раз в день.
А теперь поговорим о продуктах, которых стоит избегать
Исключены из меню продукты, богатые экстрактивными веществами, щавелевой кислотой и эфирными маслами, стимулирующими секреторную активность желудка и поджелудочной железы.
Хлеб. Свежий хлеб, слоёное и сдобное тесто, жареные пирожки.
Мясо. Жирные сорта, утка, гусь, печень, почки, мозги, копчёности, большинство колбас, консервы.
Рыба. Исключают из диеты жирные виды, копченую, соленую рыбу, консервы.
Бульон. Исключаются мясные, рыбные и грибные бульоны, окрошки, соленые щи.
Молоко. Ограничивают: сливки, молоко 6% жирности, ряженку, сметану, жирный творог, соленый, жирный сыр.
Яйца. Исключают из диеты: яйца вкрутую и жареные. При желчекаменной болезни – до 1/2 желтка в день в блюда.
Бобы. Бобовые исключаются из диеты.
Овощи. Исключают из диеты шпинат, щавель, редис, редьку, лук зеленый, чеснок, грибы, маринованные овощи.
Закуски. Исключают из диеты 5 острые и жирные закуски, копчености, консервы, икру.
Сладости. Исключают из диеты шоколад, кремовые изделия, мороженое, пирожные, торты.
Соусы и пряности. Исключают из диеты 5 горчицу, хрен, перец, кетчуп.
Напитки. Исключают из диеты №5 черный кофе, какао, холодные напитки.
Жиры. Исключают из диеты свиное, говяжье, баранье сало, кулинарные жиры.
В периоды обострения заболеваний печени рекомендуется перевод больного на более щадящую диету № 5а. Также существуют варианты стола № 5: стол № 5п, стол № 5щ, стол № 5ж, стол № 5р. Перечисленные варианты стола № 5, как правило, назначаются в условиях стационара строго по показаниям.
Приходите! Мы Вас научим правильно питаться в любой ситуации!
Хотите похудеть? Запишитесь на приём к диетологу прямо сейчас!
Запишись на прием
Какие продукты можно употреблять
Если доктор порекомендовал вашему ребенку соблюдение стола диеты №5 для ребенка, лучше при составлении меню на неделю подбирать продукты, которые разрешены при таком лечебном питании. Все продукты условно можно разделить на разрешенные и запрещенные.
К разрешенным продуктам относят:
Подсушенные пшеничные сухарики, вчерашнюю выпечку. Можно немного мучных изделий из ржаной и муки первого или второго сорта.
Пироги с различными начинками. Можно добавить в блюда яблоки, творог, мясной или рыбный фарш. Такие пироги следует не жарить, а запекать в духовке.
Запеченную в духовке или приготовленную в пароварке рыбу. Детям до трех лет следует употреблять белые сорта рыб (хек, минтай, треска). Для ребят старшего возраста можно включать в меню красную рыбу. Желательно выбирать не совсем жирные сорта. Для малышей плохо подойдет семга или жирный лосось. Отличной заменой станет форель, а также горбуша, кета.
Птица, индейка, говядина. Свинина нежирная. Жир и сало перед приготовлением убираются.
Супы, сваренные на овощном или крупяном бульоне. Можно варить молочный суп, но обязательно разбавив молоко водой.
Омлеты, приготовленные на пару или запеченные в духовке без зажаренной корочки. Можно отварить яйца вкрутую. Включать в меню яйца при диете №5 следует не чаще 1-2 раз в неделю.
Капуста, которую следует хорошо протушить.
Специальное детское овощное и фруктовое пюре в баночках. Особенно хорошо оно подходит для детишек с 6 месяцев после введения первых прикормов.
Кисломолочные творожки, йогурт или кефир, обогащенные полезными бифидо- и лактобактериями. Отдавайте предпочтение продуктам невысокой жирности.
Все сладкие фрукты и ягоды.
Все овощи (за исключением запрещенных)
С большой осторожностью – помидоры.
Несладкие и нежирные крекеры и бисквиты. Сладости следует выбирать без шоколадной глазировки
Можно есть мед и различные высушенные фрукты.
Крупы. Отдавайте предпочтение рису, овсянке или гречке.
Морсы и компоты, приготовленные на основе сухофруктов и ягод. Можно варить морсы из замороженных ягод. При правильной заморозке они не теряют своих полезных свойств и витаминов. Минеральная вода без газа. Различные ягодные кисели. Чай должен быть некрепким. Какао на молоке.
Причины набора веса
Лишний вес у детей не всегда появляется в результате переедания из-за чувства голода. Очень часто среди причин ожирения фигурирует хронический стресс. Подросток погружается в него, например, наблюдая за скверными отношениями между своими родителями и участвуя в их конфликтах.
Итак, как похудеть ребенку в 10 лет? В первую очередь – устранить воздействие стресса и неблагоприятных факторов, о которых мы расскажем ниже. И обязательно учесть половое созревание, если девочка уже вступила в эту фазу развития.
https://youtube.com/watch?v=fsBb4kHq_Do
Малоподвижный образ жизни, гормональная перестройка, чрезмерное и нездоровое питание, стрессы – эти пагубные факторы все более актуальны в наши дни. Еще 10 лет назад причинами ожирения подростков чаще всего становились иные факторы: генетическая предрасположенность или эндокринные заболевания.
Тем не менее, причина патологии у каждого подростка индивидуальна, и выявлять ее следует как можно быстрее. Начинать похудение необходимо с принятия мер, направленных на устранение главного фактора, вызывающего лишний вес.
- Пассивный образ жизни. Распространенная проблема. Физическая активность является обязательной составляющей развития ребенка. Если вместо активных игр, занятий в спортивных секциях и танцами девочка преимущественно проводит время за компьютером и другими «сидячими» развлечениями, проблемы с фигурой обязательно появятся. Решение – отправить дочку туда, где ей сидеть не придется. Девочки с удовольствием занимаются танцами, посещают бассейн, играют в теннис. Достаточно двух-трех занятий в неделю, и фигура обязательно оформится.
- Неправильное питание. Метаболизм детей – вопрос особый. Некоторые дети могут питаться жирной вредной пищей, но на фигуре это не скажется. А у кого-то наоборот – скромный по калориям рацион способен вызвать положение, близкое к ожирению. Сложность и в том, что ребенка нельзя сажать на обезжиренный рацион. Исключить же фастфуд, чипсы, газировку необходимо. В них — вредные калории, не помогающие развитию, но откладывающиеся в виде лишних килограммов.
- Эмоциональные и психологические проблемы. Дети не умеют самостоятельно справляться со стрессом. А стрессогенных факторов в их жизни много. От невысокой оценки (например, «четверка» вместо «пятерки») до «косого» взгляда сверстницы. Способы устранения стресса у девочек те же, что у взрослых женщин. Преимущественно – «заедание». Надо помочь ребенку справиться с переживаниями, чтобы устранить опасность для веса.
Теперь составим полное представление о похудении девочки 11 лет. Необходимо действовать в зависимости от причины, вызвавшей набор лишней массы тела.
Если ваша дочь страдает избыточным весом, то перед тем, как приступить к процессу похудения, вам в обязательном порядке нужно выяснить причину данной болезни. Для этого вам необходимо посетить некоторых медицинских специалистов, которые проведут полное обследование вашего ребенка.
Главными провокаторами детского ожирения принято считать:
- малоподвижный образ жизни;
- неправильное питание;
- нарушение обмена веществ;
- генетическая предрасположенность;
- образ жизни современной молодежи;
- физиологические особенности организма;
- подражание взрослым;
- нарушение гормонального фона;
- заболевания желудочно-кишечного тракта;
- нарушение общего развития.
Детское ожирение может привести к следующим последствиям:
- почечная недостаточность;
- проблемы с позвоночником;
- бесплодие в будущем;
- варикозное расширение вен;
- взрослые заболевания (нарушение функции сердца, гипертония, высокий уровень холестерина в крови, артрозы, артриты и другие заболевания суставов).
Основной причиной появления ожирения в детском возрасте считают перекармливание. Это первичная форма ожирения. Предрасположенность к избыточному весу в этом случае передается по наследству. Приводят к ожирению погрешности в питании: употребление фаст-фуда, жирной и жареной пищи, сладких крашеных напитков, сладкого. Такая форма ожирения не сопровождается нарушениями в организме.
В большинстве случаев при активном образе жизни избыточный вес не прогрессирует, у детей к 10 годам вес постепенно приходит в норму. Только в 25-30% процентах ожирение сохраняется до подросткового периода.