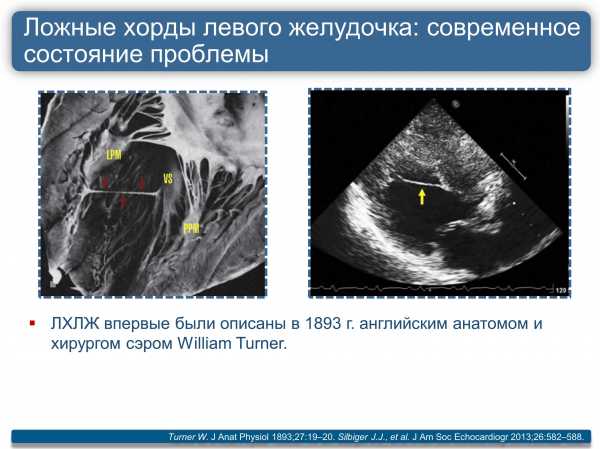
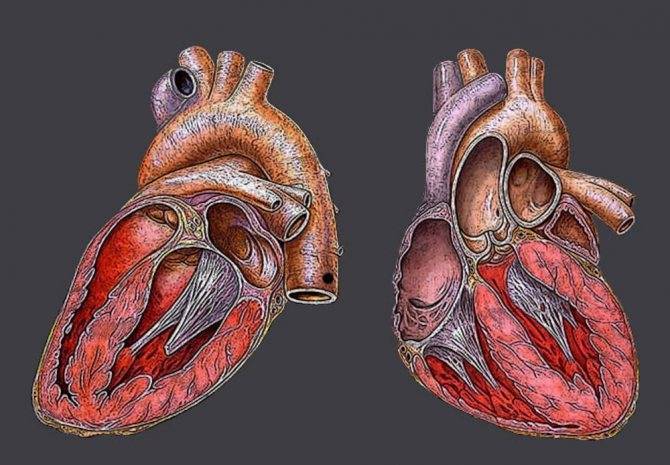
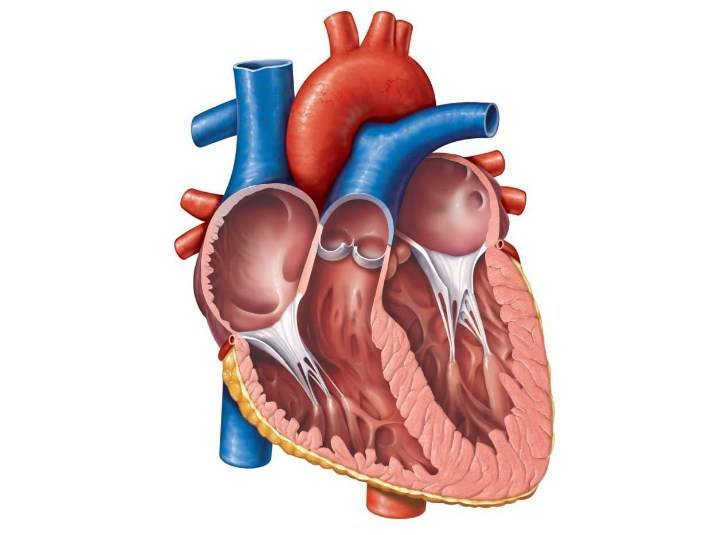
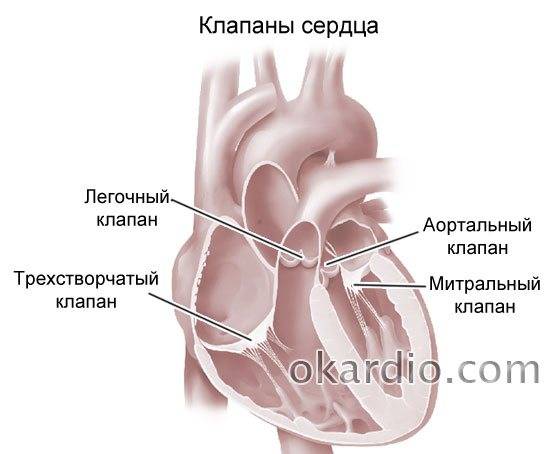
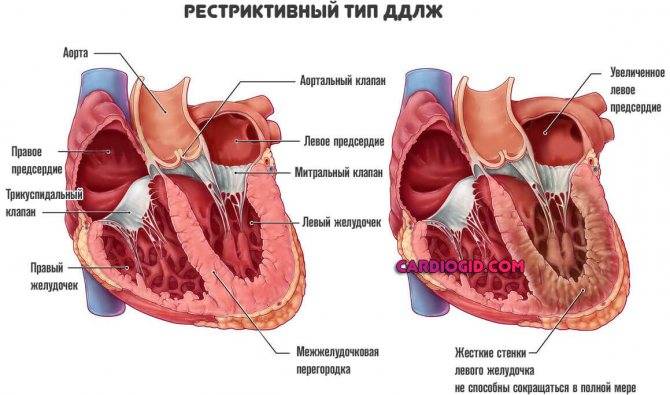
Причины открытого овального окна в сердце у новорожденных и взрослых
Причины, по которым овальное окно закрывается не полностью, до сих пор не выяснены. Считается, что возникновению заболевания способствуют:
- недоношенность;
- наследственная предрасположенность;
- соединительнотканная дисплазия;
- врожденный порок сердца;
- употребление алкоголя и курение в период вынашивания ребенка;
- воздействие на организм будущей матери факторов неблагоприятной среды.
Также из-за генетических факторов размер клапана может быть меньше диаметра овального отверстия. Тогда полное закрытие овального окна в сердце у ребенка становится невозможным.
Замечено, что патология сопровождает:
- пороки трикуспидального и митрального клапанов;
- открытый артериальный проток.
Открытое овальное окно в сердце у спортсменов может образовываться из-за серьезных физических нагрузок. Так, в группу риска попадают лица, занимающиеся атлетической гимнастикой, борьбой, тяжелой атлетикой. Особенно часто болезнь встречается у дайверов, водолазов, которые регулярно погружаются на большую глубину.
У больных тромбофлебитом малого таза или нижних конечностей с эпизодами тромбоэмболии легочной артерии в анамнезе из-за сокращения сосудистого русла легких повышается давление в правых отделах сердца. Как результат, формируется функционирующее открытое овальное окно.
Иными словами, болезнь не обязательно является врожденной. Она может развиваться из-за воздействия на организм неблагоприятных факторов.
Лучшие врачи по лечению открытого овального окна
10
Кардиолог
Терапевт
Врач второй категории
Синягина Наталья Владимировна
Стаж 17
лет
Клиника здорового позвоночника Здравствуй!
г. Москва, ул. Люблинская, д. 108
Марьино
410 м
Братиславская
1.3 км
8 (499) 519-34-63
10
Кардиолог
Терапевт
Врач высшей категории
Сюмакова Светлана Александровна
Стаж 22
года
Кандидат медицинских наук
Медицинский центр Трастмед на Таганке
г. Москва, ул. А. Солженицына, д. 5, стр.1
Таганская
490 м
Марксистская
580 м
Таганская
730 м
8 (499) 116-81-39
9
Кардиолог
Терапевт
Пульмонолог
Врач высшей категории
Воронова Наталья Анатольевна
Стаж 16
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
9.6
Гастроэнтеролог
Кардиолог
Терапевт
Врач первой категории
Камбарова Асель Алымовна
Стаж 10
лет
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
9.7
Кардиолог
Врач функциональной диагностики
Аритмолог
Соколова Светлана Олеговна
Стаж 23
года
Кандидат медицинских наук
Медцентр Столица на Арбате
г. Москва, Большой Власьевский пер., д. 9
Смоленская
760 м
Кропоткинская
1 км
Смоленская
1.3 км
8 (499) 519-39-10
8.2
Гастроэнтеролог
Кардиолог
Терапевт
Врач первой категории
Орибжонов Диловар Маруфджонович
Стаж 4
года
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
Добромед на Славянском бульваре
г. Москва, Кременчугская, д. 3, корп. 4
Славянский бульвар
1.4 км
8 (495) 185-01-01
8 (499) 969-25-84
8 (495) 185-01-01
8.2
Кардиолог
Терапевт
Пульмонолог
Врач первой категории
Костина Анна Владимировна
Стаж 14
лет
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
8.6
Кардиолог
Кононенко Мария Владимировна
Стаж 15
лет
Поликлиника №5 на Плющихе
г. Москва, ул. Плющиха, 14
Смоленская
660 м
Смоленская
700 м
Киевская
990 м
8 (499) 969-28-47
8.6
Кардиолог
Терапевт
Пульмонолог
Врач высшей категории
Нечаева Татьяна Александровна
Стаж 23
года
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
8.6
Кардиолог
Терапевт
Врач функциональной диагностики
Врач высшей категории
Гудкова Юлия Сергеевна
Стаж 14
лет
Медико-стоматологическая клиника SHIFA (ШИФА) м. Университет
г. Москва, Ломоносовский пр-т, д. 25, корп. 1
Университет
390 м
8 (499) 116-78-78
Характерные симптомы
В большинстве случаев аномалия в раннем детском возрасте никак себя не проявляет.
По мере роста ребенка, когда внутренние органы «не успевают» за ростом организма, могут появиться неспецифические симптомы:
Боли за грудиной.
Головокружения, обмороки.
Повышенная утомляемость.
Рассеянное внимание.
Нарушения сердцебиения.
Нестабильность артериального давления.
Эти же признаки характерны для множественных хорд в полости желудочка или формирования нарушений работы сердца.
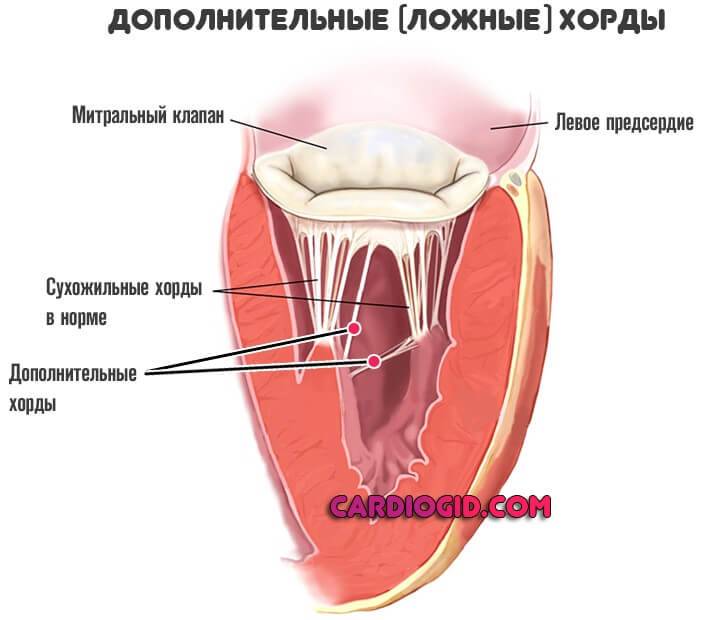
Также дополнительной хорде в полости левого желудочка могут сопутствовать другие проявления неполноценности соединительной ткани:
- патологическая подвижность суставов;
- опущение почек;
- мегауретер (стриктура мочеточника над входом его в мочевой пузырь, за счет чего выше он расширяется);
- диафрагмальные грыжи;
- заброс содержимого желудка в пищевод;
- нарушение осанки.
Во взрослом возрасте, если дополнительная хорда сохранилась или расположена поперечно, могут присоединиться:
- тахикардия;
- аритмия;
- повреждения эндокарда;
- нарушение расслабления желудочка.
Эти развившиеся последствия должны корректироваться у кардиолога.
Характерные симптомы и лечение
Если после рождения у новорожденного патология не была обнаружена, то ее можно диагностировать в период до его восемнадцатилетнего возраста.
Внимание!
При быстром росте и созревании организма, дополнительная хорда в левом желудочке у ребенка может проявить себя. Это могут быть боли за грудной клеткой, головокружения и обморочное состояние.
Характерна повышенная утомляемость и рассеянность внимания. Артериальное давление не стабильно на фоне нарушения сердечного ритма.
Симптомы множественности дополнительных хорд могут выявляться не только в сердце, но и как:
- Деформация конечностей опорно-двигательного комплекса.
- Нарушение структуры трахеобронхиального дерева.
- Атипичность строения мочевыделительной, пищеварительной и других систем организма.
Эти признаки эктопической хорды левого желудочка у ребенка активно позиционируются в период от 12-14 лет, затем могут исчезнуть или продолжаться некоторое время. Подростки с лишней хордой имеют худощавое телосложение, нарушение осанки и работы пищеварительного тракта. Очень часто выражена чрезмерная потливость, одышка и близорукость.
Консервативная терапия при хорде в левом желудочке сердца у ребенка включает в себя:
- Витамины группы В1 и В2, никотиновая кислота принимать в течение месяца два раза в год. Улучшение комплексного насыщения сердечной мышцы.
- Лекарственные препараты, включающие калий и магний. Ассортимент зависит от дозировки, показаний и противопоказаний, курсом приема. Ускоряет реполяризацию мышц (Панангин, Магнерот, Аспаркам). Детям до шести лет показаны только препараты кальция.
- Средства – антиоксиданты, улучшают метаболизм в тканях сердца (Убихинон (с 18 лет), Левокарнитин, Цитохром С, Актовегин (с трех лет).
- При проявлении нейроциркуляторной дистонии назначаются ноотропные препараты (Пирацетам, Ноотропил). Противопоказаны детям до одного года.
Вспомогательная терапия сопровождается:
- Умеренной лечебной физкультурой, пешими прогулками на свежем воздухе.
- Процедурой закаливания, соблюдение нормированного режима отдыха и полноценного сна.
- Сбалансированным меню с витаминами и минералами.
Если у ребенка диагностирована мешающая хорда, которая не проявилась явными показателями, рекомендовано провести более точное ультразвуковое диагностирование (ЭХОКГ) раз в год и быть под наблюдением врача кардиолога. Нельзя ограничивать детей от общения с друзьями, посещения школы или детского сада. Также будут полезны легкие физические упражнения, поход в бассейн, но не экстремальные или профессиональные виды спорта, требующие повышенной выносливости и самоотдачи
Важно поддерживать высокий иммунитет и своевременно проводить лечение болезней. Чтобы не допустить перехода их в хроническую форму, которая может усилить осложнения работы сердечной системы
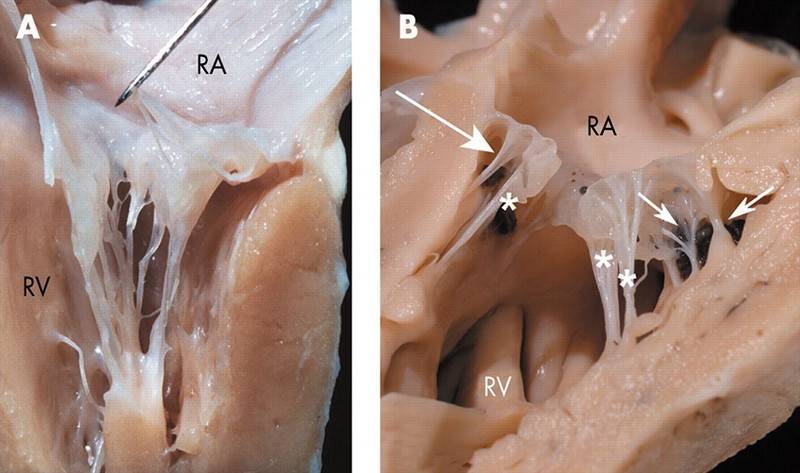
Евстахиев клапан
Евстахиевая заслонка (заслонка нижней полой вены-valvula venae
cavae inferioris) располагается на уровне передней арки нижней полой
вены и, обычно после периода новорожденности не превышает в длину
одного сантиметра или полностью рудиментируется. Клапан представляет
собой складку эндокарда шириной в среднем до 1 см. У зародыша заслонка
направляет струю крови из вены к овальному отверстию. После рождения
при отсутствии сообщения между предсердиями эта функция заслонки теряет
свое значение. По данным секционного материала Евстахиев клапан обнаруживается
у 86% детей.
При популяционных исследованиях с использованием эхокардиографии,
необычно длинный Евстахиев клапан (более 1 см) определяется у 0,20%
населения, и рассматривается как стигма (рис.161).
По нашим данным эта малая аномалия предрасполагает к суправентрикулярным
аритмиям, верятно рефлекторно вследствие раздражения пейсмекерных
образований предсердия.
Рис.161
Увеличенная
Евстахиева заслонка
нижней полой вены.
ЭхоКГ критерии .
Визуализация клапаноподобной структуры в правом предсердии в области
впадения нижней полой вены.
Правый желудочек
Функциональная анатомия правого желудочка
Объем правого желудочка у новорожденных составляет 8,5-11 см3,
у детей первого года жизни – 13-20 см3, в 7-9 лет – 28-40 см3,
к 18 годам достигает 150-225 см3. У новорожденных и детей до
1 года длина правого желудочка составляет 4,3-6,2 см, ширина 2,1-3,2
см, у 7-12 летних детей длина желудочка увеличивается до 5-7,2 см,
ширина – до 2-3,5 см. К 18 годам длина правого желудочка достигает
7,3-9,2 см, ширина – 3-5 см. Толщина свободной стенки правого желудочка
у детей до 1 года равна 0,1-0,16 см, к 6 годам она возрастает до 0,2
см, а к 12 годам достигает 0,32 см. Полость правого желудочка имеет
выраженную трабекулярность, при этом основания сосочковых мышц располагаются
в толще трабекул.
Одномерная эхокардиография правого желудочка
Приточный отдел правого желудочка изучают в I стандартной позиции,
отточный в IV позиции. Поперечный размер правого желудочка по данным
эхометрии не соответствует анатомическому поскольку ультразвуковой
луч пересекает полость желудочка в зоне соответствующей 1/3 максимального
поперечного диаметра сферы. Толщина свободной стенки правого желудочка
в одномерном и двухмерном изображении обычно больше, чем анатомическая
из-за выраженной трабекулярности полости. Нормальные значения полости
правого желудочка и толщины его свободной стенки представлены в таблицах
5, 8, 15.
Семиотика правого желудочка
Дилатация правого желудочка
- Идиопатическая дилатация легочной артерии.
- Врожденное отсутствие клапана легочной артерии.
- Частичное отсутствие перикарда.
- Дефект межпредсердной перегородки (первичный, вторичный).
- Аномальный дренаж легочных вен (частичный, тотальный).
- Аномалия Эбштейна (имеется в виду увеличение атриализированной
порции желудочка). - Недостаточность трикуспидального клапана.
- Недостаточность клапана легочной артерии.
- Фистула правой коронарной артерии в правый желудочек.
- Врожденное отсутствие клапана легочной артерии.
- Опухоль правого желудочка.
- Синдром гипоплазии левого желудочка.
- Транспозиция магистральных сосудов.
- Легочная гипертензия (первичная, вторичная).
- Миокардит.
- Застойная сердечная недостаточность.
- Рестриктивная кардиомиопатия.
- Изменение позиции сердца (ротация правого желудочка
кпереди).
Уменьшение полости правого желудочка
- Атрезия трикуспидального клапана.
- Тампонада перикарда.
- Атрезия легочной артерии с интактной межжелудочковой
перегородкой. - Концентрическая гипертрофия правого желудочка.
- Аневризма межжелудочковой перегородки.
- Сдавление правого желудочка объемным образованием
средостения. - Изменение позиции сердца (ротация правого желудочка
кзади).
Гипертрофия свободной стенки правого желудочка
(увеличение толщины стенки более 3 – 5 мм)
- Стеноз легочной артерии (инфундибулярный, клапанный,
надклапанный, стеноз левой или правой ветви легочной артерии). - Легочная гипертензия (первичная, вторичная).
- Рестриктивная кардиомиопатия.
- Опухоль правого желудочка.
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
- У новорожденных, рожденных от матерей,страдающих
диабетом. - Гипертрофическая кардиомиопатия с обструкцией выходного
тракта правого желудочка.
Дополнительные эхосигналы в полости правого желудочка
- Аномальные мышечные пучки.
- Опухоли правого желудочка (чаще рабдомиомы).
- Разрыв аневризмы синуса Вальсальвы в полость правого
желудочка. - Аневризма межжелудочковой перегородки.
- Тромб в правом желудочке.
Двухмерная эхокардиография правого желудочка
Правый желудочек визуализируют во взаимно перпендикулярных осях сканирования:
приточную порцию – в проекции 4-х камер с верхушки и поперечном парастернальном
сечении; отточную – в парастернальной проекции выходного тракта
правого желудочка и поперечном сечении на уровне магистральных сосудов.
Объемная перегрузка правого желудочка
- Дилатация правого желудочка.
- Парадоксальное движение межжелудочковой перегородки
(см) (при наличии легочной гипертензии может не определяться). - Увеличение экскурсии передней створки трикуспидального
клапана. - Систолическое трепетание трикуспидального клапана.
- Уменьшение амплитуды и скорости открытия передней
створки митрального клапана.
Гипертрофия правого желудочка
- Увеличение толщины свободной стенки правого желудочка
более 5 мм. - Гипертрофия (правосторонняя) межжелудочковой перегородки.
- Повышенная трабекулярность полости правого желудочка.
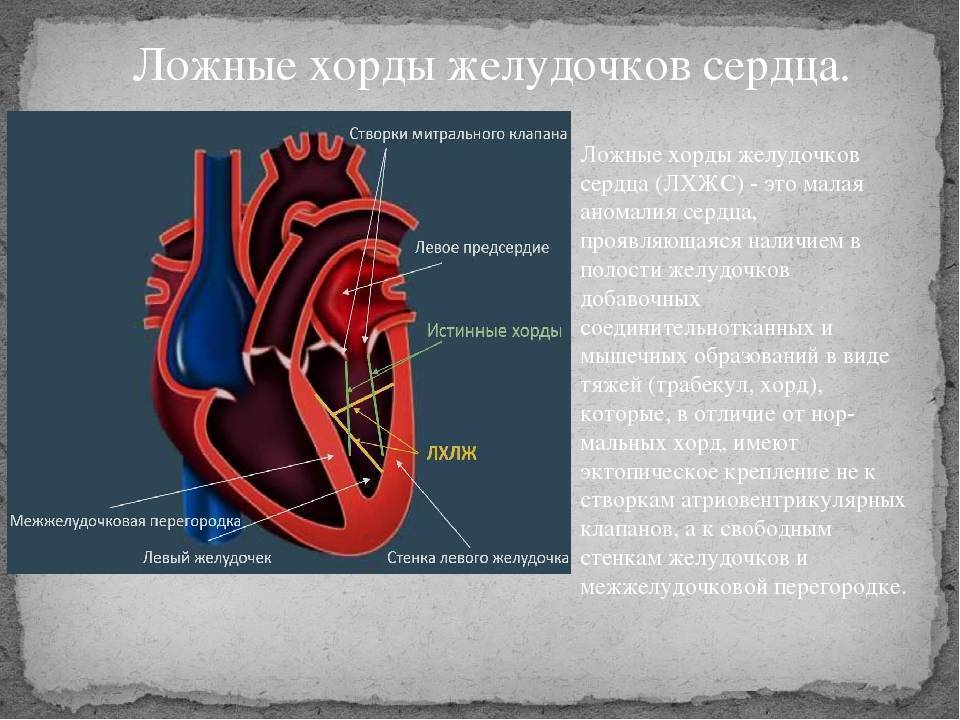
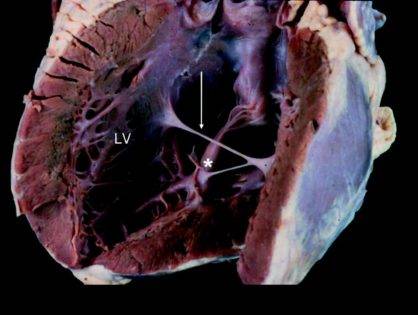
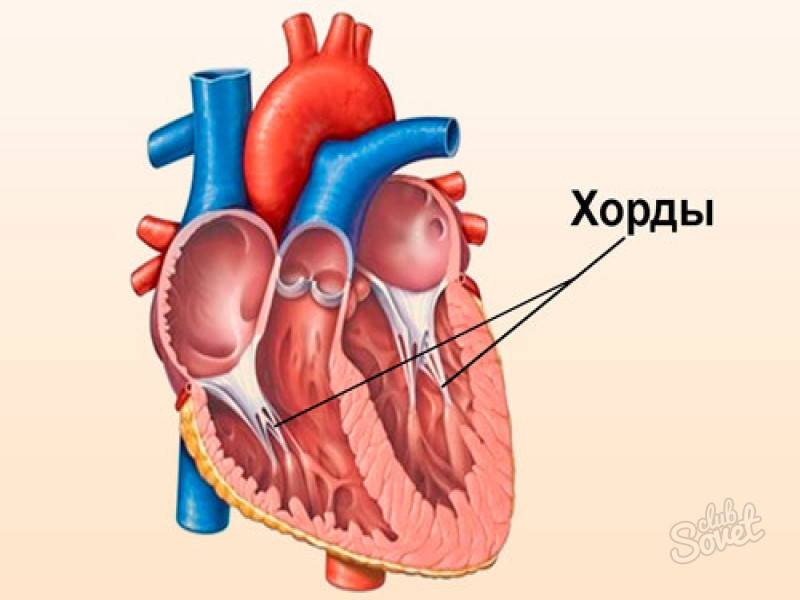
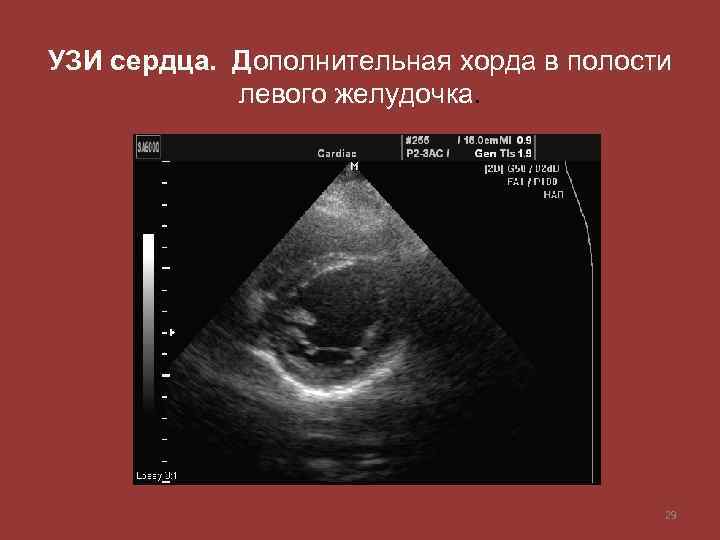
Что такое хорда в сердце?
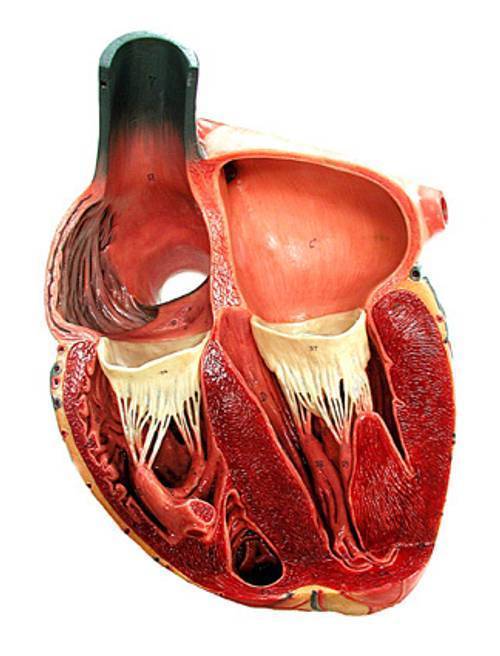
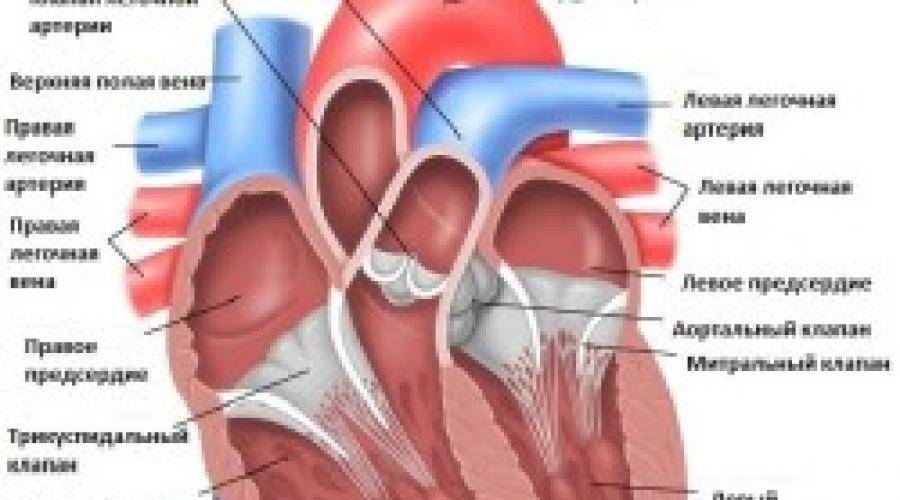
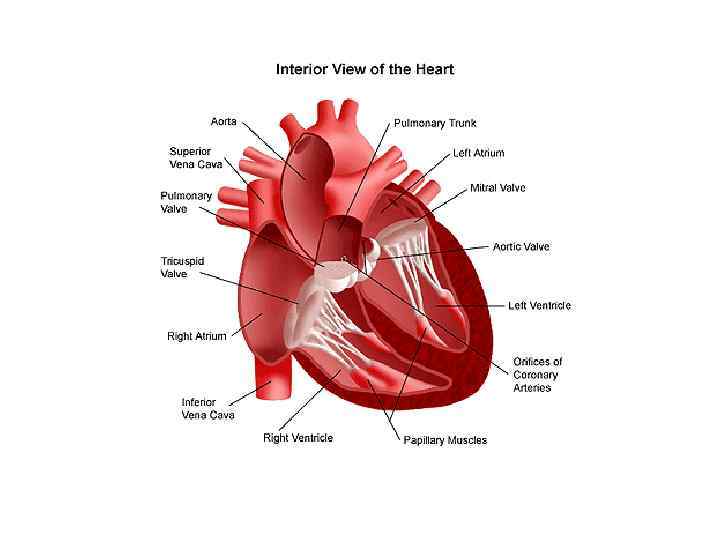
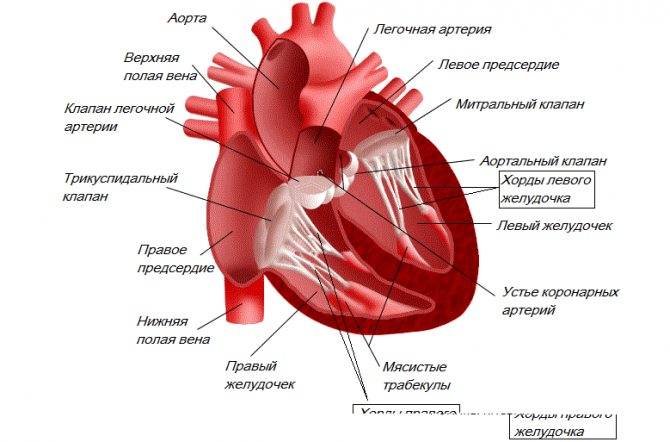
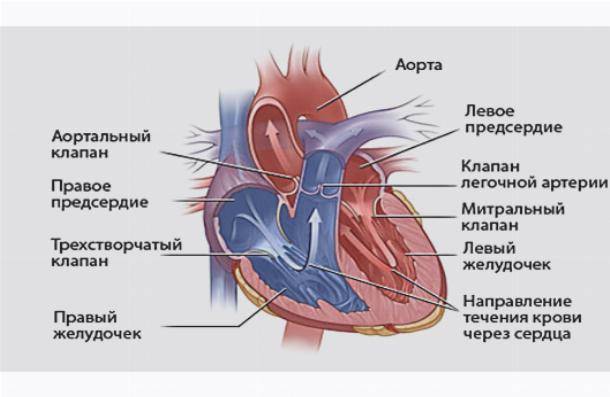
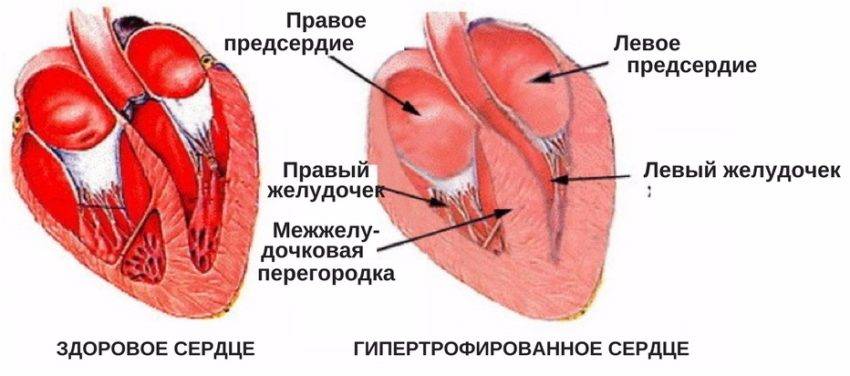
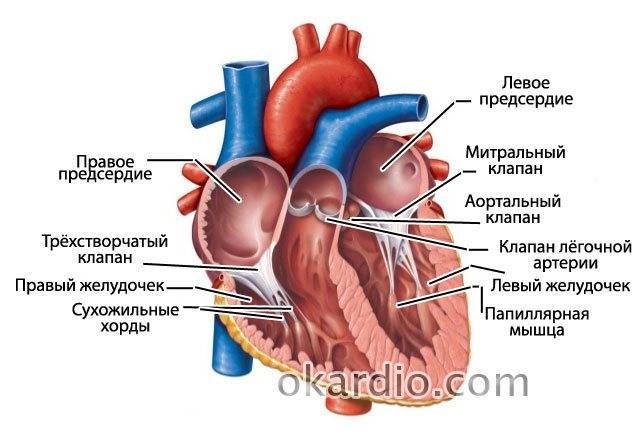
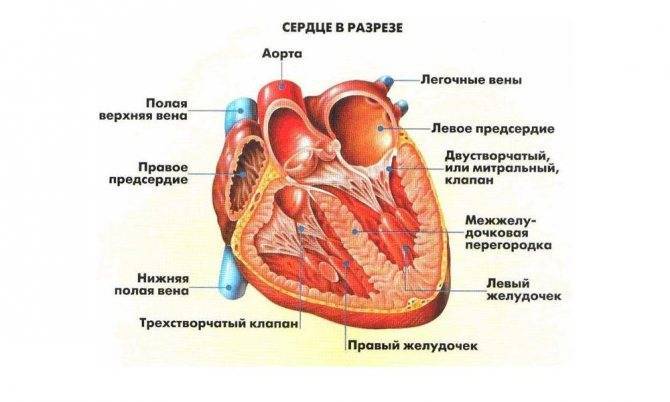
Сердечная мышца в норме состоит из таких частей:
- правый желудочек;
- левый желудочек;
- левое предсердие;
- правое предсердие;
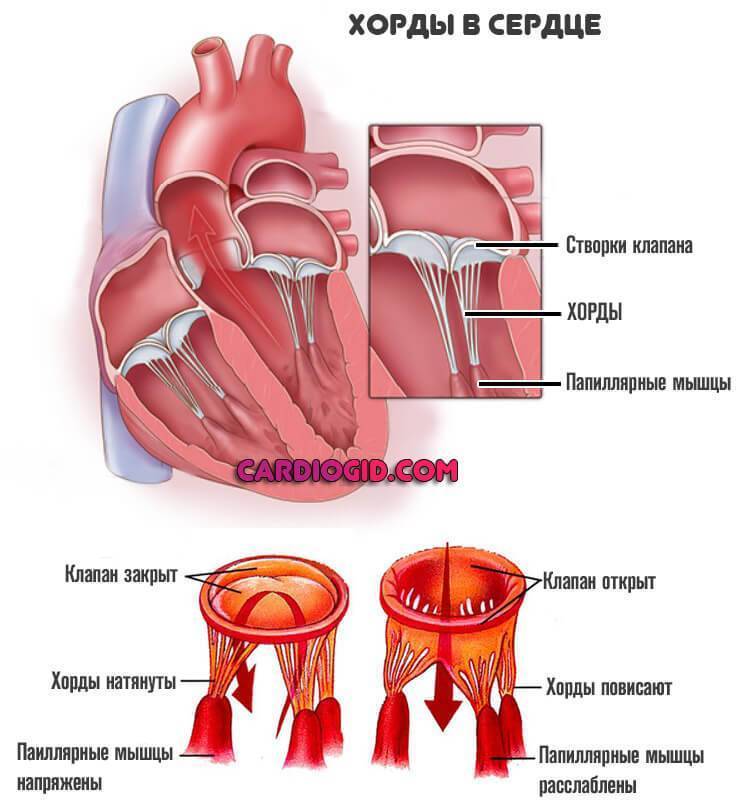
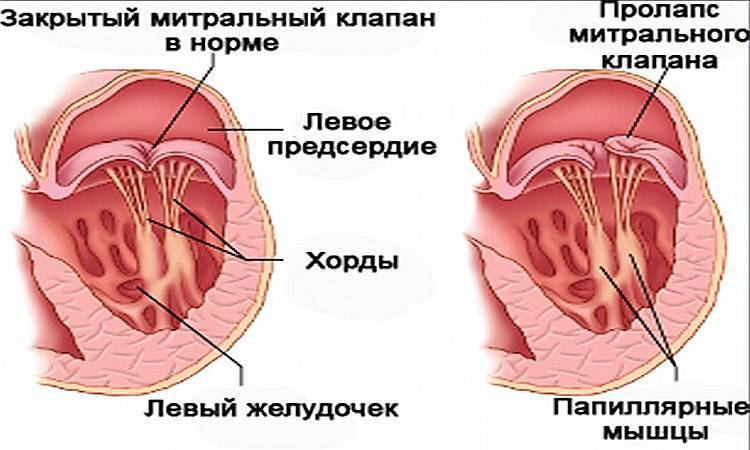
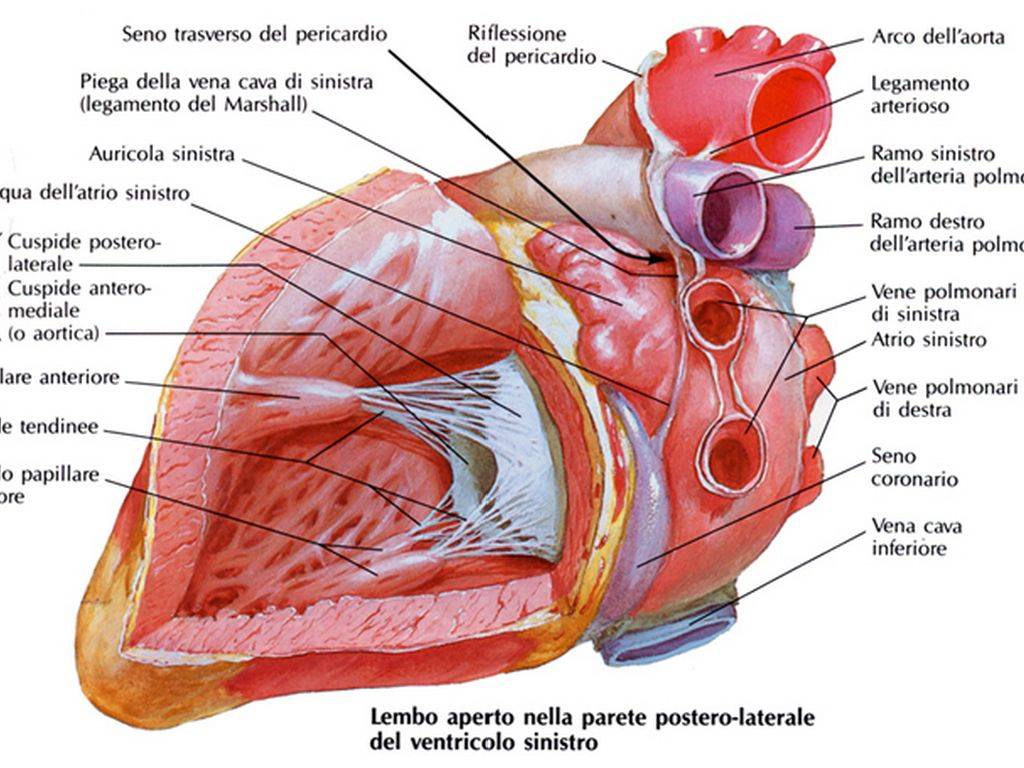
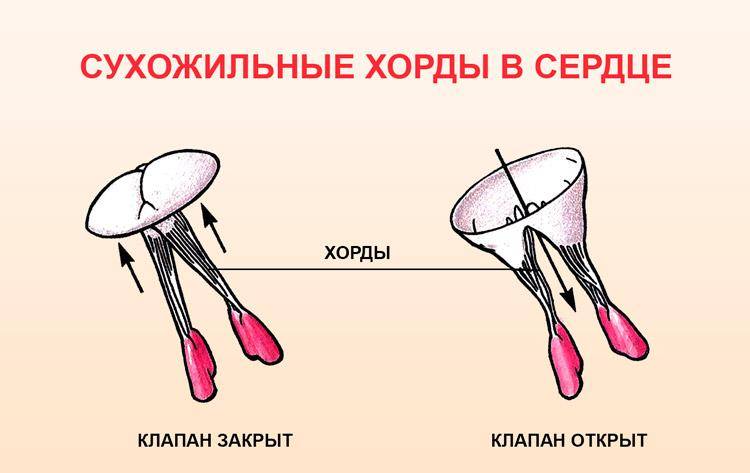
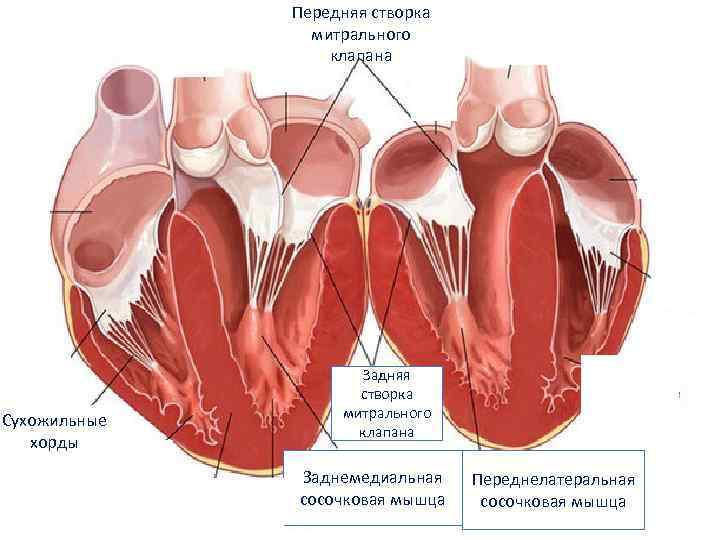
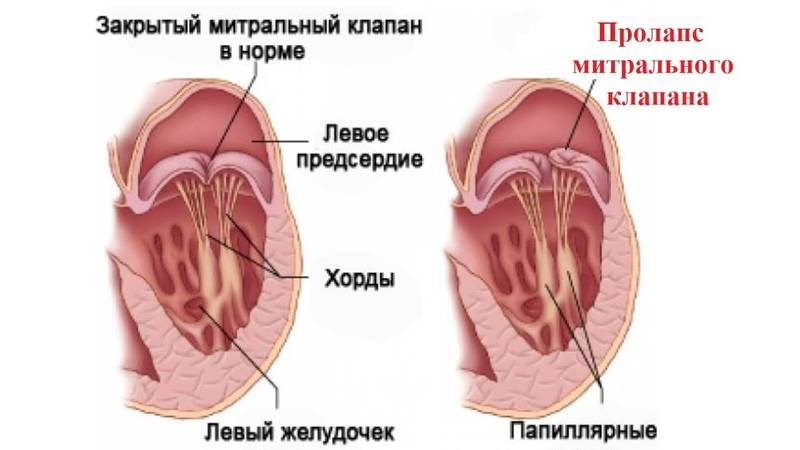
Также в органе присутствуют вспомогательные клапаны, которые помогают качать кровь. Нормальная циркуляция крови по сосудам организма с достаточной скоростью обеспечивается ритмичными сокращениями сердечной мышцы. Клапаны при этом подвижны и выполняют функцию впуска и выпуска крови из сердца.
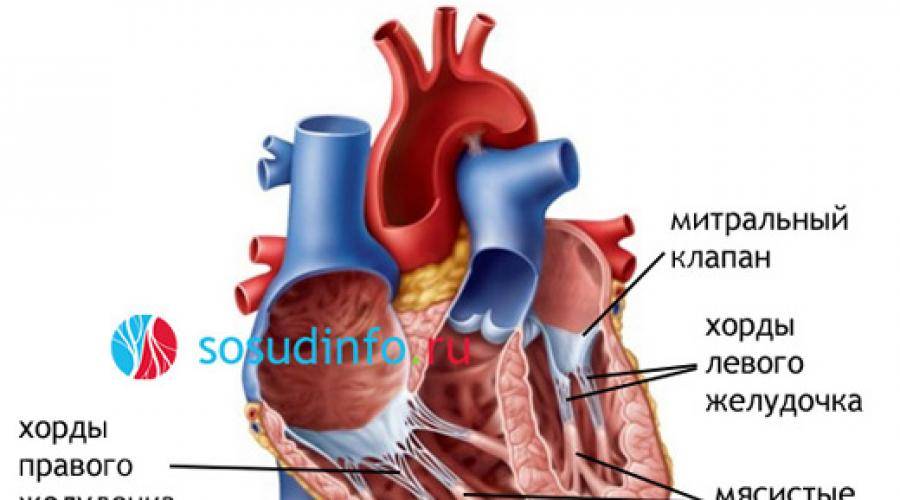
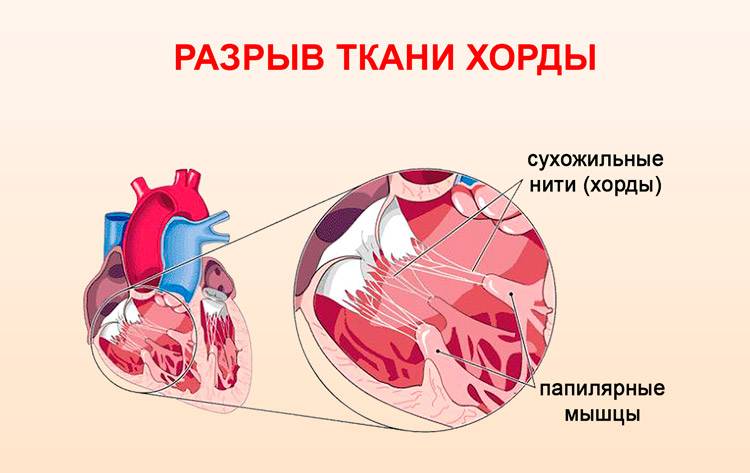
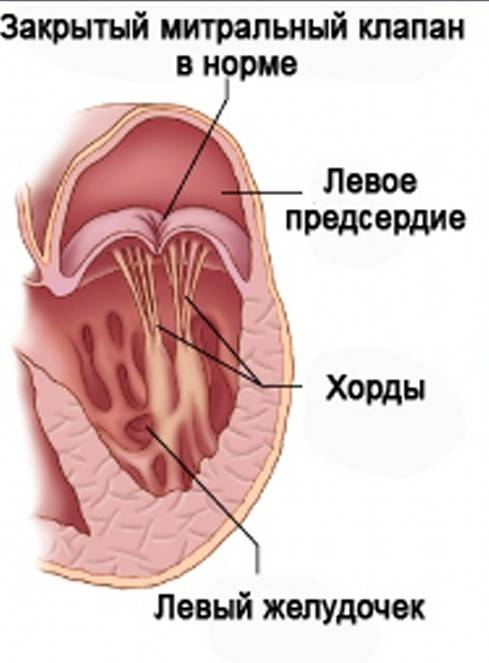
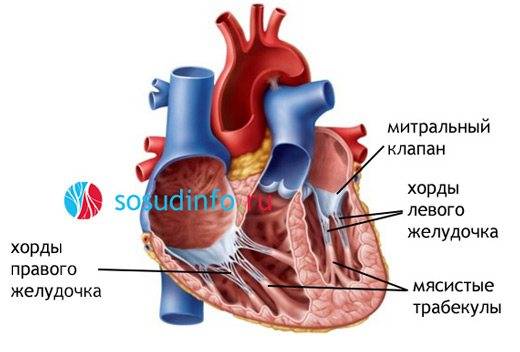
Хорды выполняют важную защитную функцию клапанов сердца от провисания со временем. Они представляют собой крепкие сухожильные нити, которые прикрепляются к створкам предсердно-желудочковых клапанов. Хорды обеспечивают нормальную работу подвижных клапанов, придерживая их. При нормальном развитии к каждой створке клапанов должна быть прикреплена одна хорда.
Также читайте похожую статью про окно в сердце.
Этиология проявлений
Механизм работы здорового сердца заключается в перекачке крови из предсердий в желудочки путем открытия и закрытия клапанов. Функциональную гибкость и подвижность последних обеспечивают нити-сухожилия, которые, сокращаясь и расслабляясь, поочередно открывают и закрывают створки.
В редких случаях при беременности, когда происходит формирование основных органов ребенка, может произойти сбой нормального алгоритма. В результате появляются добавочные соединительные нити.
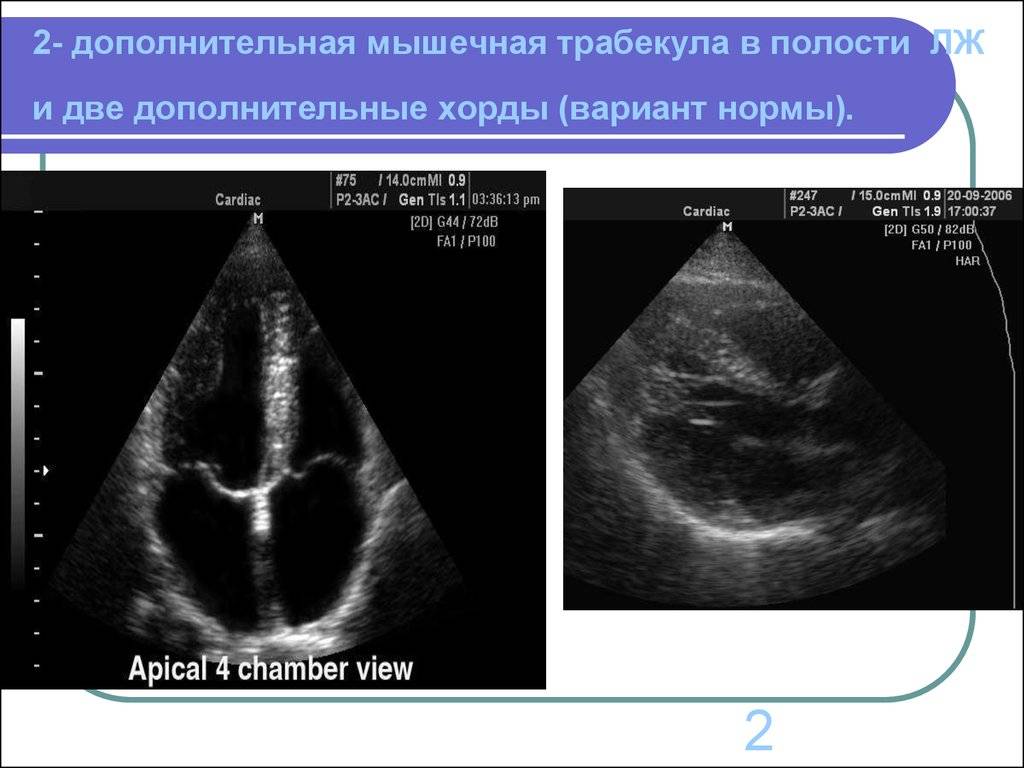
Чаще всего это происходит в левом желудочке. Особых последствий для деятельности сердечной мышцы эти сухожилия не имеют, поэтому такое состояние квалифицируется как малая аномалия.
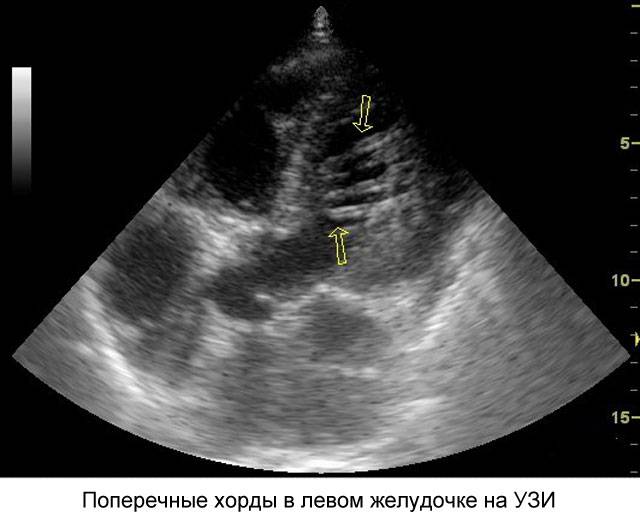
Дополнительные нити левой сердечной камеры систематизируются по направлению своего расположения. Волокна с продольной или диагональной направленностью не противодействуют кровотоку.
Поперечные нити при отсутствии постоянного кардиологического контроля в некоторых обстоятельствах могут стать поводом для развития негативных процессов. Необходимо понимать, что патологию с предвозбуждением желудочков по аномальному соединению (синдром Вольфа-Паркинсона-Уайта) и наджелудочковой тахикардией аномальные образования вызвать не могут.
Причины формирования ложной хорды имеют различную природу. Главные факторы риска:
- наследственность (в основном передается от матери и очень редко — от отца);
- отрицательное воздействие экологической среды;
- безответственное отношение матери к здоровью будущего ребенка и собственному при беременности — употребление алкоголя, курение, наркозависимость.
Виды хорды
Этот тип соединительной ткани классифицируют по ряду признаков.
1. Место расположения в полости:
- левожелудочковые;
- правожелудочковые.
2. Тип гистологии:
- мышечная;
- фиброзная;
- фиброзно-мышечная.
3. Область крепления:
- верхушечная доп. хорда;
- срединная;
- базальная.
4. Направление ткани:
- продольная нить;
- диагональная;
- поперечная.
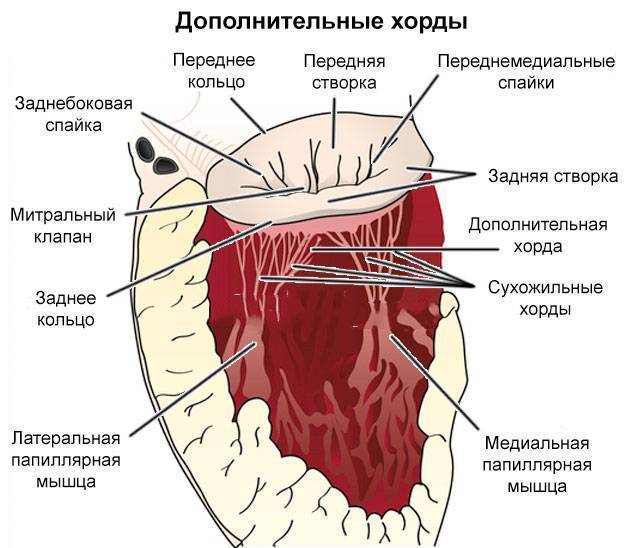
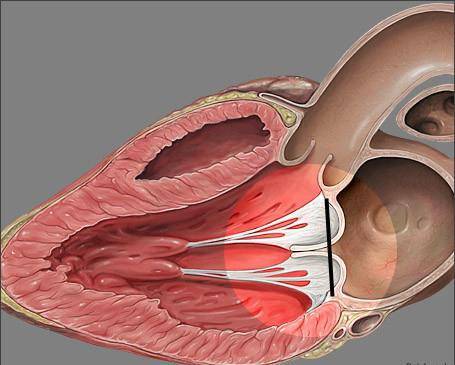
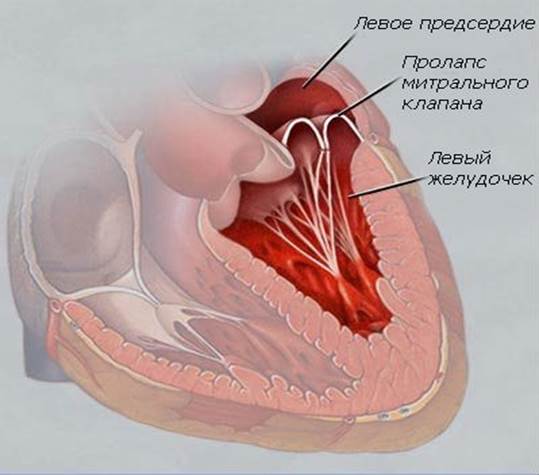
Под понятием «аномальная хорда» понимают анатомически неправильную особенность в строении миокарда. В нормальном состоянии хорда — это волокнисто-мышечную ткань, соединяющая друг с другом противоположные внутренние стороны желудочка.
Основное предназначение ее – помочь клапану, закрывшись после пропуска тока крови, сохранить устойчивое положение, не прогнуться и не допустить его движение в обратном направлении.
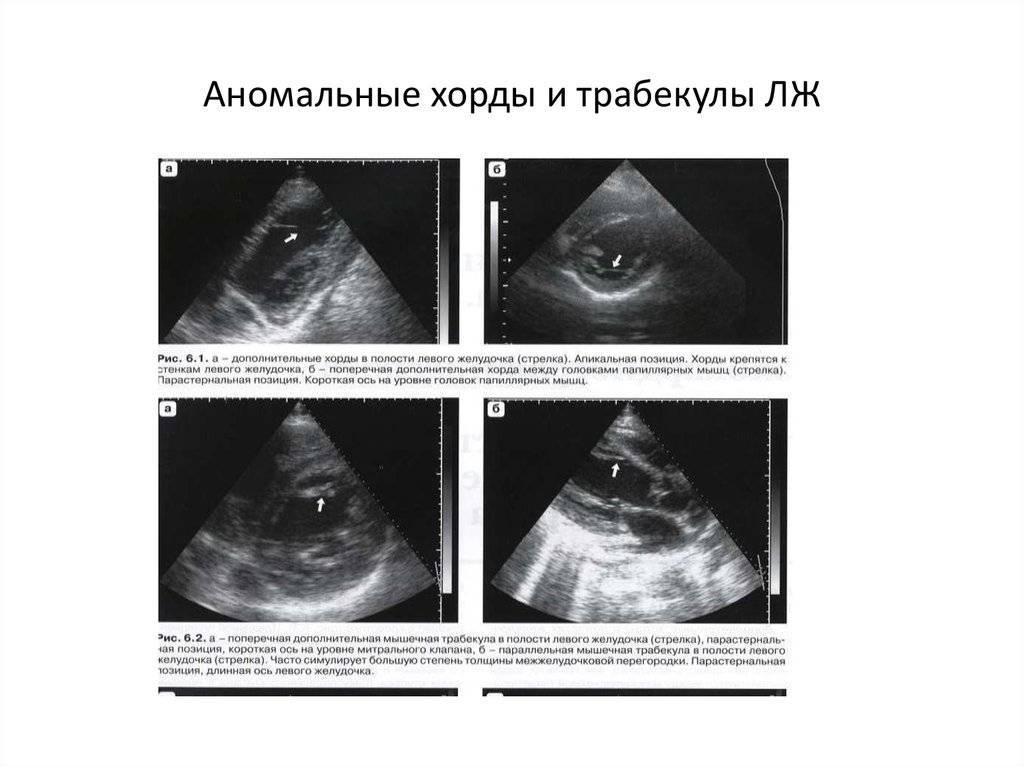
Чаще всего выявляют аномально расположенные хорды в полости левого желудочка (их и по природе здесь находится больше всего). В правой части такие ткани тоже есть, но не более чем в 5% из 100 случаев.
Данные ткани отличаются направлением, они могут быть:
- продольными;
- диагональными;
- поперечными.
Классификация дополнительных хорд осуществляется по нескольким критериям:
- количество;
- тканевое строение;
- места их крепления;
- характер расположения.
По характеру ткани, из которых формируются данные аномалии, можно выделить несколько групп.
- Соединительнотканные. Встречаются в большинстве случаев. Представляют собой тяжи, полностью состоящие из волокон эластина и первичного коллагена.
- Сухожильные хорды. Состоят только из вторичных коллагеновых волокон.
- Мышечные. Обычные мышечные выросты.
- Смешанные хорды. В своем составе имеют различные компоненты мышечной и соединительной ткани. Среди других аномалий встречаются редко.
Мест для крепления аномальных хорд может быть три. Самым частым является верхушка сердца. В левом желудочке это самая удаленная от клапана часть полости. Возможен вариант прикрепления к одной из стенок. Совсем редко встречается базальная фиксация аномальных хорд. Когда она (они) одним концом скрепляются в области перегородки, отделяющей желудочек от предсердия.
Характер расположения аномалий может быть как параллелен нормальным тяжам, так и отличаться от их направления. Если ДХЛЖ отклоняется не более 25-35 градусов, говорят о косом или диагональном ее расположении. Когда угол более 40 (даже 90) – хорда находится в поперечном положении.
- Нетипичные хорды могут располагаться в левом или правом желудочке (притом, внутри левого гораздо чаще, чем правого, в последнем случае определяются как патологические).
- Могут занимать верхушечный, срединный или базальный отдел желудочка.
- Размещаться продольно, диагонально или поперек полости.
- Находятся единично или образуют группу.
Наиболее распространенное явление – единичная ЛЖЕ хорда – более 60% случаев.
В научной медицинской литературе выделяют несколько видов хорд.
В зависимости от расположения в сердце:
- Правожелудочковая дополнительная хорда;
- Левожелудочковая дополнительная хорда.
В зависимости от количества нитей:
- Фиброзные;
- Фиброзно-мышечные;
- Мышечные.
- Верхушечная;
- Срединная;
- Базальная.
- Диагональная;
- Продольная;
- Поперечная.
Классификация: виды хорд
Классификация дополнительных хорд осуществляется по нескольким критериям:
- количество;
- тканевое строение;
- места их крепления;
- характер расположения.
Количественный критерий подразделяет все дополнительные тяжи на две группы. Это единичные хорды (имеется одна аномальная «нить») и множественные (две и более). В первом случае она часто располагается отдельно от нормальных волокон. При втором варианте возможно как отельное их размещение, так и между нормальными тяжами.
По характеру ткани, из которых формируются данные аномалии, можно выделить несколько групп.
- Соединительнотканные. Встречаются в большинстве случаев. Представляют собой тяжи, полностью состоящие из волокон эластина и первичного коллагена.
- Сухожильные хорды. Состоят только из вторичных коллагеновых волокон.
- Мышечные. Обычные мышечные выросты.
- Смешанные хорды. В своем составе имеют различные компоненты мышечной и соединительной ткани. Среди других аномалий встречаются редко.
Мест для крепления аномальных хорд может быть три. Самым частым является верхушка сердца. В левом желудочке это самая удаленная от клапана часть полости. Возможен вариант прикрепления к одной из стенок. Совсем редко встречается базальная фиксация аномальных хорд. Когда она (они) одним концом скрепляются в области перегородки, отделяющей желудочек от предсердия.
Характер расположения аномалий может быть как параллелен нормальным тяжам, так и отличаться от их направления. Если ДХЛЖ отклоняется не более 25-35 градусов, говорят о косом или диагональном ее расположении. Когда угол более 40 (даже 90) – хорда находится в поперечном положении.
| Признак классификации | Виды хорд |
| По клеточному строению | Соединительнотканные (таких большинство) |
| Сухожильные | |
| Мышечные (иногда их называют дополнительными трабекулами) | |
| Смешанные | |
| По месту прикрепления | В верхушке желудочка |
| Срединно | |
| В базальном отделе желудочка | |
| По количеству хорд в левом желудочке | Единичная |
| Множественные | |
| По расположению | Продольные |
| Диагональные | |
| Поперечные |
Какие бывают хорды в сердце?
Хорды в сердце делятся на 3 вида:
- Естественные – те, которые заложены природой для обеспечения нормальной работы сердца. Они помогают клапанам сокращаться и перегонять кровь по телу. Также имеют функцию защиты от провисания клапанов с возрастом.
- Аномальные – дополнительные хорды, которые делятся на некоторые подвиды и создают некоторые препятствия нормальной работе сердечного органа.
- Ложная хорда в сердце – при прослушивании сердца могут быть обнаружены шумы, ошибочно принятые доктором за хорды, однако, при дальнейшем диагностировании их не обнаруживается, а шумы появляются как следствие другой причины.
Аномальная хорда в сердце может делиться на такие подвиды:
- хорды правого желудочка – около 5% случаев;
- хорды левого желудочка – около 95% случаев;
- единичные – 70%;
- множественные – 30%;
- диагональные;
- продольные;
- поперечные;
- верхушечные;
- серединные;
- базальные;
Правильное определение типа дополнительной хорды имеет большое значение для пациента, так как различные виды хорд могут приносить разные неудобства в жизнедеятельности человека.
Специалисты в ходе проведенных исследований разделили существующие хорды на 2 категории:
- Потенциально опасные;
- Безопасные;
Пациенты, патологии которых относятся ко 1-му типу хорд, должны находиться под наблюдением доктора и периодически проходить обследования.
Так, например, единичные продольные хорды в желудочках сердца не создают препятствий для нормальной работы сердечного органа, а если хорда располагается поперек – она может существенно затруднять нормальный отток крови.
Множественные хорды часто являются наследственным заболеваниям и могут в дальнейшем провоцировать развитие некоторых сердечных заболеваний:
- аритмии;
- нарушения внутрижелудочковой проводимости;
- ишемический инсульт;
- в редких случаях могут спровоцировать сердечный приступ;
Множественные хорды должны находиться под наблюдением кардиолога для того, чтобы в случае необходимости вовремя начать лечение патологии.
Симптомы и диагностика
В раннем детстве хорда в сердце может никак себя не проявлять и быть обнаруженной совершенно случайно, в ходе обследования другого заболевания. Также это правило касается одиночных хорд, которые располагаются в левом желудочке.
При наличии аномалий в правом желудочке во множественном количестве или поперечного расположения, можно заметить у ребенка следующие симптомы:
- учащенное сердцебиение;
- частая и быстрая утомляемость;
- чувство слабости в теле;
- появление частых головокружений;
- дискомфорт и покалывания в области сердца;
- частая смена настроения;
- нарушение сердечного ритма.
При наличии образований в правом желудочке не всегда эти проявления можно заметить в раннем детстве. Чаще всего они проявляются в период активного роста ребенка – в младшем и среднем школьном возрасте.
При подозрении на наличие хорды необходимо обратиться к врачу-педиатру, который проведет исследования, и при необходимости направит к кардиологу.
Для диагностики заболевания проводятся следующие мероприятия:
- доктор подробно расспрашивает ребенка о п
роявлениях патологии и общем самочувствии;
- с помощью стетоскопа прослушиваются сердечный ритм, при наличии хорды будут слышны посторонние шумы;
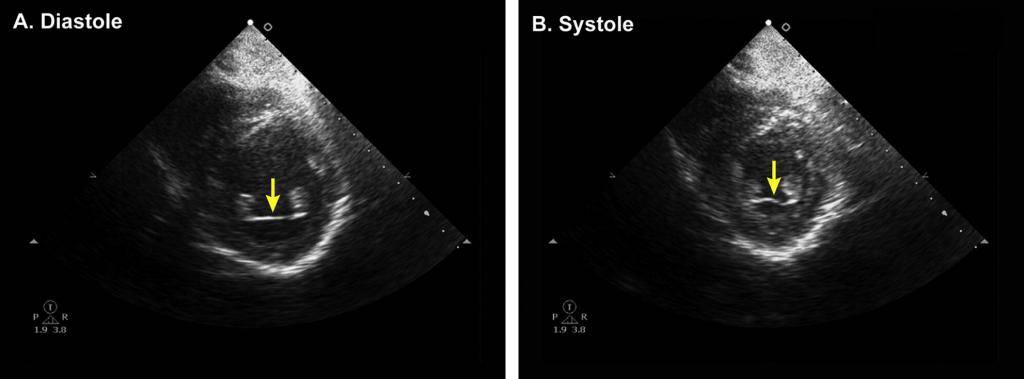
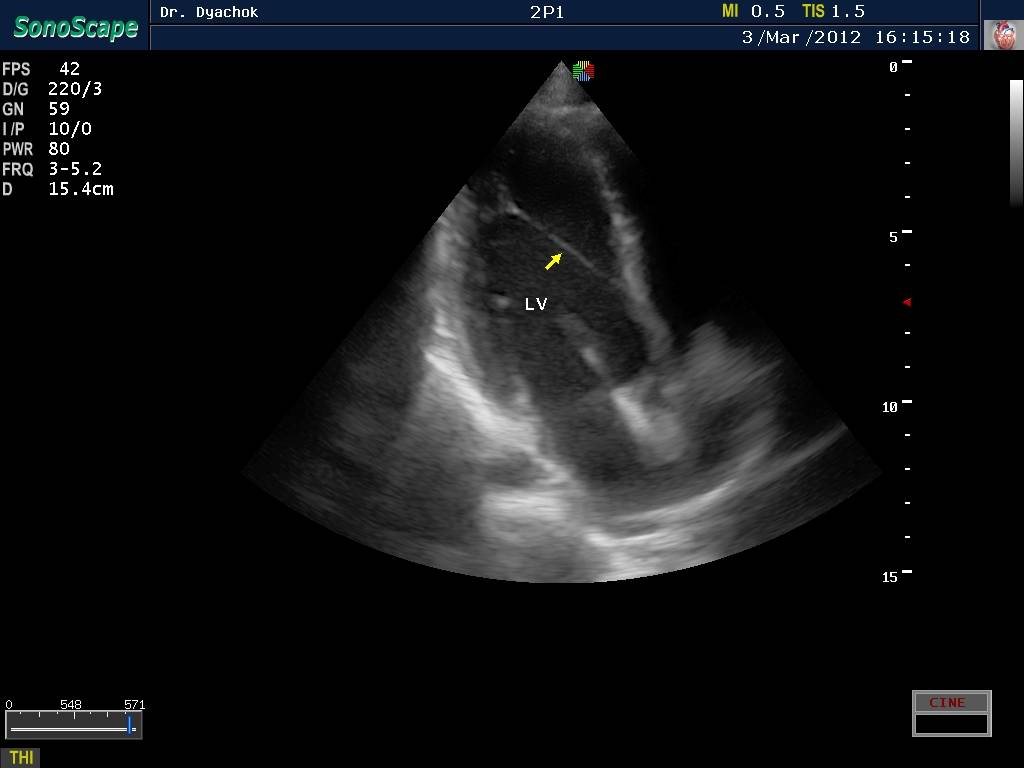
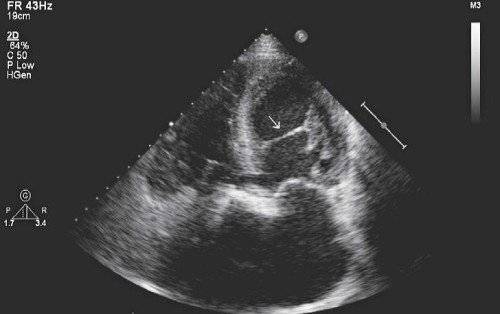
- ультразвуковое исследование сердечной мышцы позволяет рассмотреть патологию на мониторе, выяснить ее местоположение и определить категорию (опасные и неопасные);
- электрокардиограмма назначается с целью определения частоты сердечного ритма, чтобы исключить патологию;
- суточное снятие электрокардиограммы для определения среднего показателя в разных состояниях активности ребенка;
- при необходимости выполняется велоэргометрия – измерения сердечной деятельности при физических нагрузках.
На сегодняшний день у всех детей в возрасте 1 месяца снимают показания электрокардиограммы для диагностирования возможных сердечных заболеваний с целью профилактики и своевременного лечения патологий.
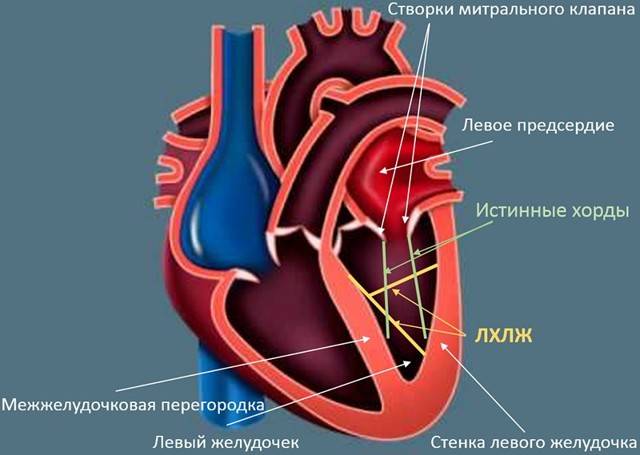
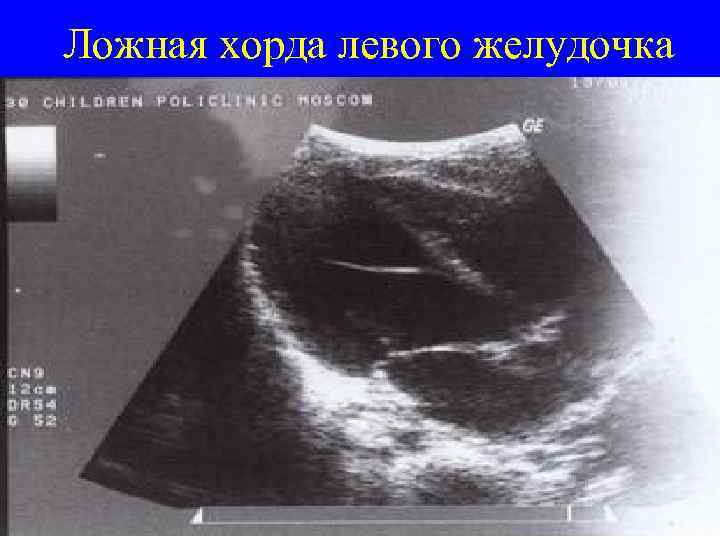
Ложная хорда в желудочке сердца
Ложная хорда — врожденная аномалия, то есть она закладывается в сердце еще во время внутриутробного развития. Случается это чаще всего на 2-м месяце гестации, когда формируются соединительные ткани. Иногда аномалия появляется немного позже, но не позже 9-й недели, когда все структурные элементы миокарда уже есть.
Хорды играют важную роль в функционировании органа. Это небольшие эластичные ниточки соединительной ткани, которые находятся в желудочках сердца и крепятся к клапанам. Именно благодаря им клапаны могут открываться и закрываться, обеспечивая правильный ток крови в одном направлении.
Дополнительными хордами называют нити соединительной ткани, которые не крепятся к клапану, то есть не выполняют необходимых функций. Их количество может варьироваться от одной до целого пучка. Чаще всего аномалия поражает левый желудочек сердца (ЛХЛЖ — ложная хорда левого желудочка).
Поскольку дополнительные хорды не присоединяются к клапану, они могут располагаться в разных направлениях. Врачи выделяют следующие типы ЛХЛЖ:
- Продольные (расположены точно так же, как и функциональные хорды).
- Диагональные.
- Поперечные.
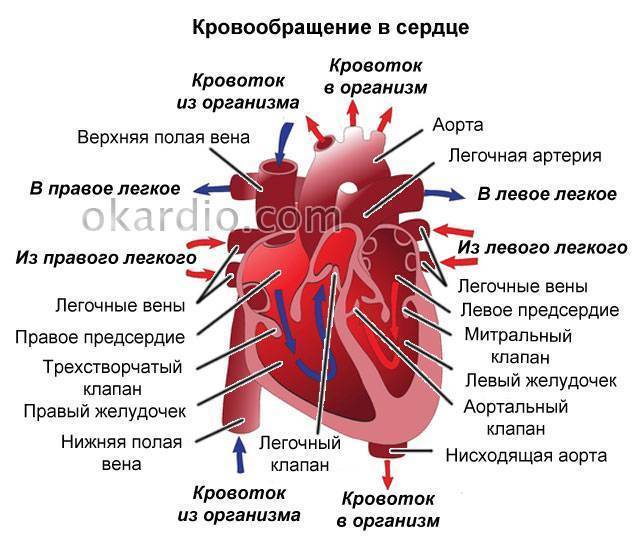
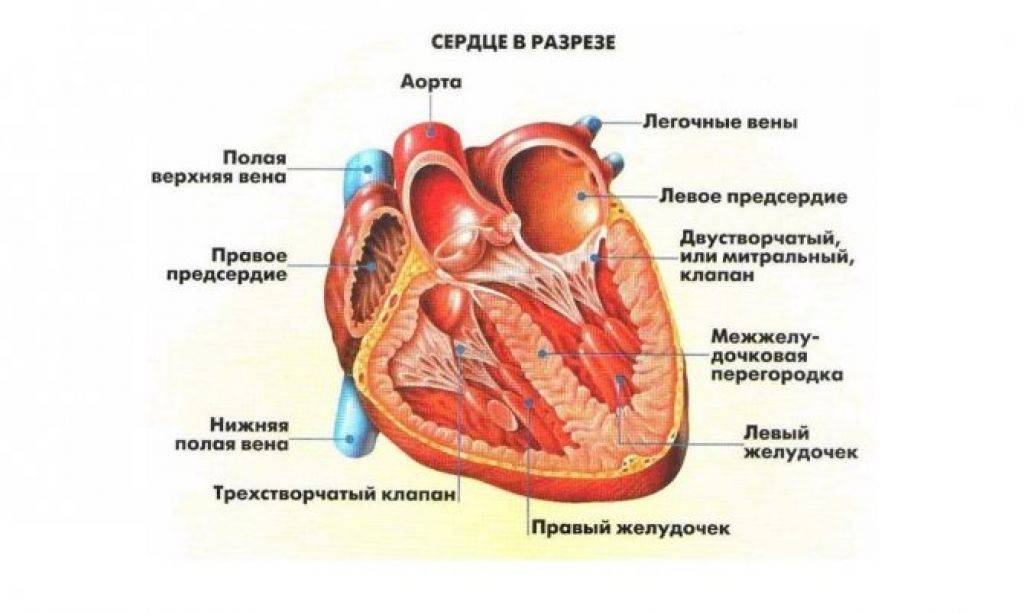
Строение сердца и его болезнь
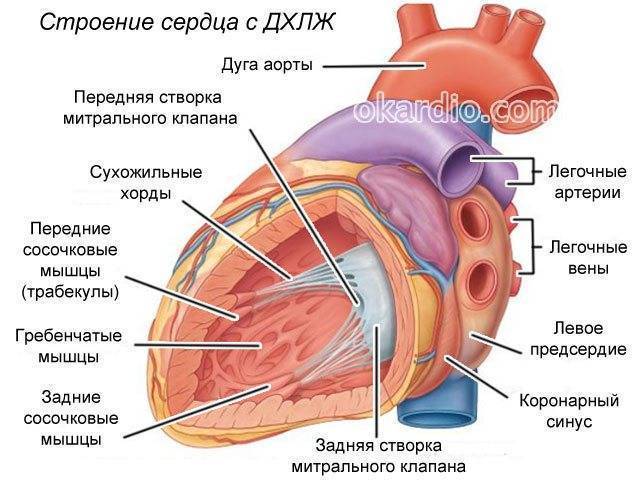
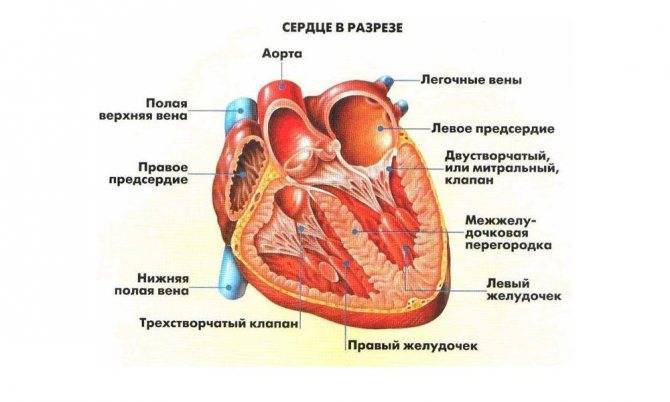
Строение сердца включает 2 предсердия и желудочка с правой и левой стороны, соответственно. Соединяются между собой четырьмя створками. Митральный клапан в середине левого желудочка и двойной расположенный в правом желудочке. Кровоток проходит через две полые и четыре легочные вены, а выбрасывается из него через аорту и легочный ствол.
Обратите внимание!
Регулируется давление кровотока открытием (период расслабления) и закрытием клапанов сердца (период сокращения).
Внутри камер сердца присутствуют соединительные тяжи – хорды. В норме их две, по одной в каждом желудочке:
- Эти сухожильные образования препятствуют прогибу клапана и не позволяют клапанам открываться в период систолы.
- Их наличие обеспечивает нормальное гемодинамическое состояние крови и удерживание ее в полости сердца.
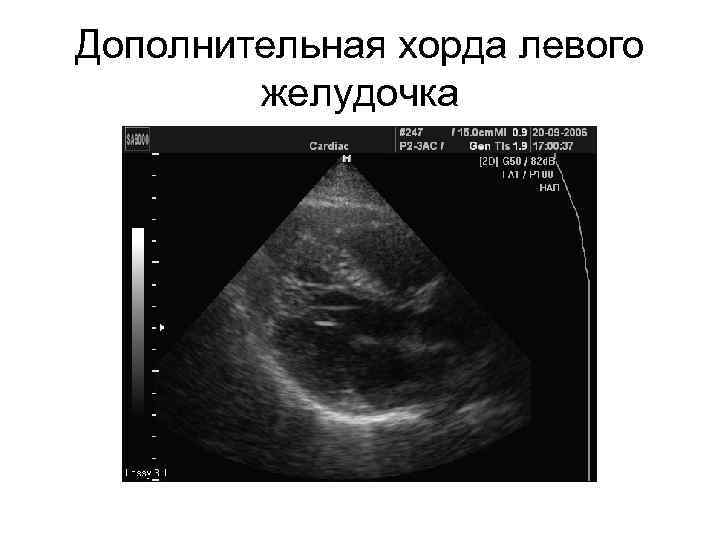
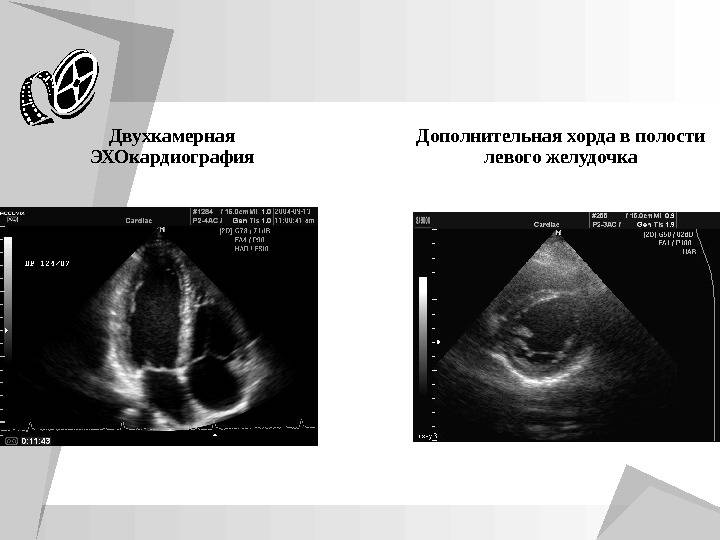
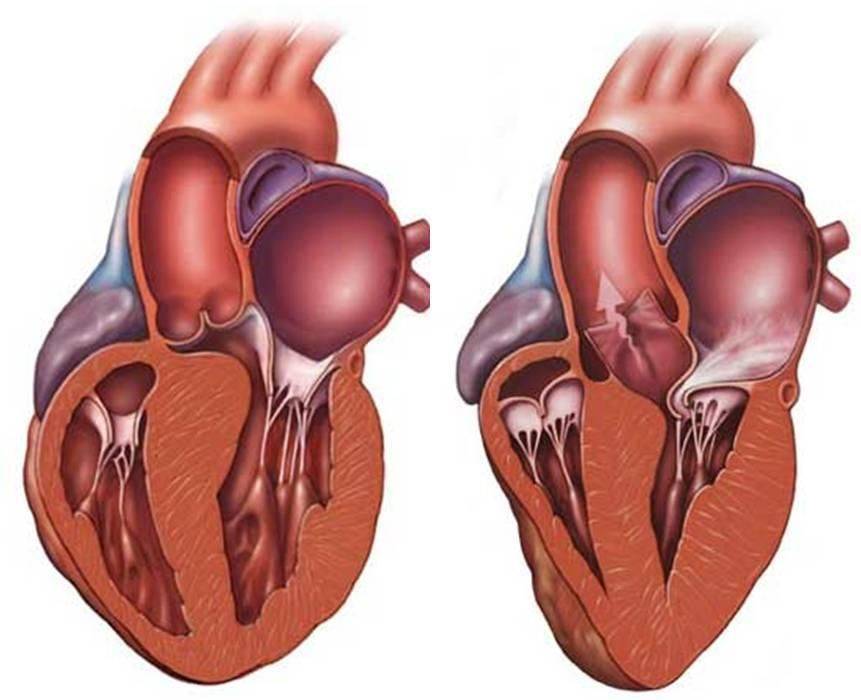
Зачатки всех органов и систем закладываются в период внутриутробного развития плода. При этом процессе нередко возникают врожденные аномалии. Одной из таких является дополнительная хорда левого желудочка сердца (ДХЛЖ). Возникает между отверстием митрального клапана и передними сосочковыми мышцами (трабекулы) желудочка сердца.
Заболевание входит в группу малых аномалий развития сердца (МАРС). Данное отклонение не вызывает серьезных функциональных нарушений. Пациент может длительное время не знать о наличии у себя такого диагноза. В детском возрасте проводится проверка прослушиванием сердцебиения через фонендоскоп. При подозрительных шумах педиатр выдает направление на ультразвуковое исследование (УЗИ). После него в карту пациента вносится информация о дополнительной хорде в полости левого желудочка. С пометкой «гемодинамика значимая» или наоборот «не значимая». В первом случае состояние больного требует постоянного наблюдения врача кардиолога.
Врач назначает дополнительно электрокардиограмму, для исключения сбоя в нормальном функционировании сердца. Чтобы выявить различные скрытые нарушения ритма и кровоснабжения пациент проходит нагрузочный тест (велоэргометрия).
Для малыша месячного возраста, диагностирование проводят безболезненным методом эхокардиографии (ЭХО-КГ). Это показывает сердце в реальном времени и движении.