Рекомендации по профилактике
Огромное значение в практикующей хирургии имеет профилактика тромбоэмболии.
Все профилактические меры, применяемые в целях предупреждения патологии можно разделить на 2 группы – это физические и фармакологические. В первую группу входят:
- быстрая (на 3 день) активизация пациента после операции;
- применение компрессионного белья до проведения хирургического вмешательства и после. Его применение не дает крови застояться в венах нижних конечностей, что снижает риск образования тромбов. Использование компрессионного трикотажа снижает риск возникновения ВТЭО до минимальной отметки у пациентов низкой и средней группы риска.
Если операция плановая, больной может приобрести компрессионное белье в аптеке или ортопедическом салоне, если хирургическое вмешательство экстренное, тогда родственникам необходимо в кратчайшие сроки после проведенной операции передать белье.
Фармакопрофилактика тромбоэмболии в послеоперационный период осуществляется с помощью препарата Кардиомагнил. В этих целях, после хирургического вмешательства, показан ежедневный прием 1-2 капсул.
Для профилактики тромбоза сосудов, рецидива инфаркта нужно выпивать по 1 таблетке в день.
Список литературы:
Облитерирующий эндартериит
Облитерирующий эндартериит – хроническое воспаление периферических сосудов, из-за которого их просвет постепенно сужается, кровь хуже поступает в ноги. В результате в ногах появляется ишемия, а это прямой путь к гангрене. Прогноз зависит от стадии болезни, на которой больной пришел к врачу, имеют значение сопутствующие заболевания и ряд других факторов. При самом плохом раскладе ногу ампутируют.
Этой болезнью чаще болеют мужчины, в 10 раз чаще женщин, уязвимый возраст – 20-40 лет. Обычно все начинается со спазма периферических артерий. На первых стадиях кровь плохо поступает к конечностям только во время физической нагрузки, а со временем недостаточность усиливается. На последней фазе сосуд полностью закрыт, в ногах начинаются некрозы и развивается гангрена. Причем в процесс могут вовлекаться и другие сосуды, в этом случае говорят о генерализованной форме облитерирующего эндартериита.
Симптомы зависят от стадии, а всего болезнь имеет 4 степени развития:
- I – после прогулки длиной 1 км появляется боль;
- IIа – боль появляется при прохождении 200 метров и более;
- IIb – боль возникает при прохождении дистанций менее 200 метров;
- III – боль появляется в покое и при прохождении 25 метров;
- IV – появляются язвы и очаги некроза.
Задача врача-ангиолога не допустить перехода болезни в поздние стадии. Если же это уже произошло, то лечит эту болезнь хирург-ангиолог.
Атеросклероз
При атеросклерозе страдают сосуды всего организма, больше всего – сосуды ног, сердца, почек, головного мозга. Атеросклероз – хроническая болезнь, при которой на внутренних стенках сосудов откладываются бляшки из жиров и холестерина. Стенки сосудов при этом теряют эластичность, становятся плотнее. В результате сужается просвет, по которому идет кровь, и затрудняется кровоток
Первые симптомы болезни – забывчивость, провалы в памяти, затем у человека часто меняется настроение, может накатывать депрессия, нарушается сон, становится хуже координация движений, ослабевает концентрация и внимание, часто болит голова и ухудшаются умственные способности. Задача врача-ангиолога в этом случае как можно скорее взять процесс под контроль и снять неприятные симптомы
Аневризма
При аневризме стенка артерии сердца (в редких случаях – вены) выпячивается из-за того, что она стала слишком тонкой и растянутой. Из-за этого появляется аневризматический мешок, который сдавливает расположенные рядом ткани. Разрыв аневризмы вызывает кровоизлияние, что зачастую приводит к смерти
При первых симптомах важно как можно скорее обратиться к врачу-ангиологу, который назначит лечение
Важно! При разрыве аневризмы больной ощущает боль, у него стремительно падает артериальное давление. В этом случае человеку нужна срочная медицинская помощь
Аневризма бывает врожденной и приобретенной. Если она присутствует у ребенка, то с первых дней его жизни болезнь можно не заметить, потому что ребенок растет и развивается нормально, пока не случается разрыв. Приобретенная аневризма – следствие атеросклероза, гипертонии, поздней стадии сифилиса, риск появления болезни растет при травмировании сосуда и при формировании инфицированных тромбов.
Диагностика тромбоэмболии
Тромбоэмболия вызывает различного рода симптомы, характер которых зависит от локализации тромба и места, где им была вызвана закупорка сосуда и последующая ишемия тканей.
Статистика показывает, что наиболее часто у пациентов диагностируется тромбоэмболия ног. Развитие тромбофлебита вызывает гангрену, за которой следует потеря дееспособности ног или летальный исход.
Закупорка сосудов головного мозга вызывает инсульт. Блокировка сосудов брюшной полости вызывает острую боль в животе, последствия могут быть весьма грустными – это развитие ишемии кишечника или других важнейших органов пищеварительной системы.
Начальной стадией клинической диагностики станет осмотр и сбор информации полученной со слов пациента. Врачом определяется наличие факторов предрасположенности к тромбоэмболии, и выявляются симптомы. С целью определения места образования тромба могут пациента направляют на ультразвуковое обследование или ультразвуковую допплерографию. Сканирование вен дает возможность выявить сосуд, являющийся источником тромба, а допплерография поможет оценить интенсивность кровотока в проблемной области.
Такое клиническое исследование как флебография поможет исследовать венозное русло больного, потому как точно отображает отклонения от нормального строения венозной сети.
Компьютерная томография с высокой точностью определит, где находится тромб.
Ангиография (рентгеноконтрастное обследование), осуществляется путем введения в легкие контрастного вещества. Данную методику исследования стандартно применяют при диагностике ТЭЛА.
Перфузионная сцинтиграфия легких, помогает определить, в какие участки легкого поступает воздух, но нарушено кровоснабжение. Данная методика применима в случае наличия у пациента противопоказаний к проведению компьютерной томографии.
Помимо базовых исследований, пациенту назначают процедуры, которые могут выявить патологии и заболевания, не связанные с тромбоэмболией. К таким процедурам относится, например, Рентгенография. Назначают данную процедуру с целью исключения механических повреждений костных тканей, каких-либо новообразований или очагов воспаления и пр.
Ультразвуковое исследование сердечной мышцы, или эхокардиографию – ЭКГ. Данное исследование помогает выявить изменения в структуре сердца, что позволяет дифференцировать тромбоэмболию от сердечной недостаточности или инфаркта.
Виды терапии ВТЭО
Необходимо понимать, что летальным исходом заканчивается массивная ТЭЛА в 90 случаев из 100 без применения правильной терапии
Именно поэтому важно в кратчайшие сроки диагностировать тромбоэмболию и назначить правильный курс лечения.. Главной задачей этой терапии является растворение образовавшегося тромба и коррекция нарушений в свертываемости крови
С этой целью в отделении реанимации пациент получает ряд специализированных препаратов в виде инъекций. Если речь идет о более ранних этапах развития патологии, то пациенту предлагают пройти курс лечения таблетированной терапии.
Главной задачей этой терапии является растворение образовавшегося тромба и коррекция нарушений в свертываемости крови. С этой целью в отделении реанимации пациент получает ряд специализированных препаратов в виде инъекций. Если речь идет о более ранних этапах развития патологии, то пациенту предлагают пройти курс лечения таблетированной терапии.
Из таблетированных препаратов больным часто назначают Кардиомагнил. Показаниями к применению данного препарата являются различные сердечно-сосудистые заболевания с высокой степенью вероятности образования тромбов. Также средство используется в целях профилактики инфаркта миокарда. Врачами подтверждена высокая степень эффективности препарата по предотвращению заболеваний сердца и сосудов и предупреждению агрегации тромбоцитов.
Если у пациента присутствуют соответствующие показания, врач может назначить хирургическое лечение. К показаниям для операции можно отнести:
- Обширный либо прогрессирующий тромбоз нижней полой вены;
- Рецидивирующая ТЭЛА при проведении терапии с применением таблетированных препаратов;
- Планируемое или проведенное оперативное вмешательство у пациента с перенесенной ТЭЛА.
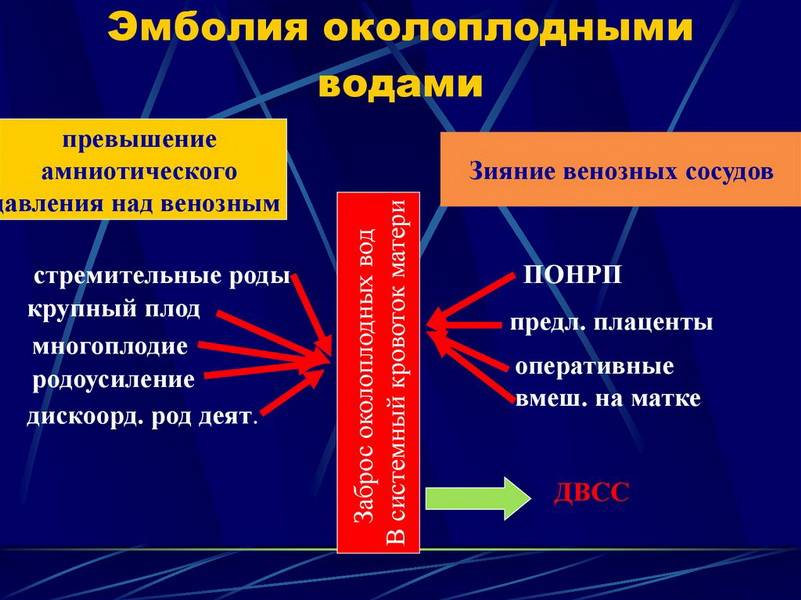
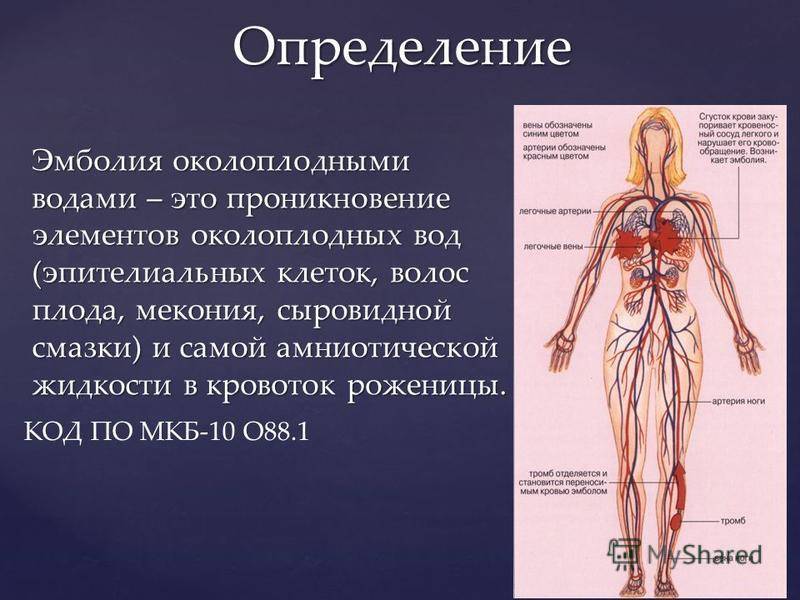
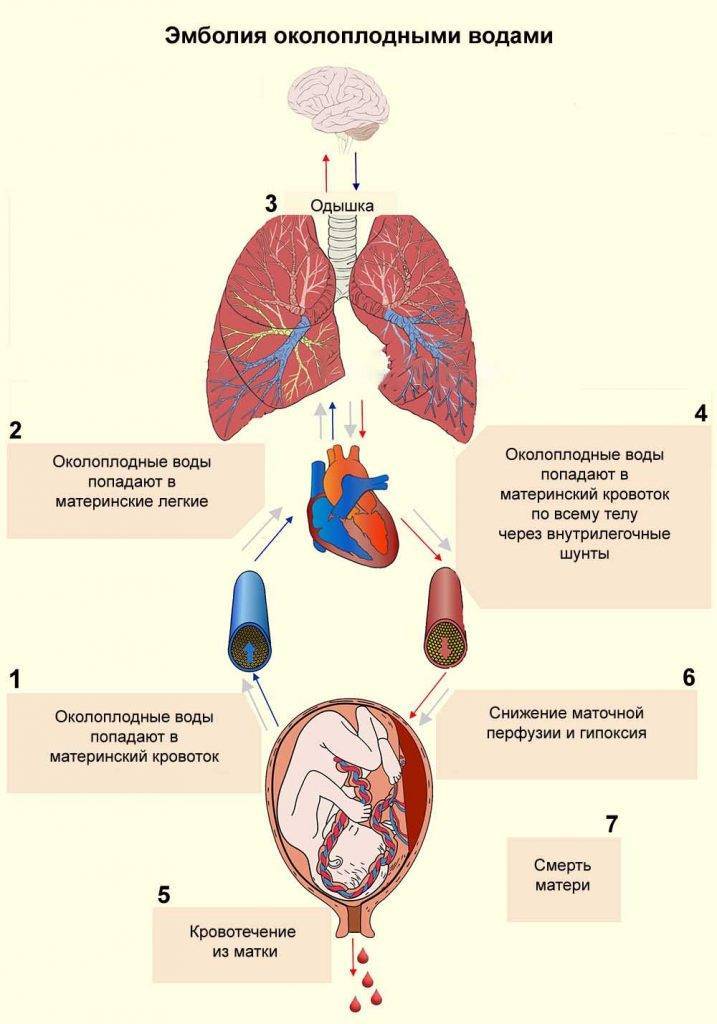
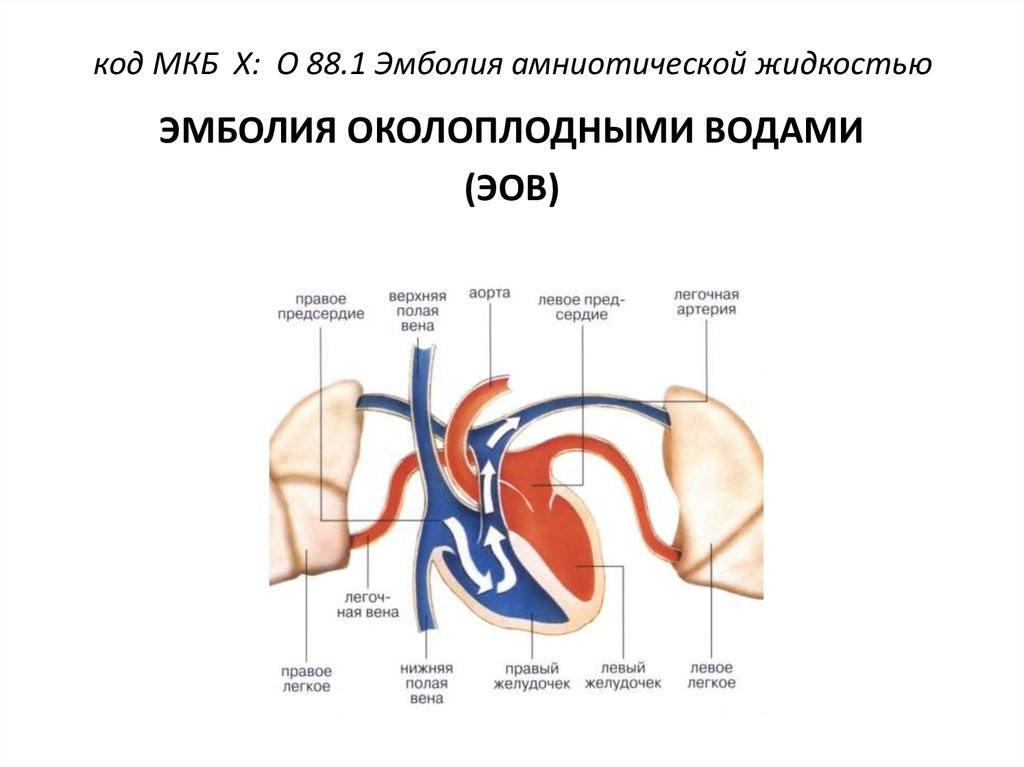
Как развивается эмболия околоплодными водами?
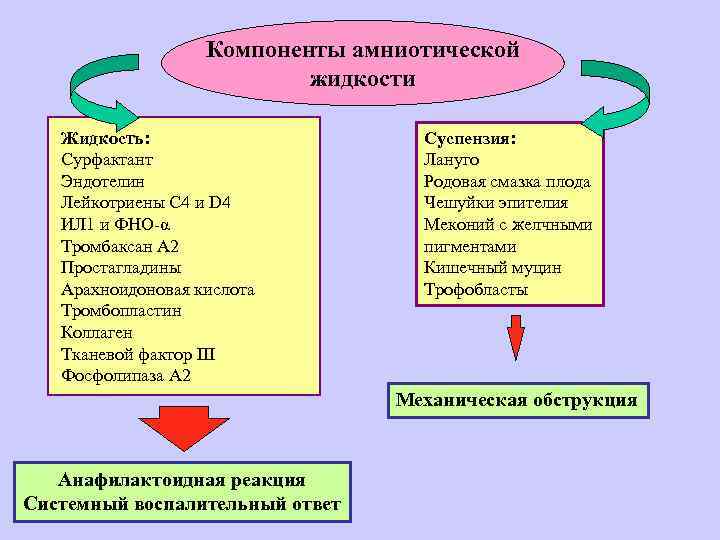
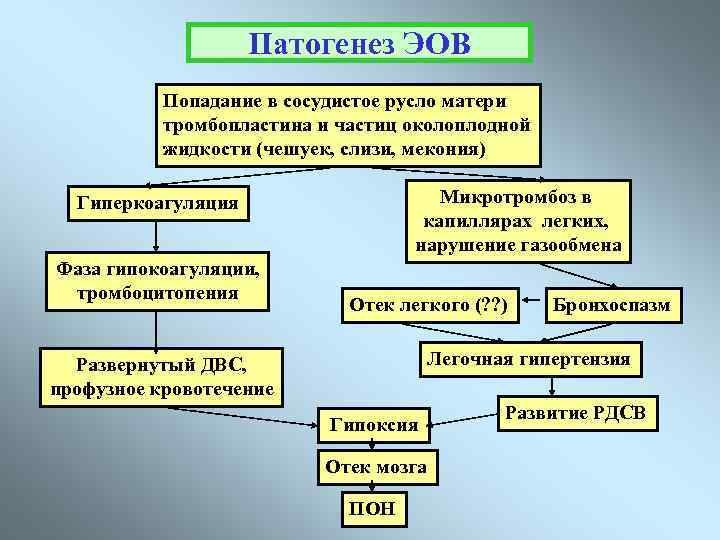
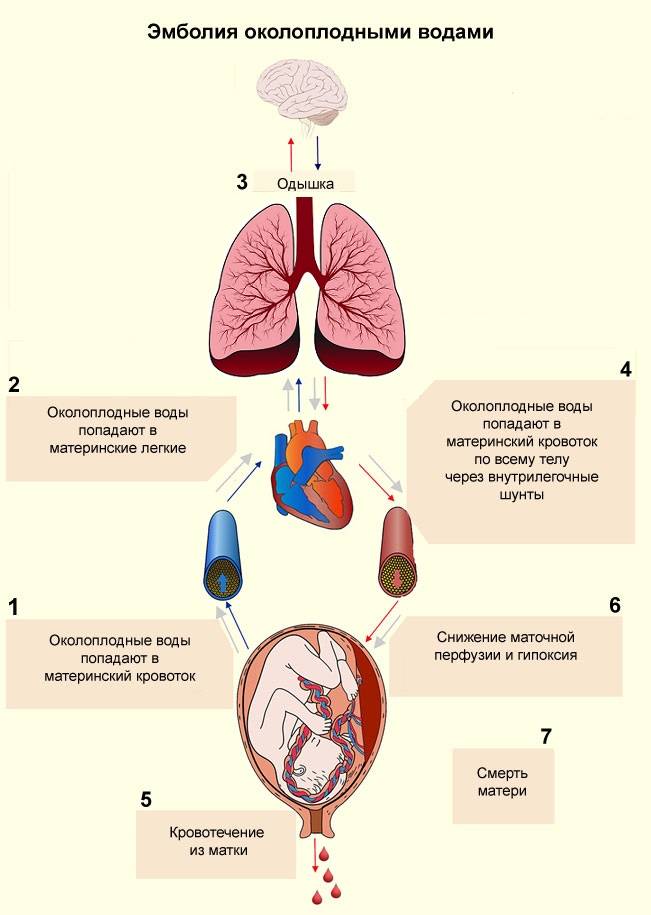
В норме у беременной женщины в матке содержится 0,5-1,5 л околоплодных вод – суспензии, содержащей как продукты жизнедеятельности плода, так и продукты секреции плацентарных оболочек. Из частиц, составляющих суспензию, наиболее значимы лануго, родовая смазка плода, чешуйки эпителия, меконий с желчными пигментами, кишечный муцин и трофобласты. В жидкой части околоплодные воды содержат огромное количество биологически активных веществ арахидоновую кислоту, тромбопластин, тканевой фактор III, лейкотриены С4 и D4, интерлейкин-1, ФНО, тромбоксан А2, фосфолипазу А2, простагладины, профибринолизин, эндотелии, коллаген и сурфактант. Помимо этого в околоплодных водах содержатся белки, жиры, липиды, углеводы, калий, кальций, натрий, микроэлементы, мочевина, гормоны (фолликулин, гонадотропный гормон и др ), лизоцим, молочная и другие кислоты, ферменты, вещества, способствующие сокращению матки (окситоцин), групповые антитела, соответствующие группе крови плода.
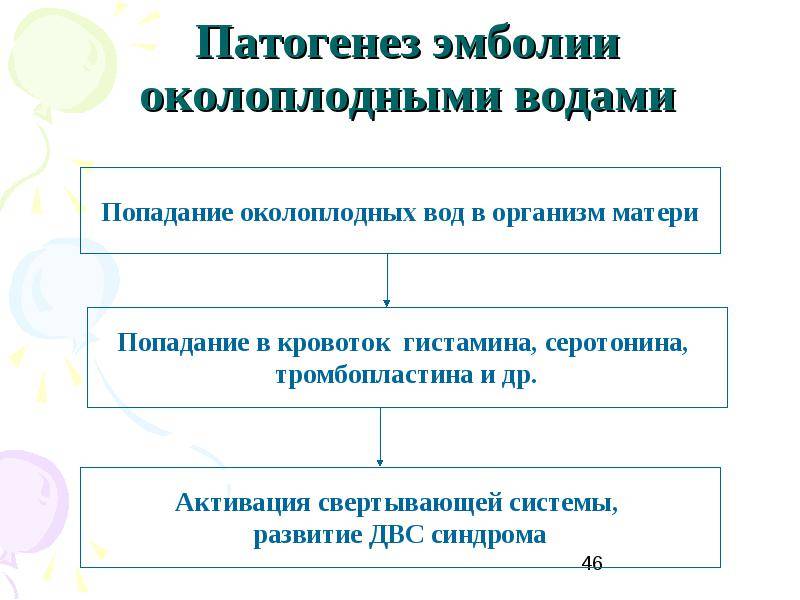
Эмболия околоплодными водами может проявить себя даже в раннем послеродовом периоде – сообщалось о развитии клинической картины ЭОВ через 10-20 и даже 32 ч после родов и операции кесарева сечения. Кроме того, тяжесть клинических проявлений часто не соответствует степени поражения легочных сосудов. В связи с этим в настоящее время принято связывать клинические проявления ЭОВ с развитием тяжёлой системной анафилактоидной реакции в ответ на поступление в материнский кровоток биологически активных веществ амниотической жидкости. При внутриутробной инфекции плода околоплодные воды могут быть инфицированы, и их попадание в материнский кровоток вызывает еще более тяжёлую анафилактоидную реакцию. Попадание в материнский кровоток с околоплодными водами значительного количества биологически активных веществ, перечисленных выше, вызывает дегрануляцию тучных клеток, высвобождение гистамина и эндотелина, лейкотриенов и ФИО. Столь мощный медиаторный взрыв может привести к развитию бронхоспазма, спазма лёгочных сосудов, правожелудочковой, а затем и левожелудочковой недостаточности с развитием ОЛ и шока смешанного генеза. В особо тяжелых случаях описана остановка сердца.
Через 1-1,5 ч после эпизода ЭОВ возникает острая коагулопатия с массивным кровотечением, что связано с поступлением тканевого тромбопластина и действием медиаторов. Клиническая картина протекает по сценарию молниеносного ДВС-синдрома с плохо купируемым массивным кровотечением, сопровождаемым критической кровопотерей с исходом в синдром ПОН.
Как сказано выше, эмболию околоплодными водами характеризуют массивные профузные кровотечения, обусловленные тяжёлым ДВС-синдромом с гипофибриногенемией, тромбоцитопенией, резко активированным фибринолизом и истощением всех факторов свертывания крови. В развитии тромбогеморрагических осложнений, связанных с ЭОВ, основную роль играют количество околоплодных вод, попавшее в материнский кровоток, а также степень иммунной реактивности женщины.
ДВС-синдром при эмболии околоплодными водами протекает в две стадии – весьма кратковременной стадии гиперкоагуляции и стадии гипокоагуляции и дефицита факторов свёртывания. Фаза гиперкоагуляции обусловлена попаданием в материнский кровоток вместе с околоплодными водами тканевого тромбопластина, который запускает внешний механизм коагуляции. Эта фаза носит стремительный характер и лабораторно выявляется крайне редко.
Наряду с тромбопластином околоплодные воды содержат фактор, ускоряющий ретракцию сгустка крови. В результате потребления наступает истощение факторов свёртывания и тромбоцитопения. Возникает активация фибринолиза и процесс переходит в стадию гипокоагуляции, характеризуемую массивными кровотечениями. По разным данным, гибель плода при выраженной клинической картине ЭОВ в родах составляет от 50 до 80% Из них большая часть (90%) погибает интранатально. Основная причина гибели – внутриутробная асфиксия.
Симптомы эмболии околоплодными водами
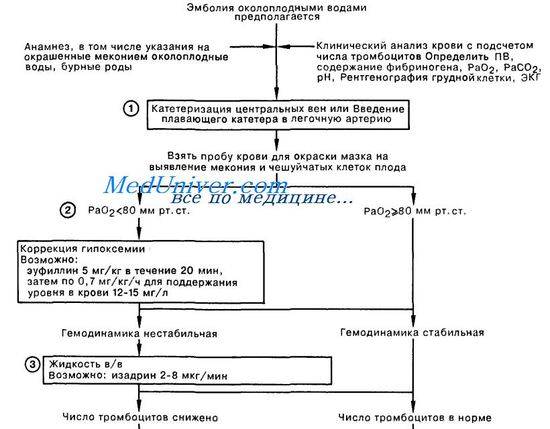
Симптомы эмболии околоплодными водами весьма вариабельны и зависят от общего количества околоплодных вод, попавших в материнский кровоток, скорости их попадания и степени реактивности организма женщины
Как правило, начало носит внезапный и острый характер На фоне интенсивной родовой деятельности внезапно возникают возбуждение, затрудненное дыхание, цианоз лица и конечностей Возможны кратковременная боль за грудиной и страх смерти Часто возникают озноб и повышение температуры тела до 38,5-39,0 °С, что свидетельствует о пирогенной реакции на парентеральное поступление инородного белка
Дыхание учащенное (до 20-25 в минуту), возможна одышка. Аускультативно дыхание жесткое, единичные рассеянные сухие хрипы, которые быстро исчезают. Гемодинамику характеризует быстро нарастающая тахикардия, снижение АД. В тяжёлых случаях может возникнуть шок с потерей сознания и комой.
Описанная выше клиническая картина характерна для массивной, одномоментной эмболии околоплодными водами в родах. Если картина кардиопульмонального шока носит стойкий, труднокупируемый характер, необходимо проведение дифференциальной диагностики с тромбоэмболией мелких ветвей легочной артерии, которые достаточно часто возникают у беременных с переношенной беременностью.
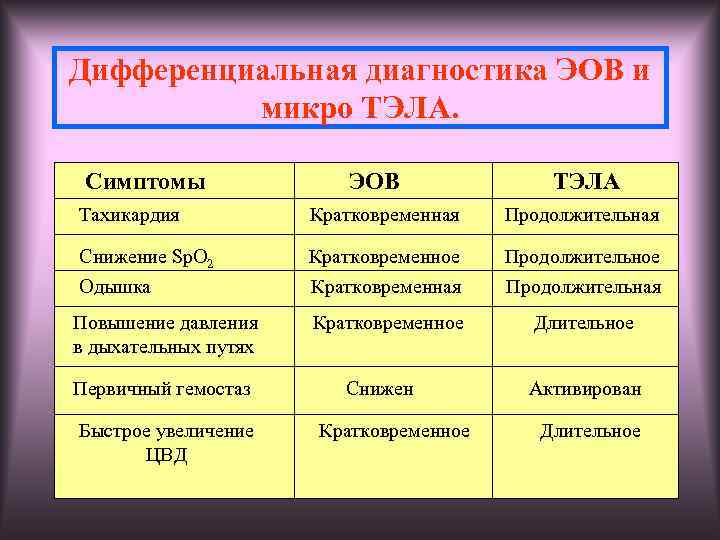
Дифференциальная диагностика эмболии околоплодными водами и тромбоэмболии мелких ветвей легочной артерии
| Симптомы | Эмболия околоплодными водами | ТЭЛА мелких ветвей |
Тахикардия | Кратковременная | Продолжительная |
Снижение сатурации | Кратковременное | Продолжительное |
Одышка | Кратковременная | Продолжительная |
Повышение давления в дыхательных путях | Кратковременное | Продолжительное |
Время свертывания | Удлинено | Укорочено |
Электрокардиографические признаки перегрузки правых отделов сердца | Кратковременные | Продолжительные |
Увеличение ЦВД | Кратковременное | Продолжительное |
Если околоплодные воды попадают в материнский кровоток дробно небольшими порциями на высоте схваток, столь выраженной и внезапной клинической картины не возникает, кардиопульмональный шок не развивается, а эмболия околоплодными водами проявляет себя сразу коагулопатическим кровотечением.
Эмболия околоплодными водами может возникать и во время операции кесарева сечения, в момент извлечения плода. Если оперативное родоразрешение проводят в условиях регионарной анестезии, клиническая картина ЭОВ будет сходна с таковой во время родов. Кроме того, косвенным свидетельством ЭОВ может служить кратковременное снижение сатурации до 85-80%, а в тяжелых случаях – и до 70%. При проведении операции кесарева сечения под эндотрахеальным наркозом проявления ЭОВ будут выражены в снижении сатурации, появлении сухих хрипов в лёгких над очагом поражения и повышении давления в дыхательном контуре наркозного аппарата на вдохе до 30-35 мм. вод. ст. При наличии центрального венозного доступа можно зафиксировать повышение ЦВД.
Акушерство и Гинекология №1 / 2020
Оглавление номера
Клинические наблюдения неблагоприятного исхода родов при эмболии околоплодными водами
31 января 2020
ФГБОУ ВО «Пермский государственный медицинский университет им. академика Е.А. Вагнера» Минздрава России, Пермь, Россия
Актуальность. Эмболия околоплодными водами, или анафилактоидный синдром беременности, – грозное осложнение, нередко приводящее к летальному исходу. Летальность достигает 80%. В структуре материнской смертности эта патология занимает от 1,2 до 16,5%. Факторами риска могут выступать: возраст рожениц старше 30 лет, многоплодная беременность, чрезмерно сильная родовая деятельность, кесарево сечение, разрыв матки, разрыв шейки матки, преждевременная отслойка плаценты, внутриутробная асфиксия плода, травма живота. Однако даже отсутствие факторов риска не исключает вероятность эмболии околоплодными водами.
Описание. В статье представлены два клинических случая эмболии околоплодными водами с летальными исходами, демонстрирующие особенности течения этого осложнения при наличии и отсутствии факторов риска.
Заключение. К сожалению, до настоящего времени не существует четких предикторов эмболии околоплодными водами, что показывает необходимость настороженности для врачей акушеров-гинекологов при ведении родов у пациенток любой степени риска.
Эмболия околоплодными водами (ЭОВ), или анафилактоидный синдром беременности (АСБ), – грозное осложнение, часто приводящее к летальному исходу. По данным ряда авторов, частота ЭОВ составляет от 1 на 8000 до 1 на 80 000 родов. Летальность составляет около 80% и может быть обусловлена сложностью ранней диагностики, молниеносным течением заболевания, а также неэффективностью лечения при поздней верификации диагноза. Во время родов развивается 80% случаев, 20% – до или после родов. В структуре материнской смертности ЭОВ занимает от 1,2 до 16,5% .
Исследования, посвященные поиску предикторов и выявлению факторов риска развития ЭОВ, разноречивы. Так, в источниках литературы есть данные о том, что факторами риска возникновения могут быть: возраст рожениц старше 30 лет, многоплодная беременность, чрезмерно сильная родовая деятельность, кесарево сечение, разрыв матки, разрыв шейки матки, преждевременная отслойка плаценты, внутриутробная асфиксия плода, травма живота . Указывается, что одним из наиболее значимых факторов риска ЭОВ, является преждевременная отслойка нормально расположенной плаценты. Имеются данные о риске развития ЭОВ при излитии околоплодных вод, чаще на фоне многоводия .
Исследования Clark S. и соавт. показали, что 41% пациенток с ЭОВ имеют отягощенный аллергоанамнез и предрасположенность к атопии. Несколько ранее в составе других рабочих групп Clark S. продемонстрировал наличие у пациенток с ЭОВ клинических, гемодинамических проявлений, а также гематологические и лабораторные данные, сходные с картиной, развивающейся у пациенток с септическим и анафилактическим шоком . В литературе имеются данные, свидетельствующие о возможности развития ЭОВ также и у пациенток без отягощенного анамнеза и акушерских осложнений, которые могли бы выступать факторами риска развития этого осложнения , а вопреки расхожему мнению, стимуляция родовой деятельности окситоцином не может являться причиной ЭОВ .
Таким образом, первостепенное значение имеет настороженность медицинского персонала к группе высокого риска по развитию ЭОВ с целью выявления ранних признаков попадания амниотической жидкости в кровеносное русло и проведения своевременного адекватного лечения.
В данной статье представлены два клинических наблюдения ЭОВ с летальными исходами, демонстрирующие особенности течения этого осложнения при наличии и отсутствии факторов риска.
Клиническое наблюдение №1
Пациентка К., 18 лет, 26.01 в 02.45 поступила в акушерский стационар с диагнозом: беременность 37 недель. Ложные схватки. Многоводие? Бронхиальная астма (БА) средней степени тяжести, вне обострения.
Из анамнеза: наследственность не отягощена. Соматический анамнез: БА с 3 лет. Настоящая беременность первая, незапланированная. На диспансерный учет в женскую консультацию пациентка встала в 33–34 недели, по причине чего обследована не в полном объеме.
При поступлении в стационар состояние удовлетворительное. Регулярной родовой деятельности нет, матка возбудима, расслабляется, безболезненна. Состояние плода удовлетворительное, предлежит головка. Выделений из влагалища нет. 26.01. с 14.30 развила…
DOI: https://dx.doi.org/10.18565/aig.2020.1.184-188
Падруль М.М.., Садыкова Г.К., Турова Е.В.
Статья платная, чтобы прочесть ее полностью, вам необходимо произвести покупку
Причины возникновения тромбоэмболии
Причины возникновения тромбоэмболии главным образом подразделяются на те, что связаны с нарушением нормального кровотока в венах на ногах, и те, что можно назвать предрасполагающими факторами.
В первом случае возможно образование тромба в просвете сосуда, когда в вене происходит замедление тока крови, есть склонность к гиперкоагуляции крови, либо присутствует факт нарушения целостности стенки сосуда. Данные факторы имеют место быть преимущественно в послеоперационный период, их воздействие распространено на пациентов, которые страдают патологиями, требующими планового или экстренного вмешательства хирургов. Если рассматривать более подробно, то тромбоэмболические осложнения развиваются вследствие следующих причин:
- Операционные вмешательства в органы брюшной полости;
- Урологические и гинекологические операции;
- Операции по удалению злокачественных опухолей разной локализации;
- Проведенные нейрохирургические операции;
- Протезирование тазобедренного или коленного суставов, травмы в сочетании с переломами, которые требуют достаточно длительного обездвиживания больного.
Предрасполагающие факторы представлены следующим перечнем:
- Возраст человека – вероятность тромбообразования находится в прямой зависимости от возраста человека. Чем больше возраст, тем выше риск возникновения тромбоэмболии;
- Половой признак – под действием гормональных особенностей женщины в большей степени подвержены риску образования тромбов в венах;
- Физическая неактивность – «сидячая работа» и малоподвижный образ жизни в целом провоцируют застой крови в венах человека;
- Варикоз – наличие расширенных венозных сосудов в ногах;
- Применение гормональных контрацептивов в значительной степени влияют на реологические свойства крови;
- Наследственная тромбофилия либо предрасположенность к повышенному тромбообразованию.
В этих случаях непосредственно перед хирургическим вмешательством необходимо правильно оценить существующие риски. Рассмотрим их основные группы.
Системные васкулиты
Это группа болезней, возникающих из-за воспаления стенок сосудов. Симптомы различаются, в зависимости от того, какой сосуд поражен и какова сила воспаления.
Васкулиты бывают:
- Первичные – поражение сосудов как самостоятельный процесс. Могут проявляться пятнами, сыпью, язвами и пр., других признаков воспаления нет.
- Вторичные – это осложнение какого-либо онкологического заболевания или инфекции, поэтому лечение должен проводить профильный специалист, к которому направляет врач-ангиолог. Часто васкулит возникает на фоне вирусного гепатита.
В зависимости от величины сосуда, который воспалился, васкулиты делят на три группы: с поражением мелких сосудов (синдром Черджа-Стросс, гранулематозВегенера), средних (узелковый полиартериит, болезнь Кавасаки), крупных (болезнь Хортона, артериит Такаясу). От типа пораженного сосуда зависят и симптомы, это могут быть:
- Кровохарканье, одышка, кашель, удушье – при поражении легких;
- Повышение артериального давления, отеки – поражение почек;
- Язвы, изменение цвета покровов, гангрена, высыпания – кожа;
- Высыпания и язвы во рту – слизистая оболочка;
- Потеря зрения, покраснения, боли и рези в глазах;
- Снижение слуха, выделения из ушей и носа, нарушение обоняния, осиплость голоса, носовые кровотечения – ЛОР-органы;
- Судороги, головокружения и головные боли, инсульт, эпилептический припадок – нервная система;
- Диарея, боли в животе, кровь в кале – ЖКТ;
- Нарушения в работе сердца, боль в груди, повышение артериального давления – сердечно-сосудистая система;
- Повышение температуры тела, слабость, потеря массы тела – общие симптомы.
Синдром Рейно
При таком синдроме происходит спазм кистей рук на холоде или при стрессе, он обратим, как и изменение цвета кожи. Один или несколько пальцев во время приступа могут бледнеть, синеть и др. На одном пальце может быть одно проявление, на другом – другое. Иногда синдром Рейно затрагивает язык или нос. Хотя симптомы иногда и пугают людей, лечение несложное – защита от холода, отказ от курения, работа с психологом, прием препаратов. Лечит эту болезнь врач-ангиолог, который прописывает лекарства и направляет при необходимости к психологу.
Синдрому Рейно больше подвержены женщины, а из них чаще страдают от болезни молодые. Обуславливается эта болезнь избыточной α2-адренергической активностью, из-за которой происходит вазоспазм, механизм которого пока медициной не установлен.
Первичная форма встречается чаще всего – примерно в 80% случаев. Она развивается без признаков другой болезни, а при вторичной у пациентов диагностируются разные сопутствующие состояния и заболевания, в основном касающиеся соединительной ткани.
Симптомы, помимо изменения цвета кожи, – это ощущение холода, бегающих мурашек, жжения, на пальцах появляется четкая граница изменения цвета, переходы могут быть одно-, двух- и трехфазными, часто изменения симметричны.
Флеботромбоз
Флеботромбоз – это первичное формирование тромба в глубоких сосудах ног, вена закупоривается тромбом, но при этом не наблюдается воспаления. Обычно болезнь сосредотачивается на глубоких венах голени, ее задней поверхности. Флеботромбоз опасен тем, что повышает риск развития легочной эмболии и посттромбофлебитического синдрома. Такая болезнь характерна для пожилых людей, но сейчас стремительно молодеет. К флеботромбозу могут приводить застои крови, повреждение стенки сосуда, повышенная свертываемость крови. Основные пусковые механизмы – это онкология и химиотерапия, беременность, сердечно-сосудистые нарушения, послеродовой период, ожирение, гормонотерапия или прием оральных контрацептивов.
Симптомы – это боль в ногах, которая становится сильнее при движениях, небольшие отеки, боль носит распирающий характер. Если поражаются несколько стволов вен, может посинеть кожа, усилиться отек. После физической нагрузки состояние ухудшается, человек старается меньше двигать больной ногой. При поражении бедренной вены быстро нарастает отек, становится четко видимым венозный рисунок, то есть вены переполняются, синеет кожа, повышается температура тела, увеличиваются лимфоузлы. При перечисленных симптомах больному срочно нужна помощь врача-ангиолога, который лечит это заболевание на начальных стадиях или дает направление к хирургу-ангиологу.
Флеботромбоз
Варикозное расширение вен
Причиной появления варикоза является нарушение работы венозных клапанов. При этом заболевании происходит расширение и деформация стенок сосудов ног, в результате чего вены перестают нормально функционировать. Чаще всего болезнь поражает тонкие подкожные вены, которые со временем растягиваются и становятся видны под кожей (как бугры).
Так выглядит варикоз
В группе риска находятся как женщины, так и мужчины (и болеют они довольно часто). Основные симптомы варикоза – это отеки, тяжесть в ногах, ночные судороги, боли. Отеки обычно нарастают к вечеру и проходят после отдыха. На последних стадиях варикоза боль и отеки присутствуют постоянно. Грамотный врач-ангиолог способен диагностировать заболевание на ранней стадии и своевременно назначить лечение.
Тромбофлебит
Это воспаление, которое происходит из-за варикоза. Если его не лечить, то воспаление распространится на глубокие вены, а в результате растет риск того, что по кровотоку будут перемещаться тромбы, возникнет эмболия легочной артерии – болезнь с летальным исходом
Поверхностный тромбофлебит сначала ощущается как ухудшение варикоза, к которому человек уже привык, поэтому многие не обращают внимание на тревожные симптомы. Однако нужно срочно обратиться к врачу-ангиологу, если у вас:
- болит там, где присутствует варикоз;
- рисунок подкожных вен становится четким, прикасаться к нему больно;
- вокруг вены появляются уплотнения, они болезненные и заметные;
- резко поднимается температура тела до 39℃, васлихорадити знобит;
- около вен резко отекает, краснеет, распухает.
При необходимости (зависит от стадии болезни) пациента направляют к хирургу-ангиологу для дальнейшего лечения.
Как оценить риски. Группы риска
Каждый хирург перед плановым оперативным вмешательством должен оценить уровень риска развития тромбоэмболии. Эта оценка напрямую зависит от характера хирургического вмешательства. Существует 3 вида риска: низкий, средний и высокий.
 В группе с низким риском развития тромбоэмболического осложнения в послеоперационный период находятся больные, которым предстоят малые (неосложненные) хирургические вмешательства. При проведении данных операций риск ТЭЛА очень мал и составляет лишь 0,3% от общего числа прооперированных пациентов. И всего 0,002% летальных исходов вследствие развития послеоперационной тромбоэмболии. В качестве примера можно привести лапароскопические операции, чрезуретральные урологические вмешательства и пр.
В группе с низким риском развития тромбоэмболического осложнения в послеоперационный период находятся больные, которым предстоят малые (неосложненные) хирургические вмешательства. При проведении данных операций риск ТЭЛА очень мал и составляет лишь 0,3% от общего числа прооперированных пациентов. И всего 0,002% летальных исходов вследствие развития послеоперационной тромбоэмболии. В качестве примера можно привести лапароскопические операции, чрезуретральные урологические вмешательства и пр.
К группе средней степени риска относятся пациенты, ожидающие большого хирургического вмешательства. Общее количество послеоперационных осложнений в виде возникновения тромбоэмболии в этой группе составляет уже 5%. К таким операциям относятся: аппендицит (гангренозный, флегмонозный), удаление матки, ампутация части желудка или кишечника, кесарево сечение и т.п.
 Высокой степенью риска возникновения послеоперационных тромбоэмболических проблем обладают расширенные операции. Сюда можно отнести травматологические операции, ортопедические вмешательства с протезированием суставов, удаление злокачественных новообразований, нейрохирургические операции. В процентном выражении последствия проведения данных вмешательств, характеризующиеся тромбоэмболическими осложнениями можно представить следующим образом: более 80% тромбозов в глубоких венах голеней, более 40% тромбозов в нижней полой вене и более 10% ТЭЛА, в том числе с летальным исходом.
Высокой степенью риска возникновения послеоперационных тромбоэмболических проблем обладают расширенные операции. Сюда можно отнести травматологические операции, ортопедические вмешательства с протезированием суставов, удаление злокачественных новообразований, нейрохирургические операции. В процентном выражении последствия проведения данных вмешательств, характеризующиеся тромбоэмболическими осложнениями можно представить следующим образом: более 80% тромбозов в глубоких венах голеней, более 40% тромбозов в нижней полой вене и более 10% ТЭЛА, в том числе с летальным исходом.
В соответствии с данной классификацией первая группа оперативного вмешательства характеризуется низкой степенью риска ВТЭО, вторая группа операций находится в умеренной степени риска, и последняя – третья группа операций имеет высокую степень риска ВТЭО.