Причины появления прозрачных выделений из носа
У новорожденных и грудничков, периодически возникает выделение прозрачного секрета из носовых ходов. Прозрачные выделения редко формируются на фоне тяжелых состояний. Основными причинами для появления водянистого отделяемого являются:
- аллергия,
- прорезывание зубов,
- адаптация к условиям окружающей среды,
- сухой воздух в помещениях,
- вирусные инфекции.
Наибольшую опасность для здоровья ребенка представляют инфекции. Жизнедеятельность патогенной микрофлоры может привести к обширным поражениям дыхательных путей и легких.
Аллергические реакции
Аллергическая реакция — распространенная причина прозрачных соплей у ребенка. Пик симптоматики приходится на конец апреля — начало мая, период цветения самоопыляемых растений. Ключевыми признаками аллергии становятся:
- систематическое истечение прозрачной слизи из носа,
- отечность век и покраснение глаз,
- образование очагов высыпаний на кожных покровах,
- приступы зуда.
В отдельных случаях развивается отек слизистой оболочки дыхательных путей, который провоцирует заложенность носа и затрудненное дыхание. Мамам и папам следует обратиться к детскому аллергологу: осмотр малыша врачом позволит установить причину развития атипичной реакции организма на отдельные вещества. Симптомы станут менее выраженными после исключения контакта ребенка с аллергеном. При необходимости, назначаются антигистаминные препараты.
Формирование временного прикуса
Появление первых зубов у младенца может вызывать избыточное выделение слизи из полости носа . Причиной этого становится наличие общих каналов кровоснабжения носоглотки и мягких тканей полости рта. Прилив крови к деснам сопровождается увеличением кровотока в прилежащих органах, что способствует ускоренной выработке слизи в полости носа малыша. Родителям следует вовремя удалять сопли из носа малыша для предотвращения заложенности.
Адаптация к окружающей среде после рождения
Водянистое отделяемое из дыхательных путей может стать реакцией детского организма на жизненные условия, существенно отличающиеся от внутриутробных. Новорожденные впервые сталкиваются с атмосферой, солнечным или искусственным светом, микрофлорой естественных родовых путей.
Сухой воздух
Недостаточная влажность в помещении может привести к образованию избыточных водянистых выделений в полости носа малыша. Их задача — предотвращение повреждения мягких тканей. Груднички не обладают навыком сморкания, что приводит к накоплению жидкости и затруднению носового дыхания.
Вирусные инфекции
Прозрачные сопли у ребенка, возникающие на фоне инфекционных поражений, представляют наибольшую опасность. При отсутствии лечения изменятся консистенция и цвет отделяемого. На поздних стадиях респираторных заболеваний слизь обретает бело-желтый или зеленоватый цвет, становится более густой, что свидетельствует о присоединении бактериальной инфекции.
Лечения сухого кашля у детей народными средствами — эффективные рецепты
Цель лечения этого вида кашля – снятие его приступов, формирование мокроты и смягчение раздражённого горла.
Соответственно в этом случае применяются народные средства, служащие достижению именно этих задач.
К ним относятся:
- мёд
- молоко
- животные жиры
- продукты растительного происхождения
Лечение кашля у детей народными средствами можно проводить в домашних условиях. Кашель можно вылечить, достаточно, быстро, если придерживаться списка рекомендаций.
Эти несколько несложных рецептов помогут в лечение сухого кашля:
Молоко с мёдом и сливочным маслом
Наверное, это самое простое и доступное средство народного лечения. Полстакана тёплого кипячёного молока смешать с одной чайной ложкой мёда и сливочного масла.
Тёплое молоко снимет приступ.
Мёд, как природный антисептик, убьёт болезнетворные бактерии в горле.
Масло смягчит раздражение, уменьшит першение и боль.
Использовать молоко с медом 3–4 раза в день.
Барсучий жир
Применяется только наружно методом растирания для детей младше трёх лет. Растирают грудь, спину. После нанесения малыша надо хорошо укутать. Подходит даже для грудничков.
Деткам более старшего возраста можно давать внутрь по одной чайной ложке до трёх раз в день перед едой, предварительно растворив в тёплом молоке.
Особенно полезен барсучий жир при хронических бронхитах и слабом иммунитете.
Почки сосны
Используются в качестве настоя на молоке или воде. Выбранную жидкость (500 мл) необходимо вскипятить, добавить одну столовую ложку почек, сразу же снять с огня, настаивать в течение 1 часа.
Давать по 50 г через каждые 1–2 часа. В первый же день результат будет ошеломительным. Очень действенное средство.
Сок редьки с мёдом
Это самое любимое детьми народное средство лечения сок редьки с медом. Готовится разными способами.
Самые распространённые:
В углубление, вырезанное в редьке, добавить мёд, дождаться выделения сока и образования сиропа.
Натереть редьку на мелкой тёрке, смешать с мёдом, дождаться образования сиропа.
Выжать сок из редьки на соковыжималке и смешать с мёдом.
Третий способ самый быстрый. При первых двух сироп образовывается в течение 3–4 часов (в зависимости от свежести редьки).
Зато первый способ вызывает у детей несказанную радость. Открывать горшочек с мёдом, поднимая крышку из редьки – это огромное удовольствие для малышей.
Давать деткам по одной чайной ложке в течение всего дня (с промежутком в 1–2 часа в зависимости от кашля). Мёд лучше использовать липовый или гречишный.
Растительные отвары
Используются самые разнообразные отвары: трав (мать-и-мачехи, чабреца, душицы, ромашки), корней (алтея, солодки, девясила), семян аниса.
Эти целебные снадобья продаются в любой аптеке. Способы приготовления отваров и их приёма подробно описаны на упаковке, не составят труда и не займут много времени.
Компрессы
Подойдут любые компрессы: из отварного картофеля, солевые, медово-горчичные.
Картофельный компресс готовят из мелко нарезанного картофеля, сваренного до мягкости (можно сварить картофельные очистки).
Солевой компресс – это обыкновенная нагретая на сковороде соль.
Сложности в этом никакой, однако, необходимо соблюдение двух правил:
— Отсутствие у ребёнка температуры.
— Компресс должен слегка греть, вызывая приятное тепло, но не обжигать.
Горчичный компресс готовят, смешивая в равных пропорциях горчичный порошок, мёд, муку, растительное масло и водку (разведённый водой спирт).
Такой компресс можно оставить на всю ночь. Все компрессы закрепляются на груди и спине ребёнка. Область сердца не закрывается.
Натрия тетраборат при молочнице у грудничков
Кандидозный стоматит – это распространенное заболевание среди новорожденных, появление которого провоцируют дрожжеподобные грибки. Проявляется заболевание в виде творожистого налета на слизистой оболочке ротовой полости.
К основным причинам, приводящим к появлению недуга, можно отнести:
- заражение при внутриутробном развитии или при кормлении грудью;
- ослабленный иммунитет;
- недостаточное соблюдение правил личной гигиены.
Заболевание доставляет массу беспокойств, одним из которых является отказ от груди. Лечение необходимо начать как можно раньше, ведь ситуация будет только усугубляться. Одним из лекарственных средств, назначаемых при заболевании, является тетраборат натрия.
Применение буры при лечении кандидоза у новорожденных – это причина для споров среди специалистов. Ввиду высокой токсичности в некоторых странах лекарственное средство запрещено в детской практике.
Все же многие врачи назначают это средство, утверждая, что при соблюдении точных дозировок, риск появления побочных эффектов сводится к минимуму. Лечение грудничков тетраборатом натрия должно проводиться под строгим контролем врача.
Правила применения
Для достижения максимального терапевтического эффекта следует придерживаться следующей последовательности действий в применении препарата:
- первым делом необходимо тщательно вымыть руки с мылом, а затем высушить их;
- на палец, лучше указательный, следует намотать бинт или марлевую салфетку;
- на салфетку следует нанести лекарственное средство;
- далее обрабатывается поверхность щек, десен, языка и неба;
- налет следует хорошо счищать, но при этом действия должны быть аккуратными, чтобы не травмировать нежную слизистую оболочку;
- перед сном тетраборатом натрия необходимо обработать пустышку.
Проводить такую процедуру следует несколько раз в день после кормления. Длительность лечения составляет одну неделю. Даже после полного исчезновения налета, ротовую полость грудничка еще в течение нескольких дней необходимо продолжать обрабатывать.
Лучше не использовать вместо бинта, материалы с мягкой структурой, например, ватные палочки или диски. Их структура не позволит тщательно удалить белый налет.
Лучше конечно предотвратить появление молочницы, чем ее лечить, для этого необходимо придерживаться следующих правил:
- перед каждым контактом с ребенком следует мыть руки;
- периодически стирать игрушки;
- следить за чистотой груди, для этого перед каждым кормлением ее необходимо ополаскивать в воде и несколько раз в день мыть с мылом;
- пустышки и бутылочки должны стерилизоваться;
- должна быть отдельная посуда для детского питания;
- закаливание организма;
- очищение носовой полости от корочек;
- поддержание оптимальной влажности.
Натрия тетраборат является действенным и доступным средством для лечения вагинальной молочницы и детского кандидозного стоматита
Все же ввиду высокой токсичности средство необходимо применять осторожно
Для этого ни в коем случае не увеличивайте самостоятельно дозировку и не удлиняйте срок лечения. Используйте препарат строго по назначению доктора, а не потому, что он помог кому-то из ваших знакомых. И не забывайте о мерах профилактики, которые помогут предотвратить повторное заражение.
Лекарства от кашля
К медикаментозному лечению кашля прибегают тогда, когда нарушается общее состояние и самочувствие ребенка.
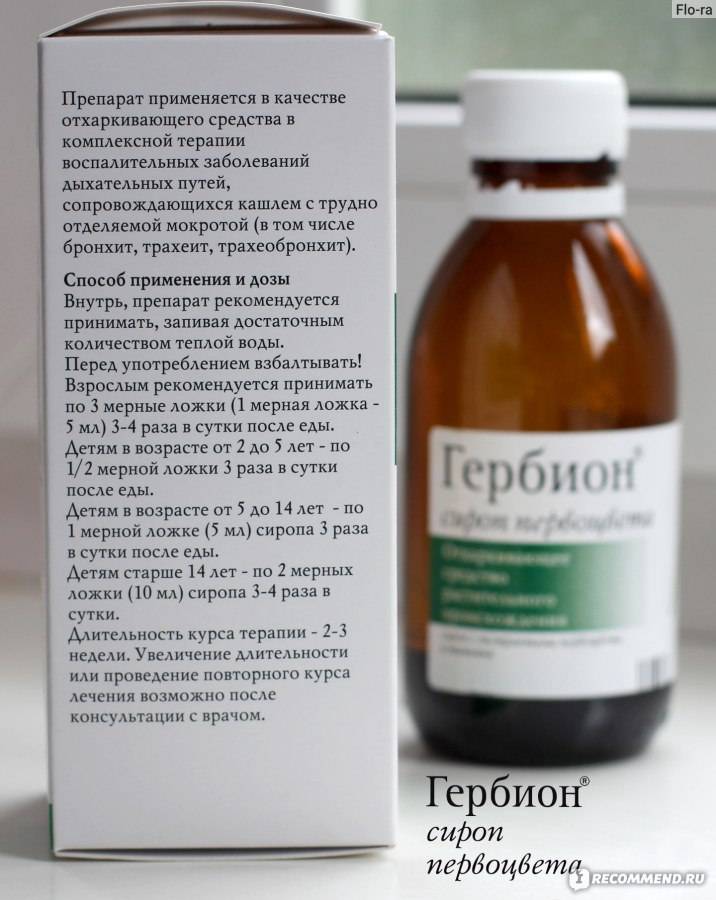
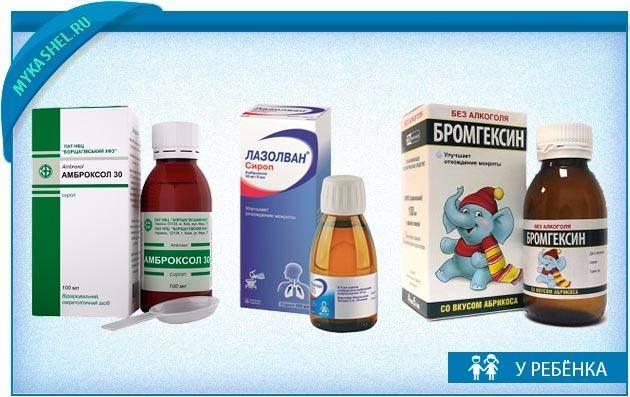
При навязчивом, сухом и непродуктивном кашле с малым количеством отделяемой мокроты ребенку назначают муколитические средства («Бромгексин», «АЦЦ», «Флуимуцил», «Амбробене», «Лазолван»).
Затем, когда кашель станет продуктивным, влажным и начнет хорошо отделяться мокрота, назначают отхаркивающие средства, которые способствуют более интенсивному выведению мокроты из организма (корень солодки, «Геделикс», «Доктор Мом», «Мукалтин», «Пертуссин»).
Если кашель сухой, мучительный, сопровождается нарушением сна и рвотой показано назначение препаратов, воздействующих на кашлевой центр.
Если кашель у ребенка сопровождается бронхоспазмом показано применение бронхолитических средств («Теофиллин», «Эуфиллин»).
Существуют также комбинированные препараты, которые снимают воспаление, подавляют кашель и разжижают мокроту («Бронхолитин», «Стоптуссин»).
Решение о назначении того или иного препарата от кашля принимает врач, потому что только он может точно установить причину появления кашля и поставить правильный диагноз. Самолечение недопустимо! Ведь при неверном выборе лекарства можно нанести вред здоровью ребенка.
Профилактика кашля у детей
Существует ряд правил, соблюдение которых позволяет существенно снизить вероятность возникновения кашля у ребенка:
- Ежедневное проветривание и влажная уборка квартиры.
- Закаливание ребенка.
- Регулярные прогулки на свежем воздухе.
- Соблюдение ребенком правил личной гигиены.
- В период наибольшего распространения гриппа и ОРВИ ежедневное промывание полости носа водой с морской солью для недопущения попадания инфекции в дыхательные пути.
- Прием витаминов для повышения иммунитета.
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(0)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
Причины возникновения кашля у ребенка
Чаще всего кашель у ребенка является симптомом ОРВИ. Помимо ОРВИ кашель у детей часто возникает в результате воспалительных явлений в ЛОР-органах.
Удушливый, мучительный кашель сопровождает течение бронхиальной астмы.
Внезапно возникающий сильный и удушливый кашель может быть следствием попадания в дыхательные пути инородного тела, что требует незамедлительного врачебного вмешательства, так как представляет собой реальную угрозу для жизни ребенка.
Табачный дым, сухой воздух в квартире также могут стать причиной появления кашля у ребенка.
Следует знать, что кашель может возникать не только при заболеваниях дыхательной системы. Он может появляться у детей с пороками сердца или заболеваниями ЖКТ.
Лечение кашля у ребенка
Как правило, кашель является симптомом какой-либо болезни, поэтому терапия должна быть направлена не только на устранение собственно кашля, но и на причину, по которой он появился. Именно поэтому лечение кашля у детей должно проводиться под контролем педиатра, который выявит его причину и назначит адекватное лечение.
В первую очередь необходимо обеспечить маленькому пациенту щадящий режим. Но это не означает, что он должен дни напролет проводить в постели. Наоборот, если общее состояние ребенка нормальное, температура тела не повышена, умеренная двигательная активность даже полезна, так как при движении бронхи лучше очищаются от слизи, а это способствует более быстрому выздоровлению.
Грудничкам, для лучшего отхождения мокроты, полезно периодически делать массаж, легонько похлопывая их по спинке.
Кормить ребенка нужно легкой, но калорийной пищей (фруктовое пюре, молочный коктейль, кисель, желе). Если ребенок отказывается от еды, не нужно кормить его насильно. А вот пить нужно много. Теплое, обильное питье способствует снятию интоксикации организма и разжижению мокроты, что ускоряет и облегчает ее выведение из организма.
Лечебные мероприятия при ОРВИ направлены в основном на удаление мокроты из дыхательных путей ребенка. Для этого, помимо обильного питья, увлажняют воздух в помещении, где находится больной. Это можно сделать специальным прибором (увлажнителем воздуха) или при помощи влажного полотенца, которое кладут на горячую батарею.
Одним из самых распространенных способов лечения кашля у детей являются ингаляции. Их проводят в домашних условиях, используя подручные средства или специальные приборы – ингаляторы. Лекарственные вещества проникают вместе с вдыхаемым паром в дыхательные пути ребенка. Действуя местно, в очаге инфекции, они способствуют более интенсивному уничтожению микробов и продуктов их жизнедеятельности и соответственно уменьшают кашель.
Средняя продолжительность одной ингаляции 5-10 минут, курс лечения 7-10 процедур. Детям, не достигшим трехлетнего возраста проводить ингаляции нежелательно, так как существует риск развития бронхоспазма.
Лечение кашля у детей горчичниками и банками, которые пользовались большой популярностью в прошлые годы, сегодня не рекомендуется.
Что касается медикаментозной терапии кашля у детей, то сегодня существует большое количество препаратов от кашля, которые делятся на три большие группы – отхаркивающие средства (улучшают отхаркивание мокроты), муколитические средства (способствуют разжижению мокроты) и средства, подавляющие кашель путем воздействия непосредственно на кашлевой центр.
Что способствует отхождению мокроты?
Если лечение влажного кашля у ребенка не дает результатов, ребенка нужно обильно поить. Жидкость разжижает вязкий секрет и способствует его отхаркиванию. Питье должно быть теплым или комнатной температуры. Во время болезни лучше всего подойдут ягодный морс, кисель, чай с лимоном и имбирем, молоко с медом, отвары лекарственных трав. Эти напитки богаты витаминами и минералами, необходимыми для выздоровления.
Кашель может затягиваться из-за сухого микроклимата. Исправить ситуацию помогут частые проветривания, влажная уборка и увлажнение воздуха. Можно использовать специальную технику, миски с водой или мокрые полотенца. Желательно, чтобы температура в детской комнате не поднималась выше 22-24 °C.
Если ребенок в целом чувствует себя неплохо и его беспокоит только кашель, чаще бывайте на свежем воздухе. Во время прогулок в парке легкие фильтруются и насыщаются кислородом, а слизистая оболочка носоглотки естественным образом увлажняется. Главное — держитесь подальше от магистралей и заводов. И, конечно, не допускайте перегрева или переохлаждения. Будьте здоровы!
Боль в горле у ребенка: что и как в этом случае делать родителям?
консультация педиатра в медицинском центре «Онни»
Боль в горле – это распространенный симптом заболеваний верхних дыхательных путей у детей и подростков. В большинстве случаев при боли в горле родителям ребенка не о чем беспокоиться: это частый симптом простуды (ОРЗ, ОРВИ), который проходит сам даже без какого-либо лечения. Однако иногда боль в горле может быть признаком серьезной проблемы, которая может потребовать лечения.
Стрептококковая инфекция
Стрептококковая ангина или тонзиллит — эта инфекция, вызванная определенным видом бактерий стрептококка – бета гемолитическим стрептококком группы А (БГСА). Наряду с болью в горле у детей может быть жар, головная боль, боль в животе, иногда с рвотой, и мелкая розовая сыпь на теле (словно кожу потерли мелкой наждачной бумагой). Все эти симптомы могут также наблюдаться и при вирусной инфекции, поэтому единственный способ действительно узнать, является ли это воспаление горла опасной инфекцией БГСА — это провести экспресс анализ (можно вызвать специалиста на дом), либо сделать мазок для посева и выделения чистой культуры возбудителя. Если обычную ангину можно лечить без применения антибиотиков, то БГСА ангина требует их назначения, чтобы предупредить возможные тяжелые осложнения, такие как проблемы с сердцем, поражения почек и суставов.
Перитонзиллярный (паратонзиллярный) или заглоточный абсцесс. Это заболевание редкое, выглядит как скопление гноя позади миндалин (перитонзиллярное) или в задней части глотки (ретрофарингеальное), которое может быть опасным, создавая угрозу для заражения крови. К симптомам относятся покраснение и отек только на одной стороне горла, сильная боль в горле с лихорадкой и ригидностью (жесткостью) шеи ребенка.
Стоматит. Воспаление слизистой оболочки рта вызывается бактериями или вирусами, и может приводить к болям во рту и в том числе — в горле. Заболевание проходит само собой, но может сделать еду и питье очень болезненным или дискомфортным, поэтому у некоторых детей со стоматитом (особенно очень маленьких детей), которые «щадят» себя от боли отказываясь от еды и питья, возникает обезвоживание. В таких случаях необходимо местное лечение, препараты должен назначить врач, цель терапии — покрыть поврежденные участки или снизить их болезненность, чтобы облегчить еду и питье.
Химические ожоги горла. Маленькие дети любопытны и не обладают слабыми навыками самосохранения. Если они случайно выпьют что-то, что является сильной кислотой или щелочью, то это может обжечь рот и горло. Бытовая химия, такая как отбеливатели, средства для прочистки труб, для чистки унитазов, некоторые моющие средства и даже некоторые косметические средства, такие как выпрямители для волос или жидкости для снятия лака, могут нанести очень серьезные повреждения слизистым оболочкам ротовой полости, в том числе – и горлу. Если взрослый не был свидетелем проглатывания химического вещества, то необходимо проверить такую возможность, если ребенок вдруг стал жаловаться на внезапную и сильную боль в горле.
Виды аллергических кожных реакций
Дерматит
Дерматит – одна из самых распространенных кожных реакций у младенцев. Чаще всего у грудных и маленьких детей встречается атопический дерматит. В США, например, им страдают 13% детей и подростков до 18 лет. Точные причины болезни пока неизвестны, но врачи считают, что они лежат в области генетики и факторов окружающей среды.
Существуют и другие формы аллергического дерматита, в том числе контактный. Спровоцировать контактный дерматит могут некоторые ткани, мыло, а усилить – перегрев.
Дерматит может проявляться как маленькие красные прыщики или как шелушение и сухость кожи, причем у малышей разного возраста очаги возникают в разных местах. По данным Национальной ассоциации дерматита США, до шести месяцев это кожа головы, а также лоб, щеки, подбородок (характерно, что в местах, закрытых подгузником, симптомов обычно не бывает, очевидно, благодаря постоянному увлажнению этой зоны); от шести месяцев до года – колени и локти, то есть места, которые при ползании соприкасаются с полом или ковром.
Папулезная или папулезно-везикулезная сыпь
Так проявляется, например, местная аллергическая реакция на укусы насекомых (комаров, клопов) и клещей. Сыпь чаще всего возникает у детей 2–6 лет, но случается и у новорожденных. Выглядит она как небольшие скопления красных прыщиков или волдырей, иногда наполненных жидкостью, и может сохраняться от нескольких дней до нескольких недель.
Крапивница, или уртикария
Когда в наш организм попадает аллерген, возникает реакция, в ходе которой выделяется вещество под названием гистамин. Он-то и является главным виновником возникновения крапивницы вместе с другими симптомами аллергии. Крапивница – это сильно зудящие, плоско приподнятые бледно-розовые волдыри, похожие на ожог крапивой (лат. urtica). Волдыри могут появляться в любом месте на теле и обычно представляют собой целые кластеры.
Причиной крапивницы у младенца может стать, в частности, пищевая аллергия, которой, по данным Американской академии аллергии, астмы и иммунологии, в США страдают около 6% детей в возрасте до двух лет. При пищевой аллергии уртикария порой сопровождается симптомами со стороны дыхательных путей и кишечника, в том числе кашлем, рвотой, диареей, кровью в стуле. Младенец на грудном вскармливании может вообще не есть аллергенные продукты – достаточно того, что такую пищу ест мама. Не надо забывать и о продуктах-гистаминолибераторах, которые сами по себе не аллергенны, но провоцируют выброс гистамина и, соответственно, сыпь.
Если у ребенка возникает аллергическая реакция после кормления грудным молоком, маме есть смысл вести дневник питания, чтобы разобраться, что из съеденного ею стало причиной симптомов. А выявив аллергенный продукт – отказаться от его потребления на весь период грудного вскармливания.
Прикорм тоже может стать причиной аллергии. Чтобы предотвратить кожные аллергические реакции у детей до года, педиатры советуют вводить продукты постепенно, по одному зараз, и следить за реакцией. Если возникнет сыпь, будет проще понять, какой именно продукт ее вызвал.
4.Лечение
Как показано выше, спектр возможных причин настолько широк, что описать все варианты терапевтического ответа абсолютно нереально (ситуация может разрешиться как спонтанным однократным чиханием, так и объемным хирургическим вмешательством по экстренному протоколу, а также любыми промежуточными вариантами). В данном случае гораздо важнее сказать о доврачебной помощи.
Воздух в помещении при всех без исключения симптомах должен быть чистым, свежим и прохладным. Нет ни единой болезни, которая требовала бы затхлой неподвижной атмосферы с пониженным содержанием кислорода, нагретой до температуры финской бани и насыщенной всеми известными науке микроорганизмами.
Одежда не должна затруднять дыхание. Любые действия родителей должны подчиняться логике и быть осмысленными (пусть даже эти действия окажутся не вполне грамотными, это намного безопасней поступков «наугад», в панике, в ступоре, в истерике и пр). Если причина развившегося состояния неизвестна, ранее не диагностирована, непонятна; если у вас нет четких врачебных предписаний на этот случай, – то никаких медикаментов до прибытия врача ребенку давать не сто́ит.
2.Причины
Непосредственной причиной появления хрипов можно считать любое изменение конфигурации воздухоносных путей, в результате чего поток вдыхаемого и/или выдыхаемого воздуха становится турбулентным (завихренным, неравномерным).
В свою очередь, сечение и пропорции дыхательных путей могут измениться вследствие следующих причин:
- отек, обусловленный длительным плачем, криком, смехом и т.п.;
- отек, обусловленный воспалением (ОРЗ, ОРВИ, аллергические реакции);
- аденоиды или гиперплазия миндалин;
- бронхоспазм по типу астматического приступа (может быть обусловлен также термическими, токсическими, психогенными, нейрогенными факторами);
- инородное тело в гортани, трахее или в подлежащих отделах дыхательного тракта;
- скопление слизи на фоне активного инфекционно-воспалительного процесса, рефлекторной реакции бронхиальных стенок на аллерген и пр.;
- скопление гноя, крови, пневмоторакс (присутствие воздуха в герметичных от природы полостях) и другие состояния, требующие немедленной госпитализации и интенсивной терапии.
Помощь
Педиатры рекомендуют при появлении неблагоприятных симптомов обратиться к доктору. Он проведет аускультацию (прослушивание) легких при помощи фонендоскопа. Если кашель связан с чрезмерной секрецией слизи или повышенным слюноотделением, здоровье растущего организма в безопасности. В этом случае нужно следовать врачебным рекомендациям, чтобы облегчить самочувствие маленького пациента:
- Ежедневные прогулки на свежем воздухе
- Поддержание оптимального уровня влажности воздуха в жилом помещении
- Ежедневная влажная уборка жилья
- Очищение носа от слизи при помощи аспиратора
- Обильное теплое питье
- Увлажнение слизистых оболочек в носу, промывание носа растворами с морской водой (Аквалор, Аквамарис)
Аспираторы для удаления слизи из носовых ходов отличаются по стоимости и способу применения. Наиболее простой, недорогой и действенный вариант – спринцовка из резины. Ее необходимо сжать, после чего ввести наконечник поочередно в ноздри и разжать, извлекая слизь.
Аспиратор для удаления слизи из носа
Вакуумные назальные аспираторы не слишком просты в использовании, поэтому не каждый решится их использовать. Для применения вакуумного аспиратора необходим пылесос, который позволит вытянуть слизь из носовых ходов. Главный недостаток данного устройства – шумность во время проведения процедуры.
Электрические устройства максимально эффективны и управляются при помощи специальной кнопки, что позволяет быстро и удобно извлечь слизь, но их стоимость достаточно высока.
Оптимальный вариант – механический назальный аспиратор. Внешне он представляет собой емкость для извлечения слизи со специальным наконечником и трубочкой. Наконечник вводится в ноздри маленького пациента, а при помощи трубочки производится всасывание воздуха при помощи рта. Устройство имеет сменные фильтры, предотвращающие попадание отделяемого в полость рта родителя.