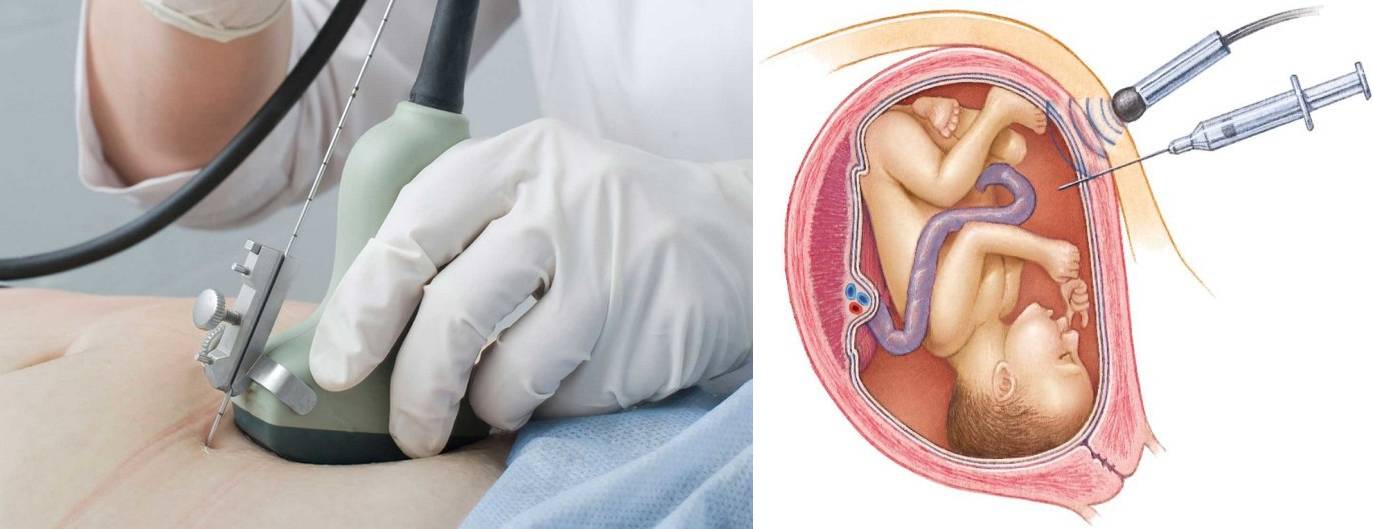
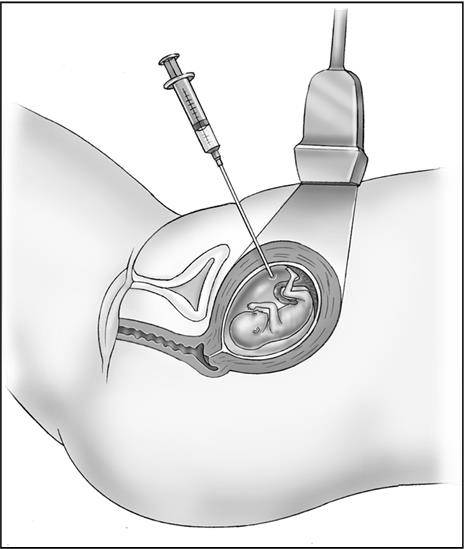
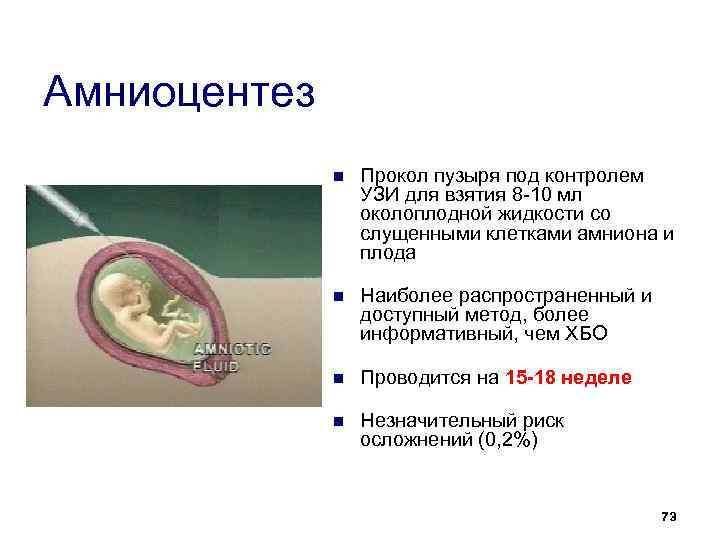
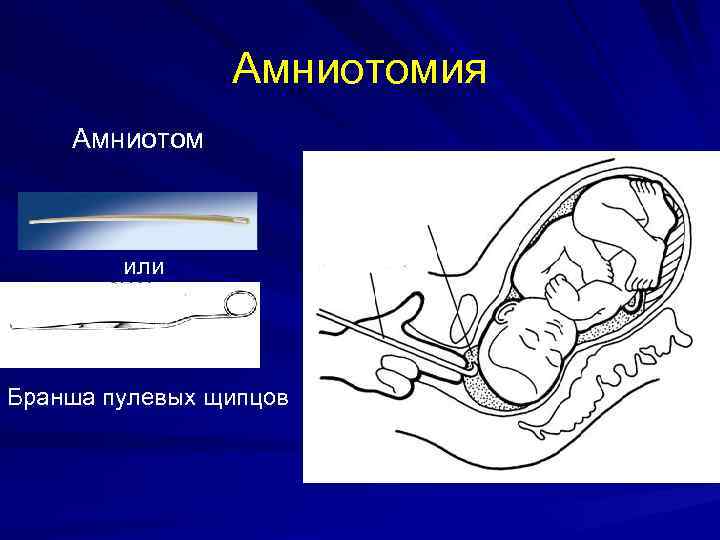
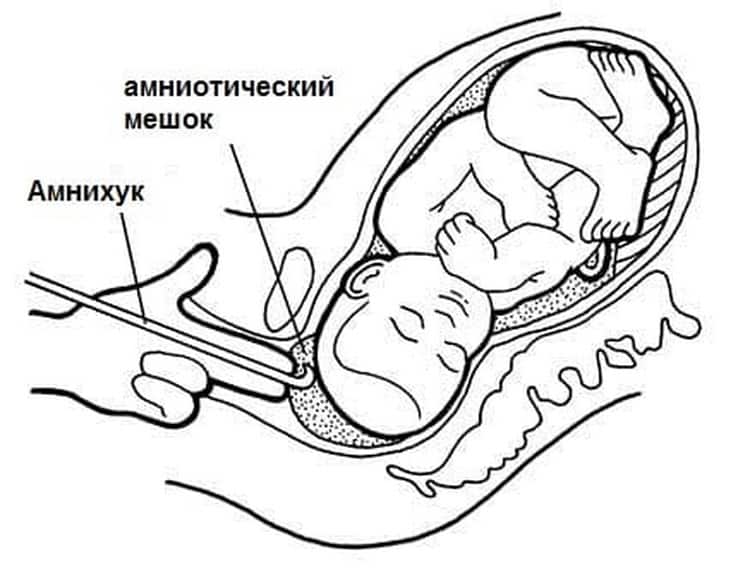
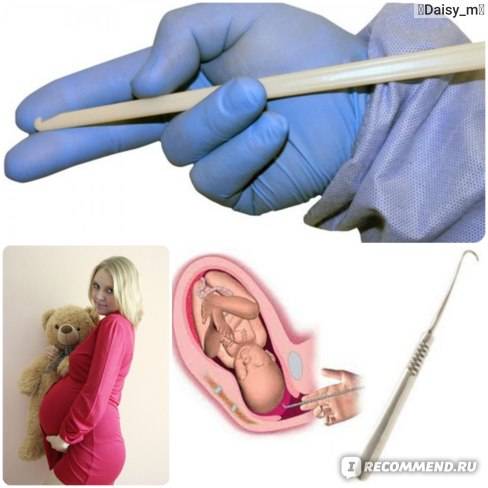
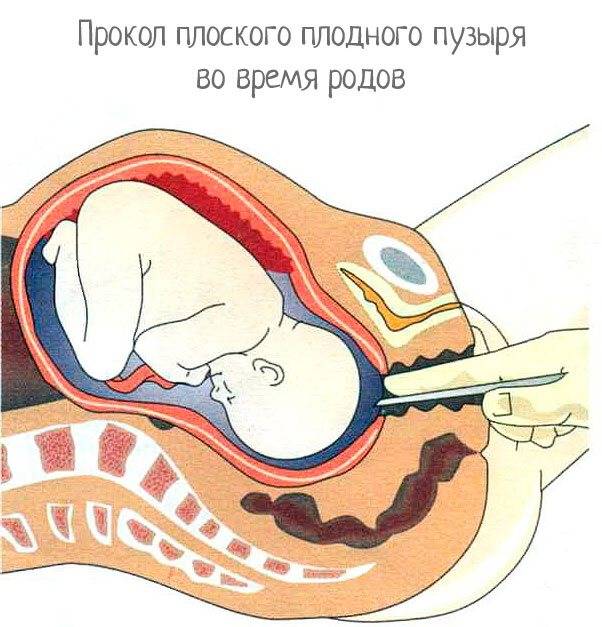
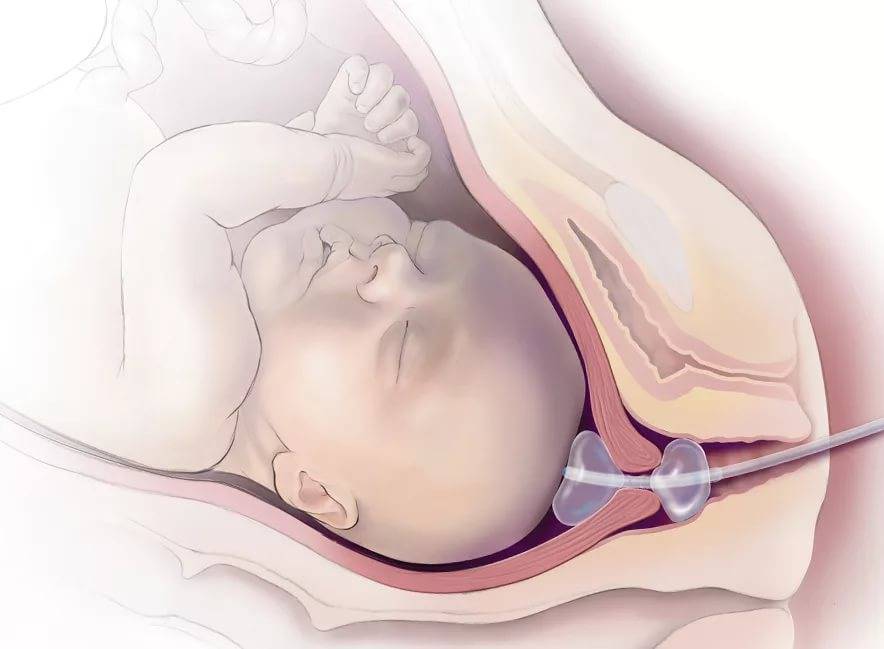
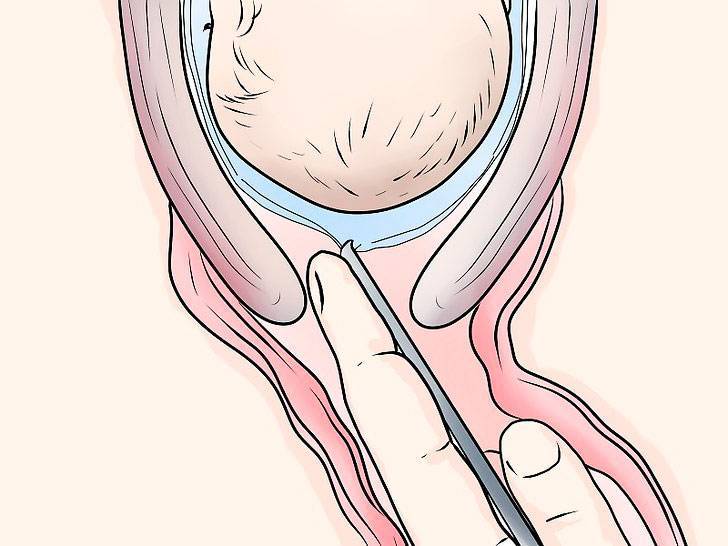
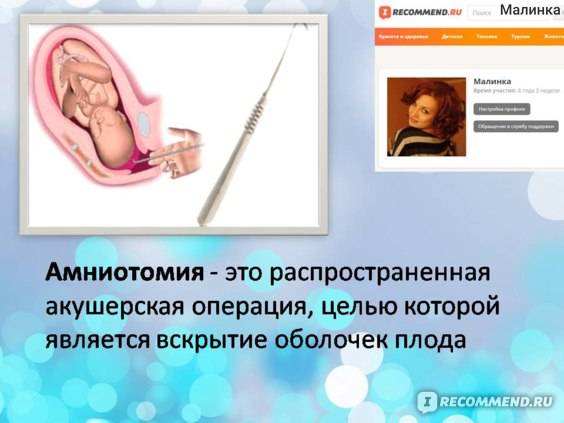
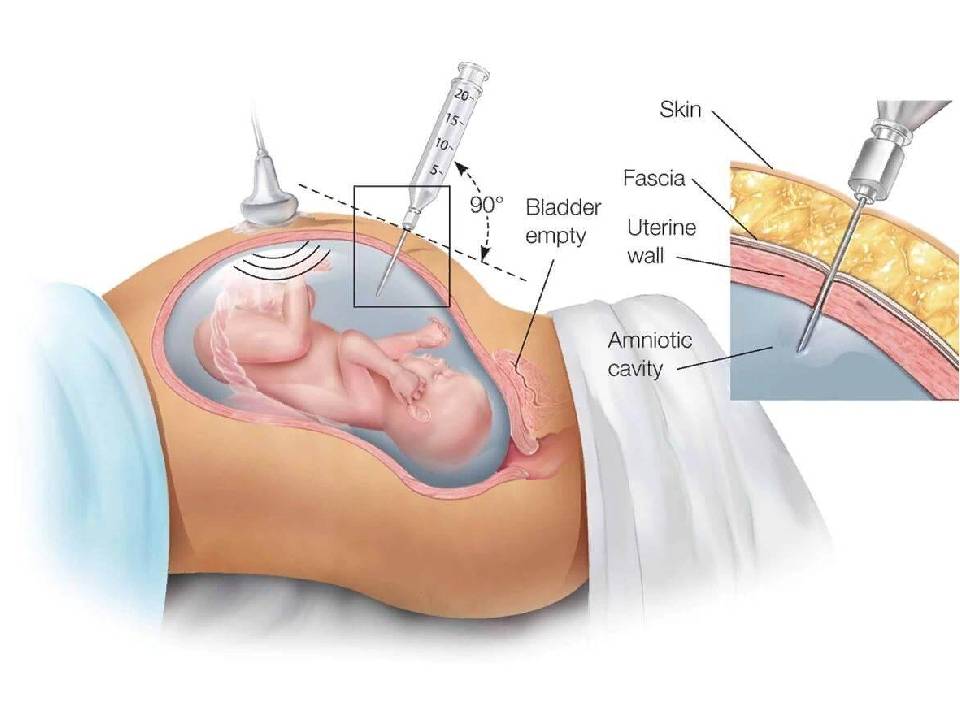
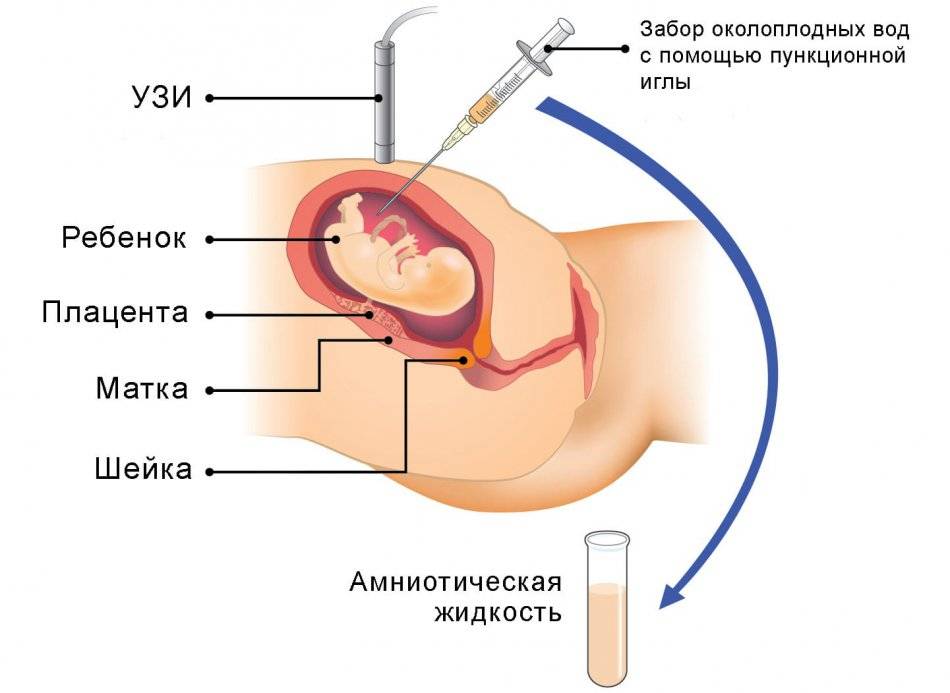
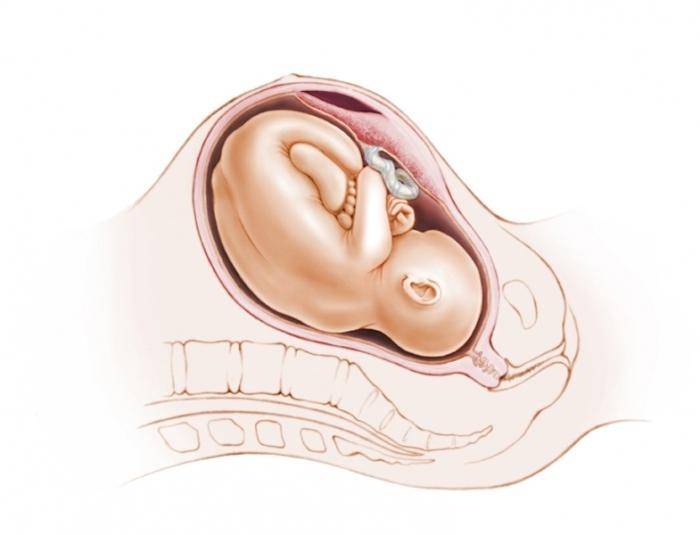
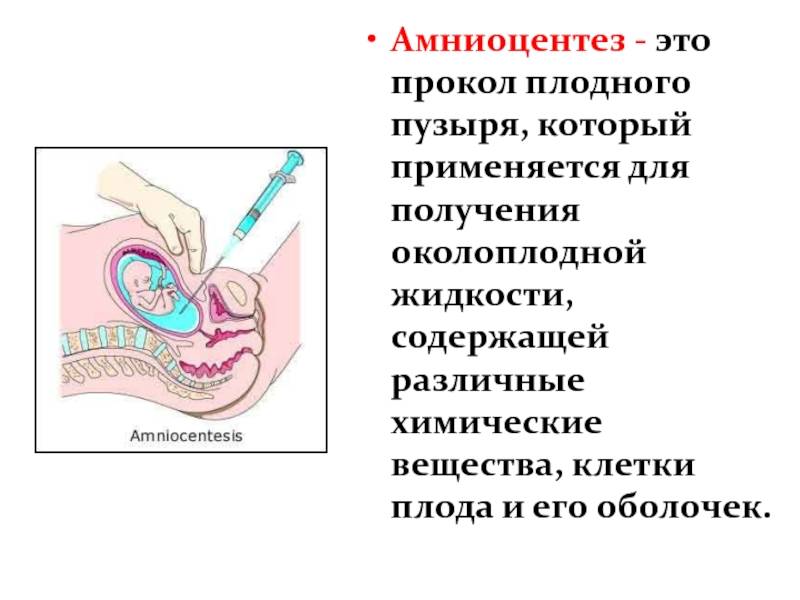
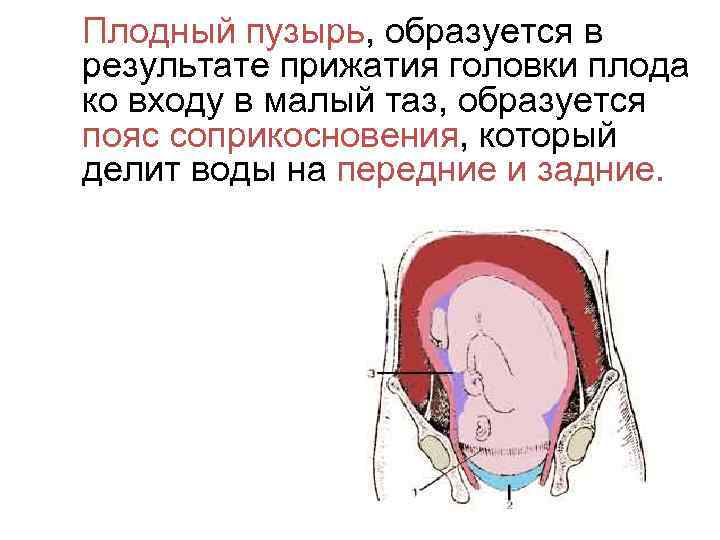
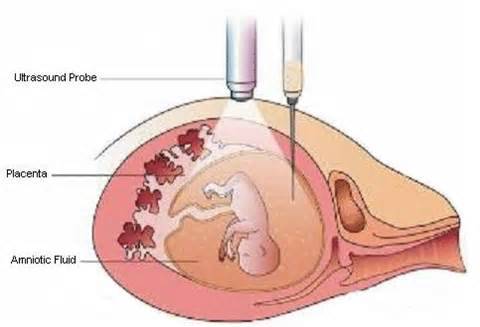
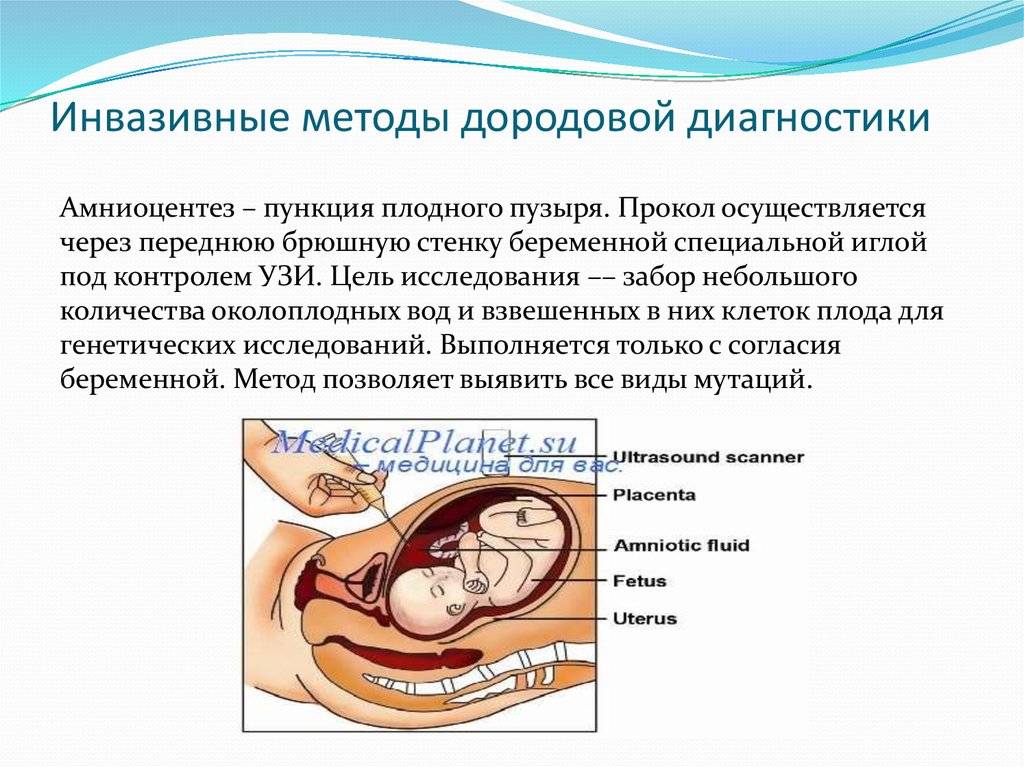
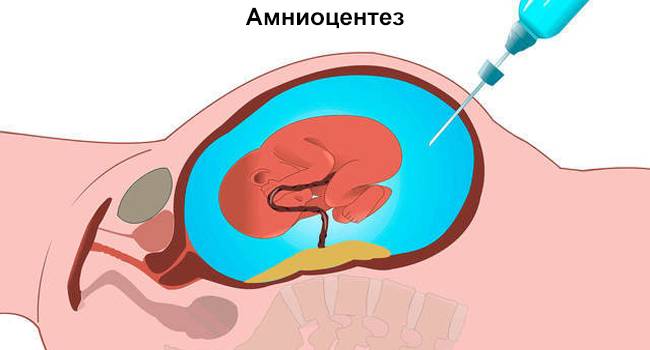
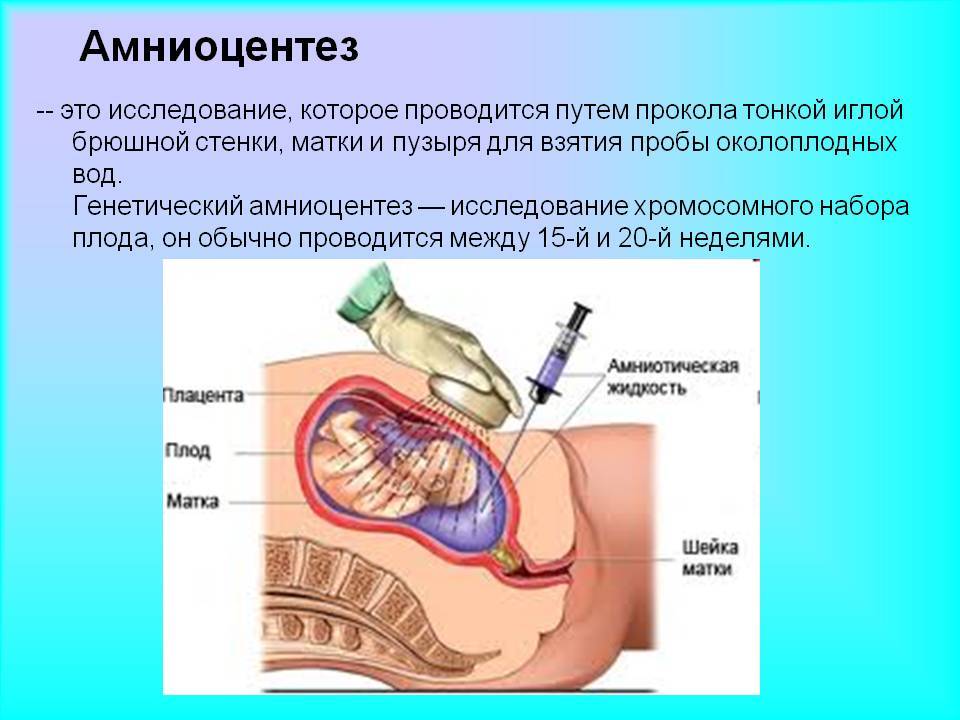
Показания к проколу плодного пузыря
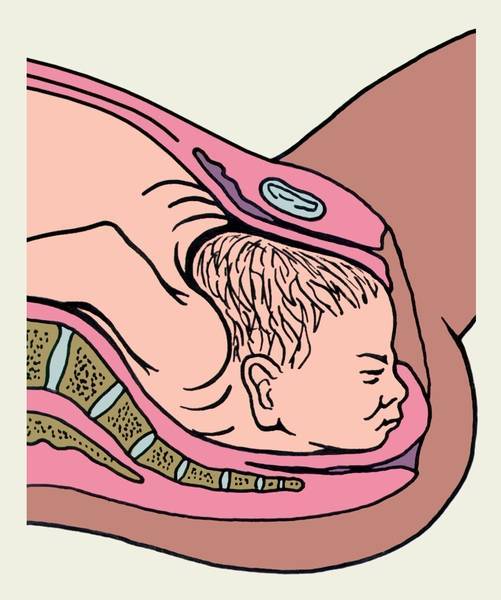
Бывает так, что при полном раскрытии шейки матки плодный пузырь остается целым. Это может быть связано с чрезмерной его плотностью или эластичностью, а также малым количеством передних вод. Такие роды характеризуются затяжным периодом изгнания плода, замедленным продвижением предлежащей его части, появлением кровянистых выделений из половых путей. Возникает опасность преждевременной отслойки плаценты и гипоксии плода. В этом случае производят искусственное вскрытие плодного пузыря по медицинским показаниям.
Как и любая манипуляция в медицине, амниотомия должна быть оправдана, так как плодный пузырь выполняет определенные функции: защищает ребенка от инфекции и делает роды менее неприятными, мягкими и естественными. Он позволяет шейке матки раскрываться плавно и постепенно. Кроме того, если амниотомию делают при высоком положении ребенка, возникает риск выпадения пуповины, что приводит к серьезным осложнениям.
Показаниями к проколу плодного пузыря являются:
- Переношенная беременность. Имеется в виду так называемое истинное перенашивание беременности, когда в плаценте происходят определенные изменения, в связи с которыми она уже не может обеспечить доставку необходимого количества кислорода плоду. Таким образом, плод оказывается в состоянии гипоксии (недостатка кислорода). В этой ситуации амниотомия может служить способом стимуляции родовой деятельности.
- Гестоз беременных. Это состояние представляет собой синдром, при котором нарушается работа многих органов и систем. Развивается в результате беременности. Основные его симптомы: патологическое увеличение массы тела, отеки, артериальная гипертензия, протеинурия (белок в моче), приступы судорог и/или кома. Гестоз беременных — не самостоятельное заболевание; это синдром, обусловленный невозможностью адаптационных систем организма матери обеспечить потребности развивающегося плода.
- Резус-конфликтная беременность. Такая беременность также может протекать с осложнениями. Если родоразрешение через естественные родовые пути возможно, средством стимуляции может стать амниотомия.
- Прелиминарный период. Так называют нерегулярные и неэффективные предродовые схватки, не приводящие к раскрытию шейки матки, порой длящиеся несколько дней. Они также могут стать показанием к вскрытию плодного пузыря.
- Слабость родовой деятельности. Она характеризуется наличием схваток, слабых по силе, коротких по продолжительности и редких по частоте. При таких схватках раскрытие шейки матки и продвижение плода по родовому каналу происходит замедленно.
- Повышенная плотность плодных оболочек. При полном или почти полном раскрытии шейки матки плодные оболочки не могут разорваться самостоятельно, амниотомия — единственный способ предотвратить рождение ребенка “в рубашке”. Такая ситуация неблагоприятна, потому что при этом малыш не может сделать вдох сразу после рождения.
- Многоводие. Вскрытие плодного пузыря при многоводии проводят потому, что большое количество околоплодных вод может служить причиной слабости родовой деятельности, а также выпадения пуповины при самостоятельном излитии околоплодных вод.
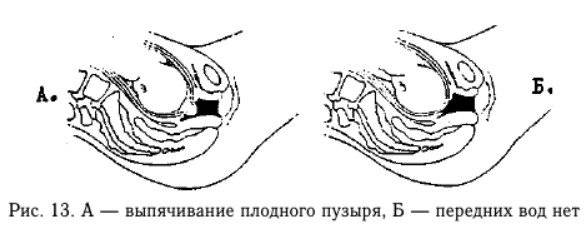
- Плоский плодный пузырь. Иногда (чаще всего при маловодии) передних вод в плодном пузыре совсем мало или нет вовсе — тогда оболочки оказываются натянутыми на головке плода, что может привести к аномалиям родовой деятельности и к преждевременной отслойке плаценты.
- Низкое расположение плаценты. Начало родовой деятельности может спровоцировать ее преждевременную отслойку, что исключительно опасно для плода, поскольку при этом прекращается доставка кислорода плоду. Во время амниотомии воды изливаются, и головка плода прижимает край плаценты, препятствуя таким образом ее отслойке.
- Различные патологические состояния, связанные с повышенным артериальным давлением и нарушением циркуляции крови — гестоз, гипертония, болезни сердца и почек и др.
Обзор
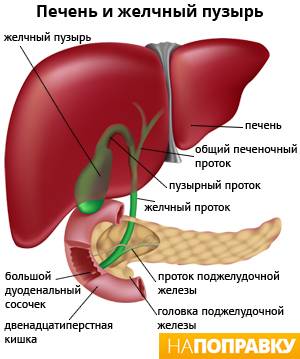 Камни в желчном пузыре (желчнокаменная болезнь, желчекаменная болезнь, ЖКБ, холелитиаз) — заболевание, характеризующееся образованием в желчном пузыре камней, обычно состоящих из холестерина. В большинстве случаев они не вызывают каких-либо симптомов и не требуют лечения.
Камни в желчном пузыре (желчнокаменная болезнь, желчекаменная болезнь, ЖКБ, холелитиаз) — заболевание, характеризующееся образованием в желчном пузыре камней, обычно состоящих из холестерина. В большинстве случаев они не вызывают каких-либо симптомов и не требуют лечения.
Однако если камень застрянет в протоке (отверстии) желчного пузыря, он может спровоцировать внезапную сильную боль в животе, которая обычно длится от одного до пяти часов. Такая боль в животе называется желчной коликой.
Камни в желчном пузыре также могут вызвать его воспаление (холецистит). Холецистит может сопровождаться продолжительной болью, желтушностью кожи и повышением температуры тела выше 38°C.
В некоторых случаях камень, опустившись из пузыря, может закупорить проток, по которому в кишечник стекает пищеварительный сок из поджелудочной железы (см. рисунок справа). Это вызывает её раздражение и воспаление — острый панкреатит. Такое состояние вызывает боль в животе, которая постоянно усиливается.
Желчный пузырь
Желчный пузырь — это небольшой мешковидный орган, расположенный под печенью. Строение желчного пузыря и его протоков вы можете рассмотреть на изображении справа.
Основная функция желчного пузыря — хранить желчь.
Желчь — это жидкость, вырабатываемая печенью, помогающая расщеплять жиры. Она проходит из печени по каналам — печеночным протокам и поступает в желчный пузырь.
Желчь накапливается в желчном пузыре, там она становится более концентрированной, что способствует лучшему расщеплению жиров. По мере необходимости желчь выделяется из желчного пузыря в общий желчный проток (см. картинку), а затем в просвет кишечника, где участвует в пищеварении.
Считается, что камни формируются из-за нарушения химического состава желчи в желчном пузыре. В большинстве случаев сильно повышается уровень холестерина, а лишний холестерин превращается в камни. Камни в желчном пузыре встречаются очень часто. В России распространенность желчнокаменной болезни колеблется в пределах 3–12%.
Обычно лечение требуется лишь в случаях, когда камни причиняют беспокойство, например, боль в животе. Тогда может быть рекомендована малоинвазивная операция по удалению желчного пузыря. Эта процедура, называемая лапароскопическая холецистэктомия, довольно проста и редко имеет осложнения.
Человек может обходиться и без желчного пузыря. Этот орган полезен,но не является жизненно необходимым. После холецистэктомии в печени по-прежнему вырабатывается желчь, которая вместо того, чтобы накапливаться в пузыре, по каплям стекает в тонкую кишку. Однако у части прооперированных развивается постхолецистэктомический синдром.
Замена цистостомы на дому
Для процедуры необходимо заранее подготовить следующие новые, стерильные материалы:
- физраствор;
- новый катетер и ёмкость для приёма мочи;
- антисептик, рекомендуется использовать хлоргексидин;
- повязку-пластырь;
- медицинские перчатки;
- марлевые, спиртовые салфетки;
- шприц.
Замену дренажного устройства должен проводить врач и только в крайних случаях мероприятие можно доверить пациенту. Смена трубки производится раз в месяц, в некоторых случаях такие манипуляции необходимы через неделю после установки катетера. Замена цистостомы схожа с предыдущей процедурой, только после удаления трубки, на ее место устанавливается новая конструкция.
Как определить начало схваток?
Не зная, что собой представляют схватки, как понять, что они начинаются, – первородящие женщины представляют с трудом
Врачи при этом обращают внимание на локализацию и характер болезненных ощущений, которые сопровождают процесс раскрытия шейки матки
Среди главных характеристик истинных, родовых схваток акушеры называют:
- Постепенное увеличение продолжительности схватки.
- Усиление интенсивности и сокращение интервала.
- Четкая периодичность – возникают через одинаковые промежутки времени.
Первые признаки начала схваток
Первые схватки не возникают внезапно. Все начинается с постепенного появления болезненных ощущений в области поясницы или нижней части живота. Параллельно с усиливающимися, циклическими болезненными ощущениями наблюдаются следующие признаки скорых родов:
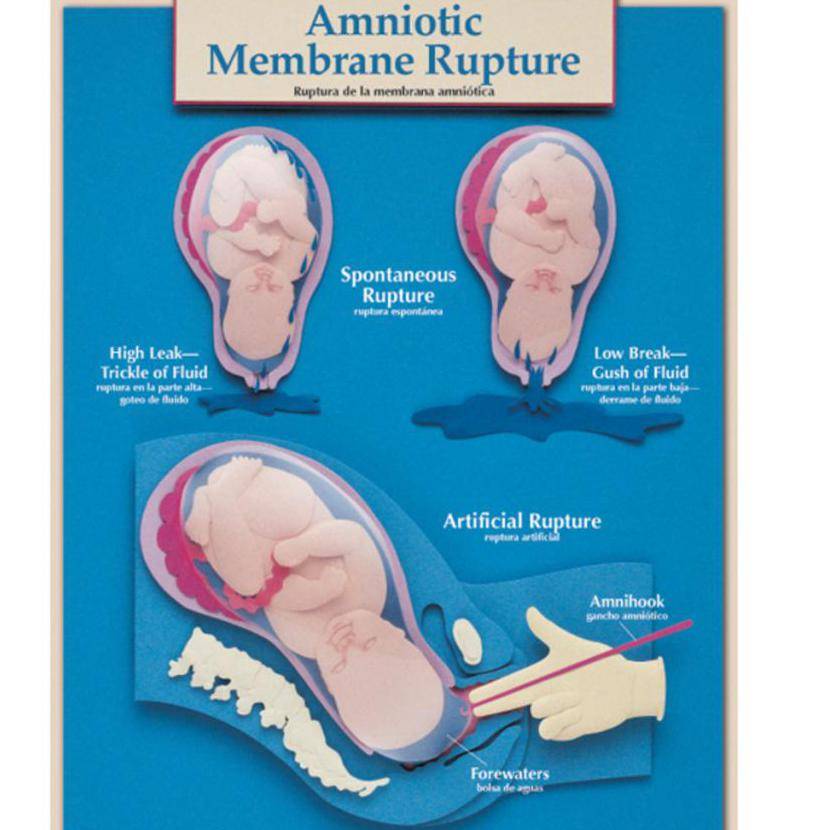
- Разрыв плодного пузыря – происходит это на высоте одной из схваток. Из влагалища появляется прозрачная амниотическая жидкость. Это передние околоплодные воды. Объем их невелик – 150–300 мл. Стоит отметить, что отхождение околоплодных вод возможно и в процессе родов.
- Отхождение слизистой пробки – тоже свидетельствует о скором начале схваток. Однако в данном случае период, прошедший от выхода пробки до появления схваток, может растянуться на несколько дней.
Как отличить тренировочные схватки от настоящих?
Акушеры нередко обращают внимание женщин на схватки Брекстона-Хикса. Их еще именуют тренировочными. Они не приводят к началу родовой деятельности и могут появляться задолго до этого периода
Главный вопрос, который задают женщины, узнав про тренировочные схватки, – когда начинаются и как ощущаются
Они не приводят к началу родовой деятельности и могут появляться задолго до этого периода. Главный вопрос, который задают женщины, узнав про тренировочные схватки, – когда начинаются и как ощущаются.
Для того чтобы разобраться в главных различиях, необходимо обратить внимание на следующие моменты:
- Отсутствие периодичности – ложные схватки могут повторяться по несколько раз в день и даже до 6 раз в час.
- Интенсивность – со временем интенсивность болезненных ощущений при тренировочных схватках постепенно снижается и полностью исчезают.
- Смена положения тела приводит к исчезновению тренировочной схватки, а при родовой схватке такого не наблюдается.
- Ритмичность – истинные схватки появляются через равные промежутки времени, в отличие от тренировочных.

Отошли воды – через сколько начнутся схватки?
Говоря про то, что такое схватки как понять, что они уже начались врачи упоминают про отхождение околоплодных вод. Однако не исключен вариант, когда излитие амниотической жидкости происходит на высоте одной из схваток. Само излитие не вызывает болезненных ощущений. Количество вод, выделяемых при этом, зависит от места разрыва плодного пузыря:
- при полном разрыве плодного пузыря – до 200 мл;
- при небольшом надрыве в верхней точке плодные воды выделяются постепенно, каплями.
В зависимости от того, на каком этапе раскрытия шейки матки происходит излитие околоплодных вод, различают:
- Преждевременное излитие – выход амниотической жидкости до начала родовой деятельности. Схватки начинаются через 3-4 часа.
- Раннее излитие – раскрытие шейки на 4 см, начало родовой деятельности.
- Своевременное излитие – раскрытие составляет 6 см.
- Запоздалое излитие – шейка матки открыта, воды не выходят. Проводят искусственное прокалывание плодного пузыря.
Противопоказания и меры предосторожности
К противопоказаниям для проведения прокола относится специфическое строение лицевых костей. Запрещено делать операцию при заболеваниях крови
В случае психических расстройств важно перед проколом иметь диагноз психиатра, ведь данная терапия может испугать или вызвать негатив.
Недопустимо проводить манипуляцию с проколом детям до 4 лет, поскольку их организм не развит до конца, а также пожилым людям
Осторожность следует соблюдать беременным женщинам, поскольку иммунитет у них ослаблен и даже небольшая простуда способна спровоцировать гайморит. Лечение должно быть строго под присмотром специалистов, подбираются щадящие лекарственные препараты.
Во время реабилитации существует ряд обязательных для соблюдения правил. Рекомендуется на некоторое время отказаться от походов в бани, сауны и бассейны. Недопустима возможность общего и местного переохлаждения
Крайне важно пропить весь назначенный врачом курс антибиотиков. После процедуры проводится дополнительный осмотр, по результатам снимка или томографии делается вывод об окончании лечения.
Реабилитация
Спустя 2-3 часа разрешается удалить из носа марлевые тампоны. Сразу же можно сморкаться, но несильно, чтобы не вызвать кровотечение.
Нужно помнить о соблюдении всех предписаний ЛОР-врача в домашних условиях:
- Избегать теплового воздействия – не посещать баню и сауну, не загорать и не принимать горячую ванную в течение недели.
- Избегать переохлаждения, как общего, так и местного.
- Принимать антигистаминные препараты и антибиотики не менее 7 дней.
- Несколько раз в сутки промывать носовые проходы антисептиками на протяжении всего периода лечения.
- Использовать топические глюкокортикостероиды для снятия отека и полного исчезновения заложенности носа.
- Использовать солевые растворы с увлажнителем для предотвращения пересыхания слизистой.
После пункции верхнечелюстной пазухи носа может преследовать повышенная температура 1-2 дня, заложенность ушей, чувство онемения зубов, понижение артериального давления. Этот процесс считается вариантом нормы и исчезает самостоятельно.
В «ЛОР-КЛИНИКЕ в Чертаново» пункция носовых пазух проводится без боли и максимально быстро. Отоларингологи с многолетним опытом работы аккуратно проводят манипуляцию, полностью выводя экссудат и минуя риск негативных последствий. Лечение по завершению операции не заканчивается. Врачи индивидуально подбирают для каждого пациента физиотерапевтические процедуры, улучшающие выздоровление и последующую реабилитацию пациента. Как правило, после одной или нескольких пункций назначается курс санирующих промываний полости носа и придаточных пазух бесконтактным методом с помощью ультразвука на аппарате КАВИТАР (УЗОЛ-терапия), фото-хромо-или-лазеротерапия слизистой полости носа и воздействие инфракрасного лазера на область в/ч пазух.
Применение физиотерапевтических процедур значительно ускоряет процесс восстановления пациента после инвазивного вмешательства и увеличивает процент полного выздоровления при остром процессе или перевода хронического в стадию длительной ремиссии.
Важно помнить, что существующее среди пациентов мнение о вреде пункционного лечения, лишь только миф! Не теряйте драгоценное время! Своевременно обращайтесь к специалисту!
Это поможет Вам и вашим близким быть здоровыми и жить полноценной жизнью!!!
Как проводится?
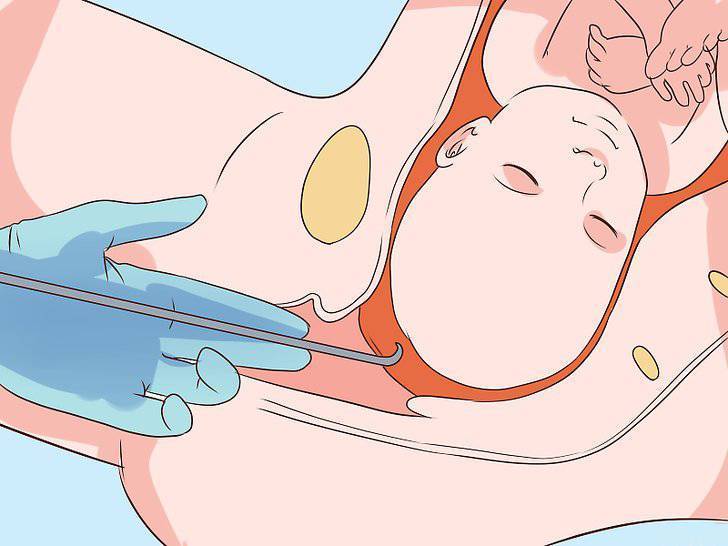
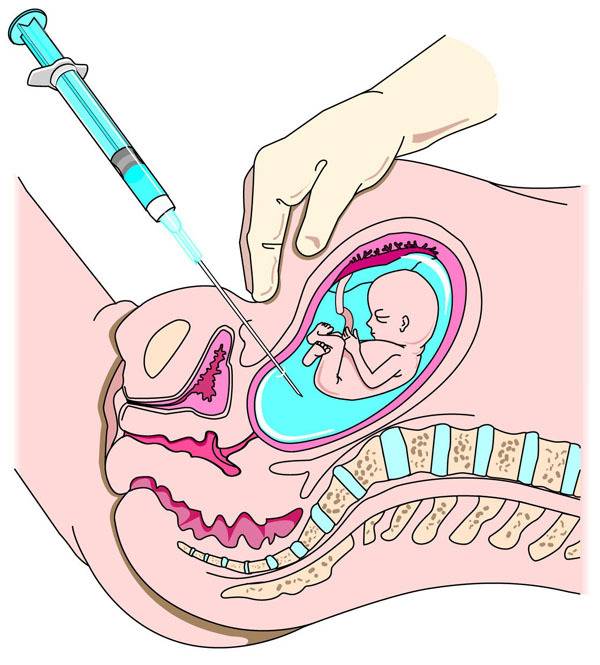
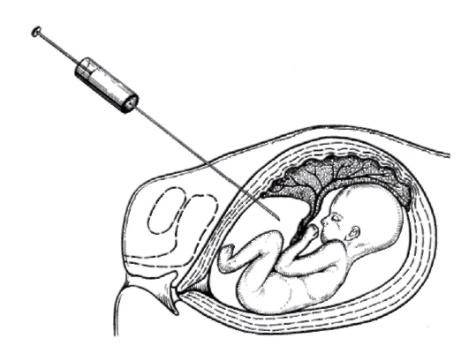
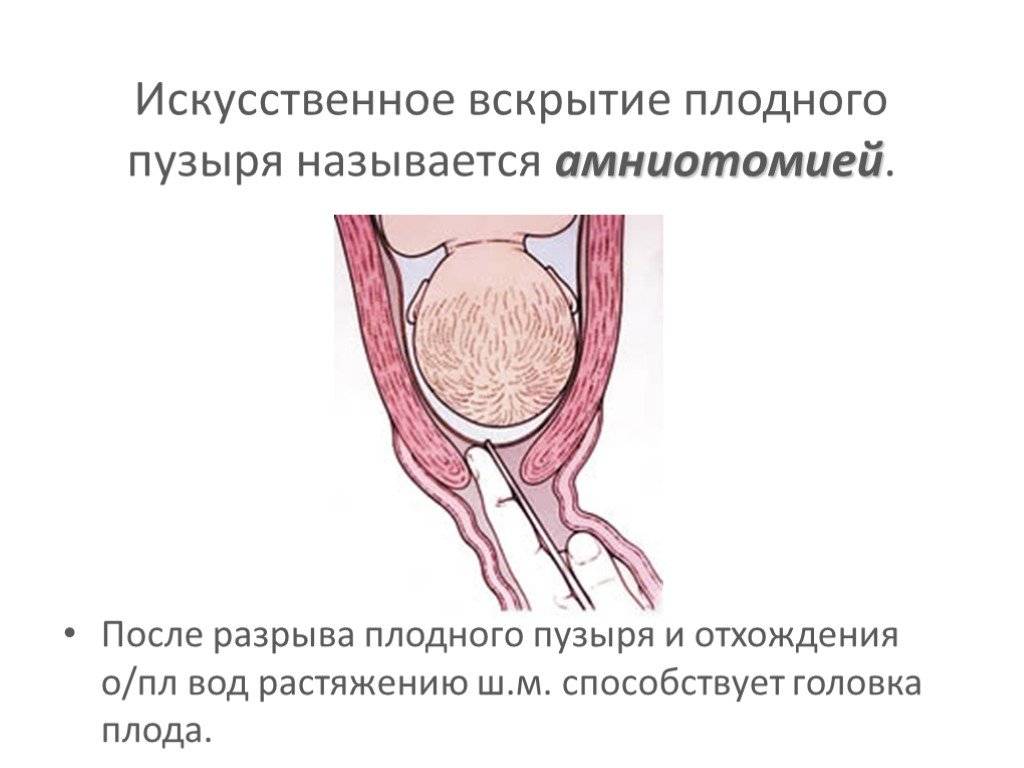
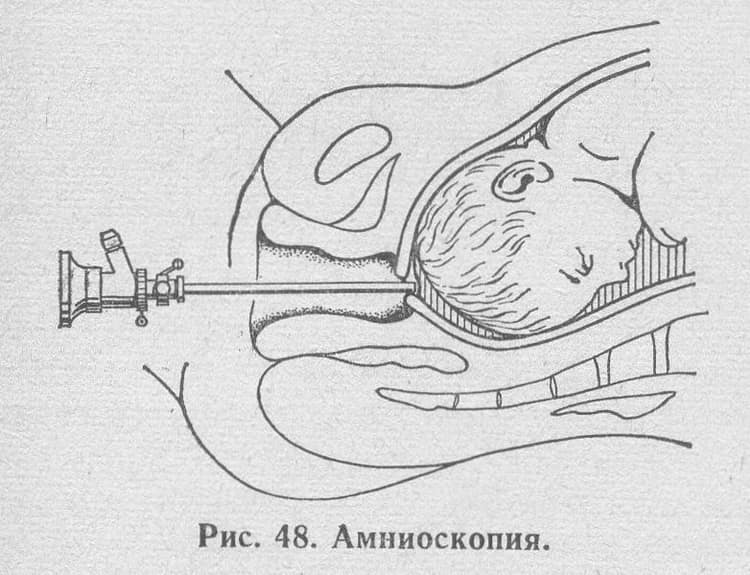
Вскрыть плодные оболочки можно несколькими способами. Его могут проколоть, надрезать либо разорвать вручную. Все зависит от степени раскрытия шейки матки. Если она открыта всего на 2 пальца, то предпочтительным будет прокол.
В плодных оболочках отсутствуют нервные окончания, болевые рецепторы, а потому амниотомия — это не больно. Делается все быстро.
За 30-35 минут до проведения манипуляции женщине дают в таблетках или вводят внутримышечно спазмолитик. Для манипуляции, которую необязательно должен проводить врач, порой бывает достаточно опытного акушера. Женщина ложится на гинекологическое кресло с разведенными бедрами.
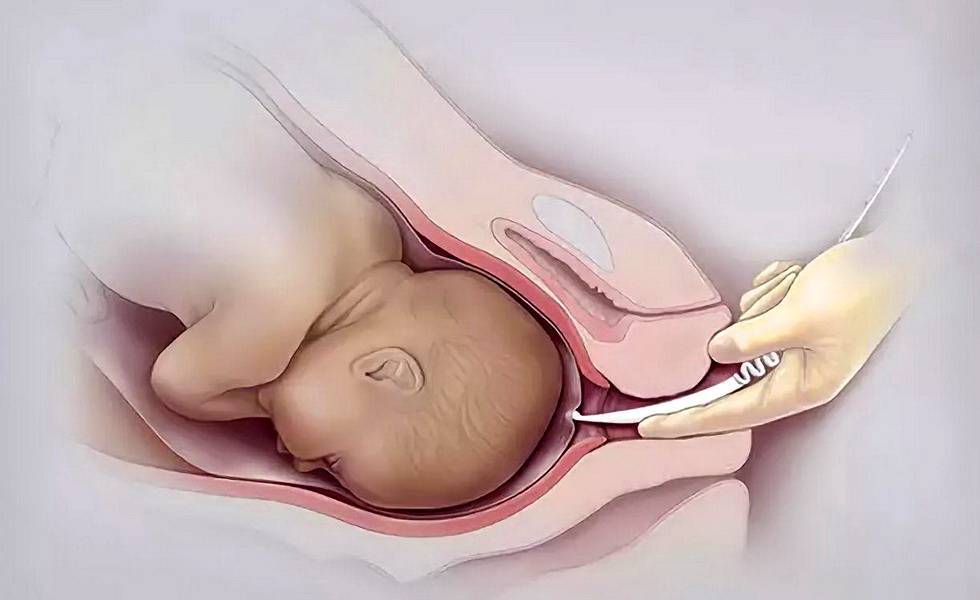
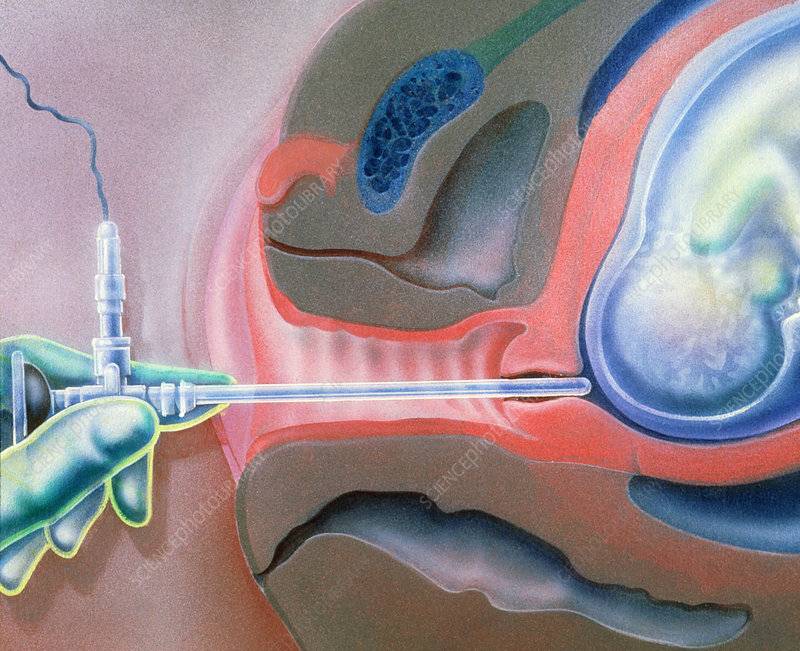
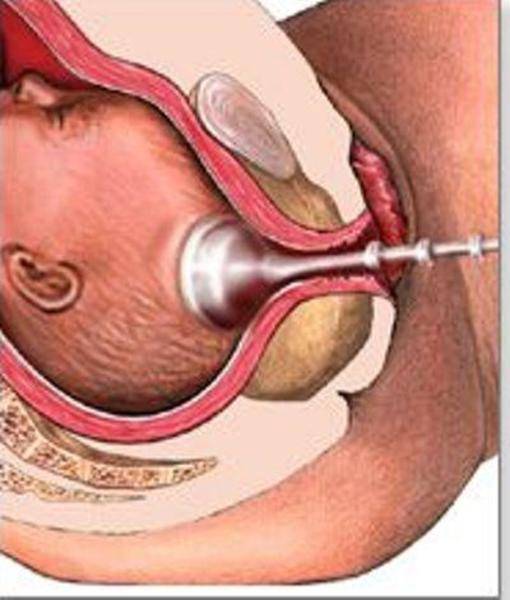
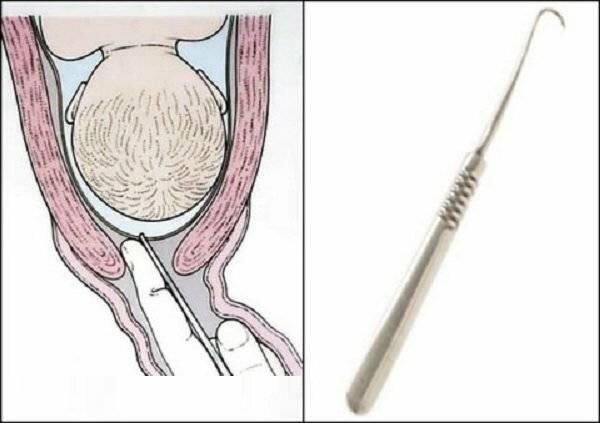
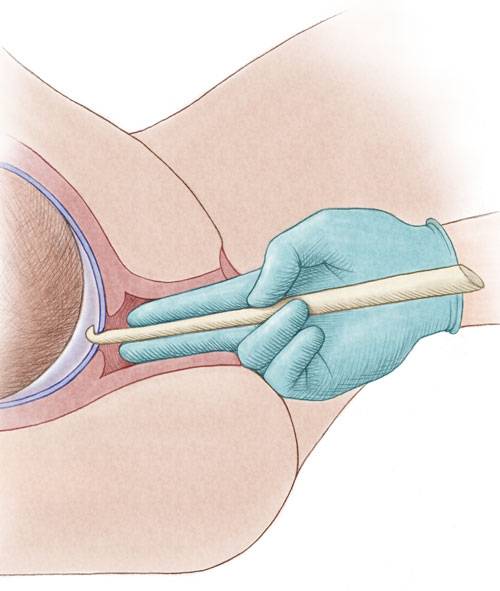
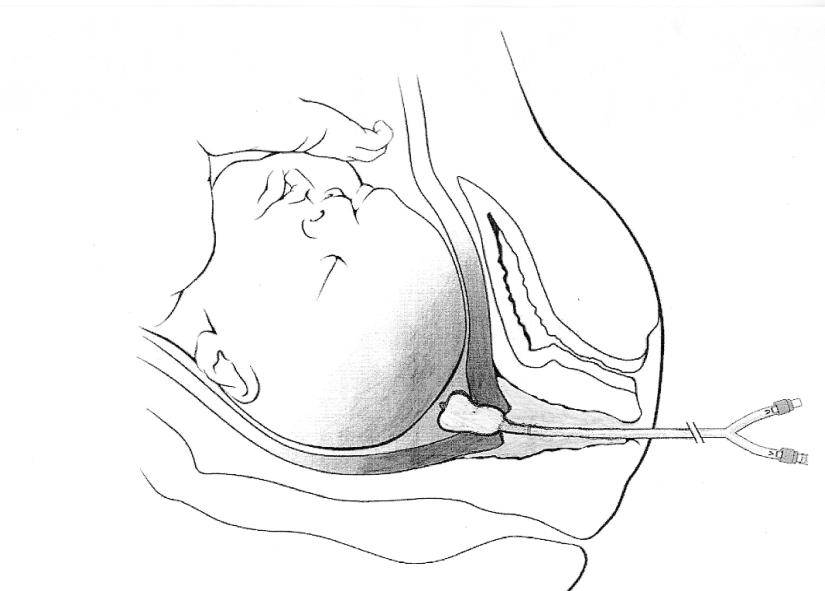
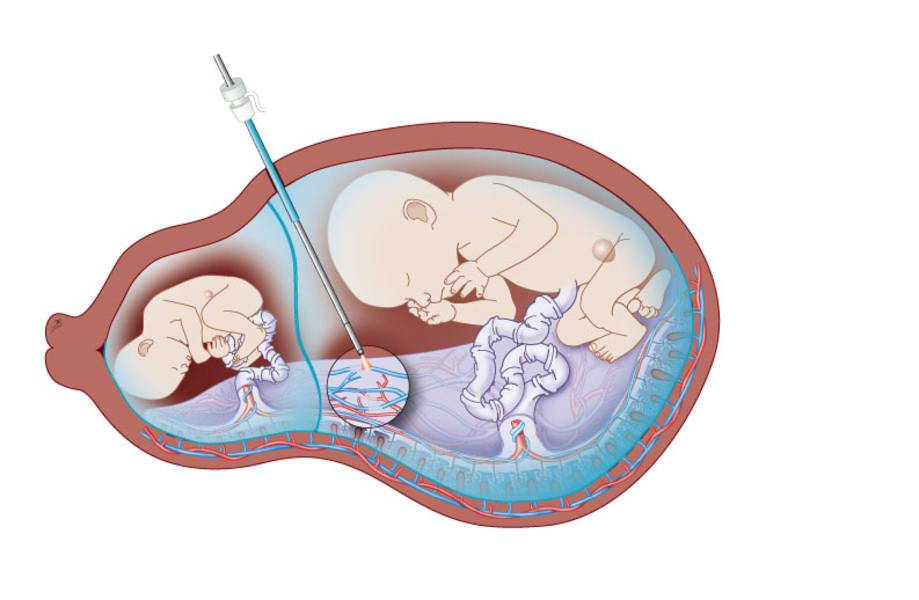
Пальцы одной руки в стерильной перчатке медик вводит во влагалище, и ощущения женщины ничем не будут отличаться от обычного гинекологического осмотра. Второй рукой медработник вводит в половые пути длинный тонкий инструмент с крючком на конце — браншу
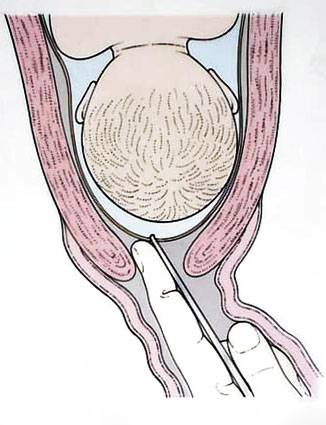
Ей он зацепляет плодную оболочку при приоткрытой шейке матки и осторожно тянет на себя
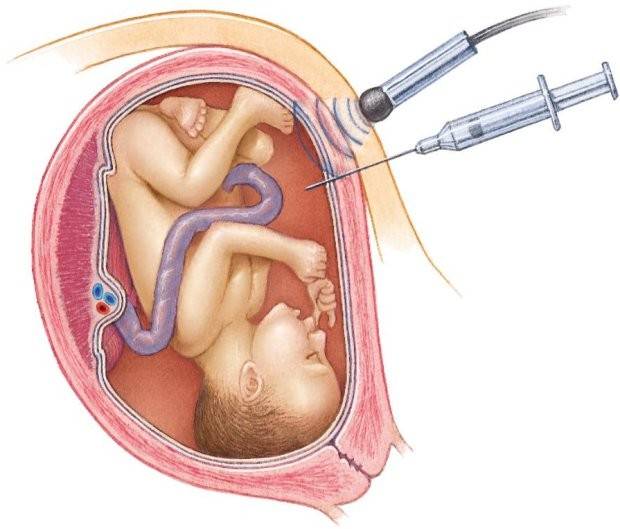
Потом инструмент извлекается, а пальцами акушер расширяет прокол, контролируя, чтобы воды отходили плавно, постепенно, поскольку стремительное их излитие может привести к вымыванию и выпадению частей тела крохи или пуповины в половые пути. Около получаса после амниотомии рекомендуется лежать. На животе роженицы устанавливают датчики КТГ для отслеживания состояния малютки в утробе.
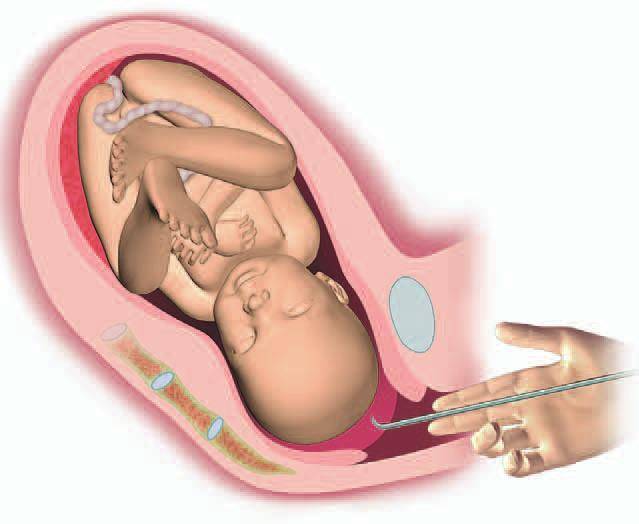
Решение о проведении амниотомии может быть принято в любой момент родов. Если процедура необходима, чтобы роды начались, то говорят о преждевременной амниотомии. Для усиления схваток в первом этапе родов проводят раннюю амниотомию, а для активации сокращений матки во время практически полного раскрытия шейки проводится свободная амниотомия.
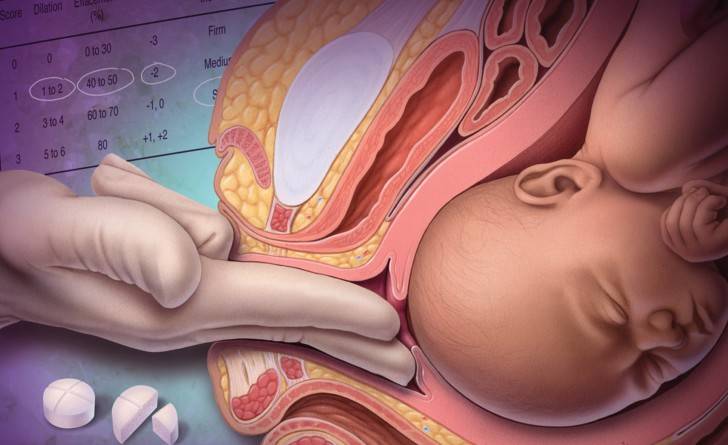
Большое раскрытие
Если шейка матки раскрылась до 8 см и более, то рекомендуется делать амниотомию. Для чего? Когда ребенок находится внутриутробно, он полностью погружен в околоплодные воды. И вода попадает к нему в нос, рот и уши. Верхние дыхательные пути у любого ребенка заполнены водой, и это абсолютно нормально.
Когда ребенок начинает опускаться во влагалище, его головка максимально сдавлена со всех сторон. Это необходимо, чтобы ребенок смог пройти через родовые пути, не повредив себя и мать. Логично, если ребенок начинает опускаться во влагалище прямо в амниотическом мешке, то внутри него амниотическое давление резко возрастает. И околоплодные воды сильно давят на ребенка. В результате вода затекает ему в нос и рот под высоким давлением. Легкие ребенка заполняются водой. Это приводит к тому, что при рождении ребенок не может сделать вдох.
В некоторых случаях все проходит удачно, именно тогда про детей говорят, что они «родились в рубашке», то есть везунчики.
— Раньше большинство детей, которые рождались в пузыре, так называемой «рубашке», не выживали. Если ребенок справился с такой нагрузкой, значит, он действительно появился на свет под какой-то счастливой звездой.
В сети иногда можно увидеть видео, как ребенка во время кесарева достают прямо в пузыре. По словам эксперта, так нужно делать только в случае недоношенных детей, чтобы ребенок испытал как можно меньшее давление во время рождения, не было резкого перепада температур, воздействия света и других факторов.
Как проводится операция
Цистостомия проводиться двумя методами:
- открытым путём;
- троакарным способом.
Последняя технология более предпочтительней, так как отличается малоинвазивностью и минимальными рисками развития осложнений. Вторая методика требует специальных стационарных условий.
Троакарная цистостомия – это временная мера, которая часто используется в экстренных случаях, когда нужно срочно дренировать мочевой пузырь. Троакар выполнен в виде полой трубки, которая дополнена внутренним стержнем, предназначенным для прокалывания кожи. По этой конструкции в область МП доставляется цистостома. Очень часто такой способ применяется для больных с хронической задержкой урины, вызванной гиперплазией простаты.
Троакарную транспортировку дренажного элемента нельзя проводить при наличии спаек в области предпузырного пространства, при обнаружении камней, механических повреждений, пахово-мошочной грыжи. Также процедура противопоказана при склерозе мочевого пузыря и выпячивании органа.
Операция состоит из следующих этапов:
- обработка кожных покровов в районе цистостомии антисептиком;
- инфильтрация мягких тканей обезболивающими средствами;
- нанесение разреза размером до 1 сантиметра, через который будет вводиться устройство;
- прокалывание стенку МП и введение в пузырь конца трубки;
- выведение троакара;
- фиксация цистостомы и обработка области разреза антисептическим препаратом.
К конструкции крепится мешок для сбора выводимой жидкости. Для забора урины для проведения лабораторных исследований, специалист использует канюлю с пробкой, расположенную с боковой стороны. С помощью специальных делений нанесённых на ёмкость, врач может определить диурез за определённый отрезок времени.
Цистостомия нередко применяется для механического удаления отмерших тканей, маленьких камней, гноя. Процедуру назначают при циститах разной природы.
Открытая цистостомия используется достаточно редко. Во время операции используется общая или спинальная анестезия.
Причины и особенности развития гайморита
Насморк не является единственной причиной для развития заболевания. К ряду возбудителей гайморита стоит дополнительно отнести:
- травмы слизистой носа;
- длительно пребывание на сквозняках либо в помещениях с сухим воздухом;
- наличие полипов или аденоидов;
- наличие опухолей;
- туберкулез;
- чрезмерное использование сосудосуживающих средств;
- аллергии.
При гнойном гайморите возникают трудности с оттоком экссудата вследствие отеков слизистой оболочки, из-за чего и образуется гной. Заболевание опасно высоким риском развития отита, бронхита и менингита, осложнений зрения, инфицирования слуховых каналов. Риск осложнений гайморита повышается при отсутствии должного лечения.
Выявить гайморит можно по нескольким симптомам:
- заложенности носа;
- выделениям гноя из носа;
- отеку слизистой носа;
- боли в области лба и глаз;
- боли при наклонах вниз;
- ощущению привкуса гноя во рту;
- неприятному запаху изо рта;
- повышению температуры до 38 градусов.
Оценка полученного материала
Можно выполнить различные анализы, которые помогают разобраться в причинах накопления жидкости в брюшной полости и определить оптимальную тактику лечения:
- Определение градиента «сывороточный альбумин/альбумин асцитической жидкости» (SAAG). Помогает отличить транссудат (отечную жидкость) от экссудата (воспалительной) жидкости, это позволяет судить о причине асцита.
- Цитологическое исследование помогает выявить раковые клетки.
- Исследование на бактериальную культуру и окраска по Граму помогают диагностировать бактериальный перитонит.
- Оценка количества клеток — повышено при инфекциях.
- Уровень триглицеридов повышен при хилезном асците, вызванным выраженным застоем лимфы или повреждением лимфатических сосудов.
- Уровень билирубина может быть повышен при повреждении стенки кишечника.
- Уровень амилазы — повышенный указывает на патологии поджелудочной железы.
- Уровень белка, глюкозы.
Многих пациентов пугает словосочетание “резекция желудка”. Насколько обоснованны эти опасения?
Продольная резекция желудка – это совсем не та резекция, которая выполняется при онкологических заболеваниях или язвенной болезни. При ПРЖ удаляется боковая часть желудка, при этом важные физиологические клапаны желудка (кардиальный сфинктер и привратник) сохраняются, и, таким образом, желудок после ПРЖ остается физиологически вполне функциональным. Из объемного мешка желудок превращается в узкую трубку, где пища долго не задерживается и довольно быстро уходит в кишечный тракт. Секреторная активность желудка, при этом, конечно, уменьшается, но это тоже играет на руку задаче снижения веса.
Соломку подстелить

Колоноскопия
Стоимость: 24 400 руб.
Подробнее
О том, насколько широко сегодня распространены онкологические заболевания, и говорить не стоит. К сожалению, это очевидно. Плохая экология, стрессы, некачественные продукты питания – все эти факторы ухудшают здоровье людей, провоцируя в организме рост патологически измененных клеток. Поэтому врачи неустанно твердят о том, чтобы каждый человек старше 45 лет раз в 2 года проходил хотя бы минимальное обследование организма. Такой скрининг обязательно должен включать в себя:
– и малого таза;- маммографию (для женщин);- рентгенографию легких;- (эндоскопическое исследование толстой кишки);- эзофагогастродуоденоскопию (эндоскопическое исследование верхних отделов пищеварительного тракта – пищевода, желудка, двенадцатиперстной кишки).
Если никаких отклонений такое обследование, по счастью, не выявит, то можно будет до следующего раза расслабиться и жить спокойно, а если у врача-диагноста возникнут какие-либо подозрения, то придется пройти более информативное уточняющее исследование – компьютерную или . Своевременная диагностика позволяет выявить самые опасные заболевания на раннем этапе, когда справиться с ними проще всего.
Удаление цистостомы на дому
Дренажная трубка удаляется после полного завершения лечения, после того, как врач даст на это официальное разрешение. Чтобы убрать устройство необходимо вызвать специалиста на дом.
Извлечение цистостомы производится следующим образом:
- предварительно врач оценивает состояние свища, при положительно раскладе в этой области должны быть исключены любые признаки воспалительного процесса;
- зона вокруг разреза обрабатывается антисептическим раствором;
- отсоединяется ёмкость для приёма мочи;
- трубка передавливается специальным зажимом, который предотвращает отток урины;
- цистостома аккуратно извлекается.
После того, как все основные действия проведены кожа повторно обрабатывается и на образовавшееся отверстие накладывается стерильный бинт или другой аналогичный материал. Разрез зарастает самопроизвольно, в некоторых случаях требуется медицинское ушивание.