Как восстановиться после перелома позвоночника
Это тяжелая травма, в зависимости от вида и места перелома, врачи составляют схему реабилитации. При повреждении позвоночного столба реабилитация нацелена на возвращение трудоспособности, восстановление функций и недопущение осложнений. Для реабилитации после перелома позвоночника прибегают к разным методам и способам. Необходимо скорректировать активность, выполнять лечебный комплекс упражнений. По показаниям выписывают ношение корсета, процедуры физиотерапии и массаж.
Образ жизни и режим сна после травмы позвоночника
В определенный момент восстановительного периода требуется специальная поддержка, чтобы защитить позвоночник, не допустить перегрузки. Помимо выполнения гимнастических лечебных упражнений, нужно придерживаться определенного образа жизни, в частности сна.
Должны соблюдаться суточные ритмы – правильно чередоваться время бодрости и сна.
Желательно, чтобы ночной сон длился минимум 8 часов, также следует прилечь на 2 часа после обеда. Спать рекомендуется на ортопедическом матрасе, под зону поясницы и шеи нужно подложить валики.
Необходимы сбалансированные физические (ЛФК) и кардиологические нагрузки, полностью исключите ударные нагрузки, резкие повороты, спорт. Избегайте переутомления, в том числе умственного – это ослабляет защитные силы организма. Рекомендуется посещение бальнеологической лечебницы и прохождение курса физиотерапии.
ЛФК и гимнастика
Реабилитация после перелома позвоночника включает занятия лечебной гимнастикой. Приступать к упражнениям нужно по показаниям врача – обычно как можно раньше, чтобы сохранить двигательную функцию. При постельном режиме врач показывает комплекс, включающий пассивные движения, которые со временем усложняются поворотами, активными движениями ног и рук.
После формирования костной мозоли – надежного соединения позвонков – пациенту разрешают садиться и вставать. Количество упражнений увеличивается, добавляют наклоны, махи.
Массаж после перелома позвоночника
Как восстановиться после перелома позвоночника? Нужно делать ЛФК и пройти курс массажа. Специалист выполняет щадящие приемы, массирует соседние с местом перелома участки. Используются осторожные поглаживания. Первые сеансы длятся около 10 минут.
После срастания выписывают курс на 10 сеансов, каждый по 30-40 минут. Вначале массажист выполняет легкие поглаживания, затем переходит к растираниям, поколачиваниям, в завершении – опять поглаживания.
Во время реабилитации после перелома позвоночника прибегают к симметричному массажу. Процедура включает точечное воздействие, рефлекторные и классические приемы. Массаж выступает дополнением к ЛФК, способствует приведению в норму кровотока и процессов обмена.
Физиотерапия
Для ускорения заживления прибегают к различным методикам, среди которых:
- УФ- и высокочастотное облучение;
- воздействие магнитами;
- наложение парафиновых аппликаций;
- импульсная токотерапия.
Физиотерапия эффективна на каждом этапе восстановления после компрессионного перелома позвоночника. Чтобы получить стойкий результат, потребуется пройти несколько сеансов. Врач назначает процедуры с учетом сложности перелома:
- Электрофорез показан на вторые сутки после поступления пациента в медучреждение. Участок позвоночника насыщают лекарственными препаратами.
- УВЧ помогает снизить боль, восстановить кровообращение.
- Аппликации парафина – воздействуют на мускулы и кожу.
- УФО – используют для уничтожения патогенных микроорганизмов.
Необходимость физиотерапии
Как восстановиться после перелома позвоночника? Приступить к реабилитации как можно раньше. Средства физиотерапии позволяют не допустить изменений функций двигательного аппарата после выздоровления, способствуют ускоренному сращиванию костей. Человеку помогают вернуть активность движений.
Питание и витамины
Для быстрого восстановления следует включить в рацион продукты, богатые кальцием и белком. Ежедневное меню должно содержать блюда из печени, творога, сыра. Для костей необходим витамин D, который плохо усваивается, поэтому его назначают в виде лекарств.
Специалисты рекомендуют комплексный подход к поддержке организма. Помимо добавок витаминов и минералов, следует принимать препараты с кальцием. Для восстановления важны фосфор и цинк. Рекомендуют придерживаться белкового меню, состоящего из продуктов растительного и животного происхождения. Для лучшего усвоения пищу принимают в 5-6 приемов за день.
Показаны различные молочные, рыбные и мясные продукты, яйца, кисели и холодцы. Увеличьте потребление бобовых, овощей и зелени. От газированных напитков, алкоголя, кофе, шоколада и жирной пищи лучше отказаться.
Восстановление и прогноз после хирургического лечения сколиоза
Такая комплексная операция требует значительного периода восстановления.
Время, проведенное в больнице в послеоперационном периоде, будет варьироваться, но большинство пациентов находятся на строгом постельном режиме в течение 3-4 дней.
В течение этого времени могут использоваться различные трубки для слива избыточной жидкости в грудной клетке, если проводится торакотомия, а катетеры и жидкости помогают поддерживать нормальные функции приема пищи и удаления продуктов жизнедеятельности. Многие пациенты испытывают боль после операции и нуждаются в эпидуральной анестезии, с дальнейшим переходом на пероральные анальгетики . Редко ,детям после операции может быть назначено жесткое корсетирование .
Пациенты не понимают, что требуется время, прежде чем они увидят ощутимые результаты операции. Хотя позвоночник может первоначально выглядеть более прямолинейным, требуется, не менее трех месяцев, прежде чем произойдет консолидация, и до 2 лет для полного слияния.
Консервативное лечение сколиоза, основанное на конкретных упражнениях, может дать значимые результаты всего за две недели и не включать в себя боль и риск хирургического вмешательства. Поэтому, хирургическое лечение сколиоза – это вынужденная мера.
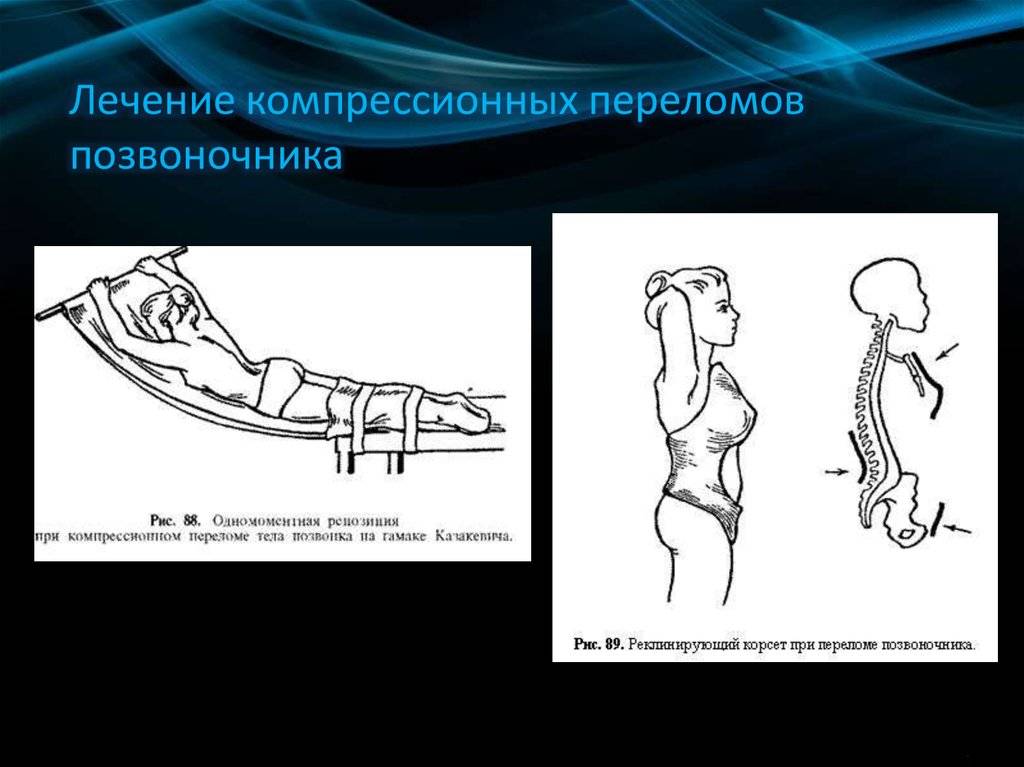
Лечение компрессионного перелома грудных позвонков
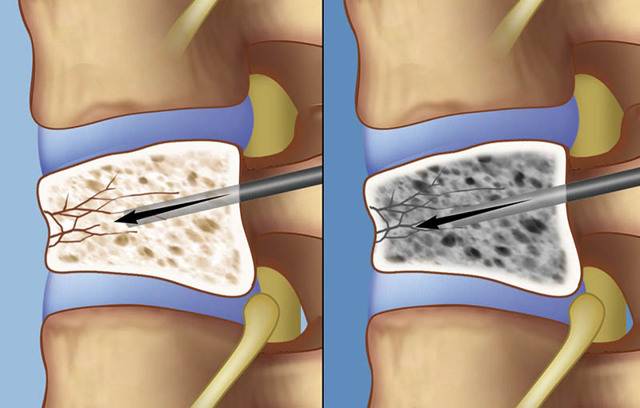
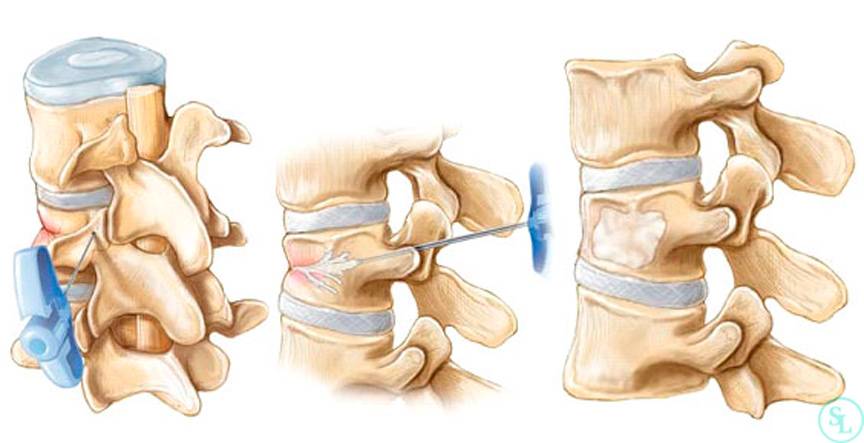
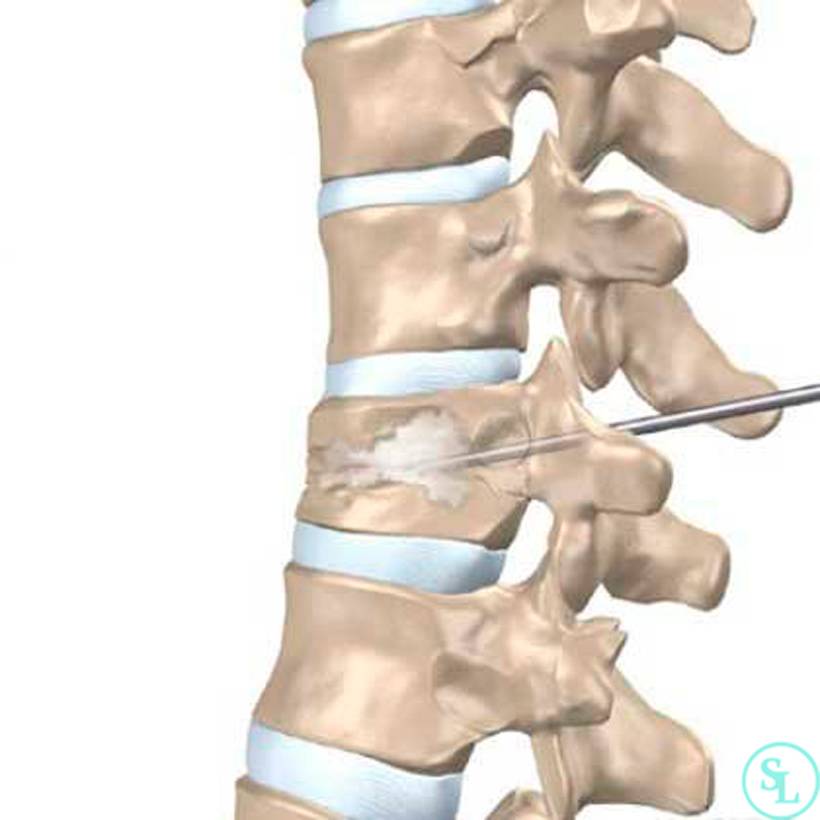
Начальное лечение боли при компрессионном переломе грудных позвонков включает в себя сочетание простых анальгетиков и нестероидных противовоспалительных препаратов. Возможно назначение антирезорбтивных препаратов с аналгетическим эффектом (синтетический кальцитонин лосося). В случае если эти препараты в недостаточной степени уменьшают боль, следующим шагом обоснованно назначение коротко действующих опиоидных аналгетиков, таких как трамадол. Из-за того, что опиоидные аналгетики могут угнетать кашлевой и дыхательный центры, пациент должен быть инструктирован об адекватных техниках очищения дыхательных путей. Локальные аппликации тепла и холода или применение ортопедических устройств (корсет Кэша) могут обеспечить облегчение симптомов. Пациентам, не отвечающим на такую терапию, показана торакальная эпидуральная блокада с местными анестетиками и стероидами. Кифопластика с цементной фиксацией места перелома является хорошим выбором, если из-за боли снижение двигательной активности становится проблемой.
Осложнении и диагностические ошибки
Главной проблемой при ведении пациентов с предполагаемым компрессионным переломом грудных позвонков является поздняя диагностика сдавления спинного мозга или распознавание метастатической природы перелома. У пациентов с компрессионным переломом грудных позвонков необходимы ранний контроль боли и раннее вставание для предотвращения таких осложнений, как пневмония и тромбофлебиты.
Терапевтические мероприятия
Консервативная терапия подразумевает лечение компрессионного перелома позвоночника у детей антибиотиками, временное фиксирование позвоночного столба посредством специального корсета, выполнение сложно гимнастики, физиотерапевтических процедур и специфического массажа. Грамотное лечение с соблюдением советов относительно двигательной активности обычно способствует полному восстановлению структуры костей.
Восстановление при компрессионном переломе у ребёнка заключается в принятии всех требуемых мер по формированию сильных мышц, возобновлению сил и циркуляции крови в позвонках.
Терапия легкой стадии проходит в несколько этапов:
- Лечение компрессионного перелома позвоночника у детей в условиях стационара на протяжении месяца, с укладкой на щит. Подразумевает опущение ноги и функциональную тягу.
- Амбулаторная терапия на протяжении следующего месяца, которая в свой черед делится на некоторые периоды, что обусловлено толерантностью к физическому напряжению и объемом дозированного занятия лечебной физкультурой.
- Реабилитация, продолжающаяся с окончания 2-месячной терапии на протяжении 10 месяцев. В этот период следует во время сна пользоваться жёсткой поверхностью, каждый день заниматься гимнастическими упражнениями, проходить курс массажей, индуктотермию, магнитотерапию. Ребёнок находится под наблюдением ортопеда на протяжении 2 лет после повреждения.
Основной целью первого этапа терапии является устранение болей, неподвижность и снятие нагрузки с позвоночного столба. Это достигается растяжением позвоночника.
В этот период ребёнок располагается на твёрдой поверхности с головой, поднятой на 30 см, потом проводится закрепление груза с помощью тканевых ремней и фиксация подмышек.
Помощь медикаментозной терапии заключается в снятии болей и устранении негативного эмоционального фона. Кроме того, лекарства помогают восстановить кровообращение в пораженном участке. Спать пациенту нужно на жёсткой кровати, а физическую активность исключить.
Продолжается первый этап терапии при компрессионном переломе у ребёнка приблизительно 30 дней, хотя иногда он длится и дольше. В течение этого времени требуется строгое соблюдение постельного режима, а решение о возможности сесть или постоять может принять лишь доктор.
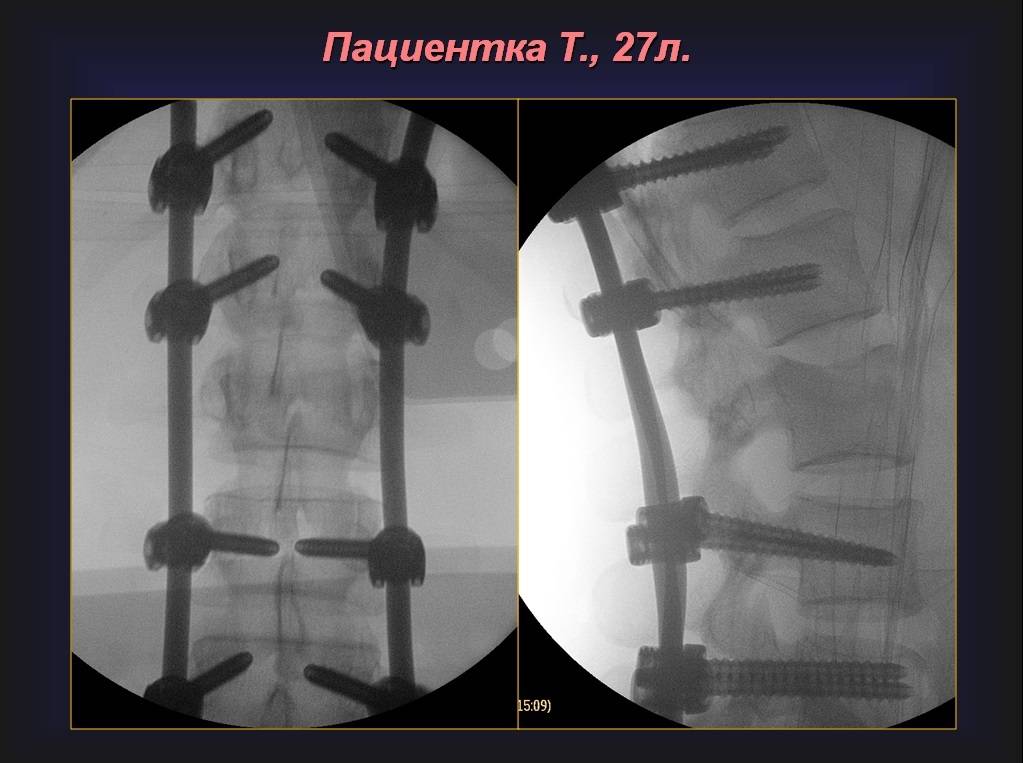
На втором периоде терапевтические действия обусловлены тяжестью перелома. Если диагностировано сложное повреждение поясничного либо грудного отдела, при котором отмечается деформация трех и более позвонков, требуется ношение специального корсета. При более серьёзной ситуации может быть назначена операция.
Для полного возобновления функций позвоночника требуется продолжительное восстановление, в том числе проведение физиотерапии, массажа и лечебной гимнастики.
Гимнастика поможет в укреплении позвонков. В соответствии с состоянием пациента назначаются физиотерапевтические процедуры либо массаж для возобновления циркуляции крови и тонуса в мышцах. Реабилитация может длиться больше 2 месяцев, затем ребёнка неоднократно осматривает травматолог на протяжении 2 лет после полученного перелома.
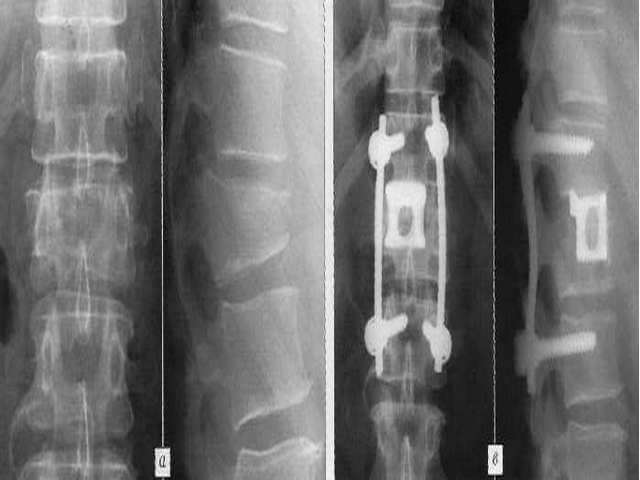
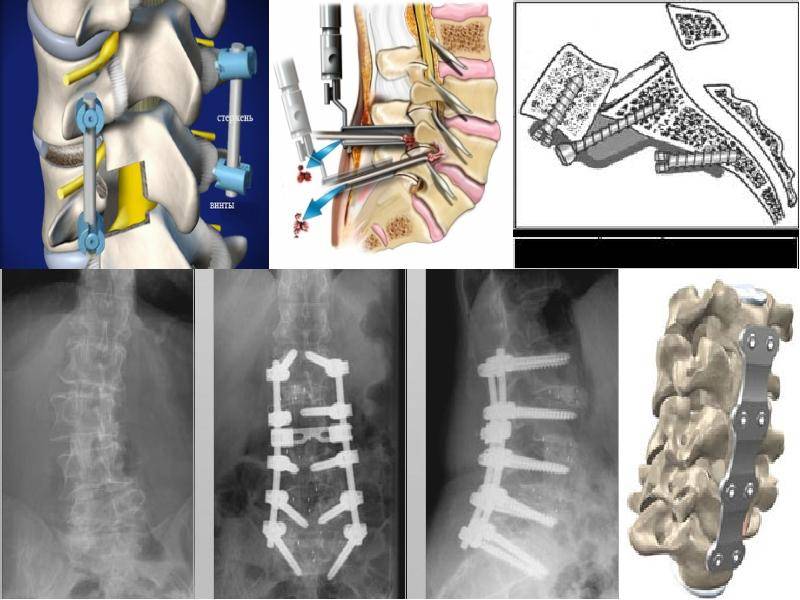
В случае необходимости проведения операции прибегают к использованию кифопластики и вертебропластики. Благодаря данным методикам фиксируются позвонки при сложной травме. Открытое хирургическое вмешательство применяют лишь при тяжелом переломе позвонка.
Виды переломов позвонков
Если требуется первая помощь при переломе позвоночника и симптомы определены, нужно понять, какой вид повреждения у пациента. Рассмотрим два наиболее часто встречающихся вида переломов – компрессионный и оскольчатый.
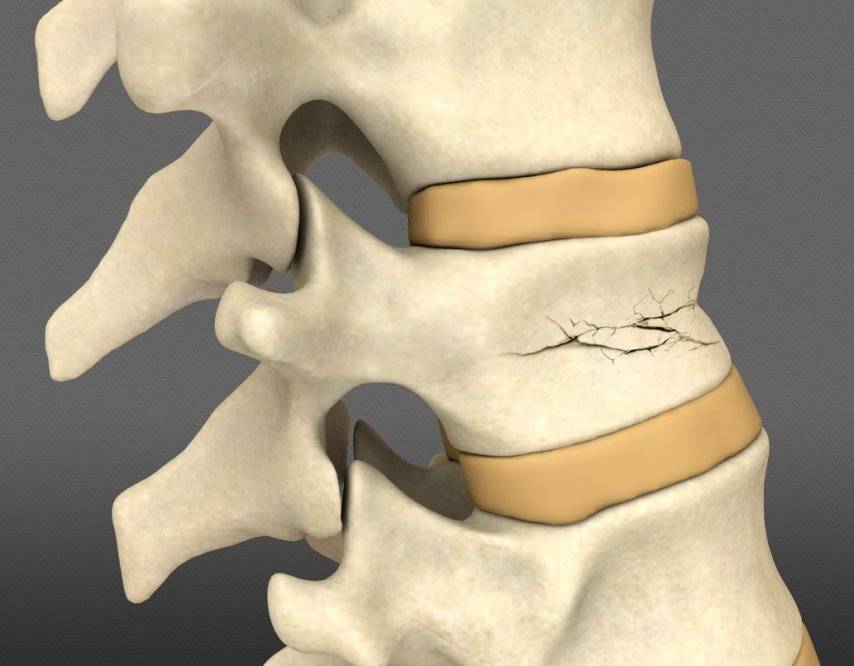
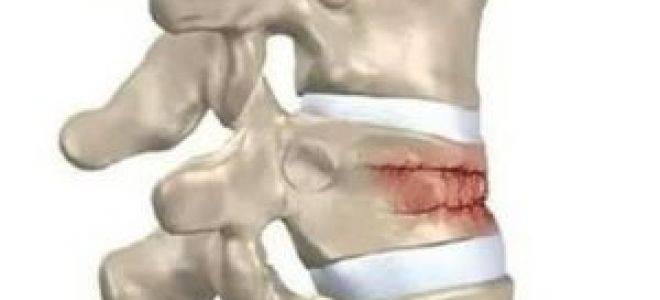
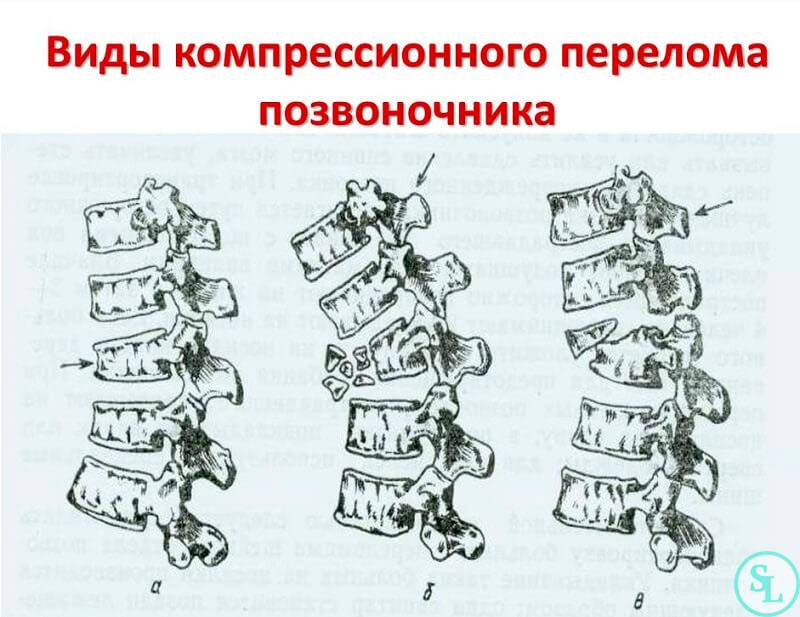
Компрессионный перелом
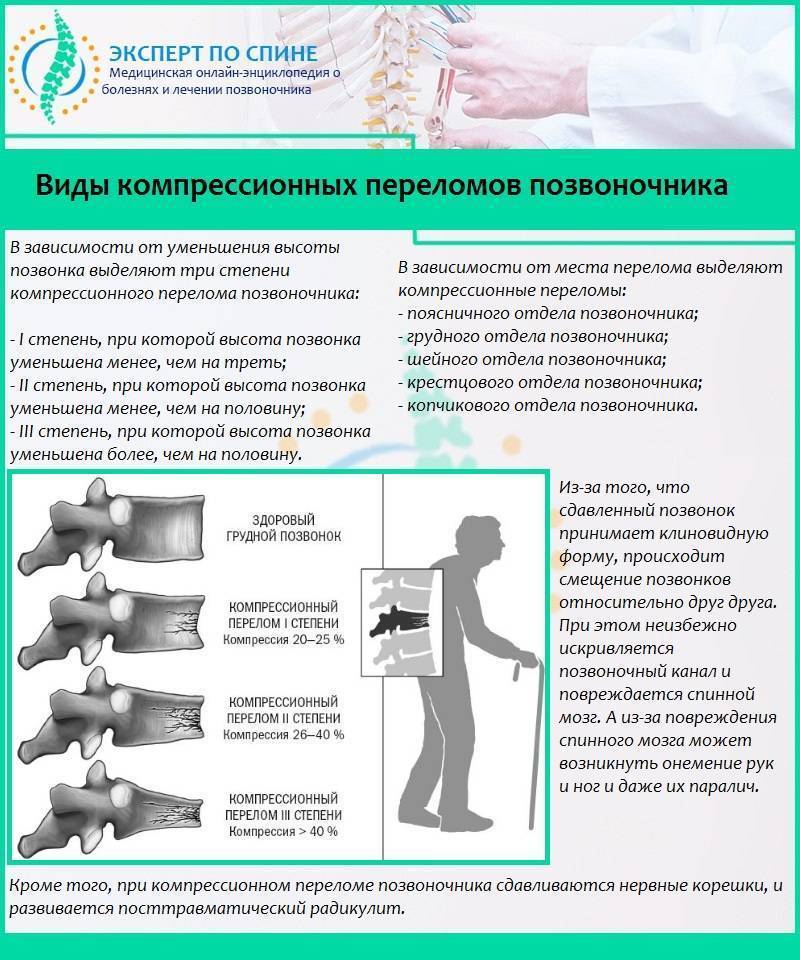
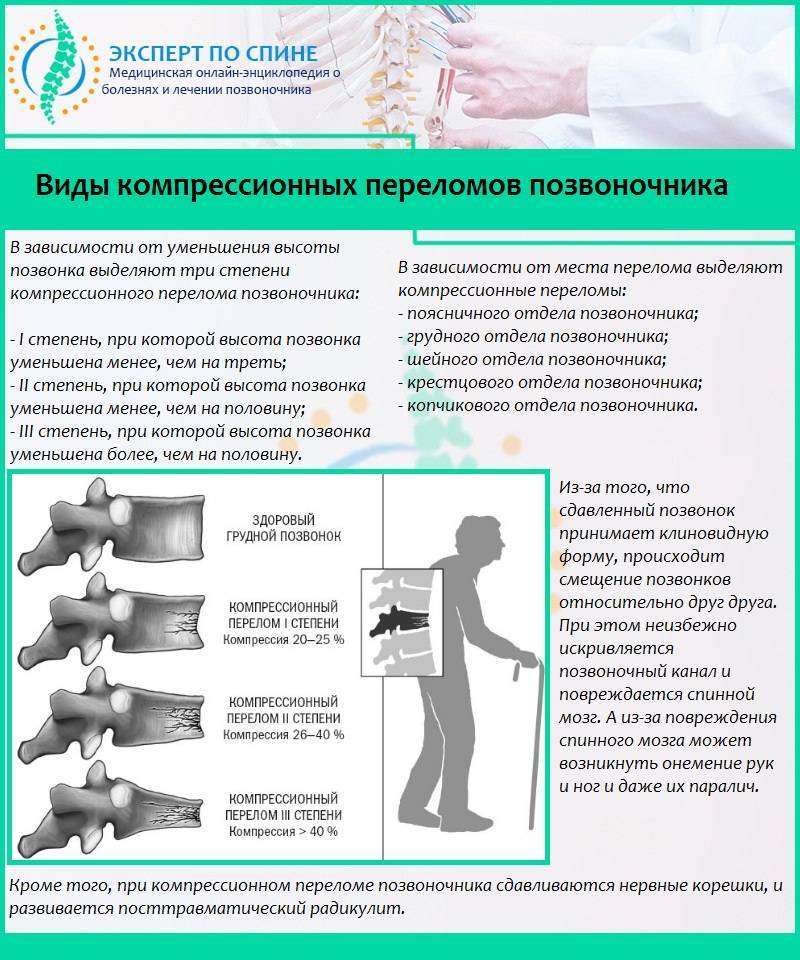
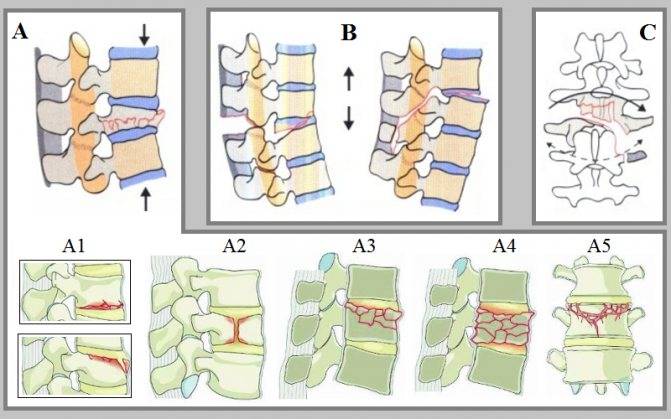
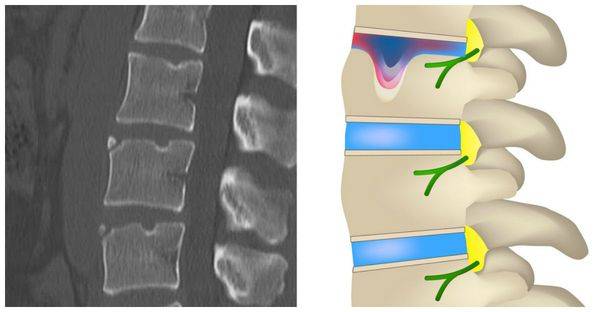
Возникает в том случае, если у человека оказались сильно сжаты позвонки. Это происходит под действием сильных нагрузок. В такой ситуации позвонок уменьшается по высоте. Выделяют три степени такого перелома:
- первая, когда тело позвонка стало ниже менее чем на треть;
- вторая, когда тело уменьшилось менее чем наполовину;
- третья, когда степень повреждения привела к уменьшению размеров тела позвонка более чем наполовину.
Чем больше степень, тем в худшем состоянии будет пострадавший. При незначительных повреждениях больной может вовсе не замечать травмы. Если травма серьезная, возникает паралич.
Оскольчатый перелом
Приемы первой помощи при переломе позвоночника оскольчатого типа существенно менее разнообразны. В этом случае стоит постараться уменьшить воздействие на пострадавшего.
При таком переломе позвонок дробится и появляется два и более осколка. Перелом может быть открытым и закрытым. В первом случае осколок прорывает ткани на спине.
Такой тип травмы особенно опасен тем, что острые костяные осколки могут повредить окружающие ткани, вызвать кровотечение, затронуть нервы.
ЛФК в третьем периоде (с 30 по 45-60 день)
Особенности периода
В третьем периоде реабилитации занятия становятся активнее, их нагрузка и продолжительность растут. В комплекс добавляются новые упражнения для перехода к осевой нагрузке на позвоночник. Больному во время занятий разрешается вставать на четвереньки и на колени – эти позы разгружают позвоночник и готовят к возвращению в вертикальное положение.
При выполнении упражнений в положении «лёжа на спине» подъём кровати убирают, при повороте на живот все ещё необходим поддерживающий валик для сохранения гиперэкстензионной позы.
Задачи ЛФК на этом этапе
В третьем периоде реабилитации лечебная физкультура помогает:
- укрепить крупные мышцы туловища, таза, конечностей;
- улучшить координацию и мобильность позвоночника;
- подготовить позвоночник к осевой нагрузке.
Комплекс упражнений
Исходное положение – на спине, руки лежат вдоль тела.
- На вдохе развести руки в стороны на уровне плеч, на выдохе – поднять вверх и опустить в исходное положение.
- Согнуть руки в локтях медленно и с напряжением, прижать кисти к плечам (через несколько дней добавить отягощение 2-4 кг).
- Согнуть ногу в колене, вытянуть вверх и опустить (через несколько дней добавить сопротивление – эластичную ленту).
- Согнуть ногу в коленном суставе, вытянуть её вверх и опустить. Повторить с другой ногой (через несколько дней добавить сопротивление – эластичную ленту).
- Отвести одну ногу в сторону, не отрывая от постели. Вернуть обратно. Повторить с другой ногой (через несколько дней добавить сопротивление – эластичную ленту).
- Согнуть руки в локтях и опереться локтями на постель. Прогнуться в грудном отделе, опираясь на локти и плечи (инструктор создёет противодействие движениям больного).
- Поднять прямые ноги под углом 45° к постели, зафиксировать движение в верхней точке. Вернуться в исходное положение.
- Диафрагмальное дыхание.
- Статическое напряжение мышц бедра, голени, спины.
Исходное положение – на животе с валиком под грудью, руки согнуты в локтях, предплечья прижаты к постели.
- Поднять голову и плечи (инструктор создает противодействие движениям больного). Вернуться в исходное положение.
- Отвести назад прямую ногу (инструктор создаёт противодействие движениям больного). Вернуться в исходное положение и повторить с другой ногой.
- Выпрямленные руки отвести назад, одновременно поднять плечи, голову и ноги. Удерживать сколько возможно (к концу периода необходимо держаться в таком положении до 2-3 минут). Вернуться в исходное положение.
Для выполнения следующих упражнений пациент встает на четвереньки. Инструктор должен поддерживать пациента в области груди и живота.
Исходное положение – на четвереньках.
- Ходить на четвереньках во всех направлениях (шаг вперёд, шаг назад, шаг вправо, шаг влево).
- Прямую ногу отвести назад с одновременным поворотом головы в противоположную сторону. Вернуться в исходное положение и повторить с другой ногой.
Исходное положение – на коленях. Необходима дополнительная опора на спинку кровати.
- Запрокинуть голову и наклонить туловище назад.
- Наклонить туловище вправо, выпрямиться, затем – влево, выпрямиться.
- На вдохе согнутую в колене ногу отвести в сторону с одновременным поворотом головы в противоположную сторону. На выдохе вернуться в исходное положение. Повторить с другой ногой.
Рекомендации к выполнению
Каждое движение повторять 6-8 раз.
Во время статических упражнений напряжение удерживается 5-20 секунд.
Продолжительность комплекса – 30-35 минут.
Частота занятий – ежедневно, 1-2 раза в день.
Упражнения с отрывом ног от плоскости можно выполнять как попеременно, так и одновременно.
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Хирургия при дегенеративном и идиопатическом сколиозе:
В зависимости от возраста пациента и тяжести искривления, рекомендуются различные виды хирургического вмешательства. Цели каждой из этих операций – остановить прогрессирование и попытаться уменьшить угол искривления ,наряду с улучшением осанки пациента.
Наиболее распространенными из них являются операции с использованием стержней и слияния. При этом методе два или более позвонков сращиваются , чтобы создать единый жесткий сегмент позвоночника, который больше не способен двигаться. Стержни из различных стальных сплавов прикрепляются непосредственно к костям позвоночника для стабилизации области спондилодеза.
Очень маленьким детям со сколиозом часто рекомендуются операции, при которых предполагается регулярная замена стержней. При этой процедуре стержни прикреплены к позвоночнику ребенка, чтобы стабилизировать кривизну, пока они продолжают расти. Использование этой процедуры может означать 10 или более операций на позвоночнике в ранние годы ребенка до тех пор, пока не закончится формирование костной системы, а иногда проводится финальное слияние.
Существуют новые методики операций с использованием специальных стержней MAGECTM (MAGnetic Expansion Control). Эти стержни могут быть удлинены дистанционно, и поэтому требуется меньше операций.

Хирурги, которые предпочитают проводить слияние позвонков у девочек младше 10 лет или мальчиков младше 12 лет, рискуют свести к минимуму их способность к здоровому росту легких и это может привести к необычно короткому торсу.
Другие менее инвазивные операции, включают в себя связывание позвоночного тела (VBT), скрепление вертебрального тела (VBS) и ApiFix. Эти три операции включают прикрепление конструкций к позвоночнику, задача которых выпрямить искривления позвоночника пациента по мере их роста. Использование винтов или имплантов только на одной части позвоночника, позволяет организму использовать свою естественную способность выравнивать деформацию позвоночника с течением времени. Но эти малоинвазивные операции возможны только у определенной группы пациентов со сколиозом.
Лечение остеопении
Наличие остеопении требует изменения образа жизни и обеспечения диеты, с достаточным содержанием кальция и витамина D в рационе. Лечение основного заболевания, вызывающего нарушение всасывания, например, целиакии, может увеличить плотность костей. Не каждому пациенту с остеопенией требуется специализированное медикаментозное лечение, так как далеко не у всех пациентов остеопения приводит к перелому костей или переходит в остеопороз, а длительный прием специализированных препаратов, имеющих побочные действия, может привести к нежелательным осложнениям.
Тем не менее, при наличии остеопении, врач может назначить медикаментозное лечение. Решение о выборе тактики лечении проводится в каждом конкретном случае на индивидуальной основе, в зависимости от особенностей отдельного человека. С учетом всех факторов риска (наличие генетических факторов риска, изначально субтильного телосложения, наличие хронических соматических заболеваний) врач определяет риск возможности переломов в ближайшие 10 лет и проводит подбор лечения. Диагноз остеопения это серьезный звонок для внесения определенных изменений образа жизни
Изменения стиля жизни являются важной частью профилактики и лечения остеопении. Эти изменения образа жизни включают в себя регулярные физические нагрузки (например, ходьба или поднятие тяжестей), отказ от курения, умеренность в употреблении алкоголя, а также обеспечение адекватного ежедневного потребления кальция и витамина D
Если рацион не является адекватным, то возможно применение добавок.
Витамин D
- 800 МЕ (международных единиц) в день для женщин в возрасте старше 71
- 600 МЕ в день для женщин в других возрастных групп, мужчин и детей
- 400 МЕ в день для детей в возрасте до 12-месячного возраста
Кальций
- 1200 мг (миллиграмм) в день для взрослых женщин в возрасте старше 50 и мужчин 71 лет и старше. Кальций необходимо принимать дробно, не более 600 мг одновременно, что обеспечит оптимальную кишечную абсорбцию.
- 1000 мг в день для женщин старше 45 лет и мужчин старше 55 лет.
Специализированные медикаменты для лечения остеопении и остеопороза
- Бисфосфонаты (в том числе алендронат , ризедронат , ибандронат и золедроновая кислот )
- Кальцитонин (Miacalcin, Fortical, Calcimar)
- Терипаратид (Forteo)
- Деносумаб (Prolia)
- Заместительная гормональная терапия эстрогенами и прогестероном
- Ралоксифен (Evista)
Алендронат (Фосамакс), ризедронат (Actonel), золедроновая кислота (Reclast), и ралоксифен (Evista) назначаются также для профилактики остеопороза и для лечения остеопороза.).
Побочные эффекты алендроната (Фосамакса) и других бисфосфонатов (ризедронат, золедроновая кислот и ибандронат) имеют определенные особенности (например, асептический некроз челюсти), но встречаются достаточно редко. Как правило, эти препараты используются только тогда, когда преимущества профилактики переломов костей значительно перевешивают возможный риск побочных действий препаратов.
Часто остеопения не требует лечения лекарствами. В таких случаях необходимо проводить динамическое наблюдение за плотностью костной ткани с помощью денситометрии.
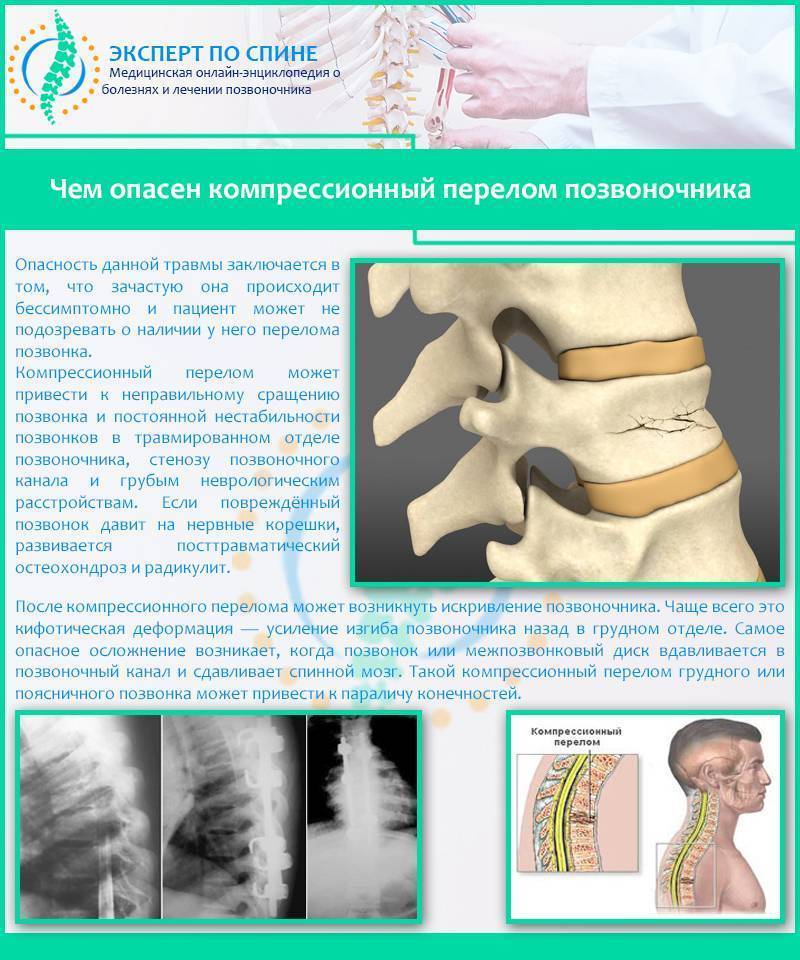
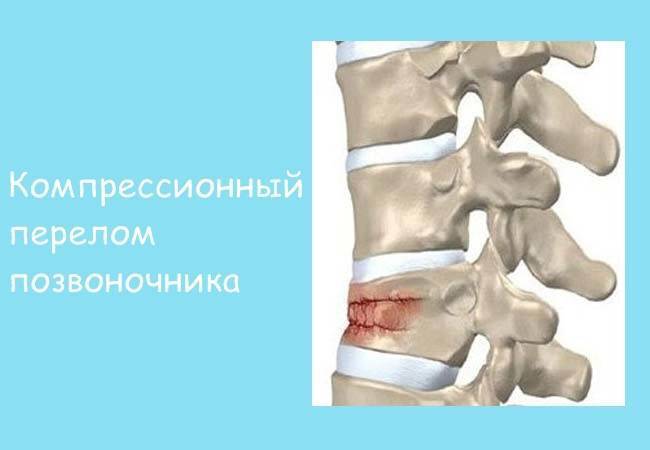
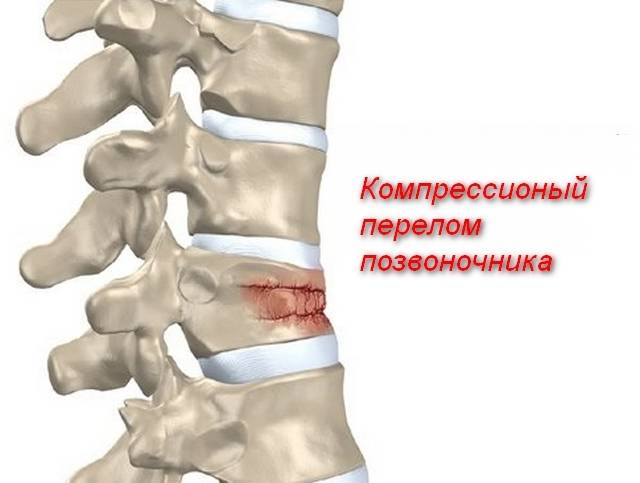
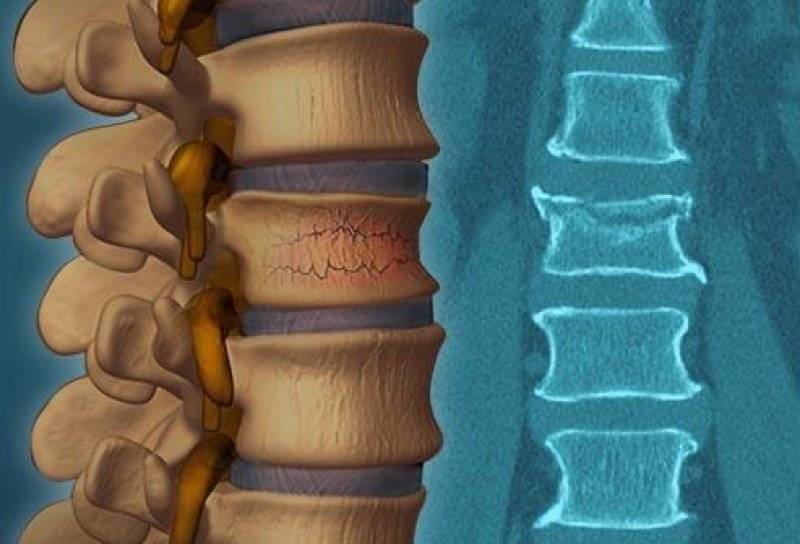
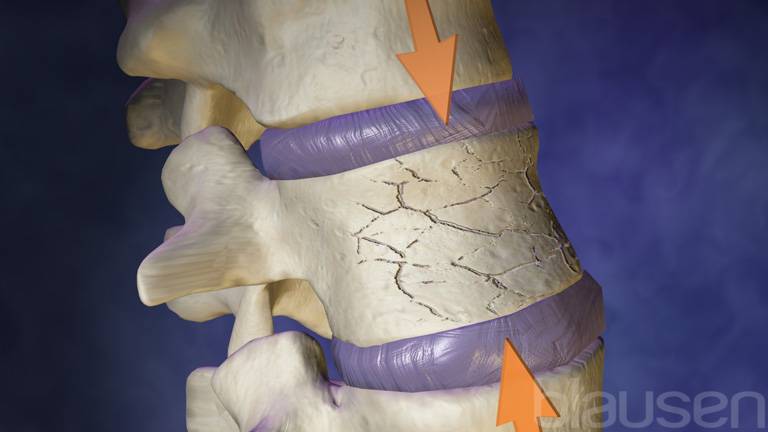
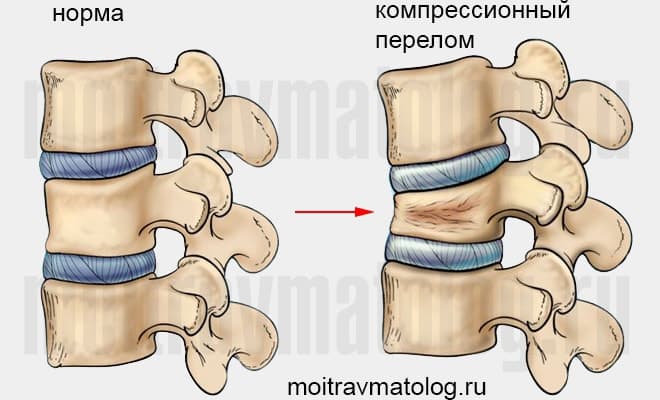
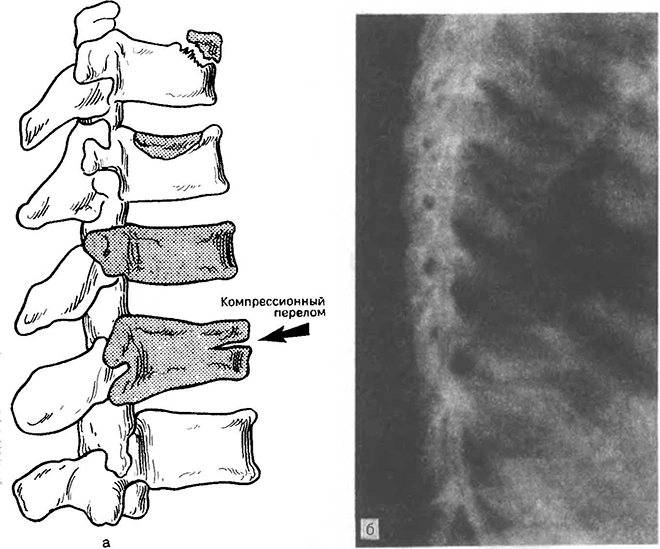
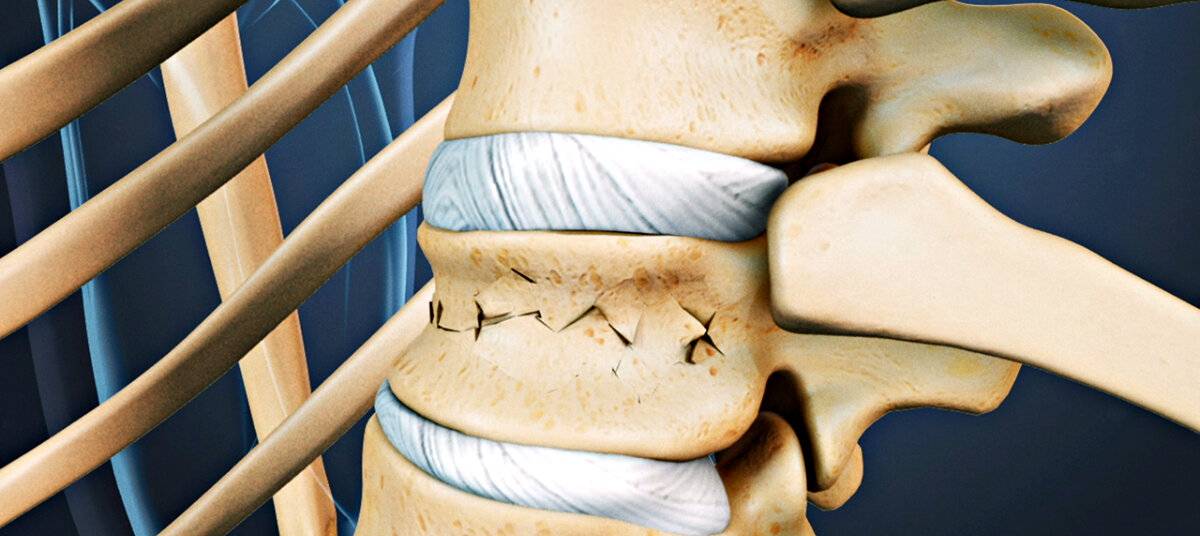
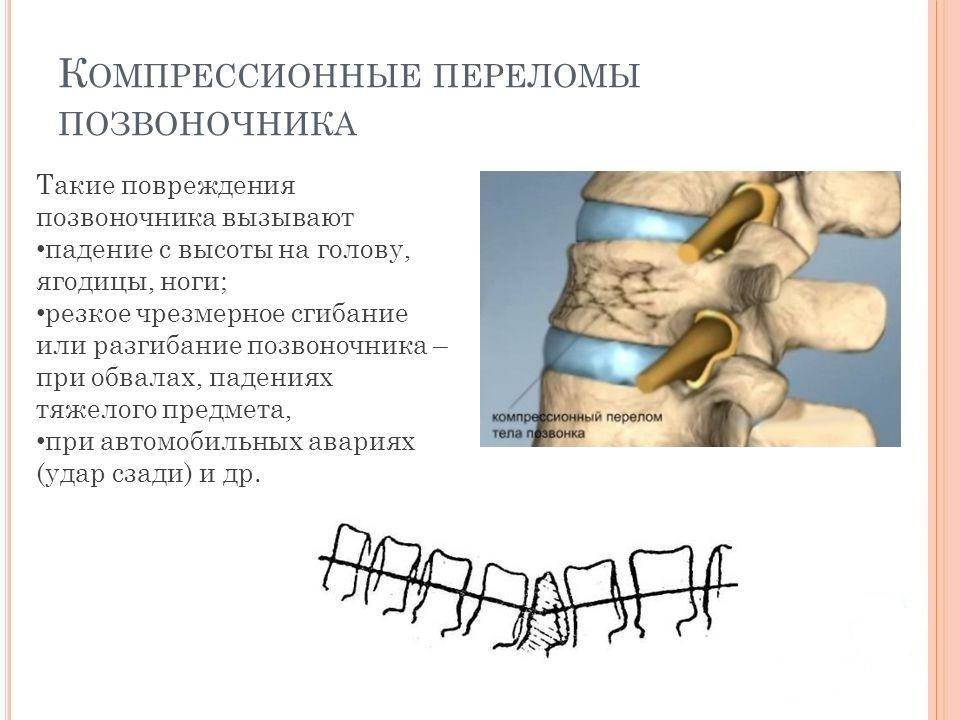
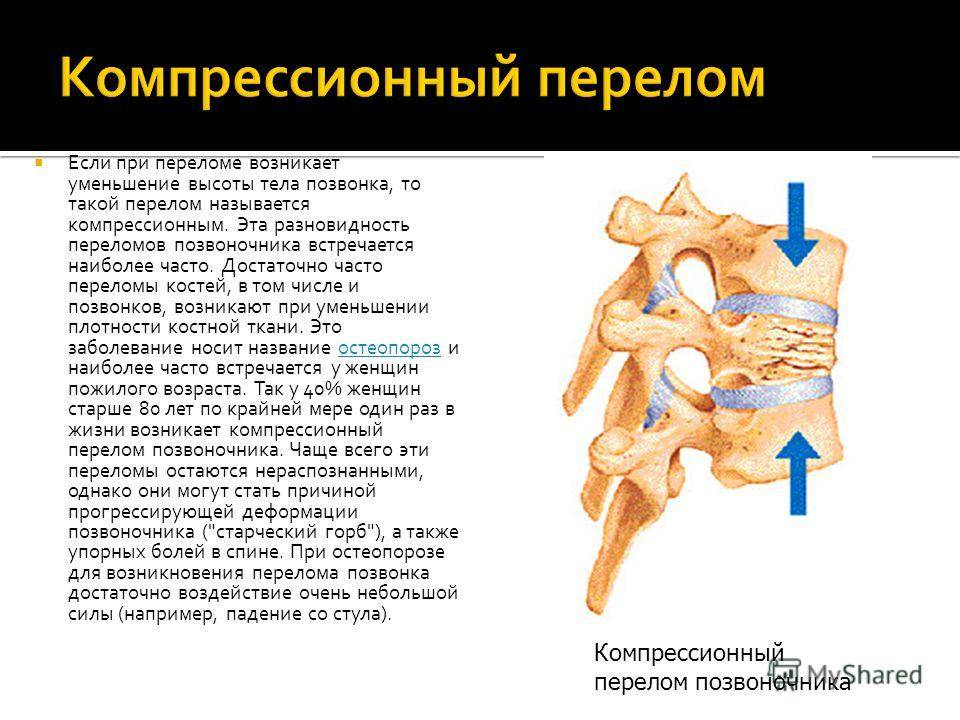
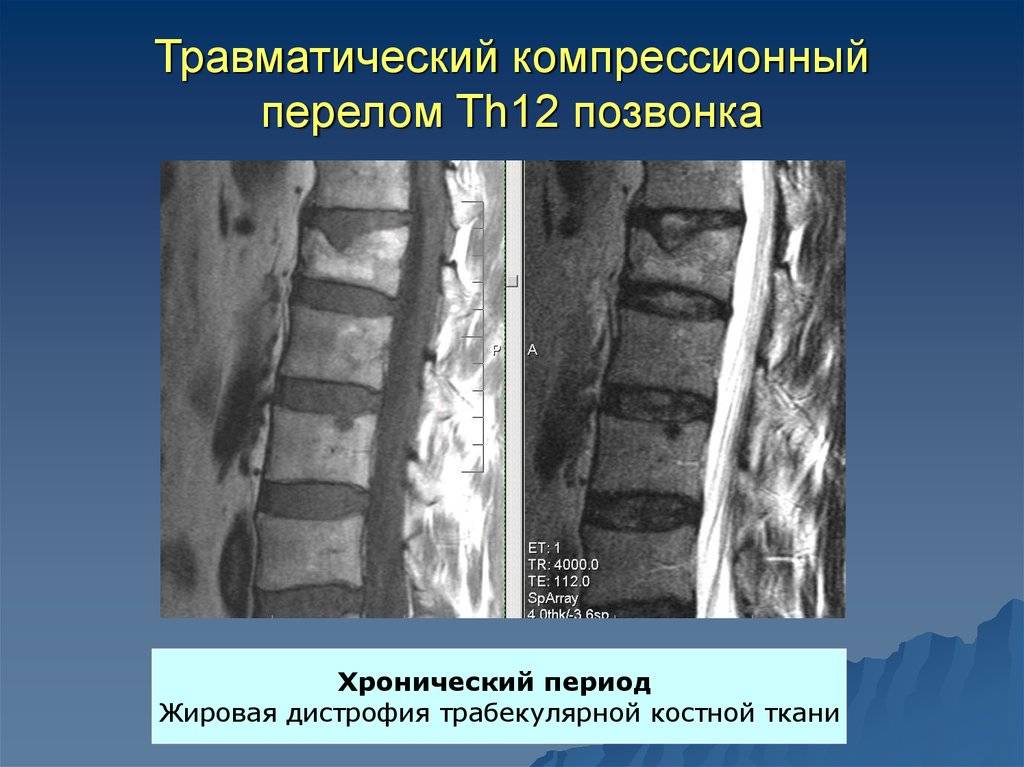
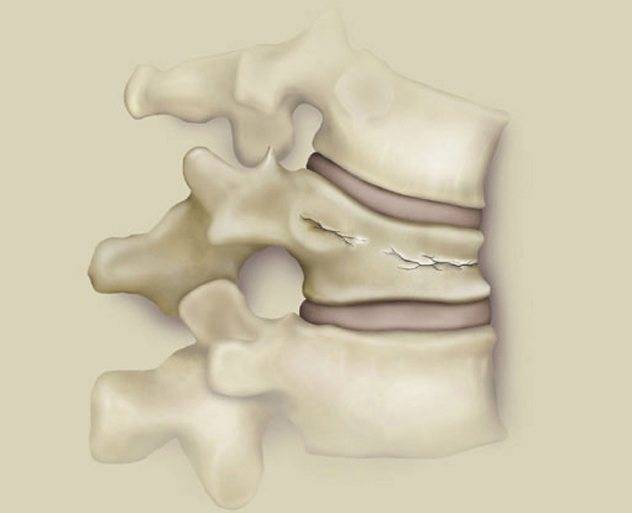
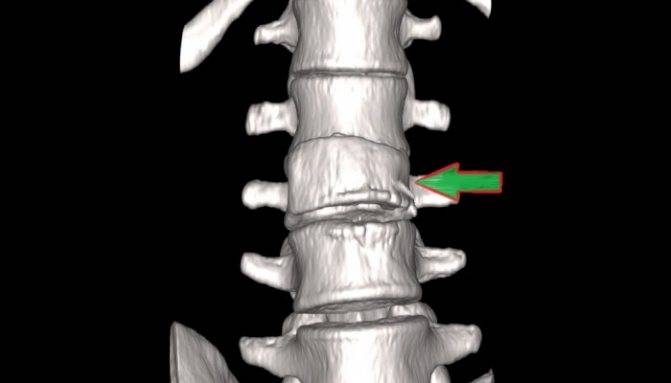
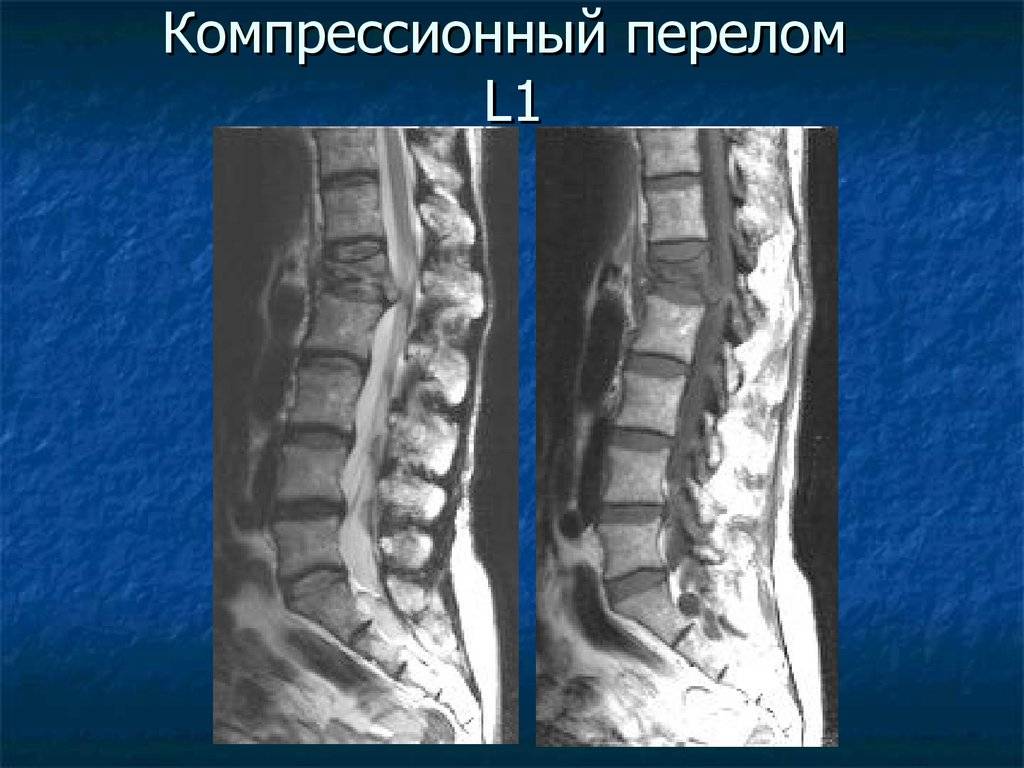
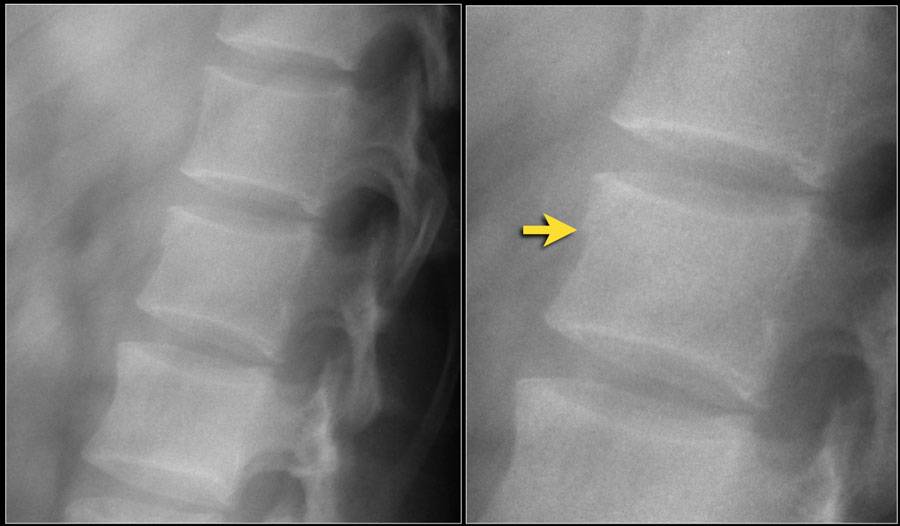
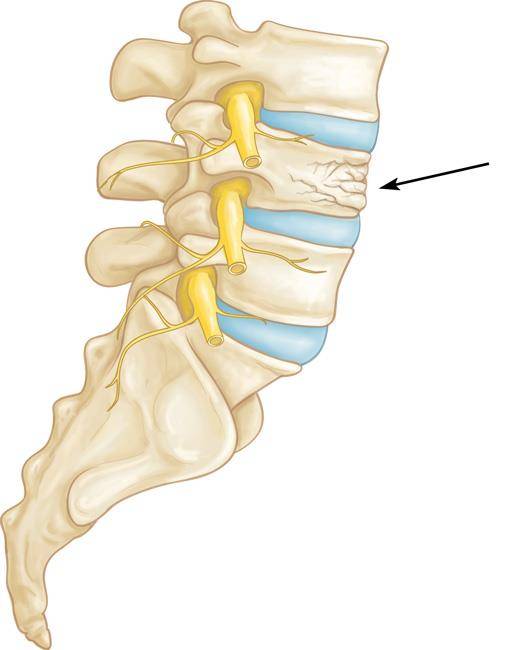
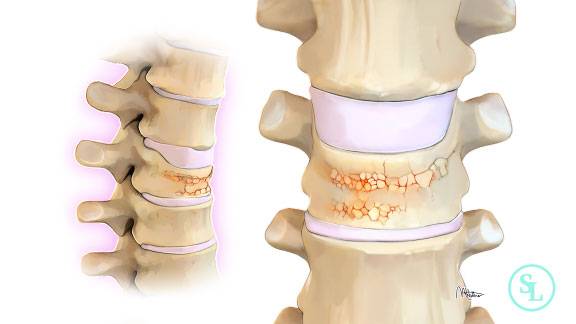
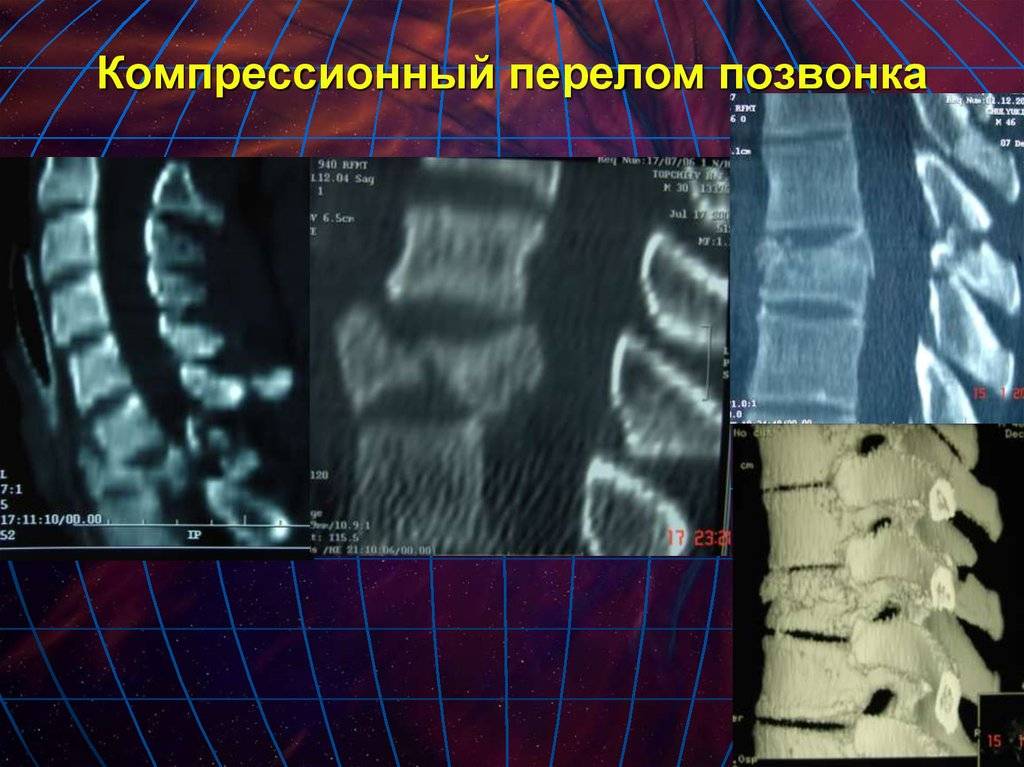
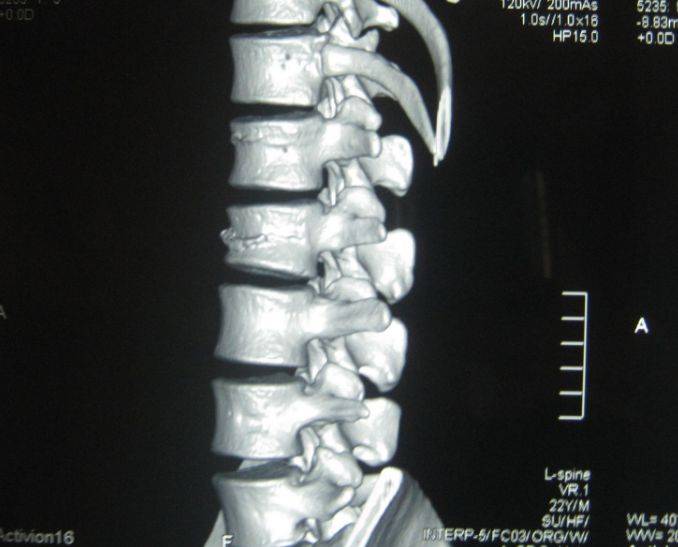
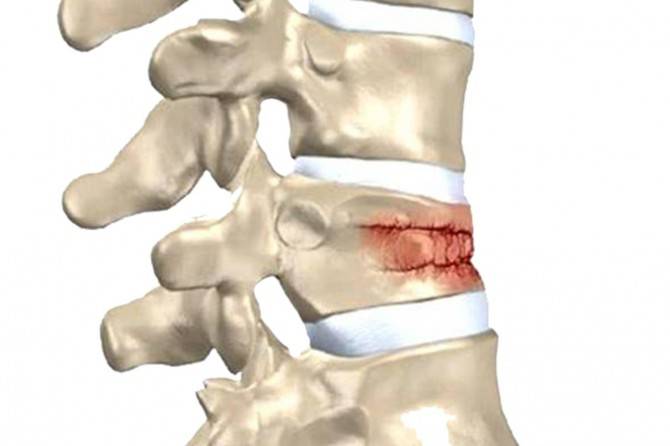
Компрессионный перелом позвоночника: причины, механизм развития, основные симптомы и признаки
Причины компрессионных переломов позвоночника
Компрессионный перелом позвоночника представляет собой повреждение тел одного или нескольких позвонков вследствие сильной компрессии (вертикального сдавления).
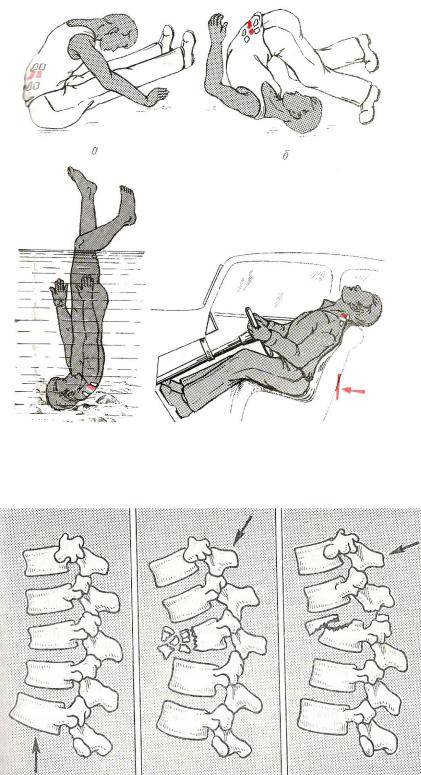
Причиной компрессионного перелома позвоночника у молодых людей чаще всего становятся сильные механические воздействия (дорожно-транспортная катастрофа, падение со значительной высоты и т.п.).
В зрелом и пожилом возрасте компрессионные переломы позвоночника нередко возникают даже при незначительной нагрузке, такой, к примеру, как падение с высоты собственного роста или резкий наклон.
В таких случаях причиной характерного повреждения, по сути, являются патологические состояния костной ткани позвоночного столба, обусловливающие его повышенную хрупкость, такие как:
·возрастной (климактерический или старческий) остеопороз;
·врожденные нарушения строения позвоночника;
·онкологические заболевания.
Факторы, повышающие риск развития компрессионного перелома позвоночника
Основным фактором, повышающим риск компрессионного перелома позвоночника, является возраст старше 50 лет и женский пол. Статистически установлено, что каждая третья женщина в возрасте старше 77 лет переносит компрессионный перелом позвоночника.
Кроме того, к факторам, ослабляющим костную основу позвонков, следует отнести:
·гормональные нарушения (патологический климакс, повышенная функция щитовидной железы);
·генетическую предрасположенность к остеопорозу (компрессионные переломы позвоночника или шейки бедра в пожилом возрасте у ближайших родственников);
·длительный прием некоторых лекарственных средств (транквилизаторы, антидеперессанты, противосудорожные и антипсихотические препараты);
·перенесенные серьезные травмы позвоночника;
·слабость мышц спины;
·курение (ускоряет развитие возрастного остеопороза);
·патология позвоночного столба (сколиоз, кифоз, остеохондроз, артриты мелких суставов позвонков и др.).
Любую патологию легче предотвратить, чем лечить. Если у вас имеется один или более предрасполагающих факторов, повышающих риск возникновения компрессионного перелома позвоночника, обращайтесь к нам на бесплатную консультацию.
Для того чтобы записаться на первичную консультацию специалиста бесплатно, звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Call
Send SMS
Call from mobile
Add to Skype
You’ll need Skype CreditFree via Skype
Симптомы компрессионного перелома позвоночника
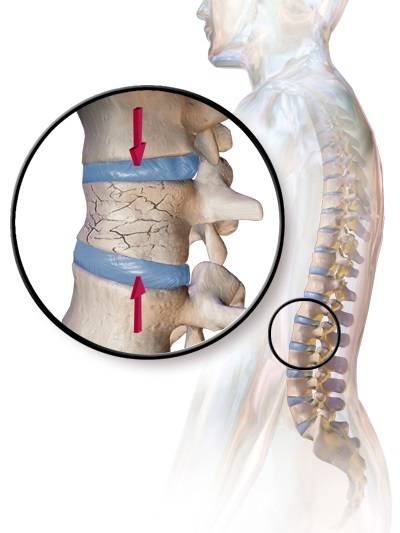
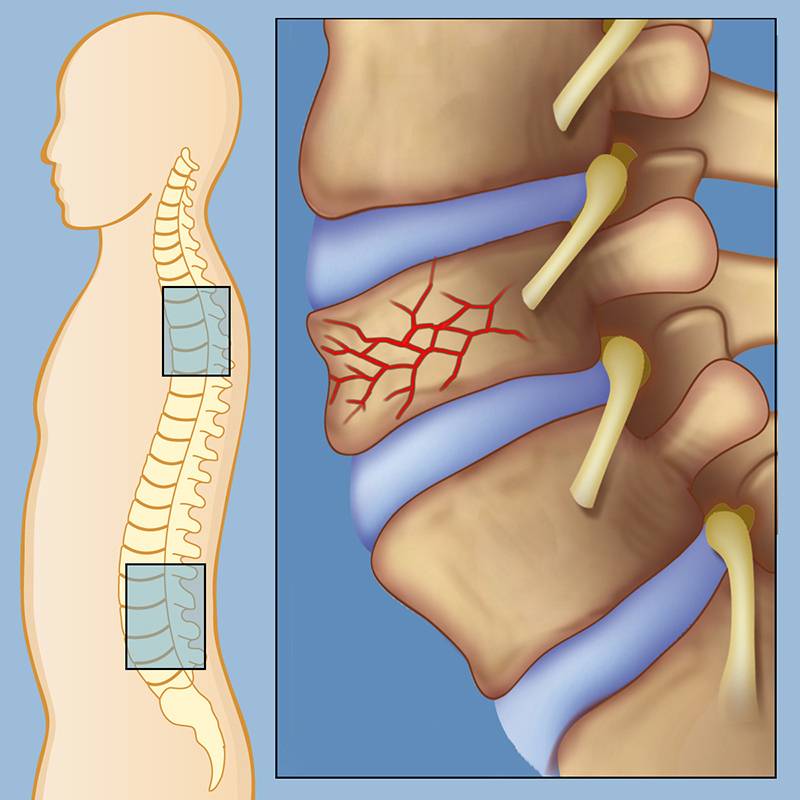
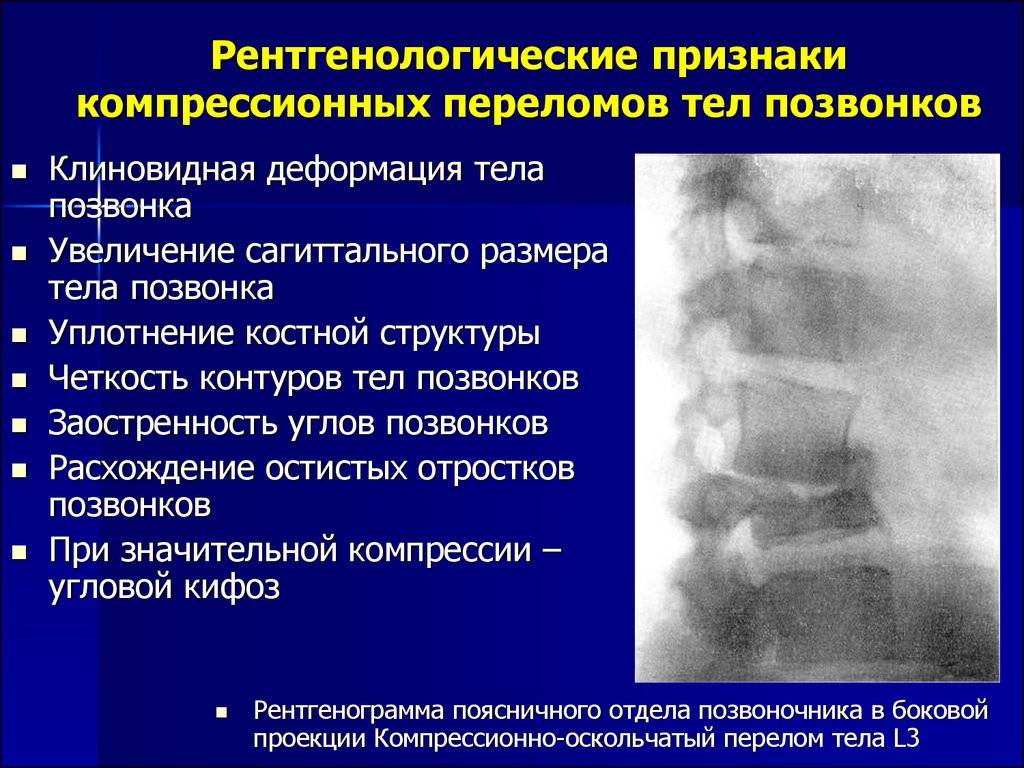
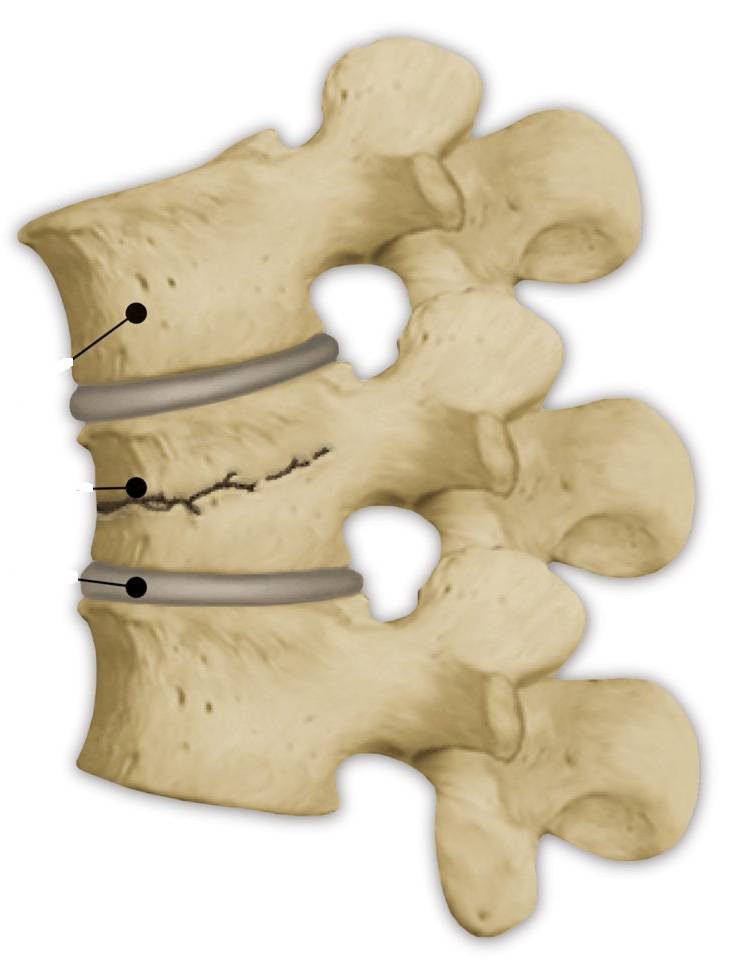
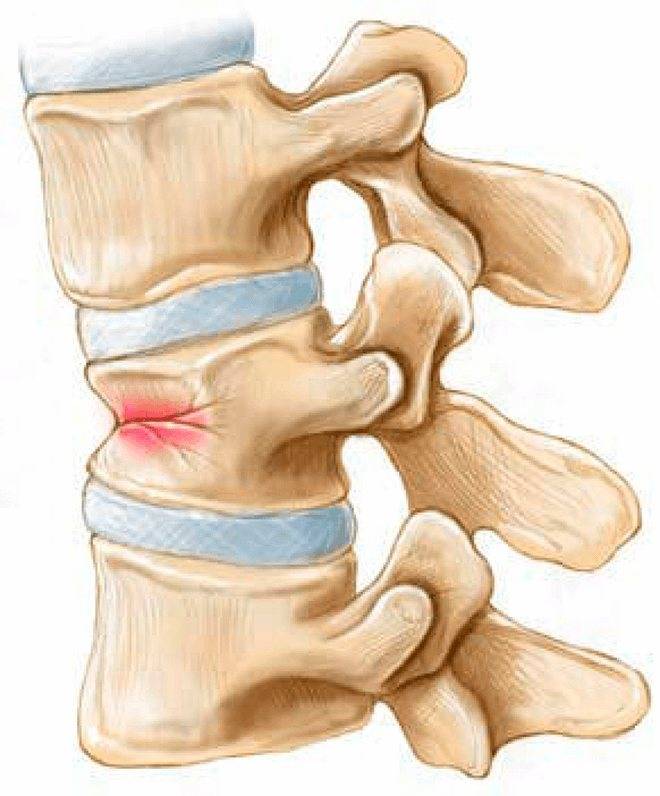
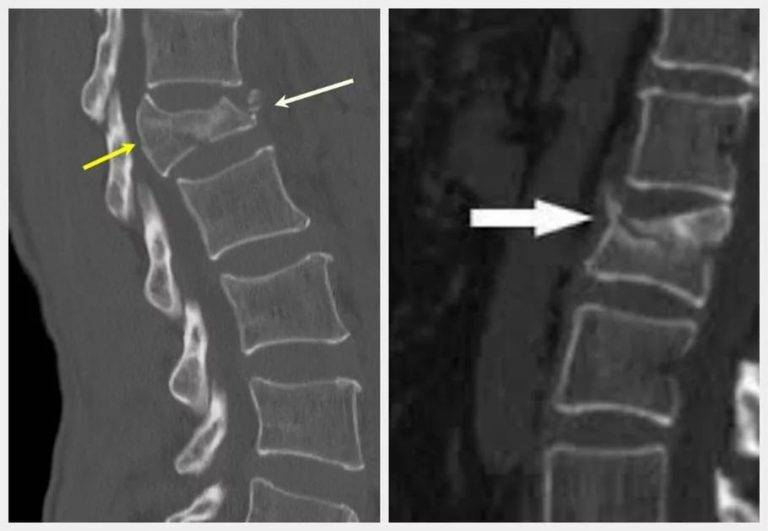
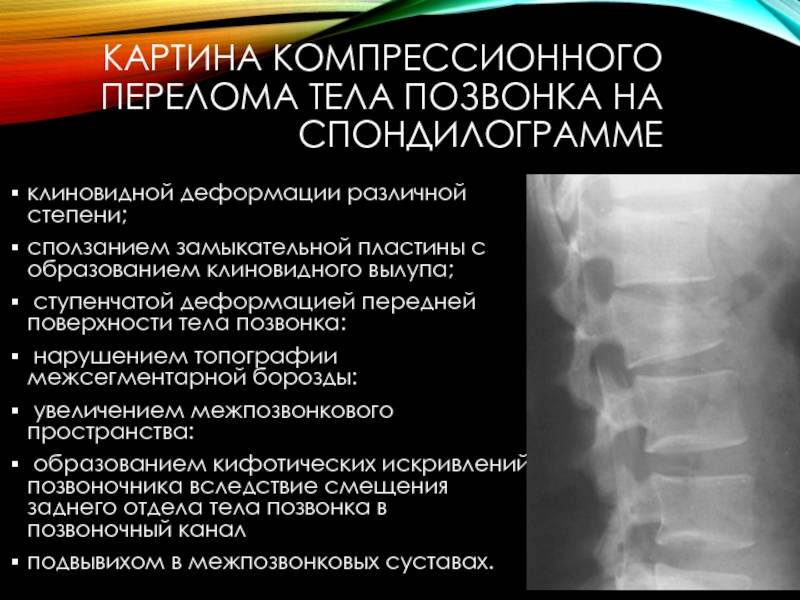
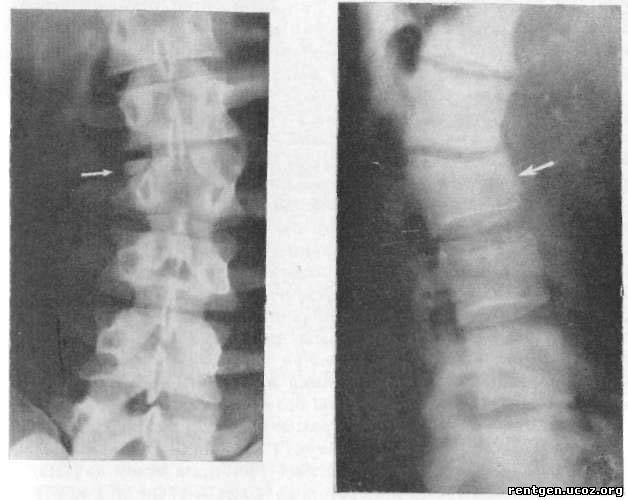
При компрессионном переломе расположенное внутри позвонка губчатое вещество разрушается и тело позвонка принимает характерную клиновидную форму, поэтому такие повреждения называют еще клиновидной деформацией.
Опасность компрессионного перелома позвоночника, прежде всего, состоит в том, что при значительной деформации верхний здоровый позвонок соскальзывает с поврежденного, создавая реальную угрозу повреждения спинного мозга.
Иногда компрессионные переломы позвоночника возникают в бытовых ситуациях (падение со стула), поэтому следует немедленно обратиться за медицинской помощью, в тех случаях, когда имеются следующие симптомы:
·острая боль в спине, возникшая сразу же после травмы;
·усиление боли при надавливании на макушку головы, а также при кашле, чихании, натуживании, смехе, движениях позвоночника.
В тех случаях, когда ущемляются корешки спинномозговых нервов, появляются симптомы радикулита (при поражении поясничных позвонков боль иррадиирует вдоль нижней конечности, а при повреждении грудного отдела позвоночника принимает опоясывающий характер).
Такие признаки как похолодание и ослабление конечностей свидетельствуют о поражении спинного мозга (сотрясение, ушиб, ущемление, разрыв), при этом степень выраженности симптомов соответствует значительности повреждения (от незначительной слабости при сотрясении до полного паралича при разрыве спинного мозга).
Без должного лечения даже относительно легкие случаи компрессионных переломов позвонков приводят к посттравматическому искривлению позвоночного столба с образованием горба, хроническому болевому синдрому и постепенной утрате способности передвигаться самостоятельно.
Для того чтобы записаться на первичную консультацию специалиста звоните по телефону:
495 565-35-71,
или воспользуйтесь формой:
Call
Send SMS
Call from mobile
Add to Skype
You’ll need Skype CreditFree via Skype