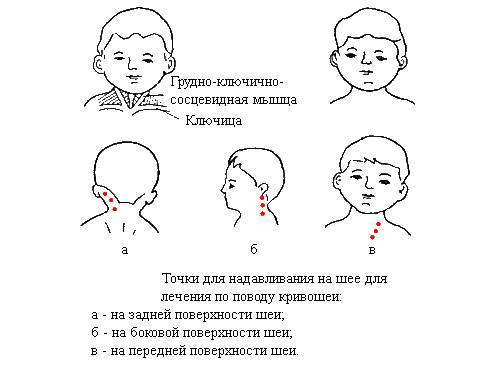
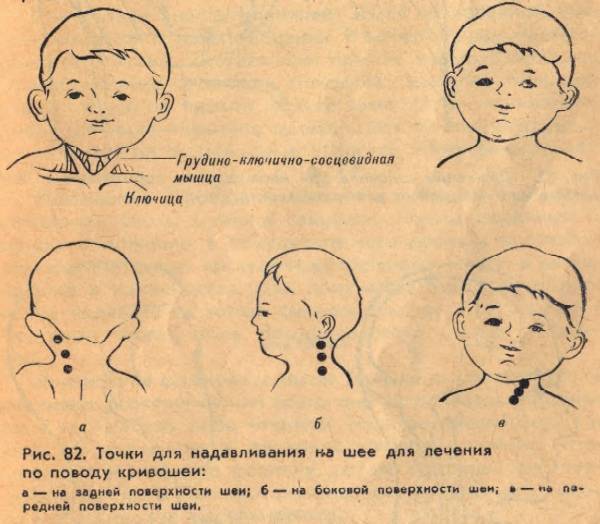
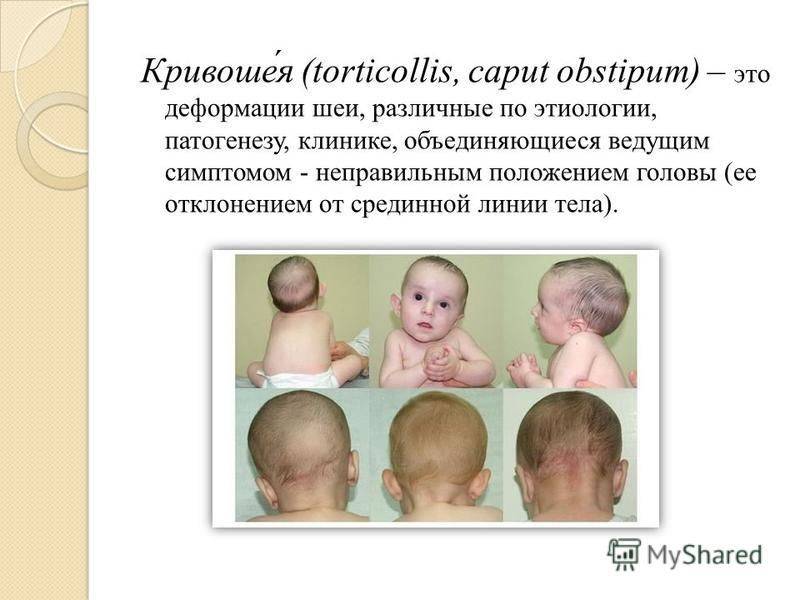
Кривошея: причины появления
Факторы, вызывающие развитие кривошеи у малышей, варьируют в зависимости от вида патологии. Возникновение наиболее распространенной формы – мышечной или миогенной, вызывает изменение структуры и функционирования ГКСМ. Причина феномена может крыться как в генетических нарушениях формирования мышц, так и в травмах, полученных во время родов. На развитие тканей плода влияет состояние беременной, заболевания, перенесенные в период гестации, травмы.
Врожденный гипертонус мышц шеи провоцируют внутриутробные интоксикации и аномальное положение плода, методы родовспоможения. Мышца, отвечающая за наклоны и вращение головы, под действием патогенных факторов изменяется – утолщается, сжимается.
Почему возникает врожденная кривошея у грудничка
Существует несколько признанных теорий возникновения врожденной мышечной кривошеи:
- травматическая – на месте образовавшейся гематомы происходит образование келоида, укорачивание мышцы, возникает нарушение трофики и, как следствие, ишемические изменения – мышца сморщивается, «усыхает»;
- топографическая –аномальное положение плода в матке приводит к длительному сдавлению мышцы, что обуславливает ее стойкое укорочение, и может вызвать травму во время прохождения ребенка по родовым путям;
- воспалительная – проникновение инфекции в плод вызывает хронический интерстициальный миозит и деформацию мышцы;
- несоответствие длины позвоночного столба длине мышц шеи и плечевого пояса;
- генетическая – наследственная аномалия синтеза и структурирования волокон коллагена, наследственные патологии – синдромы Шерешевского-Тернера, Клиппеля-Фейля.
Врожденную кривошею у новорожденных часто выявляют при многоплодной беременности, тяжелой форме токсикоза у матери, угрозе выкидыша.
Патологическая беременность обуславливает эндогенные и экзогенные факторы аномалии. Основная причина – травма:
- асфиксия при обвитии пуповиной;
- ишемия в результате неправильного положения;
- кровоизлияние в ткани ГКСМ.
Родовые травмы могут привести к другим нарушениям: врожденный перелом, вывих позвонков, повреждение нервных окончаний. Статистические данные подтверждают, что адекватное лечение, проведенное в первые 2 месяца жизни малютки, дает положительный результат в 75-85%.
Причины появления приобретенной кривошеи
Если врожденная кривошея возникает из-за действия патогенных факторов на плод, то нарушение костно-мышечного аппарата в послеродовом периоде называется приобретенной аномалией. Причина, по которой происходит деформация в послеродовом периоде у новорожденных – травма, обусловленная:
- механическим сдавлением или надрывом мышц при наложении щипцов или мануальной торсии плода;
- повреждение и смещение позвонков при некоторых видах тяжелых родов и родовспоможении;
- перинатальная травма у плода при узком тазе матери.
Патологические роды, при которых проводилась стимуляция, оказание акушерских пособий, применение искусственной вентиляции легких новорожденного в 92-100% случаев приводят к геморрагически-ишемическим повреждениям ГКСМ и в 61,1% к травмам позвоночника в шейном отделе. Особенно велика доля таких повреждений у малышей с повышенной или сниженной массой тела (детки со слабым мышечным тонусом) при применении акушерских пособий (32%). У таких детей развитие в первые месяцы жизни осложняется наличием кривошеи, с наклоном головы набок (41%), вызванной:
- вывихом и подвывихом позвонков шеи (остеогенная);
- вялыми или спастическими параличами, которыми на травму реагирует мышца (нейрогенная).
Кроме того, кривошею у младенца может вызвать статичное положение ребенка в кроватке (установочная деформация).
У взрослых и у более старших детей приобретенная кривошея может быть вызвана:
- травмой;
- инфекцией – при остеомиелите, сифилисе (III стадия развития), туберкулезе костей или нейроинфекции;
- ДЦП;
- желудочно-пищеводным рефлюксом (синдром Сандифера);
- воспалительным процессом: во внутреннем ухе, зеве или носоглотке (болезнь Гризеля), перихондритом ребер, фиброматозом грудной или шейной мышце;
- паралитическим косоглазием, развитие офтальмологических односторонних патологий – как компенсаторная реакция;
- рубцовые изменения кожи в области груди и шеи – ожоги, воспаления, операции;
- опухолью позвоночника;
- истерическим психозом.
Приобретенная аномалия легче поддается лечению. Наиболее часто встречаемую у грудничков установочную кривошею можно предупредить, если часто перекладывать ребенка на другой бочок, использовать специальные приспособления для фиксирования головки.
Причины
В большинстве случаев врачи не могут выяснить, почему у одних людей развивается цервикальная дистония, а у других нет. В некоторых случаях, однако, отмечается связь развития спастической кривошеи с травмами головы шеи или плеча. Некоторые медикаментозные препараты, например, определенные психотропные или противорвотные, могут привести к развитию цервикальной дистонии у некоторых людей.
Факторы риска
Факторы риска развития цервикальной дистонии включают в себя:
- Возраст. В то время как заболевание может развиться у людей любого возраста, даже у детей, наиболее часто это заболевание начинается в возрасте от 40 до 70 лет.
- Пол. Женщины более склонны к развитию спастической кривошеи, чем мужчины.
- Семейный анамнез. Если у близкого члена семьи есть цервикальная дистония или какой-либо другой тип дистонии, то пациент имеет более высокий риск развития заболевания.
- Осложнения: у некоторых людей, у которых сначала развивается цервикальная дистония, в дальнейшем начинают появляться аналогичные симптомы в соседних регионах, таких как плечо или лицо. Кроме того, потеря трудоспособности и боли, которые могут быть вызваны цервикальной дистонией, могут привести к депрессии.
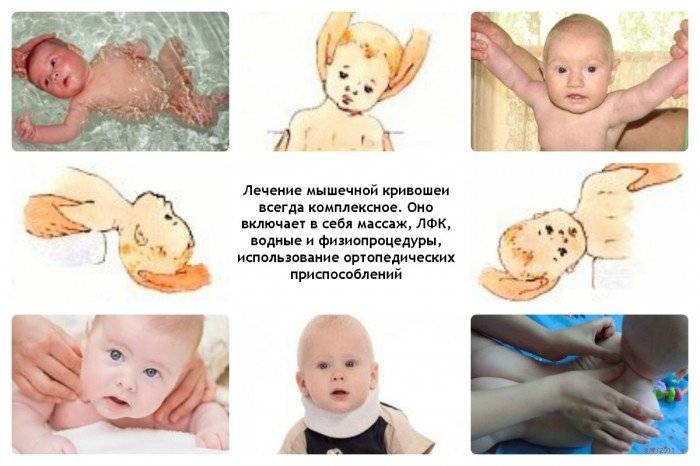
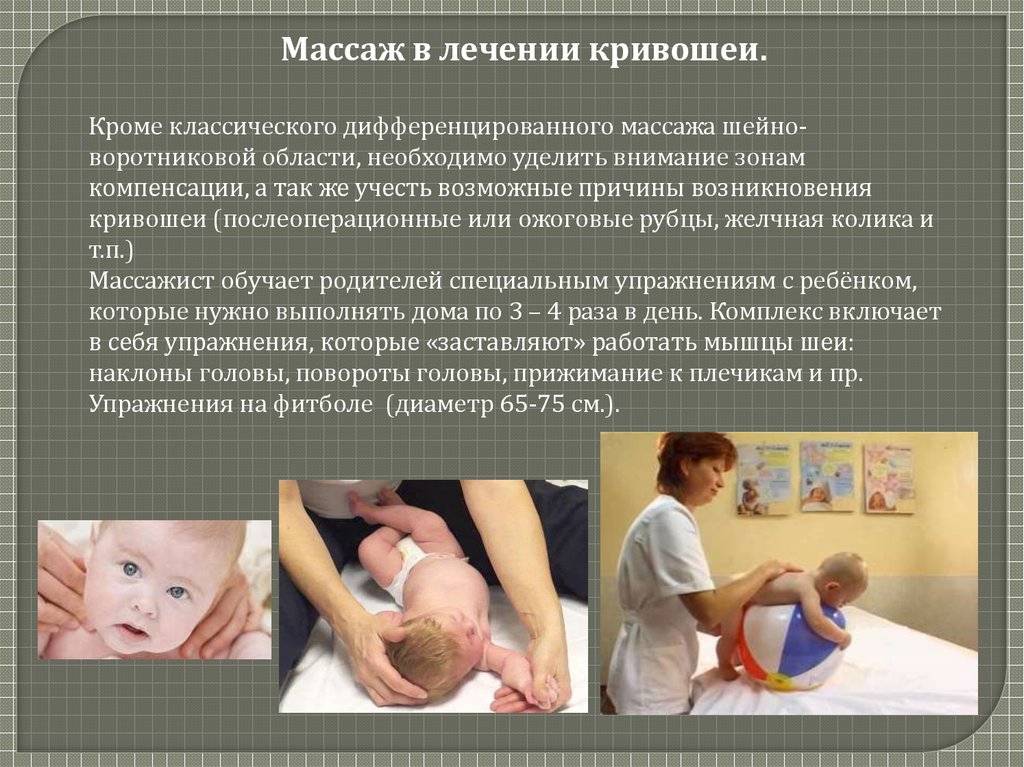
Основы, принципы и техника выполнения массажа при кривошее
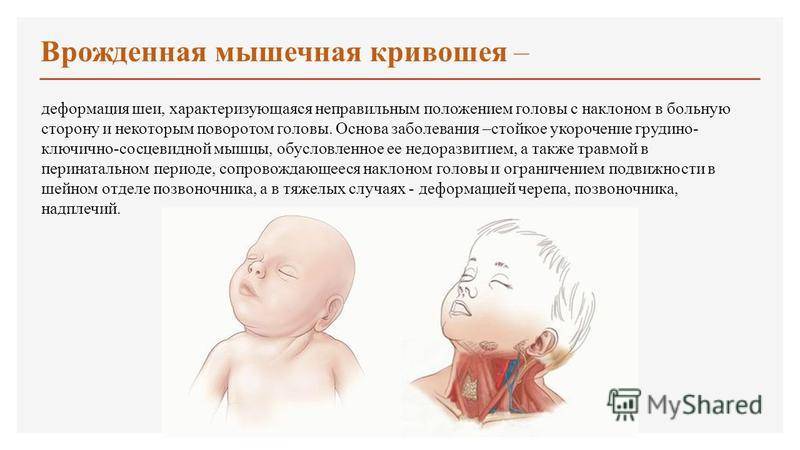
Кривошея – это заболевание, в основе которого лежит изменение мягких тканей, скелета и нервов шеи, выраженное наклонным положением головы с поворотом её в противоположную сторону. Лечение должен проводить квалифицированный специалист, а именно детский ортопед. Самодеятельность в массаже может привести к болезненным ощущениям у ребенка, без позитивного эффекта.
Первые сеансы массажа доктор проведет самостоятельно, поймет необходимую амплитуду и силу движений и, при желании, научит родителей, как делать массаж при кривошее в 2 месяца. Массаж рекомендуют проводить каждый день или через день, по 3-5 раз в сутки на протяжении одного – полутора месяцев. Далее нужно будет сделать перерыв примерно на такой же срок, не прекращая при этом лечение положением, гимнастикой и физиопроцедурами.
Несмотря на необходимость участия ортопеда в лечении кривошеи, основная работа все равно лежит на родителях. Помимо массажа и гимнастики, нужно все время помнить про правильное положение головы ребенка. К примеру, брать ребенка на руки необходимо так, чтобы больная мышца была выше, а голова под действием силы притяжения плавно разгибала шею в здоровую сторону. При этом необходимо поддерживать головку ребенка, чтобы не травмировать мышцы и связки шеи еще больше. Этому также нужно специально обучиться у лечащего ортопеда.
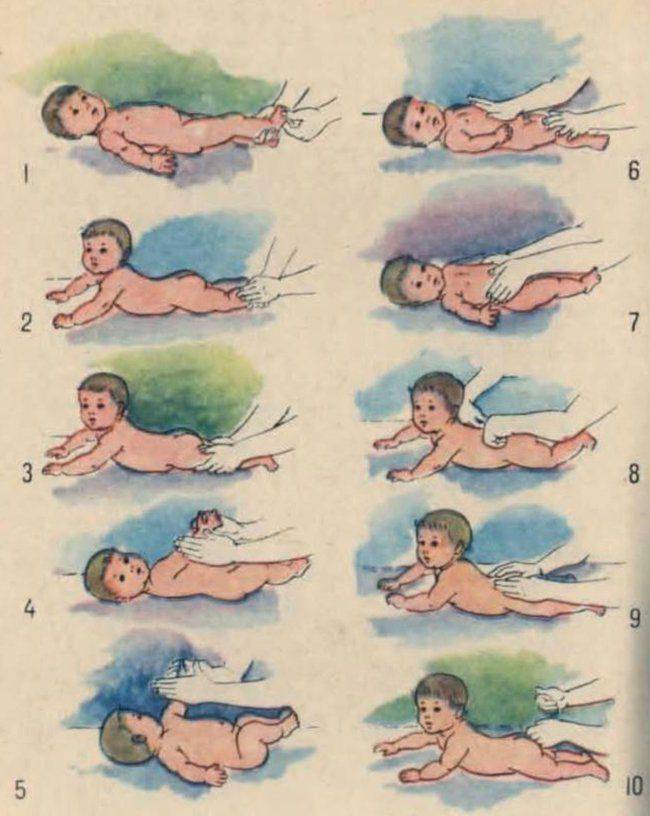
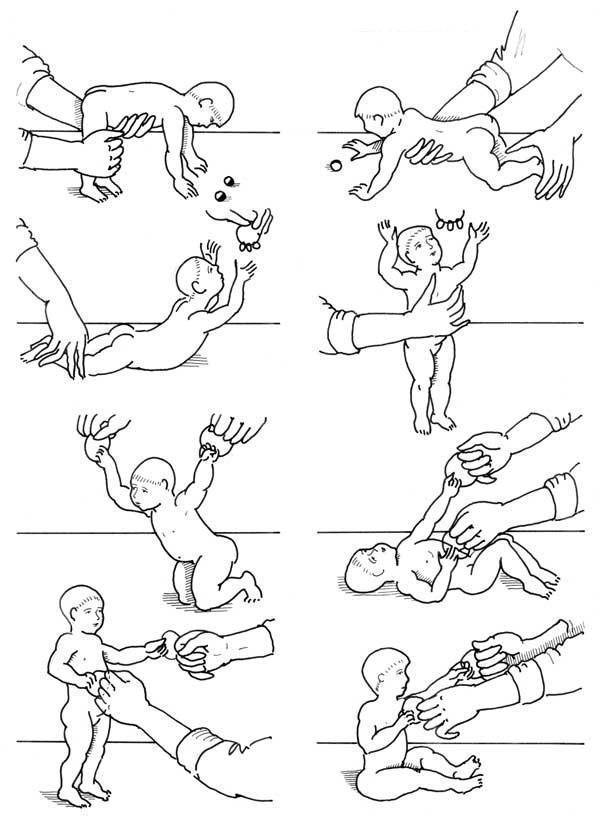
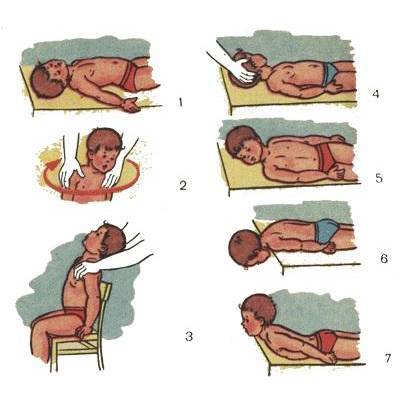
Но вернемся вновь к массажу. Часто родители пытаются найти на просторах интернета схемы правильного массажа для ребенка. Этого делать не нужно, так как информации о том, как проводить массаж при кривошее у грудничков в картинках, недостаточно для нормального массажа. Амплитуду, силу и направление движений рисунками изобразить не удастся, так что для уточнения лучше найти специальное видео по массажу.
Но так как каждый случай индивидуален, а техника массажа напрямую зависит от возраста ребенка, причин и степени тяжести заболевания, то на первый массаж все равно необходимо пойти к ортопеду.
Но есть и общие правила, придерживаться которых нужно всегда:
- выкладывать и поворачивать ребенка со спины на живот нужно со здорового боку;
- голова ребенка должна быть наклонена в сторону кривошеи. На пораженной мышце разрешено применять только расслабляющие приемы, такие как поглаживания, растирания, вибрация;
- на здоровой стороне спины нужно проводить поглаживание и растирание. На больной стороне необходимо проводить поглаживание, вибрацию, нежное растяжение в области надплечий и лопатки.
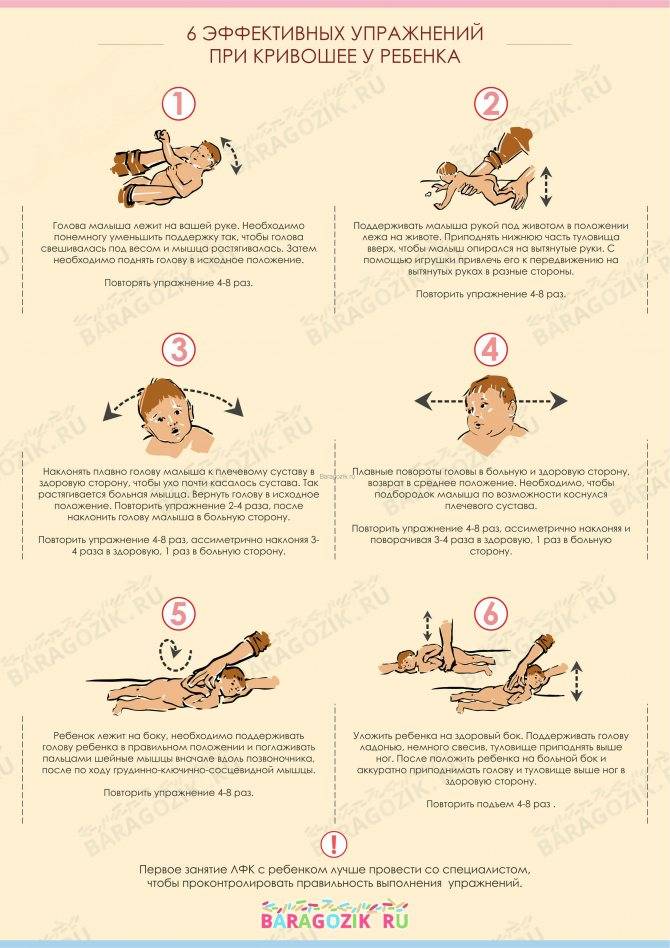
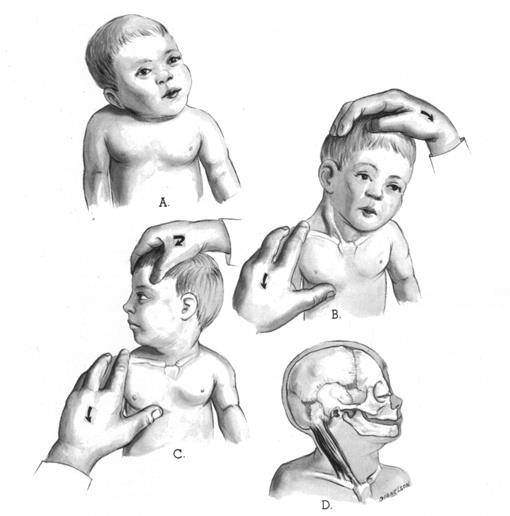
Основные специальные упражнения для коррекции кривошеи выглядят примерно так:
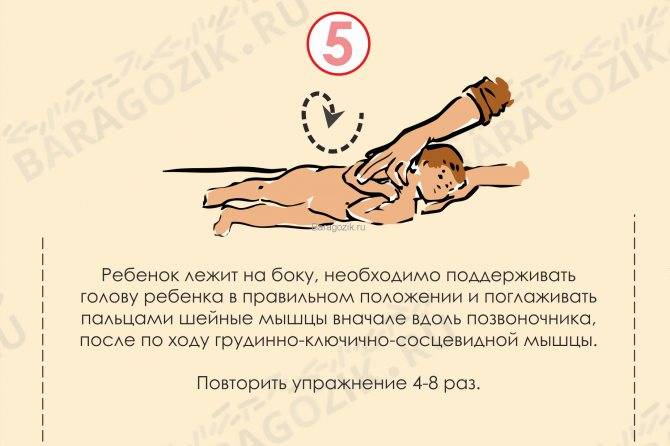
1.Зафиксировать голову ребенка, слегка оттянув ее на себя и повернув в пораженную сторону, растягивая при этом мышцы боковой стороны шеи малыша.
2. Наклонить голову ребенка в противоположную от пораженной мышцы сторону и приподнять подбородок вверх.
Однако суть массажа на изображениях до конца не раскрывается, поэтому очень важно увидеть все это в исполнении ортопеда, когда есть возможность уточнить и переспросить, если что-то непонятно
Другие виды массажа для детей: когда и зачем нужны
Массаж для детей грудного возраста доказал свою эффективность и в лечении других заболеваний опорно-двигательной системы. Также отдельные виды массажа бывают полезны при расстройствах кишечника, коликах, бронхитах, гипотрофии и даже при некоторых заболеваниях нервной системы. Свою роль играет лечебный массаж и при коррекции дефицита витамина D.
Лечение
Спастическая кривошея не излечивается. У некоторых пациентов симптомы заболевания могут исчезнуть без лечения, но часто симптоматика рецидивирует. Лечение фокусируется на уменьшении симптоматики.
Медикаментозное лечение
Пациентам со спастической кривошеей часто необходима комбинация лекарств для снижения интенсивности симптомов.
- Ботулинический токсин. Этот препарат, который часто используется для сглаживания морщин на лице, может быть введен непосредственно в мышцах шеи, которые задействованы при цервикальной дистонии. Ботулинический токсин входит в состав таких лекарственных средств, как Ботокс, Диспорт, Ксеомин и Миоблок. У большинства пациентов с цервикальной дистонией после использования токсина отмечается значительное улучшение, но эффект держится недолго и инъекции токсина приходится повторять каждые 3-4 месяца.
- Препараты для лечения болезни Паркинсона. Лекарства, используемые для борьбы с тремором, связанным с болезнью Паркинсона, могут быть использованы в сочетании с инъекциями ботулотоксина. Частые побочные эффекты применения этих препаратов включают: сухость во рту, запор, проблемы с памятью, нарушения мочеиспускания или нарушения зрения.
- Миорелаксанты. Эти препараты часто не очень эффективны, и имеют побочные эффекты, наиболее выражен седативный эффект, нарушение координации движений и умеренные когнитивные нарушения. Это такие препараты как диазепам (Валиум, Diastat), лоразепам (Ativan), клоназепам (Клонопин) и баклофен (Lioresal, Gablofen).
- Обезболивающие. Боль при цервикальной дистонии может быть достаточно интенсивной и может потребоваться использование анальгетиков как безрецептурных, так и рецептурных.
- ЛФК. Аккуратная подобранная программу упражнений может улучшить гибкость шеи, уменьшить спазм мышц.
В тех случаях, когда консервативные методы (в том числе и применение ботулинотоксина) не дают эффекта, то могут быть применены хирургические методы лечения.
- Может быть проведено рассечение мышц или нервов. Селективная денервация проводится не очень часто.
- Глубокая стимуляция мозга (ГСМ). При этой хирургической процедуре, в мозг вводится тонкий электрод. Кончик электрода помещают в той части мозга, которая контролирует движение. Электрические импульсы посылаются по проводу для того, чтобы прервать сигналы нервных клеток, которые заставляют голову поворачиваться. ГСМ используется только в самых сложных цервикальной дистонии.
Образ жизни
Цервикальной дистония – неизлечимое заболевание, но выполняя определенные рекомендации можно свести к минимуму последствия этого заболевания:
Уменьшение стресса. Необходимо избегать ситуаций, которые приводят к развитию стресса или беспокойства.
Достаточный сон и отдых
Симптомы часто исчезают во время сна, так что важно достаточно отдыхать. Даже короткие перерывы в течение рабочего дня,в течение которых надо лечь на спину и расслабиться, могут значительно улучшить самочувствие.
Использование тепла
Тепловые пакеты могут помочь ослабить уплотненные мышцы шеи и облегчить боли.
Остеопатическое лечение синдрома пирамидной недостаточности у детей
Остеопатия является эффективным методом лечения пирамидной недостаточности у детей. Врач-остеопат проводит лечение в соответствии с топическим диагнозом, отражающим уровень нарушений пирамидной системы, а также лечит заболевания, осложняющие работу пирамидной системы, такие как:
- Кривошея
- Гипертензионный и гипертензионно-гидроцефальный синдром
- Плагиоцефалия
- Сегментарная недостаточность
- Дисфункция краниовертебрального перехода
- Компрессией или захождением швов черепа
- Дисфункцией сфено-базилярного синхондроза (СБС)
- Дисфункцией позвоночника и региона таза
- И другие
Улучшение симметрии тела, снятие напряжения мышц помимо решения основной проблемы, также позволяет справиться и с другими проблемами, сопровождающими детский возраст, такие как:
- Нарушение сна: нарушение глубины сна, засыпания, беспокойный сон
- Успокаивается только на руках у мамы
- Тремор подбородка новорожденного
- Частые, обильные срыгивания
- Излишняя скованность движения, заведение ручки или ножки
- Беспокойство, раздражительность, надрывный плач
- И другие
Часто можно услышать, что пирамидная недостаточность не является основным заболеванием и может самостоятельно пройти к 2-3 годам жизни ребенка. Однако, ее течение часто сопровождается нарушением симметрии тела, постоянным раздражением нервной системы, ограничением движения в суставах, ограничением черепного ритма. Все это может привести к развитию таких осложнений как:
- Кривошея
- Сколиоз
- Гиперактивность
- Мышечные контрактуры
- Кифотическая осанка
- ДЦП
- Раздражительность
- Задержка речевого развития
- Нарушение походки, плоскостопие
- И др.
Поэтому всем детям с таким диагнозом я рекомендую получить консультацию и курс остеопатического лечения (в среднем 3-6 процедур), чтобы избежать справиться с проявлениями пирамидной недостаточности и избежать возможных осложнений в дальнейшем.
Клиническая картина
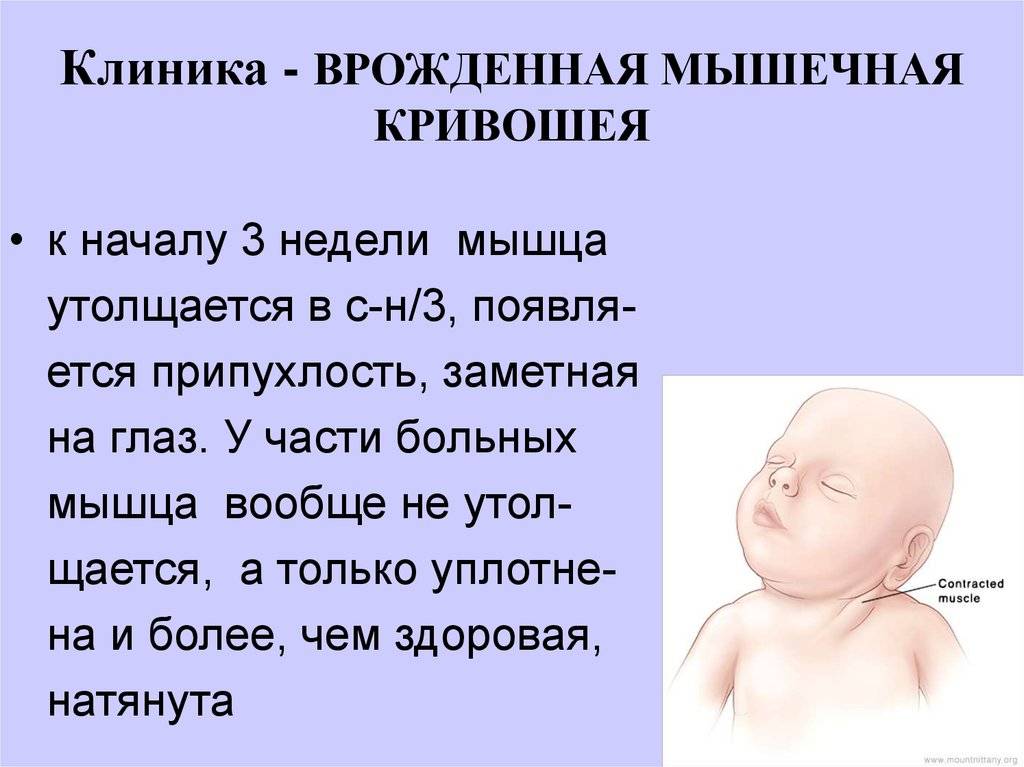
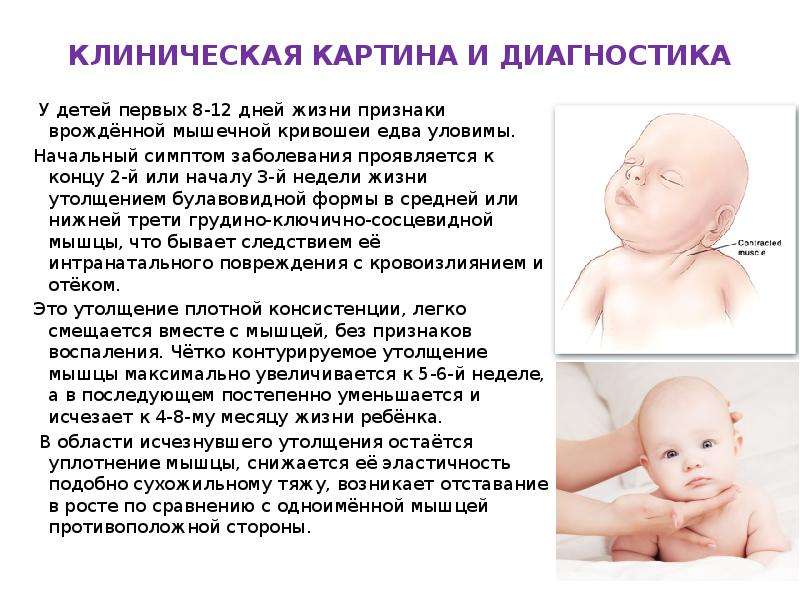
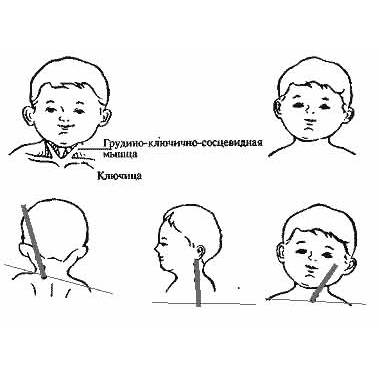
Первым характерным проявлениям патологии служит утолщение в виде булавы в середине или нижней трети ГКС-мышцы (признак появляется на 14 – 21 день после родов). Связано данное утолщение либо с потягиванием головки при родах в тазовом предлежании либо с надрывом/разрывом кивательной мышцы. Утолщение плотное при прощупывании, возможно наличие отека или кровоизлияния вокруг него.
Поврежденный участок ГКС-мышцы имеет четкие контуры, видимые глазом, максимальное увеличение утолщения происходит к 5 – 6 неделям. Поперечные размеры утолщенного участка достигают 2 – 20 см. Затем происходит постепенное уменьшение толщины поврежденного участка мышцы вплоть до полного его исчезновения к 4 – 8 месяцам.
У детей до 12 месяцев подобная деформация шеи выражена незначительно, что чревато последствиями в будущем при отсутствии лечения. В период быстрого роста ребенка (3 – 6 лет) заболевание быстро прогрессирует. Со временем увеличивается фиксированный наклон и поворот головы у ребенка, что приводит к ограничению подвижности в шейном отделе и возникновению вторичных изменений в строении костного скелета. Чем сильнее повреждение ГКС-мышцы, тем выраженнее изменения.
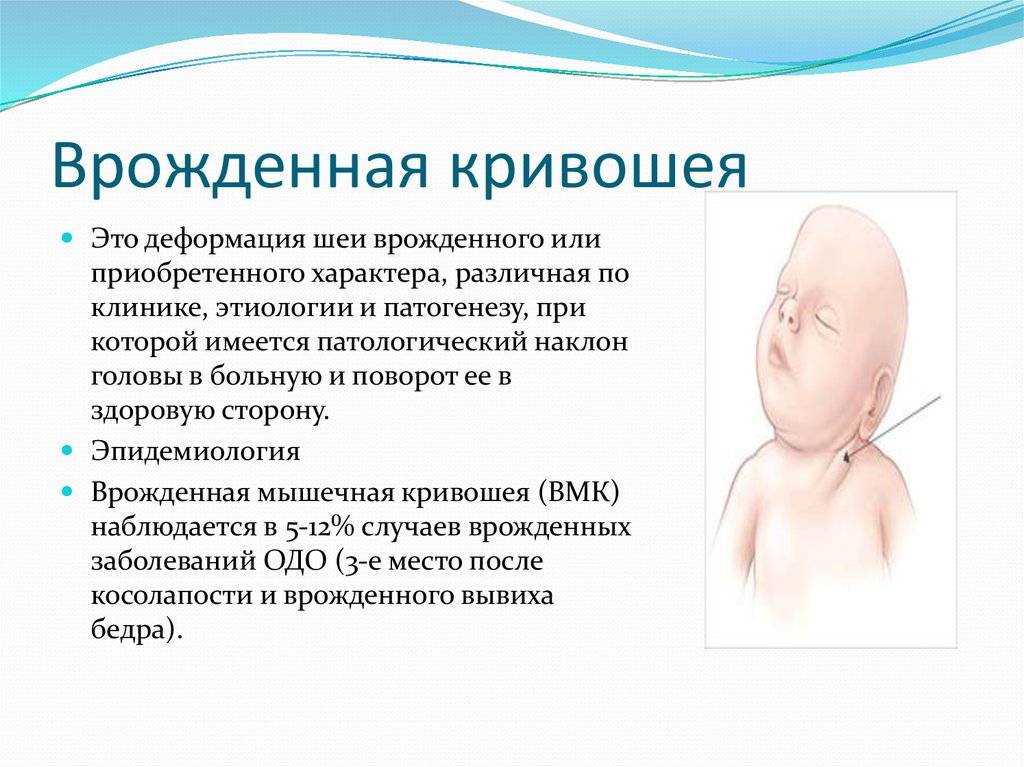
В первую очередь изменения коснутся лицевой части черепа, что проявится в ее асимметрии и одностороннем развитии. Размеры лица со стороны поражения уменьшаться в вертикальном направлении, но увеличатся в горизонтальном (своеобразное сжатие сверху вниз и расширение в стороны). Вследствие этого глазная щель сузится и будет находиться несколько ниже другого глаза, также произойдет сглаживание контуров щеки и небольшой подъем уголка рта.
Нос, рот и подбородок будут располагаться не по прямой, а по косой линии, которая имеет наклон в сторону патологии. В результате ребенок будет стремиться установить голову вертикально за счет высокого стояния надплечий и лопатки. Все это приводит к формированию сколиоза в грудном и шейном отделах, а позднее сколиоз преобразуется в S-образный, захватывая и поясничный отдел позвоночника.
Памятка родителям
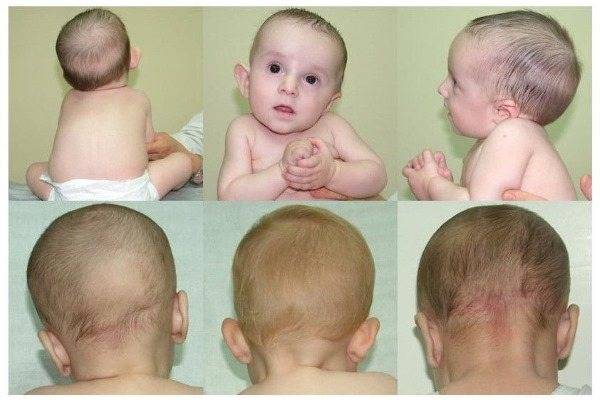
Чтобы определить у новорожденного заболевание как можно раньше, важно запомнить основные его признаки:
- голова запрокинута назад и наклонена в одну сторону (чаще вправо);
- лицо повернуто в противоположную сторону;
- затылок скошенный;
- лопатки расположены на разных уровнях;
- пальпаторно определяется уплотнение в 2 и более см на пораженной мышце в виде фасолины или желудя.
Что такое кривошея?
Кривошея – это деформация шейного отдела позвоночника у новорожденных и детей до года. При такой патологии голова малыша все время неестественно клонится к плечу, но при этом повернута в противоположную сторону. Иногда может присутствовать заметная деформация позвоночника.
Самые частые случаи кривошеи встречаются у девочек. Учитывая современные методы лечения, от кривошеи можно с успехом избавиться. Но нужно вовремя обратиться к специалисту и поставить диагноз.
Классификация заболевания
Современная медицина знает несколько типов кривошеи. Специалисты разделяют заболевание в зависимости от происхождения. Курс лечения назначается соответственно тому, на каком этапе находится развитие заболевания, а также в зависимости от факторов, которые могли спровоцировать болезнь у малыша.
Не трудно догадаться, что наиболее частой причиной развития кривошеи у ребенка становится родовая травма.
В зависимости от происхождения, кривошея делится на: врожденную (патология появилась на этапе внутриутробного развития плода или при неудачных родах), приобретенную (патология развилась после родов).
И врожденная, и приобретённая кривошея в свою очередь тоже разделяется на несколько подвидов:
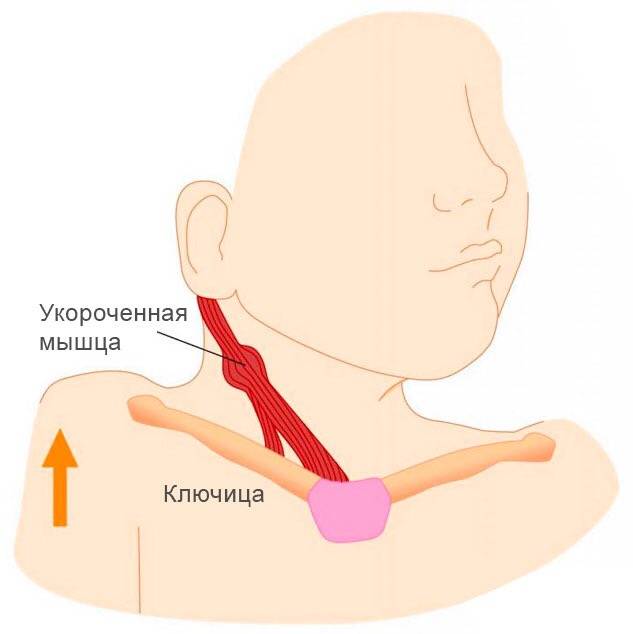
Мышечная кривошея. При врожденном типе заболевания малыш рождается с более короткой грудино-ключично-сосцевидной мышцей. В случае с приобретенной формой возникают воспалительные процессы, которые могут быть вызваны хроническим заболеванием или какой-то травмой, из-за которой происходит перенапряжение шейных мышц;
Одна из причин кривошеи – аномальное развитие мышц шеи
- Артрогенная кривошея. При врожденной деформации может наблюдаться сращённость позвонков или наличие участков неправильной формы. Приобретенный тип заболевания может быть спровоцирован переломами или дефектами в тканях позвонков в шейном отделе позвоночника;
- Нейрогенная кривошея. Врожденная форма заболевания может проявляться только тогда, когда имели место случаи инфекционного поражения плода с последующей мышечной дистонией во время перинатального развития. Приобретенный вид заболевания может возникнуть вследствие опухолей центральной нервной системы, ДЦП или полиомиелита;
- Дермо-десмогенная кривошея. Вызвать врожденную форму заболевания могут складки в области шеи или деформация суставов. Приобретенный вид заболевания возникает по причине воспаления шейных лимфоузлов, ожогов или химических поражений кожи.
Приобретённая форма заболевания также имеет собственную классификацию подвидов заболевания.
Только приобретенная форма кривошеи бывает:
- Рефлекторной. Возникает по причине активных воспалительных процессов в зоне ключицы, сосцевидного отростка или околоушных желёз. Чаще всего причиной появления является спазм шейных мышц;
- Компенсаторной. Ухудшение слуха или зрения приводят к тому, что малышу приходится сильнее вслушиваться и всматриваться, при этом напрягая шейные мышцы сильнее, чем обычно. Из-за этого со временем происходит деформация мышц и развитие заболевания;
- Ложной. Повышенный тонус шейных мышц может привести к развитию кривошеи с момента рождения малыша. При данном типе следует сразу же обратиться к неврологу;
- Установочной. Чаще всего развивается из-за халатности родителей, которые постоянно укладывают малыша на один бок или прикладывают только к правой или левой груди. Молодым мамам в данном случае нужно чередовать грудь при кормлении и внимательно следить за тем, чтобы малыш каждый раз спал на разном боку.
Распространенность и значимость заболевания
Кривошея является довольно частой природовой патологией. Заболевание не является чрезмерно опасным, особенно если сразу заметить неестественность в движениях малыша. Редко болезнь диагностируют сразу же в роддоме, поэтому стоит внимательнее относится к поведению ребёнка дома.
При своевременном обнаружении дефектов нужно сразу же обратиться к врачу, который назначит курс мероприятий для исправления ситуации. Запущенность болезни может привести к тому, что деформация продолжится и приведет к инвалидности ребенка в старшем возрасте.
Видео: “Кривошея у ребенка: что делать?”
Как лечат заболевание?
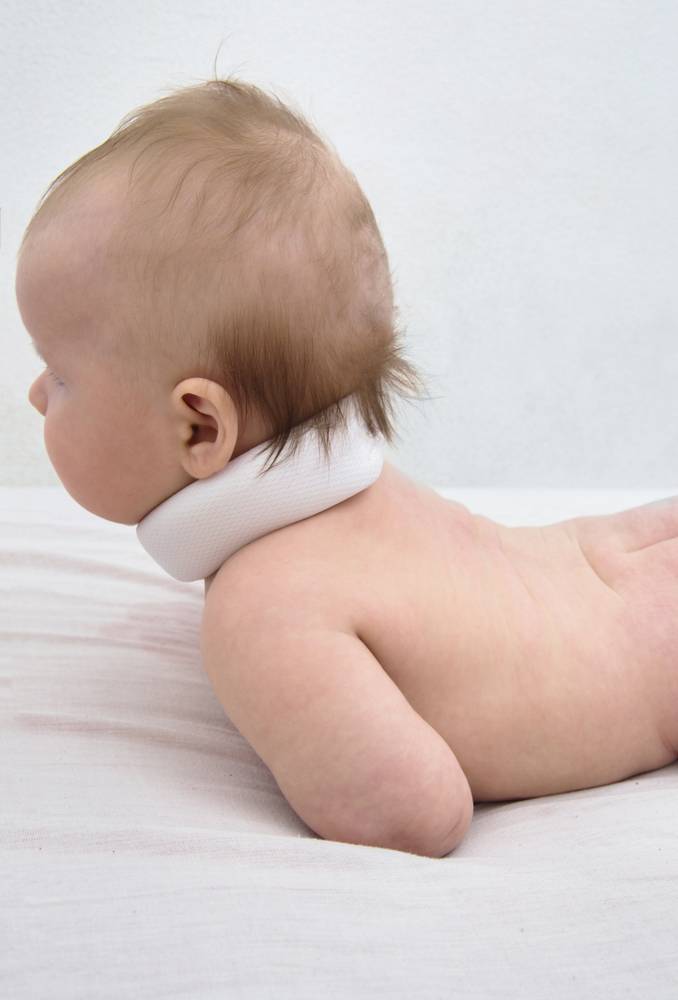
Методы лечения зависят от вида заболевания, возраста малыша (например: кривошея у ребенка 3 месяца или в 2 месяца лечится легче, чем у малыша в 8 месяцев). Чем раньше предприняты меры для лечения и устранения симптомов, тем выше вероятность полного и быстрого выздоровления. Терапия при кривошеи включает в себя: массажи, выполнение ЛФК, гимнастика в воде, лечение при помощи смены положения тела, физиопроцедуры, лечение воротником Шанца для новороденных.
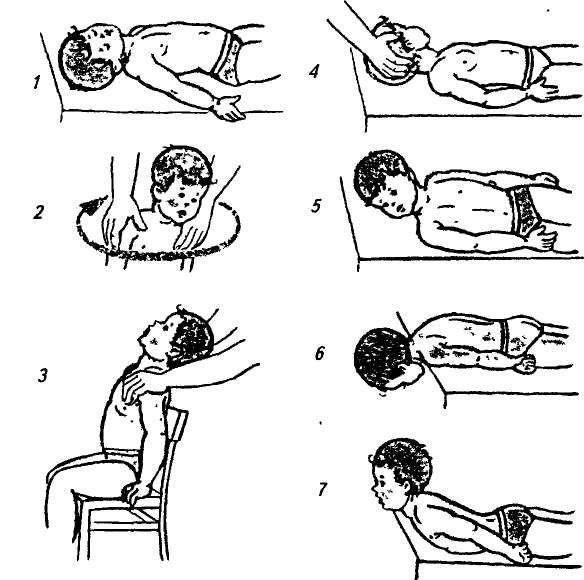
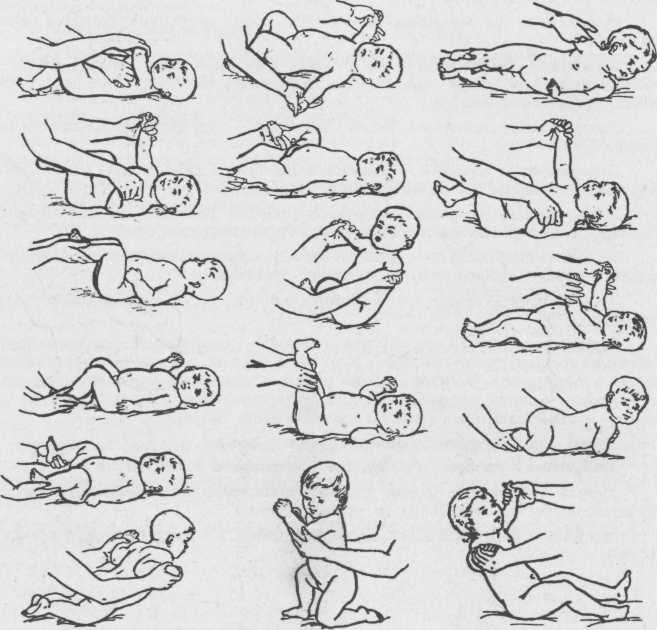
Процедуру делают трижды в день, продолжительность одного сеанса – шесть минут. Все движения выполняются аккуратно и мягко.
- Положите грудного ребенка на спину, поглаживайте ему ножки, грудь, ручки, мышцы со стороны кривой шеи и здоровую щеку. Затем выполните массаж обоих боков.
- Погладьте малышу живот, снова помассируйте шею и сделайте массаж стоп.
- Теперь положите малыша на живот, помассируйте спину и шею. Поверните малыша с одного бока на другой. Завершите сеанс массированием стоп.
Предупреждение: если малыш начинает капризничать во время массажа, то прекратите сеанс. Обратитесь за помощью к врачу, вероятно, вы делаете что-то неверно, и малыш испытывает боль.
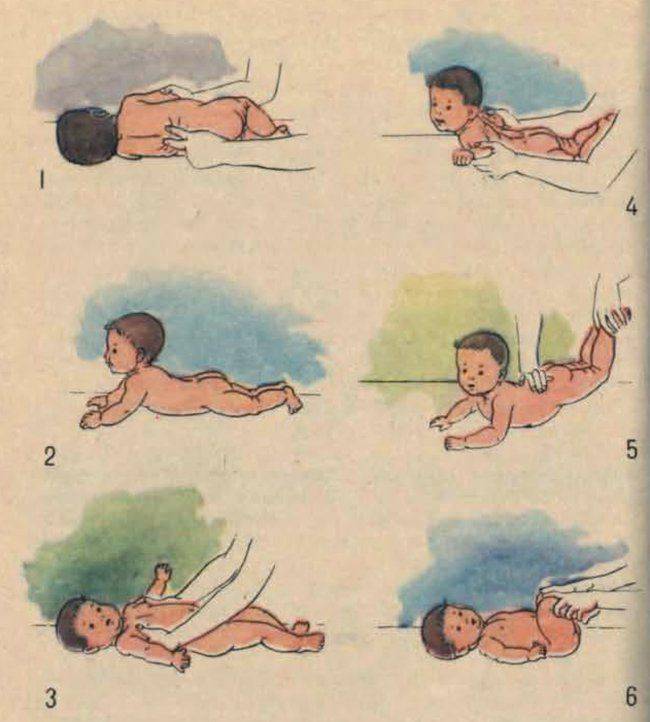
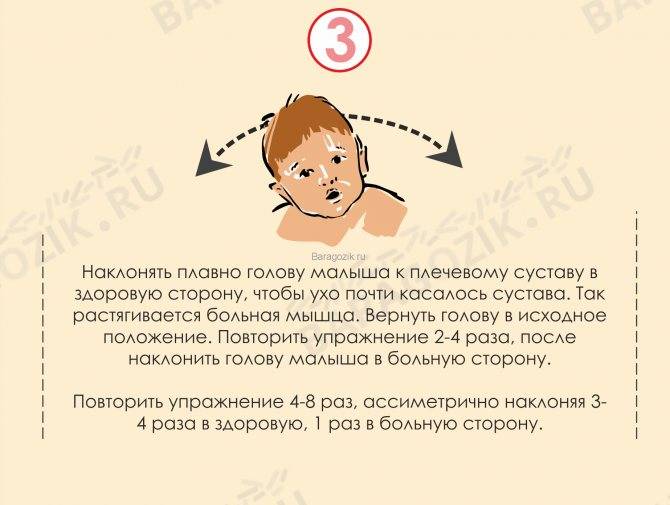
- Положите грудничка на стол, на здоровый бок. Голова располагается за пределами края стола. Один из родителей должен удерживать головку малыша на руках, периодически немного ослабевать поддержку. А второй — держит самого малыша. В это время пораженные мышцы растягиваются. Занятия выполняют от 4 до 8 раз.
- Положите малыша на спину, на стол, голову поддерживает один из родителей (она располагается за пределом стола). Несильно наклоняйте головку к обоим плечам, в соотношении 1 к 3 (один раз к больному плечу и три раза к здоровому).
- Возьмите малыша на руки, держите его в вертикальном положении. Одной рукой удерживайте головку ребенка со спины, постепенно ослабьте поддержку, пока головка не достанет груди. Снова поднимите ее и удерживайте несколько секунд.
Уложите кроху на спинку, не забудьте поддерживать его руками. Аккуратно двигайте его головкой, сначала в одну, потом в другую стороны. Затем переверните младенца на животик. Один из родителей держит малыша, ведет по ходу воды и придерживает подбородок. Второй – аккуратно удерживает больное надплечье в воде.
Родителям следует внимательно относиться к положению ребенка. Во время игр, делайте так, чтобы кроха разворачивал голову, у него прорабатывались больные мышцы. Прежде чем уложить малыша спать, положите его на здоровый бочок. Сзади – повесьте игрушку или установите светильник (фонарик). Ребенок будет разворачиваться, стараясь посмотреть на интересную вещь.
Одновременно разрабатываются больные мышцы.
В противном случае возьмите обычную пеленку, сложите ее вчетверо, используйте в качестве подушки. Носите ребенка в строго вертикальном положении, следите, чтобы плечики находились на одинаковом уровне с мамиными или папиными. Почаще кладите младенца на живот, это улучшает состояние шейных мышц.
Иногда консервативные методы оказываются бессильными. Хирургические методы рекомендуется предпринимать, когда малышу исполнится один год. Доктор прибегает к двум способам вмешательства:
- Миотомия – операция, предполагающая рассечение мышц. Его делают под общим наркозом, малышу накладывают швы. Затем положение шеи фиксируют при помощи гипсовой повязки;
- Пластическое удлинение шейных мышц – к операции прибегают не раньше четырех летнего возраста. Со временем шея занимает естественное положение, а симметрия налаживается.
Симптомы кривошеи у грудничков
Заподозрить патологию шейного отдела, визуально проявляемую характерными признаками, можно уже в первый месяц после рождения малыша.
Симптоматика патологии:
- происходит уплотнение и укорочение грудино-ключично-сосцевидной мышцы;
- заметный наклон головы ребенка в любую сторону;
- асимметрические изменения на лице;
- неравномерное расположение плеч по отношению друг к другу;
- формирование шейно-грудного сколиоза;
- дефекты развития челюсти.
По аналогичным признакам определяется кривошея приобретенной формы. При подозрении на развитие данной патологии ребенка необходимо показать опытному врачу-ортопеду. Чем раньше будет поставлен диагноз и проведено лечение, тем больше шансов на успешное выздоровление.
Диагностика и лечение кривошеи.
- оценка общего состояния опорно-двигательного аппарата;
- рентгенограмма шейных позвонков;
- УЗИ мышц и сосудов;
- допплерография кровотока;
- консультации других специалистов: невролога, травматолога.
Могут потребоваться дополнительные обследования: МРТ, КТ, электронейрография (определение скорости прохождения нервных импульсов).
Чтобы лечение принесло пользу и не навредило, следует установить полную клиническую картину кривошеи, раскрыть истинное происхождение.
В зависимости от этого назначаются реабилитационные мероприятия: ЛФК, массаж, электрофорез, оздоровительное плавание, прогревание, вытягивание мышцы шеи. Индивидуально подбираются корсет, воротник-шина, головодержатель, в которых малышу предстоит провести до нескольких месяцев.
Все это с учетом здоровых условий проживания приводит к внешнему устранению кривошеи, мышца достигает необходимого размера. В тяжелых случаях проводится операция иссечения мышцы.
Кривошея возникает и у взрослых. Нередко дают о себе знать остаточные явления из младенчества.
Либо же в зрелом возрасте состояние может быть вызвано такими первопричинами:
- повреждение кожи в шейной области ожогами, рубцами послеоперационными или посттравматическими;
- разрушительные процессы в позвонках шеи, их подвывих и другие отклонения;
- инфекционное, токсическое воздействие;
- расстройство передачи нервных сигналов из мозга соответствующим мышцам, паралич или спастика.
Пациент сможет самостоятельно нащупать уплотнение в грудино-ключично-сосцевидной мышце, пытаясь вернуть шею в естественное положение. От подобных попыток возникает ощутимая болезненность, иррадиирующая в другие части тела и голову.
Отклонения в функционировании различных систем и органов также могут привести к кривошее, например, эндокринной, когда нарушены обменные процессы в мышечных тканях.
Помимо специальных упражнений и процедур, взрослым принято назначать медикаменты и инъекции для снятия мышечного перенапряжения.