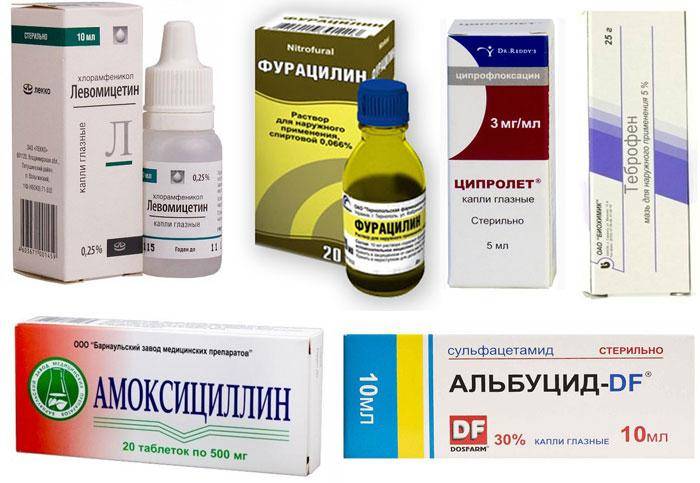
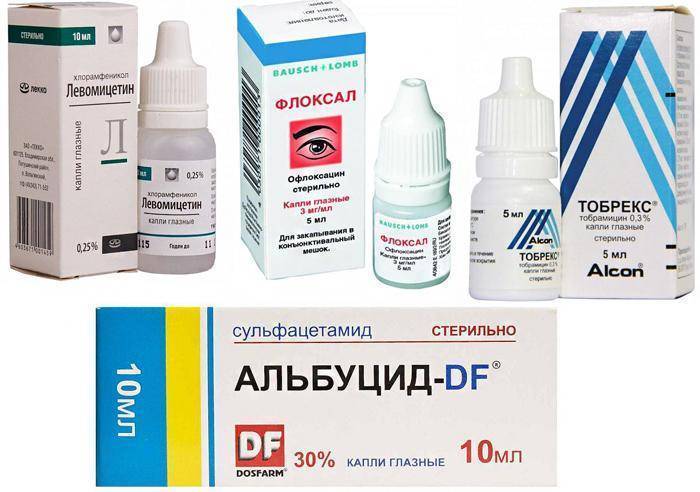
Причины развития аллергического конъюнктивита при беременности
Главная причина, по которой развивается конъюнктивит беременных в аллергической форме, — реакция на столкновение с аллергеном. Если беременная женщина предрасположена к развитию аллергии, то появление конъюнктивита наиболее вероятно.
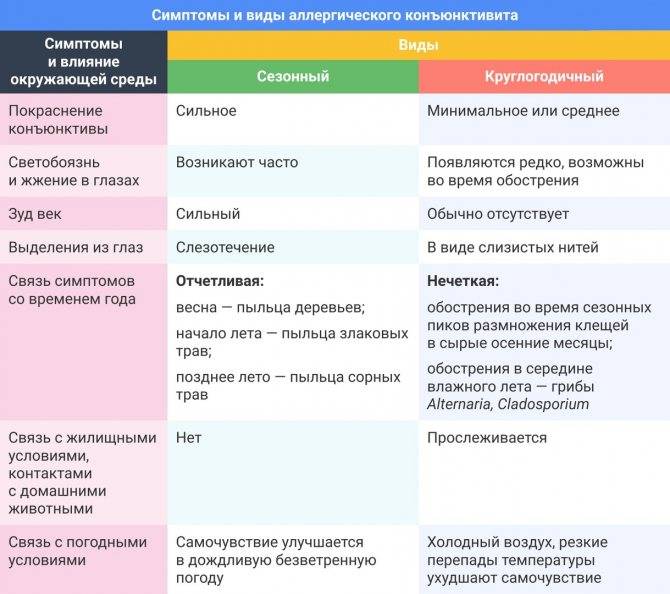
Аллергический конъюнктивит может быть сезонным: как правило, тогда он появляется весной, в момент цветения определенных растений. Пыльца попадает на конъюнктиву, что провоцирует появление воспаления. Также заболевание может развиться в результате аллергии на определенные продукты, поэтому склонной к этому женщине стоит внимательно следить за своим рационом.
Существует и ряд других факторов, которые способны спровоцировать развитие аллергического конъюнктивита при беременности: шерсть домашних животных, медикаментозные средства и витамины, пыль, косметика и т.д.
Иногда аллергический конъюнктивит при беременности сопровождается и другими симптомами аллергии, например, крапивницей, чиханием и ринитом. После сна веки могут слипаться от выделений.
Обычно аллергический конъюнктивит развивается стремительно: с момента попадания аллергена до первой реакции могут пройти считанные минуты. Но бывает и так, что заболевание проявляется через сутки.
Как правило, аллергический конъюнктивит возникает на обоих глазах, но бывают и исключения: например, в случаях, если аллерген попал в один глаз. Характер развития заболевания зависит от аллергена и частоты контактов с ним.

В отличие от признаков вирусного заболевания, симптомы аллергического конъюнктивита будут сохраняться до тех пор, пока не будет прекращен контакт с аллергеном. Если течение аллергического конъюнктивита имеет осложненную форму, то к нему может присоединиться бактериальная инфекция, что спровоцирует ухудшение общего состояния пациентки. Главный признак воспаления — гнойные выделения из одного или обоих глаз.
Какие обследования необходимо пройти на сроке 12 недель
Несмотря на то, что самое опасное для плода время уже позади, риски замершей беременности существуют на любом сроке, поэтому будущая мама обязательно должна встать на учет в женскую консультацию, если до сих пор еще этого не сделала, регулярно наблюдаться и проходить все назначенные врачом обследования.
Мария Прохорова предупреждает, что самостоятельно определить состояние ребенка не представляется возможным, поскольку шевелений плода женщина пока не ощущает, а параметры сердцебиения невозможно определить в домашних условиях даже с помощью специальных датчиков.
pixabay.com  / No-longer-here
Поэтому будущим мамам рекомендуется встать на учет по беременности как можно раньше. Кстати, за постановку на учет до 12 недель даже полагается некоторое пособие от государства. Выплата небольшая, но все же.
Важно! На сроке 12–13 недель проводится первый пренатальный скрининг, который позволяет выявить возможные пороки развития плода на раннем этапе, если таковые имеются. В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови
Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие
В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови. Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие.
Многим родителям не терпится поскорее узнать пол будущего ребенка. Мария Прохорова поясняет, что на 12 неделе можно лишь предположить, появится на свет мальчик или девочка, но достоверно определить пол можно только по анализу крови. Или придется подождать следующего планового УЗИ, которое делается на сроке 20–22 недель.
В день проведения ультразвукового обследования пациентка параллельно сдает кровь, которая отправляется в лабораторию, где специальная программа рассчитывает генетические риски у плода.
Иногда случается так, что приходят плохие результаты. В таком случае Мария Прохорова призывает в первую очередь не паниковать, поскольку на параметры скрининга влияет много факторов, в том числе, например, расчет возраста. Если будущие родители старше 35 лет, то в программе автоматически закладывается возрастной параметр и результаты будут чуть хуже, чем у более молодых пациенток. В любом случае решение всегда остается за женщиной, и доктор не имеет права склонять ее в ту или иную сторону. Он может только успокоить, поддержать и проинформировать о возможных вариантах развития событий.
Если женщина еще не успела обследоваться при постановке на учет, то первый скрининг можно совместить с классическим обследованием и сдать общий анализ крови и мочи. Кроме того, сейчас самое время посетить узких специалистов. В обязательном списке:
- терапевт;
- стоматолог;
- отоларинголог;
- офтальмолог;
- другие врачи — при наличии показаний.
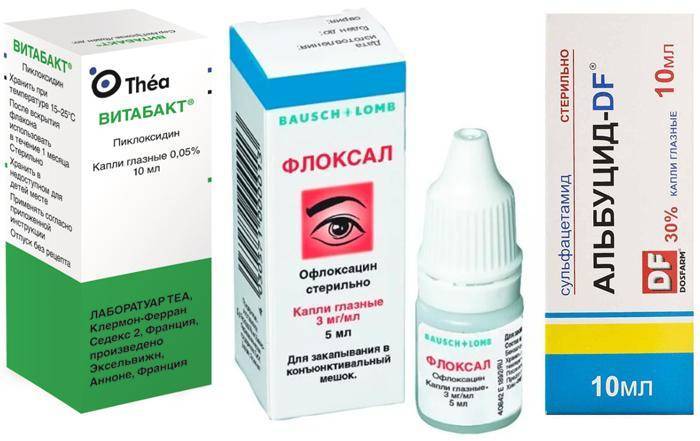
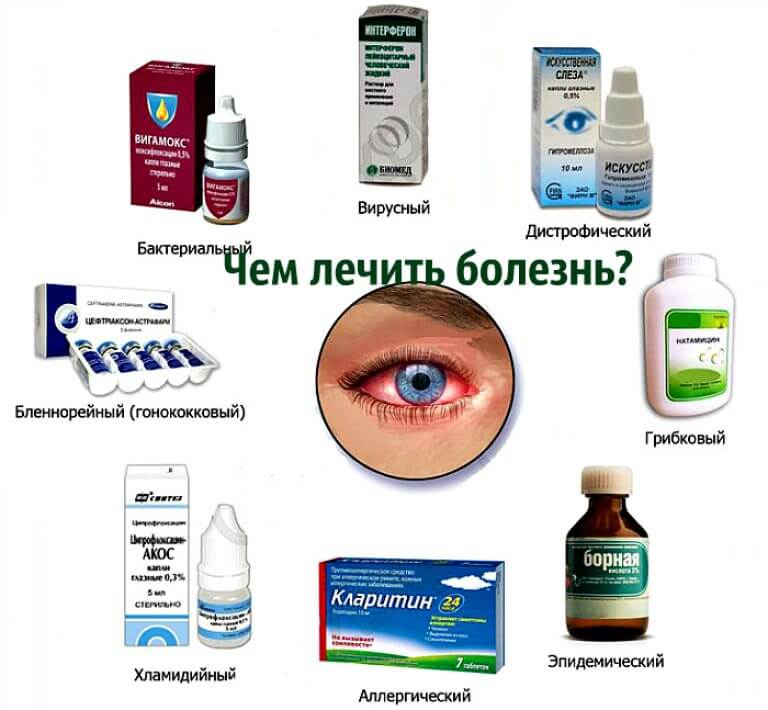
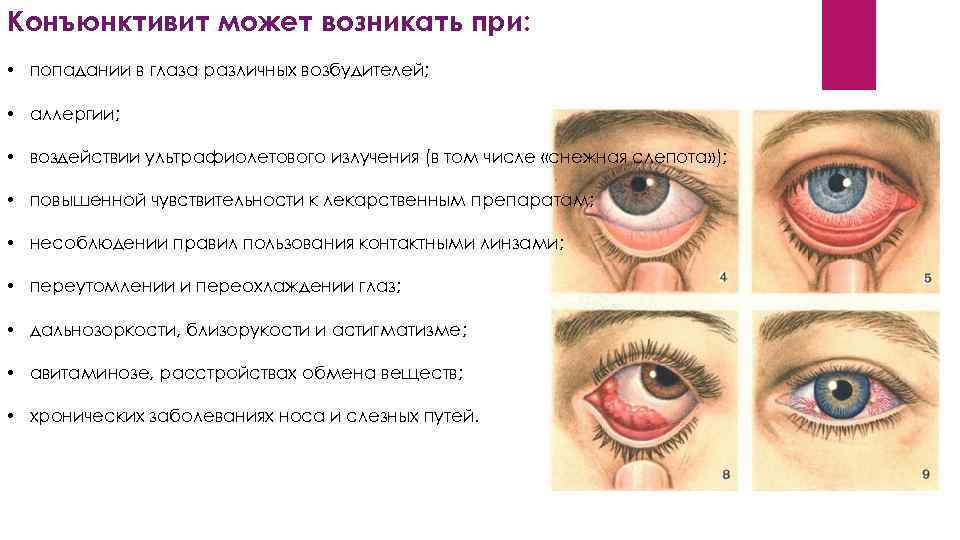
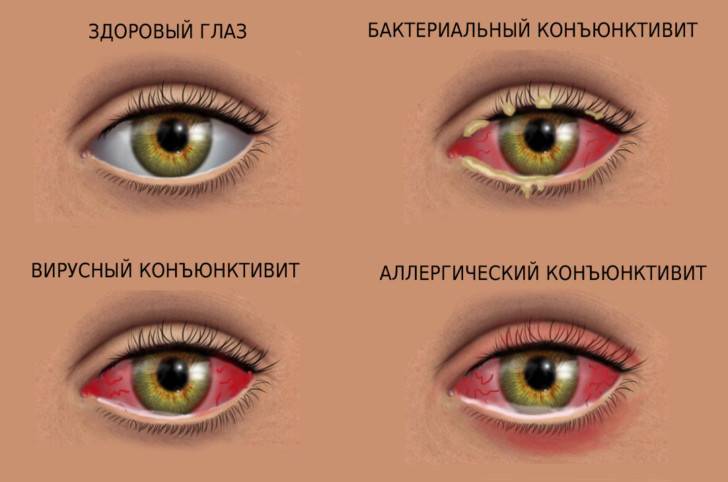
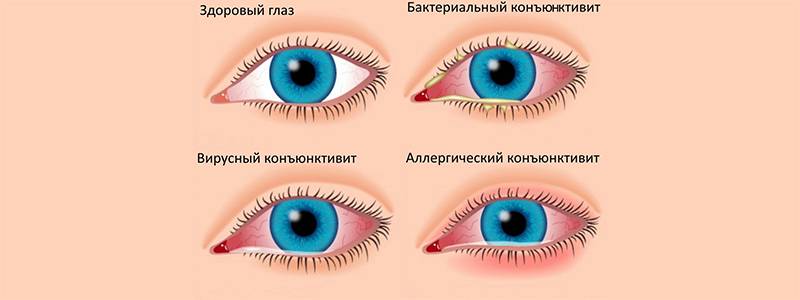
Виды конъюнктивита при беременности
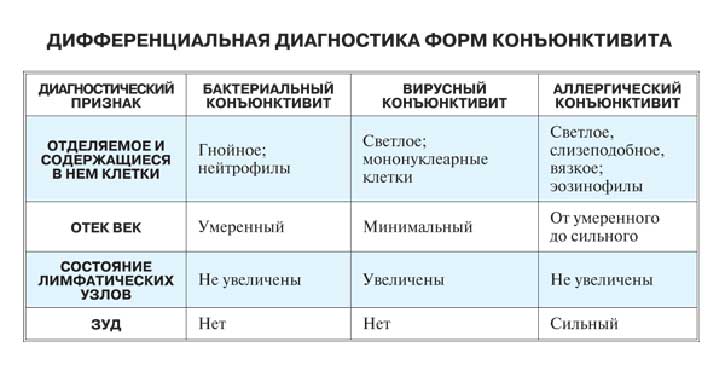
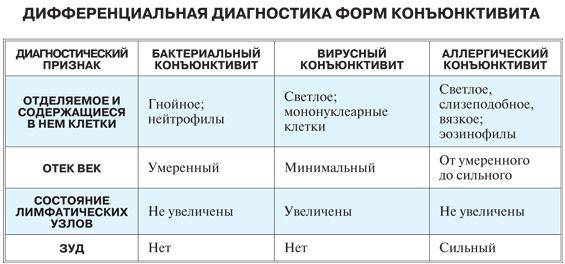
Определить, какой конъюнктивит развивается у беременной, можно по типичным признакам. Если у врача есть сомнения на этот счет, он назначит дополнительную диагностику, но обычно картина ясна, так как у каждого вида конъюнктивита есть свои характерные особенности.
Какой конъюнктивит бывает при беременности:
- Аллергический — поражаются оба глаза, которые краснеют и сильно слезятся. При этом могут отмечаться и дополнительные симптомы: слизистые выделения из носа, кашель, сыпь.
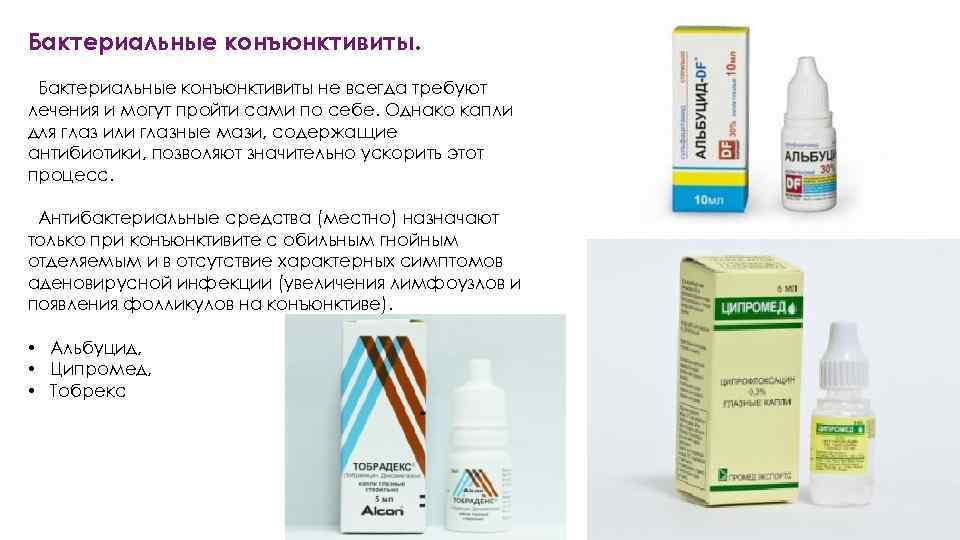
- Бактериальный — развивается остро, глаза после сна трудно открыть из-за сильного отека, если присутствуют обильные гнойные выделения.
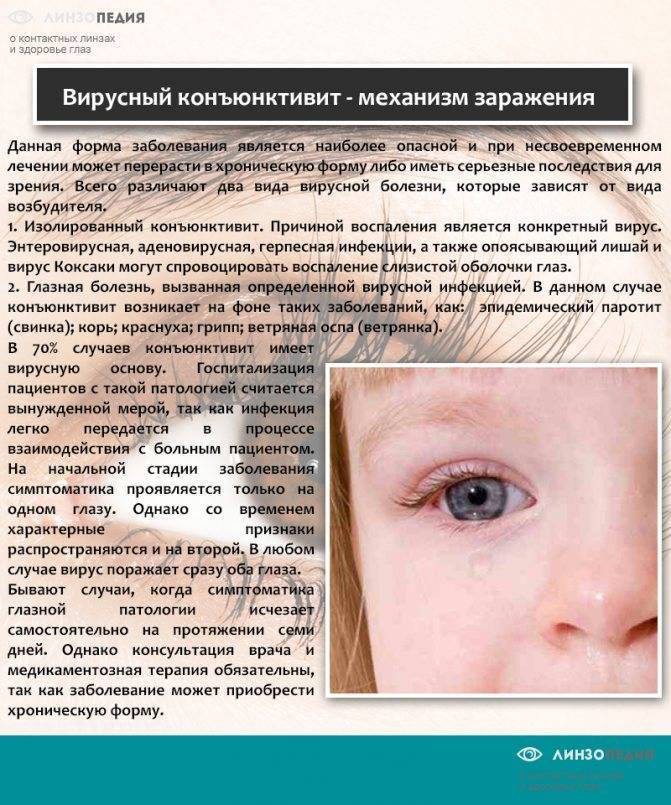
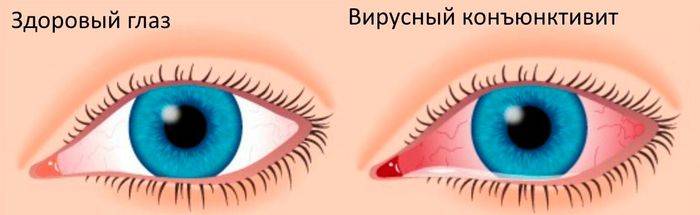
- Вирусный — часто возникает только на одном глазу, а потом болезнь может распространиться и на второй глаз, симптоматика нарастает постепенно, есть покраснения, отек конъюнктивы, сильные болезненные ощущения сухости и жжения в глазах.
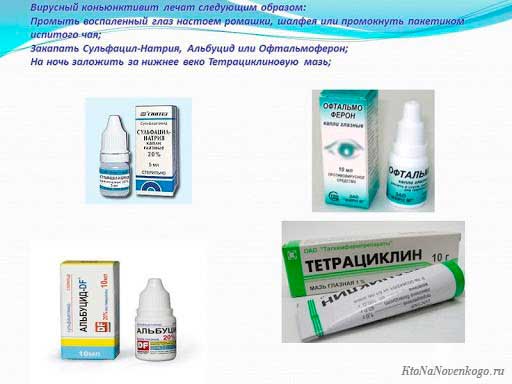
Вирусный конъюнктивит, в свою очередь, делится на две формы: изолированную и сопутствующую. Изолировано болезнь развивается из-за поражения слизистой оболочки глаз вирусами при аденовирусной инфекции, а сопутствующий возникает на фоне инфекционного заболевания: ветрянки, краснухи, кори.
Профилактика кариеса во время беременности
Цель профилактических мероприятий во время беременности — не только улучшить и сохранить стоматологическое здоровье женщины, но и обеспечить дородовую профилактику кариеса зубов у ребенка.
Если беременность запланирована, то вылечить все зубы, провести полную санацию ротовой полости рекомендуется на этапе подготовки. В этом случае риск развития кариеса при беременности уменьшается в разы.
Профилактические меры целесообразно начинать сразу после того, как женщине стало известно о ее статусе будущей мамы.
Посещение стоматолога.
Рекомендуется проходить плановые осмотры у врача-стоматолога несколько раз за беременность:
с 6 по 8 неделю стоматолог проведет первичный осмотр, очистит зубную эмаль от мягкого налета и твердых отложений, при необходимости покроет зубы специальными составами с содержанием фторидов, фосфатов, кальция;
- с 16 по 18 неделю женщина посещает врача-стоматолога для планового осмотра и профессиональной чистки зубов;
- с 26 по 28 неделю — повторный осмотр и очередное покрытие зубов минеральными составами;
- с 36 по 38 неделю проводится плановый осмотр и повторная гигиеническая чистка.
Если на одном из первых приемов выявлены стоматологические проблемы, то график приемов расширяется. Чаще всего лечение зубного кариеса проводят во втором триместре беременности.
Поливитамины с макро- и микроэлементами.
Важно, чтобы в состав витаминно-минеральных комплексов входил кальций, витамин D, фтор и другие полезные для здоровья зубов компоненты. Любые витаминные препараты беременные могут применять только по назначению стоматолога
Тщательная гигиена ротовой полости.
Беременным рекомендуется чистить зубы после каждого приема пищи. Зубная паста для беременных должна быть низкоабразивной, содержать фтор и кальций, при воспалении десен рекомендуют дополнительно пасты с экстрактами трав. В то же время беременным не стоит использовать пасты с триклозаном, потому что они уничтожают здоровую микрофлору полости рта. Обязательно очищать на только поверхность зубов, но и межзубные промежутки. Для этого можно использовать зубную нить, флосс или современный прибор — ирригатор.
Коррекция питания.
Чтобы минимизировать риск кариеса во время беременности, рекомендуется нормализовать систему питания. Во-первых, ограничить употребление сладкого и мучного, в которых содержится большое количество углеводов, — источника питания для кариесогенных бактерий. Во-вторых, избегать перекусов сладкими продуктами. В-третьих, сбалансировать рацион по макро- и микроэлементам, чтобы получать с пищей большое количество кальция, фтора, фосфора и других минеральных веществ, способствующих укреплению зубной эмали и препятствующих развитию кариеса.
Коррекция кислотно-щелочного баланса в ротовой полости.
У беременных может быть повышена кислотность во рту, что способствует поражению зубной эмали. Для восстановления кислотно-щелочного баланса можно подобрать вместе с врачом индивидуальные средства гигиены с оптимальным составом.
Профессиональная гигиена ротовой полости.
Рекомендуется посещать гигиениста с целью профессиональной чистки зубов минимум три раза в течение беременности.
Аппликации для восстановления минерального состава зубной эмали.
Реминерализация эмали с помощью растворов глюконата кальция, кальций-фосфатных гелей, фторсодержащих препаратов помогает укрепить эмаль, остановить развитие кариеса на ранней стадии.
Соблюдая эти несложные меры профилактики, можно сохранить здоровье зубов у беременных, предотвратить кариес, гингивит и целый ряд других стоматологических заболеваний.
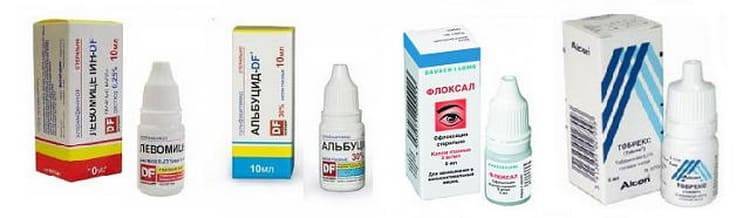
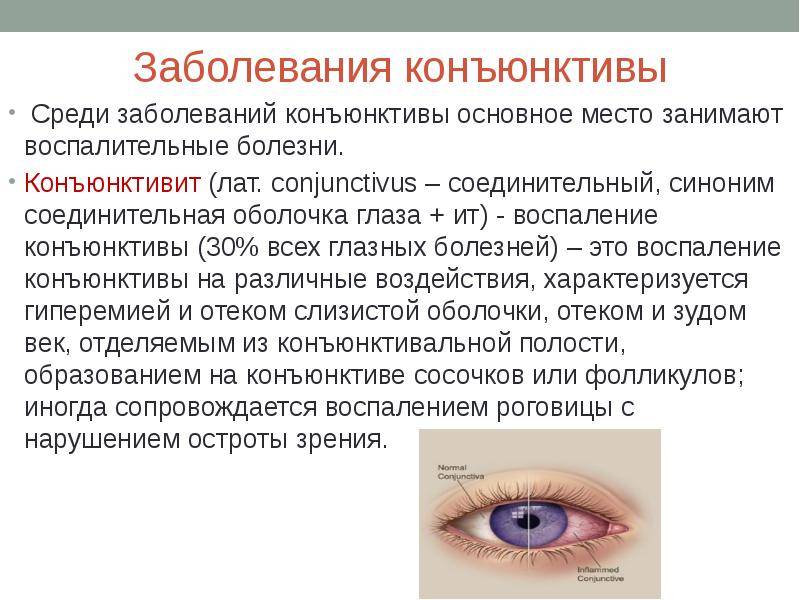
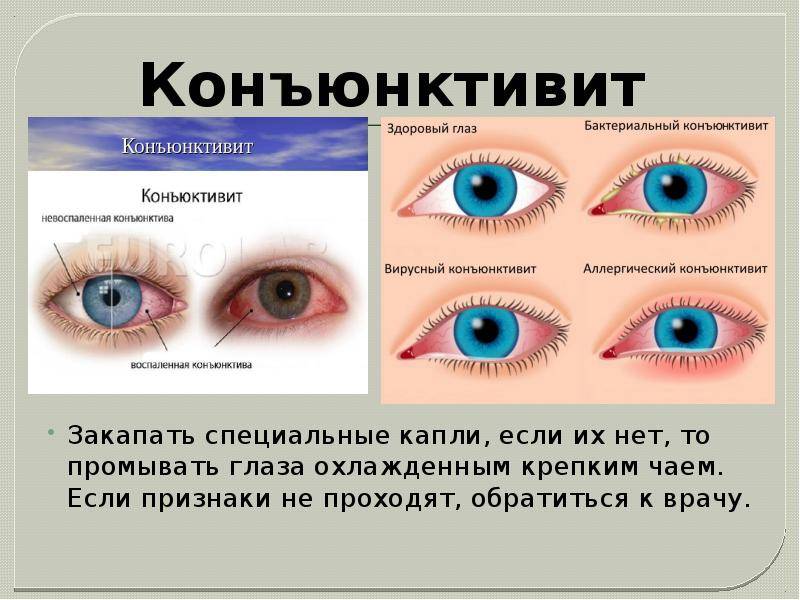
Конъюнктивит во время беременности: как проявляется заболевание
Аллергия возникает в результате повышенной чувствительности к определенному веществу. Иммунная система видит в аллергене чужеродный элемент и провоцирует выделение токсичного вещества — гистамина, высокий уровень которого и становится причиной развития аллергии.
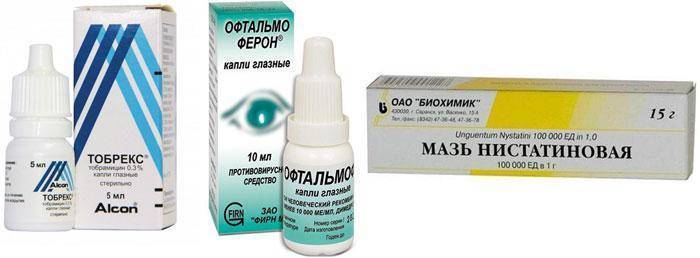
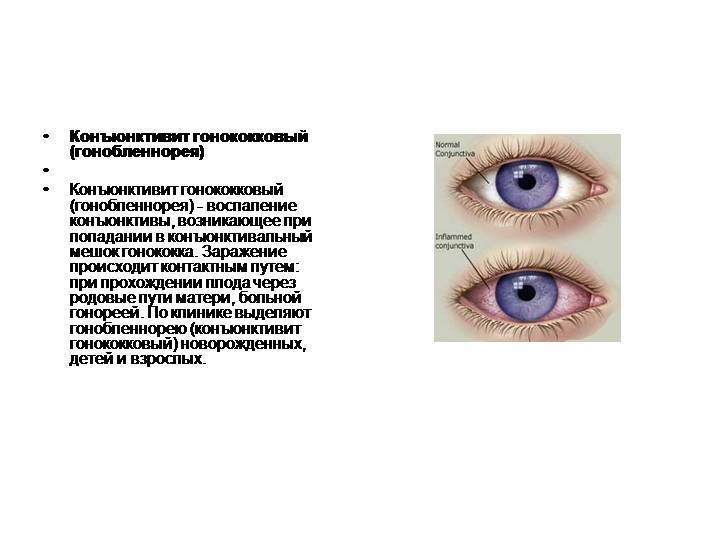
Наиболее часто возникает конъюнктивит — воспалительный процесс, развивающийся на слизистой оболочке глаза. В зависимости от условий, спровоцировавших заражение, может возникнуть аллергический, бактериальный, гнойный и вирусный конъюнктивит при беременности.
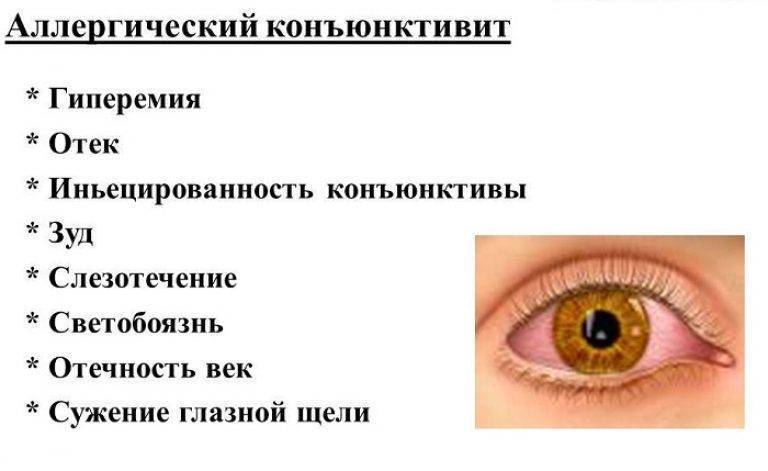
Среди симптомов данного заболевания:
- обильное выделение слез;
- гиперемия конъюнктивы;
- выраженная отечность век;
- реакция на яркий свет;
- зуд и жжение;
- слизистые или гнойные выделения.

При появлении даже одного из симптомов стоит обратиться к врачу, так как неправильно подобранная схема лечения или незамеченное вовремя заболевание способно перейти в хроническую форму.
Безопасные методы диагностики зрения у беременных
Обследование органов зрения в лечебно-диагностических центрах, оснащенных инновационным оборудованием, безопасно как для женщины, так и плода. При первичном посещении офтальмолог проводит осмотр и оценивает качество и остроту зрения, состояние глазного дна, передней камеры, проверяет поля зрения, при необходимости измеряет внутриглазное давление.
Комплекс инструментальных методов исследования глаз у беременных:
- офтальмоскопия – изучение глазного дна с помощью фундус-линзы или офтальмоскопа, выявляет истонченные участки сетчатки, места разрыва, состояние зрительного нерва;
- рефрактометрия – изучение рефракции (изменение направления луча) с помощью рефрактометра, метод определяет, насколько правильно оптическая система глаза способна различать отдаленные предметы (выявляют близорукость, дальнозоркость, астигматизм);
- визиометрия – определение остроты зрения с помощью специальных таблиц;
- глазная тонометрия – измерение давления в глазу (повышенное давление – основной признак глаукомы).
Методы исследования на офтальмологической аппаратуре проводят при расширенном зрачке. Для этого в конъюнктивальный мешок закапывают по 1-2 капли специального препарата (мидриатик). Эта процедура безболезненна, не доставляет дискомфорта. Глазные капли не проникают в системный кровоток и не оказывают токсического влияния на плод.
Если болят глаза при беременности, заметно ухудшается качество зрения, осмотры у офтальмолога проводят чаще. Это необходимо для обнаружения причин – изменения или аномалии рефракции, дистрофия структур зрительного аппарата, инфекционно-воспалительные процессы.
Противопоказаний к обследованию глаз не существует. Если у женщины выявлены признаки острого воспаления – покраснение, отечность, гнойно-серозные выделения слизистой, инструментальная диагностика откладывается до устранения клинических симптомов.
На середину 2020 года, в клинике микрохирургии глаз «Окулюс», диагностика глаз при беременности – 1200 руб.
Рекомендации окулиста для беременной женщины
Зрение во время беременности может ухудшаться постепенно. Женщины часто не придают этому значение, списывая такое состояние на усталость. Если обнаружены патологические изменения сетчатки – дистрофия, дегенерация, истончение, разрывы, ангиопатия (поражение кровеносных сосудов), рекомендуют провести лазерную коагуляцию сетчатки (ППЛК). Если не провести лечение, такие процессы приведут к отслоению сетчатки и необратимой потере зрения.
Периферическая дистрофия – главная причина отказа беременным в естественных родах. Таким женщинам планирую кесарево сечение. Лазерная коагуляция решает эту проблему. Методика абсолютно безопасна, не имеет серьезных противопоказаний. Вмешательство проходит под местной анестезией, бесконтактно и бескровно, что делает невозможным инфицирование.
Операцию рекомендуют провести до 35 недели беременности. Манипуляция проходит в амбулаторных условиях, после чего женщина отправляется домой. Восстановительный период отсутствует, нет необходимости менять привычный жизненный уклад.
Самостоятельные роды и зрение
Так как сетчатка глаза при беременности уязвима и на ее состояние влияют такие факторы, как гормональные изменения, токсикоз, решение о самостоятельных родах принимает только врач (акушер-гинеколог, офтальмолог).
Основной критерий допуска к естественному родовспоможению – нормальное состояние глазного дна. Самостоятельные роды противопоказаны при средней и высокой степени миопия (близорукость от 6 диоптрий и более), гиперметропии (дальнозоркость с выраженным косоглазием).
При таких состояниях велика вероятность развития осложнения и появления таких симптомов, как пелена перед глазами, искажение видимых объектов, выпадение отдельных участков из поля зрения, нарушение центрального зрения, фотопсии (вспышки молний в глазу). Это свидетельствует об отслоении сетчатки и требует срочного хирургического лечения. Медикаментозная терапия не эффективна.
Профилактика осложнений после родов
Ранняя профилактика снижения зрения после родов заключается в регулярном посещении офтальмолога и контроле прогрессирующей патологии. По мере изменений врач будет прописывать медикаментозное лечение или ношение корригирующих приспособлений (очки, линзы).
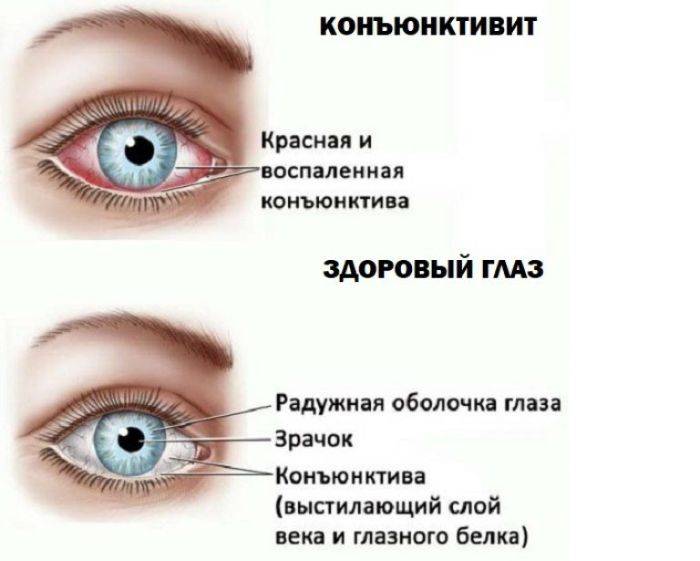
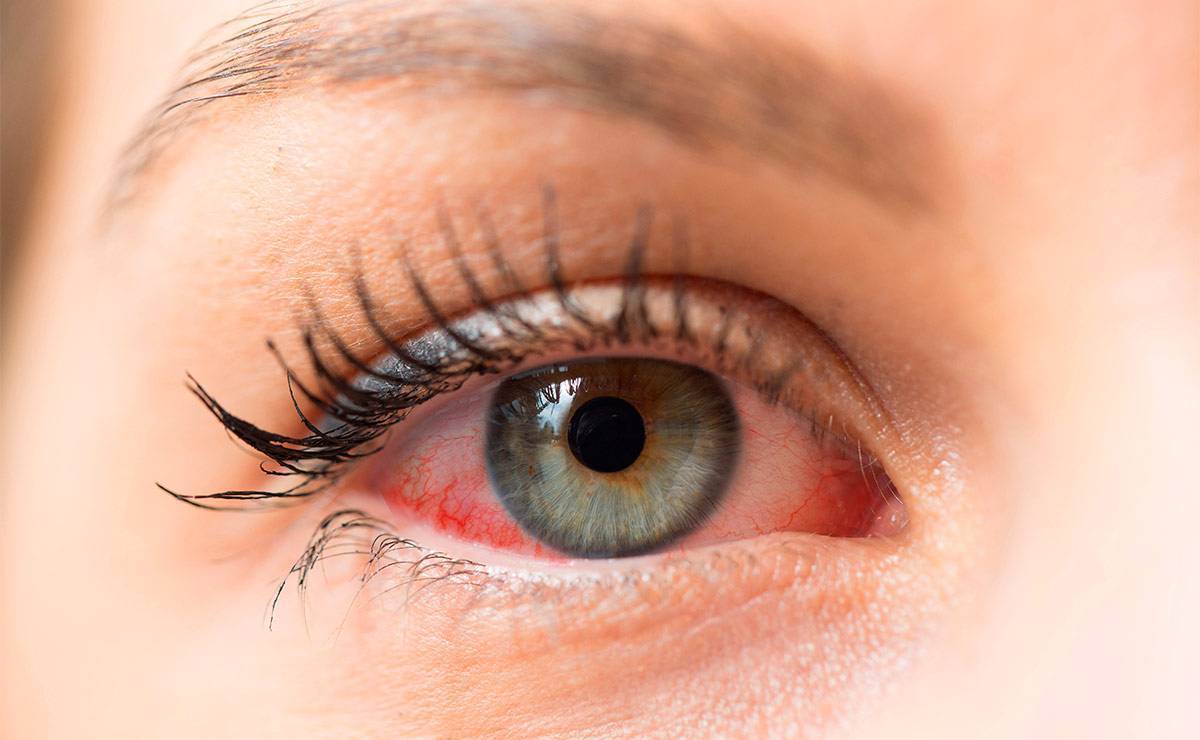
Симптомы конъюнктивита
При инфекционном конъюнктивите сначала поражается один глаз, воспаление на втором глазу обычно начинается позднее, поскольку инфекция туда переносится из уже воспалившегося глаза. При аллергическом конъюнктивите воспалительный процесс начинается на обоих глазах одновременно.
Основные симптомы острого конъюнктивита:
Покраснение глаз
Прежде всего, конъюнктивит проявляется раздражением и покраснением глаза.
Слезотечение
Глаз начинает слезиться. Наблюдается обильное слезотечение.
Резь в глазу
Глаз, на котором развилось воспаление, постоянно хочется тереть. Часто возникает чувство «песка в глазу»: кажется, что в глаз попал песок, хочется прочистить глаза, чтобы убрать это неприятное ощущение.
Отек конъюнктивы и век
Глаз выглядит припухшим.
Гнойные выделения
При бактериальном характере инфекции типичны гнойные выделения из глаза. Часто такие выделения, скопившись за ночь, мешают свободному движению век. Проснувшись, человек не может легко открыть больной глаз.
Симптомы хронического конъюнктивита
При хроническом конъюнктивите, вызываемом хроническими заболеваниями носа или слезных путей, нарушениями обмена веществ, авитаминозом или длительным воздействием внешних раздражителей, симптомы проявляются менее остро. Могут наблюдаться зуд или жжение в глазу, ощущение «песка за веками», светобоязнь, усталость глаз.
Почему Доктор МОМ при беременности применять не рекомендуется?
Многие считают, что лекарства растительного происхождения – фитопрепараты – «не химические», поэтому навредить никак не могут. Это мнение ошибочное.
Ни фармакодинамика (механизм воздействия) средств Доктор МОМ, ни их фармакокинетика (метаболизм органических соединение растений и выведение продуктов их расщепления) – как и у практически всех других фитопрепаратов – в инструкции не приводятся.
Чтобы ответить на вопрос, почему же производитель не рекомендует использовать средства Доктор МОМ при беременности, необходимо подробнее остановиться на их составе.
Компонентами сиропа Доктор МОМ, оказывающего бронхолитическое и противовоспалительное действие, являются экстракты из различных частей таких растений, как: адатода васика (Adhatoda vasika), терминалия белерика (Terminalia belerica), базилик священный (Ocimum sanctum), куркума длинная (Curcuma longa), паслен индийский (Solanum indicum), лакрица или солодка голая (Glycyrrhiza glabra), алоэ барбадосское (Aloe barbadensis); девясил кистецветный (Inula racemosa), имбирный корень (Zingiber officinale) и перец кубеба (Piper cubeba). Также в составе есть местное обезболивающее – Левоментол.
Растущее в Азии растение адатода васика (на санскрите Vasaka) относится к семейству акантовых, его официальное ботаническое название – Justicia adhatoda или Юстиция сосудистая. На основе производных алкалоида этого растения вазицина был разработан препарат от кашля Бромгексин (противопоказанный в 1 триместре гестации ). Алкалоиды юстиции (вазицин, вазицинон, оксивазицин и деоксивазицин) действуют на мышцы матки как эндогенный гормон окситоцин, стимулируя ее сокращение.
Кроме того, как отмечают исследователи в Indian Journal of Pharmacology, еще один содержащийся в Vasaka алкалоид – пеганин не только имеет мощные противомикробные и бронхолитические свойства, но и, действуя на м-холинорецепторы гладкомышечных тканей, усиливает перистальтику кишечника и оказывает стимулирующее действие на стенки матки. Поэтому Adhatoda vasica традиционно использовался акушерками во время родов
Что известно о терминалии белерике (на санскрите – Vibhitka)? Это род цветущих деревьев семейства комбретовых, произрастающих в тропиках; в медицинских целях используются его плоды. Согласно данным справочника Ayurvedic Medicinal Plant, в плодах содержатся жирные кислоты (линолевая, миристиновая, олеиновая), галловая кислота и ее производные, обладающие антибактериальными свойствами фенольные соединения, оказывающие бактерицидное действие дубильные вещества, витамины- антиоксиданты. Исследования лечебных возможностей этого растения выявили его эффективность при повышенном холестерине, заболеваниях ЖКТ и печени. Однако беременным его применять противопоказано из-за наличия β-ситостерина – одного из фитоэстрогенов, относящихся к стероидным спиртам и оказывающих определенное биохимическое действие на эстрогеновые рецепторы тканей.
Еще один компонент – куркума – имеет противовоспалительные свойства, используемые в традиционной азиатской медицине. Экстракт куркумы содержит куркумин, деметоксикуркумин и бисдеметоксикуркумин, положительно воздействующие на общий иммунитет организма. В то же время куркуму используют в Аюрведе для стимулирования матки и регулирования менструального цикла.
И, наконец, известный нам корень солодки голой и неизвестный паслен индийский. В составе обоих растений имеется уже упоминавшийся ранее β-ситостерин, а в паслене – еще и фитоэстроген диосгенин (стероидный гликозид).
Не рекомендуются леденцы, пастилки, пластинки Доктор МОМ при беременности, поскольку в их составе есть экстракт корня солодки и Левоментол (масло мяты перечной и его синтетические аналоги противопоказаны беременным).
Также в средствах для рассасывания при кашле, першении и боли в горле (в том числе и в леденцах Доктор МОМ) в качестве консервантов-антисептиков, продлевающих их срок годности до 5 лет) используются парабены: пропилпарагидроксибензоат (Е216) и метилпарагидроксибензоат (Е218).
Как сообщалось в публикациях Journal of Toxicology and Environmental Health, исследования воздействия парабенов на эндокринную систему показали, что метил- и пропилпарабены проявляют незначительную эстрогенную активность (действуя как ксеноэстрогены и изменяя уровни эстрадиола и прогестерона), а также влияют на выработку гормона щитовидной железы во время беременности.
Как влияют половые инфекции во время беременности?
Сразу стоит отметить, что наиболее уязвимый период для плода – это первый триместр беременности. Серьезные инфекции, проявляющиеся на этом сроке, чаще всего приводят к гибели эмбриона. Это связано с тем, что заболевание вызывает нарушения в развитии беременности, а также препятствует нормальной работе плаценты и хориона. Половые инфекции на поздних сроках беременности не оказывают такого губительного действия, так как у плода уже произошла закладка всех органов. В этот период половые инфекции матери могут вызвать поражение у ребенка некоторых органов, стать причиной рождения ребенка с малым весом или недоношенного.
Заражение плода при наличии половой инфекции у беременной женщины происходит двумя путями:
- гематогенным, то есть через кровь по пути плацента-пуповина;
- восходящим путем, то есть через половые пути, плодные оболочки и околоплодные воды.
Мнение эксперта
Во многом степень поражения плода определяется состоянием иммунитета матери. Ведь организм беременной женщины, в первую очередь, будет «работать» на защиту ребенка от имеющейся в организме инфекции, поэтому у молодой здоровой женщины неожиданное появление половой инфекции на позднем сроке беременности может никак не сказаться на ребенке. Однако это не стоит считать за правило.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
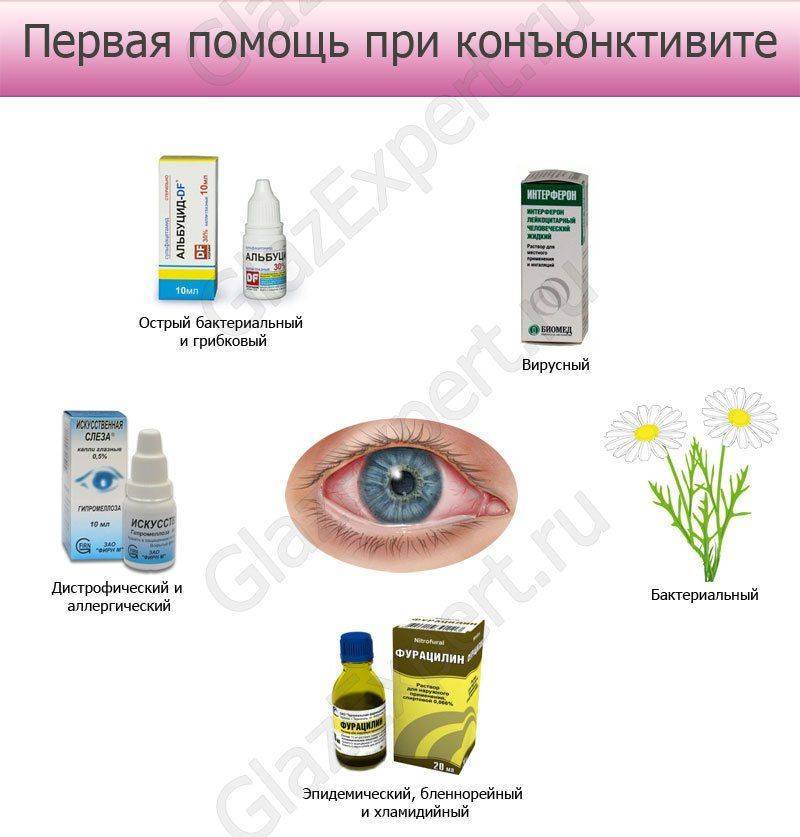
Причины конъюнктивита

В большинстве случаев конъюнктивит имеет инфекционное происхождение. Инфекция может попасть в глаза, например, если их тереть грязными руками. Заражение также возможно при купании в загрязненном водоеме. Можно заразиться, используя тушь, которой пользовался больной человек. В некоторых случаях конъюнктивит имеет эндогенную природу, т.е. инфекция попадает в конъюнктиву с током крови из какого-то уже существующего в организме очага воспаления.
Чаще всего конъюнктивит вызывают бактерии (стрептококки, стафилококки, пневмококки и др.) или вирусы (аденовирус, герпес). Вирусный конъюнктивит нередко является симптомом таких вирусных заболеваний как ОРВИ, корь, ветряная оспа. Поскольку респираторные заболевания (простуды) типичны для холодного времени года, на этот период приходится и учащение проявлений вирусного конъюнктивита.
Также часто встречается аллергический конъюнктивит. Конъюнктивит – распространённый симптом при поллинозе (аллергии на пыльцу цветущих растений). Также причиной подобной аллергической реакции может быть косметика, пыль, домашние питомцы (аллергия возникает на шерсть и перхоть животных, перья птиц и т.п.), бытовая химия.
Другие возможные причины конъюнктивита:
- продолжительное воздействие дыма, пыли, химических раздражителей;
- ультрафиолетовое излучение. Симптомы конъюнктивита могут наблюдаться при «снежной слепоте». Чистый снег имеет высокую отражающую способность, в результате глаз получает повышенную дозу ультрафиолета. При небрежном отношении к защите глаз (отсутствии светозащитных очков) возможен ожог конъюнктивы. «Снежная слепота» встречается у горнолыжников, альпинистов, полярников, любителей зимней рыбной ловли;
- переутомление и переохлаждение глаз;
- авитаминоз, нарушение обмена веществ;
- повышенная чувствительность к некоторым лекарственным препаратам.
Делают ли беременным анестезию и рентгенограмму?
Будущих мам пугает не столько сам факт посещения стоматолога, сколько процедуры, которые они считают опасными для ребенка, в частности обезболивающий укол и рентген.
Средний и глубокий кариес при лечении может вызывать сильные болевые ощущения, поэтому в большинстве случаев его лечат с анестезией. Для беременных используют такие местные анестетики, которые в меньшей степени проходят через плацентарный барьер, быстро выводятся из организма, не сужают кровеносные сосуды. Сегодня для беременных зачастую применяют «Ультракаин», «Альфакаин», «Убистезин», «Артифрин».
Если зубы лечит профессиональный стоматолог в хорошей клинике, правильно подобранная анестезия не окажет существенного влияния на здоровье плода.
Что касается общего наркоза, то беременным он не проводится. Поэтому если нужно лечение под общим наркозом, его придется отложить на послеродовый период.
Рентгенографию беременным обычно не проводят, но при необходимости ее можно заменить альтернативным методом — радиовизиографией. Он предполагает минимальную лучевую нагрузку и воздействует локально. К этому методу диагностики прибегают, если есть риск развития инфекции и нужно точно установить очаг воспаления.
Симптомы
Данная патология сопровождается ярко выраженными симптомами. Среди них выделяют:
- повышенное слезотечение;
- раздражение и покраснение слизистой;
- отеки;
- чувство сухости или наличия песка в глазах;
- чувствительность к свету;
- болезненные ощущения, которые усиливаются при моргании;
- гнойные выделения, особенно наблюдаются утром.
Иногда пациенты с таким заболеванием ощущают слабость, головную боль, повышение температуры тела. При первых подозрительных признаках следует обратиться к врачу и не заниматься самолечением
Во время беременности это очень важно. Не все медикаменты подходят будущим мамам, особенно в первом триместре
Отсутствие лечения может стать причиной тяжелых последствий.
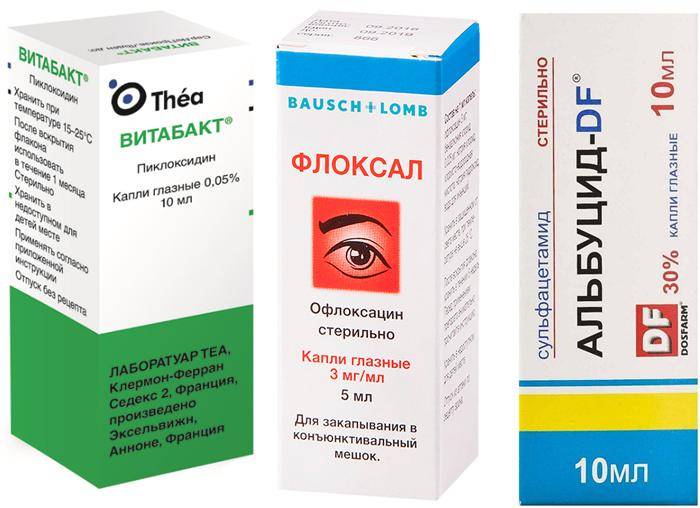
Причины конъюнктивита у беременных
Воспаление глаз связано с воздействием разных факторов. К основным относят:
- Наличие инородного тела в глазах.
- Неправильное ношение контактных линз, на этом фоне может развиваться контактный конъюнктивит.
- Воздействие аллергенов на слизистую оболочку (пыльца растений, домашняя пыль, косметика). При этом возникает аллергический конъюнктивит.
- Несоблюдение правил гигиены.
- Простуда, грипп, вирусные инфекции.
- При заболеваниях ЛОР-органов может присоединяться бактериальная форма заболевания.
- Авитаминоз, неполноценное питание.
В каждом случае причины могут быть индивидуальными.