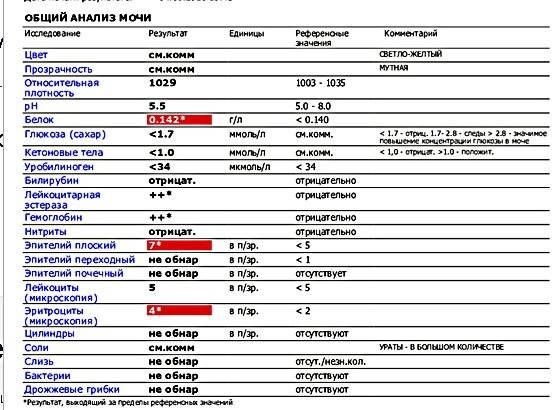
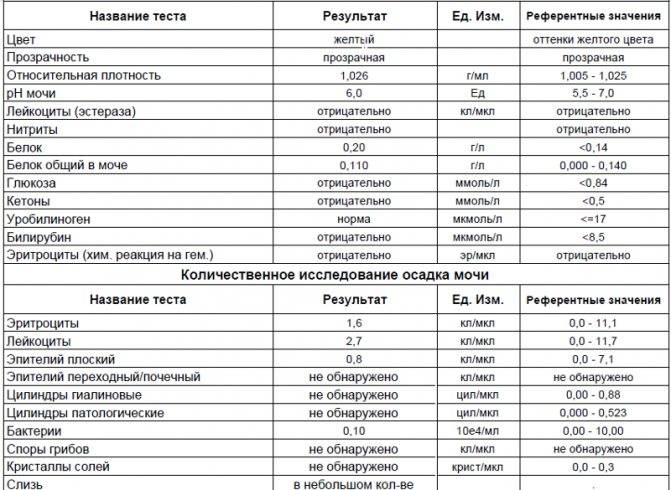
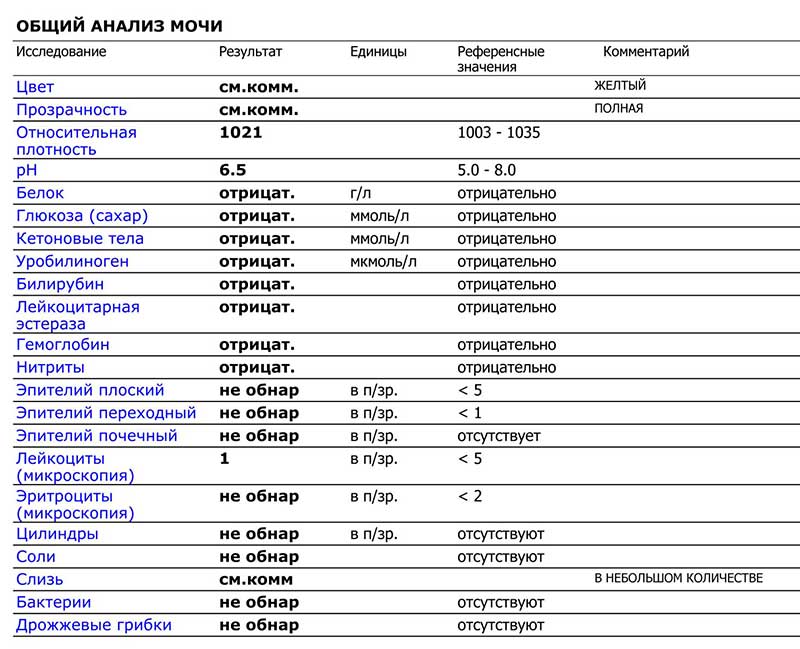
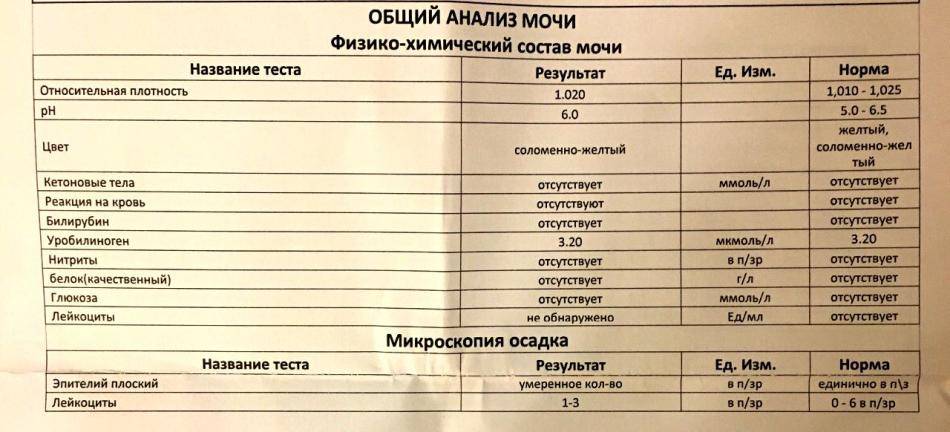
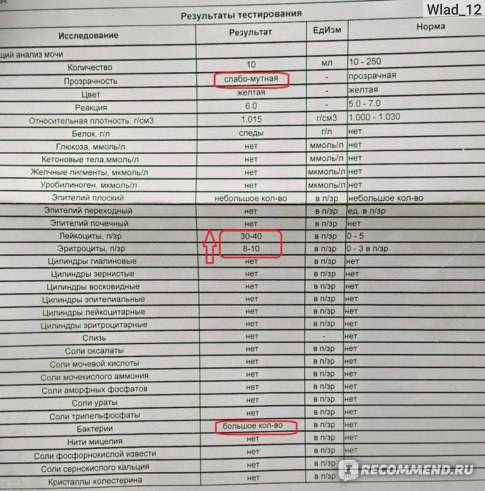
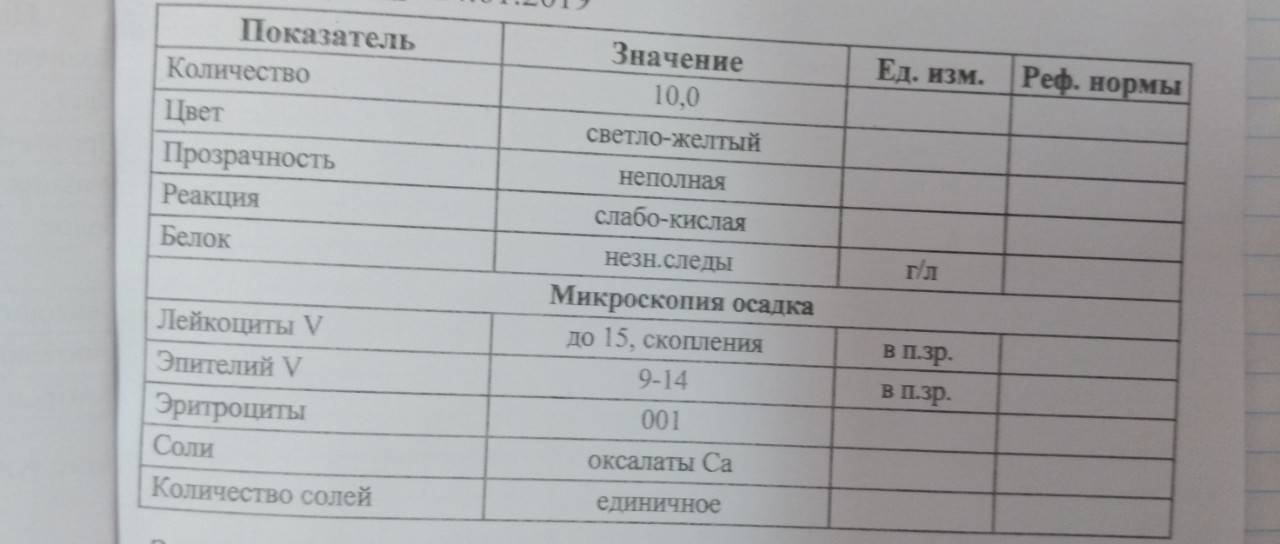
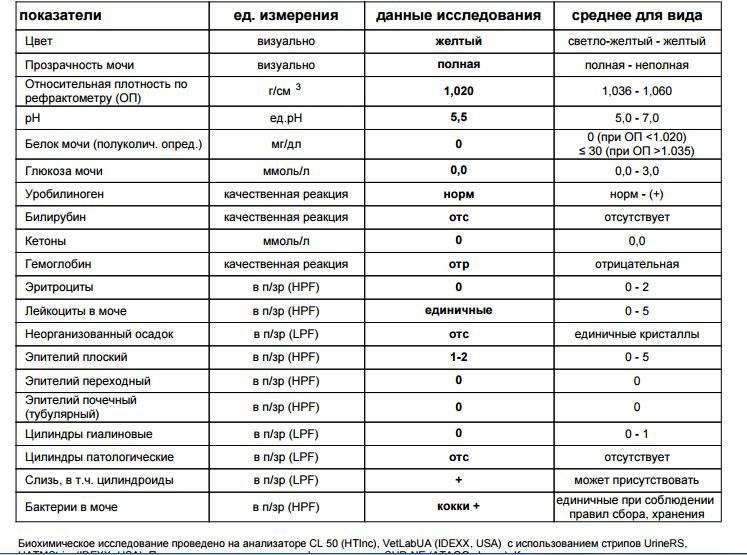
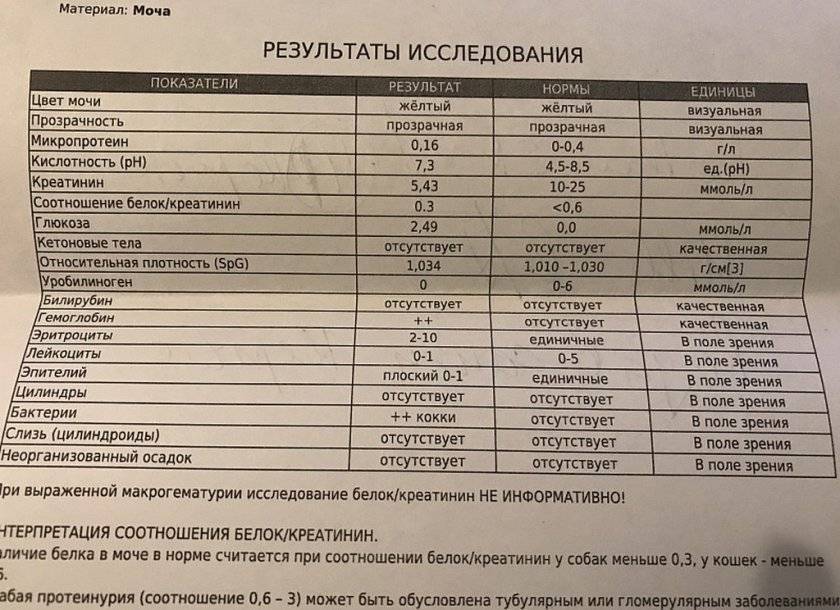
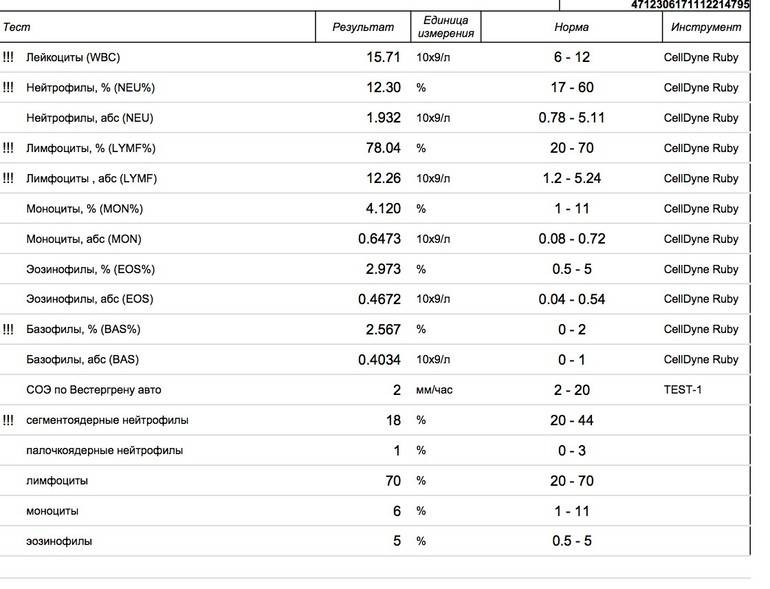
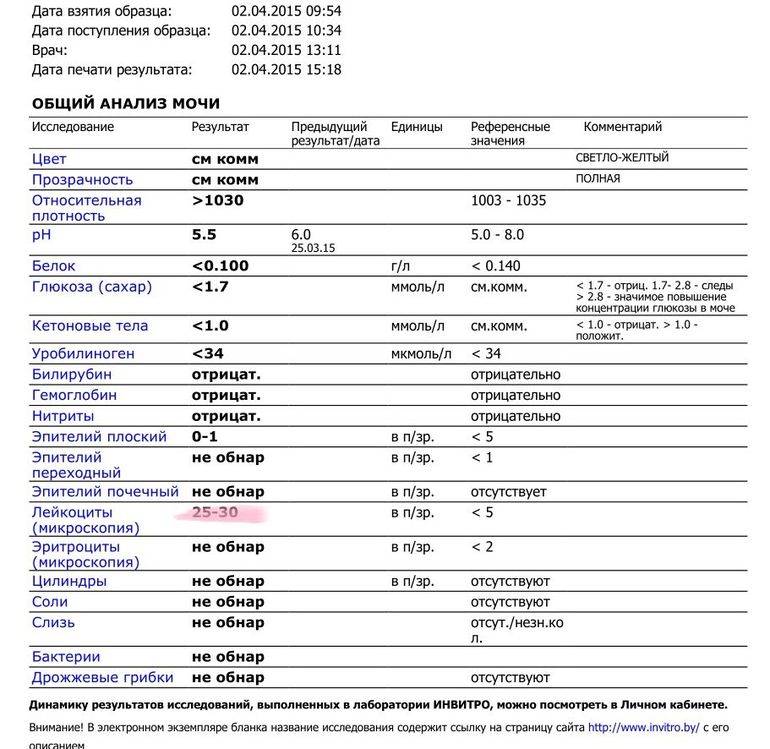
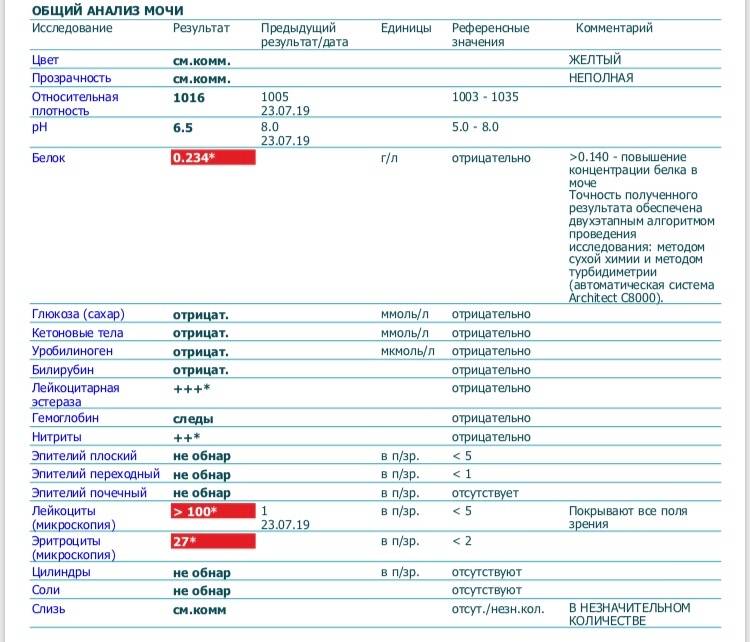
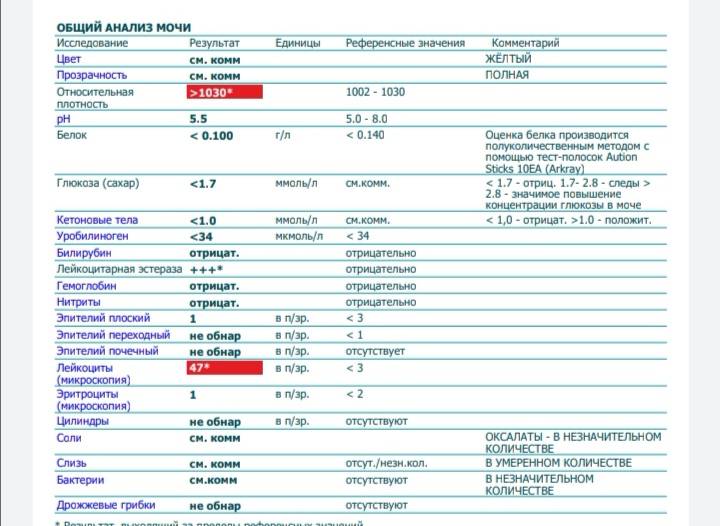
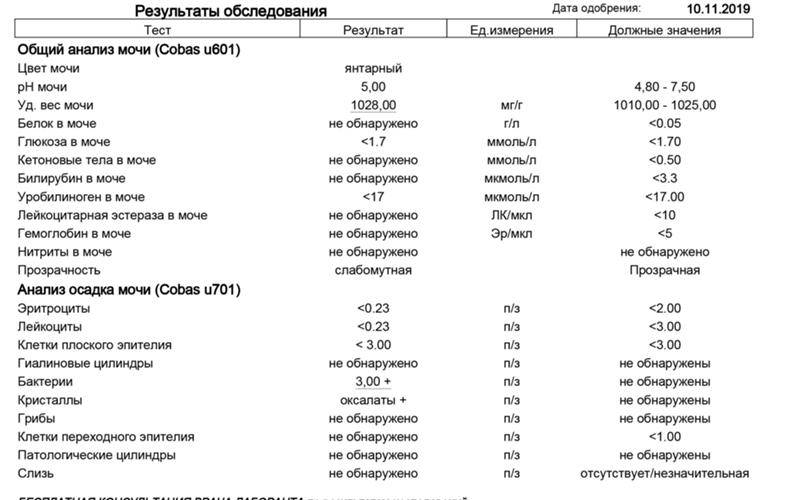
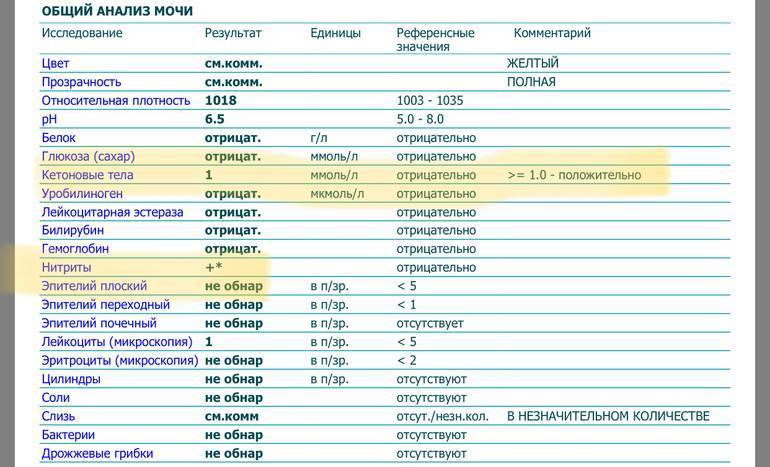
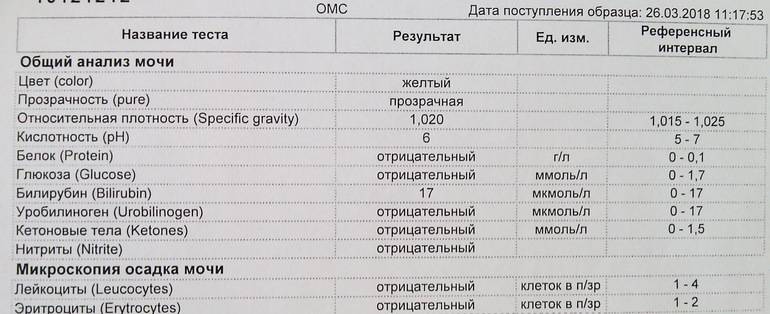
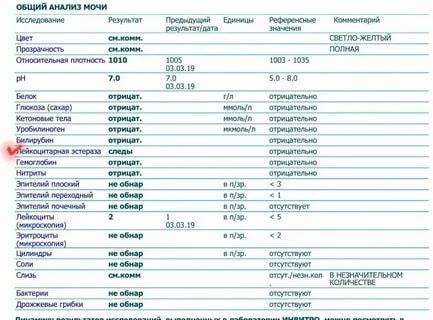
Лейкоциты – какова их роль?
Лейкоциты являются одним из основных элементов правильно функционирующей иммунной системы. Это своего рода защитный щит от таких патогенных микроорганизмов, как бактерии и вирусы. За выработку лейкоцитов отвечает костный мозг. Некоторые из этих клеток высвобождаются в кровь, остальные накапливаются в тканях.
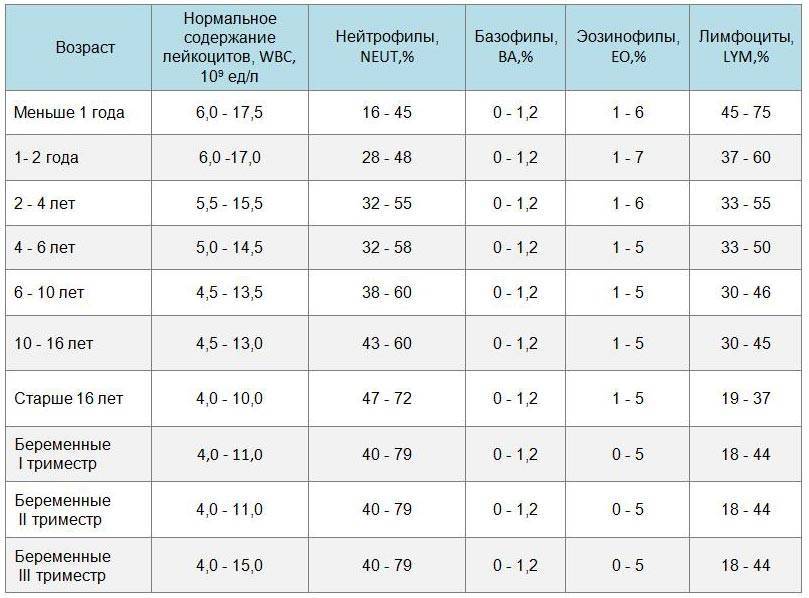
Есть два типа лейкоцитов – агранулоциты и гранулоциты, Первый тип включает лимфоциты и моноциты. Второй – базофилы, эозинофилы и нейтрофилы. У здорового человека количество лейкоцитов колеблется от 4 до 10 тысяч. клеток / мкл крови.
Клетки крови
Когда в организме развивается воспаление, количество лейкоцитов резко увеличивается, а затем они транспортируются в пораженный участок. Снижение уровня лейкоцитов называется лейкопенией. Повышенная концентрация лейкоцитов называется лейкоцитозом.
Людям с плохими результатами следует внимательно следить за другими показателями крови, принимая во внимание историю болезни. Например, мазок периферической крови позволяет оценить количество конкретных типов лейкоцитов
Как проходит исследование
Исследование проводится в лабораторных условиях. Биологическая жидкость детально изучается под микроскопом и с помощью специальных тест-полосок. Все данные записываются в специальный бланк. В среднем срок проведения исследования не превышает сутки. При высокой срочности (когда врачу необходимо как можно быстрее установить диагноз) лаборатория работает вне очереди, и проводит исследование максимально быстро — в течение нескольких часов.
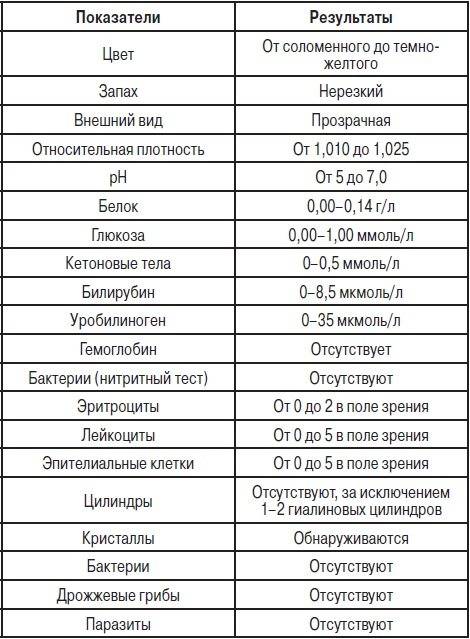
Общий анализ оценивается специалистом по нескольким критериям — физическим и химическим.
Физические параметры включают цвет жидкости, наличие/отсутствие осадка, плотность.
Химические параметры включают более детальное изучение биоматериала практически по двадцати показателям, в том числе специалист определяет кислотность, концентрацию, посторонние вкрапления.
Лейкоциты в моче у детей
В норме у детей содержание лейкоцитов в моче несколько выше, чем у взрослых (до 8 в п/зр). Существенное же превышение допустимых значений может свидетельствовать о развитии серьезных патологий у ребенка.
Дети до 1 года:
- врожденные пороки развития органов мочеполовой системы;
- интоксикация почек на фоне приема лекарственных препаратов;
- пузырно-мочеточниковый рефлюкс (заброс мочи из мочевого пузыря в мочеточники);
- диатез (при этом норма увеличивается на 2 лейкоцита в п/зр);
- опрелости (нарушают микрофлору области половых органов);
- вульвит (у девочек), который сопровождается покраснением и отеком области малых половых губ.
Дети от 1 до 3 лет:
- энтеробиоз (паразитарная болезнь, вызванная острицами);
- глистная инвазия;
- аллергия;
- уретрит;
- пузырно-мочеточниковый рефлюкс;
- цистит;
- гломерулонефрит (реже);
- вульвит у девочек.
К 3 годам дополнительно могут диагностироваться следующие патологии:
- травмы почек;
- инфекции мочеполовой системы;
- пиелонефрит;
- пионефроз;
- фимоз у мальчиков.
К 5 годам список расширяется мочекаменной болезнью и баланопоститом у мальчиков. В возрасте до 11 лет лейкоцитурия также может указать на аппендицит в острой форме, другие «взрослые» заболевания кроме онкологии, диабета и связанных состояний, амилоидоза почек.
Причины
Что это значит, если в моче у ребенка повышены лейкоциты? Чаще всего распространенной причиной лейкоцитурии являются острые или хронические бактериальные заболевания мочевыводящих путей. Гораздо реже такая патология вызвана присутствием вирусов, грибков, паразитов и микобактерий.
Общий анализ мочи проводят в том случае, если есть подозрения на воспаление в мочевых путях, связанные с бактериальной инфекцией. Симптомами болезни являются:
- частое и затрудненное мочеиспускание;
- изменение цвета мочи;
- неприятный запах мочевой жидкости;
- озноб;
- тошнота и рвота.
Жжение при мочеиспускании, боль с иррадиацией в поясничную область также бывают предвестниками воспаления в мочевыводящем тракте. Следует помнить, что появление таким симптомов часто является результатом других проблем мочевыделительной системы, поэтому необходимы дополнительные исследования для подтверждения диагноза.
Кроме того, лейкоцитурия возможна при следующих патологиях:
- Инфекционные болезни почек или пилеонефрит. Возникают в мочевом пузыре, а затем распространяются в почках; часто являются болезнями хронически нездоровых детей.
- Аппендицит. Проявляется болью в области пупка, сопровождается тошнотой и редко рвотой. Эта боль перемещается вниз в область подреберья и увеличивается при движении, кашле. Может повышаться температуру в пределах 37,0-38,00С.
- Результат реакции на лекарства. Повышенное содержание лейкоцитов в моче у ребенка увеличивает некоторые лекарства, например, группа бактерицидных антибиотиков широкого спектра, диуретики.
Другие причины лейкоцитурии:
- чрезмерные физические нагрузки;
- лихорадка;
- обезвоживание;
- недоедание;
- присутствие инородных тел, например, катетер в мочевом пузыре;
- хроническая сердечная недостаточность;
- воспалительные изменения половых органов;
- раковые образования;
- наличие паразитов в крови;
- инфекционный мононуклеоз – вирусное заболевание, вызванное вирусом Эпштейна-Барр;
- аллергическая реакция на увеличение числа эозинофилом;
- воспаление толстой кишки;
- после переливания крови;
- после сильного стресса.
Например, в урине обезвоженного малыша иногда бывает повышенная концентрация белых единиц жизнедеятельности, сама урина имеет более темный цвет и содержит небольшое количество белка. Это не означает, что у малыша проблемы со здоровьем. После восстановления водного баланса анализ мочи может иметь стандартные и нормальные показатели.
Причины повышения уровня лейкоцитов в моче
Высокий уровень лейкоцитов в моче принято называть лейкоцитурией, а если число белых кровяных клеток больше 60 – пиурией.
Высокие цифры лейкоцитов в моче говорят о том, что организм усиленно борется с какой-либо инфекцией. Так, причинами лейкоцитурии у детей могут быть:
- воспаление мочевыделительных путей (мочевого пузыря, мочеточника). У ребёнка будет нарушение частоты мочеиспускания;
- пиелонефрит – инфекционное воспаление почек бактериальной природы, сопровождающееся повышенной температурой тела и болями в пояснице;
- попадание лейкоцитов в мочу с наружных половых органов при их воспалении. Примером может быть вульвовагинит у девочек;
- аллергическая реакция. Эозинофилы – разновидность лейкоцитов, реагирующих на появление аллергена. Поэтому при аллергической реакции их количество будет повышено, что незначительно может сказаться в анализе мочи.
В случае обнаружения числа лейкоцитов в моче, не укладывающегося в норму, не стоит паниковать раньше времени. Возможно моча была неправильно собрана. Во избежание недостоверного результата исследования следует тщательно подготавливаться к сбору биологической жидкости.
Показания к сдаче анализа
Исследование необходимо врачу для постановки диагноза и назначается в случае подозрения на патологии: сердечно-сосудистой, мочеполовой, эндокринной систем. По результатам теста специалист сможет определить нарушения в работе иммунной системы, выявить диабет. В обязательном порядке исследование нужно для оценки состояния пациентов, у которых была обнаружена стрептококковая инфекция. Общий анализ мочи относится к обязательным диагностическим методам профилактики хронических заболеваний мочеполовой системы, для отслеживания динамики заболевания и результативности проводимой терапии.
Бактерии в моче:
Дрожжевые грибки Обнаружение дрожжей рода Кандида свидетельствует о кандидамикозе, возникающего чаще всего в результате нерациональной антибиотикотерапии.
Референсные значения: отрицательно
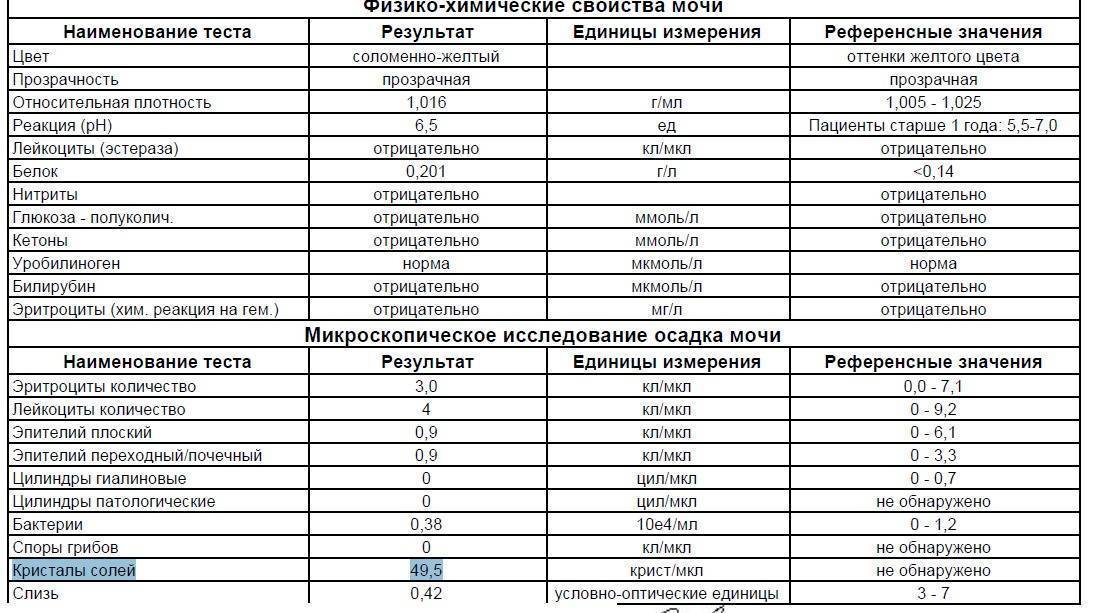
2.6. Неорганический осадок мочи (кристаллы), соли в мочеМоча – это раствор различных солей, которые могут при стоянии мочи выпадать в осадок (образовывать кристаллы). Образованию кристаллов способствует низкая температура. Наличие тех или иных кристаллов солей в мочевом осадке указывает на изменение реакции в кислую или щелочную сторону. Избыточное содержание солей в моче способствует образованию конкрементов и развитию мочекаменной болезни. В тоже время диагностическое значение присутствия в моче кристаллов солей обычно невелико. К образованию кристаллов ведут повышенные дозы ампициллина, сульфаниламидов.
Мочевая кислота в физиологических условиях встречается при большой концентрации мочи, после обильной мясной пищи, после обильного потоотделения.
Референсные значения: отсутствуют
Мочевая кислота и ее соли (ураты):
- высококонцентрированная моча;
- кислая реакция мочи (после физической нагрузки, мясной диете, лихорадке, лейкозах);
- мочекислый диатез, подагра;
- хроническая почечная недостаточность;
- острый и хронический нефрит;
- обезвоживание (рвота, понос);
- у новорожденных.
Кристаллы гиппуровой кислоты:
- употребление в пищу плодов, содержащих бензойную кислоту (черника, брусника);
- диабет;
- болезни печени;
- гнилостные процессы в кишечнике.
Аммиак-магнезии фосфаты, аморфные фосфаты:
- щелочная реакция мочи у здоровых;
- рвота, промывание желудка;
- цистит;
- синдром Фанкони, гиперпаратиреоз.
Оксалат кальция (оксалурия встречается при любой реакции мочи):
- употребление в пищу продуктов, богатых щавелевой кислотой (шпинат, щавель, томаты, спаржа, ревень);
- пиелонефрит;
- сахарный диабет;
- отравление этиленгликолем.
Лейцин и тирозин:
- выраженное расстройство обмена веществ;
- отравление фосфором;
- деструктивные заболевания печени;
- пернициозная анемия;
- лейкоз.
Цистин:
врожденное нарушение цистинового обмена – цистиноз.
Жир и жирные кислоты:
- дегенеративные изменения эпителия почечных канальцев;
- употребление в пищу большого количества рыбьего жира.
Холестерин:
- хилурия;
- жировое перерождение почек;
- эхинококкоз почек;
- цистит;
- холестериновые камни.
Билирубин:
- гепатиты;
- рак печени;
- инфекционные заболевания;
- отравление фосфором.
Гематоидин:
хронические кровотечения на протяжении мочевыводящего тракта, особенно если кровь где-либо застаивается.
2.7. Слизь в мочеСлизь выделяется эпителием слизистых оболочек. В норме присутствует в моче в незначительном количестве. При воспалительных процессах содержание слизи в моче повышается. Увеличенное количество слизи в моче может говорить о нарушении правил правильной подготовки к взятию пробы мочи.
Референсные значения: незначительное количество.
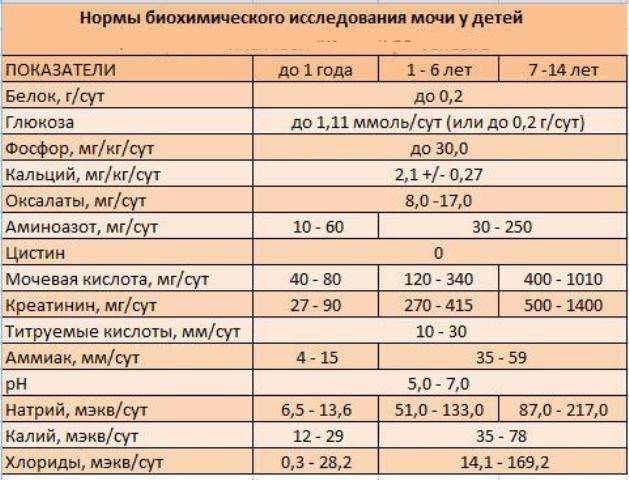
UBG – уробилиногенBIL биллирубин KET кетоновые тела CRE креатинин BLD эритроциты PRO белок MALB – микроальбумин должен быть меньше 20 мг на литр NIT Нитриты LEU лейкоцитыGLU глюкозаSG удельный вес pH кислотность VC витамин С A:C соотношение альбумина и креатининаNeg – отсутствие показателя
Московский детский центр лабораторной диагностики осуществляет приём на исследования ЕЖЕДНЕВНО, кроме субботы и воскресенья, с 8.30 час. до 11.30 час., 2 корпус, 3 этаж.Тел.: 8 (499) 254-0910; 8 (499) 254-2110; 8 (499) 254-6740.Результаты анализов Вы можете получить, оставив свою электронную почту.
Платные лабораторные исследования можно провести как ребёнку, так и родителям.
Процедурный кабинет находится в 15 корпусе, 3 этаж, кабинет № 307, работает с 9.00 час. до 13.00 час.
Оплата производится:– в 15 корпусе, 5этаж, кабинет № 511;- в 11 корпусе, 1 этаж, кабинет № 106.
Общие сведения
Лейкоциты вырабатываются в костном мозге, после чего выбрасываются в кровяное русло, где «живут» в течение недели. Затем они естественным образом погибают и выводятся с мочой. Если организм здоров, то ОАМ не покажет в поле зрения микроскопа более 3-5 экземпляров.
Лейкоциты обеспечивают защиту организма от внутренних и внешних патогенных агентов. Они активно перемещаются, проникая через стенки капилляров и межклеточное пространство, и обеспечивают фагоцитоз. В результате этого процесса лейкоциты увеличиваются в размерах и разрушаются. При этом реакция организма проявляется в виде гипертермии и лихорадки, общего недомогания, болезненности и гноетечения в области инфицирования, изменения цвета и текстуры мочи и т.д.
Если патологический процесс развивается в мочеполовой системе, то лейкоциты оседают на слизистых оболочках и в момент мочевыделения буквально смываются мочой, естественным образом в нее же и попадая.
Любой инфекционный/воспалительный процесс в организме активизирует секрецию лейкоцитов, в связи с чем их концентрация в моче резко увеличивается. Однако для получения достоверных результатов одного ОАМ недостаточно, диагностику необходимо подкреплять анализом мочи по Нечипоренко и клиническим анализом крови, который детально раскроет лейкоцитарную формулу.
Болезни, вызывающие симптомы лейкоцитурии
Болезни, инфекционной природы – наиболее частая причина возникновения детской лейкоцитурии. Такие заболевания проявляются симптомами повышения температуры, снижением общего тонуса, слабостью и нарушением процесса мочеиспускания. Позывы учащаются, а сам процесс мочевыделения приносит болезненные ощущения. У малых детей нередко наблюдается недержание мочи, как ночью, так и днем. В дополнение к этому, часто возникают боли тянущего характера внизу живота или в пояснице. Последнее, характерно при воспалении почки, поэтому такая боль, почти всегда ощущается со стороны патологии.
При наблюдении таких симптомов, прибегают к проведению общего анализа крови и мочи у ребенка, а также делают ультразвуковое исследование мочевого пузыря и почек. Иногда врач может назначить цистоскопию – визуальное исследование внутренней поверхности мочевого пузыря специальным прибором – цистоскопом. Если проведенные исследования не позволяют точно диагностировать состояние, делают анализ мочи по методу Нечипоренко, Аддиса или Каковского. В дополнение, исследуют мочу на микрофлору и ее восприимчивость к антибиотикам, что позволяет правильно подобрать терапевтические препараты. Суть лечения заключается не только в подавлении проявляющихся симптомов, но и в устранении самой причины – микроорганизма, вызвавшего воспаление.
Курс терапии состоит из антибиотиков пенициллинового ряда и цефалоспоринов, а также антисептиков урогенитального применения, например, таких как фурагин. Помимо основных препаратов, оказывается симптоматическая помощь: для снижения температуры —, применяют парацетамол и индометацин, а для нормализации процесса мочевыделения – фито чаи и травяные отвары, например, из листа брусники.
Патология мочеточных органов наследственной природы или приобретенная, может сыграть решающий фактор в заболевании мочевыделительной системы у ребенка, поскольку такие патологии повышают восприимчивость организма к бактериальному инфицированию. Наиболее часто встречающиеся патологии:
- Нарушения нормальной структуры лоханочных чашечек почек,
- Утеря одной почки или ее отсутствие вследствие патологического развития организма,
- Рефлюкс мочеточника,
- Сужение канала мочеточника или его травмирование,
- Патологическая дисфункция кровотока в мочеточной системе.
При подозрении на наличие таких патологий у детей, проводят УЗИ, КТ, МРТ, рентгенографию, цистоскопию, иногда радионуклидное исследование, поскольку обычные анализы мочи и крови в этой ситуации помогут определить только состояние степени патологии, а не ее природу. При лечении такого типа заболеваний, без хирургического вмешательства не обойтись.
Уретриты и вульвовагиниты. Первое – воспалительные процессы в мочеиспускательном канале у мальчиков, второе – слизистой влагалища девочек. Симптомы следующие – зуд наружных половых органов и ощущения жжения в них. Нередко эти заболевания сопровождаются выделениями непривычного цвета с неприятным запахом. Диагностируются такие состояния с помощью введения в мочевой пузырь катетера для отбора пробы мочи. Если, моча из катетера не содержит лейкоцитов свыше нормы, ребенка нужно показать андрологу (мальчика) или гинекологу (девочку). Лечение назначают исходя из показаний обследования. Применяют препараты антибактериального свойства, а девочкам показаны спринцевания и обмывания вульвы специальными дезинфицирующими растворами, отварами и настоями.
Младенческий дерматит – наиболее часто выявляемая причина увеличения в моче грудничков уровня лейкоцитов. К такому эффекту может привести неправильное использование памперсов. Вовремя не смененные памперсы, приводят к длительному контакту кожи младенца с мочой, фекалиями, что может вызвать аллергические реакции и опрелости кожи. При возникновении такой проблемы, малыш становится капризным, часто плачет и болезненно реагирует на подмывание и смену подгузника.
Отечность кожных складок и половых органов при отсутствии видимых заболеваний мочевыделительной системы, позволяет предположить причину младенческой лейкоцитурии – дерматит, однако окончательный диагноз, можно констатировать только после анализа мочи из катетера.
Подготовка к процедуре — основные правила сбора
Чтобы получить максимально точные и информативные данные лабораторного исследования, пациенту необходимо заблаговременно к нему подготовиться и выполнить ряд обязательных требований к сбору биологической жидкости:
- минимум за 10-12 часов до сбора следует прекратить прием любых лекарственных средств, и растительного происхождения;
- вечерний прием пищи не должен содержать продукты с яркой окраской, к примеру, свекла, морковь, компот из ягод;
- накануне сбора биожидкости запрещается употребление алкогольных напитков.
Основные правила сбора:
- Моча собирается только в стерильный контейнер (продается в аптеках).
- Информативной считается утреннее мочеиспускание (сбор проводится сразу после пробуждения).
- Перед сбором необходимо провести тщательную гигиену половых органов (подмываться нужно с применением нейтральных очищающих средств без красителей и ароматизаторов. Для этих целей можно использовать детское мыло или специальный гель для интимной гигиены).
- В емкость собирается средняя порция мочи.
- До сбора мочи запрещено употреблять пищу, пить воду и чистить зубы.
Требования к сбору и хранению:
- минимальное количество жидкости, которое нужно собрать для проведения полноценной диагностики — 100 мл;
- контейнер необходимо скорее доставить в лабораторию;
- от момента сбора до сдачи не должно пройти более двух часов;
- если в помещении жарко, нужно для кратковременного хранения поместить емкость в темное прохладное место (не холодильник!);
- транспортировать рекомендовано при плюсовой температуре (минимальная температура, не влияющая на достоверность результатов, +5С).
Что такое лейкоциты и могут ли они быть в моче
Лейкоциты
Лейкоциты или белые кровяные клетки – важные составляющие крови. Главной их функцией является способность к фагоцитозу – перевариванию частиц. Чаще всего это применяется для уничтожения чужеродных агентов в нашем организме.
Для того чтобы ответить на вопрос, могут ли появиться лейкоциты в моче у ребёнка, прежде всего необходимо разобраться с тем, как же моча образуется в нашем организме.
Фильтрация
Суть фильтрации понятна из названия. Этот процесс происходит в так называемых почечных клубочках. Кровь приносится по сосудам к ним. Затем жидкость и её растворённые соединения проходят сквозь мембрану.
Таким образом происходит отделение высокомолекулярных соединений, а электролиты, вода, клеточные элементы и другие соединения формируют первичную мочу. В этом заключается смысл первого процесса мочеобразования.
Реабсорбция
Реабсорбция — процесс обратного всасывания веществ. Некоторые вещества, которые прошли через фильтрационный барьер, могут понадобиться нашему организму в дальнейшем. Поэтому происходит их обратное всасывание в почечных канальцах.
Основными веществами, которые подвергаются реабсорбции, являются: глюкоза, аминокислоты, ионы натрия, кальция, магния, калия, а также хлориды, сульфаты, фосфаты и даже вода.
Секреция
Секреция – процесс выделения веществ в мочу, например, с использованием специальных переносчиков. Таким способом организм избавляется от лекарственных средств, протонов водорода, различных органических кислот и токсинов. В результате чего формируется вторичная (конечный вариант) моча.
Таким образом, благодаря всем трём процессам происходит выведение конечных продуктов обмена веществ.
Так какой же ответ будет на поставленный ранее вопрос: могут ли лейкоциты быть в моче? Ответ однозначный – могут. Главное значение в диагностике заболеваний играет количество белых кровяных телец.
Лейкоцитурия у грудничков
Как уже упоминалось выше, у детей до года количество иммунных клеток может увеличиваться, что нередко отмечается в педиатрической практике. При этом такое изменение относительно допустимых норм не всегда свидетельствует о наличии патологических процессов в организме крохи. Почему же повышены лейкоциты в моче у грудничка?
Поскольку уровень данных клеток возрастает при многих внешних воздействиях и внутренних изменениях, а организм малыша очень уязвим, нельзя исключать возможность влияния даже таких безобидных причин, как прорезывание первого зубика, начало прикорма смесями и т.д.
К тому же нередки ситуации, когда в собранный образец попадает небольшое количество клеток, составляющих слизистую поверхность мочевыделительных или половых органов. Если же после проведенного повторного сбора урины по всем правилам и последующего исследования биоматериала, отклонение показателя все же подтверждаются, вероятнее всего присутствует патология воспалительного характера.
Самыми распространенными причинами повышения лейкоцитов у детей являются следующие:
- прорезывание зубов;
- функциональные нарушения почек;
- инфекционное поражение мочеполовой системы;
- аллергия на грудное молоко или искусственный прикорм;
- застойные явления при нерегулярном опорожнении мочевого пузыря;
- остаточные явления после перенесенной болезни;
- энтеробиоз, дерматит, повреждения вследствие травмы.
При сборе мочи на анализ у грудничка следует придерживаться всех рекомендаций врача
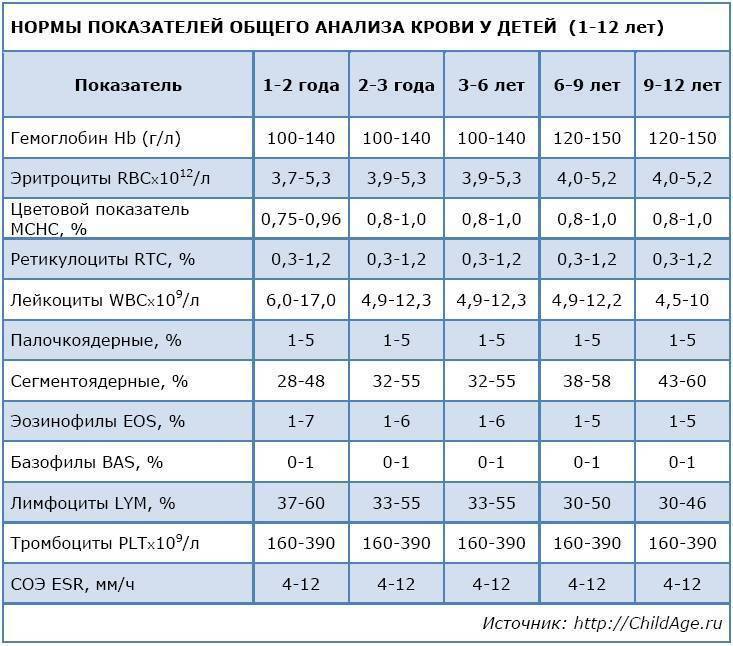
При слишком большом количестве лейкоцитов параллельно наблюдаются радикальные изменения всех показателей исследуемой биологической жидкости. Также отмечаются отклонения в составе крови, и чаще всего это касается лимфоцитов и СОЭ (скорости оседания эритроцитов). Как правило, эти показатели сильно увеличены, и могут достигать очень высоких значений.
Если не уделить такому состоянию должного внимания, не обследовать ребенка и не лечить, то последствия могут быть самыми печальными. Хотя неизлеченные инфекции мочевыделительной системы средней тяжести также нельзя игнорировать, так как они со временем (а у детей это может быть очень короткий период) станут хроническими.
Болезнетворная микрофлора постепенно распространится на соседние органы, поражая их и приводя к дисфункции. Кроме того рано или поздно разовьются различные осложнения, что в итоге приведет к почечной недостаточности.
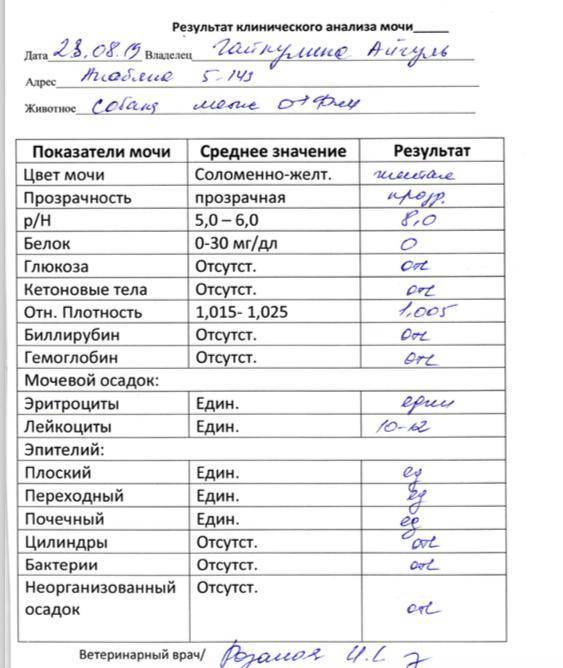
Расшифровка результатов анализа
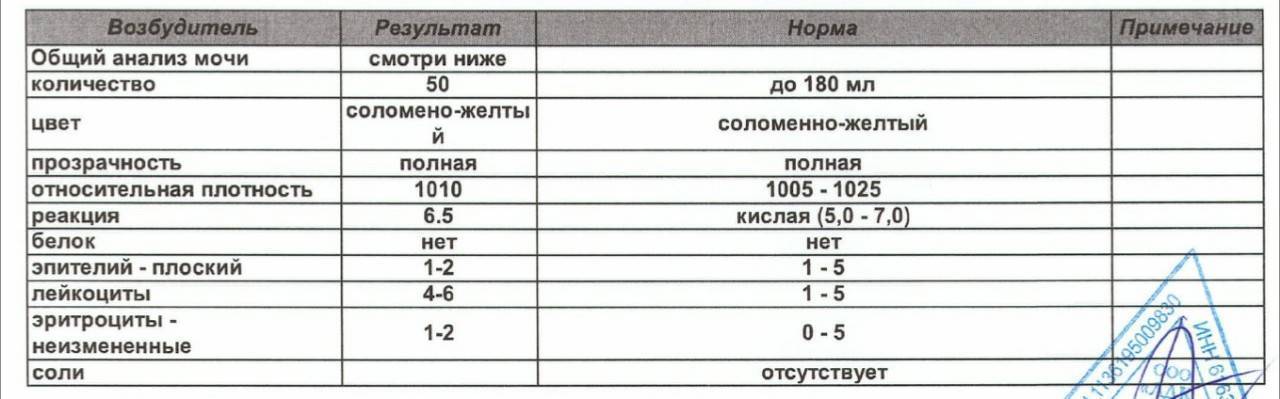
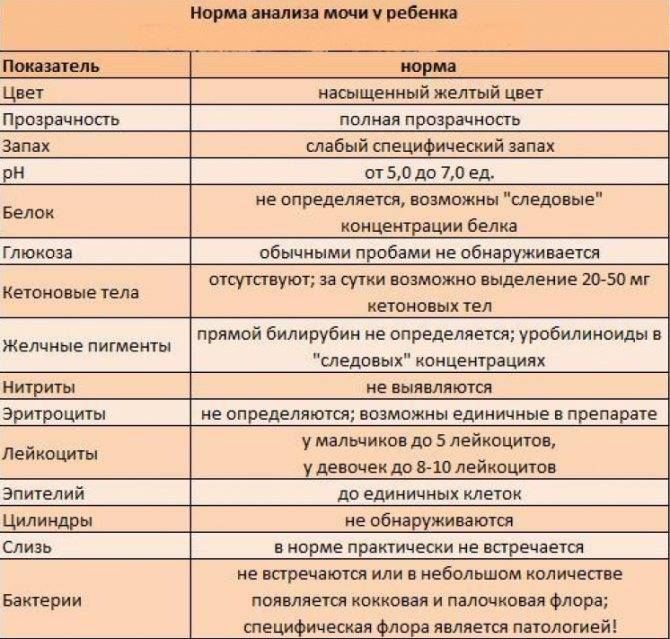
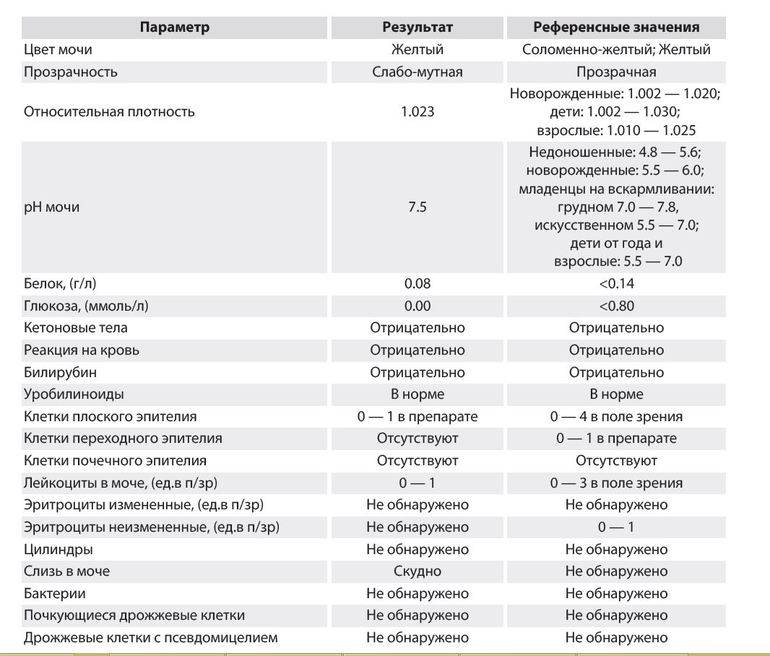
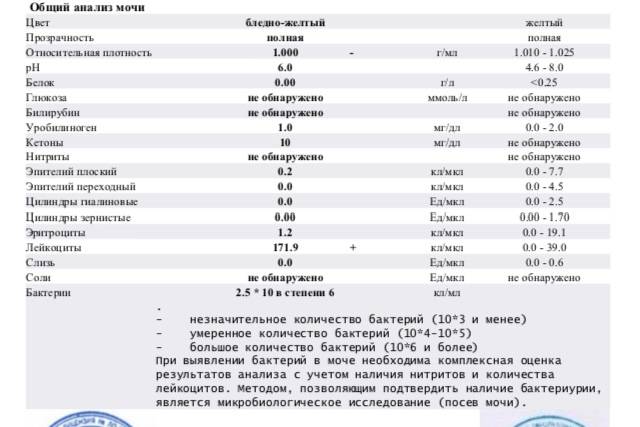
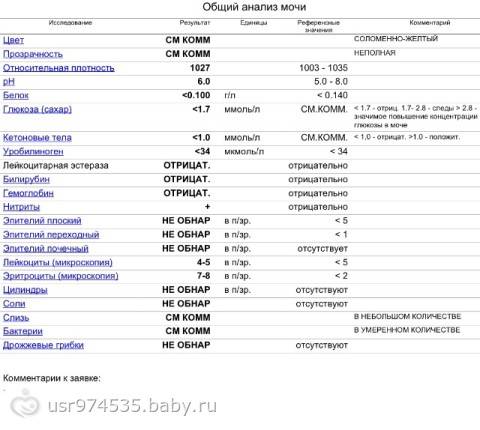
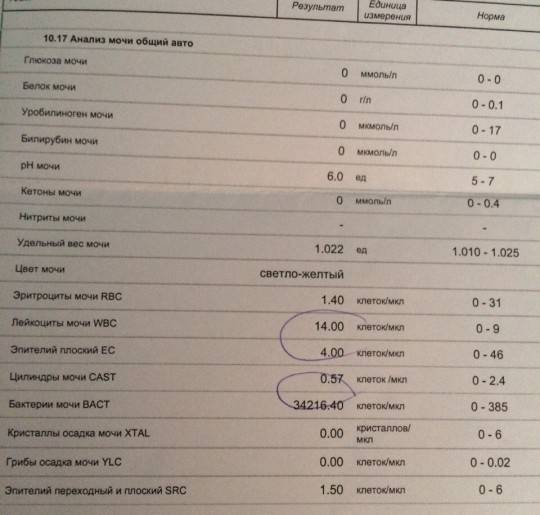
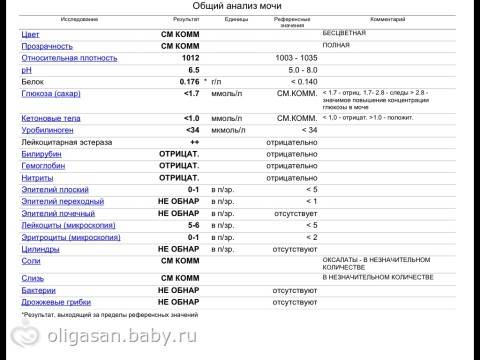
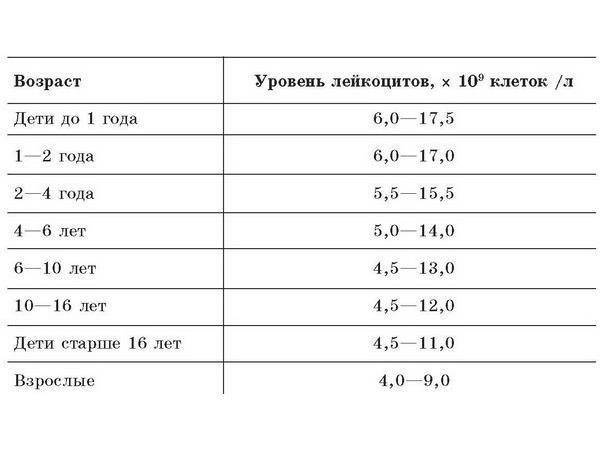
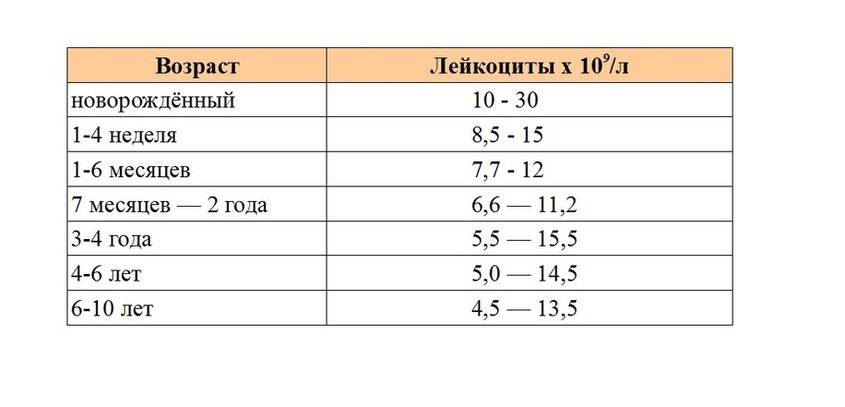
Лейкоциты в моче: какие показатели считаются нормой (общий анализ)
Норма лейкоцитов в моче устанавливается отдельно для каждой возрастной группы. На количественные показатели, в том числе влияет пол.
| Возраст | Единичные лейкоциты (обнаруживаются специалистом в поле зрения), ед. |
| Девочки (с рождения до 18 лет) | от 0 до 7 |
| Мальчики (с рождения до 18 лет) | от 0 до 5-7 |
| Женщины | от 0 до 5 |
| Мужчины | от 0 до 3 |
Повышенным будет считаться показатель выше 2000 клеток на один миллилитр объема мочи. У женщин норма лейкоцитов в анализе мочи может быть выше — допустимое значение до 4000 клеток.
Повышенное содержание лейкоцитов в моче может быть:
- истинным, связанным с воспалительными заболеваниями внутренних органов;
- ложным (попадание лейкоцитов в мочу происходит из половых органов из-за плохо проведенной гигиены перед сбором биоматериала, в связи с заболеваниями половых органов, к примеру, вульвовагинита у женщин и баланопостита — у мужчин);
- инфекционным (патологии мочевыводящих путей);
- неинфекционным (провоцируется циститом на фоне аллергических реакций, аутоимунными заболеваниями, приемом некоторых лекарственных средств).
Лейкоцитурия может быть незначительной (до 40 клеток в поле видимости), умеренной (выше 40, но не более 100), выраженной (больше ста видимых клеток) и подразделяется на подтипы. Определить точно подтип общим анализом мочи невозможно — требуется дополнительное лабораторное и диагностическое исследование.
Нормы лейкоцитов в моче
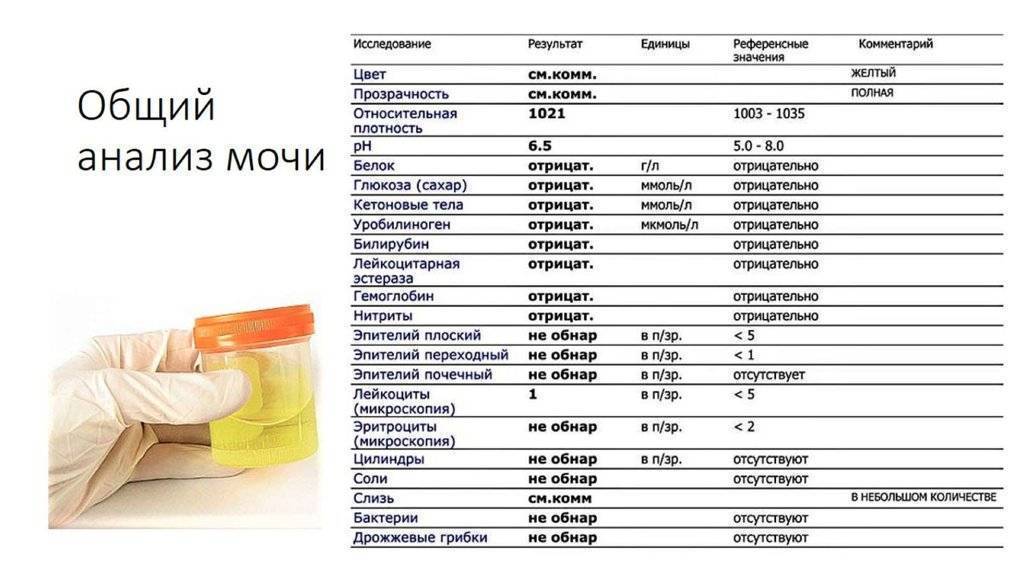
Нормальные значения не превышают 3-5 лейкоцитов в поле зрения.
Увеличение количества до 20 и более лейкоцитов в поле зрения является лейкоцитурией.
Повышение концентрации более 80-100 единиц свидетельствует об остром инфекционном процессе в мочеполовой системе и наличии гноя в моче. Такое состояние называется пиурия. Как правило, при этом моча становится мутной, темнеет, приобретает резкий запах гноя. Также невооруженным глазом отмечаются хлопья и/или «нити», могут присутствовать вкрапления белков или кровяные сгустки (гематурия).
Факторы влияния на результат
- Погрешности в рационе;
- Нарушение правил гигиены половых органов;
- Опрелости у младенцев;
- Патологическая сухость влагалища (часто наблюдается при климаксе);
- Сильное обезвоживание организма;
- Наличие катетера для мочеотведения (устанавливается при ряде заболеваний);
- Прием лекарственных препаратов: диуретиков, иммунодепрессантов, антибиотиков, противотуберкулезных, циклофосфамидов, нестероидных противовоспалительных лекарств и т.д.
Диагностика заболеваний почек
Опрос и общий осмотр пациента в стоячем и лежачем положении с пальпацией и перкуссией (постукиванием) области почек – начальный этап выявления почечной патологии. Далее поставленный доктором первичный диагноз должен быть подтвержден или опровергнут лабораторными и инструментальными методами.
В лабораторную диагностику заболеваний почек могут входить:
- общий анализ крови для определения актуального уровня кальция, креатинина, фосфата, электролитов и мочевины;
- общий анализ мочи;
- биохимический анализ крови;
- определение уровня C-реактивного белка;
- проба мочи по Нечипоренко;
- проба мочи по Зимницкому (при необходимости).
Часто назначаемые инструментальные методы:
- ангиография;
- УЗИ;
- КТ;
- МРT;
- сцинтиграфия;
- биопсия почки.
О чем говорят данные лабораторной диагностики заболеваний почек
Общий анализ крови – о наличии патологических изменений могут говорить повышенное значение скорости оседания эритроцитов (СОЭ), увеличенное содержание лейкоцитов, низкий уровень гемоглобина.
Биохимический анализ крови – на нарушение выделительной функции могут указывать повышенное содержание мочевой кислоты, креатинина, мочевины.
Общий анализ мочи – одно из ключевых исследований при диагностике почечной патологии. Рассматриваемые параметры: прозрачность, цвет, запах, рН-фактор, относительная плотность; наличие лейкоцитов, эпителиальных клеток, солей, эритроцитов, глюкозы, белка, бактерий. Например, повышенный белок в моче может означать указывать на наличие воспалительного процесса в мочевыделительной системе.
Проба по Нечипоренко проводится для обнаружения скрытого инфекционного процесса, если результаты общего анализа вызывают сомнения. Метод позволяет детально определить содержание и концентрацию в моче эритроцитов, лейкоцитов и цилиндров (белковые образования).
Проба по Зимницкому позволяет выявить патологические изменения в режиме мочеиспускания, определить плотность мочи, собранной в разное время суток.
Как готовиться к анализам
За 2-3 суток до сдачи любого анализа следует отказаться от приема спиртного, физических и душевных перегрузок, посещения бани, сауны.
Анализ крови: последний прием пищи – за 8-12 часов, вода – за 3-4 часа.
Анализ мочи: за 2 суток необходимо исключить из рациона продукты, которые могут изменить цвет мочи (ягоды, свекла, морковь, кофе, крепкий чай, поливитамины и пр.).
Если пациент постоянно принимает лекарства, об этом следует заранее предупредить врача. Некоторые препараты (особенно мочегонные) способны исказить результаты обследования.
В день анализа: пациент собирает утреннюю мочу, накопленную в мочевом пузыре за ночь. До мочеиспускания необходимо осуществить тщательную гигиену наружных половых органов. Биоматериал собирается в одноразовый контейнер (продается в аптеках). Собрать необходимо среднюю порцию мочи, слив первую порцию. Собранную мочу нужно в течение 1-2 часов сдать в лабораторию – позднее биоматериал может стать непригодным для исследования.
При назначении пробы по Зимницкому пациент собирает биоматериал в течение суток и в конце срока измеряет общее количество выделенной мочи.
Важно! Несмотря на обилие околомедицинских сайтов и форумов в интернете, не доверяйте трактовку результатов непрофессионалам. Диагностикой почечной патологии и интерпретацией данных всех обследований должен заниматься только врач!