Причины
Если возникло нарушение кровотока 1 степени при беременности, причины, приводящие к этому, могут быть различными. Многочисленные неблагоприятные факторы способны воздействовать на плаценту не только во время ее формирования, но и на более поздних сроках. Медицинская практика выделяет первичную и вторичную недостаточность кровообращения, из-за чего нарушается функционирование плаценты, которая выступает как транспортный, защитный, иммунный, обменный и эндокринный орган.
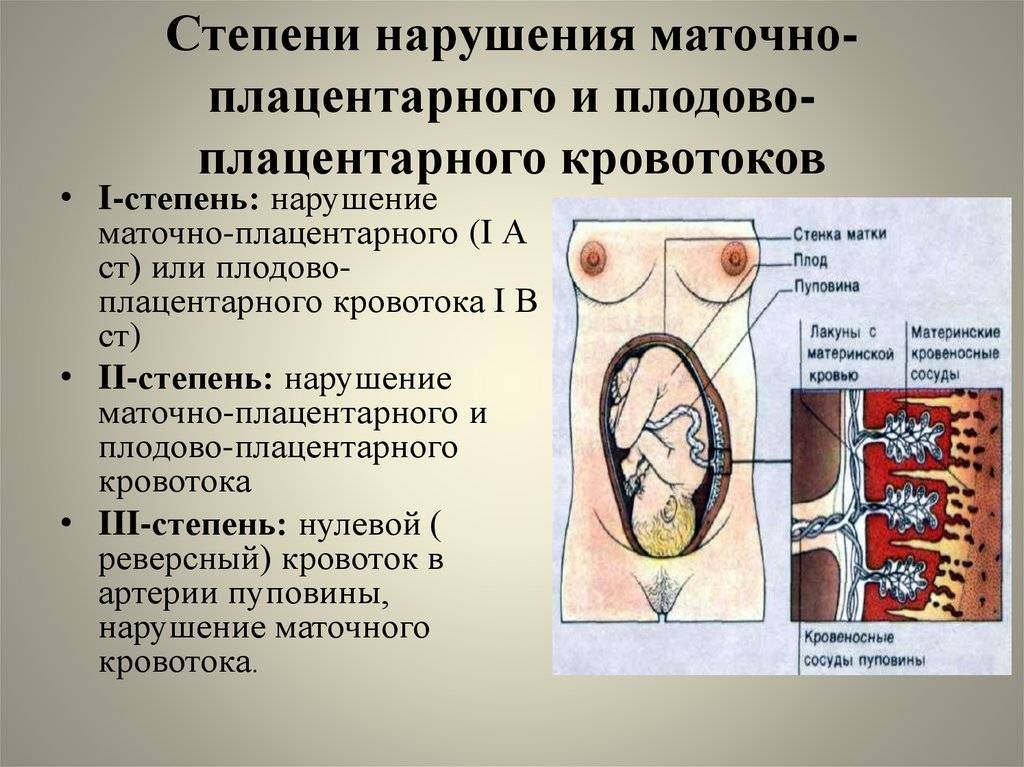
Таким образом, нарушение кровотока 1 А степени при беременности может возникать по следующим причинам:
- опухоль матки;
- генетические дефекты;
- последствия абортов;
- инфекционные заболевания;
- гипертоническая болезнь;
- заболевания надпочечников и щитовидной железы;
- аномалии строения;
- гормональные дисфункции;
- поздний токсикоз;
- тромбозы, атеросклероз;
- сахарный диабет.
Если своевременно не устранить эту патологию, то спустя 6 недель незначительное нарушение кровотока способно перейти в третью стадию. При обнаружении проблемы на 30-й неделе у врача еще достаточно времени для принятия соответствующих мер для восстановления нормального кровообращения.
КТГ при беременности – что это?
Кардиография плода (сокращенно КТГ) – комплексная оценка состояния маленького организма, основанная на мониторинге сердечной деятельности, мышечной активности плода. Исследование также включает оценку интенсивности сокращений маточного миометрия и реакции будущего ребенка. Внешне метод напоминает привычную ЭКГ, когда к груди подключаются электроды, а фиксируемая сердечная деятельность регистрируется на бумажной ленте. При проведении КТГ во время беременности приемный датчик располагают на поверхности живота беременной женщины.
Что показывает КТГ при беременности?
Получаемая с помощью КТГ при текущей беременности информация о состоянии сердечно-сосудистой системы требует тщательной расшифровки и правильной интерпретации. Только в таком случае удается своевременно диагностировать имеющиеся нарушения и провести профилактику их осложнений. С помощью КТГ плода при беременности могут быть выявлены следующего рода патологии:
- пороки сердца;
- кислородная недостаточность;
- анемия на фоне гемолитических аномалий;
- нарушение маточно-плацентарного кровотока.
КТГ при беременности – показания
Как и ультразвуковое исследование, кардиотокография относится к обязательным диагностическим процедурам при беременности. Однако в отличие от УЗИ, КТГ проводится всего 1-2 раза за весь период гестации. Для увеличения частоты проведения обследования должны присутствовать отдельные показания. Антенатальная кардиотокография плода проводится несколько раз при:
- многоплодной беременности;
- длительной, затяжной инфекции;
- перенашивании беременности;
- многоводии или маловодии;
- сахарном диабете;
- резус-конфликте;
- наличии выкидышей или абортов в прошлом;
- гестозе;
- обвитии пуповиной.
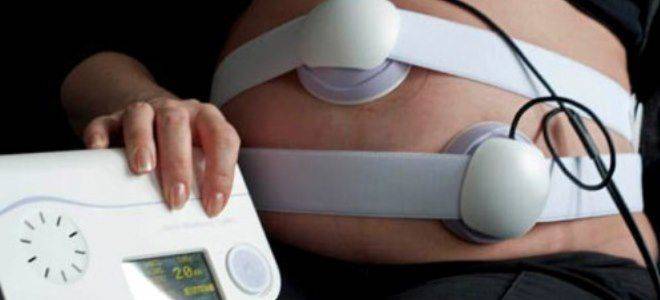
На каком сроке беременности делают КТГ?
Однозначно ответить на данный вопрос и сказать женщине, с какой недели беременности делают КТГ, специалисты не могут. Каждый случай уникален. При этом необходимо учитывать показания и цели проведения исследования. В большинстве случаев впервые кардиотокография при беременности проводится на сроке 29-30 недель, однако при особых показаниях ее делают и раньше – в 28 недель. Ранее этого срока процедура не обладает должной эффективностью, поскольку исследуемые структуры полностью не сформированы. При сомнительных результатах процедуру проводят повторно спустя 6–10 дней.
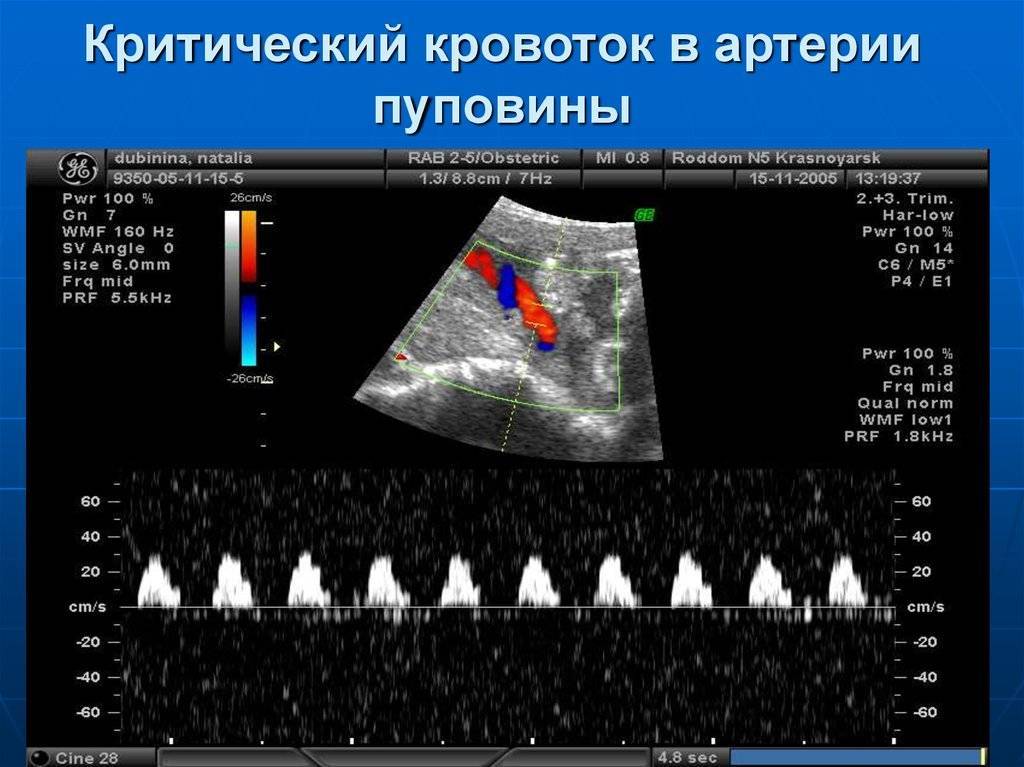
Как определяют нарушение МППК при беременности
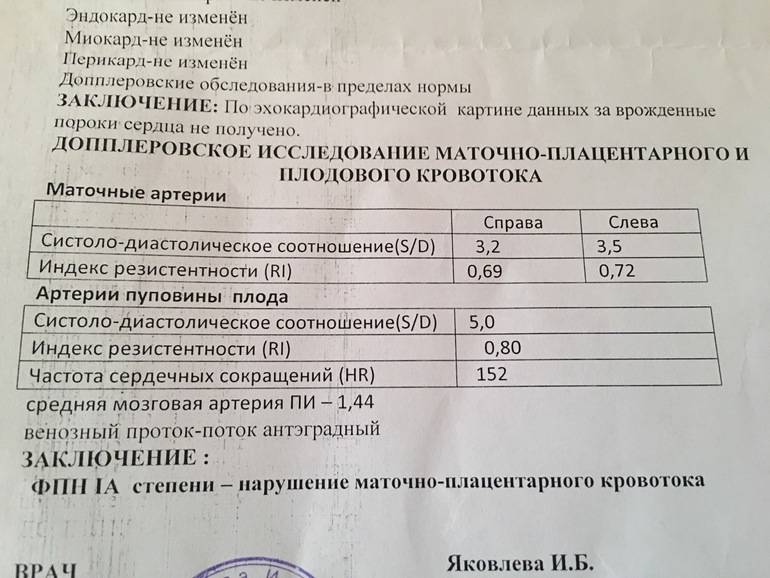
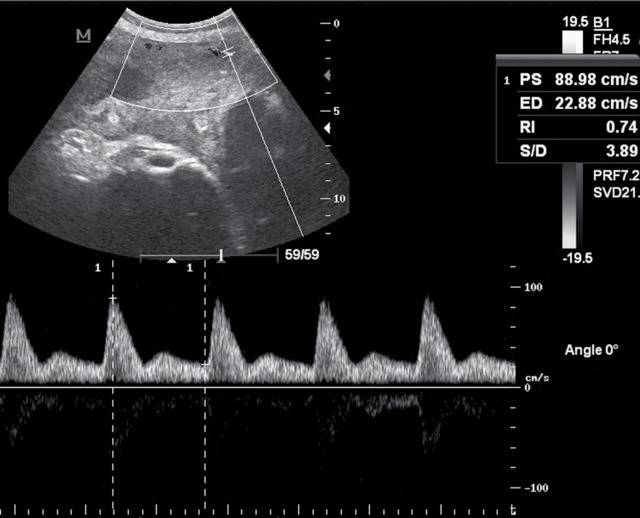
Объективно оценить показатели кровотока в цепочке «матка — плацента — плод» позволяет метод допплерографии. На исследование женщину приглашают трижды за беременность.
В ходе исследования:
- измеряют кровоток, определяя скорость движения форменных элементов крови;
- проверяют направление кровотока в артериях и венах;
- фиксируют изменения раньше, чем проявятся очевидные симптомы патологии.
Принимая во внимание нормальные показатели, врач выявляет степень нарушения МППК. Сбой сложной системы может произойти в сосудах:
- пуповинного канатика;
- матки;
- плода.
В некоторых случаях для диагностики МППК при беременности используют метод допплерометрии (разновидность допплерографии). Показаниями для такого исследования являются:
- признаки острой нехватки кислорода у малыша;
- генетические заболевания у кого-либо из кровных родственников будущей мамы;
- многоводие или маловодие;
- симптомы преждевременного старения плаценты или нарушение плацентарного барьера;
- наличие достоверных сведений, что плод отстает в развитии, имеет склонность или уже приобрел те или иные врожденные пороки.
Допплерометрия помогает выявить следующие проблемы:
- утончение стенок плаценты;
- чрезмерное разрастание плаценты;
- внутриутробное заражение плода;
Зачем и когда проводить допплерометрию при беременности
Сегодня заболевания сосудов — одна из наиболее распространенных проблем в медицинской практике. Своевременная диагностика позволяет выявить такие патологии еще на ранней стадии развития, а вместе с тем и многие факторы, способные вызвать развитие нарушений кровообращения.
Ценность процедуры заключается в её высокой информативности, благодаря чему врач способен выявить не только уже развившуюся патологию, но и практически незаметные доклинические симптомы болезни. Процедура назначается после полного формирования плаценты — не ранее 18 недель, чаще на 32-34 неделе в качестве плановой проверки.
Занимаются лечением атеросклероза
- Шишкин А.А.
- Волков А.М.
- Кабиров А.В.
- Баранов В.С.
Кандидат медицинских наук. Хирург, проктолог, флеболог в “СМ-Клиника” Владеет всеми современных методиками консервативного и оперативного лечения заболеваний вен нижних конечностей (в том числе склеротерапия, ЭВЛК – эндовазальная лазерная коагуляция, традиционные флебэктомии)
Флеболог, хирург “СМ-Клиника”. Проводит операции современным авторским методом лечения варикозных вен при помощи лазера (модифицированная эндовенозная лазерная коагуляция. М-ЭВЛК). Хирургическое лечение варикозной болезни любой сложности (флебэктомия, минифлебэктомия)
Сердечно-сосудистый хирург “СМ-Клиника”. Кандидат медицинских наук Владеет всеми современных методиками консервативного и оперативного лечения заболеваний вен нижних конечностей (в том числе склеротерапия, ЭВЛК – эндовазальная лазерная коагуляция, традиционные флебэктомии)
Сердечно-сосудистый хирург “СМ-Клиника”. Кандидат медицинских наук Занимается лечением варикозного расширения вен нижних безоперационными и хирургическими методами (эстетическая склеротерапия, ЭХО-склеротерапия, стволовая склеротерапия, флебэктомия, минифлебэктомия, ЭВЛК).
Методы диагностики
Для выявления нарушения обменных процессов между дитем и матерью используется несколько видов диагностики, направленных на определение характера проблем и их степени.
К диагностическим методам относятся:
- анализ крови на уровень хорионического гонадотропина, эстрогена и прогестерона;
- ультразвуковое исследование;
- кардиотокография (КТГ);
- допплерометрия.
Наиболее точно поставить диагноз и установить степень нарушений позволяет допплерография. Этот метод фиксирует даже небольшие отклонения от нормы и полностью безопасен для беременной женщины и ее дитя. Результаты допплерографии позволяют специалистам прогнозировать дальнейшее течение вынашивания плода, выбрать необходимую терапевтическую тактику. На экране аппарата можно увидеть графическое цветное изображение кровотоков.
УЗ-диагностика позволяет определить соответствие размеров крохи и развития органов его возрасту. Планово в процессе вынашивания она проводится трижды на сроке 12, 20 и 32 недели. Этот метод позволят без вреда для дитя и матери оценить соответствие его копчиково-теменного размера сроку беременности, а также развитие его внутренних органов, плацентарную гемодинамику.
Диагностика проводится в плановом порядке, пропускать ее беременным категорически не рекомендуется.
Признаки нарушения может заметить сама беременная женщина, но часто они говорят о серьезной стадии патологии. Насторожить будущую маму может снижение или нарастание активности движений малыша. На осмотре у акушера-гинеколога врач отмечает учащенное сердцебиение плода. Тревожный признак несоответствие размера живота фактическому сроку беременности (кроме случаев обусловленных строением тела женщины).
Профилактика нарушения МППК при беременности
Чтобы беременность была здоровой, гинекологи рекомендуют будущим мамам:
- сохранять доброе расположение духа, избегать эмоциональных встрясок, а также тяжелой физической работы;
- раз и навсегда покончить с вредными привычками;
- есть вкусные и полезные продукты;
- регулярно проветривать все помещения жилья, каждый день гулять на улице;
- освоить гимнастику для беременных, по желанию сочетать ее с упражнениями из йоги;
- следить за весом;
- не пропускать плановые осмотры у гинеколога.
Качественная диагностика и большие возможности современной медицины позволяют выявлять и лечить различные патологии на самых ранних стадиях развития. Однако желание женщины иметь здоровое потомство также имеет большое значение: чтобы вынашивание ребенка протекало гладко, будущая мама должна внимательно следить за своим здоровьем до беременности и с умом подойти к планированию малыша.
Причины, способные привести к патологии
Появлению нарушения маточного кровотока способствует множество факторов. Многие их них способны влиять на плаценту не только на этапе ее формирования, но и на более поздних стадиях. Возможные причины ухудшения маточно-плацентарного кровообращения:
- Малокровие. Вследствие уменьшения концентрации гемоглобина в крови повышаются гемодинамические показатели во всех кровеносных сосудах, включая маточные. Это обусловлено тем, что организм стремится восстановить снабжение тканей кислородом за счет увеличения скорости кровотока, в том числе маточного.
- Неправильное прикрепление плаценты. Сопровождается снижением тока крови из-за тонких мышц в нижнем сегменте матки. Данная проблема возникает при прикреплении плаценты в ее зарубцевавшемся участке. Эта зона не может обеспечить маточно-плацентарное кровообращение, вследствие чего крови, поступающей к эмбриону, может быть недостаточно для полноценного внутриутробного развития.
- Поздний токсикоз. Это состояние, в процессе которого поражаются мелкие кровеносные сосуды, зачастую провоцирует нарушение маточно-плацентарно-плодового кровотока (МППК).
- Инфекционные болезни, перенесенные женщиной в период гестации. Ряд патогенных агентов негативно влияет на состояние плаценты, вызывая патологические изменения в ее ткани. Следствие – МПК нарушен.
- Конфликт резус-факторов женщины и плода. Это приводит к развитию у малыша малокровия, что чревато ухудшением снабжения его организма кровью.
- Скачки давления. Негативно воздействуют на кровообращение в сосудах, провоцируя развитие НМПК.
- Аномальное строение матки. Двурогий орган имеет перегородку. Беременность развивается в одной из двух образовавшихся полостей. Опасность при этом заключается в нарушении полноценного снабжения кровью ребенка. В норме это обеспечивается двумя маточными артериями. В период гестации их диаметр увеличивается, что приводит к образованию большого числа связующих их сосудов, которые способствуют нормализации движения крови. У матки с таким аномальным строением указанные процессы отсутствуют, поэтому к плаценте не поступает необходимый объем крови.
- Пороки сосудов пуповины. При изменении их количества развивается НМПК.
- Патологии эндометрия. Их развитие вызывают воспаления, хирургические вмешательства, вредные привычки будущей матери.
- Миома. При развитии новообразований увеличивается их кровоснабжение, а поступление крови к плоду, наоборот, снижается.
- Многоплодная беременность. При имплантации двух и более плодных яиц плацентарная площадка значительно увеличивается. Кроме того, возможен переход большего объема кровотока к одному из эмбрионов. Страдает не только ребенок-донор, но и плод-реципиент, т.к. его сердечная мышца не готова к такому количеству поступающей крови.
- Диабет. Поражая внутренние стенки артерий, данная патология запускает процесс развития плацентарной недостаточности.
Суть метода
Этот способ изучения кровеносной системы основан на применении эффекта Доплера.
Для обследования используется такой же ультразвук, как и при обыкновенном ультразвуковом исследовании. Отличие заключается в особом датчике, работающем на основе допплеровского эффекта, и интерпретации полученных данных. При исследовании фиксируются ультразвуковые волны, отраженные не от статичных тканей, а от подвижных объектов – клеток крови, в результате чего частота отраженных лучей сильно изменяется в сравнении с изучаемыми. Аппарат обрабатывает полученные данные и создает двухмерное цветное изображение. Благодаря этому возможно оценить скорость и направление кровотока, анатомию и проходимость сосудов.
ПоказанияГинекологи рекомендуют проходить обследование с доплером 1-2 раза во время беременности вместе с плановыми УЗИ. Если же есть проблемы, доппплер плода нужно сделать в ближайшие сроки. В основном допплерометрия назначается при несоответствии размеров плода гестационному возрасту. Также процедура проводится в следующих случаях:
- осложнения в вынашивании ребенка;
- фетоплацентарная недостаточность;
- у матери присутствуют хронические и тяжелые заболевания (сахарный диабет, гипертония, анемия, системные заболевания);
- резус-конфликт беременной и ребенка;
- многоплодная беременность;
- неиммунная водянка плода;
- неправильное положение плода в матке;
- преждевременное созревание плаценты;
- обвитие шеи ребенка пуповиной, подозрение на гипоксию;
- выраженное маловодие / многоводие;
- гестоз (поздний токсикоз, сопровождающийся ухудшением работы почек, сосудов и мозга — появляется белок в моче, повышается давление);
- травмы живота у беременной;
- хромосомные патологии младенца;
- плод шевелится меньше обычного или шевеления не ощущаются вовсе;
- неудовлетворительные результаты кардиотокографии;
- осложнения в вынашивании предыдущей беременности (преждевременные роды, выкидыш и т.д.).
Методы профилактики
В целях профилактики нужно как можно раньше начать контроль над уровнем липидов, сахара и холестерина в крови. Даже при небольшом повышении цифр относительно нормы надо обращаться к врачу. Также рекомендуется регулярно делать УЗИ нижних конечностей – раз в 1-2 года.
Важно следить за своим питанием, потому что причиной повышения в крови «плохого» холестерина являются насыщенные жиры, которые мы потребляем с пищей. Это продукты животного происхождения – жирное мясо, сало, сливочное масло
Холестерина много в яйцах, а точнее в желтках. Все эти продукты нужно употреблять в минимально возможных количествах.
Приём флеболога в наших клиниках
м. Дунайская
Дунайский проспект, дом 47
м. Ладожская
Проспект Ударников, дом 19, корп. 1
м. Ленинский пр-т
ул. Маршала Захарова, дом 20
м. Пр-т Просвещения
Выборгское шоссе, дом 17, корп. 1
Популярные вопросы
Какие есть факторы риска развития атеросклероза сосудов ног?
Курение, ожирение, гиподинамия, преобладание в рационе жирной пищи животного происхождения, высокое артериальное давление, сахарный диабет, постменопауза, повышенный уровень холестерина в крови.
Какие существуют методы лечения атеросклероза сосудов нижних конечностей?
В начальной стадии применяется консервативная терапия. Убрать атеросклеротические бляшки препаратами нельзя, но можно слегка уменьшить и замедлить их дальнейшее разрастание. Назначаются лекарства для предотвращения образования тромбов, улучшения микроциркуляции, снижения болевого синдрома, расширения сосудов. Если консервативное лечение перестает работать, показана операция. Может применяться баллонная дилатация, ангиопластика, шунтирование, тромбинтимэктомия.
К чему может привести атеросклероз сосудов нижних конечностей?
Вы не сможете ходить и будете прикованы к постели. Потому что малейшее движение сопровождается болью: потребность в кислороде в движении увеличивается, но состояние сосудов не способно её удовлетворить. Затем боль появляется в покое: настолько сильная, что лишает человека сна. Нога синеет. Появляются трофические язвы, развивается гангрена. Запущенный атеросклероз – частая причина ампутации конечности. Атеросклероз сосудов ног – заболевание с достаточно высокой летальностью.
Как предотвратить атеросклероз ног?
Существуют достаточно эффективные меры профилактики, позволяющие снизить риск не только атеросклероза ног, но также инфаркта, инсульта и других опасных сосудистых заболеваний. Для этого необходимо:
- не допускать чрезмерного увеличения веса;
- не курить;
- употреблять больше фруктов и овощей, меньше жирной пищи животного происхождения;
- вести физически активный образ жизни;
- следить за артериальным давлением, в случае развития гипертонической болезни своевременно принимать назначенные врачом антигипертензивные препараты;
- получать заместительную гормональную терапию в постменопаузе;
- пациенты с сахарным диабетом должны получать необходимое лечение для нормализации углеводного обмена;
- нужно после 40 лет регулярно сдавать кровь на холестерин, в случае его повышения необходимо принимать назначенные врачом препараты (статины).
Что делать после хирургического лечения?
После операции нужна реабилитация. Она ставит своей целью нормализацию системы коагуляции, устранение спазма сосудов, стимулирование коллатералей (обходных путей кровоснабжения), нормализацию трофики конечностей. Для этого используют баротерапию, УФО крови, плазмаферез, физиотерапию, лечебную физкультуру.
Нужно ли менять образ жизни после лечения?
Менять образ жизни нужно. Один только отказ от курения на фоне атеросклероза ног ведет к увеличению расстояния безболезненной ходьбы в 2 раза. Другие ограничения:
- не ходить в баню и не перегревать ноги другими способами;
- часто ходить, чтобы развивать коллатеральные сети артерий;
- избегать обезвоживания;
- принимать меры по предотвращению повторного формирования холестериновых бляшек, которые мы уже рассмотрели выше.
Врач назначит вам препараты, которые нужно будет принимать постоянно. Это могут быть лекарства для снижения уровня холестерина, предотвращения образования тромбов, снижения артериального давления.
Преимущества перед аналогами
При нормальном течении «интересного положения» женщинам назначают разве что ряд стандартных анализов и традиционное УЗИ. Этот прародитель современного дуплексного аналога считается безопасным методом, который не имеет существенных противопоказаний и призван определить точный срок беременности.
Также классическая эхография призвана определить простейшие структурные изменения плаценты, включая трудности с ее расположением. Если на этой стадии возникают какие-либо подозрения, то назначают как раз сканирование для обследования точной картины внутриутробного развития плода.
УЗИ, которое помогает установить возможную многоплодную беременность, а также размер крохи и его возможное обвитие пуповиной, более точной информации о какой-либо патологии предоставить вряд ли сможет. И если изначально для более глубокого анализа использовалась кардиотокография, то сегодня ей на смену пришло дуплексное исследование. Оно совмещает в себе как обычное УЗИ, так и тестирование с привлечением эффекта Допплера. Последнее позволяет лучше изучить реакцию сердечно-сосудистой системы малыша на маточные сокращения.
На этой стадии исследования у девушки могут диагностировать фетоплацентарную недостаточность, о чем будет свидетельствовать:
- выпадение за рамки показателей базального сердцебиения (меньше 100 ударов или больше 170);
- децелерация ритма;
- сниженная вариабельность сердечного ритма.
Распознать первые тревожные звоночки позволяет как раз подобная неинвазивная система, которая направлена на изучение динамической кровяной циркуляции по схеме «от матери к ребенку».
Кроме всего вышеперечисленного сканирование также позволяет установить отклонения по вопросам проходимости маточных, пупочных и мелких артерий с фиксацией скорости кровотока.
Если подозрения не подтвердятся, то ранее назначенную амниоскопию могут даже отменить. Если же дуплексная методика выявила причины для беспокойства, но не смогла точно определить локализацию или характер заболевания, то без вмешательства амниоскопа не обойтись. Он необходим для получения косвенной оценки с анализом околоплодных вод. Расшифровку по цвету жидкости обязан предоставить лечащий врач.
Главным преимуществом процедуры, смешивающей стандарты УЗИ и эффекта Доплера, числится достаточно высокая точность, а также отсутствие нежелательных последствий. Сами врачи ценят подобный анализ маточно-плацентарного кровотока за счет простоты исполнения и возможность получения результатов сразу же по окончании теста.
Признаки нарушения МППК при беременности
Если организм самостоятельно компенсирует несовершенный кровоток, ничего плохого женщина не почувствует, а отклонения обнаружатся только в результате тщательного обследования. При остром нарушении кровообращения, а также хронической декомпенсации проявляются очевидные признаки расстройства:
- движения плода внезапно становятся более активными или же пропадают совсем (напоминаем, что на 28 неделе норма шевелений малыша составляет 10 эпизодов в сутки). При обнаружении такой «странности» нужно обращаться к врачу сию минуту;
- слишком медленный рост живота в окружности. Обнаруживается при условии, что будущая мама ответственно посещает все плановые осмотры в ЖК. Этот симптом возникает из-за дефицита околоплодных вод;
- гестоз;
- повышенное артериальное давление;
- чрезмерное увеличение массы тела;
- выраженная отечность в области голеней;
- наличие белка в моче;
- влагалищное кровотечение. Это самый опасный признак, указывающий на преждевременную отслойку детского места. Будущая мама нуждается в немедленной госпитализации.
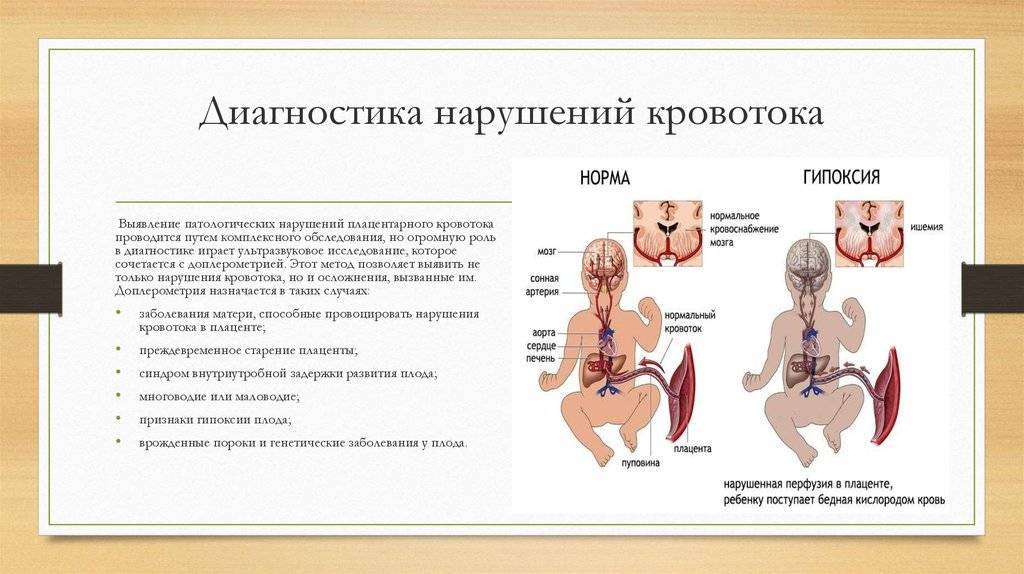
Почему может нарушится кровообращение
Причины фетоплацентарной недостаточности (нарушения циркуляции крови между матерью и ребенком):
- Низкая плацентация (прикрепление плаценты к стенке нижним отделам матки или «предлежание»). Тонкий мышечный слой нижнего отдела матки не способен обеспечить достаточное поступление крови к плоду. Если не наблюдается миграции плаценты (продвижения в верхней части матки), ситуация угрожает усугублением патологии.
- Поздний токсикоз беременных. Он поражает мелкие сосуды матки, что нарушает процессы циркуляции крови.
- Падение уровня гемоглобина или анемия. Это состояние вызывает ускоренное сердцебиение у матери, изменяя нормальное кровообращение в маточно-плацентарном круге.
- Несовместимость резус-факторов крови матери и малыша, вызывающая анемию у плода и иммунный конфликт.
- Высокое артериальное давление у матери из-за проблем с сердцем, образованием отечности, стрессов.
- Патология пуповинных артерий, например, наличие только одной пупочной артерии.
- Многоплодная беременность, требующая большего количества питательных веществ.
Способствуют распространению патологии некоторые заболевания матери, в частности:
- Острые инфекции, возбудители которых способны проникать в плаценту;
- Порок матки («двурогая» матка, имеющая по середине перегородку, делящую ее на две половины). Развитие плода в протекает только в одной из них. Угрозу представляет фактор сдавливания растущего плода и нарушение кровотока, идущего к нему. В таких ситуациях нередко возникает нарушение маточно-плацентарного кровотока слева 1а степени или справа.
- Сахарный диабет. Он поражает стенки сосудов матки.
- Отклонения маточного эпителия (эндометриоз).
- Маточные опухоли. Размер доброкачественной опухоли (миомы) определяет насколько плод будет страдать от недостаточности кровоснабжения. Чем больше миома, тем выше риск недостаточности. Изменения гормонального фона, спровоцированные беременностью, стимулируют рост новообразований. Наличие этого заболевания требует постоянного контроля маточного кровоснабжения.
Эпидемиология и Инфекционные болезни. Актуальные вопросы №3 / 2014
Оглавление номера
30 июня 2014
НИИ вирусологии им. Д.И. Ивановского Минздрава России, Москва
Цель исследования. Выработка тактики и схем лечения цитомегаловирусной инфекции (ЦМВИ) у женщин с отягощенным акушерско-гинекологическим анамнезом в плане прегравидарной подготовки к беременности.
Материалы и методы. Проведено комплексное клиническое, вирусологическое и иммунобиологическое обследование 467 пациенток.
Результаты. Определение форм ЦМВИ дало ориентиры в отношении терапевтической тактики.
Заключение. Показано, что клиническая эффективность предложенных схем лечения, направленных на ликвидацию активности ЦМВИ, сопоставима. Адекватная прегравидарная подготовка к беременности позволяет обеспечить ее наступление и благоприятное течение.
Цитомегаловирус (ЦМВ) человека распространен повсеместно, им инфицировано большинство взрослого населения . Цитомегаловирусная инфекция (ЦМВИ), как правило, не дает клинических проявлений или имеет скудную неспецифическую симптоматику .
Наш многолетний клинический опыт показал широкое распространение маркеров ЦМВИ среди женщин репродуктивного возраста в популяции – от 87,6 до 91,6% , что обусловило проведение углубленного исследования данной проблемы. Для ЦМВ характерна пожизненная персистенция в организме человека с периодической реактивацией, протекающей, как правило, на субклиническом уровне . У женщины, перенесшей острую ЦМВИ до беременности и имеющей антитела к ЦМВ, плод также может быть инфицирован . При оценке эпидемиологической ситуации частота вертикальной трансмиссии ЦМВ играет решающую роль в прогнозировании инфекции в следующих генерациях .
Задачей нашего исследования явилось выявление ЦМВИ у женщин фертильного возраста и определение ее активности, значимой для будущей беременности, с помощью вирусологических и иммунобиологических методов.
Материалы и методы
Под нашим наблюдением находились и обследовались 467 женщин с отягощенным акушерско-гинекологическим анамнезом (ОАГА) (неблагоприятные исходы предыдущих беременностей для плода и новорожденного) в возрасте от 17 до 42 лет.
Изучение акушерского анамнеза показало (табл. 1), что самопроизвольные выкидыши наблюдались у 231 (49,5%) женщины, в том числе повторные (от 2 до 5 раз) – у 139 (29,8%). Ранние (до 16 нед. беременности) выкидыши наблюдались в 176 (76,2%) случаях, поздние выкидыши имели место у 55 (23,8%) женщин. У 47 (10,1%) женщин в анамнезе была неразвивающаяся беременность, при этом у 2 пациенток она наблюдалась повторно.
Роды в анамнезе были у 209 (44,8%) женщин, в том числе преждевременные – у 62 (13,3%). У 7 пациенток в различные сроки произошло искусственное прерывание беременности по медицинским показаниям. В I триместре основанием для искусственного прерывания беременности чаще всего являлись персистирующие инфекции (цитомегалия, герпес), в дальнейшем – различные аномалии плода и фетопатии, выявленные при ультразвуковом исследовании.
У 467 женщин, имевших роды в анамнезе, родились 593 ребенка, при этом было 4 (0,7%) случая мертворождения. В раннем неонатальном периоде умерли 23 (3,9%) ребенка от различных причин, но главным образом от врожденных пороков развития и внутриутробной инфекции. В более поздние сроки умерли 47 (7,9%) детей. Среди причин летальных исходов первое место по частоте принадлежало врожденным порокам развития, второе – инфекциям. Более трети летальных исходов от инфекционных причин было ассоциировано с ЦМВИ.
Результаты и обсуждение
В результате проведенного комплексного обследования 467 женщин с ОАГА маркеры ЦМВИ были выявлены у 455 (97,4%) пациенток (табл. 2).
Антитела к ЦМВ класса IgG были обнаружены у 455 (97,4%) обследованных женщин. IgМ анти-ЦМВ выявлены у 58 (12,4%) женщин. Во всех случаях у пациенток с наличием IgМ анти-ЦМВ определялись IgG анти-ЦМВ. 12 (2,6%) женщин с ОАГА оказались серонегативными. Обнаружение антител к ЦМВ класса IgG свидет…
Кистенева Л.Б., Чешик С.Г. Колобухина Л.В., Околышева Н.В.
Статья платная, чтобы прочесть ее полностью, вам необходимо произвести покупку