МЕТОДЫ ВСКАРМЛИВАНИЯ НЕДОНОШЕННОГО НОВОРОЖДЕННОГО
Детям, родившимся до 33-34 недели гестации, как правило, вскармливание проводится через зонд с целью избежания риска аспирации. Кормление через зонд может быть прерывистым, когда зонд используют для введения порции молока, после чего его сразу удаляют (обычно каждые 3 часа). Зонд вводят на длину, равную расстоянию от переносицы до мечевидного отростка, что составляет около 10-12 см. На свободном конце зонда имеется отверстие для ввода шприца, по которому отмеренное количество молока медленно под действием силы тяжести подается ребенку.
Орогастральное введение зонда лучше, чем назогастральное, т.к. последнее создает дополнительное сопротивление на пути прохождения воздуха, что может способствовать возникновению апноэ.
Маловесным недоношенным детям (менее 1500 г) так же, так и более крупным, но вялым, с тенденцией к застою в желудке, необходимо ввести постоянный зонд. Такой зонд может находиться в желудке 3-7 дней. Введение молока осуществляется медленно: либо капельно, с помощью специальной капельницы, либо с заданной скоростью с помощью инфузионного насоса.
Важным условием при нарастающем объеме вскармливания, особенно у детей, находящихся на интенсивном лечении, шляется необходимость аспирации (с помощью шприца с поршнем) содержимого желудка перед каждым кормлением, если оно состоит, в основном, из воздуха и остатков слизи, то кормление следует продолжать по стандартной схеме. Если при этом получают более 10% объема предыдущего кормления, объем молока следует уменьшить и потом очень медленно yвеличивать его.
Срыгивание, рвота, вздутие живота служат показаниям отмене стандартной схемы вскармливания до выяснения причин, вызывавших эти симптомы.
Оптимальным для недоношенных детей является кормление грудным молоком матери (термически необработанным).
Для самых маловесных детей грудное молоко необходимо дополнительно обогащать белком, кальцием, фосфором железом.
КРИТЕРИИ ВЫПИСКИ НЕДОНОШЕННОГО РЕБЕНКА НА ПЕДИАТРИЧЕСКИЙ УЧАСТОК
1. Вес при выписке в сельскую местность должен быть .не менее 2500 г, в город — 2300 г и в дом младенца — 3000 г.
2. Не должно быть острых заболеваний, при наличии энцефалопатии она должна быть в стадии значительного улучшения.
3. Ребенок должен быть активным, хорошо сосать, прибавлять в весе, иметь нормальную температуру.
4. Основные клинические анализы должны быть без патологических отклонений.
5. Благоприятные социально-бытовые условия (желанный ребенок, хорошая семья, заботливая мать, нет вредных привычек, дома тепло, нет больных и т д.).
6. Благоприятная обстановка в планетуберкулеза.
• 7, При выписке в сельскую местность: в роддом приглашается фельдшер с ФАПа. в роддоме заводится история развития ребенка, форма № 112 и делается первая запись.
Особенности наблюдения за недоношенными детьми:
— при объективном исследовании обратить особое внимание на признаки морфо-неврологической зрелости, определить ее соответствие гестационному возрасту; выявить клинические признаки незрелости органов и систем, особенности течения пограничных состояний:
— максимальная убыль массы тела у детей с массой 1000—1500 г составляет до 10%; 1500—2000 г составляет до 8—9%; 2000—2500 г составляет до 6—8 %. Максимум снижения массы приходится на 4—7 день жизни, отсутствие, динамики массы тела до 10—14 дня, далее постепенное восстановление первоначальных показателей к 3 неделе жизни;
— физиологическая эритема кожных покровов яркая, сохраняется до 2-х недель, редко сменяется шелушением;
— крайне редко отмечаются токсическая эритема и гормональный криз;
— желтуха достигает максимума к 5—8 дню, исчезновение ее
может затягиваться до 3-х недель;
— физиологическая диспепсия специфических особенностей не имеет, однако следует помнить о возможности очень быстрого перехода ее под влиянием неблагоприятных факторов в патологическое состояние;
— транзиторная лихорадка почти не встречается у недоношенных детей, а нарушение терморегуляции в неонатальном периоде направлено в сторону гипотермии.
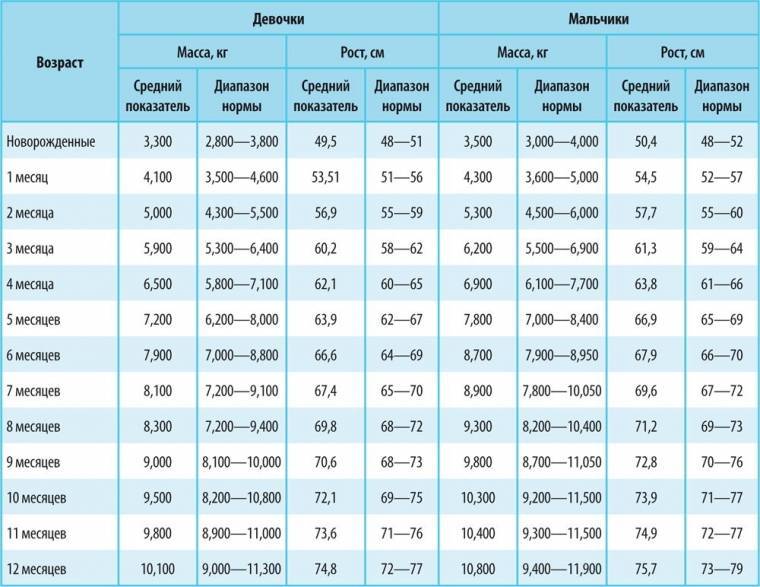
— При оценке физического развития антропометрические данные ребенка сопоставляются только со стандартными показателями у недоношенных детей (масса тела, длина, окружность головы, окружность грудной клетки). В динамике наблюдения физическое развитие оценивать по темповым массо – ростовым прибавкам в зависимости от срока гестации и массы тела при рождении. Учитывая, что до 3—4 мес. недоношенные дети наблюдаются на дому, необходимо обеспечить их медицинскими весами.
— При оценке психомоторного развития следует помнить, что дети с I степенью недоношенности не отстают от своих доношенных сверстников, дети с II степенью могут отставать на 1—:1,5 мес; а с III—IV степенью недоношенности — на 2—3 мес.
— Обратить внимание на склонность недоношенных детей к развитию фоновых заболеваний (анемия, рахит, гипотрофия). Обеспечить раннюю их диагностику, активную профилактику и лечение
— Спланировать сроки диспансерного наблюдения педиатром и специалистами, обратив особое внимание на критические периоды развития недоношенного ребенка. — Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов)
Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0. 1012/л, после 2-х недель – Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л
— Назначить и интерпретировать анализ крови (1 раз в месяц контроль Н в и количества эритроцитов). Об анемизации ребенка свидетельствуют: в первую неделю жизни — Нв в ниже 180 г/л, эритроциты — 4,5.1012/л, на второй неделе — Нв ниже 150 г/л, эритроциты ниже. 4,0 . 1012/л, после 2-х недель – Нв ниже 110 г/л, эритроциты ниже 3,5-1012/л.
— Спланировать индивидуальный прививочный календарь. Детям, родившимся с массой до 1500 г, профилактические прививки назначаются после 1 года с учетом состояния здоровья.
— Санпросветработа с родителями об особенностях развития недоношенных детей, подверженности их заболеваниям.
— Рекомендовать индивидуальное психо-физическое воспитание ребенка в сенье, закаливающие процедуры.
— Информировать родителей о возможных причинах недоношенности и о своевременном их устранении при повторной беременности.
Нормативные акты регулирующие деятельность отделения
1. СанПин 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность».2. Отраслевой стандарт 42-21-2-85 от 01.01.1986г. «Стерилизация и дезинфекция изделий медицинского назначения. Методы, средства и режимы».3. Приказ МЗ СССР №408 от 12.07.1989г. «О мерах по снижению заболеваемости вирусными гепатитами в стране».4. Приказ МЗ ССР №720 от 31.07.1978г. «Об улучшении медицинской помощи больным с гнойно-хирургическими заболеваниями и усилении мероприятий по борьбе с ВБИ».5. СанПин 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами».6. Методические указания по дезинфекции, предстерилизационной очистке и стерилизации изделий медицинского назначения от 30.12.1998г. №МУ-287-113, утв. Департаментом Госсанэпиднадзора;7. Приказ Комитета по здравоохранению Администрации Волгоградской области и Волгоградского медицинского университета №1832/1402-КМ от 15.10.2008г. «О совершенствовании сказания доврачебной медицинской помощи при неотложных состояниях»8. Стандарты деятельности акушерки женской консультации, родильного дома, перинатального центра, утв. 2007г. КЗ АВО, Волг.обл.ассоциацией медсестер, ГОУЗ «Волжский медицинский колледж»9. Руководство для слушателей «Консультирование по грудному вскармливанию», ВОЗ/ЮНИСЕФ, 1993г.10. Методическое письмо от 21.04.2010г. № 15-4/10/2-3204 «Первичная и реанимационная помощь новорожденным детям».11. Приказ МЗиСР от 31 января 2011 г. № 51н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»;12. Приказ МЗ РФ №109 от 21.03.2003г. «О совершенствовании противотуберкулезных мероприятий в РФ», приложение №5 «Инструкция по вакцинации против туберкулеза вакцинами БЦЖ и БЦЖМ»13. 17 января 1992 года ФЗ – № 2202-1 ст 22 «О прокуратуре РФ»;14. Методическое письмо от 07.12.2004г. № 4400; от 06.12.2004 № 01-7-18-16; от 06.12.2004 № 17 1/71 «О регистрации рождения детей, оставленных родителями в лечебно-профилактическом учреждении»;15. Приказ МЗ РФ от 19.12.2003г № 606 «Об утверждении инструкции по п/ф и передачи ВИЧ-инфекции от матери к ребёнку и образца информированного согласия на проведение химио- профилакгики»16. Приказ МЗ РФ от 24.11.1998г. №338 «О внесении изменений и дополнений в приказ МЗ РФ от 26.11.1997г. №345»17. Приказ МзиСР №185 от 22.03.2006г. «О проведении массового обследования новорожденных детей на наследственные заболевания»18. Приказ МзиСР от 01.04.2008г. №2383-Р-х «О работе системы тестирования скрининговой отоакустической эмиссии»19. Приказ Комитета Здравоохранения АВО и Центра Госсанэпиднадзора в Волгоградской области от 19.01.1999г. №34/1-21 «О мониторинге врожденных пороков развития у плодов и детей на территории Волгоградской области»20. Приказ от 01.06.2010г. № 409н «Об утверждении порядка оказания неонатологической медицинской помощи»
Уход за недоношенным ребенком на втором этапе выхаживания
Выхаживание недоношенного ребенка на втором этапе строится индивидуально и является логическим продолжением мероприятий, начатых в отделении патологии новорожденных родильного дома.
Недоношенные дети с массой тела в момент поступления 1700 г и менее обычно нуждаются в дополнительном обогреве, в связи с чем их помещают в кувез-кровать. Необходимость дополнительного согревания таких детей обычно исчезает к концу 2-3 недели жизни. «Экстремально» недоношенные нередко находятся воткрытых кувезах до полугора-двухмесячного возраста.
Кувезы закрытого типа на втором этапе выхаживания используют чаще всего для больных детей.
Температура воздуха в отделении второго этапа выхаживания недоношенных соответствует таковому в отделении патологии новорожденных родильного дома, однако в палате, где задерживаются дети с массой выше 2500 г, она должна быть снижена до 23-24 С°.
Антропометрию проводят в день поступления (измеряют окружность головы, груди, плеча, бедра, голени, рост, массу), затем повторяют это исследование ежемесячно. Исключение представляют определение массы тела и окружности головы. Взвешивают детей ежедневно, а в случае грудного вскармливания – до и после каждого кормления, проводя при необходимости соответствующую коррекцию объема питания. Окружность головы измеряют не реже одного раза в неделю. Одновременно определяют темпы нарастания мозговой части черепа (расстояние между верхними точками ушных раковин) при наложении сантиметровой ленты через свод черепа.
Один раз в неделю пальпаторно определяют плотность костей черепа для своевременной диагностики краниотабеса. Выкладывание недоношенных на живот начинают как можно раньше. Манипуляцию проводят на жесткой поверхности (матрасик) без подушки, так как у некоторых из них даже в месячном возрасте может отсутствовать защитный рефлекс. В последние годы доказана целесообразность выхаживания недоношенных в положении на животе, так как данная позиция способствует увеличению напряжения кислорода в крови и, кроме того, снижает вероятность срыгиваний.
Массаж передней брюшной стенки проводят ежедневно, начиная с месячного возраста при достижении ребенком массы 1700-1800 г. У недоношенных, страдающих метеоризмом, периодически показано поглаживание живота даже при массе тела 900-1000 г.
Игрушку подвешивают на уровне груди на высоте 60-70 см вне зависимости от возраста, срока гестации и состояния ребенка.
Прогулки с недоношенными детьми, длительно находящимися в отделении второго этапа выхаживания, осуществляют на прогулочных верандах или на улице в теплый осенне-весенний период и летом. В случае затяжных бронхолегочных заболеваний и тяжелой анемии недоношенных, показаны прогулки и в зимний период на прогулочной веранде. Прогулки начинают с детьми 3-4-недельного возраста при достижении массы тела 1700-1800 г. Прогулки с глубоко недоношенными детьми можно начинать с двухмесячного возраста при массе тела 1500-1600 г.
Использование ЛФК и массажа недоношенным детям
Виды массажа и ЛФК:
1. Классический массаж общий и локальный (тактильный, расслабляющий, стимулирующий).
2. Точечный массаж (тормозной и возбуждающий).
3. Сегментарный массаж.
4. Физические упражнения:
– рефлекторные;
– пассивные;
– активные (в соответствии с уровнем психомоторного развития ребенка).
– Упражнения в воде, подводный массаж.
Положение об отделении новорожденных акушерского физиологического и обсервационного отделений
I. Общие положения1.1 Отделение новорожденных акушерского физиологического и обсервационного отделений организовано в составе Волгоградского областного клинического перинатального центра № 1 им.Л.И.Ушаковой и является его структурным подразделением.1.2 В отделении осуществляется наблюдение и лечение новорожденных в раннем периоде адаптации.
II. Цель и задачи отделения2.1. Осуществление необходимого ухода за здоровыми новорожденными и новорожденными с патологическими состояниями, за исключением случаев, требующих лечения в условиях отделения реанимации и интенсивной терапии.2.2. Оказание лечебно-профилактической помощи новорожденным детям.2.3. Обеспечение совместного пребывания матери и ребенка (при отсутствии медицинских противопоказаний) и всесторонней поддержки грудного вскармливания.2.4. Иметь в отделении утвержденную главным врачом «Политику грудного вскармливания» и руководствоваться в своей работе принципами освещенными в политике.2.5. Обеспечение санитарно-гигиенического и противоэпидемического режима для предупреждения и снижения заболеваемости внутрибольничными инфекциями матерей, новорожденных детей и медицинского персонала.2.6. Проведение вакцинопрофилактики новорожденных детей.2.7 Обследование новорожденных на наличие наследственных заболеваний — проведение неонатального скрининга.2.8. Проведение комплекса мероприятий по профилактике ВИЧ у новорожденных детей.2.9. Проведение вакцинопрофилактики: против вирусного гепатита В, БЦЖ, против столбняка.2.10. Проведение аудиологического скрининга новорожденных.2.11. Поддержка грудного вскармливания и организация лечебного питания больных и ослабленных новорожденных детей в период их пребывания в стационаре.2.12. Организация работы с детьми оставшимися без попечения родителей2.13. Проведение клинико-экспертной оценки качества оказания медицинской помощи новорожденным детям.2.14. Проведение санитарно-просветительской работы с матерями и родственниками новорожденных по особенностям ухода за новорожденными и профилактики развития у них патологических состояний после выписки из стационара.2.15. Проведение мероприятий по охране труда персонала, по соблюдению техники безопасности, производственной санитарии , в отделении.2.16. Повышение профессиональной квалификации врачебного и среднего медицинского персонала.
III. Структура отделения3.1 Руководство отделением новорожденных акушерского физиологического и обсервационного отделений осуществляется заведующим, назначаемым и освобождаемым от занимаемой должности руководителем ГБУЗ «ВОКПЦ № 1», г.Волжский.3.2 Заведующий отделением подчиняется главному врачу и заместителю главного врача по Педиатрической помощи.3.3 Штаты отделения устанавливаются в соответствии с действующими нормативными документами с учетом местных условий и рассчитываются в соответствии с объемом работы.3.4 Оснащение отделения осуществляется в соответствии со стандартами оказания медпомощи новорожденными.3.5 Медицинский персонал в своей работе руководствуется должностными инструкциями, утвержденными главным врачом учреждения.
ОСОБЕННОСТИ ЛЕЧЕБНОЙ ТАКТИКИ У НЕДОНОШЕННЫХ ДЕТЕЙ
1. Строгое соблюдение дозировок, кратности и сроков введения антибиотиков.
2. Тщательный выбор лекарственных средств при терапии недоношенных детей с желтухой.
3. Обеспечение оптимального питьевого режима.
4. Профилактика и лечение дисбактерноза.
5. Проведение заместительной иммунотерапии с учетом особенностей питания и иммунитета.
6
Медленное, очень осторожное внутривенное введение жидкостей (2—4 мл/час)
Прогнозирование рождения недоношенного ребенка. Прогнозирование риска преждевременного рождения ребенка включает анализ большого числа факторов и возможности их раннего выявления до наступления беременности или на ранних ее сроках. Это потребовало разработкипрогностических систем, основанных на оценке комбинации и информативной значимости отдельных факторов риска.
Многие стандартизированные системы оценки риска касаются не только преждевременных родов, но и широкого спектра неблагоприятных исходов беременности (Фролова О. Г., 1978).
Оценочная таблица, информативность применения которой подтверждена в проспективных исследованиях, представлена в табл. 4 (Creasy R.K. et al., 1980).
Оценка 10 баллов и больше соответствует высокому риску, б—9 баллов – умеренному, до 6 баллов – низкому риску.
Значение оценочно-прогностических таблиц заключается как в выявлении женщин с повышенной вероятностью преждевременных родов и установлении наблюдения за ними, так и в определении приоритетного направления профилактики недонашивания в каждом конкретном регионе.Поэтому более целесообразными следует признать системы, разработанные с учетом частоты преждевременных родов в данной популяции или территории.
Все предлагаемые формализованные системы оценивают риск преждевременных родов в баллах, как рекомендовано ВОЗ. Однако внедрение в практику этих систем с подсчетом риска в баллах оказалось пока недостаточно успешным, так как математическое баллирование не выявило преимуществ перед учетом опытными клиницистами нескольких наиболее значимых факторов (Chenoweth J.N. et al., 1983; Papiernik E., 1984).
В последние годы предпринимаются попытки разработки альтернативных по отношению к формализованным системам подходов к прогнозированию преждевременных родов. В их основе лежит установление таких показателей, которые более тесно связаны с процессами, происходящими в матке. Изучается возможность использования для прогнозирования недоношенности такого признака, как самопроизвольная антенатальная активность матки (которая, по данным специальных исследований, может повышаться за несколько недель до родов), а также характеристики релаксированной шейки матки.
Специалисты считают, что регистрация таких признаков позволит улучшить прогноз и уменьшить частоту недостаточно обоснованных серьезных вмешательств. Эти показатели и признаки уже включены в некоторые программы профилактики недоношенности.