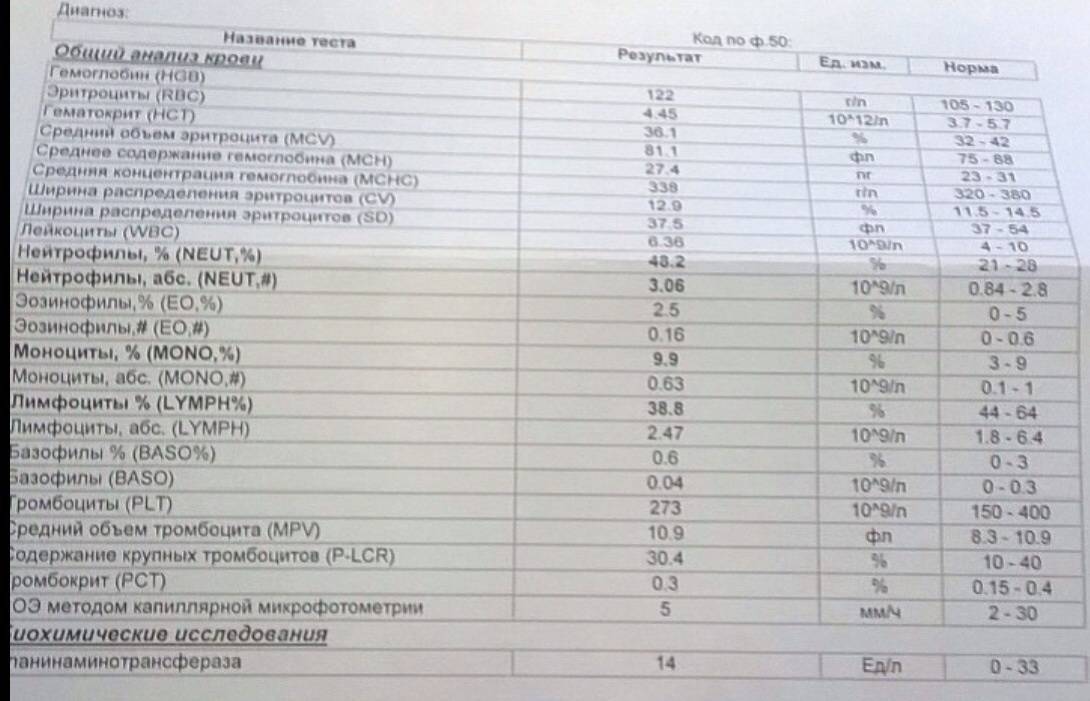
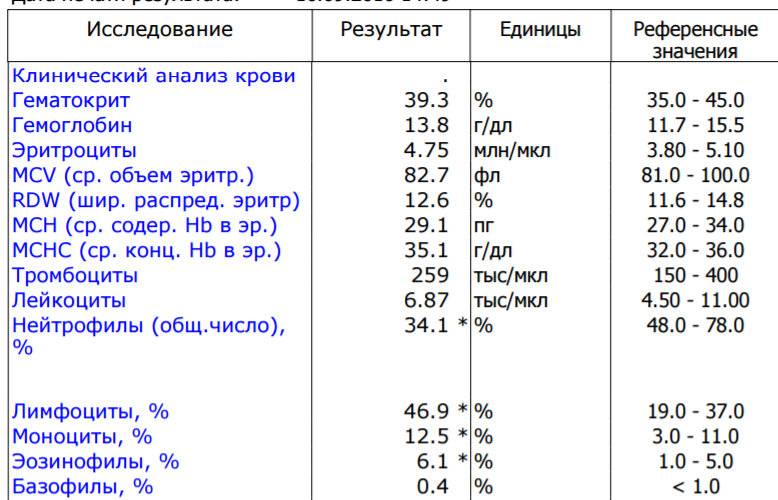
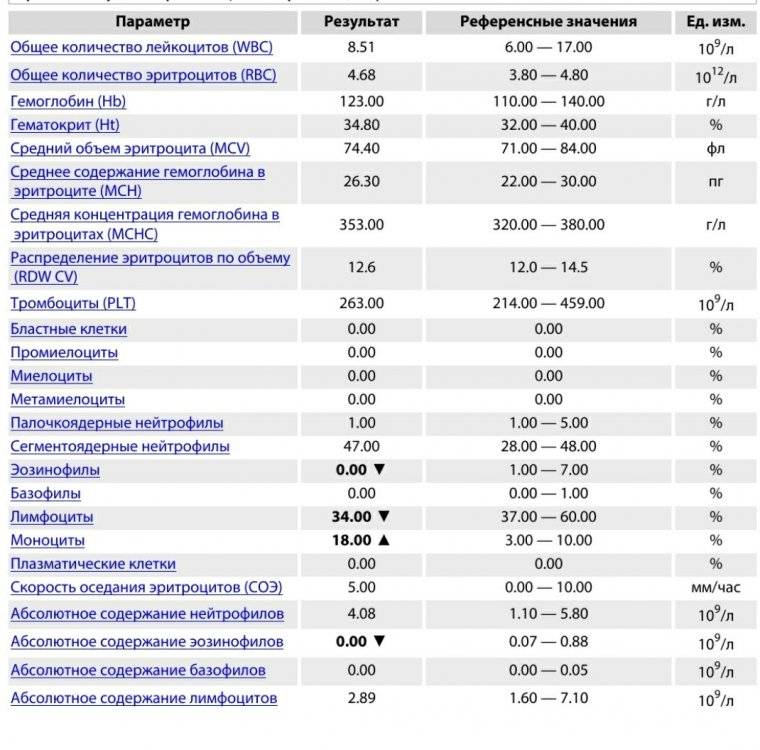
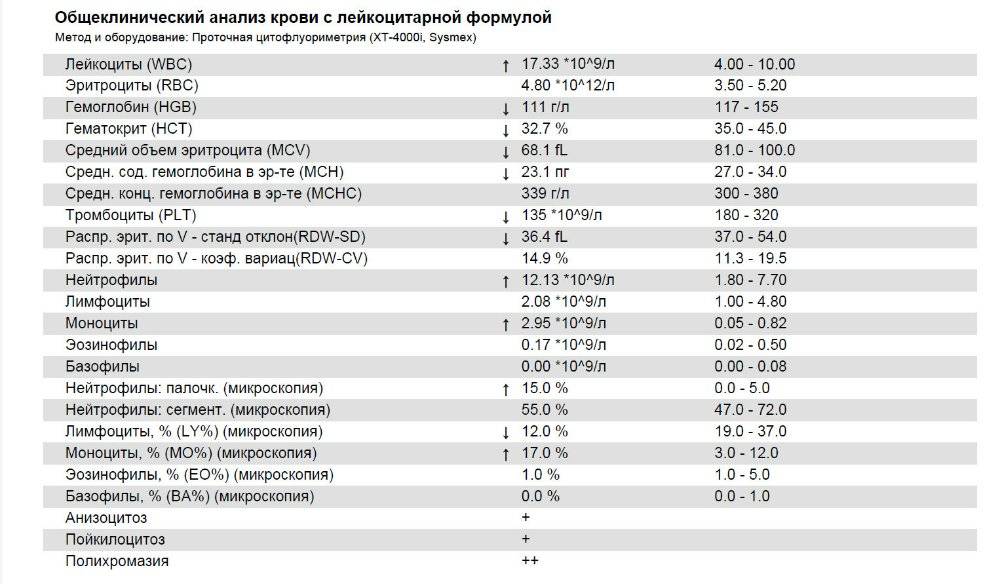
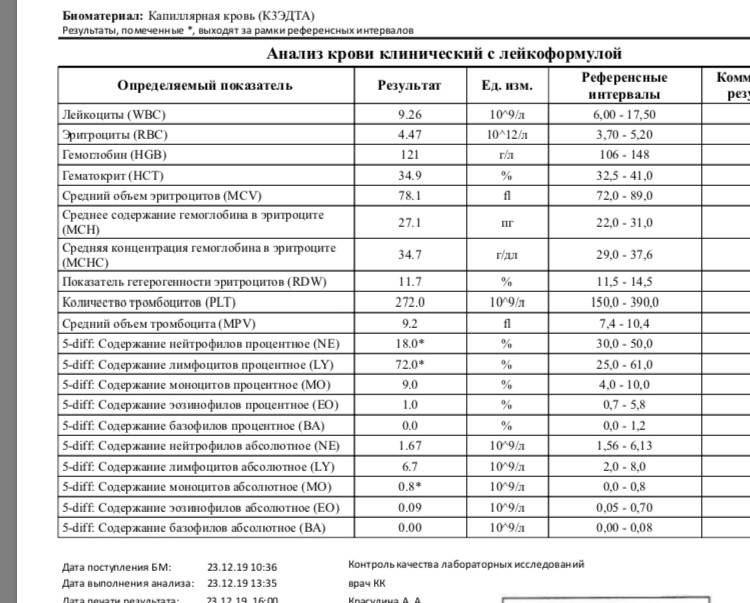
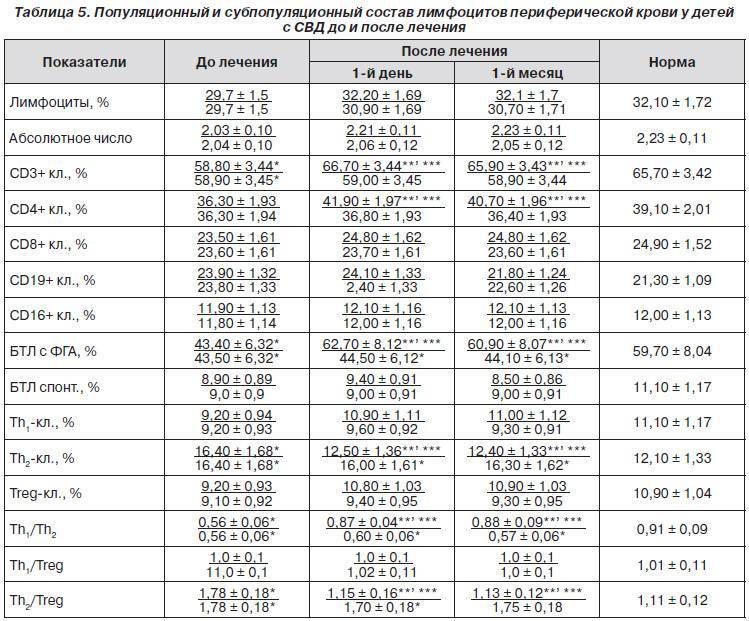
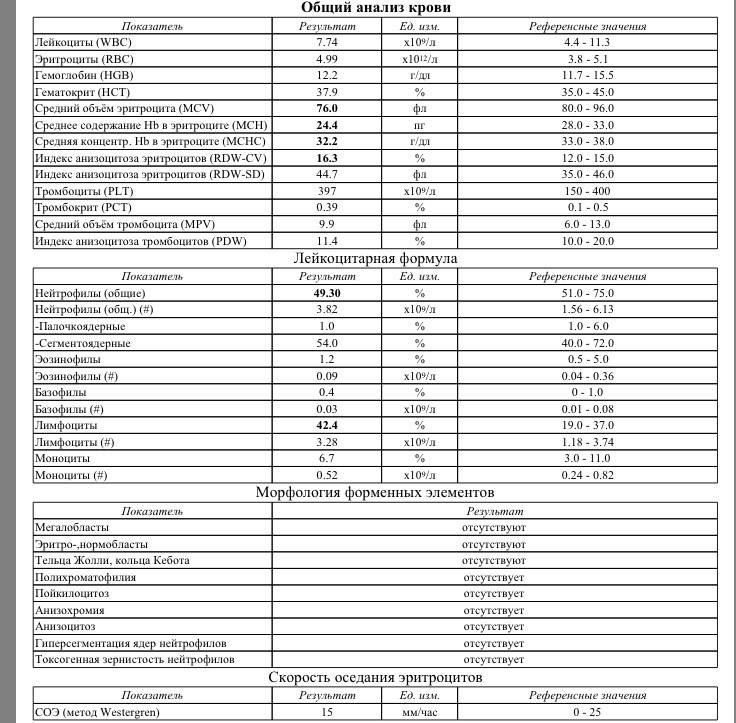
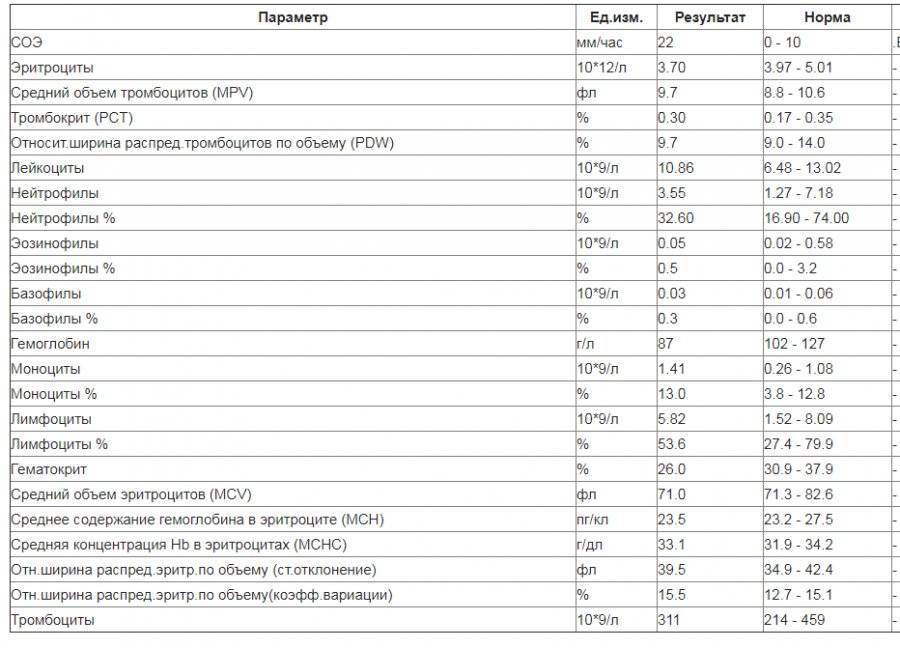
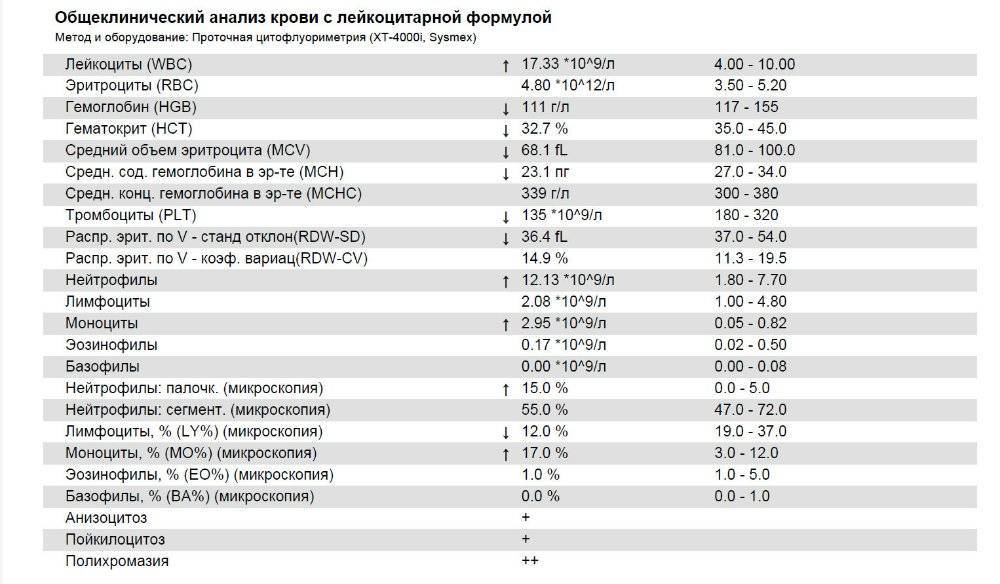
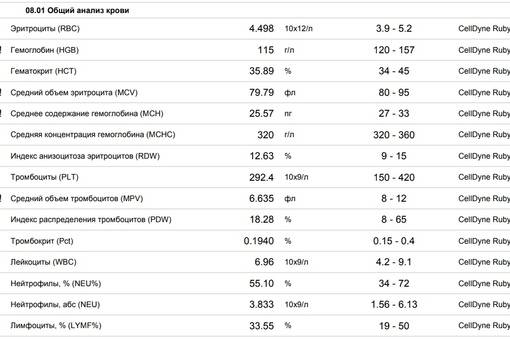
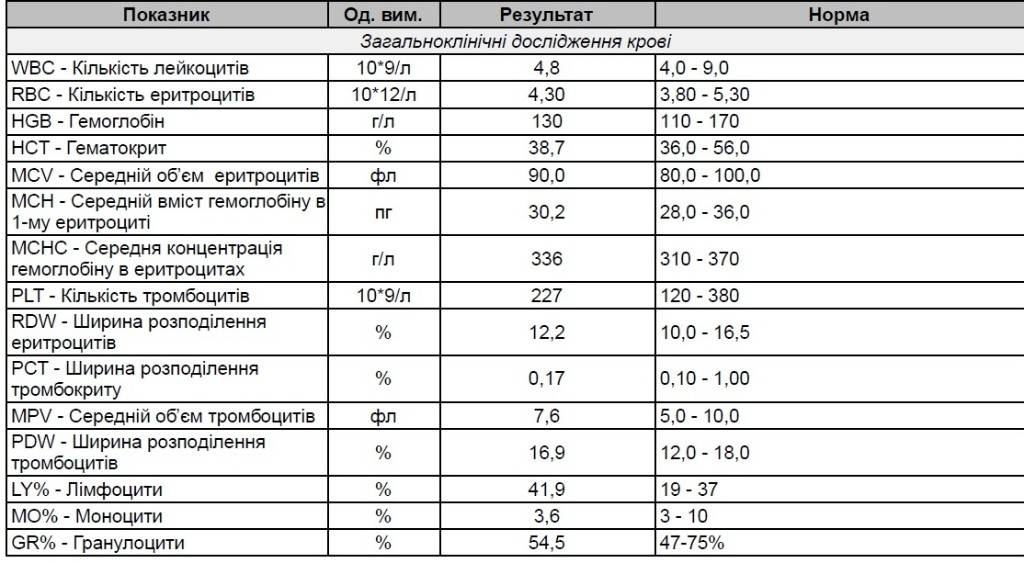
Клетки морфологически сходные с атипичными мононуклеарами
Поскольку вироциты указывают на наличие инфекции в организме, то существуют и другие клеточные структуры с ними схожие. Лимфоциты являются клетками, морфологически сходными с атипичными мононуклеарами. Они подобны по форме и размеру ядра, цитоплазме. Их обнаруживают в крови при различных вирусных заболеваниях (краснуха, грипп, корь, ветряная оспа), аутоиммунных заболеваниях, аллергических реакциях, вакцинации и различных опухолях.
Исходя из этого, различают два типа атипичных мононуклеаров: моноцитоподобные и лимфоцитоподобные. Лимфоцитоподобные отличаются от лимфоцитов тем, что имеют пенистую цитоплазму, им характерен полиморфизм ядра с губчатой структуры. То есть вироциты являются видоизмененными Т-лимфоцитами. В редких случаях обнаруживают клетки с гранулярной а-нафтилацетат зстеразой, не ингибируемой NaF. Вироциты имеют высокую активность кислой фосфатазы, лактата, а-глицерофоефата и дегидрогеназ сукцината.
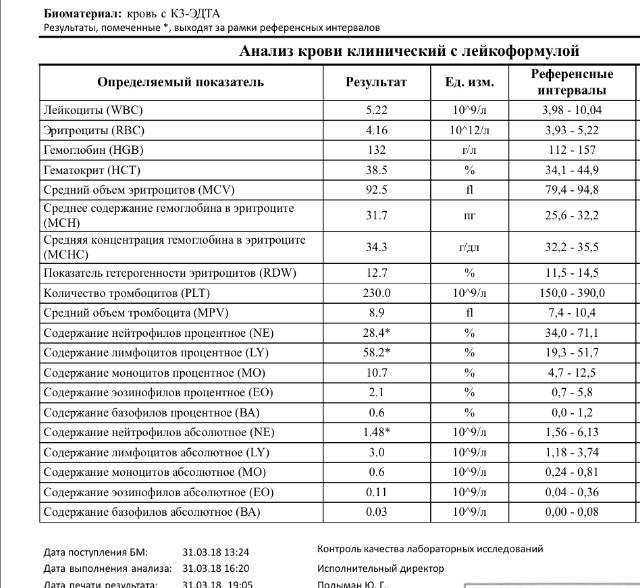
[], [], [], [], [], []
Как проводится исследование
Для получения данных о МСН в анализе крови осуществляется забор крови из вены. В редких случаях возможно использование капилляров пальца (сейчас практически не используется, так как отличается меньшей точностью и информативностью). Данная процедура выполняется медицинской сестрой или работником лаборатории, имеющим соответствующее образование и лицензию на осуществление этой деятельности. Её длительность составляет не более 5 минут и сопровождается незначительной болезненностью и дискомфортом в месте прокола. Однако неприятные ощущения быстро исчезают, а на месте прокола может остаться небольшой синяк. Лицам, испытывающим страх от вида крови, настоятельно рекомендуется отвернуться и не смотреть на руку до окончания процедуры. Но для предотвращения потери сознания и быстрого введения в чувство в кабинете всегда присутствует ватный диск и нашатырь. Забор крови проводится в несколько последовательных стадий:
- Наложение резинового или тканевого жгута с фиксаторами на предплечье пациента, который должен немного поработать кулаков (несколько раз сжать и разжать руку для лучшего наполнения сосудов).
- Лаборант или медсестра выбирает наиболее подходящую вену и обрабатывает кожу спиртовым тампоном.
- Введение иглы в вену, по которой кровь поступает в шприц или специальную пробирку. Зачастую, набирается не более 5 мл.
- Извлечение иглы и накладывание на место прокола ватки, смоченной в спирте.
Для предотвращения появления кровоподтёков или формирования синяков, пациента просят на несколько минут прижать предплечье к плечу. На этом процедура заканчивается и медицинский работник подписывает пробирку, после чего полученный материал размещается в анализаторе. Его использование даёт возможность в автоматическом режиме подсчитать все виды кровяных клеток, включая эритроциты. Полученные данные отправляются лечащему врачу, после чего начинается расшифровка анализа крови МСН.
MCHC в анализе крови повышен
Высокий показатель mchc-индекса возникает при повышении концентрации железосодержащих белков в красных кровяных тельцах. Такие состояния обычно наблюдаются при различных генетических патологиях. Чаще всего встречаются:
- Наследственный сфероцитоз. Это заболевание, при котором нарушается формирование цитоскелета эритроцита. В результате снижается площадь поверхности клеточной мембраны, нарушается ее пластичность, концентрация гемоглобина в клетке значительно увеличивается. Про анализ на уровень гемоглобина вы можете узнать здесь. Сфероцитоз часто протекает в скрытых, доброкачественных формах, выявляется только при скрининговой диагностике.
- Серповидноклеточная анемия. Одно из самых распространенных врожденных заболеваний красных кровяных телец. В результате нарушений процесса выработки гемоглобина эритроциты приобретают измененную форму, растет индекс mchc. У таких больных гемоглобин имеет отличное от нормы строение и менее эффективно переносит кислород. Если патологические гены передались от одного из родителей болезнь протекает в скрытой либо легкой форме и обеспечивает иммунитет от малярии. При получении дефектных генов от матери и отца серповидноклеточная анемия протекает тяжело и может стать причиной серьезных патологий и летального исхода.
- Гемоглобиноз С. Тяжелая наследственная патология, которая развивается при получении от обоих родителей дефектных генов, руководящих синтезом эритроцитарных белков. Проявляется в виде гемолитической желтухи, хронической анемии, наиболее частое осложнение – желчекаменная болезнь. Дефектный гемоглобин вырабатывается организмом в значительных количествах так как переносит кислород хуже, чем нормальный белок. В результате наблюдается резкое повышение значений mchc-индекса.
Увеличение mchc-индекса не всегда служит сигналом развития патологических процессов. Этот показатель может увеличиваться при восстановлении организма после тяжелых кровопотерь. У жителей высокогорной местности увеличение концентрации гемоглобина является вариантом нормы так как служит для компенсации низкого содержания кислорода в воздухе.
Поэтому у профессиональных альпинистов может наблюдаться значительное увеличение mchc-индекса, которое при отсутствии других патологических симптомов нужно оценивать как нормальное.
Злокачественный лимфоцитоз в крови
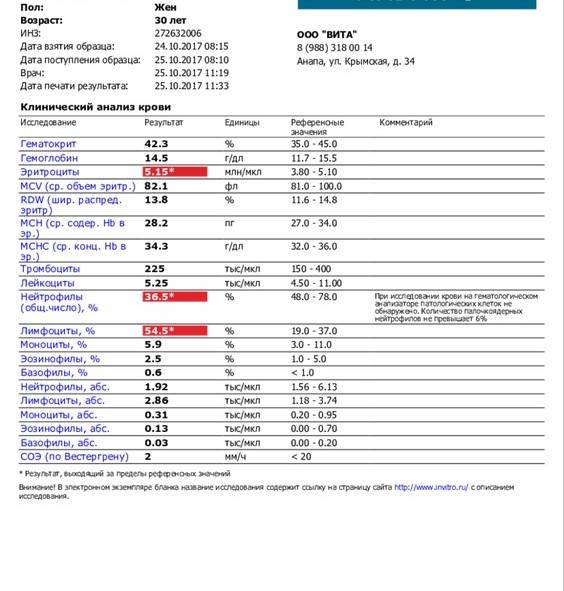
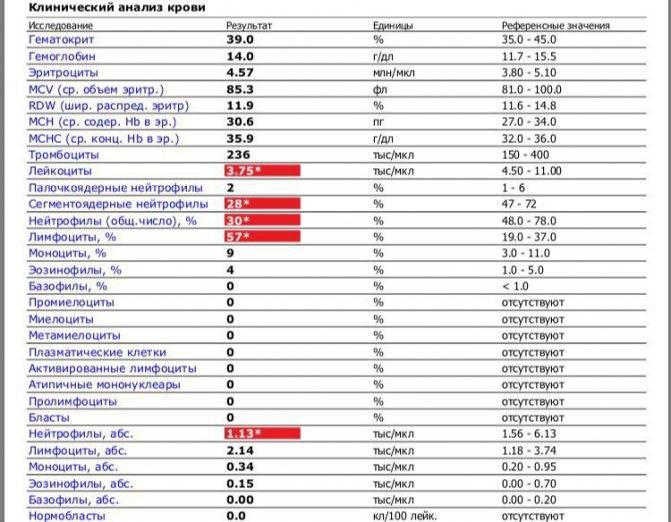
Если уровень лимфоцитов резко превышен, при этом вся остальная кровь относительно спокойна, нет критических изменений — это может указывать на злокачественный лимфоцитоз. Это самостоятельное заболевание, проявление неоплазии крови, онкологического поражения костного мозга и ростков крови в виде острого или хронического лейкоза. Для этой патологии типичны изменения, затрагивающие костномозговое кроветворение, и которые можно обнаружить как в периферической крови (появление юных форм, нетипичных для нормального анализа), так и в анализе пункционного материала костного мозга. В ранних стадиях заболевания различить реактивный и злокачественный лимфоцитоз порой сложно даже опытным гематологам, поэтому проводятся дополнительные и более сложные анализы с изучением количества и строения лимфоцитов, подсчетом каждого из их типа и определения некоторых хромосомных отклонений в области ядер. Также необходимо и молекулярно-генетическое тестирование, в том числе и с изучением костного мозга.
Повышены нейтрофилы в крови
Наличие аномально высокого уровня нейтрофилов в крови известно как нейтрофильный лейкоцитоз или нейтрофилия. Повышение уровня нейтрофилов обычно происходит естественным путем из-за инфекций или травм. Тем не менее, уровень нейтрофилов в крови может также увеличиться в ответ на:
- некоторые препараты, такие как кортикостероиды, бета-2-агонисты и адреналин;
- некоторые раковые заболевания
- физическое или эмоциональное напряжение
- операции или несчастные случаи
- курение
- беременность
- генетические условия, такие как синдром Дауна
- хирургическое удаление селезенки
Некоторые воспалительные состояния могут повышать уровень нейтрофилов, включая ревматоидный артрит, воспалительные заболевания кишечника, гепатит и васкулит.
Подготовка ребёнка к анализу
В качестве биоматериала для исследования выступает сыворотка венозной или капиллярной крови. От правильности подготовки пациента к процедуре взятия биоматериала зависит точность и достоверность полученных им результатов. Основные правила для преаналитической подготовки малыша:
сдавать кровь рекомендуется натощак, детям до 3 лет разрешается выдержать 2-3 часа без еды;
важность поить ребёнка большим количеством несладкой воды без газа. Это значительно облегчит взятие биоматериала и снизит риск гемолиза в пробирке;
плохая переносимость сдачи крови оказывает негативное влияние на результаты
Эмоциональный стресс изменяет работу ферментативной системы и искажает полученные данные, поэтому нужно постараться максимально успокоить ребёнка.
В случае если ребёнку показано применение медикаментозных препаратов, то следует сообщить их название сотруднику лаборатории. Известно, что некоторые лекарства оказывают понижающее влияние на уровень лимфоцитов в крови.
Выявление повышенных лимфоцитов у детей: тактика
Когда лимфоцитоз выявлен на фоне инфекции или болезни, дети наблюдаются педиатром со сдачей контрольных анализов крови. Если по мере уменьшения симптоматики или полного ее исчезновения изменения крови не исчезают, дети направляются для консультации к врачу-гематологу, и в этом случае врач проводит уже более углубленное исследование, которое позволяет выявить все возможные причины изменений анализов. Если в результате всех стандартных исследований и манипуляций причина не выясняется, детям может быть показано проведение дополнительных процедур — оценка иммунограммы, ПЦР-диагностика для выявления скрытых инфекций, а также пункция костного мозга с исследованием пунктатов (проводится гистологический и цитологический анализ).
В зависимости от конкретной клинической ситуации, которая складывается у детей, диагностические манипуляции будут подбираться индивидуально. Это могут быть рентгенография грудной клетки, УЗИ брюшной полости и при необходимости КТ или МРТ определенных органов или частей тела. По результатам всех проведенных анализов и полученным данным инструментальных исследований определяется уже точный диагноз и разрабатывается схема лечения.
Обследование щитовидной и паращитовидных желез
Щитовидная железа – один из важнейших органов эндокринной системы, регулирующий обмен веществ, рост и развитие
Щитовидная железа, выделяет гормоны, содержащие йод, поэтому жителям мегаполиса особенно важно следить за здоровьем щитовидной железы ввиду дефицита йога в продуктах питания. О дефиците йода можно судить по отклонениям в анализах на гормоны щитовидной железы, это обследование щитовидной железы дополняет ультразвуковое исследование
УЗИ щитовидной железы – исследование размеров и структуры щитовидной и паращитовидных желез
Паращитовидные железы (всего их 4, очень маленькие по размеру, лежат рядом с щитовидной железой) – это железы, регулирующие в организме обмен кальция. При заболеваниях паращитовидных желез нарушается регуляция обмена кальция, что приводит к нарушению мышечного тонуса, судорогам, остеопорозу, отложению камней в почках и даже язве желудка.
Мы рекомендуем проводить обследование щитовидной железы и паращитовидных желез по трём направлениям:
- Исследование размеров и структуры щитовидной железы и паращитовидных желез
- Исследование функции щитовидной железы и паращитовидных желез
- Исследование органов, зависящих от щитовидной железы и паращитовидных желез
Исследование размеров и структуры щитовидной железы и паращитовидных желез
- Ультразвуковая диагностика (УЗИ) щитовидной железы позволяет увидеть структурные изменения железы, оценить кровоток в ткани железы. Кровоток в ткани щитовидной железы оценивается для диагностики наличия/отсутствия воспалительного процесса в щитовидной железе – тиреоидита. При воспалении кровоток в железе усилен. Также кровоток может быть усилен в активных узлах и опухолях щитовидной железы (признак опасности). В жидкостных (коллоидных) кистах щитовидной железы кровоток, наоборот, отсутствует. Подробнее…
- Компьютерная томография и МР- томография щитовидной и паращитовидных желез целесообразны, в первую очередь, при нарушениях в работе паращитовидных желез т.к. при заболеваниях паращитовидных желез кальций откладывается в базальных ядрах головного мозга. Исследовать щитовидную железу проще и дешевле с помощью УЗИ, а КТ или МРТ используются, в основном, в случае трудного диагноза, при подозрении на опухоль, при планировании хирургического лечения.
- Радиоизотопное исследование – это подробное изучение структуры и функции щитовидной железы, основанное на её способности поглощать йод.
Исследование функции щитовидной железы и паращитовидных желез
- Анализ крови на гормоны гипофиза (ТТГ), анализ крови на гормоны щитовидной железы (Т3, Т4), гормон паращитовидных желез (паратиреоидный гормон). Анализ крови на гормоны щитовидной железы помогут определить характер нарушения в работе железы и определить источник нарушения: гипофиз, железа, иммунная система. Анализ крови на гормоны щитовидной железы позволяет подобрать грамотную гормональную терапию. Подробнее…
- Биохимический анализ крови помогает определить содержание в крови кальция, фосфора, а так же выявить возможные отклонения, вызванные заболеванием щитовидной железы.
- Иммунологическое обследование щитовидной железы включает анализы на антитела к гормону гипофиза (ТТГ), тормозным рецепторам щитовидной железы, клеткам щитовидной железы, вырабатывающим гормоны Т3, Т4.
Исследование органов, зависящих от щитовидной железы и паращитовидных желез
Электроэнцефалография (ЭЭГ) и игольчатая электромиография помогают отличить спазмы, вызванные заболеванием паращитовидных желез, от эпилепсии.
ЭКГ (электрокардиография) поможет оценить состояние миокарда (сердечной мышцы)
Это важно при затяжном тиреотоксикозе т.к. длительное повышение артериального давления и повышенная частота сердечных сокращений в течение длительного времени неблагоприятно сказываются на работе сердца.
Обследование иммунной системы и поиск инфекционных триггеров. Иммунограмма нужна в том случае, когда нужно выяснить, нарушение в каком звене иммунитета привело к аутоиммунной агрессии (аутоиммунный тиреоидит) и какими инфекциями это было спровоцировано.
При необходимости мы предложим Вам дополнительные обследования щитовидной железы и помощь специалиста: терапевта, кардиолога, невролога, иммунолога и др.
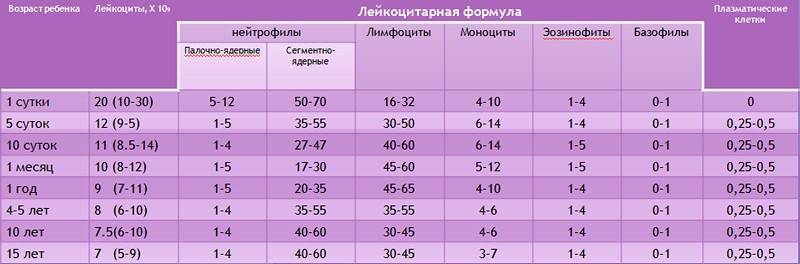
Нейтрофилы — норма
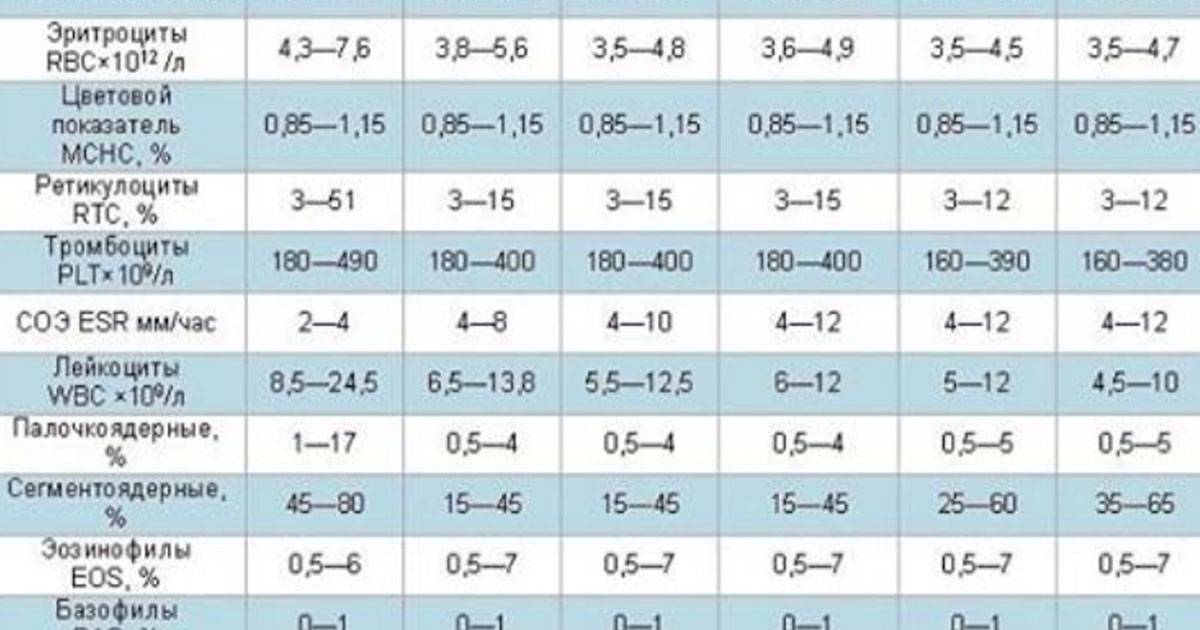
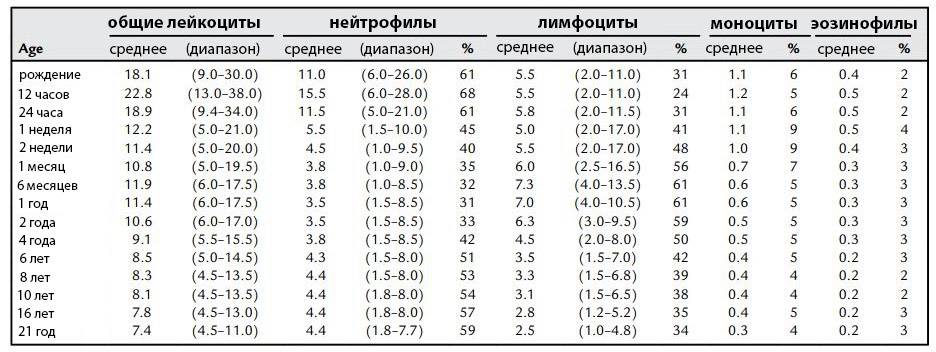
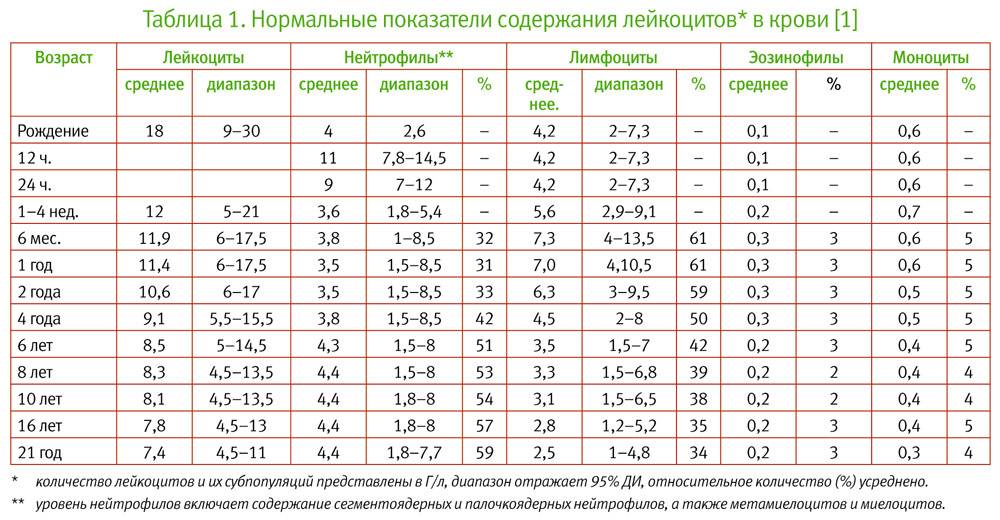
Организм производит нейтрофилы в костном мозге, и они составляют 55-70% всех лейкоцитов в кровотоке. Нормальный общий уровень лейкоцитов в крови у взрослого человека составляет от 4500 до 11000 на миллиметр в кубе (мм3).
Когда в организме появляется инфекция или другой источник воспаления, специальные химические вещества предупреждают зрелые нейтрофилы, которые покидают костный мозг и проходят через кровоток в нужное место. В отличие от других клеток, нейтрофилы могут проходить через соединения в клетках, которые выстилают стенки кровеносных сосудов и напрямую попадают в ткани.
Существует много различных причин, почему у человека может быть высокий или низкий уровень нейтрофилов в крови.
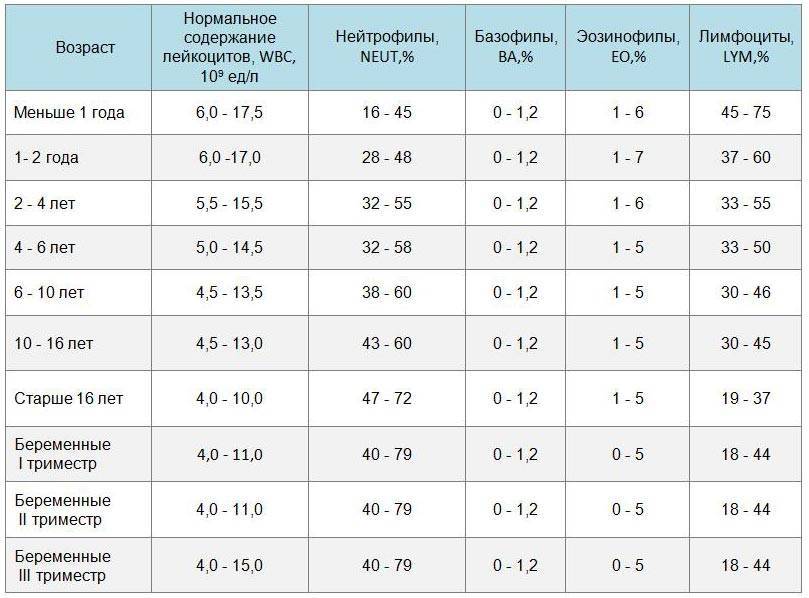
Изменения уровня нейтрофилов часто являются признаком значительных изменений общего количества лейкоцитов. Количество и доля лейкоцитов в кровотоке меняются с возрастом и при других состояниях, таких как беременность. Хотя обычный диапазон у всех немного отличается, часто используемые диапазоны включают в себя:
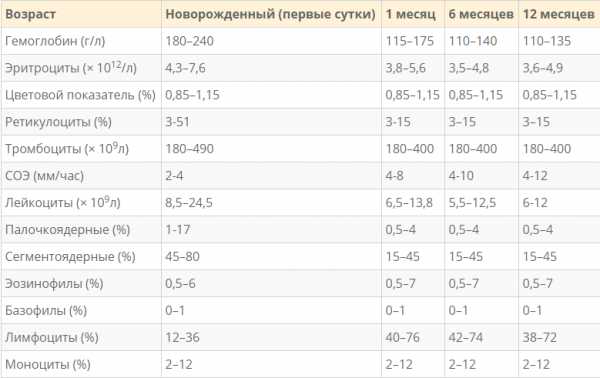
- Новорожденные: от 13 000 до 38 000 мм3;
- Младенец в возрасте 2 недель: от 5000 до 20000 мм3;
- Взрослый: от 4500 до 11000 мм3;
- Беременная женщина (третий триместр): от 5 800 до 13 200 мм3;
Уровень лейкоцитов выше 11 000 мм3 известен как лейкоцитоз, то есть имеет место повышенный уровень лейкоцитов в крови. Нейтрофильный лейкоцитоз определяется, когда человек имеет более 7000 мм3 зрелых нейтрофилов в крови.
Нижний предел уровня нейтрофилов в крови человека составляет 1500 на мм3. Если у человека низкий уровень нейтрофилов, это состояние известно как нейтропения. Чем ниже уровень нейтрофилов, циркулирующих в крови, тем тяжелее нейтропения. Уровни нейтропении:
- Легкая нейтропения: от 1000 до 1500 мм3;
- Умеренная нейтропения: от 500 до 999 мм3;
- Сильная нейтропения: 200-499 мм3;
- Очень тяжелая нейтропения: ниже 200 мм3.
Если уровень нейтрофилов или лейкоцитов незначительно изменен, то не о чем беспокоиться, пока они носят временный характер. Повышенное количество лейкоцитов часто означает, что организм реагирует на инфекцию, травму или стресс. У некоторых людей уровень лейкоцитов и нейтрофилов в природе ниже, чем у других, что обусловлено рядом факторов, в том числе врожденными.
Если уровни нейтрофилов и лейкоцитов значительно изменяются без видимой причины или остаются повышенными или пониженными, врач назначит дополнительные анализы для определения причины.
Сильно высокий или низкий уровень лейкоцитов часто требует неотложной помощи и мониторинга. Люди с тяжелой нейтропенией будут иметь недостаточную защиту от инфекции. Люди с тяжелой нейтрофилией обычно имеют опасный для жизни тип инфекции или другого воспалительного заболевания, требующего лечения, такого как рак.
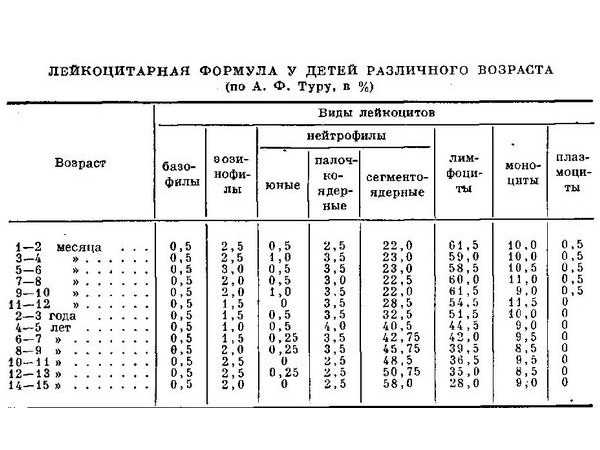
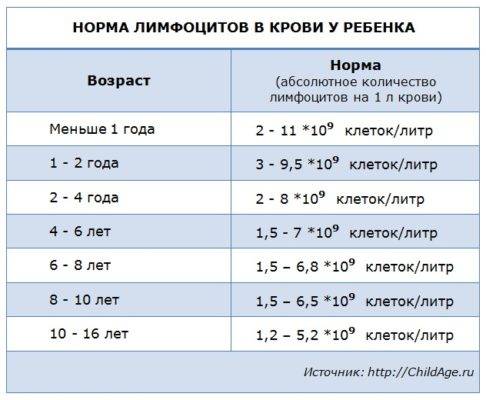
Лимфоцитоз у детей
Лимфоцитоз – это патологическое состояние, при котором регистрируется значительное отклонение от референсных значений
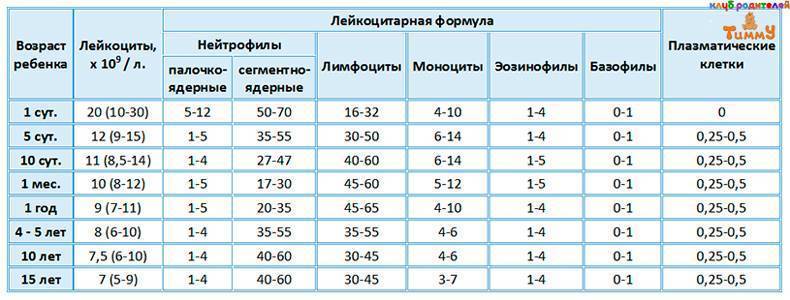
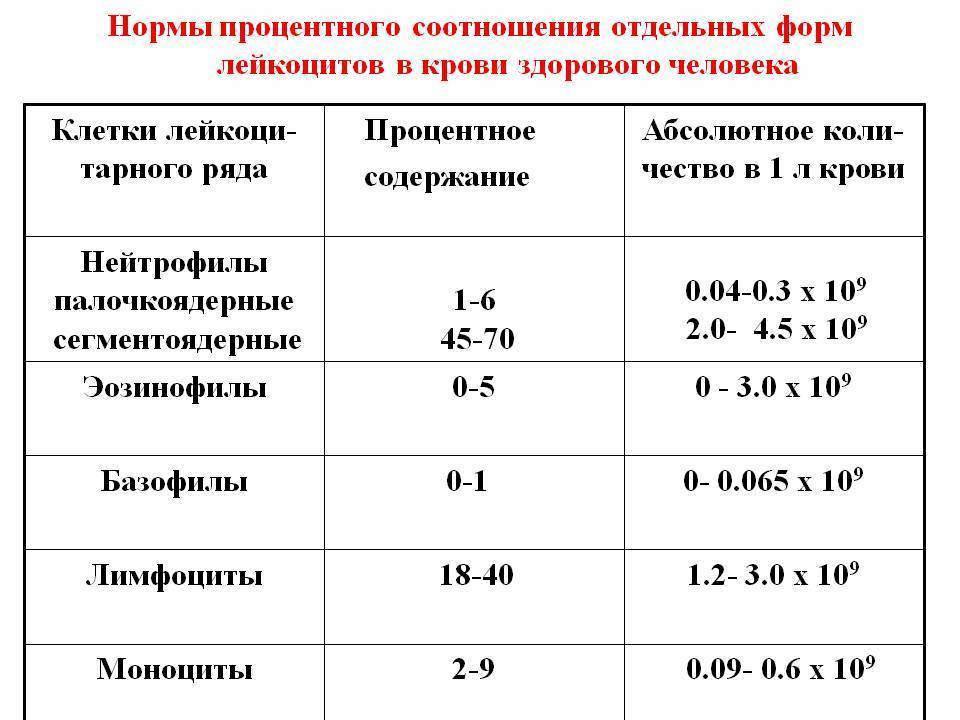
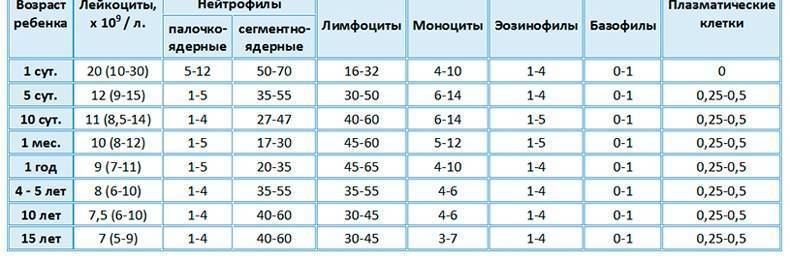
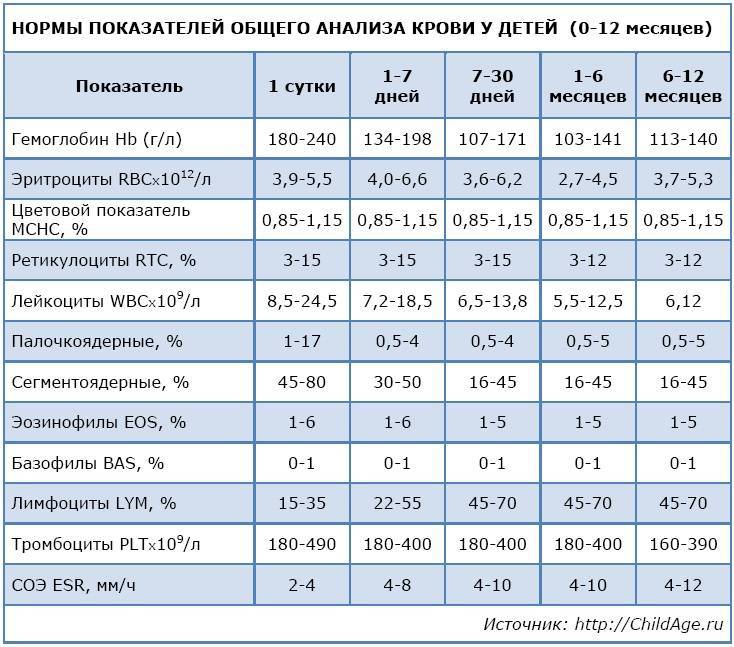
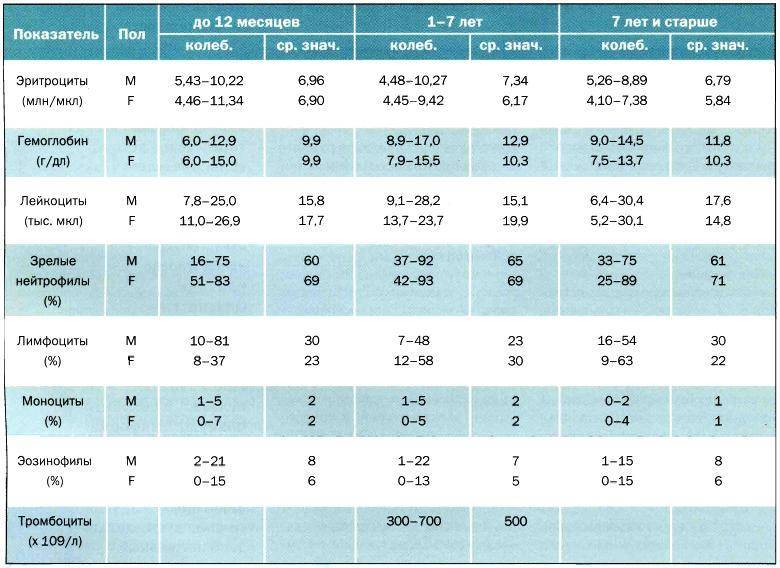
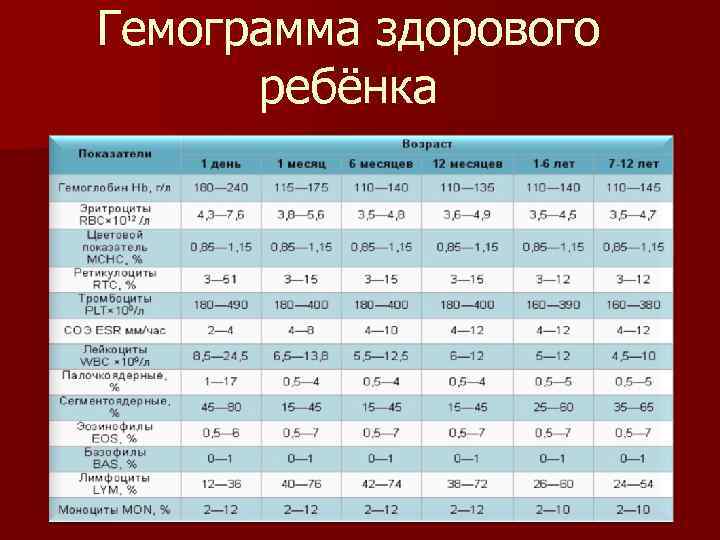
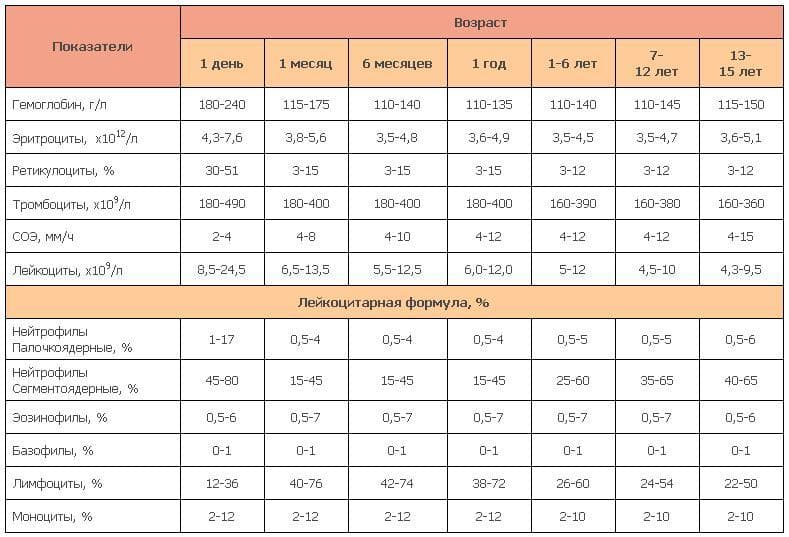
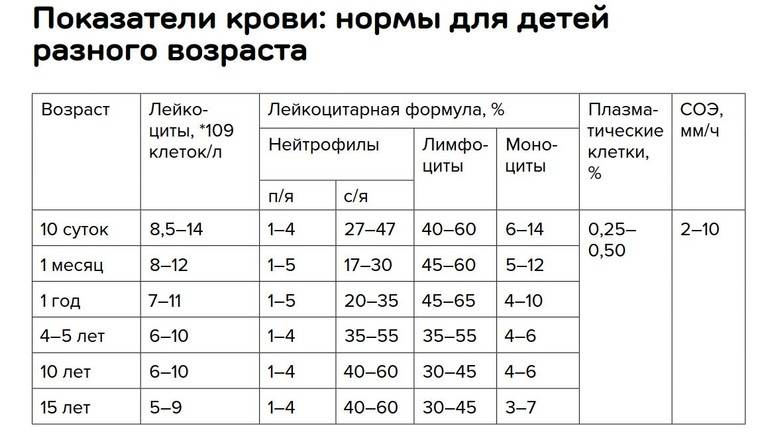
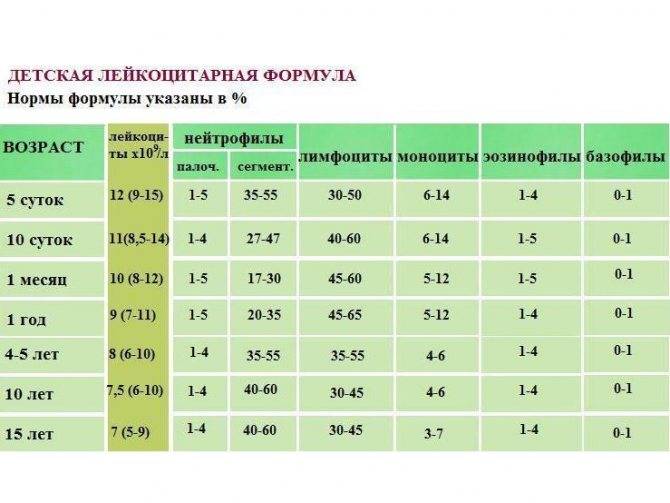
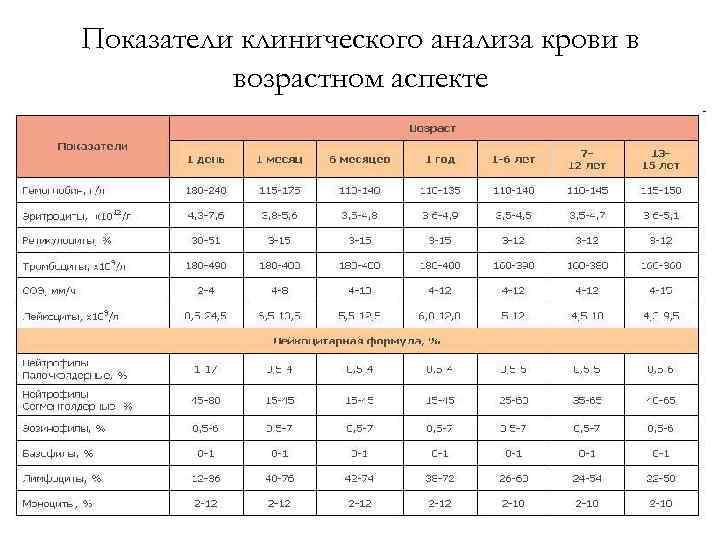
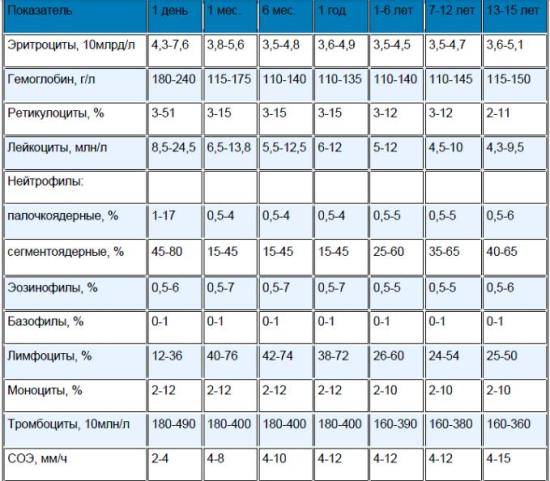
Следует обратить внимание, что норма лимфоцитов у детей до года характеризуется максимальными допустимыми значениями и не считается патологией. В зависимости от степени отклонения от референсных показателей выделяют абсолютный и относительный лимфоцитоз
Абсолютным считают величину лимфоцитов значительно превышающих норму. Количество лимфоцитов, превышающее 60-80 % у ребёнка (в особенности до года) – достаточный повод для назначения срочного комплексного обследования с целью установления причин, среди которых:
- острая стадия вирусной инфекции (инфекционный мононуклеоз, цитомегаловирусная инфекция, грипп, гепатит);
- бактериальные заболевания (коклюш, туберкулёз, бруцеллёз);
- поражение лимфатической системы, сопровождающееся накоплением лимфоцитов.
Так если в анализе крови у детей регистрируются лимфоциты до 55 %, то речь идёт об относительном лимфоцитозе, причинами которого могут являться:
- ревматические заболевания;
- гиперфункция щитовидной железы и, как следствие, избыточное количество синтезируемых ею гормонов;
- хроническая недостаточность коркового слоя надпочечников;
- аномальное увеличение размера селезёнки.
Причины повышения лейкоцитов
- После приема пищи
- После активной физической нагрузки
- После прививки
- На фоне воспалительной реакции
- Гнойно-воспалительные процессы (абсцесс, флегмона, гайморит, аппендицит, бронхит и т.д.)
- Ожоги и травмы с обширным повреждением мягких тканей
- После операции
- В период обострения ревматизма
- При онкологическом процессе
- При лейкозах или при злокачественных опухолях различной локализации происходит стимуляция работы иммунной системы.
Рассмотрим виды физиологических лейкоцитозов – при которых умеренное повышение уровня лейкоцитов является нормой
- пищеварительный – возникает через 2 – 3 часа после еды, особенно богатой белками (мясо, рыба, сыры и т.д.)
- миогенный – возникает после физических нагрузок, после долгого крика у маленьких детей
- эмоциональный – возникает в результате стресса, возбуждения, острой болевой реакции
- ортостатический – при резком переходе из положения стоя в положение лежа
- новорожденных – в первые 2-3 недели жизни количество лейкоцитов достигает 15-30 Г/л
Лабораторный метод диагностики
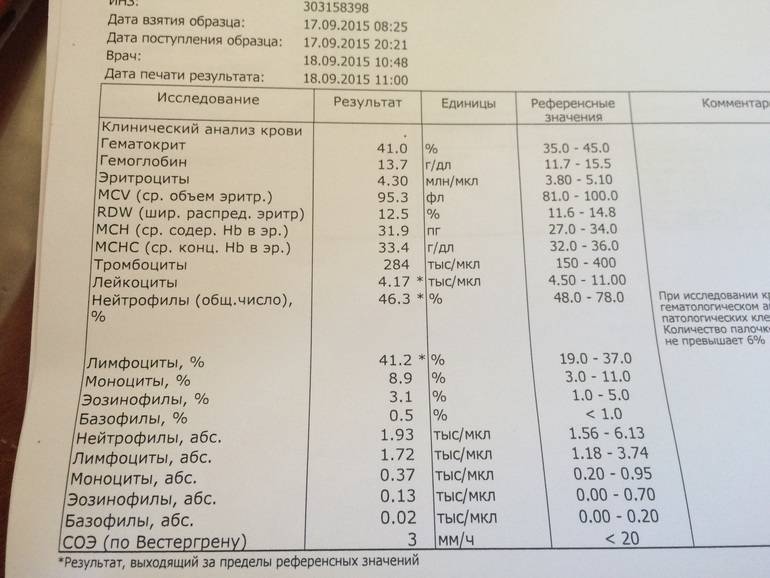
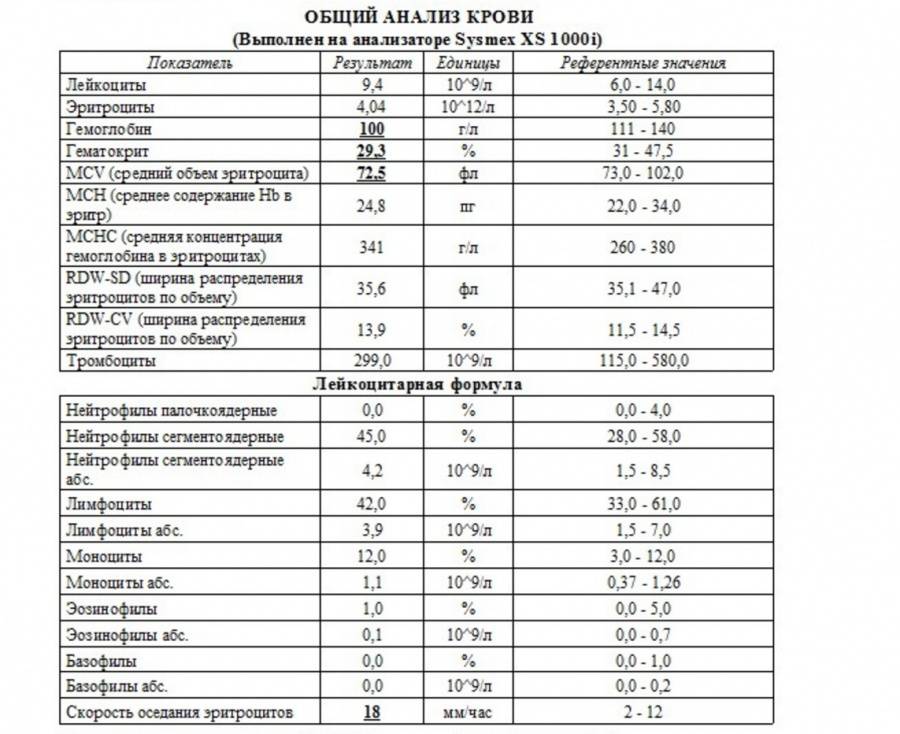
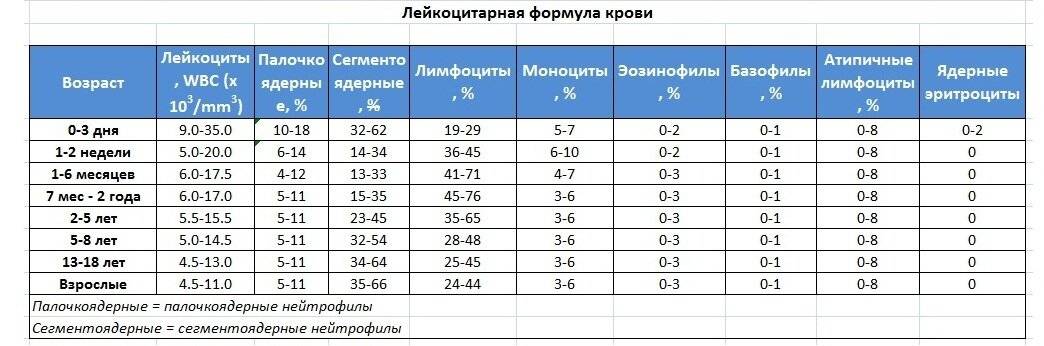
Врачи могут определить изменения уровня нейтрофилов по результатам анализа крови, который называется общим анализом крови с лейкоцитарной формулой, который определяет определяет группы лейкоцитов.
Врач может назначить тест, когда человек испытывает ряд симптомов, связанных с инфекцией, хроническими заболеваниями и травмами, такими как лихорадка, боль и истощение. Если первоначальный тест показывает большее или меньшее количество лейкоцитов, чем обычно, врач повторяет тест для подтверждения результатов. Если первоначальные результаты подтвердятся, врач проведет медицинский осмотр, задаст вопросы об образе жизни человека и изучит его историю болезни.
Если нет очевидных причин для изменения уровня лейкоцитов, то назначают более детальный анализ крови. Специалисты лаборатории будут искать специфические лейкоциты, такие как незрелые нейтрофилы, называемые миелобластами. Во время инфекции или хронического заболевания эти клетки выходят из костного мозга и созревают в крови вместо костного мозга. Если миелобласты или другие незрелые лейкоциты обнаруживаются в крови в высоких цифрах, врач порекомендует провести биопсию костного мозга.
Сбор костного мозга включает в себя введение длинной иглы в область таза. Процедура может быть очень болезненной, и образец берется в больнице под местным наркозом. Эксперты изучат образец костного мозга, чтобы увидеть, правильно ли развиваются нейтрофилы и другие клетки крови.
Если причина высокого или низкого уровня нейтрофилов все еще остается неопределенной, врач назначит другие анализы, чтобы попытаться точно определить причину изменений.
Причины низкого уровня лимфоцитов
Лимфопения, или лимфоцитопения, у детей указывает на понижение иммунной защиты организма. Как правило, это происходит из-за действия тех или иных инфекций, которые сильно ослабляют организм. При этом общий анализ крови помогает лишь выявить сам факт ослабления иммунитета, но не возбудитель заболевания, поэтому обнаруженные низкие лимфоциты у ребенка являются поводом для проведения дополнительных исследований.
Лимфопению у детей разделяют на абсолютную и относительную. Кроме того, выделяют следующие виды нарушения:
- врожденная;
- приобретенная;
- ятрогенная.
Причины развития разных форм лимфопении у детей различаются. Врожденная форма патологии наиболее опасна и может угрожать жизни малыша.
Абсолютная лимфопения
Абсолютная лимфопения у детей – это патология, связанная с нарушениями функций костного мозга. Она может быть врожденной и приобретенной. Причины этого нарушения:
- иммунодефицит;
- прием кортикостероидов;
- недостаточность кровообращения;
- острая почечная недостаточность;
- злокачественные новообразования.
Медикаментозная абсолютная лимфоцитопения связана с угнетением функции костного мозга при длительном приеме кортикостероидов или в результате химиотерапии. Эта форма нарушения опасна и требует своевременного лечения.
Если в анализе крови у ребенка лимфоциты и лейкоциты понижены, следует исключить поражения костного мозга.
Нарушение функций костного мозга может быть врожденной патологией. Как правило, такое отклонение диагностируется в первые дни жизни малыша.
Относительная лимфопения
Под относительной лимфопенией подразумевается уменьшение количества иммунных клеток на фоне повышения уровня нейтрофилов. При этом общее количество лейкоцитов не меняется. Такой вид нарушения развивается на фоне вялотекущих и острых инфекционных процессов в организме.
К причинам относят:
- ОРВИ;
- грипп;
- корь;
- краснуху;
- коклюш;
- туберкулез;
- аутоиммунные заболевания.
Снижение лимфоцитов в крови у детей может указывать на реактивный артрит. Причиной также может выступать системная красная волчанка, саркоидоз, ревматоидный артрит. Относительная форма патологии также может быть связана с гепатитом, печеночной недостаточностью, патологиями ЖКТ. Выявить точную причину нарушения с помощью одного только общего анализа крови невозможно, поэтому необходим ряд дополнительных исследований.
Причиной может выступать понижение иммунной системы ребенка
Врожденная, приобретенная и ятрогенная лимфопения
Снижение лимфоцитов у ребенка может выступать врожденной патологией. Это часто наблюдается у малышей, рожденных от онкобольных и ВИЧ-инфицированных родителей. В таких случаях малышу нужна срочная терапия.
Приобретенная лимфопения связана со снижением иммунитета. Причин этого состояния очень много – заболевания, вызванные вирусами, бактериями, грибками, паразитами; дефицитом минералов и витаминов.
Ятрогенной называют лимфопению, вызванную приемом лекарственных средств, угнетающих иммунную систему. К таким препаратам относят иммунодепрессанты, иммуноглобулины, глюкокортикостероиды, антибиотики. Эта же форма патологии наблюдается на фоне медикаментозного лечения онкологии.
Реактивный лимфоцитоз в анализах крови
При обнаружении в анализе крови выраженного лимфоцитоза врачу важно выявить его происхождение — являются ли подобные изменения так называемыми реактивными изменениями, формирующимися как результат инфекций или внешних неблагоприятных действий на организм, либо они имеют неопластическое происхождение.
Анализ крови может показывать реактивные изменения при наличии реакций иммунной системы на аллергические, паразитарные болезни и инфекции, что наиболее часто встречается у детей
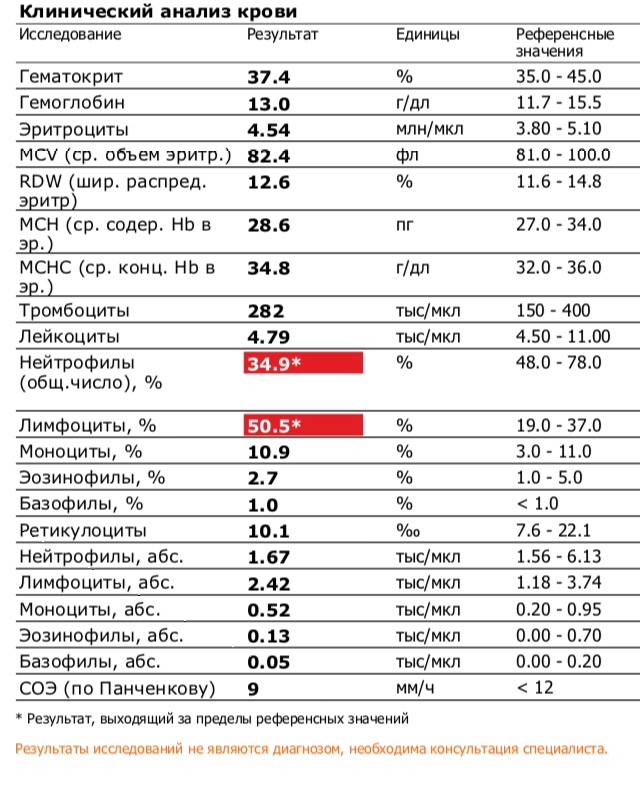
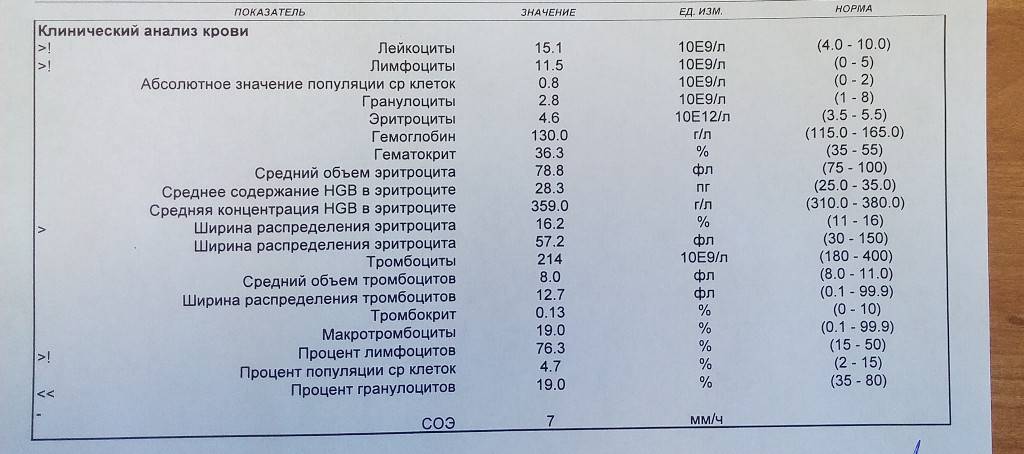
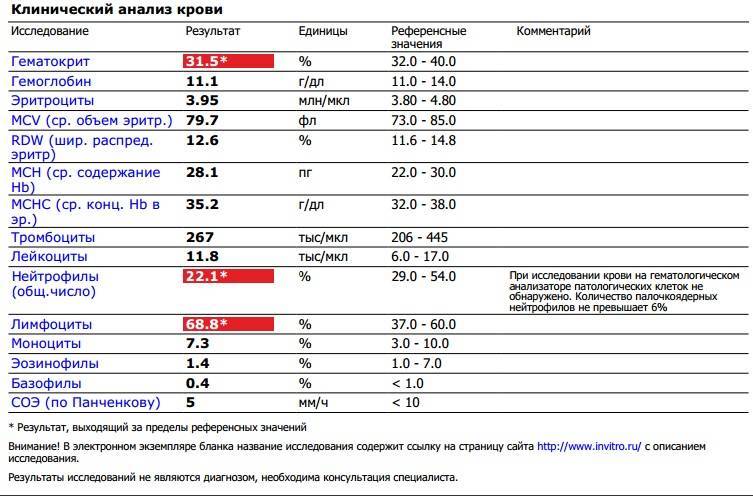
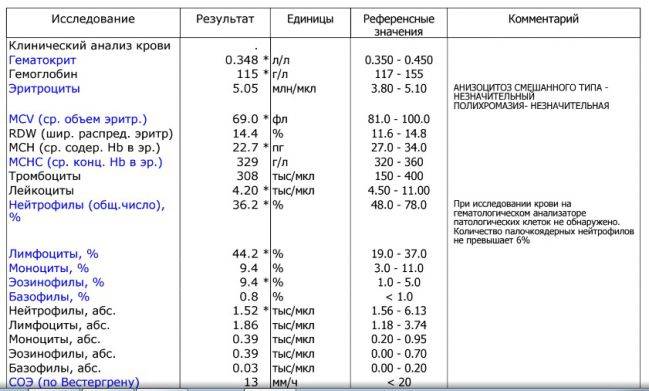
Наряду с оценкой количества лимфоцитов нужно обращать в анализе крови внимание на показатель СОЭ и количество нейтрофилов, эозинофилов и других клеток. Обычно на фоне заболеваний изменяются так или иначе практически все из показателей
При необходимости врач будет оценивать не только относительные показатели, которые содержит анализ крови (процентное соотношение клеток), но абсолютные — это число форменных элементов того или иного типа в единице объема крови. Важными для оценки реактивного лимфоцитоза будут данные амбулаторной карточки ребенка и беседа с родителями, общее состояние малыша и все имеющиеся жалобы.
Что в итоге?
Подчеркнем:
- анализ крови с определением уровня лейкоцитов – первый этап диагностики заболеваний. Преимущество метода – короткие сроки получения результатов, низкая себестоимость анализа и высокая чувствительность критерия к различным патологиям. Недостаток – невозможность определения точного диагноза без дополнительных лабораторных и инструментальных методов;
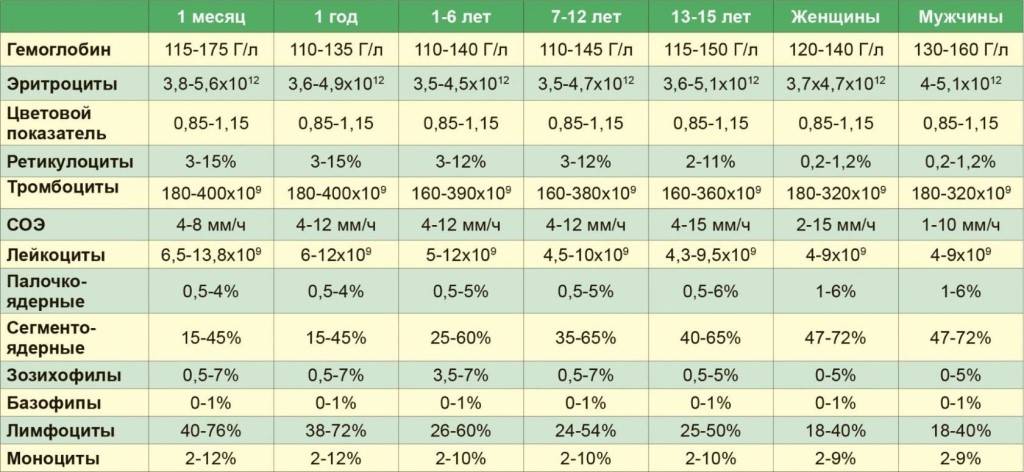
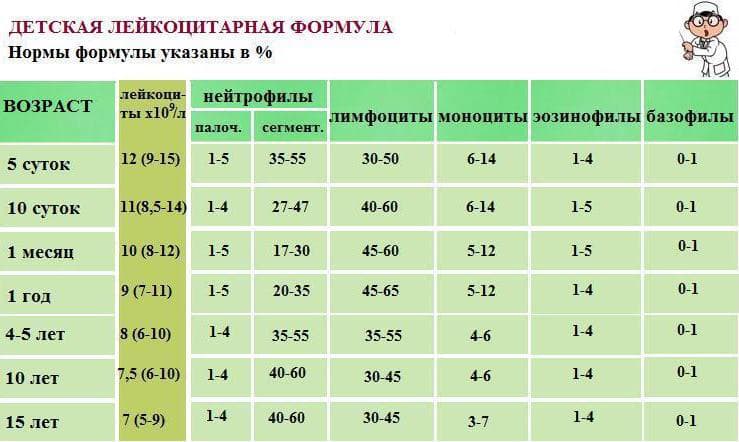
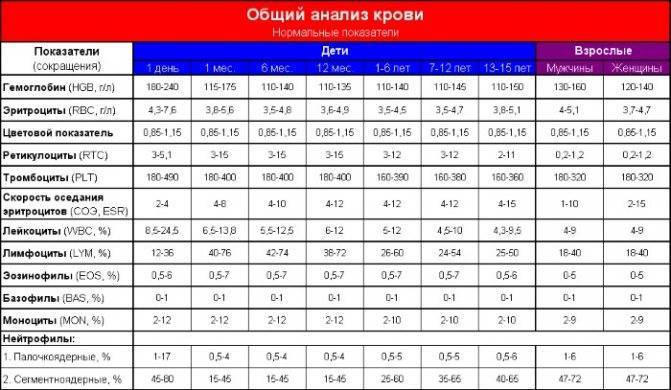
- норма лимфоцитов подбирается с учётом возраста ребёнка;
- однократные незначительные отклонения от референсных значений не имеют диагностической ценности и являются вариантом физиологической нормы;
- при получении результатов, указывающих на развитие патологического процесса, назначается комплексное обследование маленького пациента;
- высокие лимфоциты в крови у ребенка чаще всего указывают на инфекционное заболевание, низкие – на угнетение иммунной системы;
- повторно сдавать анализ на контроль рекомендуется в одной и той же лаборатории с целью снижения погрешности приборов, которая варьирует в различных диагностических центрах.