ЛФК для позвоночника
Лечебная физкультура отлично помогает восстанавливаться мышцам спины и груди, которые успевают атрофироваться за тот период, пока человек находится в лежачем положении. Также ЛФК активизирует обменные процессы, ускоряет регенерацию костной ткани, восстанавливает нервную систему.
Использование физкультуры помогает предотвратить развитие следующих осложнений:
- образование тромбов;
- омертвление тканей;
- сбои в пищеварении;
- развитие психоневрологического или общего астенического синдрома.
Назначают ЛФК в 85 % случаев травм, так как она является чуть ли не основной составляющей реабилитационного процесса. Её разрешают начинать, если у человека были отмечены следующие улучшения в состоянии:
- нормализация температуры тела;
- появление положительных результатов медикаментозной терапии;
- все позвонки сопоставлены, а гипсы, спицы и прочие элементы удалены.
Этапы ЛФК
Существует 4 этапа лечебной физкультуры, которые применяются при переломе позвоночника.
Первый этап
Физкультура в первые 7-10 дней дает возможность повысить жизненный тонус пациента, улучшить деятельность сердечно-сосудистой и дыхательной систем, предотвратить потерю выносливости мышц.
При проведении ЛФК используют дыхательные и общеразвивающие упражнения, в которых принимают участие мелкие и средние группы мышц, а также суставы.
Все движения должны выполняться облегченно и попеременно, так как чрезмерное напряжение мышц способно привести к появлению боли. Приподнимать таз можно делая упор на лопатки и стопы. Занятия проводятся в индивидуальной форме, а их длительность не должна превышать 15 минут.
Второй этап
Второй этап помогает нормализовать деятельность внутренних органов и систем, а также улучшить кровообращение в повреждённой области, так как это положительно повлияет на процессы восстановления, укрепляет мышцы туловища, тазового и плечевого пояса.
Происходит выработка мышечного корсета, упражнения готовят человека к последующему расширению двигательной активности. Тщательно подбираются упражнения, количество их повторов постепенно увеличивается, что позволяет обеспечить увеличение общей нагрузки.
Уже через 2-3 недели больному могут разрешить переворачиваться на живот. Больной должен выполнять статические и динамические упражнения, которые задействуют руки, пресс и спинные мышцы.
Чтобы создать наиболее лучшие условия для исправления деформации позвоночника и укрепить мышцы спины, больным следует выполнять экстензионные упражнения.
Третий этап
Третий этап должен помочь укрепить мышцы конечностей, туловища, тазового дня, повлиять на координацию движений и мобильность позвоночника. Для возрастания физической нагрузки рекомендуется увеличивать продолжительность и плотность занятий, добавляя в комплекс упражнения с отягощением, сопротивлением и изометрические напряжения мышц.
Плавный переход к осевым нагрузкам на позвоночник происходит благодаря переходу на упражнения с исходными положениями «стоя на коленях» и «стоя на четвереньках». Кровать во время общеразвивающих и специальных упражнений должна быть опущена.
Четвертый этап
Комплекс упражнений на 4-м этапе развивает мышечную систему, навык ходьбы и помогает сформировать правильную осанку
Важно повысить подвижность позвоночника до того состояния, в котором он находился до момента травмы, укрепить мышечную систему, чтобы можно было выполнять любые движения
Упражнения выполняются лежа и стоя, происходит это все на стационаре, при малейших проявлениях болевых ощущений, упражнения должны быть прекращены, после чего врач должен осмотреть больного и скорректировать программу.
Противопоказания к лечебной физкультуре
Иногда возможно такое, что использование лечебной физкультуры нужно отложить. Произойти это может из-за следующих моментов:
- общее состояние больного очень тяжелое;
- поднялась температура;
- нарушение чувствительности и двигательной активности в конечностях;
- постоянные болевые ощущения, которые после выполнения упражнения становятся сильнее;
- изменение артериального давления;
- слабость после выполнения комплекса;
- заболевания кишечника.
Биологически неактивные несрастания
Рис. 9. Дистрофическое несрастание.
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
Рис. 10. Некротическое несрастание.Рис. 11. Дефектное несрастание.
Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
Атрофическое несрастание.
Рис. 12. Атрофическое несрастание.
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
Рис. 13. Несоответствующий выбор.Рис. 14. Неадекватное применение метода фиксации.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
Рис. 15. Рис. 16.
Виды переломов
Врач травматолог-ортопед Дмитрий Суслин подчеркивает, что любая кость может быть сломана в любой точке на всем ее протяжении.
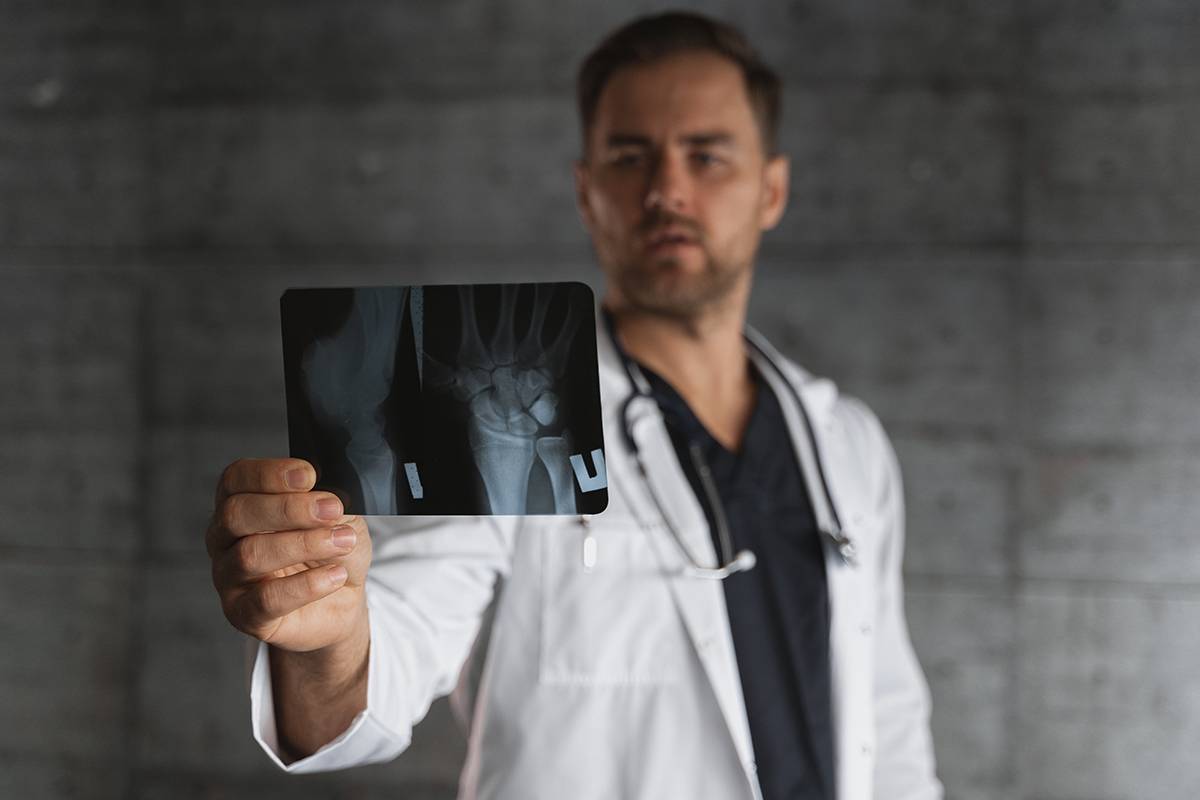
Но существуют типичные места переломов: там, где кость испытывает наибольшую нагрузку, или там, где ее прочность ниже. Например, это могут быть:
- переломы лучевой кости;
- перелом хирургической шейки плечевой кости;
- «бамперный перелом» — оскольчатый перелом голени в средней трети. Это частая травма при автомобильной аварии;
- перелом лодыжки;
- перелом шейки бедра (этот вид перелома особенно часто случается у пожилых людей);
- переломы костей черепа.
Переломы могут быть простые и осложненные: например, с кровотечением, инфекцией, болевым шоком, повреждением внутренних органов, оскольчатые (когда кость раскололась на несколько частей, компрессионные (когда части кости прижаты друг к другу).
Кроме того, переломы делят на полные и неполные. К последним относятся трещины и надломы, которые затронули не более половины диаметра кости. Чаще всего такие переломы бывают у детей. В этом случае также необходима помощь врача.
Выделяют также стрессовый, или «усталостный», перелом, который возникает из-за многократно повторяющейся нагрузки на кость и постоянных микротравм. Например, перелом стопы или голени у тех, кто занимается бегом или прыжками .
При переломах трубчатых костей из-за рефлекторного сокращения мышц происходит смещение костных отломков. Мышцы тянут за собой концы костных отломков, что может привести к дополнительным повреждениям. Множественные переломы трубчатых костей — например бедренной, локтевой, плечевой, костей фаланг пальцев — способны вызывать сильную кровопотерю и травматический шок. Восстановление после такой травмы может занять несколько месяцев.
Для оказания первой помощи важно знать классификацию переломов по целостности кожи в месте травмы :
- закрытый — сломанная кость не проколола кожу, на месте перелома образуется гематома;
- открытый — кость прорвала кожу, есть открытая рана. В этом случае вероятна сильная боль, кровотечение и инфицирование раны.
Чем опасна вальгусная деформация стоп для ребенка?
Проблема вальгусной деформации при отсутствии коррекции и лечения стопы может привести к разным проблемам со стороны всего опорно-двигательного аппарата.
Если говорить об осложнениях касающихся стоп, то вальгус способствует развитию следующих отклонений:
- искривление пальцев ног;
- неврома;
- постоянные мозоли и натоптыши на подошвенной и боковой поверхности стопы;
- формирование пяточной шпоры;
- врастание ногтей;
- воспаление ахилового сухожилия;
- отвисание стопы;
- развитие косолапости.
Далее возможны осложнения дегенеративные и воспалительные процессы в области коленных, тазобедренных суставов, воспаление коленных менисков, синовиальных сумок, диспропорциональное развитие мышц нижних конечностей. Воспалительные процессы в суставах будут сопровождаться покраснением, отечностью, боль, усиливающимися при определенных движениях. Также вальгус негативно сказывается на позвоночнике, вызывает искривление осанки, перекос, смещение межпозвоночных дисков.
При вальгусной деформации ребенка могут часто беспокоить болезненные ощущения в стопах, коленях, бедрах. Особенно выраженными они становятся после длительной двигательной активности или нагрузки. При тяжелой степени деформации боли могут доходить до спины.
Лечение перелома
В больнице или другом медицинском учреждении проводится рентген, с помощью которого уточняются диагноз, локализация, характер повреждения и направление смещения костных отломков.
Затем врач вправляет обломки костей (производит репозицию). Это делается только после обезболивания. Если перелом виден недостаточно, на коже пациента может быть проведен разрез. Место повреждения закрепляется с помощью гипса или другого медицинского устройства.
При тяжелых повреждениях проводится оперативное лечение перелома, обломки кости закрепляют с помощью пластинок, гвоздей и винтов. Затем место перелома фиксируют (иммобилизуют) с целью правильного сращения костей.
В некоторых случаях требуется вытяжение костей. В этом случае к кости ниже места повреждения прикрепляется стальная спица, к двум концам которой присоединяется груз.
Следует отметить, что скорость заживления костей зависит от возраста пациента, вида перелома, степени минерализации костей и наличия сопутствующих заболеваний.
В настоящее время для лечения переломов применяют такие современные приспособления, как аппарат Илизарова и ортез.
1
Лечение переломов
2
Лечение переломов
3
Лечение переломов
Лечение переломов с помощью аппарата Илизарова
Аппарат Илизарова применяется для надежного соединения обломков кости в открытых и многооскольчатых сложных переломах. Спицы, проходящие сквозь кости поврежденных конечностей, присоединены к кольцам, которые закрепляются специальными переходными элементами. При необходимости это позволяет сдавливать или растягивать определенные участки кости.
С помощью такой конструкции можно не только фиксировать перелом, но и влиять на скорость сращивания костей. Кроме того, аппарат Илизарова позволяет передвигаться со сломанной ногой.
Процесс установки и снятия аппарата Илизарова
Установка аппарата проводится под местной или общей анестезией. Над переломом через части костей проводят две спицы перпендикулярно друг другу. А концы спиц укрепляются на кости с помощью фиксаторов. Все время, пока надета конструкция, необходимо правильно за ней ухаживать и протирать спицы дезинфицирующим раствором.
Снятие аппарата Илизарова, как правило, осуществляется в той же клинике, где происходила установка, или любом другом медучреждении, в котором работает соответствующий специалист-травматолог. Снятие аппарата Илизарова проводится с применением анестезии.
Лечение заболеваний суставов и костей с помощью ортеза
Ортез включает в себя несколько видов ортопедических устройств, которые применяются для лечения суставов. Это могут быть корсеты, бандажи, ортопедическая обувь, а также ортопедические стельки.
Ортезы могут применяться в следующих случаях:
- фиксация и разгрузка позвоночника и суставов;
- восстановление опорно-двигательной функции после различных травм (применяется для лечения переломов, вывихов, растяжений и ушибов);
- корректировка деформаций опорно-двигательного аппарата (кифоз, сколиоз);
- снятие болевого синдрома при артрите, артрозе, остеохондрозе и т.д.;
- защита позвоночника и суставов при повышенных физических нагрузках.
Но чаще всего ортез выручает в случаях, когда необходимо зафиксировать поврежденный сустав.
Виды ортезов
По своему назначению ортезы можно выделить в 3 большие группы:
- ортезы для суставов нижних конечностей (ортез на голеностопный сустав, ортез на коленный сустав, приспособление для тазобедренного сустава, ортопедическая обувь и стельки);
- ортезы для суставов верхних конечностей (плечевой бандаж (косыночная повязка или ортез), ортез на лучезапястный сустав, фиксаторы пальцев и налокотники);
- ортез для позвоночника (послеродовые и дородовые бандажи, шины-воротники, корсеты).
Ортезы бывают мягкие, жесткие, полужесткие и тутор. Чаще всего степень жесткости определяет его назначение. Например, мягкий голеностопный ортез (или коленный ортез) напоминает бинт, который применяется для профилактики заболеваний суставов.
Жесткий прибор несколько похож на гипс, это довольно сложная конструкция из пластмассовых и металлических вставок. Назначается при травмах, переломах, после оперативного вмешательства, при вывихах, когда нужно обездвижить сустав.
Тутор применяют для восстановления руки или ноги после операции или травмы. От ортеза тутор отличается тем, что имеет другую конструкцию, в которой отсутствуют шарниры.
1
Лечение переломов
2
Лечение переломов
3
Лечение переломов
Открытый перелом большеберцовой кости
Большеберцовая кость – это длинная трубчатая кость, на которую приходится больше всего травм голени. Как правило, при ее переломе происходит деформация и малоберцовой. Открытый перелом большеберцовой кости возможен при высокоэнергетических травмах, то есть авариях, падении с высоты или при спортивных повреждениях. Очень часто патология сочетается с переломами таза, ребер, других конечностей, травмами живота и грудной клетки.
Симптомы:
- Резкая боль
- Кровотечение из места поражения
- Отек и деформация ноги
- Крепитация и патологическая подвижность конечности
- Кровоподтеки на коже
- Через рану можно увидеть обломки костей
Для подтверждения диагноза проводят рентгенографию голени. По снимкам врач определяет количество осколков, наличие смещения и повреждения малоберцовой кости, голеностопного или коленного суставов. Если есть повреждение суставов, то дополнительно проводят КТ. При повреждении нервов или сосудов, требуется консультация нейрохирурга, невролога и сосудистого хирурга.
Первая помощь состоит из приема обезболивающего и иммобилизации конечности. Кожу вокруг раны необходимо очистить от инородных тел и загрязнений, закрыв ее стерильной повязкой. Если есть сильное кровотечение, то на бедро накладывают жгут. При травматическом шоке показаны противошоковые мероприятия.
Стационарное лечение может быть оперативным и консервативным, это зависит от сложности травмы. Если перелом без смещения, то показана иммобилизация конечности и обработка раны. В остальных случаях делают скелетное вытяжение. Через пяточную кость ставят спицу и накладывают шину. В таком положении нога находится в течение месяца, после чего делают контрольный рентген. Если на снимке есть признаки костной мозоли, то вытяжение снимают и накладывают гипс на 2-3 месяца. В обязательном порядке проводится медикаментозная терапия, которая состоит из анальгетиков и препаратов для купирования инфекции с открытой раны.
В особо тяжелых случаях и при осколочных переломах проводят оперативное вмешательство. Лечение направлено на восстановление нормального положения обломков кости. Также проводится предупреждение посттравматических контрактур. Операцию проводят через 7-10 дней после поступления пострадавшего в стационар. За это время уменьшается отек, и общее состояние нормализуется. Весь предоперационный период больной проводит на скелетном вытяжении.
Во время операции врач выбирает способ остеосинтеза, ориентируясь на характер и уровень перелома. Для этих целей используют различные металлоконструкции: блокирующие стержни, штифты, пластины. Очень часто применяют внеочаговый остеосинтез аппаратами Илизарова. Период сращения большеберцовой кости при неосложненном переломе занимает 3-4 месяца. При оскольчатых травмах лечение может длиться шесть и более месяцев. Во время всего периода терапии проводится физиолечение и ЛФК. После сращения кости пациента ждет курс реабилитации.
Оказание первой помощи при ранах

Перед тем как заклеить пластырем или забинтовать рану, необходимо ее продезинфицировать, обеззаразить. Это можно сделать любым антисептиком, который есть под рукой: йодом, зеленкой, хлоргексидином, перекисью водорода, спиртом, одеколоном и т. д. Если антисептических средств под рукой нет, подойдет чистая вода
Однако важно обработать рану правильно и не допустить ошибки
Промывать рану ни водой, ни дезинфицирующим средством самостоятельно нельзя! Но именно эта довольно распространенная ошибка происходит при оказании первой помощи. Следует аккуратно промыть края раны кусочком ваты или бинта, смоченном в антисептике. Затем забинтовать, предварительно обложив края чистой тканью, если рана обширная.
Что еще нельзя делать, так это доставать обломки инородных предметов, если они есть в ране. Такие ошибочные действия могут привести к еще большей травматизации тканей, инфицированию раны, спровоцировать обильное кровотечение.
К слову, прежде чем обрабатывать рану, следует убедиться, что кровотечения нет. Иначе в первую очередь придется остановить его, а потом уже обрабатывать саму рану.
Оказание первой помощи при кровотечениях

Кровотечение из носа. Может показаться вполне безобидным
Но и здесь важно правильное оказание первой помощи, чтобы она была эффективной
Ошибочно при носовом кровотечении закидывать голову назад: так кровь не останавливается, она просто течет по носоглотке в пищевод и желудок. Оказывая первую помощь, необходимо наоборот чуть наклонить голову пострадавшего вниз и затомпонировать носовые ходы бинтом, марлей или кусочками чистой хлопчатобумажной ткани (подойдет и носовой платок).
Кровотечение из раны. Что нельзя делать при кровотечении, так это оказывать первую помощь, не убедившись в характере кровотечения. Недаром врачи советуют: иногда лучше не делать ничего, чем неправильными действиями ухудшить состояние пострадавшего.
Запомните: при артериальном кровотечении кровь бьет пульсирующей струей, имеет ярко-алый цвет. При венозном кровотечении кровь вытекает ручейком, имеет темно-красный цвет.
При венозном кровотечении достаточно наложить на рану давящую повязку.
При артериальном кровотечении необходимо наложить жгут.
Жгут обязательно накладывается на верхнюю треть плеча (если повреждена рука) или верхнюю треть бедра (если повреждена нога). При оказании первой помощи при артериальном кровотечении ошибкой будет накладывать жгут на предплечье или на голень, потому что в этом случае передавливаются только вены, а рана будет продолжать кровоточить.
Нельзя накладывать жгут на голое тело, чтобы не защемить кожу. При кровотечении из шеи и туловища жгут также не используют, а накладывают давящую повязку.
Еще один важный нюанс, который нужно помнить, чтобы не допустить ошибки при наложении жгута. Правило: чем туже, тем лучше, здесь работает с прямо противоположным эффектом. Жгут нельзя затягивать слишком туго, это может привести к сдавлению нервных окончаний с нежелательными последствиями, вплоть до омертвения тканей.
Если вы все сделали правильно, кровотечение из раны остановится, пульс будет отсутствовать, конечность ниже жгута побледнеет. Здесь чуть подробнее об остановке кровотечения.
У кого легко спутать ушиб и перелом
Перепутать ушиб с переломом можно у любого человека, но чаще всего тяжесть травмы недооценивают в следующих случаях.
- Дети: у них кости ломаются «по типу зеленой ветки». Надкостница остается целой и удерживает отломки, как кора молодого дерева – сломанную ветку, поэтому симптомы перелома проявляются не так, как у взрослых. Если кость изгибается под углом, перелом заметен. Если нет, травму легко принять за ушиб.
- Старики: в пожилом возрасте часто развивается остеопороз. Кости становятся непрочными и легко ломаются, но признаки перелома проявляются слабо. Боль незначительная, отек небольшой, кровоподтеки отсутствуют, движения ограничены не полностью. Если нет абсолютных признаков перелома, догадаться о его наличии непросто.
- Люди с болезнями костей. Прочность костной ткани снижается при многих заболеваниях. Иногда небольшой участок кости поражается, например, при опухолях. Реже хрупкими становятся все кости. В подобных случаях переломы почти незаметны, как и у пожилых с остеопорозом.
Иногда отличить перелом от ушиба без рентгеновских снимков не может даже опытный травматолог. Поэтому обращаться за помощью необходимо при любых травмах.
Ранее Yellmed рассказывал, что делать, если укусил клещ.
Лечение косточки на ноге без операции
По возможности операции стараются избегать. Безоперационные методы лечения помогают облегчить боль и неудобство, вызываемые косточкой на ноге, но не позволяют изменить форму стопы или предотвратить дальнейшую деформацию сустава.
Если косточка на ноге причиняет боль, можно принимать обезболивающее, которое отпускается в аптеке без рецепта, например, парацетамол или ибупрофен. Прежде чем принять обезболивающее, обязательно ознакомьтесь с показаниями по дозировке в листке-вкладыше, прилагаемому к лекарству.
Специальные многоразовые гелевые, флисовые или поролоновые накладки на сустав большого пальца стопы помогают облегчить боль при халюс вальгус и продаются в аптеке без рецепта. Некоторые из них приклеиваются на шишку, а есть такие, которые крепятся к стопе при помощи небольшого кольца, которое надевается на большой палец ноги. Накладка не дает стопе тереться об обувь и облегчает давление на увеличенный сустав у основания большого пальца.
Ортопедическая стелька помещается внутрь обуви и корректирует положение костей стопы, что может снять часть давления на шишку и облегчить боль. Ортопедические стельки можно купить в аптеке без рецепта, но необходимо, чтобы стелька идеально подходила к ноге. Поэтому при выборе стельки лучше проконсультироваться с ортопедом. Помимо готовых, можно приобрести стельки, которые сделают по вашим индивидуальным меркам и требованиям. Выбор между готовыми и индивидуальными стельками зависит от конкретного случая и степени тяжести деформации.
Также можно использовать специальную шину, которая надевается сверху на стопу над большим пальцем, чтобы стимулировать его выпрямление. Шину можно носить как днем, так и ночью, хотя доказательств ее эффективности мало. Также существуют разделители пальцев ног, которые могут облегчить боль, вызываемую косточкой на ноге. Однако использовать разделители пальцев или стельки можно не всегда, так как из-за шишки ноге и так тесно в обуви.
Если сустав пальца опухает и болит, прикладывание холодного компресса к пораженной области несколько раз в день поможет снять симптомы. Нельзя прикладывать лед непосредственно к коже, нужно заворачивать его в ткань или полотенце. В качестве холодного компресса можно также использовать пакет замороженных овощей.
Что можно и нельзя делать при переломах позвоночника
Это один из самых тяжёлых и сложных видов перелома, угрожающий жизни пациента. Первая доврачебная помощь должна быть оказана грамотно и правильно, с фиксацией тела неподвижно и приёмом обезболивающих средств. Даже если повреждение позвоночника, не первый взгляд, выглядит незначительно, оно может привести к инвалидизации пострадавшего. В подобных случаях способности людей к движению часто бывают полностью или частично утрачены.
Чем опасен такой перелом? Прежде всего, повреждениями спинного мозга костными осколками. Если осколки сломанных костей заденут нервные волокна или сосуды, это чревато полным лишением как чувствительных, так и двигательных функций.
Симптоматика при переломах позвоночного столба, обычно, выглядит так:
- область перелома сильно болит;
- пациент часто теряет сознание, у него падает давление;
- если сломан шейный отдел, голова принимает неестественное положение, функции дыхания резко нарушены. К сожалению, в подавляющем большинстве случаев люди после такого перелома не выживают, а смерть наступает мгновенно;
- если повреждена поясница, ноги не могут двигаться. Нередко возникает непроизвольное мочеиспускание.
Обезболивание и обездвиживание — первое, что нужно сделать, если у пострадавшего имеются признаки перелома позвоночника. Желательно, чтобы пациент находился на твёрдой горизонтальной поверхности. С целью обездвиживания подойдёт подручные средства в виде доски, двери или большого листа фанеры. Голову фиксируют жёстким «воротником», используя мягкую ткань или вату, если они имеются под рукой.
Вправление позвоночника недопустимо, равно как и попытки посадить пострадавшего и, тем более, поставить его на ноги.

Переломы рук: что следует делать, а что недопустимо?
Важнейший момент — как можно быстрее обездвижить сломанную конечность, чтобы закрытый перелом не стал открытым. Для иммобилизации рук принято использовать шины, фиксируя их к конечности определённым образом. Если настоящей шины нет под рукой, допускается применение подручных материалов — например, толстой ветки дерева, фанеры, доски и проч. При сильных болях следует дать пострадавшему обезболивающий препарат. Рука с шиной должна быть согнута в локте и подвешена, а для того, чтобы не допустить развития болевого шока, больного согревают всеми возможными способами начиная от горячего чая и заканчивая одеялами или грелками.
Если у пациента открытый перелом, главная задача — это остановка кровотечения путём наложения жгута выше раневой поверхности. Время наложения жгута должно составлять не более 30, максимум 40 минут, в противном случае может развиться некроз конечности, так как она практически не получает кровотока. Если жгута поблизости не оказалось, вместо него подойдёт любое подручное средство в виде куска оторванной ткани, верёвки, ремня.
С целью предупреждения инфицирования рану обрабатывают антисептическим средством. Недопустимо дёргать больного за повреждённую конечности, пытаясь вправить кость.







