Какой специалист поможет разобраться с ситуацией?
Некоторые родители, замечая подобные выгибания дугой у ребёнка, не всегда знают, что с этим делать и к какому специалисту обратиться. В первую очередь следует успокоиться и понаблюдать за малышом. Любой врач начнёт задавать наводящие вопросы, без ответов на которые ему будет трудно в полной мере представить клиническую картину.
Вы должны чётко знать следующее:
- в какой момент появилось запрокидывание головы и как долго это длится: с рождения, неделю, месяц и т.д.?
- предшествовали ли этому событию испуг, падение, инфекционное заболевание?
- когда ребёнок выгибается: во сне или в период бодрствования и чем это сопровождается: криком, цианозом носогубного треугольника?
- реагирует ли малыш на внешние раздражители в это время?
Только после детального сбора анамнеза и осмотра доктор сможет определить минимальный список диагностических мероприятий.
Если у новорождённого наблюдается симптом «мостика», то в первую очередь нужно посетить участкового педиатра, который патронирует малыша. Он сможет заподозрить патологию нервной системы при её наличии и направит для дальнейшего обследования к детскому неврологу.
Когда запрокидывание головы младенцем является результатом гипертонуса мышц
Гипертонус мышц (напряжение) считается нормальным в первые месяцы жизни новорожденного, окончательно он исчезает к полугоду. Но слишком частое и выраженное запрокидывание головы не является нормой у здорового малыша. Иногда оно свидетельствует о нарушениях нервной системы.
Определяем наличие гипертонуса
- Положите кроху на живот. Если мышцы в тонусе, голова сразу поднимется вместе с плечами, без помощи рук.
- Когда младенец в положении на спине, потяните его за руки на себя. Если голова запрокидывается, а кроха ничего не может сделать, то скорее всего мышцы в тонусе.
- О гипертонусе свидетельствует и отсутствие шагательного рефлекса. Если вы возьмете ребенка на руки и как бы поставите на ножки, он должен рефлекторно отталкиваться ими. При тонусе ножки скрещиваются и младенец не шагает.
Колодяжная Е.Ю., педиатр-неонатолог, «Клиника Доктора Пеля», г. Санкт-Петербург
Нужно обратиться к своему лечащему врачу. Специалист сможет более точно определить причины такого поведения малыша.Чаще всего запрокидывание головы происходит из-за повышенного тонуса мышц. Это мешает ребенку успешно развиваться.
Помимо медикаментозных препаратов, врач может назначить массаж, физиопроцедуры, аквагимнастику, остеопатию. Кое-что из перечисленного родители могут делать сами, это полезно и в профилактических целях, но ни в коем случае не стоит самостоятельно решаться на прием медикаментозных препаратов.
Если у новорожденного гипертонус мышц
Гипертонус лучше лечить. Страшных последствий он не приносит, но может дать задержку в развитии младенца: нужные умения появляются с запозданием, из-за гипертонуса мышц конечностей ребенок может долго учиться ходить.
Не нужно самостоятельно ставить диагноз и назначать лечение ребенку! Даже если вы уверены на 100%, что у вашего малыша именно этот недуг, обратитесь к квалифицированному специалисту, неврологу или педиатру.
Чем можно помочь ребенку при гипертонусе
1 Не нужно нервничать. Ваше эмоциональное состояние передается малышу. Уверяйте себя, что все будет хорошо, при необходимости принимайте успокоительные средства
2 Расположите все игрушки и предметы, которые привлекают внимание симметрично, по сторонам кровати. Устраните лишние повороты головы из любопытства. 3 Не позволяйте ребенку капризничать и впадать в истерику
Часто новорожденный запрокидывает голову во время плача просто потому, что ему необходимо внимание родителей. Будьте внимательнее к своему малышу
3 Не позволяйте ребенку капризничать и впадать в истерику
Часто новорожденный запрокидывает голову во время плача просто потому, что ему необходимо внимание родителей. Будьте внимательнее к своему малышу
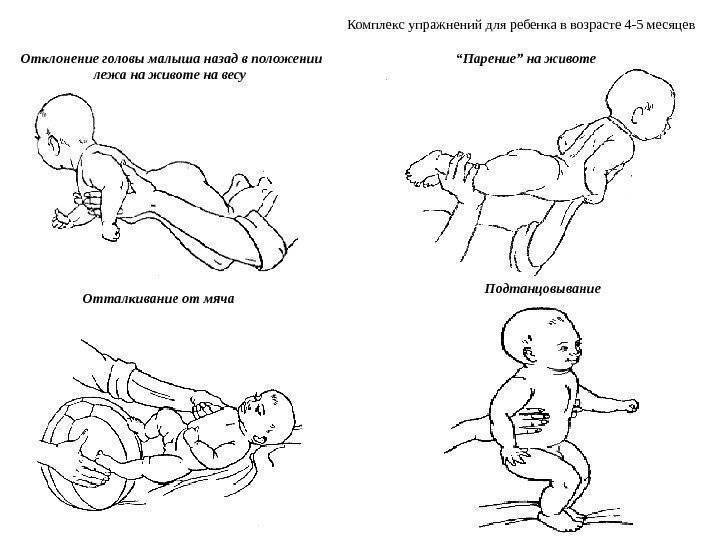
Массаж и гимнастика не только помогут устранить гипертонус, но и помогут сблизиться с ребенком на эмоциональном уровне
4 Делайте расслабляющий массаж: поглаживайте кроху от головы до ног, массируйте пальчики и стопы. Мама должна проводить такие терапии массажа ежедневно, независимо от того, тревожит ли что-то новорожденного.
Упражнения на фитболе для младенца вы можете посмотреть
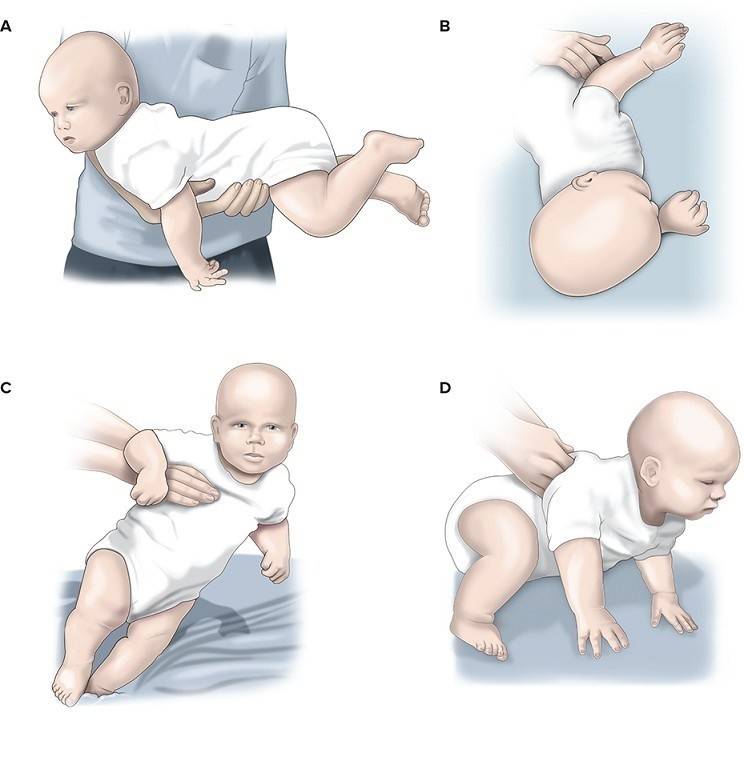
А если ваши подозрения гипертонуса подтвердятся, то врач назначит курсы профессионального массажа. 5 Играя с малышом, проводите такое упражнение: расположите кроху у себя на руках таким образом, чтобы его плечи и шея были у вас в ладонях, а туловище и ноги располагалось на ваших предплечьях. Мягко опустите ребенка вниз головой, немного подержите и поднимите. 6 Купайте малютку в круге для плавания, который надевается на шею. Плавание детей в теплой воде не только снимает тонус, но и развивает двигательные рефлексы, а также способствует общему развитию малыша. 7 Купайте ребенка с успокаивающими травами, если он не склонен к аллергии. Об уходе за новорожденным в первый месяц жизни вы можете почитать
Диагностические процедуры

Существует тест, проведя который в домашних условиях можно определить, стоит ли волноваться по поводу наличия повышенного внутричерепного давления: ребёнка аккуратно ставят на ровную поверхность, придерживая за ручки или подмышки. Если кроха становится на носочки, стоит насторожиться, так как есть вероятность наличия у младенца этой патологии.
Узнать, есть ли у малыша мышечный гипертонус, можно следующими способами:
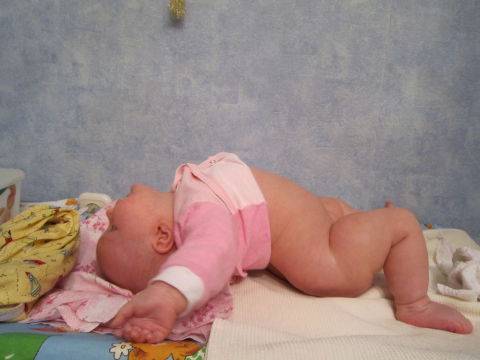
Если положить кроху на животик, то при наличии повышенного тонуса мышц головка запрокинется, а плечи напрягутся и приподнимутся.
Когда ребёнок лежит на спинке, нужно осторожно завести руку за его голову так, чтобы затылок находился на ладони. Затем попытаться добиться того, чтобы малыш достал подбородком до своей груди
В случае гипертонуса мышц будет ощущаться активное сопротивление, и это действие не произойдёт.
Когда возникают серьёзные опасения по поводу здоровья малыша, потребуется обследование у невролога, а в особых случаях – консультация нейрохирурга.
Диагностические процедуры при подозрении внутричерепной гипертензии могут назначаться следующие:
- общий анализ крови;
- УЗИ мозга поможет определить наличие анатомических повреждений спинного и головного мозга. С помощью ультразвука также измеряют внутричерепное давление;
- с помощью электроэнцефалографии устанавливается общее состояние мозговой деятельности;
- компьютерная и магнито-резонансная терапия даёт полное описание состояния всех мозговых процессов и помогает обнаружить даже самые незначительные изменения и повреждения.
Эти процедуры безболезненны и не причиняют неудобств детям.
Диагностика грудного остеохондроза
При подозрении на остеохондроз можно обратиться к терапевту или неврологу.
Проводится осмотр пациента с фиксированием всех клинических данных. При формировании 2-3 стадии, скелет подвергается значимой деформации. Следует собрать полный анамнез пациента, чтобы точно установить или исключить факторы, приводящие к формированию остеохондроза грудного отдела позвоночника.
Самым первым методом диагностики служит рентгенография. Дальнейшие исследования проводятся, исходя из данных клинического анамнеза и необходимости проведения дифференциальной диагностики.
Первоначально пациента может осмотреть любой врач. Главное – грамотный и полно собранный клинический анамнез. Это позволит точно установить этиологию заболевания и подобрать схему терапии. Лечением грудного остеохондроза занимается терапевт, невролог, ревматолог. При травматических воздействиях на позвоночный отдел требуется консультация травматолога.
- Рентгенографическое исследование грудной клетки в двух проекциях. Позволяет установить наличие и размер остеофитов, определить контуры и высоту межпозвонковых дисков, установить изменения формы диска.
- Дискография даёт возможность рассмотреть структуру пульпозного ядра за счёт использования контраста.
- Компьютерная томография используется для визуализации нервных волокон, мышц, связок и суставов.
- Электромиография позволяет проводить дифференциальную диагностику с неврологическими заболеваниями.
- Эндоскопические методы диагностики могут быть назначены с целью обследования органов кровообращения и пищеварения.
- ЭКГ проводится для установления этиологии сердечно-сосудистых заболеваний.
- Электроэнцефалография – для установления патологий нервной системы.
Дифференциальная диагностика
Грудной остеохондроз следует отличать от целого ряда заболеваний.
- Аномалии в формировании позвоночника, травмы, опухоли, воспаления. Существует несколько вариантов данных патологий. Например, дополнительный врожденный отросток, смещение или срастание позвонков (спондилолистез), остеомиелит, патология Бехтерева и другие.
- Поражение опорно-двигательного аппарата (разная длина нижних конечностей, мышечные спазмы, воспаление мышц и другие).
- Не связанные с поражением опорно-двигательного аппарата, но сходные по симптоматике заболевания внутренних органов. В частности, панкреатиты, воспаление придатков, язва желудка, ишемическая болезнь сердца, стенокардия, плеврит.
- Неврозоподобные расстройства, сочетающиеся с мигрирующими болями при повышенной утомляемости, раздражительностью, перепадами настроения.
Грудной остеохондроз и ИБС
Крайне важно проведение грамотной дифференциальной диагностики с наиболее схожими патологиями. Боли, возникающие при вертеброгенной торакалгии и ишемической болезни сердца (ИБС) имеют ряд различий, что позволяет точно установить диагноз. . Характер болей:
Характер болей:
При ИБС они имеют жгучий и сжимающий характер, сопровождаются страхом смерти.
По длительности болей:
- ИБС: Кратковременный, в течение нескольких минут приступ.
- Грудной остеохондроз характеризуется затухающими или продолжительными болями, в ряде случаев они не ослабевают в течение суток.
Изменение положения тела:
- При ИБС сила и интенсивность боли не варьирует при двигательной активности.
- При торакалгии даже относительно не резкие движения вызывают усиление боли или возникновение нового приступа.
Реакция на физические нагрузки:
- При ИБС боль появляется при физической нагрузке, купируясь в состоянии покоя.
- Торакалгия же наоборот ослабевает, но не купируется в состоянии покоя.
Купирование на прием лекарственных средств:
- При ишемическом приступе боли легко снимаются приемом нитратов (нитроглицерина).
- Торакалгия купируется использованием анальгетиков.
Влияние физиотерапевтических факторов и мануальной терапии:
- При ишемической болезни сердца даёт нестабильное и незначительное улучшение.
- При остеохондрозах отмечается значительная положительная динамика в состоянии пациента.
Когда запрокидывание головы ребенком свидетельствует о внутричерепном давлении (ВЧД)
Обычно внутричерепное давление является результатом проблемной беременности или травм, полученных во время родов. Известно, что если беременная пережила какие-то осложнения на поздних сроках, то они мало сказываются в дальнейшем на здоровье ребенка. Но бывает так, что некоторые из них все же впоследствии выявляются внутричерепным давлением.
В более старшем возрасте, после 4 месяцев, запрокидывания головы могут быть обусловлены мышечной дистонией (мышцы тянут голову) или повышением внутричерепного давления.
Если есть явления мышечной дистонии, то нужно провести массаж, если есть подозрение на повышение внутричерепного давления, то необходимо провести УЗИ головы (нейросонографию) и при подтверждении диагноза – лечить.
Причины ВЧД
Основная причина – это любые осложнения при беременности и родах. Чаще всего:
- нехватка кислорода в утробе матери;
- обвитие пуповиной;
- неестественные роды.
Внутричерепное давление есть у всех, и у взрослых, и у детей. Это нормально. Отклонением считается, когда оно повышено или понижено. Специалисты медицины отмечают проявление ВЧД практически у каждого новорожденного, но это не значит, что вашему малышу подписан приговор.
Например, доктор Е.О. Комаровский утверждает, что такой диагноз ставят чуть ли не каждому второму младенцу, но в действительности он достаточно редок и очень сложно определяется.
Симптомы ВЧД
- плохой сон грудничка, частые капризы (иногда наоборот, вялость); Если ВЧД не лечить, ребенку грозят умственные нарушения, слепота, паралич
- частое запрокидывание головы, сопровождающееся дрожью нижней челюсти, посинением кожи между носом и губами ребенка;
- изменения в области глаз: косоглазие, младенец выпучивает глаза, закатывает и пр.;
- тонус мышц;
- быстрый рост головы, ее несимметричность;
- судороги.
В случае обнаружения большинства из симптомов, следует обратиться к врачу – участковому педиатру или невропатологу. Специалист проведет обследование, назначит необходимые анализы, препараты, процедуры.
Правила кормления
Частые срыгивания можно предотвратить, соблюдая несколько правил кормления.
После кормления необходимо держать ребенка вертикально. Даже если малыш устал или хочет спать, не стоит сразу же его укладывать. Грудных детей очень удобно держать на плече. Дождавшись отрыжки воздухом, ребенку можно придать любую позу.
То же самое нужно сделать перед кормлением. Все дело в том, что в вертикальном положении ребенок может выпустить излишки воздуха из желудка. Если этого не сделать до приема пищи – отрыжка обеспечена.
Существует определённая поза, рекомендованная для грудного вскармливания. Одной из основных целей правильного положения кормящей матери и грудничка является профилактика срыгивания. Полувертикальное положение ребенка с головой, приподнятой выше уровня туловища нужно поддерживать в процессе каждого кормления.
Кормления должны быть частыми, но небольшими порциями. Перекармливание чревато не только срыгиванием, но и другими проблемами пищеварения
Важно не кормить ребенка, когда он плачет или смеется, иначе он будет заглатывать лишний воздух. Если кормление осуществляется посредством бутылки с соской, необходимо следить, чтобы отверстие соски не было слишком большим, а положение бутылки было таким, чтобы соска всегда была наполнена смесью, а не воздухом.
От активных игр нужно воздержаться в первые полчаса после кормления.
Соблюдение этих простых правил поможет снизить частоту срыгиваний.
Опасные причины
В том случае, когда ребенок довольно часто выгибает спину дугой и при этом продолжительно плачет или кряхтит, следует обеспокоиться о его здоровье и обратиться к педиатру, который сможет точно сказать, почему у грудничка появилось такое поведение.
- Гипертонус мышц
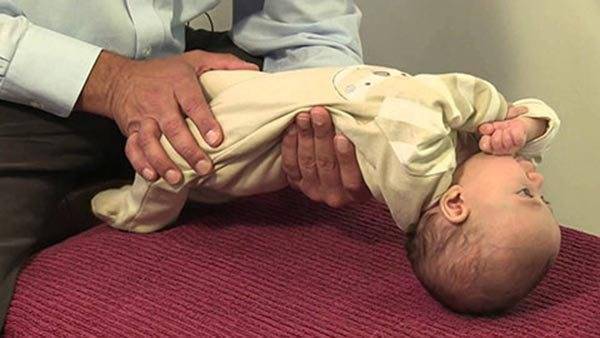
У малыша зачастую мышцы спины и шеи находятся в гипертонусе, из-за чего грудничок выгибает спину. Если младенцу уже исполнилось 3 месяца, можно самостоятельно узнать, страдает ли он от излишнего напряжения мышц, перевернув малыша на живот и наблюдая за ним. Если ребенок начнет запрокидывать затылок назад и поднимать плечи – значит, он страдает от гипертонуса мышц и с левой, и с правой стороны.
Если он завалится на бок и кряхтит – значит, гипертонус присутствует только с одной стороны. Если были замечены данные симптомы, необходимо обратиться к невропатологу, который с помощью исследований сможет установить, почему у ребенка появилось напряжение в мышцах, и предложить способы его устранения.
Обычно для лечения гипертонуса мышц не принимают никаких медикаментов, а рекомендуют посещать сеансы массажа, который направлен на расслабление мышц, и делать специальные упражнения. Родители сами могут обучиться технике этого массажа, что послужит отличным дополнением к контакту родителей и малыша.
- Неврологические нарушения
Если малыш плачет и выгибает спину, это может говорить о повышенном внутричерепном давлении. Здесь организм ребенка таким образом реагирует на развивающееся заболевание. Заболевания могут быть различными: нарушение обмена веществ, гидроцефалия и даже опухоль мозга, поэтому следует постоянно следить за самочувствием грудничка.
Симптомы заболевания:
- Новорожденный громко и продолжительно плачет;
- Выгибания сопровождаются беспокойными движениями;
- Ребенок не успокаивается во время массажа;
- Появляются срыгивания или рвота, вследствие чего грудничок кряхтит.
- Если младенец не достиг еще возраста 3 месяцев, он может плакать и выгибаться дугой из-за болей в животе, например, из-за колик или дисбактериоза.
Как помочь малышу:
- Необходимо расположить новорожденного лежа на спине.
- Необходимо на живот положить теплый компресс. Компресс обязательно должен быть сухим и не горячим, чтобы не вызвать у новорожденного еще больший плач.
- Потом следует погладить область живота по часовой стрелке.
- Можно дать ребенку укропной воды.
- Заложенность носа
Если новорожденный кряхтит и у него наблюдается затрудненное дыхание, возможно, у него просто заложен нос. Чтобы успокоить ребенка, необходимо промыть ему нос, используя соляной раствор.
Когда необходимо показать ребенка врачу?
Есть случаи, когда дети срыгивают обильно, практически после каждого кормления. Иногда срыгивания становятся более интенсивными, появляется рвота. Ребенок слохо спит, ведет себя беспокойно, часто плачет, плохо прибавляет в весе. Тогда прежде всего требуется установить причину и, по возможности, устранить ее. Помочь установить причину срыгиваний может врач. Это может быть: расширенное входное отверстие желудка, спазм входного или выходного отверстия желудка, сужение пищевода или кишечная непроходимость.
Кроме того, причиной срыгивания может быть заболевание нервной системы, инфекционные заболевания, нарушения обмена веществ.
Спазм входного отдела желудка может проявляться срыгиваниями или рвотой нествороженным молоком без примеси желудочного содержимого во время кормления. При этом ребенок «давится» во время еды. Это явление связано с врожденным дефектом нервной регуляции в нижнем отделе пищевода, когда его перистальтика не сопровождается открытием верхнего сфинктера желудка.
Может приводить к срыгиваниям и врожденная недостаточность верхнего, примыкающего к пищеводу отдела желудка также из-за недоразвития нервных волокон. При этом наблюдается вытекание пищи вскоре после кормления, необильно, створоженным молоком, особенно при глубоком вдохе и при низком положении верхнего отдела туловища. Может отмечаться рвота потоком.
Довольно распространенной причиной срыгиваний является метеоризм. При метеоризме срыгивания более выражены во второй половине дня на фоне общего
беспокойства и вздутия живота. Состояние ребенка улучшается после отхождения газов. В этом случае помогут препараты эспумизан или дисфлатил, которые облегчают отхождение газов. Эти лекарства практически безвредны для ребенка, так как не всасываются в кишечнике, а только разрушают пузырьки газов.
Особое место среди причин, обусловливающих срыгивания у младенцев, занимает патология центральной нервной
системы. Срыгивания и рвота почти всегда отмечаются у новорожденных с внутричерепной родовой травмой, при этом рвотные массы бесцветные, содержат много слизи.
Синдром срыгиваний часто развивается на фоне перинатальной энцефалопатии — в сочетании с синдромом повышенной нервно-рефлекторной возбудимости, повышенным внутричерепным давлением, а также вегетовисцеральным синдромом, проявляющимся дискинезией желудочно-кишечного тракта. Срыгивания при этом носят упорный характер, проявляются не только после, но и перед кормлением, нередко приводят к развитию гипотрофии.
При любых инфекционных заболеваниях: ОРВИ, пневмонии, отитах, особенно при острых кишечных инфекциях и нейроинфекциях, — срыгивания могут усиливаться. В этом случае внезапно появившиеся срыгивания могут иногда оказаться одним из первых симптомов заболевания.
Литература1. Здоровье вашего ребенка. Новейший справочник./Под рек. В.А.Александровой.Изв-во Эксмо, 2003 г.
Симптомы «ведьминого часа»
Хорошо бы, конечно, только часа. Самый распространенный временной отрезок для вечернего рева — от 18 до 22 часов. День подходит к концу, все члены семьи в сборе, кажется, уже можно спокойно поужинать, пообщаться и отдохнуть. И вот тут внезапно раздается детский плач.
Часто для плача не находится особой причины. К полутора месяцам родители уже более-менее различают, когда их кроха плачет от голода, когда он хочет спать или что-то болит. Но «ведьмин час» называется так именно потому, что, кажется, кроме злых чар, причины для плача больше и не найти.
Иногда малыши плачут, не успокаиваясь, иногда успокаиваются, если с ними нянчиться, но стоит только отойти… Некоторые молчат только у мамы на груди, у папы на руках или в теплой ванне.
При этом по всем симптомам и проявлениям у ребенка ничего не болит, он сыт, подгузник чист, опрелости и прочие болячки ни при чем, однако все идет не так, грудничку мало что по нраву. Что же это?
Удаление липомы: как избавиться от жировика?
Если липома большая, находится на видном месте, а также если она причиняет неудобство, например, давит на мышцы или нервное сплетение, вызывая боль, ее нужно лечить. Единственным эффективным способом лечения липомы (жировика) является хирургическая операция. Самостоятельно избавиться от липомы, пытаясь её выдавить — бесполезно. Кроме того, такие попытки могут привести к инфицированию и нагноению образования.
Удалить липому небольшого размера можно в амбулаторных условиях — без госпитализации в больницу. В этом случае применяется местная анестезия (обезболивание). Операция длится 15-20 минут, и можно уйти домой практически сразу после её окончания.
Если в результате диагностики выясняется, что опухоль имеет большие размеры, расположена в труднодоступном месте или глубоко проникает в мягкие ткани и внутренние органы, для лечения липомы потребуется лечь в больницу на несколько дней. В сложных случаях операцию по удалению жировика проводят под наркозом (общей анестезией).
Чаще всего удаление жировика производят с помощью простого хирургического надреза кожи над опухолью и вылущивания её из окружающих тканей. Операция заканчивается ушиванием раны. После лечения на коже остается рубчик.
Лучшие косметические результаты дает эндоскопическое удаление липомы. В этом случае точечный надрез делают не над жировиком, а на отдалении от опухоли, маскируя его в естественных складках кожи, в подмышках, на волосистой части головы и др. Через надрез к липоме проводят тонкие микрохирургические инструменты и эндоскоп, с помощью которого хирург визуально контролирует свою работу.
Еще одним щадящим методом является липосакция липомы. В этом случае жировую ткань из опухоли отсасывают через широкую иглу, введенную под кожу. Однако после таких операций липома может со временем появиться вновь.
Причина беспокойства номер два: скачок роста у детей
Если вечерние часы сопровождаются постоянным «висением на груди», скорее всего, ребенок наедается про запас перед очередным скачком роста. В скором времени он удивит родителей новой прибавкой, выражающейся в килограммах и сантиметрах.
Порой излишнее стремление приучить малыша спать по ночам без перерывов снижает лактацию у мамы. В этом случае дети в конце дня пытаются «наесться на ночь» или ощущают голод по итогам дневных кормлений.
Стоит помнить, что пик выработки пролактина при устоявшейся лактации приходится на период в 4-6 часов утра, поэтому кормления грудью рано утром стоит сохранять как можно дольше. Это позволит малышу находиться на чисто грудном вскармливании более длительный период.
Также постоянное требование груди в период вечерних беспокойств может быть связано с привычкой ребенка успокаиваться «на груди». Сильный сосательный рефлекс или установка мамы давать грудь при любом плаче могут привести именно к таким последствиям. Что делать? Переключать грудничка на другие виды успокоения и, возможно, предложить соску.