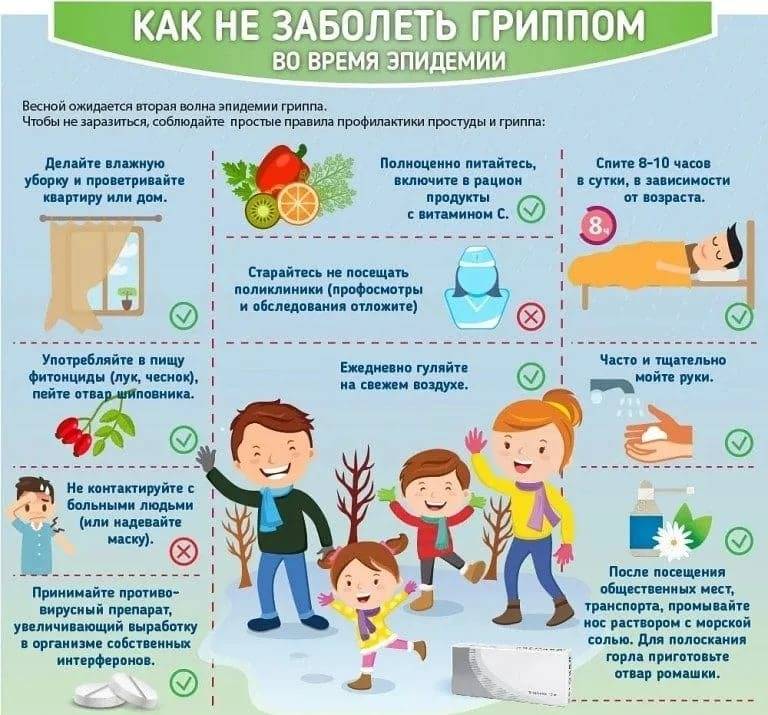
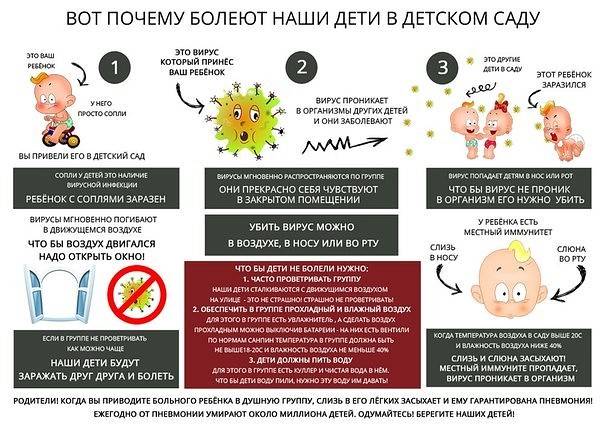
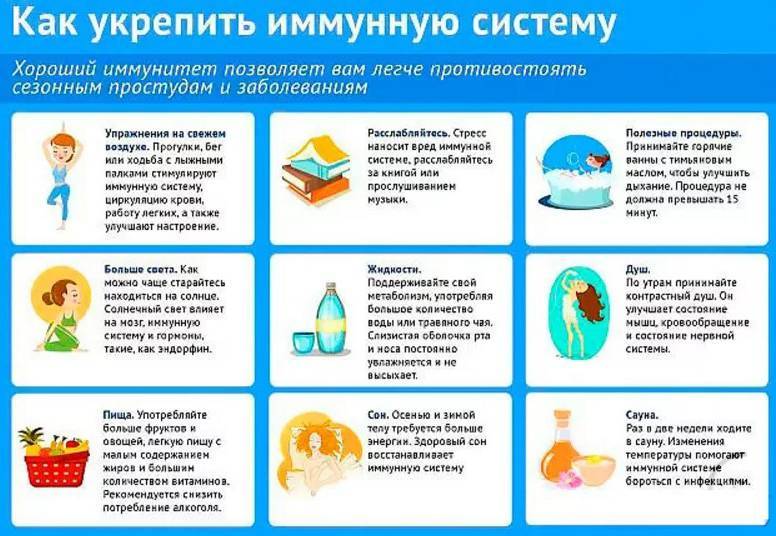
Причины частых болезней у ребенка
- очаги хронической инфекции в носоглотке. Специалистам известно, что чаще всего болеют простудами и гриппом дети с недолеченными ринитами, фарингитами, с постоянно увеличенными миндалинами, с гнойными «пробками». Такие медленно «тлеющие» инфекции приводят к отравлению организма, его хронической интоксикации. Токсические вещества ослабляют иммунную систему ребенка и не дают ей эффективно сопротивляться болезни.
- аденоиды — разрастание носоглоточной миндалины. Это приводит не только к постоянным простудным заболеваниям, но и к частым отитам, гайморитам, гнойным ринофарингитам, хроническим ангинам, бронхитам, нарушениям слуха. Как правило, такие дети также страдают аллергическими заболеваниями – нейродермитом или крапивницей.
- перенесенная родовая травма, нервно-психические расстройства, энцефалопатия. У детей, перенесших родовые травмы, нарушается взаимодействие между различными структурами головного мозга, что влияет на обмен веществ, свертываемость крови, выработку иммунных антител. Самая частая причина нарушений деятельности головного мозга — его гипоксия, то есть нехватка кислорода. На фоне гипоксии возникают нарушения кровообращения в головном мозге, которые приводят к вторичному, то есть приобретенному в течение жизни иммунодефициту.
- нарушение работы эндокринной системы, в частности, увеличение вилочковой железы. Роль этой железы переоценить трудно — она вырабатывает Т-лимфоциты, играющие одну из главных ролей в защите организма от инфекций. Если вилочковая железа работает неправильно, иммунитет ребенка снижен и он постоянно болеет ОРЗ.
- нарушение выработки кортикостероидных гормонов. Характерный признак таких нарушений — поражения в виде «грязных локтей и коленей», когда кожа на этих участках темнеет и шелушится. Часто у таких детей бывают хронические заболевания кишечника: энтероколиты, дисбактериоз, глистные инфекции, лямблиоз.
- в организме ребенка вырабатывается недостаточное количество иммуноглобулина А. Это нарушение можно заподозрить, если к постоянным простудам у малыша добавляются еще и гнойничковые поражения кожи, гнойные заболевания слизистых оболочек, в первую очередь конъюнктивы глаз, а также различные аллергические расстройства: астматический бронхит, бронхиальная астма, нейродермит, непереносимость той или иной пищи. Сходные последствия для здоровья ребенка вызывает и другое иммунологическое расстройство – повышенная выработка иммуноглобулина Е.
- нарушения обмена веществ. К примеру, нарушения обмена солей в организме способствуют развитию инфекцияй мочевыделительной системы, в частности, цистита.
- постоянные стрессы, а также какие-то серьезные психические травмы: например, семейные раздоры, отправка в детский садик, переезд к бабушке.
- длительный прием некоторых лекарств, в частности, гормональных препаратов, антибиотиков или иммунодепрессантов.
- проживание в экологически неблагоприятных условиях. Это может стать причиной как первичного иммунодефицита, который связан с генетическими «поломками», так и вторичного, обусловленного влиянием вредных веществ на иммунную систему ребенка.
О частых простудах
Простуды, или острые респираторные вирусные инфекция (ОРВИ) — это общий термин, который обозначает группу легких, но довольно заразных заболеваний в области верхних дыхательных путей, ведущих к воспалительному процессу в слизистой оболочке носоглотки. Обычно симптомы частой простуды начинают развиваться спустя 1-2 дня после заражения. Заболевший человек является заразным первые пару дней, а выздоравливает около одной недели. Чтоб обезопасить себя от появления частых простуд следует принимать ряд мер, которые способны защитить вас в особо опасный период заболеваний.
Всего насчитывается свыше 200 видов вирусов, которые вызывают заболевания носовой части и глотки. Наиболее распространённые возбудители — это риновирусы, которые поражают слизистую носа, выступая причиной 30% частых простуд. Обычный человек может болеть простудой три раза в год. Частые простуды — это четвёртое заболевание среди острых по распространённости.
Для некоторых людей частые простуды — это серьёзная угроза, особенно это касается стариков и новорождённых, хронических больных, в частности людей с сердечно-лёгочными заболеваниями как хронический бронхит, бронхиальная астма и эмфизема лёгких.
Основными симптомами частых простуд являются:
- Насморки со слизистыми или гнойно-слизистыми выделениями;
- Заложенность носа;
- Боли в горле;
- Кашель;
- Чихание;
- Воспаление слизистой носоглотки;
- Общая слабость, утомление;
- Повышение температуры;
- Мышечная боль.
Особенности инфекционного процесса

Проникновение в организм вируса или микроба сопровождается последовательной цепью событий, которые имеют свои внешние проявления. Так, например, попадание вирусов на слизистые носа и горла приводит к формированию повреждений эпителия, выражающихся в першении глотки, сухости носа и дискомфорте. Вирусные частицы повреждают клетки эпителия, внедряясь в них и начиная активное размножение. Организм не оставляет подобное без внимания, активизируя местные защитные факторы. К месту атаки прибывают лейкоциты, выделяющие воспалительные факторы, ограничивая очаг распространения неприятеля. За счет притока крови возникает краснота и отек тканей, а затем и истечение слизи из носа, чтобы смывать образующиеся вирусные частицы и не давать им проникать глубже.
Помимо этого, контактируя с неприятелем, лейкоциты и лимфоциты активизируются, приводя к синтезу защитных веществ — иммуноглобулинов и интерферонов и других факторов, которые являются второй стеной защиты. По мере накопления в организме антител, вирусы блокируются, разрушаются и выводятся из тела, инфекция завершается. Для того, чтобы активизировать образование интерферонов и поторопить лимфоциты в плане синтеза антител, организм включает режим лихорадки. При повышении температуры вирусы снижают свою активность — такая жаркая среда для них неприятна, а вот для организма это активизация обменных процессов и метаболизма, усиление синтеза интерферонов и антител.
Поэтому, хорошо пролихорадив пару-тройку дней, организм активно накапливает защитные факторы, чтобы атаковать и уничтожить вирусы.
Затем температура спадает и все болезненные симптомы исчезают. Тогда заболевание быстро разрешается и оставляет после себя адекватный иммунный ответ. Последующая встреча с вирусом будет гораздо более быстрой и активной, лимфоциты, знающие врага в лицо, уже не дадут ему сформировать инфекцию. Так должно быть в идеале, но родители зачастую, в попытках лечить ребенка современными противопростудными средствами, делают только хуже, нарушая полноценный иммунный процесс. Это и приводит к формированию вечно сопливых и болеющих детей.
Что делать, чтобы ребенок болел реже?
Первые месяцы адаптации в саду самые тяжелые и для ребенка, и для его родителей. Малыш, для которого раньше посещения врача были редкостью, теперь находится постоянно на больничных и ослаблен. Тем не менее, родителям нужно осознавать, что ребенок взрослеет, а посещение детского сада – это необходимая часть для нормальной социальной жизни.
О проблемах с болезнями в детских учреждениях рассказывают повсеместно. По этой же причине многие родители даже не хотят приводить в дошкольные центры своих детей, обосновывая это тем, что беспокоятся о здоровье крохи. Однако не стоит забывать, что по достижению определенного возраста ребенку нужно будет идти в школу, где находятся такие же дети, которые переносят аналогичные вирусы. Обойти детские заболевания в любом случае не получится.
Адекватная внешним условиям и удобная одежда и обувь
Перегрев хуже переохлаждения. Нужно следить за тем, во что обут и одет ребенок. Малыши подвижнее взрослых, поэтому и слоев одежды на них должно быть меньше.
Идеально, если ребенок может раздеться при желании. Для этого лучше не надевать очень теплые вещи, а одеть малыша в несколько слоев одежды. Если ребенку жарко, его можно будет раздеть. Определить температуру малыша можно пощупав спину и шею.
Закаливание организма
Для укрепления детского иммунитета необходимо делать закаливающие процедуры. Стоит приучить малыша к контрастному душу, поиграть с ним в воде, объяснить, что это поможет быть ему здоровым и сильным. Обливания также полезны, но проводить их можно только после консультации с педиатром. Все процедуры должны вводиться постепенно. Не стоит делать из этого испытания. Температура воды должна быть ниже привычной всего на 1-2 градуса.
Кроме этого, необходимо следить за тем, чтобы малыш не перегревался. Молодым родителям не стоит слушать людей, которые говорят, что ребенку все время холодно и его нужно потеплее одеть. Подбирать одежду и обувь необходимо так, чтобы малышу было комфортно и не жарко.
Заботиться об иммунитете своего ребенка нужно с рождения. Температура в детской комнате не должна быть выше 20 градусов. Ребенок должен быть одет так, чтобы не было ни холодно, ни жарко. Купать новорожденного можно сразу же после заживания пупочной ранки. Изначально температура воды должна быть 36-38 градусов, а в дальнейшем можно будет постепенно уменьшать. Дети, приученные к прохладной воде с рождения, реже болеют.
Не стоит недооценивать пользу прогулок на свежем воздухе. Гулять с ребенком следует ежедневно не менее 4,5 часов.
Профилактический прием поливитаминов и противовирусных в период эпидемий ОРВИ
Многие родители при первых же симптомах простуды пытаются дать ребенку «волшебную таблетку», чтобы сразу нормализовать состояние малыша. Такой подход неверный. Вместе с микробами, антибиотики убивают и полезные бактерии, что отражается на работе внутренних органов и на иммунитете в целом. Не нужно начинать медикаментозную терапию, если температура не поднимается выше 38 и держится менее 3 дней.
Заболевание лучше предотвратить, поэтому вместо сильных медикаментов во время болезни лучше принимать витамины. Необходимо укрепить иммунитет ребенка настолько, чтобы он сам мог справлять с инфекцией. Болезнь без лечения длится дольше, но есть и положительный момент — нет побочных эффектов от лекарств.
В сад — только после полного выздоровления!
Не нужно отводить ребенка в детский сад сразу же после того, как исчезли симптомы простуды. Педиатры рекомендуют подождать, пока организм полностью окрепнет после болезни. Можно поиграть с малышом дома, погулять на свежем воздухе, съездить в парк. Это позволит укрепить иммунитет крохи. Так детский организм будет готов к столкновению с новыми инфекциями.
Возможно ли самолечение
Многие родители полагают, что если заболевание не проявляется в тяжелой форме, оно постепенно пройдет само, не обращаясь к специалисту даже если часто болит горло у ребенка. Это опасная позиция, так как частые простуды приводят к ослаблению иммунной защиты, ухудшается общее состояние детского организма.
Категорически не рекомендуется ограничивать процесс лечения малыша средствами домашней (народной) медицины, особенно если ребенок часто болеет ОРВИ. К детскому врачу-педиатру нужно обратиться обязательно.
На приеме у педиатра
Важный момент борьбы с частыми простудами – грамотное определение возбудителя болезни, только после этого можно назначить эффективное лечение. Кроме этого, специалист выявляет истинные причины повышенной заболеваемости, без современных средств диагностики – это невозможно.
Еще один важнейший пункт – профилактические меры, которые могут включать и медикаментозное лечение иммуномодуляторами, и комплексное оздоровление витаминами, подобранными индивидуально.
Лечение своего ребенка, часто болеющего простудными болезнями, нужно доверять опытным специалистам и лучше это делать в платной медицине. Как показывает практика, стоимость консультации у хорошего врача и действительно эффективное лечение, в десятки, а то и сотни раз ниже, чем итоговая стоимость бесполезных лекарств, килограммами закупаемых по совету соседок или выписанных по стандартным схемам, используемым в муниципальных медучреждениях.
Обратитесь к педиатру и буквально на первичном приеме поймете, что такое современный подход в педиатрии. Вполне возможно, что ребенку придется пройти ряд высокорезультативных анализов, но результат – крепкое здоровье – того стоит. Кстати, стоимость диагностики и лечения невысока и доступна всем. Более того, если вам удобнее сдавать анализы и консультироваться дома, то врача и медсестру можно вызывать на дом, даже если у ребенка нет температуры.
«Чеснок может отпугнуть разве что всех вокруг»
— На врожденный иммунитет мы повлиять не можем: он обусловлен генетикой. А что насчет приобретенного? Можно ли как-то укрепить иммунную систему ребенка?
— В первые месяцы жизни малыша самое лучшее средство для укрепления иммунитета — грудное вскармливание. Да, оно не повлияет на то, что было заложено генетически: если у ребенка уже есть патологии иммунной системы, кормление грудью ситуацию не исправит. Но при этом в грудном молоке содержится большое количество защитных факторов, которые помогают ребенку не заболеть или справляться с теми или иными инфекциями. Однако стоит помнить, что максимальную защиту оно дает лишь в первые полгода: дальнейшее кормление с точки зрения повышения иммунитета бесполезно.
— Как помочь иммунитету в дальнейшем, особенно в сезон простуд?
— Существуют специфические и неспецифические варианты профилактики респираторных заболеваний
Неспецифические — это образ жизни ребенка: важно наличие физической активности, правильное питание, закаливающие процедуры. Также в период подъема заболеваемости нужно соблюдать правила «респираторного этикета»: после посещения общественных мест мыть руки и ополаскивать слизистые для того, чтобы избежать заражения, во время чихания и кашля прикрывать рот салфеткой, избегать мест массового скопления людей и оставаться дома, если вы заболели
Специфическая профилактика — это вакцинация против гриппа. Доказано: те, кто был вакцинирован от гриппа, реже болеют (в том числе и другими респираторными инфекциями) и легче переносят болезнь.
Бывает, после вакцинации ребенок заболевает, и родители списывают болезнь на прививку. Но современные вакцины — инактивированные: это значит, что в них нет живого вируса и стать причиной болезни они не могут. Скорее всего, малыш уже подхватил инфекцию на момент вакцинации, просто болезнь себя не проявляла.
Существуют также лекарственные средства, способные воздействовать на иммунную систему организма. Они могут быть эффективны в долгосрочной перспективе: это значит, что вы не перестанете болеть прямо сейчас, но, принимая их, будете болеть гораздо реже или же легче переносить вирусные инфекции. Однако применять подобные средства лучше после консультации с врачом.
— А что насчет народных средств — чеснока и лимона?
— Чеснок может отпугнуть разве что всех вокруг. А вот противостоять вирусам он не способен. Лимон также не несет профилактической пользы, однако не будет лишним, если вы уже заболели. Дело в том, что в лимоне содержится большое количество витамина С, который воздействует на факторы иммунной защиты и сосудистую стенку. Он будет препятствовать распространению вируса в организме и тем самым помогать быстрее справиться с болезнью. Но следует знать, что витамин С — это всего лишь вспомогательное вещество и лечение он не заменяет.
Почему так важно обратиться к специалисту?
Если ваш ребёнок часто болеет простудными заболеваниями, это достаточный повод, чтобы обратиться за помощью к опытному специалисту. Он поможет выявить причину и своевременно принять меры. Необходимость консультации обусловлена ещё и тем, что ребёнок, который очень часто болеет, подвержен ряду патологических состояний, таких как:
- нарушение работы внутренних органов и систем;
- отставание от сверстников в физическом и психомоторном развитии;
- снижение иммунорезистентности организма;
- развитие фоновой патологии в виде гипотрофии, анемии, рахита;
- сложная социальная адаптация среди сверстников.
Не стоит также забывать о том, что в будущем это может привести к ещё более серьёзным последствиям, которые будут выражаться в ограничении выбора профессии и негативном влиянии на репродуктивную функцию.
Наши врачи
Тюкалова Наталья Рудольфовна
Врач-гематолог, педиатр, кандидат медицинских наук
Стаж 29 лет
Записаться на прием
Румянцева Оксана Владимировна
Врач – педиатр, детский гастроэнтеролог
Стаж 15 лет
Записаться на прием
Причины
Вопрос о том, почему ребёнок часто болеет, актуален для многих родителей. Однако однозначного ответа на него не существует. Причин возникновения данного явления множество, среди них стоит выделить следующие:
Медицинская карта по Форме 026/у для детского сада и школы
Стоимость: 8 950 руб.
Подробнее
- неблагоприятные социально-бытовые условия;
- несоблюдение правил личной гигиены;
- необходимость посещения детских дошкольных учреждений в раннем возрасте, где повышается вероятность частого инфицирования ребенка;
- стрессовые факторы;
- гиподинамия;
- неправильное питание;
- гипо-, авитоминоз;
- конституциональный тип ребёнка;
- повышенная аллергизация организма;
- нарушение микробиоты кишечника;
- хронические персистирующие инфекции.
- нарушения в системе иммунитета;
- неблагоприятная экологическая обстановка.
По каким критериям детей включают в группу «ЧДБ»?
Принадлежность ребёнка к группе часто и длительно болеющих основывается на частоте эпизодов ОРЗ в течение года. Так для малыша 1-5 лет достаточно 5 и более эпизодов респираторных заболеваний в течение года.
Лечение
Лечение часто болеющих детей назначается специалистами клиники ЦЭЛТ в индивидуальном порядке. План лечения может быть разным. Обычно он включает в себя режимные моменты, пищевую коррекцию, немедикаментозную терапию. Основные рекомендации представлены ниже:
- грудное регламентированное вскармливание;
- здоровый образ жизни всей семьи (отказ от курения родителей, терапия имеющихся заболеваний всех членов семьи);
- индивидуально разработанная диета/сбалансированное питание;
- подбор оптимального для конкретного возраста режима дня;
- закаливание ребёнка;
- физическая активность (утренняя гимнастика, подвижные игры, вечерняя прогулка, уроки физкультуры в школе);
- лечебно-профилактические меры по оздоровлению организма;
- применение методик физиотерапии и массажа;
- своевременная вакцинация;
- медикаментозная иммунокоррекция.
В случае присутствия у ребёнка, отягощённого аллергоанамнеза, необходимо посетить для выявления аллергена, подбора адекватной терапии и способов профилактики обострений.
Обращайтесь в клинику ЦЭЛТ, растите своих малышей здоровыми!
- Медицинское наблюдение детей первого года жизни
- Профилактический осмотр детей
«Закаливать ребенка нужно правильно»
— Вы упомянули закаливание. Что это такое и когда можно начинать закаливать малыша?
— Закаливание — комплекс воздействий на организм с целью адаптации иммунной системы к различным факторам внешней среды. Тренировать иммунитет с помощью закаливания можно и нужно с первых дней жизни ребенка: это могут быть вечерние купания, обливания, воздушные и солнечные ванны, которые рекомендуют педиатры после выписки из роддома.
Однако закаливать ребенка нужно правильно, предварительно проконсультировавшись с педиатром. Ведь существуют противопоказания к проведению закаливающих процедур — например, пороки сердца, иммунодефицитные состояния, нейромышечные заболевания и прочие патологии. И сказать, что можно именно вашему малышу, может лишь врач.
— По статистике, закаленные дети в 3,5 раза реже болеют ОРВИ. Почему так происходит?
— Потому что благодаря закаливанию мы тренируем иммунную систему ребенка, способствуем ее адекватной реакции на различные факторы. Когда организм сталкивается с инфекцией, иммунитет начинает работать, не давая заболеванию развиваться и протекать с осложнениями.
— А как правильно закаливать ребенка и нужно ли при этом закаляться самому?
— При закаливании нужно соблюдать определенные принципы. Во-первых, подход должен быть комплексным: воздействие на организм ребенка различными факторами: водой, воздухом (воздушные ванны), солнцем (солнечные ванны). Во-вторых, закаляться нужно постоянно: если делать это раз в год, результата не будет
И, конечно же, очень важно, чтобы ребенок на момент закаливания был здоров
А еще в закаливании важна постепенность. Нельзя ребенка сразу окунуть в прорубь: это сильный стресс для организма, который может закончиться неблагоприятно. Зону воздействия закаливающих факторов, как и температурный режим, нужно менять поэтапно.
Нужно ли закаляться вместе с малышом? Если родители будут укреплять свой иммунитет вместе с ребенком, они подадут ему прекрасный пример. Но это не обязательно.
Почему антибиотики — не лучшее решение для лечения ОРВИ?
К сожалению, по итогам социологических опросов, около 50% россиян ошибочно думают, что для лечения ОРЗ и гриппа нужно принимать антибиотики. Это в корне неверно, потому что такие заболевания вызваны вирусами, а антибиотики эффективны только против бактерий.
Вот почему назначение антибиотиков при ОРВИ детям возможно только в том случае, если возникли бактериальные осложнения — например, если после острого вирусного ринита у ребёнка появилась вторая волна температуры и проявления гайморита (жёлто-зелёные обильные выделения из носа, головные боли и другие симптомы), который носит бактериальный характер.
В случае бактериальной инфекции, в том числе стрептококковой ангины, без антибиотиков не обойтись, тогда как их назначение без показаний вредно: оно существенно ослабляет иммунитет и серьезно меняет баланс кишечной микрофлоры, которая крайне важна для человека (например, известно, что дети с дисбактериозом кишечника в гораздо больше подвержены таким заболеваниям, как бронхиальная астма и атипический дерматит).
Особенности иммуностимуляторов при рекомендациях для ЧБД
Препараты,
усиливающие все звенья иммунного ответа – иммуностимуляторы – это достаточно
эффективные медикаментозные средства, однако их используют в определенных,
конкретных ситуациях и под строгим и постоянным контролем различных
показателей. Изначально их пытались применять и для категории лиц ЧБД, но они
не доказали свою эффективность, так как одной из особенностью детей с частой
заболеваемостью – это перенапряжение и истощение определенных механизмов
защиты. При значительной стимуляции наступала декомпенсация по этим «слабым
местам» и в итоге необходимый уровень защиты не достигался.
Иммуномодуляторы в качестве
оптимальных рекомендаций родителям часто болеющих
детей
Так
как иммунный ответ – это сложный и многоэтапный процесс, в котором неоднократно
взаимодействуют различные его звенья. При этом одно звено может быть перенапряжено,
а другое ослаблено, но в итоге иммунный ответ не обеспечивает полноценной
защиты. Роль различных регулирующих факторов, особенно тканевых и местных стала
активно изучаться несколько десятилетий назад, и, за это время, была выведена
целая группа биологически активных молекул, которые обладают именно
иммуномодулирующими свойствами.
Именно
эти тканевые регуляторы стали изучаться
на их основе стали разрабатывать лекарственные препараты. При их приеме
происходит ситуация, при которой недостаточный по уровню элемент иммунного
ответа – усиливается, а избыточно напряженный, наоборот, — снижается по силе
выраженности. Именно этим и достигается гармонизация, что делает защитную
систему организма эффективной и полноценной.
Согласно
большинству мнений в профессиональном сообществе – именно иммуномодуляторы на
сегодняшний день являются признанным «золотым стандартом» при коррекции
нарушений иммунитета у часто болеющих
детей.
В
сравнении с другими медикаментозными средствами – применение иммуномодуляторов началось
совсем недавно. Часть из биологически активных соединений не подошла под
возможность использования в качестве основы для препарата. Несколько соединений
оказались для этого подходящими и стали проводиться различные исследования их
эффективности и безопасности. Кроме этого активно ведется поиск и проверка
новых соединений.
Итогом
такого напряженного поиска срало использование в качестве иммуномодуляторов
лекарств с основой из тканевых биологически активных соединений. На настоящий
момент в странах с развитой системой медицинской помощи самыми часто
используемыми препаратами являются лекарства на основе тимогена.





![Что делать, если ребенок постоянно болеет? - [решение]](https://vsedlydetok.ru/wp-content/uploads/e/1/0/e10a2219c4798f62cbaa67baa74b3ce0.jpeg)
















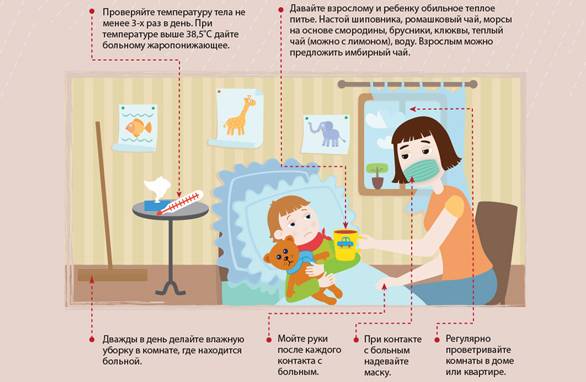



![Что делать, если ребенок постоянно болеет? - [решение]](https://vsedlydetok.ru/wp-content/uploads/f/9/3/f93ad8dc043818f004aa37a54bdfad49.jpeg)