Что такое АКДС
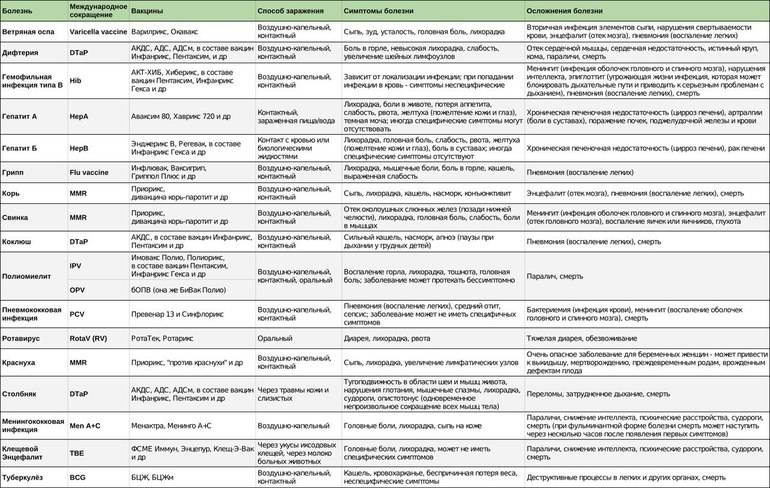
АКДС – это иммунопрофилактический препарат, который используется в педиатрии для профилактики опасных бактериальных заболеваний. Биологическое вещество сформировано из обезвреженных частиц микроорганизмов, вызывающих эти заболевания.
Адсорбированная столбнячно-дифтерийная коклюшная вакцина направлена на формирование иммунитета у ребенка. Препарат получен путем адсорбции – вытягивания обезвреженных частиц их возбудителя болезни. Таким образом, в состав вакцины входит:
- дифтерийный анатоксин – защищает от дифтерии;
- столбнячный анатоксин – защищает от столбняка;
- убитые коклюшные палочки – защищают от коклюша.
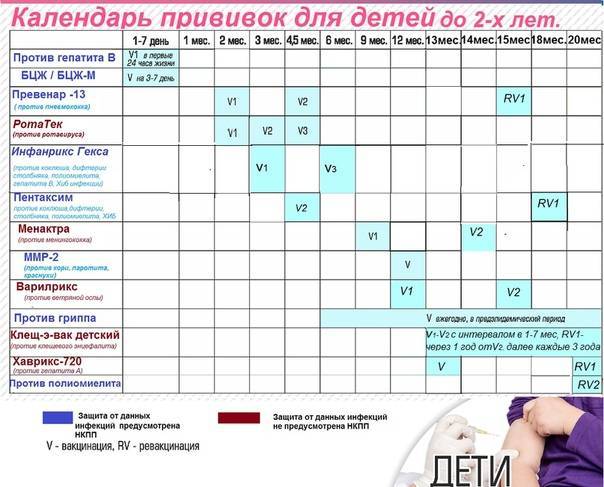
Прививка АКДС для детей выпускается в объеме 0.5 мл и 1 мл, что соответствует 1 и 2 дозам. Объем препарата для пациента выбирается в соответствии с возрастом и индивидуальными критериями здоровья.
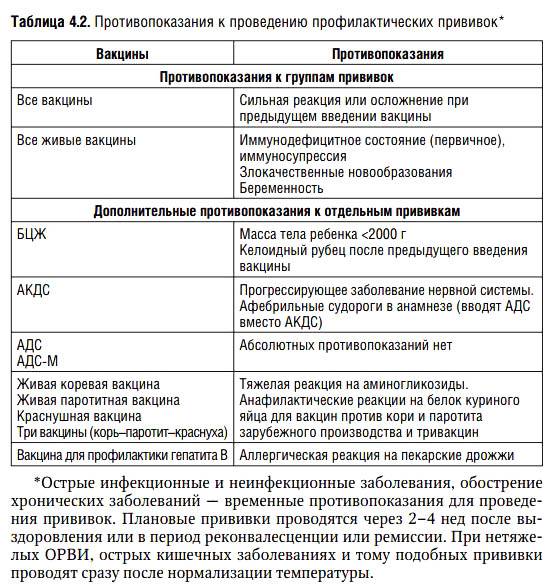
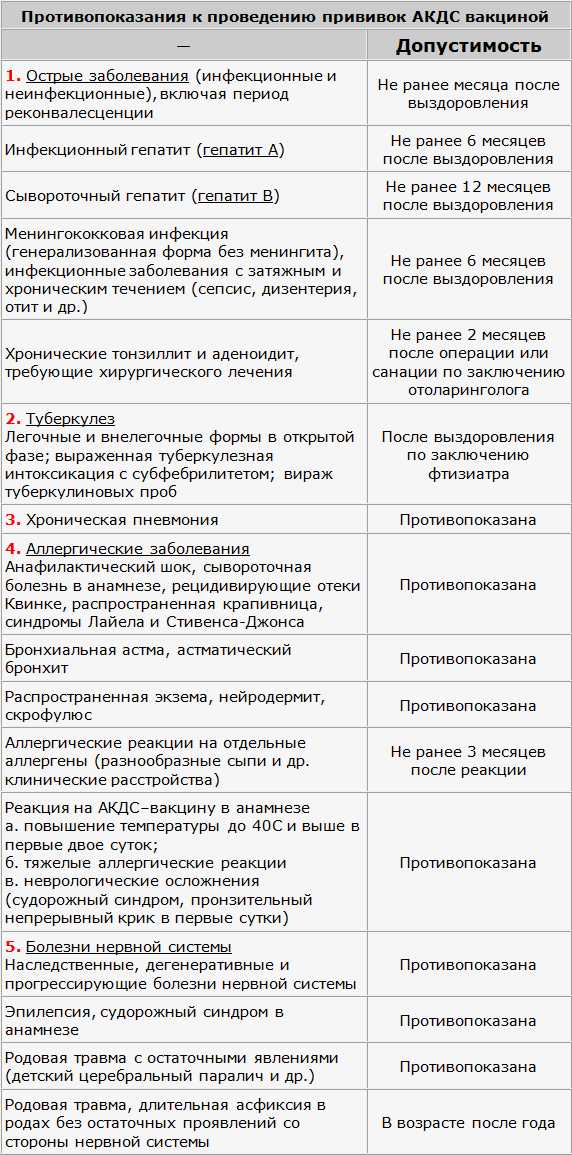
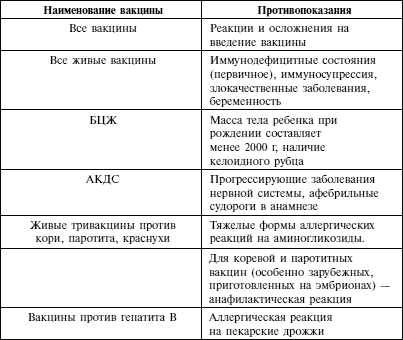
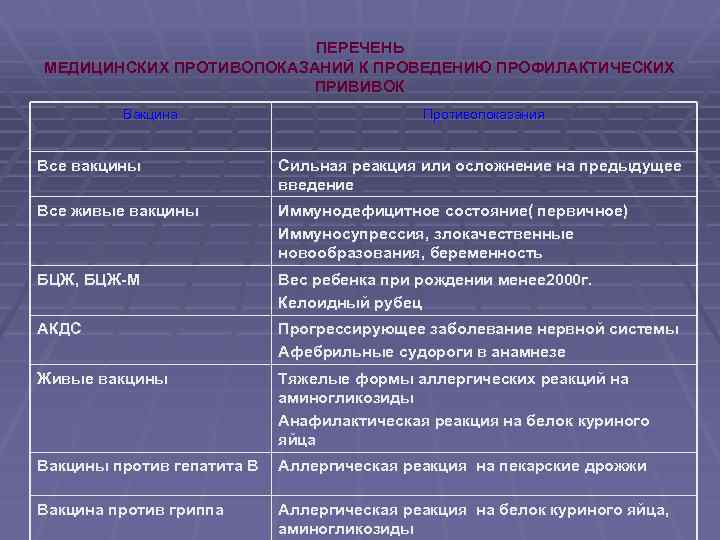
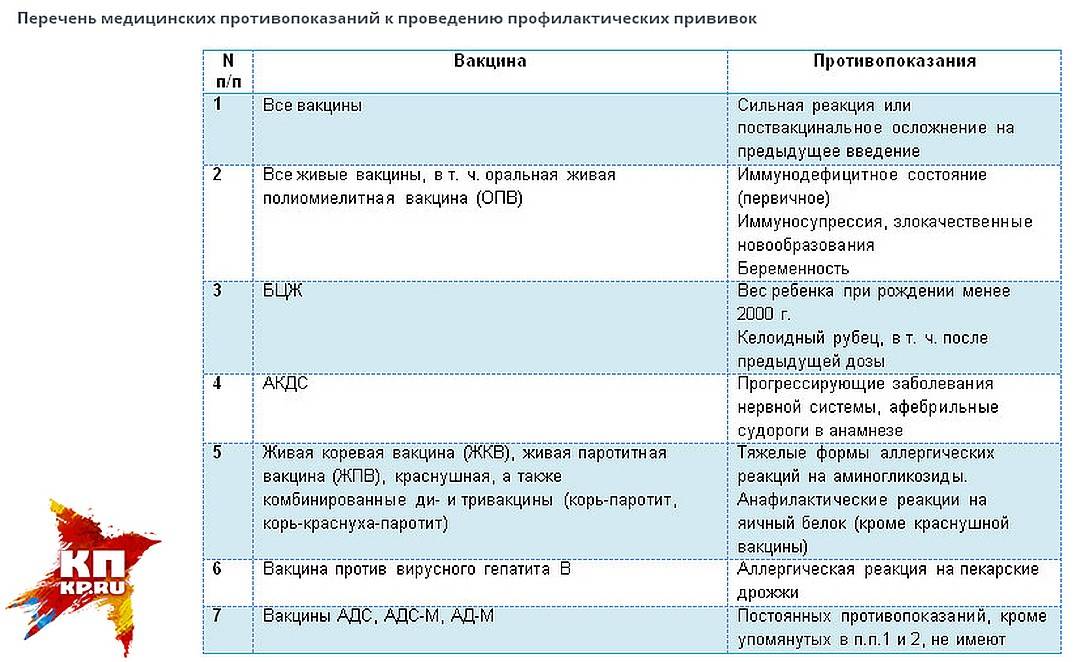
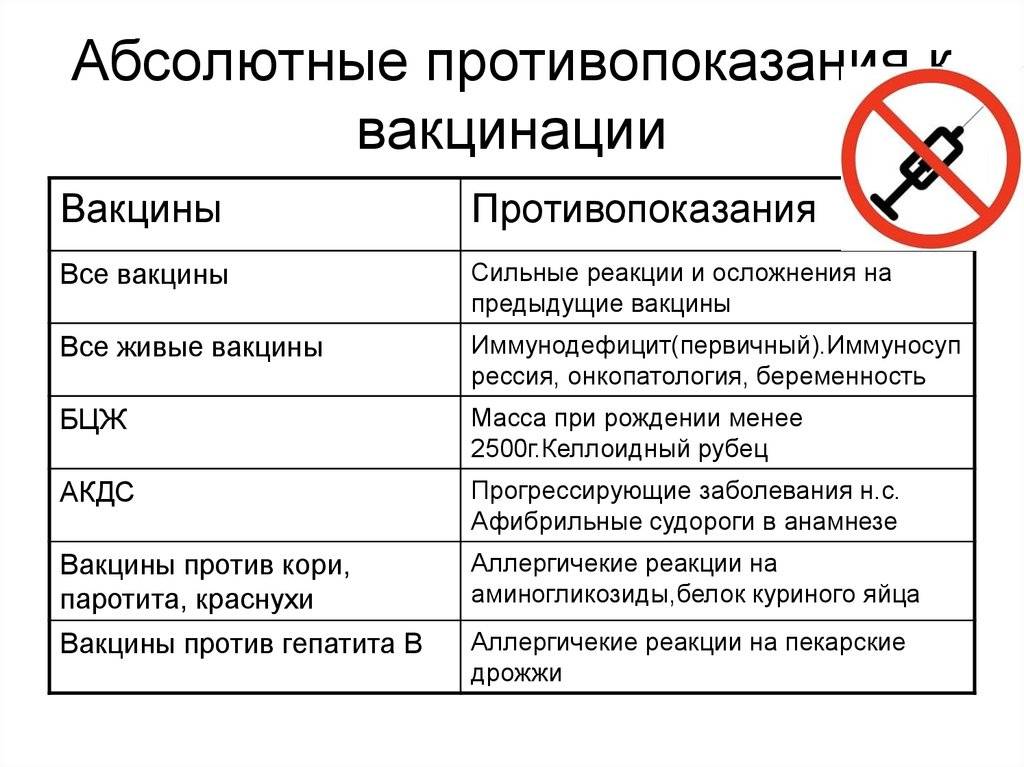
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
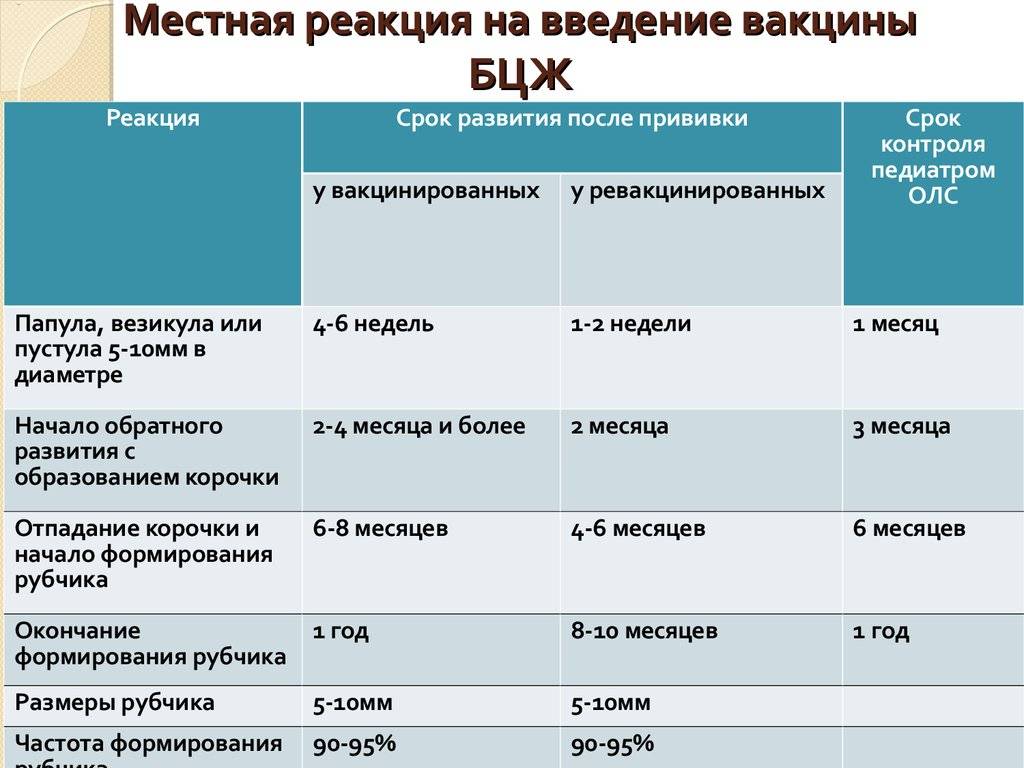
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз “дисбактериоз” не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от “нормы” не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия – собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления – являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.
А что делать, если ребенок не здоров?
Существуют определенные признаки, по которым стоит заподозрить проблемы в здоровье и отложить вакцинацию, хотя бы до момента консультации со специалистом и их разрешения. Особенно опасными в плане развития осложнений при вакцинации являются неврологические проблемы ребенка.
На что необходимо обращать внимание родителям перед походами на прививки?
Если есть признаки неврологических заболеваний
Если у малыша напряженный и выбухающий родничок, особенно в вертикальном положении, расширенные вены в области головы, лишние движения языком и сильные срыгивания, изменение тонуса в мышцах ножек и ручек, тремор конечностей или подбородка в покое, нарушения сна. Эти признаки могут указывать на наличие неврологических патологий – особенно – повышения внутричерепного давления. Резкое увеличение размеров головы или родника могут говорить о гидроцефалии. Подобные состояния требуют осмотра неврологом, начиная с 1-3 месяцев и решения вопроса о вакцинации. Если необходимо, проводится УЗИ головы и дополнительные исследования.
Многие врачи опасаются прививать детей с неврологическими патологиями, боясь усилить проявления болезни в постпрививочный период, но это неверная позиция. Заражение инфекцией, от которой проводится прививка, гораздо опаснее для неврологического здоровья ребенка. Так, коклюш у детей с неврологическими проблемами вызывает судороги и кому с поражением мозга. Конечно, прививку проводят только на фоне медикаментозной подготовки и под прикрытием препаратов – но совсем отказываться от вакцинации опасно и не правильно.
Как подготавливают к прививке таких детей?
Вакцинацию проводят после курса мочегонных, седативных и прочих препаратов, и на фоне вакцинации их вновь принимают. При приступе фебрильных судорог вакцинация проводится не ранее чем через месяц от момента приступа, до вакцинации и после нее принимаются противосудорожные средства, если судороги были на фоне высокой температуры – делать можно все прививки. Если на фоне невысокой, до 38°С – из АКДС извлекается коклюшный компонент, остальные прививки можно делать. При склонности к судорогам даже без повышения температуры после прививки ребенку дают жаропонижающее.
Если ребенок страдает эпилепсией, ему проводят вакцинацию только без коклюша, и не ранее, чем через месяц от момента последнего приступа. А при тяжелой эпилепсии могут вообще отменить прививки до стабилизации. У детей с генетическими и врожденными аномалиями нервной системы нет противопоказаний к вакцинации, если они не прогрессируют. Их вакцинируют на фоне антигистаминных и жаропонижающих средств.
Если ребенок – аллергик
При наличии аллергии прививки необходимо делать не ранее месяца с момента прекращения обострения, а также крайне важна подготовка к прививке – за неделю до нее и неделю после отменяют ввод новых продуктов, исключают контакт с потенциальными аллергенами. До и после прививки назначаются антигистаминные средства, а если ребенок постоянно принимает лечение – согласовывают подготовку с приемом препаратов.
Если малыш часто болеет
У таких детей обычно на фоне вакцинации могут обостряться или развиваться простуды или заболевания ЛОР-органов. К этому предрасполагает особенность функционирования иммунной системы и ее «дозревание». Таким малышам для профилактики респираторных инфекций назначаются препараты интерферона, витамины и общеукрепляющие средства, иммуномодуляторы, и на фоне подготовки во время ремиссии делают прививки.
Если же ребенок имеет хронические патологии других органов – эндокринной, почечной, сердечнососудистой или пищеварительной системы, им делают прививку по разрешению специалиста. Обычно это делается не ранее чем через месяц после стихания обострения, обычно под прикрытием противорецидивной терапии и при стойкой нормализации анализов крови и мочи.
Такая сложная система дает возможность намного снизить риск от возможных осложнений вакцинации и провести прививки по возможности в сжатые сроки.
На родителей при подготовке ребенка к вакцинации возложена достаточно серьезная миссия – обеспечить соблюдение всех описанных выше требований и условий для подготовки.
Методы снижения температуры
Чтобы устранить повышение температуры, пользуются медикаментозными средствами или методами народной медицины.
Рекомендуется предварительно расспросить врача, какой прием лучше. Учитывается состояние здоровья ребенка, наличие аллергии, других хронических заболеваний.
Жаропонижающие средства
Препаратами для устранения лихорадки рекомендуется пользоваться только при гипертермии свыше +38…+39 °С. Состояние пациента ухудшается, повышается риск обезвоживания.
Педиатры советуют использовать лекарства в зависимости от возраста пациента:
дети до 3 лет – сиропы (Нурофен);
- дети после 3 лет, взрослые, лица, страдающие аллергией – таблетки (Ибуклин, Парацетамол).
Объем даваемого средства зависит от массы тела. Все дозировки расписаны на упаковке препарата.
При использовании таблеток или сиропа смотрят на упаковку, на ней должно быть указано, что доза применима для детей.
Если температура не сбивается более 4 часов, используют 2 метода:
- укол литической смесью;
- одновременный прием Супрастина, Но-шпы, жаропонижающего средства.
Эти способы устраняют спазм сосудов, поэтому действующие вещества лекарства быстро проникают в кровоток, достигая центра терморегуляции головного мозга.
Народные способы
Методами народной терапии пользуются при умеренно выраженной гипертермии.
Рекомендуется применять:
- проветривание помещения, чтобы снизить температуру окружающей среды;
- снятие одежды с ребенка, чтобы охладить тело;
- обильное отпаивание водой без газов;
- растирание рук и ног для восстановления кровотока.
Запрещено применять спиртовые растирания, этанол всасывается через кожу, проникая в кровь.
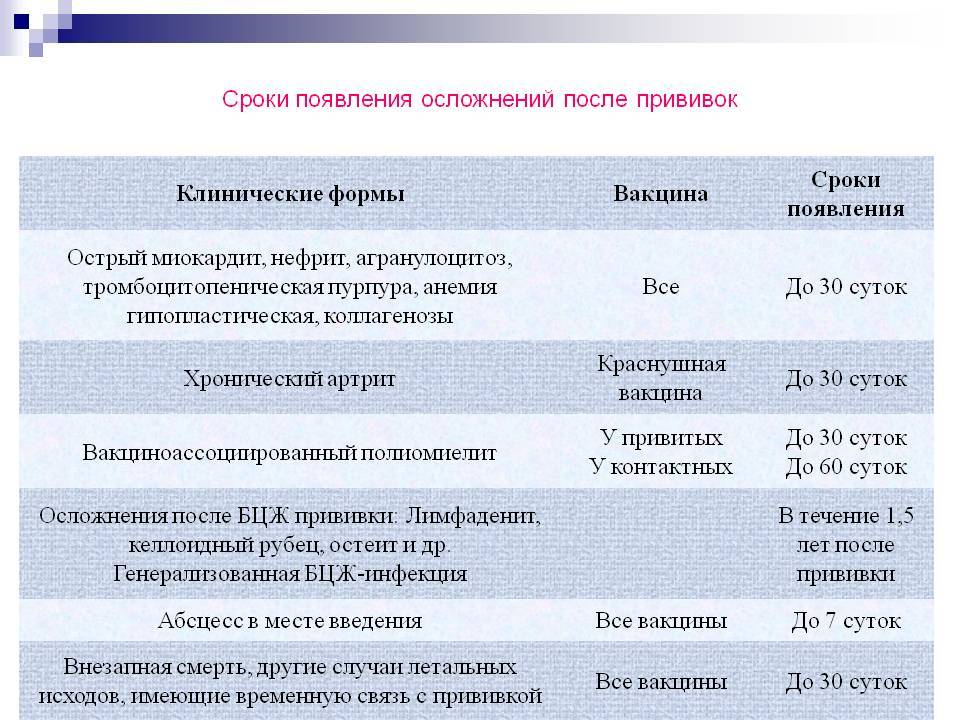
Почему повышается температура после прививки АКДС и полиомиелита
Медицинская практика подтверждает, что из всех вакцин именно АКДС переносится детьми тяжелее всего, этот факт тревожит родителей. Побочные эффекты появляются в течение первых суток после введения препарата и могут сохраняться до трех дней. Это нормальная реакция организма, который борется с попавшими в него патогенными организмами и вырабатывает иммунитет. Если после вакцинации совсем нет никаких изменений, то такое состояние считается аномальным и требует глубокого обследования организма ребенка.
Таблица. Функционально допустимые реакции на вакцину.
| Реакция ребенка | Краткое описание |
| Небольшое покраснение и опухание в месте введения вакцины | Кожа ребенка очень нежная и активно реагирует на различные повреждения. Во время укола игла раздражает покров, что неизбежно вызывает его покраснение. Такая же реакция кожи ребенка наблюдается и после обыкновенных царапин или иных повреждений – она немного опухает и краснеет. Симптом проходит самостоятельно к концу первых суток. Разумеется, во время вакцинации врач должен строго соблюдать правила дезинфекции и не заносить патогенные организмы. |
| Незначительное понижение аппетита, вялость и апатия | Внутренние силы организма брошены на борьбу с вирусами, что требует большого напряжения. Соответственно, ребенок чувствует себя некомфортно, меньше двигается, чаще спит. Может появляться жидкий стул. |
| Повышение температуры | Это следствие того, что вакцина начала работать, организм пытается справиться с возбудителями. Вполне закономерная реакция, но только в том случае, когда температура не выходит за пределы установленных норм. Каких именно – об этом более подробно поговорим ниже. |
Как болеют COVID-19 после прививки?
Наталья участвовала в клинических исследований «Спутника V»: первый компонент ей ввели 20 сентября 2020 года, а второй — 10 октября. Она сдала анализ на антитела к S-белку — этот анализ показывает, вырабатывает ли организм антитела после прививки. Антитела у женщины обнаружились.
Через четыре месяца после первой прививки на работе у Натальи начали «один за другим» заболевать ее коллеги. «У всех практически одни и те же симптомы: невысокая температура, насморк, боль в горле, слабость и ломота в мышцах. У двоих из них — положительный ПЦР», — рассказывает она.
Вскоре симптомы появились и у самой Натальи. «У меня тоже началось с того, что сначала заложило нос, потом начался сильный насморк, не помогали ни одни капли, как вода. Обоняние не пропадало. Потом присоединилось першение в горле. Температура 36,9−37,1», — говорит Наталья.
По ее словам, ПЦР-тест у нее был отрицательный, однако примерно через три недели она сдала анализ на антитела, и оказалось, что она переболела.
Легко протекала болезнь и у другой Натальи, с которой побеседовала Би-би-си. Она сделала вторую прививку «Спутника V» 16 января, а 13 февраля у нее появились первые симптомы. Она сдала тест на антиген, который делается дома, и он показал положительный результат.
Болезнь началась с небольшой температуры, рассказывает Наталья, а также кашля, боли в горле, заложенности носа и слабости. На третий день у нее пропало обоняние и начались мышечные боли, но температура нормализовалась.
По ее словам, она не знает, где заразилась: женщина работает из дома, в новые места она не ходила, а если с кем-то и контактировала, то только в респираторе. К ней начали возвращаться запахи, которых не было пять-шесть дней, и прошли мышечные боли, которые длились больше недели. До сих пор остается заложенность носа, рассказывает Наталья. Сделанный недавно антигенный тест показал отрицательный результат.
В мессенджере «Телеграм» есть целая группа заболевших после вакцинации. В ней на момент написания статьи состоят более 2 тысяч человек.
Администратор группы и кандидат биологических наук Алена Макарова в беседе с Би-би-си рассказывает, что о своем опыте встречи с коронавирусом ей написали 84 человека после гражданской вакцинации и 14 участников клинических исследований, которые сделали тесты на антитела и считают, что точно получили вакцину, — всего ей известно о 98 заболевших.
Фото: Reuters
Из этих 98 случаев 78 человек столкнулись с симптомами, похожими на коронавирус (39 из них получили положительные тесты ПЦР или на антитела). Еще у 20 человек был длительный тесный контакт с зараженными, но они не заболели, рассказывает Макарова.
Случаи заражения после второй прививки также случаются, но значительно реже, отмечает Макарова.
«С декабря по февраль мы собрали несколько тысяч отзывов после вакцинации „Спутник V“ , — рассказывает она. — Как правило, вакцина переносится достаточно хорошо и практически у всех появляются антитела… Результаты „народного исследования“ „Спутник V“ выглядят очень обнадеживающими».
Конечно, в таких группах никак нельзя проверить, насколько эффективно «Спутник V» защищает от COVID-19, так как в «народном исследовании» отсутствует группа плацебо, замечает Макарова. «Но мы можем точно сказать, что защита есть, и COVID-19 у вакцинированных протекает в легкой форме», — говорит она.
Если контакт с вирусом произошел через неделю после первой прививки (то есть симптомы появились примерно через 12 дней), то болезнь во всех случаях в этой выборке протекала в легкой форме, отмечает Макарова. Редко у кого поднималась температура выше 37,6 градусов.
Самые частые симптомы, которые наблюдались у заболевших, по словам Макаровой, — это потеря запаха, сильный насморк, небольшая температура, иногда головная боль и небольшой кашель. Как правило, симптомы ОРВИ заканчивались через 3−5 дней.
Макарова отметила одну из особенностей, о которой рассказывали многие заболевшие участники группы, — сильный насморк, похожий на аллергический ринит. «Возможно, это отличие протекания COVID-19 после вакцинации от „естественной“ болезни», — предполагает администратор группы.
Сама Макарова вместе с мужем тоже переболела COVID-19 после вакцинации — контакт с болеющим родственником у них случился через несколько дней после второй прививки.
«Мы оба заболели в легкой форме: у мужа были симптомы ОРВИ и субфебрильная (37−37,4) температура четверо суток, а у меня была аносмия неделю и странная двухнедельная температура 37,2».
Макарова уже болела коронавирусом в июне прошлого года и, по ее словам, тогда заболевание протекало намного тяжелее. «Поэтому я считаю, что вакцина защитила, так как антитела у меня исчезли в октябре-ноябре», — говорит она.
Когда ребенку не вводят вакцину АКДС?
Дети не должна получать вакцину АКДС в следующих случаях:
- Имеется острое заболевание. Если ребенок плохо себя чувствует, лучше подождать, пока ему не станет лучше, прежде чем сделать АКДС. Таким образом, если у ребенка есть инфекция, лихорадка и он вялый из-за какого-либо заболевания, дается медовод, пока малыш полностью не вылечится, прежде чем проводить вакцинацию.
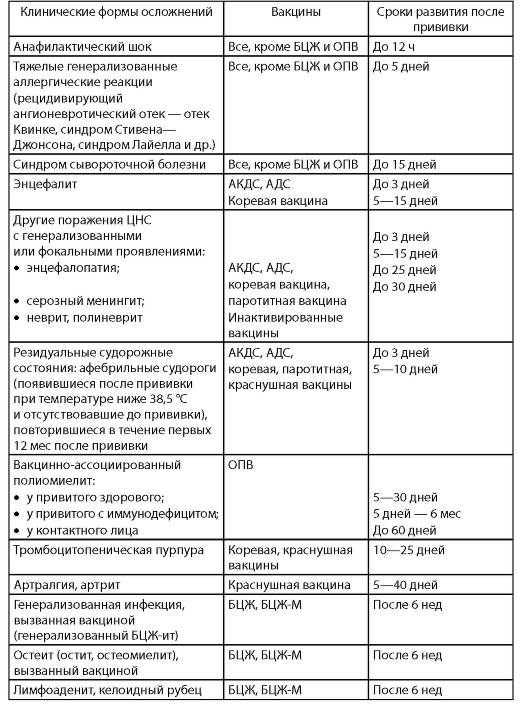
- Младенец перенес умеренную или тяжелую реакцию на предыдущее введение АКДС. Если ребенок получил умеренный или тяжелый побочный эффект от предыдущей прививки, то он никогда не должен получать последующую вакцинацию. Эти побочные эффекты включают аллергические реакции, судороги, потерю сознания, кому или любое другое неврологическое заболевание, вызванное вакциной.
- У ребенка имеется неврологическое заболевание или генетическое заболевание. Если у ребенка неврологические проблемы или врожденное заболевание допуск к вакцинации дается неврологом, после подготовки и с индивидуальным графиком вакцинации.
В некоторых из вышеуказанных случаев ребенок может получить вакцину против дифтерии и столбняка, но без коклюшного компонента.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
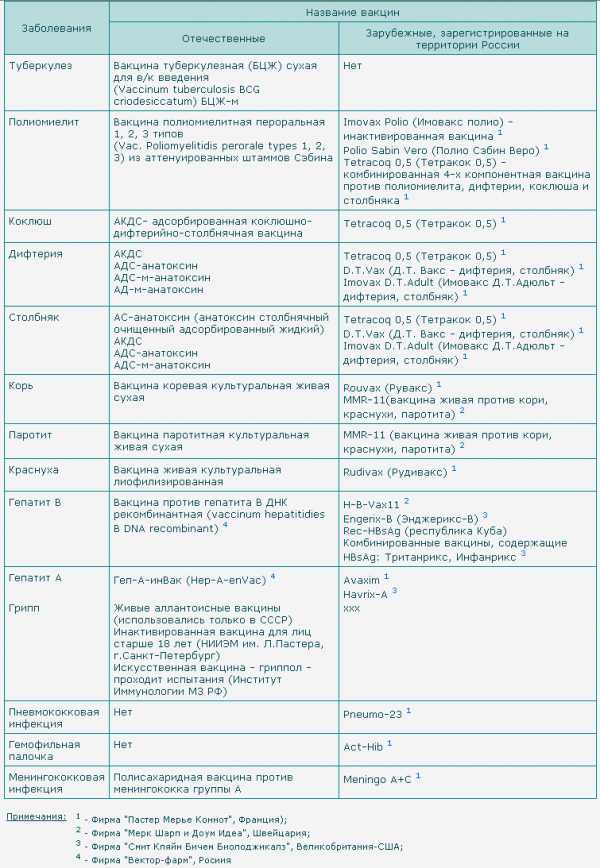
АКДС – что такое, риски и виды вакцин
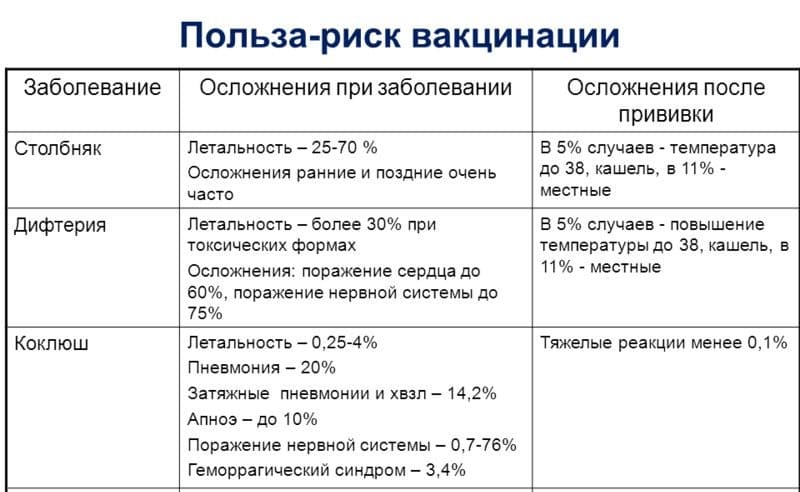
Отвечая на первую часть вопроса, нужно разобраться, что же это вообще за вакцина. Этот российский препарат (АКДС – это именно торговое название) разработан как профилактика трех болезней – коклюша, дифтерии и столбняка. Компоненты дифтерии и столбняка редко вызывают реакции в организме, а вот коклюшный компонент другой, именно он вызывает большее количество реакций и тяжело переносится.
Цельноклеточные и бесклеточные вакцины
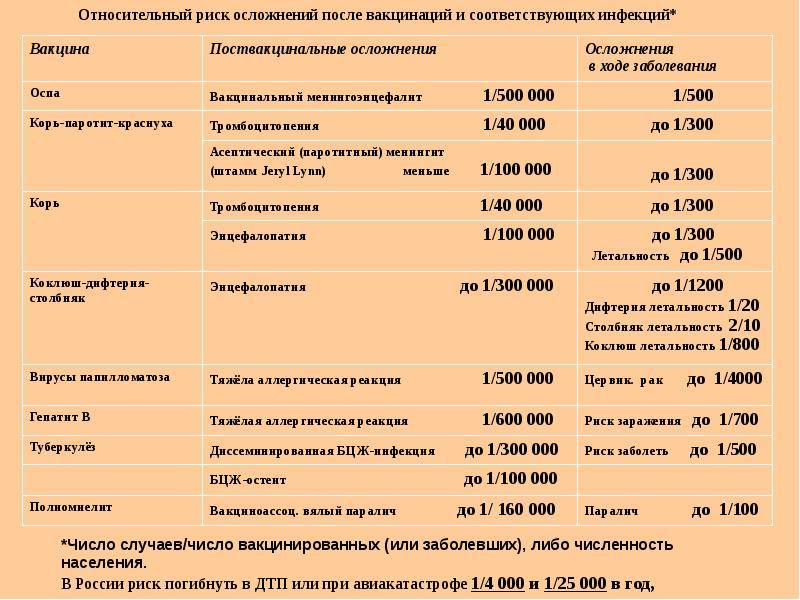
В красноярских поликлиниках закупается именно эта вакцина по причине своей невысокой цены. Одна доза стоит бюджету порядка ста рублей. АКДС относится к цельноклеточным вакцинам, т.е. содержат клетку микроба коклюша целиком, а это целый набор чужеродных для человеческого организма веществ. Эти вещества в вакцине АКДС и провоцируют ответную реакцию организма. А реакции эти могут быть разными, от легких недомоганий до крайне тяжелых расстройств. Обычной считается небольшое повышение температуры, покраснения места введения препарата, рвота или понос. Куда серьезнее, если у ребенка начинаются судороги, повышается температура выше 40 градусов. Особо редкими и крайне тяжелыми реакциями считаются необратимые изменения мозга и даже смерть ребенка. Правда, статистики приводят цифры, согласно которым непривитые дети от коклюша гибнут все равно чаще. Но поскольку данные эти никого не успокаивают, ученые всего мира бьются над созданием менее опасных вакцин, и у них это получается.
 Куда легче дети переносят бесклеточные вакцины. Хотя перечисленные осложнения и реакции, подчеркнем, тоже возможны. Такие вакцины в наши поликлиники тоже закупают, но в очень небольшом количестве, рассказали в горздраве, только для проблемных детей (или тех, кому повезет – от авт.). У таких вакцин меньше противопоказаний, реже температурные реакции, а главное – из них исключены примеси, а остается только основной элемент микроба (белок), достаточный для формирования иммунитета. Такие вакцины еще называют очищенными. И их-то как раз в Красноярске можно поставить за деньги. Чтобы понять, почему не бесплатно, достаточно сравнить ценник. Эта вакцина стоит уже 1000 рублей. Для бюджета неподъемно, а родители могут выбирать.
Куда легче дети переносят бесклеточные вакцины. Хотя перечисленные осложнения и реакции, подчеркнем, тоже возможны. Такие вакцины в наши поликлиники тоже закупают, но в очень небольшом количестве, рассказали в горздраве, только для проблемных детей (или тех, кому повезет – от авт.). У таких вакцин меньше противопоказаний, реже температурные реакции, а главное – из них исключены примеси, а остается только основной элемент микроба (белок), достаточный для формирования иммунитета. Такие вакцины еще называют очищенными. И их-то как раз в Красноярске можно поставить за деньги. Чтобы понять, почему не бесплатно, достаточно сравнить ценник. Эта вакцина стоит уже 1000 рублей. Для бюджета неподъемно, а родители могут выбирать.
Итак, в городских частных клиниках имеются несколько вакцин. Поставив одну из них, вы привьете малыша только от коклюша, столбняка и дифтерии, другая включает в себя и защиту от других болезней. Посмотрим, что есть в Красноярске.
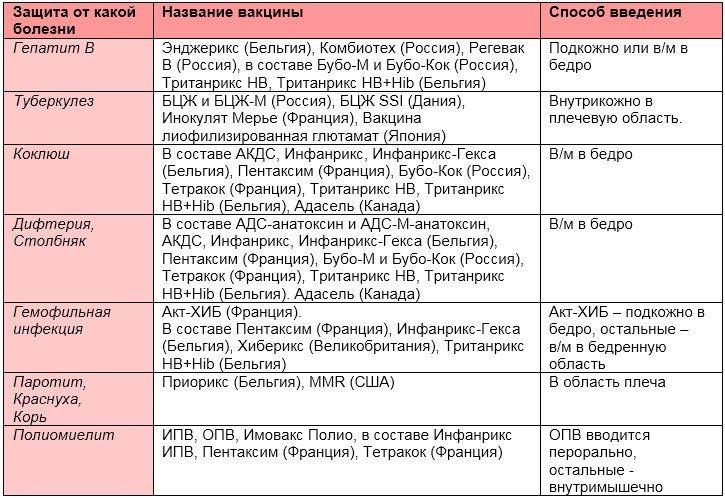
«Инфанрикс»
Так, зарубежный препарат «Инфанрикс» содержит лишь отдельные частицы коклюшного микроорганизма, плюс в ее состав входят дифтерийный и столбнячный анатоксины. У этого препарата, конечно, тоже имеются побочные действия и противопоказания, хоть и меньше, чем у цельноклеточных вакцин.
«Пентаксим»
Французская вакцина «Пентаксим» рассчитана на более широкую профилактику. Кроме дифтерии, столбняка, коклюша здесь есть еще компоненты против полиомиелита и гемофильной инфекции (менингита, эпиглоттита, пневмонии, септицемии и др.).
Вот чем сравнимы и эти две вакцины.
«Инфанрикс» производится в Бельгии («ГлаксоСмитКляйн»). «Пентаксим» производит «Санофи Пастер», Франция. В международном рейтинге производитель «Инфарикса» котируется выше, чем производитель «Пентаксима», но оба достаточно высоко. В «Пентаксиме» гемофильный компонент идет в отдельной ампуле, поэтому чисто технически его можно делать, а можно не делать.
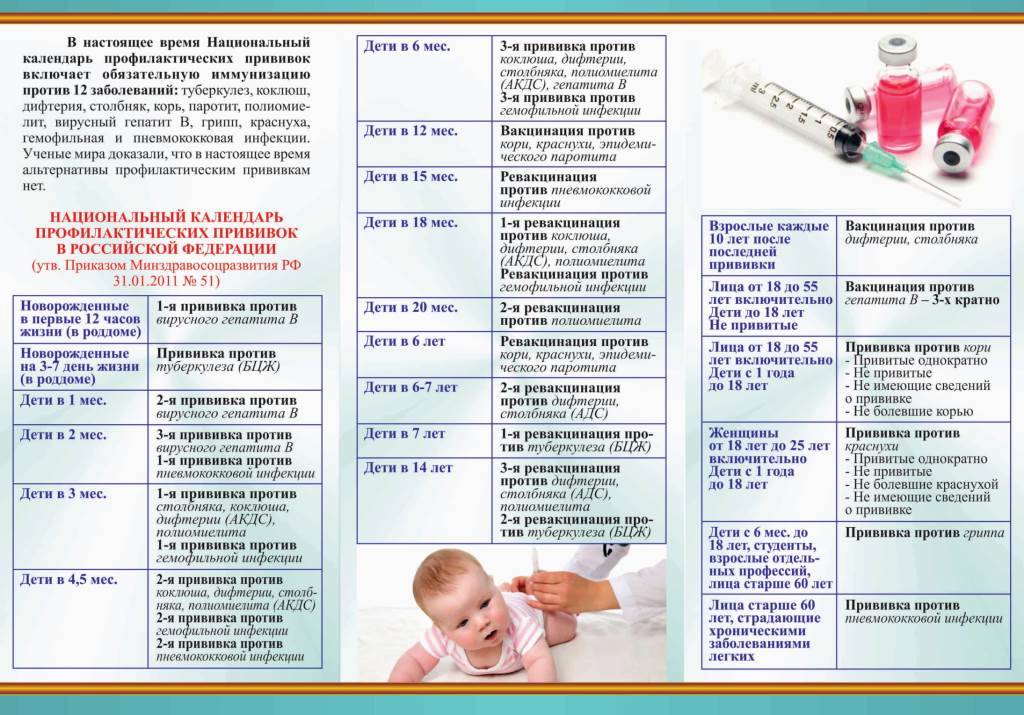
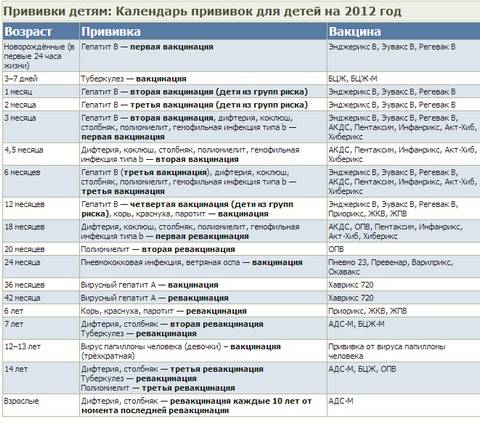
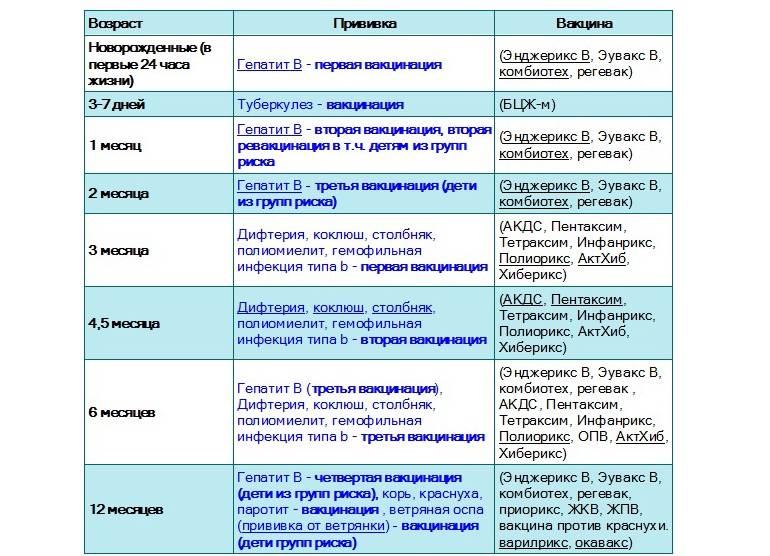
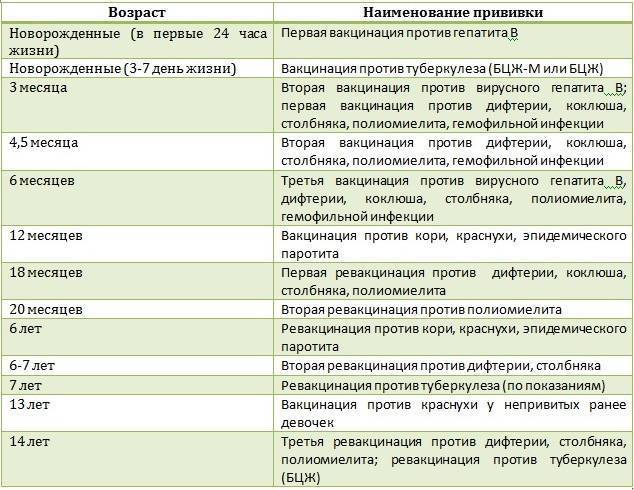
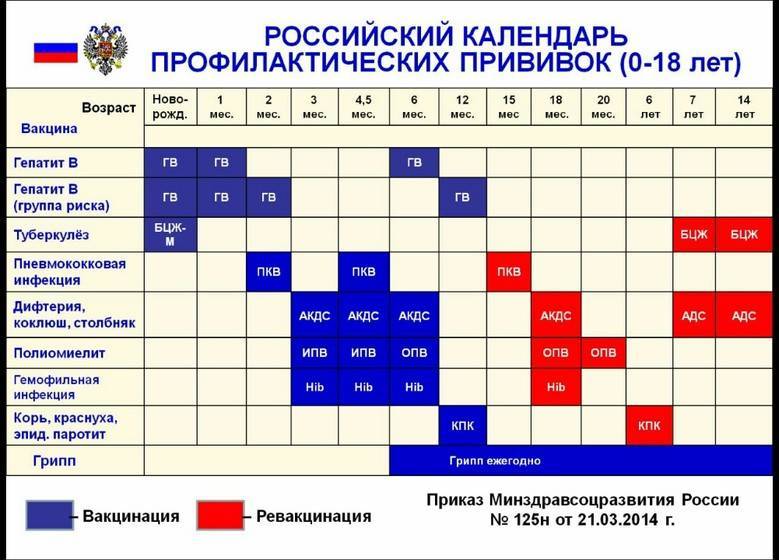
Вакцинация против дифтерии, столбняка и коклюша (АКДС)
Дифтерия, это серьезная инфекция, при которой может происходить блокирование дыхательных путей. Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек и пр.
Столбняк (тетанус) – поражение нервной системы, вызванное бактериями, загрязняющими рану. Столбняк протекает крайне тяжело и может развиться в любом возрасте.
Коклюш – поражение дыхательной системы, характеризуется длительным “спазматическим” кашлем. Осложнения могут развиться у детей первого года жизни и новорожденных, т.к. они особенно восприимчивы к этой инфекции.
Вакцина АКДС вводится внутримышечно в бедро.
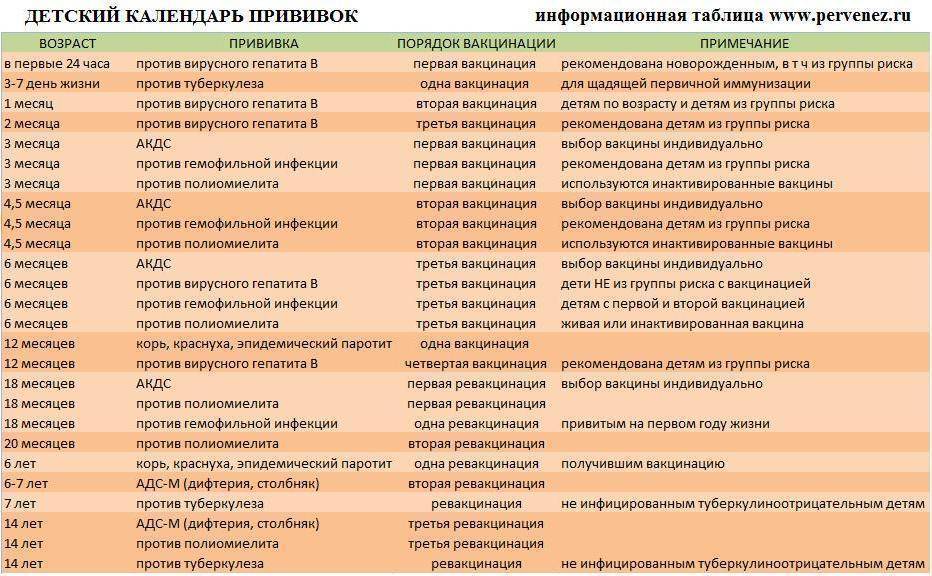
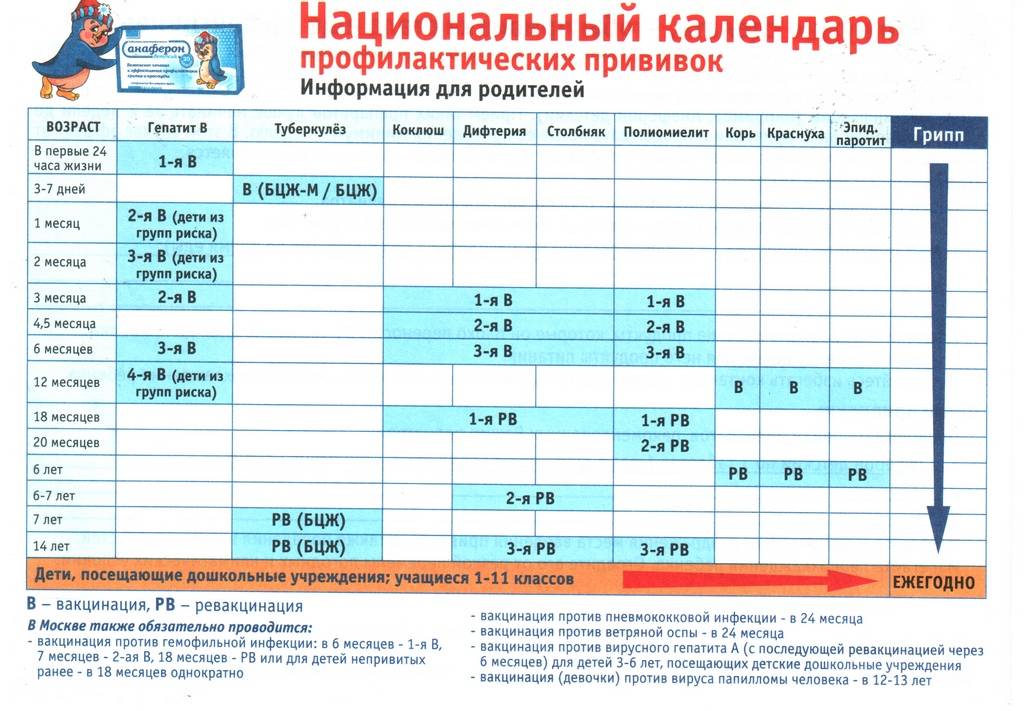
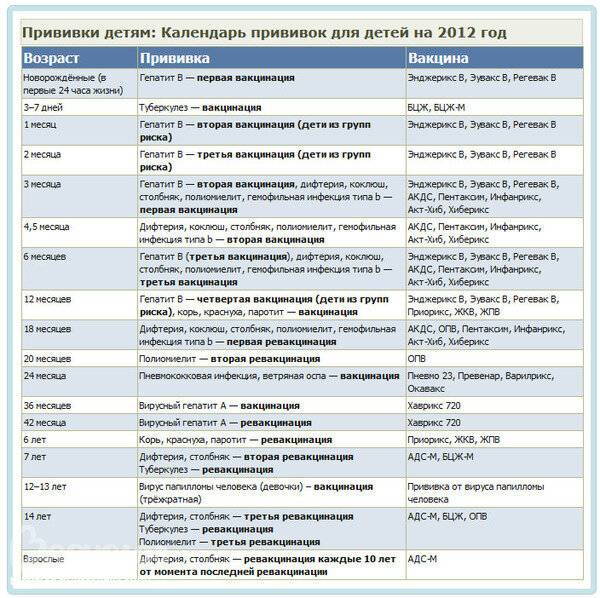
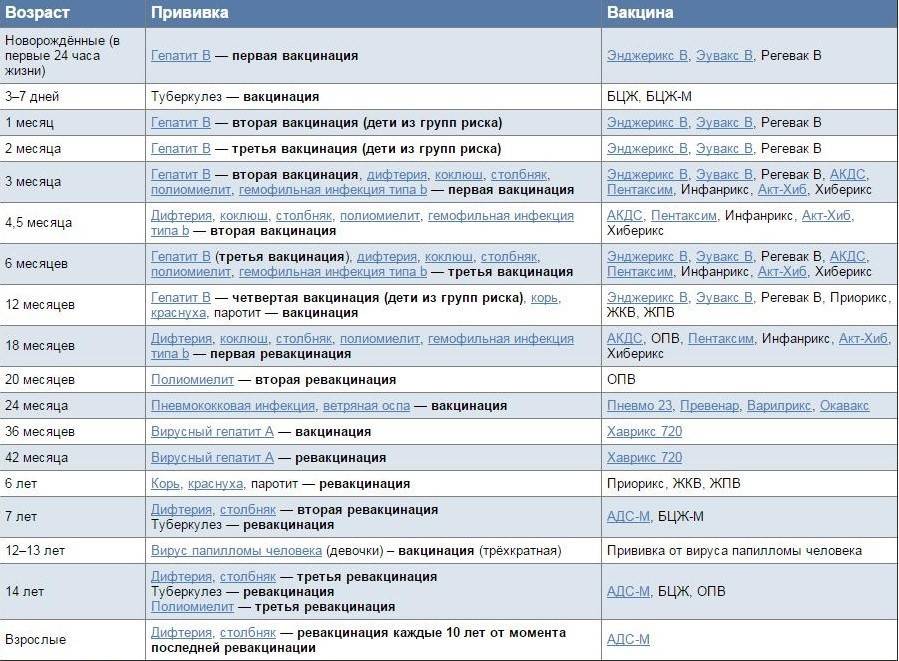
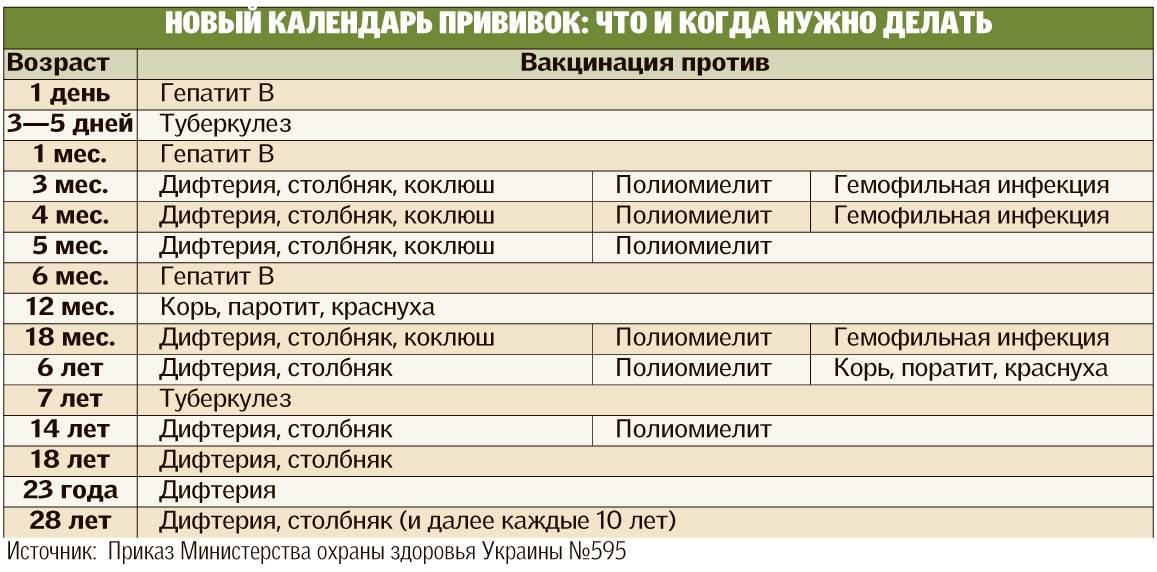
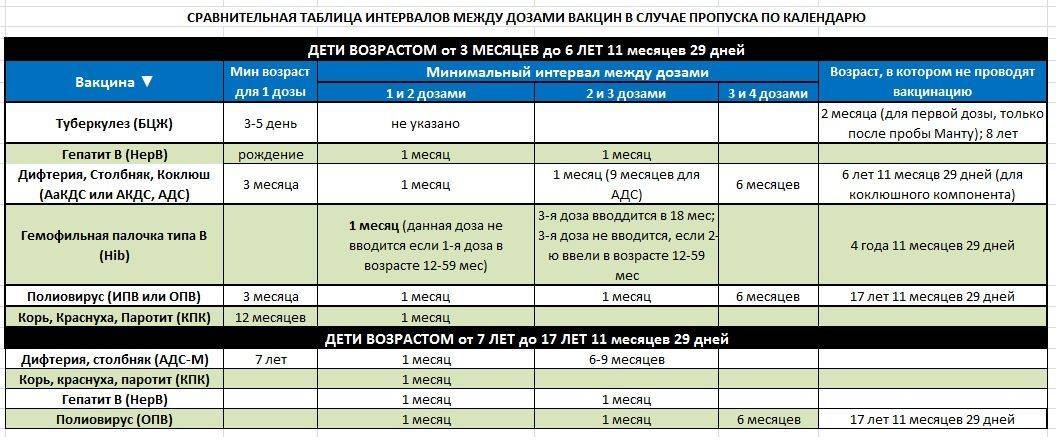
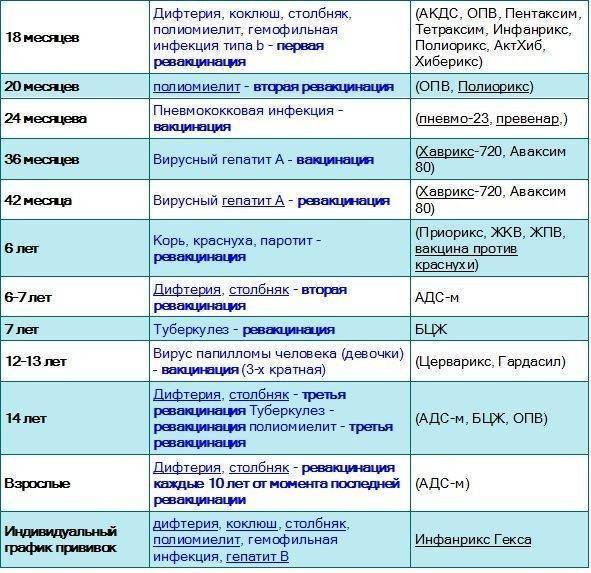
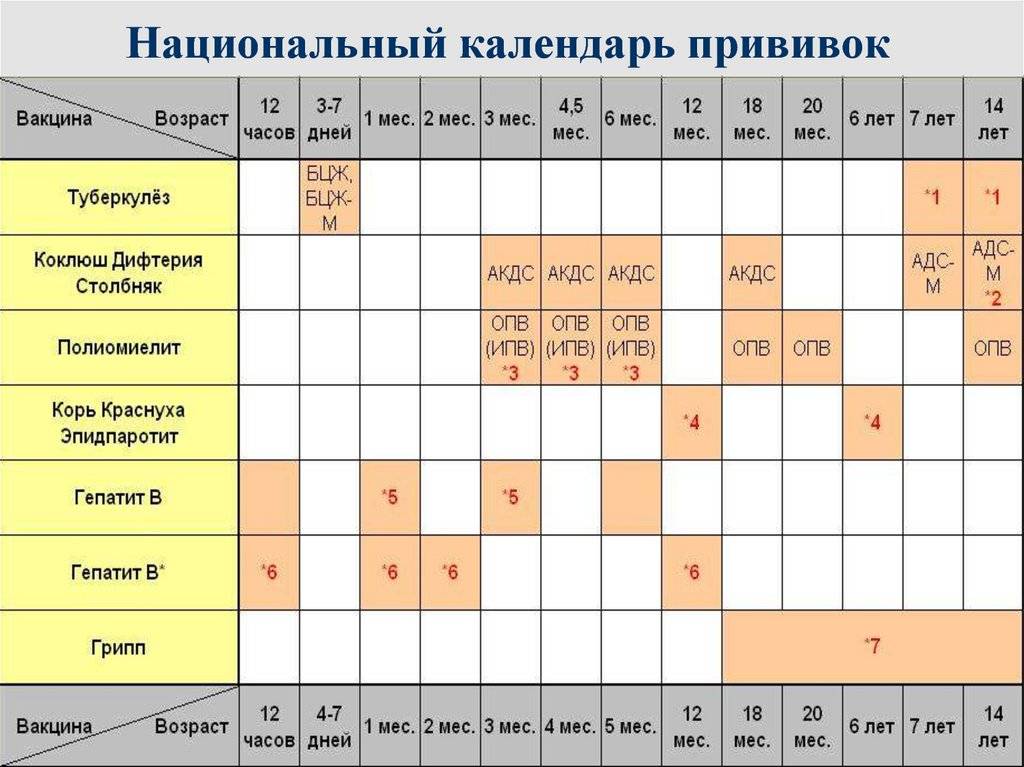
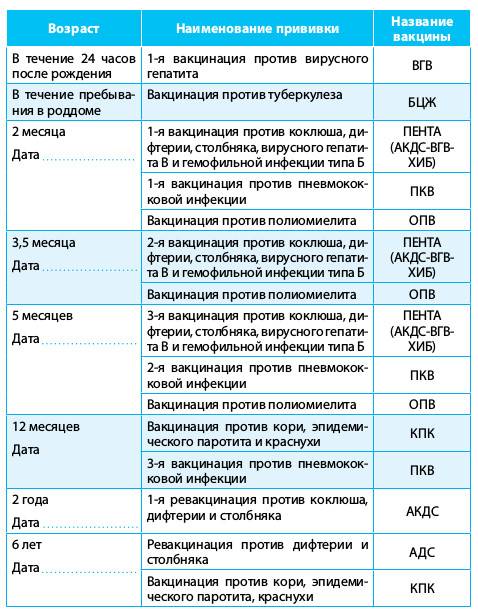
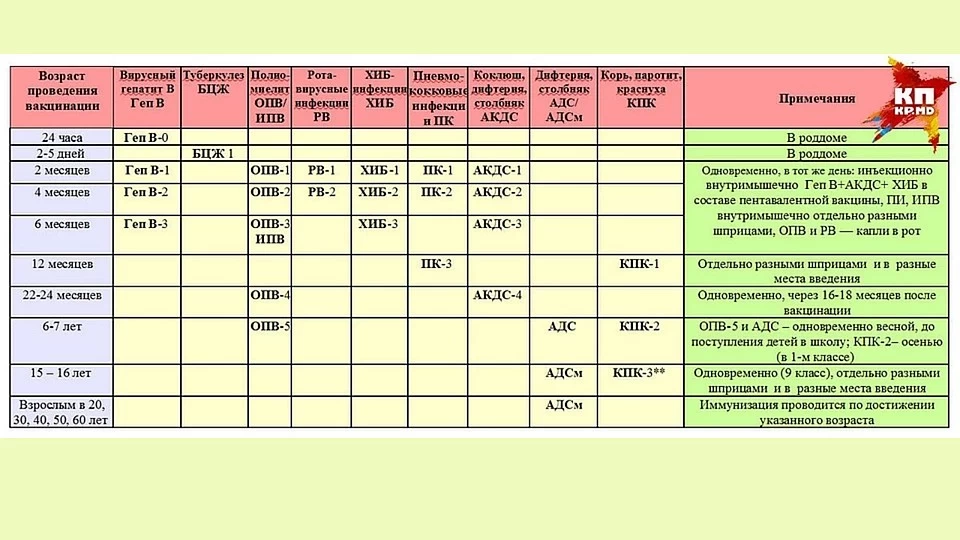
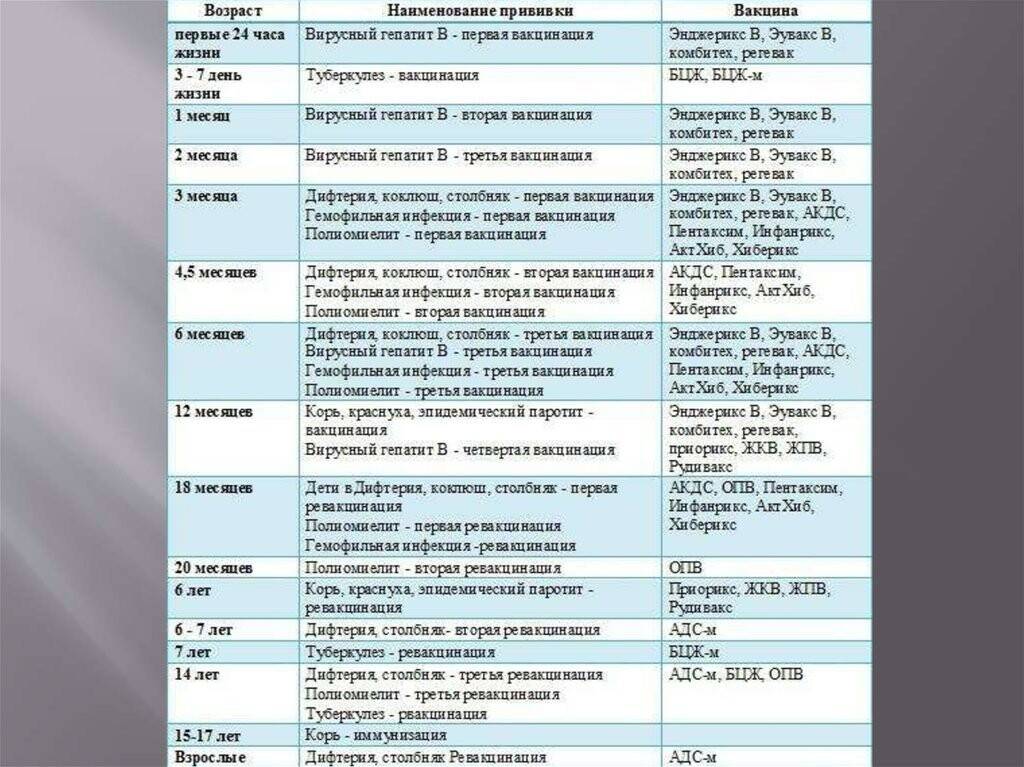
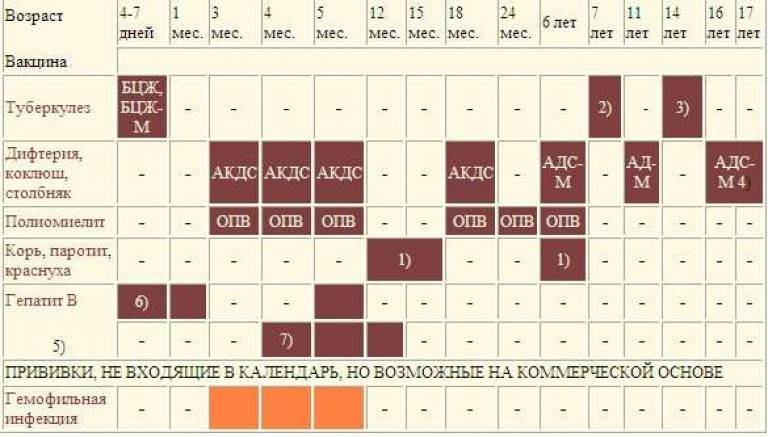
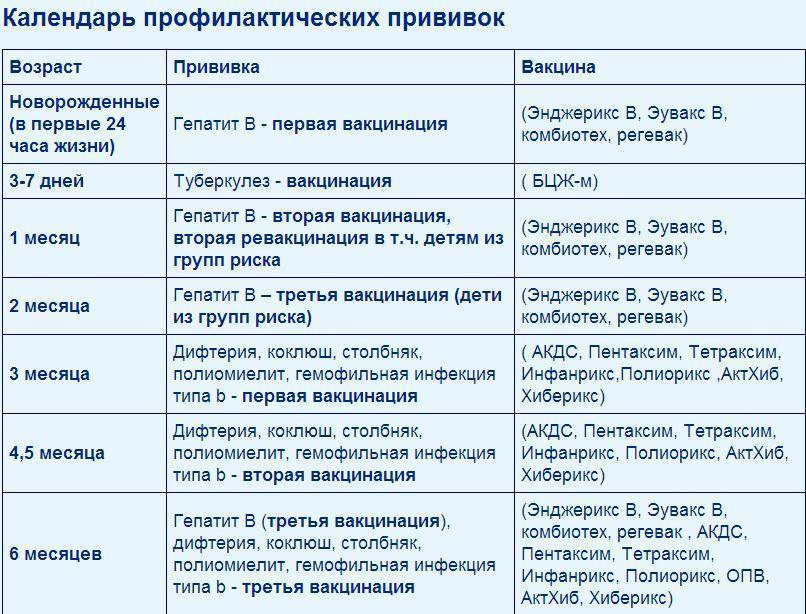
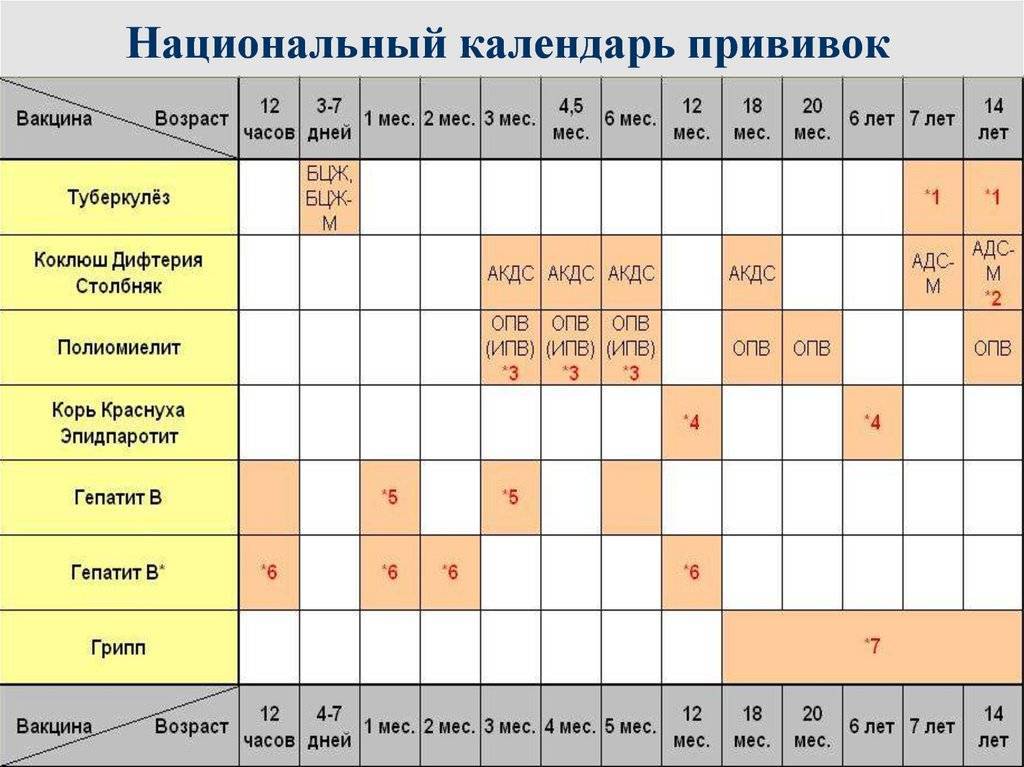
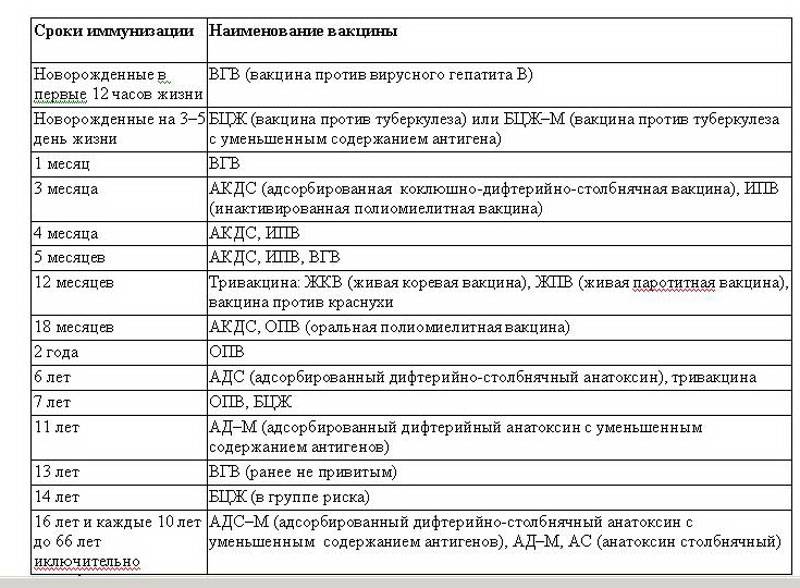
План вакцинации
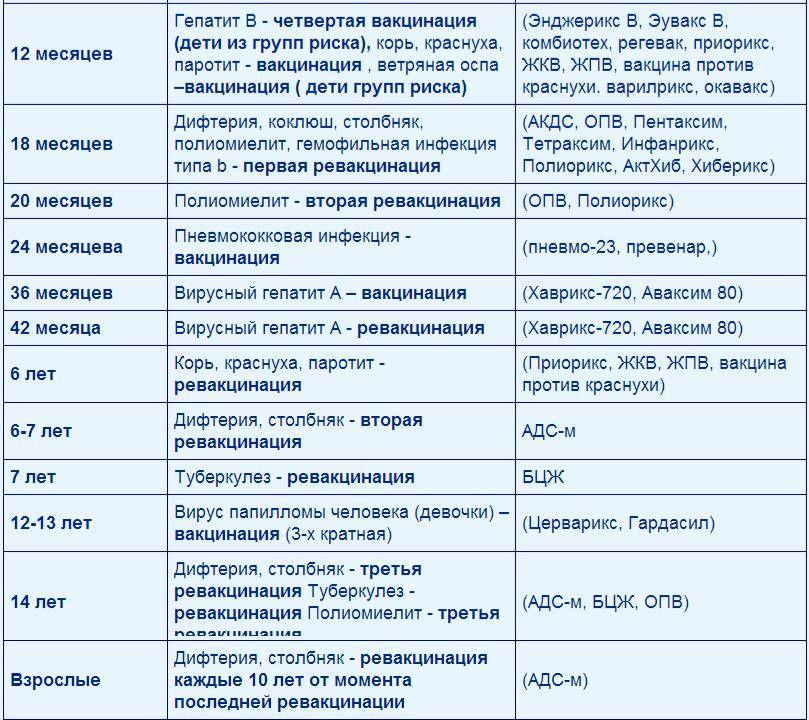
Вакцинация АКДС является обязательным условием при поступлении ребенка в детский сад. После проведения вакцинации и ревакцинации согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
Вакцинация детей согласно календарю прививок:
Возраст | |
Первая вакцина | 3 месяца |
Вторая вакцинация | 4,5 месяца |
Третья вакцинация | 6 месяцев |
Побочные эффекты
Вакцина АКДС очень редко вызывает умеренные побочные эффекты: небольшая лихорадка, умеренная болезненность, покраснение и припухание в месте инъекции. Повышение температуры тела (как правило, не выше 37,5 С) и легкое недомогание также могут наблюдаться в течение 1-2 дней после прививки. У детей, склонных к аллергическим реакциям, может быть сыпь.
Серьезные осложнения, вызванные АКДС-иммунизацией редки; они происходят меньше чем в одном проценте случаев. Это могут быть судороги на фоне высокой температуры, поэтому детей с возможной реакцией рекомендуется прививать на фоне жаропонижающих средств (парацетамол).
Когда вакцинация откладывается
Если у ребенка имеют место неврологические нарушения или острое заболевание. В первом случае необходима консультация невролога для решения вопроса об исключении коклюшного компонента и замены вакцины АКДС на АДС. Однако необходимо взвесить все «за» и «против», т.к. коклюш протекает очень тяжело у детей первого года жизни.
Во втором случае можно привить ребенка после выздоровления.
В случае выраженной реакции на предыдущее введение вакцины вопрос о повторном введении АКДС решается индивидуально.
Теплая ткань, йодная сетка или траумель (мазь) могут помочь уменьшить болезненность и отек в месте инъекции.
АКДС вакцину можно заменить зарубежным аналогом (вакцина Пентаксим), в котором цельноклеточный коклюшный компонент заменен на бесклеточный, который практически не вызывает никаких побочных реакций. Пентаксим может также вводится ребенку в 4-6 лет, что значительно продлевает иммунитет от коклюша.
А надо ли вообще «мучить» ребенка проведением вакцинации?
Сомнения родителей передаются ребенку, поэтому очень важно, чтобы взрослые понимали важность вакцинации для будущего здоровья детей. Если у мамы и папы есть вопросы по поводу прививок, необходимо не отмахиваться от них, а изучить вопрос досконально — так, чтобы стала понятна цель вакцинации и то, как прививки действуют.. После этого родителям будет проще рассказать детям что и зачем предстоит сделать, и как это важно.
После этого родителям будет проще рассказать детям что и зачем предстоит сделать, и как это важно.
Если не хватает собственных знаний или умений делиться ими в доступной ребенку форме, можно выбрать один из следующих путей:
- попросить, чтобы педиатр или воспитатель сделали это за вас;
- предложить ребенку вместе прочитать детскую книжку, в которой рассказывается в игровой форме о вакцинации.
Одной из таких книжек является веселый комикс «Как Паша заболел корью». Автор книги — мексиканский вирусолог Сюзанна Лопез, изучающая ротавирусы.
В книжке с картинками доктор Лопез постаралась простыми словами рассказать о том, как работает иммунная система человека, как ведут себя вирусы и бактерии, попав в организм, и почему лейкоцитам проще распознавать «врага» после прививки.
К тексту можно придраться с точки зрения корректного изложения научных фактов, но для детского уровня это не особенно важно, главное — понять, зачем нужно идти к врачу и делать очередную прививку.
Состав вакцины
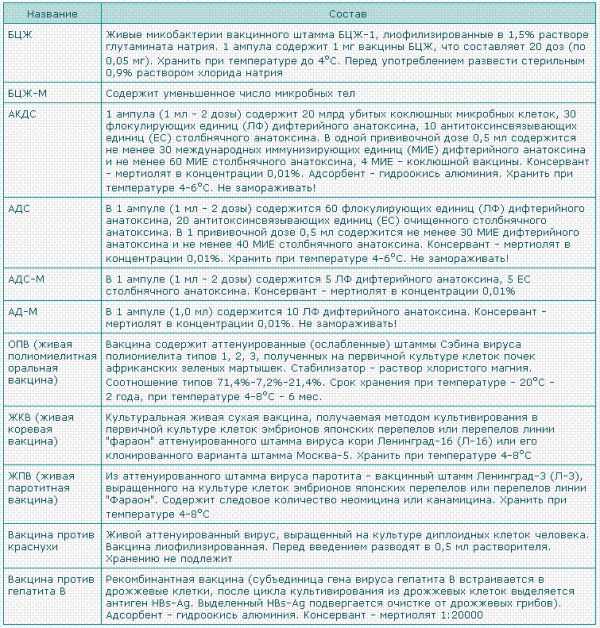
В АКДС входят несколько видов биологического материала:
- Анатоксин дифтерийный. Это биологический материал, полученный из токсина, но не имеющий самостоятельных токсичных свойств. В дозе вакцины его 30 единиц.
- Анатоксин столбнячный. Полученный в лаборатории препарат на основе токсина, поражающего организм при столбняке. Сам по себе нетоксичен. В АКДС содержится в количестве 10 единиц.
- Коклюшные микробы. Это самые настоящие возбудители коклюша, только предварительно убитые и неактивные. В 1 мл вакцины АКДС их содержится около 20 млрд.

Анатоксины дифтерии и столбняка введены в состав препарата, потому что для ребенка страшны не столько возбудители этих недугов, сколько их токсины, которые начинают вырабатываться, как только микробы активизируются в детском организме. Мертвые коклюшные палочки — наиболее активный компонент препарата, именно на него у детей после прививки нередко возникает реакция.

Рекомендации АКДС для взрослых
Все взрослые, которые были полностью привиты либо еще будучи детьми, либо уже взрослыми, должны иметь Td-усилители, по крайней мере, каждые 10 лет. Если они не получили вакцинацию АКДС после 19 лет, они должны будут ее получить до следующей, но не после. Взрослые, имеющие регулярные контакты с младенцами в возрасте до 12-месячного возраста, должны получать одноразовую Td усилителем.
Взрослые, которые ранее не были привиты от дифтерии, столбняка и коклюша в любом возрасте:
– должны получить серию вакцин из трех доз – столбняка, дифтерии и коклюша (АКДС);
– женщина, если беременна, должна получить вакцину АКДС после 20 недель беременности;
– любой пациент, которому требуется медицинская помощь от любой раны, может быть кандидатом на вакцину против столбняка. Раны, которые ставят пациентов в разряд пациентов с высоким риском столбняка – это колотые раны или загрязненные раны. Некоторые соображения касательно противостолбнячной прививки для раненых:
– вакцинация необходима, если последняя доза была дана 5 или более лет до травмы;
– детям до 7 лет обычно даются АКДС, если они не полностью привиты;
– пациентам, которые не завершили первичную вакцинацию от столбняка и людям, которые испытали аллергическую реакцию на предыдущие усилители столбняка, может быть дан иммуноглобулин.
Можно ли купить сертификат
Легко! Если в поисковой системе вы наберете запрос “прививочный сертификат”, то большинство ссылок будет именно с предложением купить заполненный сертификат со всеми необходимыми прививками. Естественно, всё это будет заведомая “липа”, и при желании это можно легко проверить: правда, желания такого обычно ни у кого не возникает.
Да, за сравнительно небольшие деньги вы экономите время и нервы. Остается только решить, стоит ли того собственное здоровье и, что еще важнее, здоровье ваших детей. Может, всё-таки лучше делать все рекомендованные прививки и аккуратно заносить их в прививочный сертификат?
Что включает сертификат
В сертификат о прививках вписывается следующая информация:
- Паспортная часть с вашими личными данными: ФИО, адрес, контакты, группа крови и резус-фактор.
- Информация об иммунных ответах на введенные вакцины, сведения о перенесенных инфекционных заболеваниях и отметки о прививках конкретно против туберкулеза.
- Данные о сделанных прививках от столбняка, коклюша, дифтерии, а также о прививках, которые делались во время экстренных ситуаций в конкретной местности, например, от парвовируса, гриппа.
- Сведения о прививках, сделанных во время эпидемий в конкретной местности, например, против паротита.
- Информация о реакции на прививки: обнаруженных титрах антител, плохой переносимости компонент вакцин, аллергических реакциях.
- В заключение вписываются сведения о прививках против кори, краснухи, гепатита.
По каждой прививке вписываются название вакцины, её серия и номер, срок годности, введенная доза, степень разведения “сухой” вакцины. Каждая запись заверяется подписью того, кто делал прививку, а также визируется главным врачом, ставится печать или штамп клиники: без этих сведений сертификат недействителен.
{image-auto}
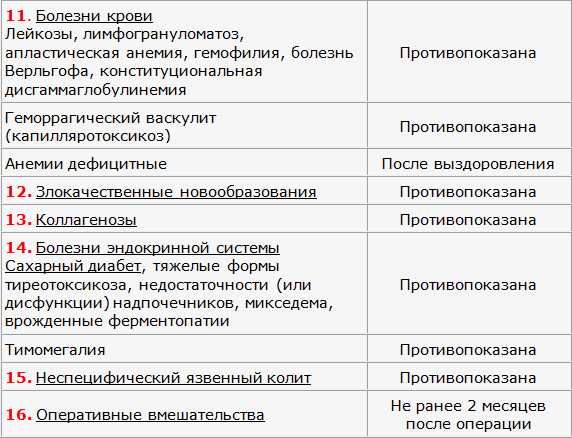
Противопоказания к вакцинации
Если ребенок здоров, то вакцинация пройдет без проблем. Максимум – это на день немного поднимется температура, так организм формирует иммунную защиту.
Но даже если ребенок здоров и не имеет хронических заболеваний, осмотр педиатра перед прививкой обязателен. Иногда педиатр может направить ребенка к неврологу.
Отложить прививку следуют в следующих случаях:
- у ребенка температура;
- менее, чем за месяц ребенок перенес инфекцию, ОРЗ или вирусное заболевание;
- было обострение хронического заболевания менее, чем за месяц;
- ребенок перенес стресс, который отразился на здоровье;
- если в окружении есть больные инфекционными заболеваниями.