Когда сделать и как подготовиться к вакцинации
Накануне вакцинации при помощи препарата Пентаксим важно подготовить ребенка к данной процедуре. Подготовка ничем не отличается от других вакцинаций и включает в себя следующие моменты:
- Перед прививкой ребенка нежелательно кормить, можно только поить.
- Накануне прививки необходимо опорожнение кишечника. Если этого достичь не удалось, прививку необходимо откладывать. Если существуют предпосылки к запору, за сутки до предполагаемой вакцинации надо дать ребенку легкое слабительное средство.
- Прививать желательно организм в нормальном температурном состоянии, то есть если ребенку жарко в одежде, в больнице лучше его раздеть, подождать, пока он остынет, и уже после заводить в процедурный кабинет.
- Перед непосредственной вакцинацией рекомендуется поить ребенка водой.
- После прививки кормить ребенка можно легкой пищей и только в тех случаях, если он сам об этом станет просить.
На протяжении нескольких суток после вакцинации препаратом Пентаксим у ребенка может повышаться температура тела, которую допускается и рекомендуется снижать препаратами на основе ибупрофена или парацетамола. В тех случаях, когда температура после жаропонижающих средств не падает, следует обращаться за помощью к специалистам.
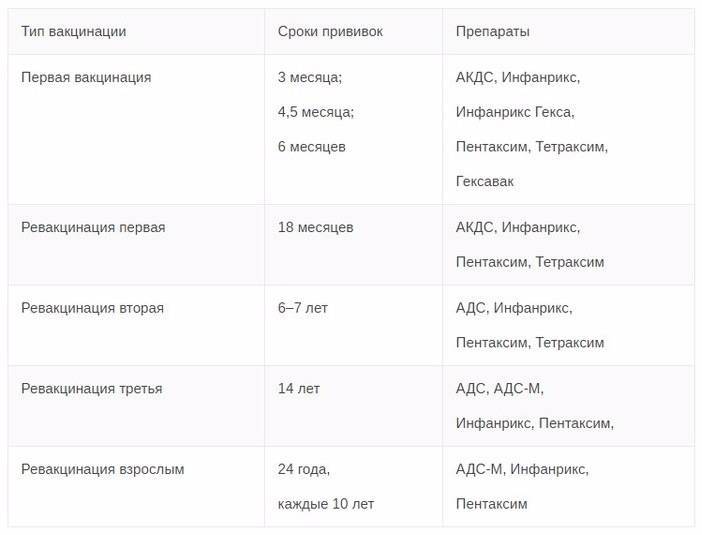
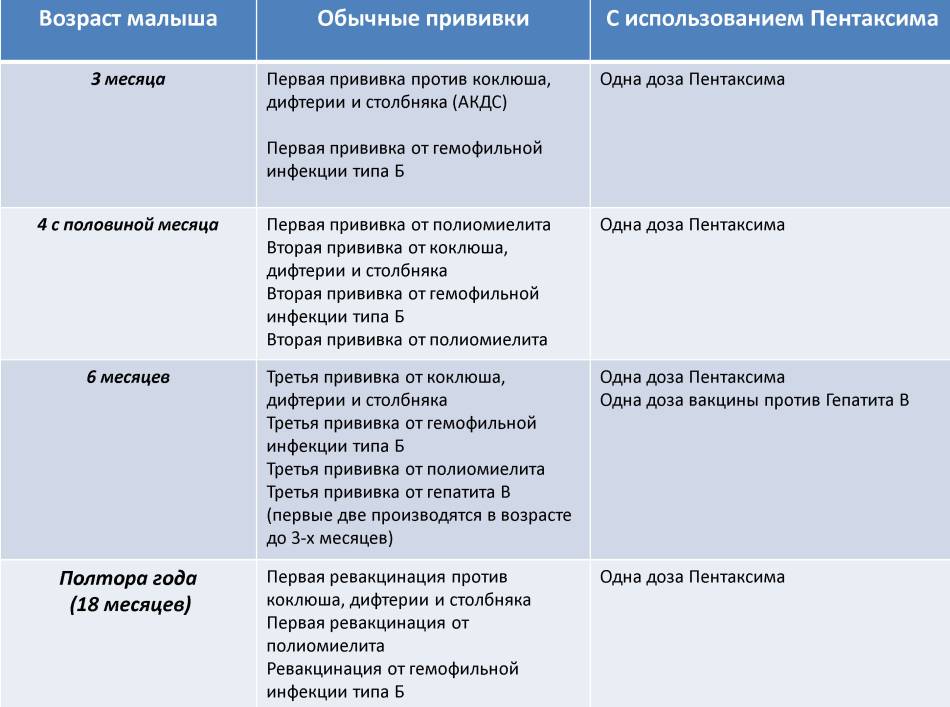
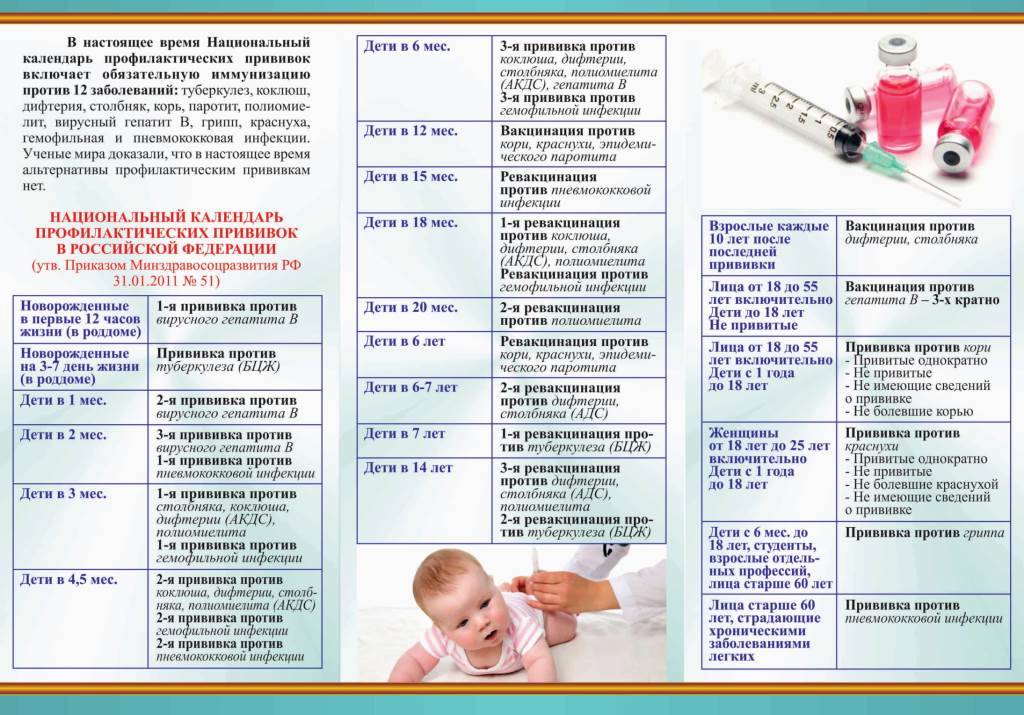
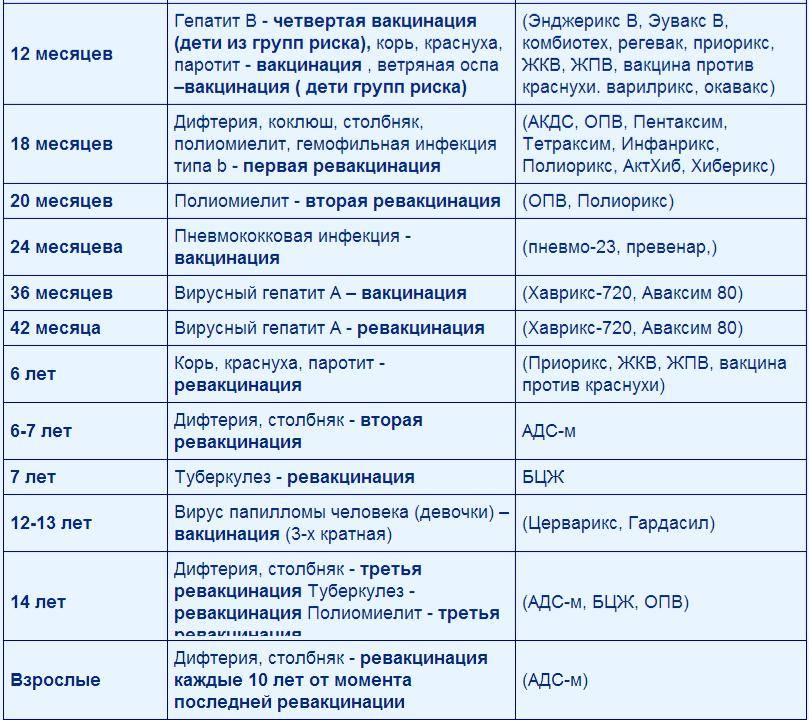
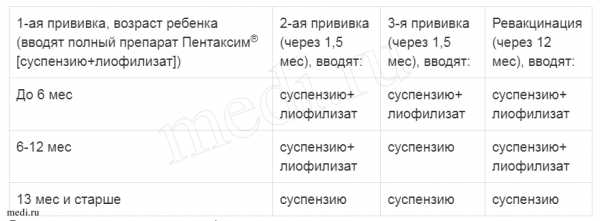
В возрасте полутора лет производится однократная ревакцинация человека. При несоблюдении данного графика нужно знать, что первую прививку можно делать в любом возрасте, каждую последующую необходимо производить спустя 1-1,5 месяца после предыдущей, а ревакцинация проводится всегда через 12 месяцев после последнего прививания.
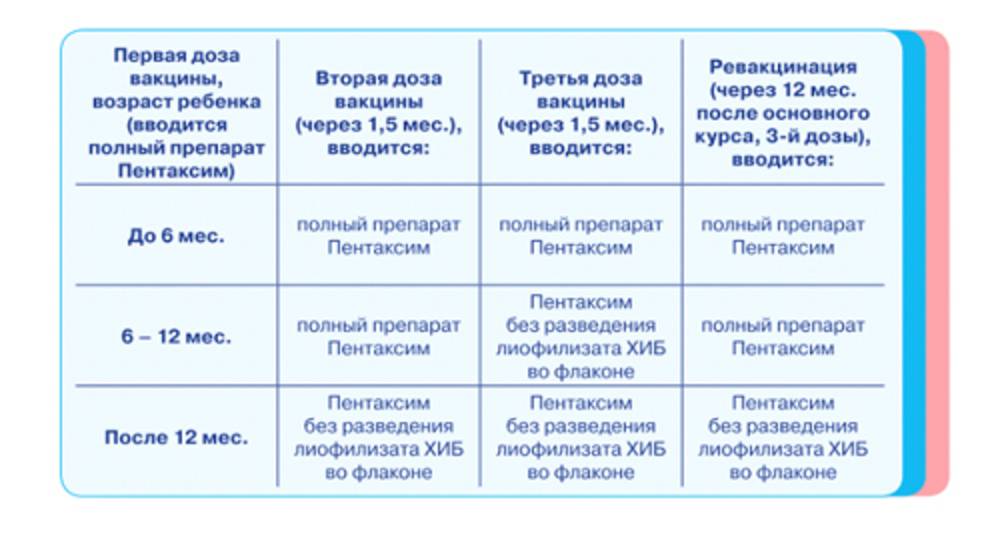
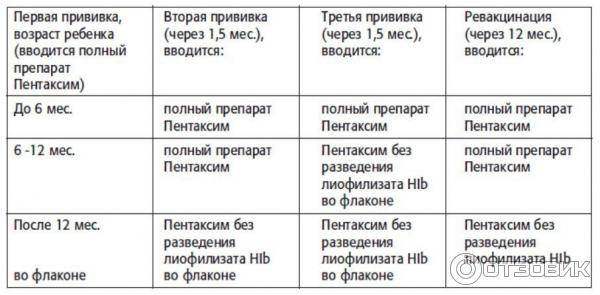
Также важно помнить, что если первую прививку Пентаксим специалисты сделали ребенку в промежутке от 6 до 12 месяцев, при третьей прививке нужно исключить гемофильный компонент. Без гемофильного компонента вакцинацию Пентаксим можно проводить людям до 6 лет
Аналогом вакцины Пентаксим у того же производителя без гемофильного компонента является вакцина Тетраксим, которой можно заменять следующую по счету прививку, в которой нет надобности применять гемофильную составляющую.
Вышеописанный курс вакцинации формирует иммунитет ко всем болезням, входящим в комплекс многокомпонентного препарата до шестилетнего возраста. В 6 лет ребенка необходимо снова ревакцинировать против столбняка, дифтерии, полиомиелита и коклюша любой другой вакциной.
Все используемые в современной отечественной медицине вакцины против рассматриваемых инфекций являются полностью взаимозаменяемыми. Любую ревакцинацию либо каждую последующую вакцинацию при первоначальном введении ребенку Пентаксим можно заменить на отечественную вакцину АКДС либо бельгийскую Инфанрикс.
Важно помнить лишь о том, что полиомиелитная составляющая Пентаксим инактивированная, а во всех монокомпонентных пероральных вакцинах против данной болезни она живая, что может доставить определенные неудобства и вызвать сложную реакцию. Поэтому если первоначально человеку вводился Пентаксим, то в будущем против полиомиелита лучше прививаться монокомпонентным препаратом Имовакс Полио в форме внутримышечных инъекций
До какого возраста можно ставить «Пентаксим» ребенку?
Исключив гемофильный компонент, ставить эту прививку можно в любом возрасте. Однако, как уже было сказано, желательно пройти полный курс вакцинации до того, как малышу исполнится 1 год.
Ревакцинация должна пройти ориентировочно в 1,5 года. Таким образом, ребенок должен получить четыре дозы «Пентаксима».
На практике детей дошкольного возраста (старше 4 лет) чаще прививают другой вакциной – АДС-М. Это комплексный препарат от дифтерии и столбняка. В нем нет ни коклюшного, ни гемофильного компонента, поскольку после 2 лет эти две инфекции уже не столь опасны. При этом нужно понимать, что в старшем возрасте реакция на прививку будет более выраженной, а побочные эффекты тяжелее в силу более зрелого иммунитета
Designed by gpointstudio/Freepik
Противопоказания для «Пентаксима»
Прогрессирующая энцефалопатия с судорогами или без таковых;
Сильная реакция на первую дозу вакцины, которая не проходит спустя 48 часов;
Предыдущая реакция на любую иную прививку против коклюша, столбняка, гемофильной палочки или полиомиелита;
Гиперчувствительность к сопутствующим компонентам вакцины, таким как антибиотики (в «Пентаксиме» есть стрептомицин, неомицин и полимксин B), формальдегид, феноксиэтанол и т.д.;
Острая инфекция (ОРВИ, кишечная инфекция), либо хроническое заболевание в стадии обострения. Вакцинировать следует полностью здорового ребенка, после простуды должно пройти не менее 2–4 недель.
Так может, не стоит прививаться от коклюша?
Этим объясняется носительство и стертые формы заболевания. Сам человек болеет без тяжелых симптомов обструктивной пневмонии, но распространяемые им возбудители далеко не так безобидны для непривитых окружающих.
Снижение числа вакцинированных до 30% в популяции возвращает нас в мрачные времена довакцинальной эпохи, когда были «пневмонии, осложнявшие коклюш с исходом в пневмосклероз, и хроническое нагноение, и энцефалиты, делавшие ребенка инвалидом, если он выживал. Положение кардинально изменилось с введением вакцинации против коклюша. Заболеваемость коклюшем снизилась в десятки раз, из циркуляции практически исчезли возбудители отдельных сероваров, вызывавших тяжелое заболевание с гиперлейкоцитозом» (это цитата врача старой советской школы).
Дискуссия «прививать или нет», с учетом многочисленных исследований об аллергенности и доказанным фактом, что прививки не вызывают аутизм, постепенно скатывается в плоскость рассуждений о том стоит ли мыть руки после туалета или заниматься сексом без презерватива. И на латекс бывает аллергия, а не от немытых рук – вспышки кишечных инфекций, особенно если вы повар в школьной столовой.
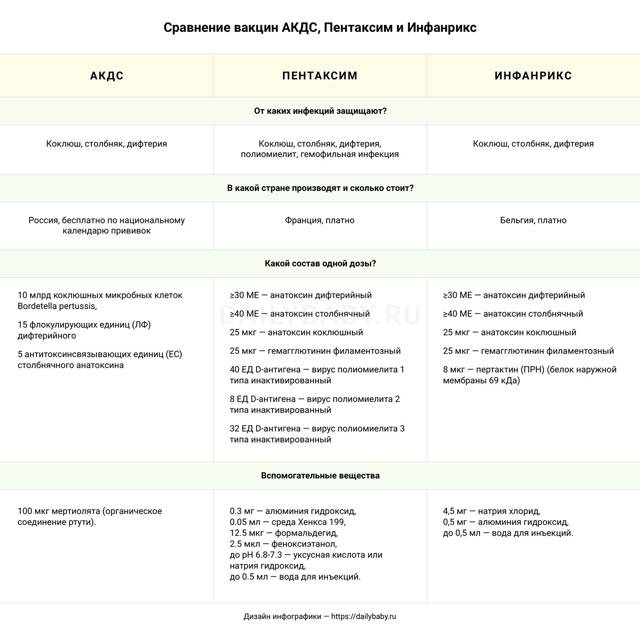
В чем отличие от отечественной АКДС?
Главное отличие в том, что АКДС защищает только от трех инфекций, а значит от гемофильной палочки и полиомиелита придется прививаться отдельно
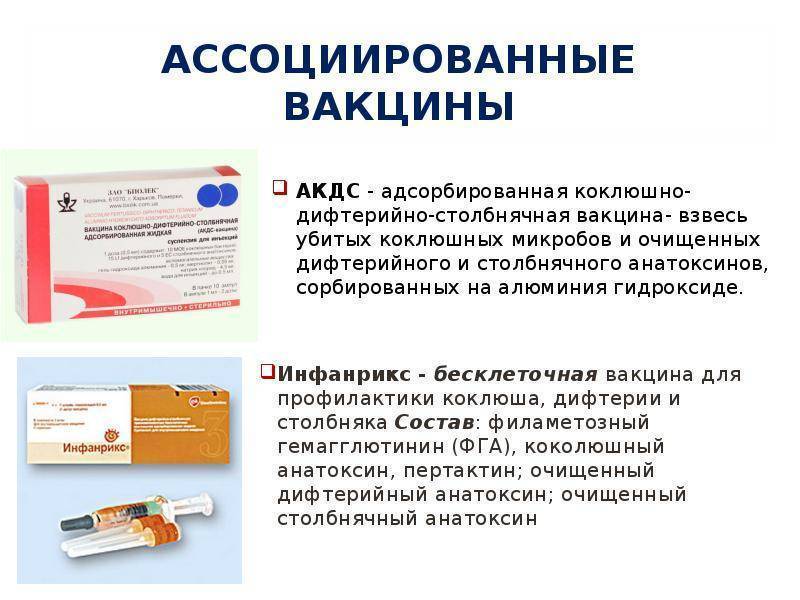
В состав Адсорбированной коклюшно-дифтерийно-столбнячной вакцины (АКДС) входит цельная «убитая» клетка коклюшной палочки, в которой более 3 тысяч антигенов.
В «Пентаксиме» только частички коклюшного возбудителя, а конкретнее два: анатоксин коклюшный и гемагглютинин филаментозный.
Преимущество французского аналога в том, что он создает меньше поствакцинальных реакций и лучше переносится.
Недостаток в данном случае – обратная сторона достоинства. Из-за того, что иммунитет ребенка знакомят не с цельным инфекционным агентом, а лишь с его «запчастями», иммуногенность у «Пентаксима» слабее, чем у АКДС. Поэтому педиатры часто советуют применять французскую вакцину для ревакцинации.
Статистика заболеваемости коклюшем
В мире ежегодно коклюшем заболевает около 60 млн человек, из которых около 600 000 умирает. Еще в середине 20-го столетия заболеваемость коклюшем в СССР составляла 428 человек на 100 тысяч населения при очень высокой летальности (0,25%). Но спустя десятилетия, благодаря начатой и постоянно проводимой вакцинопрофилактике, заболеваемость уменьшилась в 25 раз, а количество летальных случаев — в тысячу раз (справедливости ради надо сказать, что болезнь встречается и в странах, где в течение многих лет широко проводятся противококлюшные прививки). В мегаполисах, таких, как Москва и Санкт-Петербург, число зарегистрированных случаев коклюша традиционно выше, нежели в целом по России.
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз “дисбактериоз” не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от “нормы” не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия – собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления – являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.
Вакцинация и коклюш
Когда-то коклюш был одной из самых распространенных детских болезней. В России до 1959 года коклюшем болело 480 человек из 100 тысяч населения. При этом смертность также была довольно высокой: 0,25%, то есть 6 человек на 100 тысяч. После того, как была введена массовая иммунизация, заболеваемость коклюшем стала стремительно падать и сократилась до 2 случаев на 100 тысяч человек — в 240 раз! Однако с конца прошлого века люди снова болеют коклюшем все чаще и чаще.
Эксперты считают, что в реальности заболеваемость коклюшем выше, чем официальные данные. Во-первых, потому что, как было сказано ранее, у взрослых ее часто не диагностируют. Во-вторых, коклюш следует дифференцировать с паракоклюшем, а на лабораторный анализ врачи посылают пациентов редко. В-третьих, выросла доля атипичных случаев коклюша.
Одной из основных причин роста заболеваемости коклюшем — отказ граждан от вакцинации детей. Сегодня ученые разных стран ищут наиболее эффективную и при этом безопасную комбинацию цельноклеточных и бесклеточных вакцин, которая бы позволила сформировать максимально длительный и стойкий иммунитет к болезни. Врачам приходится балансировать между эффективностью и безопасностью. Как только уклон идет в сторону эффективности, возрастает частота побочных эффектов и, как следствие, снижается доля привитых людей в обществе — родители боятся и начинают отказываться от прививок. Но если использовать только слабые бесклеточные вакцины, то и защита от инфекции будет значительно слабее, и это приводит к росту заболеваемости в тех возрастных группах, где как раз заканчивается действие вакцин.
Следует четко понимать важный момент: вакцинация защищает, как минимум, от тяжелого течения болезни. Только у непривитых детей на фоне коклюша могут развиться судороги, что позднее повышает вероятность развития энцефалопатии. Малыши в 5 раз чаще страдают от тяжелых форм коклюша — с осложнениями в виде пневмоний и апноэ. Это объясняется отсутствием у них врожденного иммунитета к болезни и повышенной уязвимостью перед возбудителями коклюша. Самая высокая смертность от коклюша — также в группе непривитых детей первого года жизни.
Факт!
За рубежом, как вариант защиты, врачи предлагают прививать женщину в период беременности в конце II — начале III триместра вакциной Tdap. Это разновидность АКДС, но количество дифтерийных и коклюшных антигенов в ней ниже в 3-5 раз, чем в АКДС. Это должно помочь ребенку пережить первые месяцы жизни до полноценной вакцинации. Другой вариант — иммунизация вакциной Tdap всех членов семьи, с которыми новорожденный будет общаться до получения первой прививки. Речь идет о создании «кокона» — привитого и безопасного для ребенка окружения.
Впрочем, даже просто тяжелые формы коклюша, протекающие с 30-40 приступами изнурительного кашля за сутки, вплоть до рвоты — тяжелое зрелище для любящего родителя и не менее тяжелое испытание для самого ребенка. Учитывая, что коклюшный кашель может длиться неделями, болезнь превращается для всей семьи в долгоиграющий кошмар.
Выводы
- Непривитые дети и пожилые люди, иммунитет которых ослаблен, могут стать источниками инфекции и невольными ее распространителями. В результате под удар могут попасть новорожденные — самая уязвимая и беззащитная категория населения.
- Коклюшем может заболеть и привитый человек. Но болеть он будет недолго и не тяжело. Жизнь детей и взрослых, не прошедших вакцинацию, коклюш может превратить в ад.
- Коклюш называют управляемой инфекцией. Но он таковой остается, пока достаточно высока доля населения, которое прививает своих детей. Чем больше «отказников», тем выше риск заболеть коклюшем — и даже умереть от него.
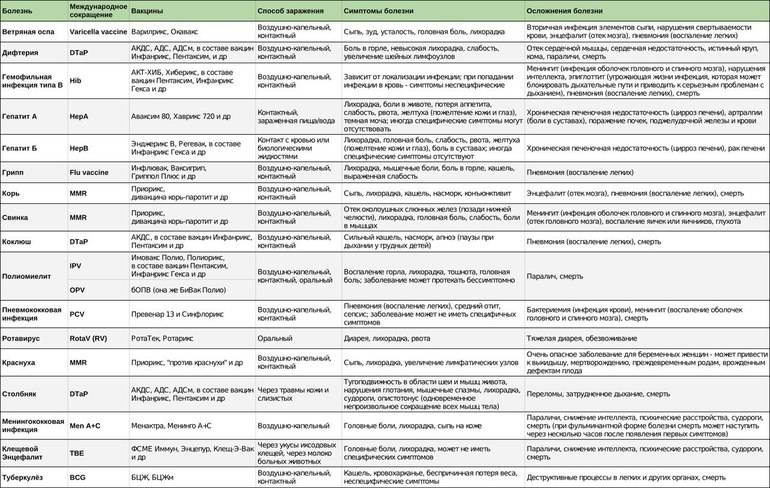
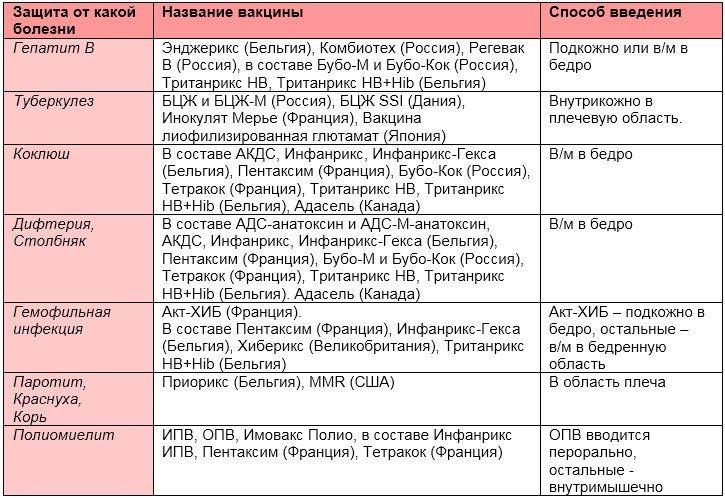
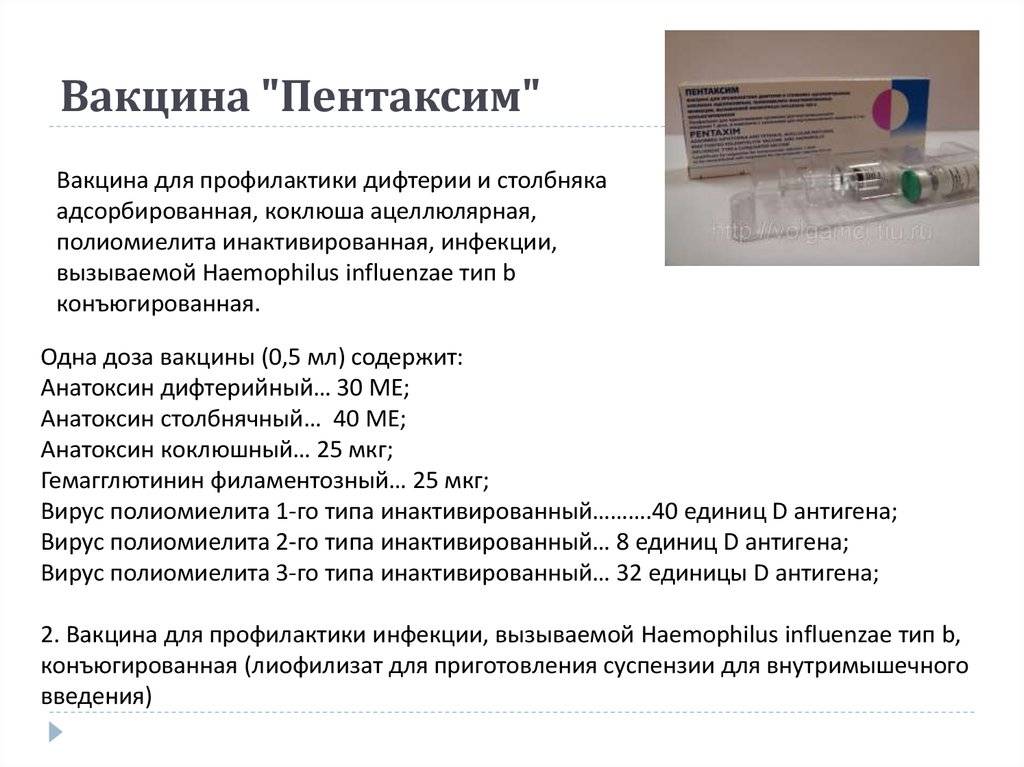
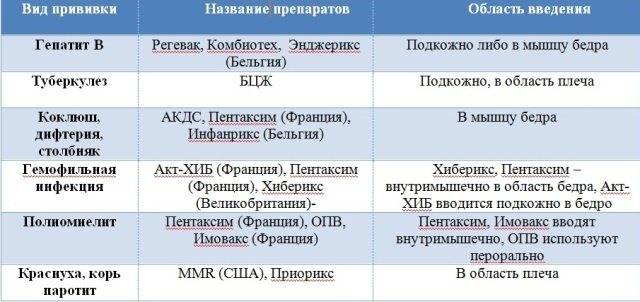
От каких заболеваний защищает «Пентаксим»?
Вакцина служит для развития иммунитета против пяти инфекций (слово «пента» в названии прямо на это указывает):
Дифтерия. Тяжелое бактериальное заболевание, возбудителем которого выступает бацилла Леффлёра (дифтерийная палочка). Передается воздушно-капельным путем. Поражает детей раннего возраста и выражается в воспалении шейных лимфоузлов, слизистых оболочек гортани и носа. При неблагоприятном течении возможен летальный исход;
Коклюш. Также острая бактериальная инфекция с воздушно-капельным путем заражения. Возбудителями являются коклюшная и паракоклюшная палочка. Болезнь проявляется в виде сильного сухого кашля, чрезвычайно заразна и опасна для детей от 1 до 2 лет без иммунитета;
Столбняк. Также бактериальная инфекция, но уже с контактным путем передачи. Возбудитель – палочка Clostridium tetani. Поражает нервную систему, смертность при отсутствии иммунной защиты доходит до 78%;
Полиомиелит. Детский спинномозговой паралич, приводящий к тяжелым двигательным нарушениям и атрофии конечностей. Возбудителем является полиовирус, который поражает ЦНС. Из-за массовой вакцинации встречается сравнительно редко, но чрезвычайно опасен;
Гемофильная инфекция. Широкий круг заболеваний, поражающих в основном бронхолегочную систему. Примерно 25% воспалений легких приходится на заражение гемофильной палочкой B-штамма. При неблагоприятном течении может провоцировать бактериальный менингит и септический артрит. В особенности опасна для детей в возрасте до 5 лет.
Ложные и истинные противопоказания
Помимо перечисленных выше объективных причин для полного или временного отказа от вакцинации, зачастую приводятся причины откровенно субъективные, которые не могут считаться основаниями с точки зрения медицины. Они обычно вызваны предубеждениями против вакцинации в целом или по поводу конкретного ребенка. Из врачебной практики можно вывести перечень типичных “причин”, на которые обычно ссылаются те, кто не хочет делать прививки себе или своему ребенку:
- недоношенность;
- анемия;
- болезни, протекающие в легкой форме, без температуры;
- дисбактериоз;
- стабильные невралгии;
- врождённые пороки, например, аллергии у родственников;
- осложнения после прививки у других членов семьи.
Мы привели лишь основные “отговорки”, в реальной практике их встречается гораздо больше. В принципе, часть из них может быть принята к сведению, и врач может отложить прививку, но каждый случай надо рассматривать по-отдельности. Хочется еще раз напомнить, что обязательные вакцины защищают вашего ребенка от очень серьезных заболеваний, и ваша нерешительность или “принципы” могут разрушить его жизнь.
В заключение резюмируем: истинными противопоказаниями к введению вакцин могут служить только те, которые указаны в официальных документах и инструкциях к вакцинам – только ими может и должен руководствоваться врач.
Как защитить ребенка от коклюша
Длительность и напряженность поствакцинального противококлюшного иммунитета у детей наиболее уязвимых возрастов (до года и 3-6 лет) зависит не только от качества применяемой вакцины и уровня охвата их профилактическими прививками, но еще и от неукоснительного соблюдения календаря профилактических прививок.
Не исключено, что и после этого ребенок заболеет коклюшем. Однако течение заболевания будет намного мягче и легче, чем если ребенок не был привит совсем. После перенесенного заболевания остается стойкий и напряженный, практически пожизненный иммунитет. Повторные случаи коклюша крайне редки.
11.08.2016
симптомы и болезни, прививки, о детях до года, о детях от 4 до 7 лет Другие статьи автора
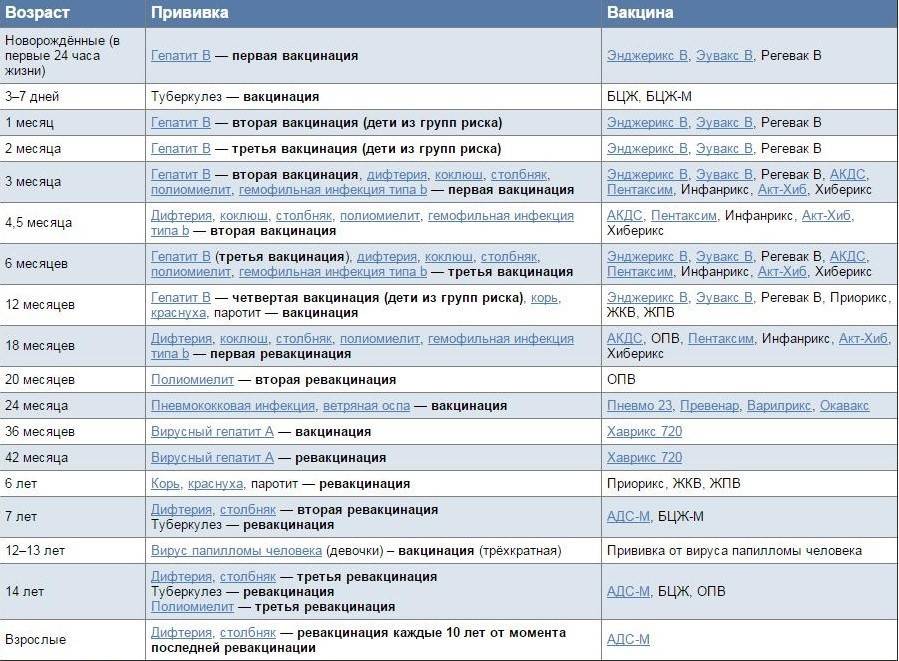
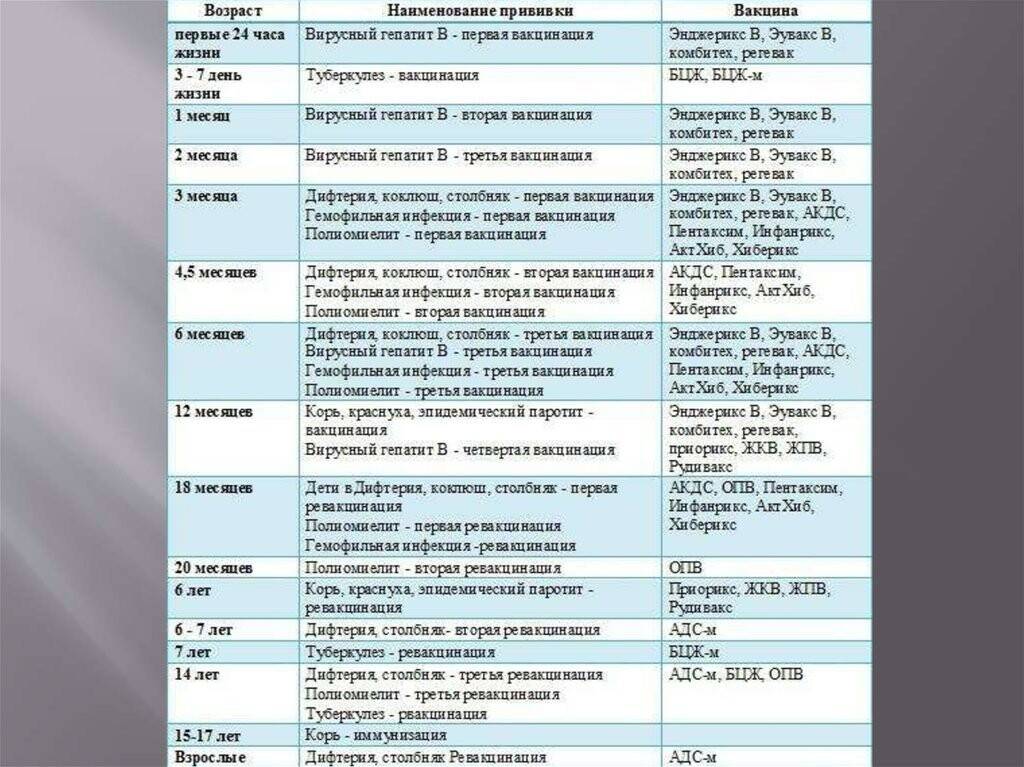
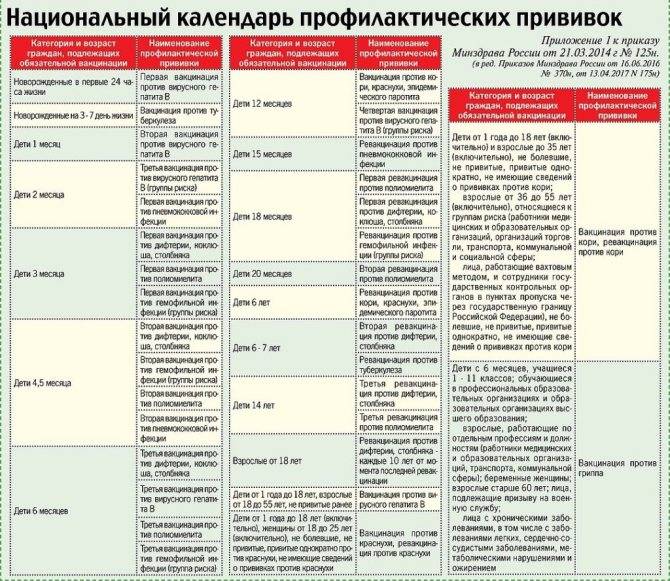
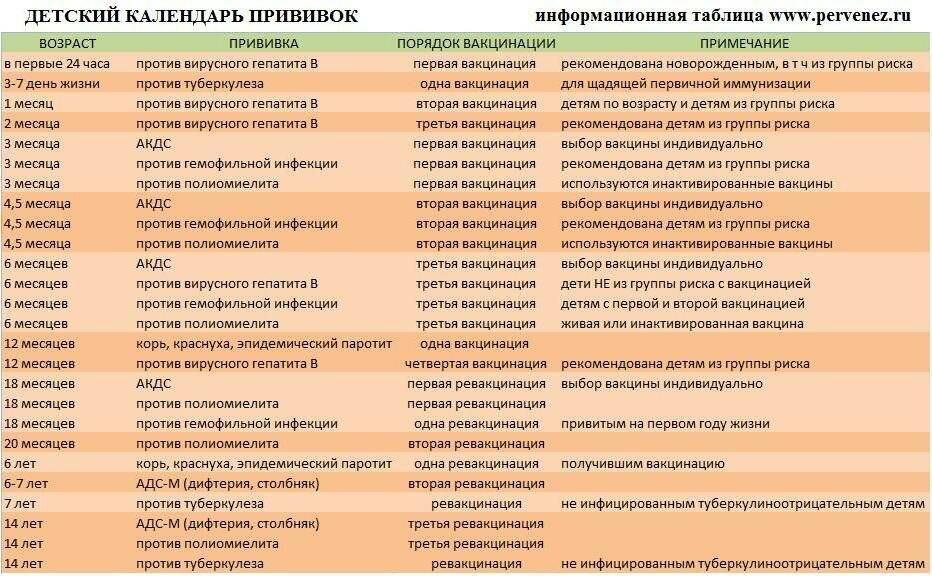
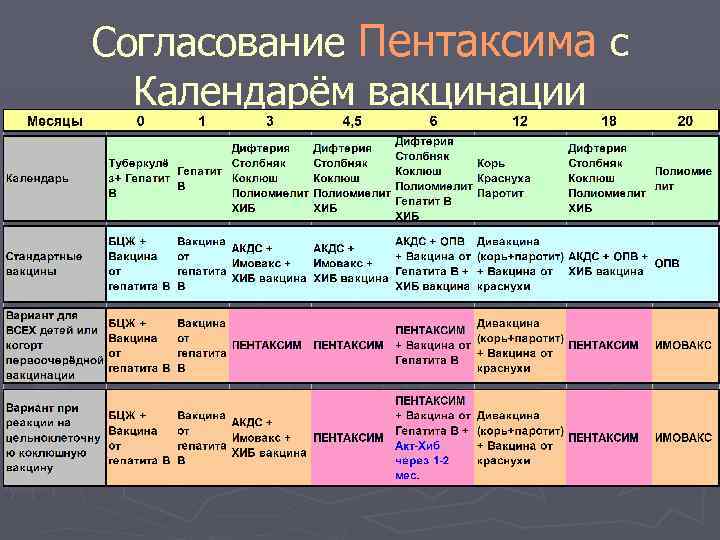
Когда прививать?
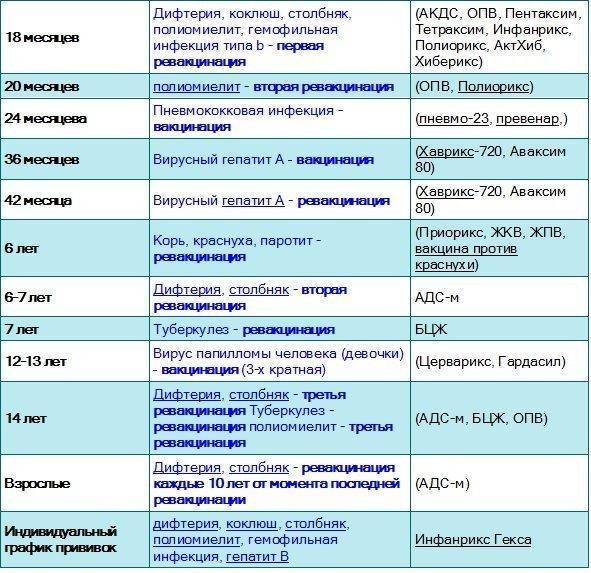
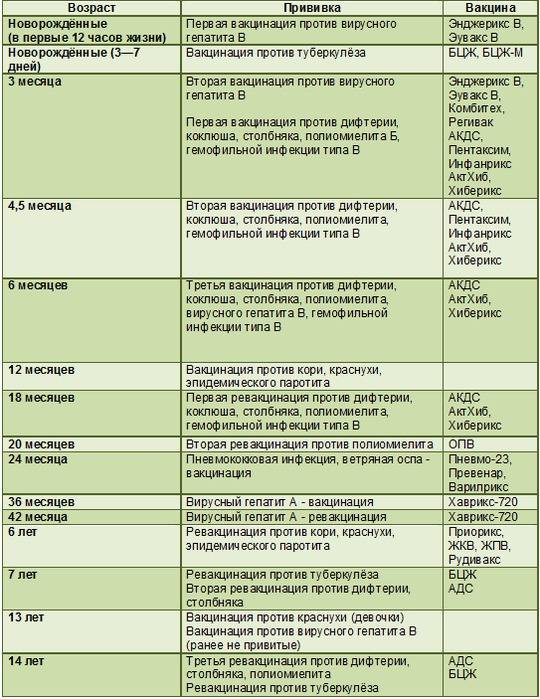
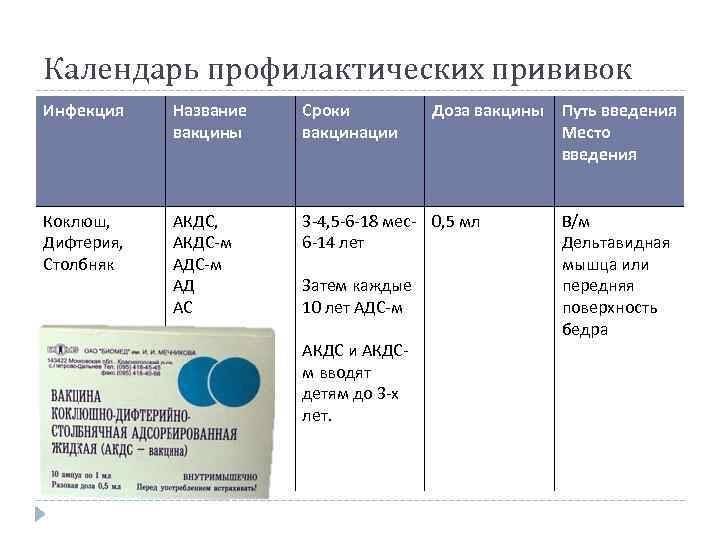
С 3 месяцев. Вакцинация проводится троекратно с интервалом 45 дней и однократной ревакцинацией через 12 месяцев после 3-й прививки, т.е. в 18 месяцев жизни.
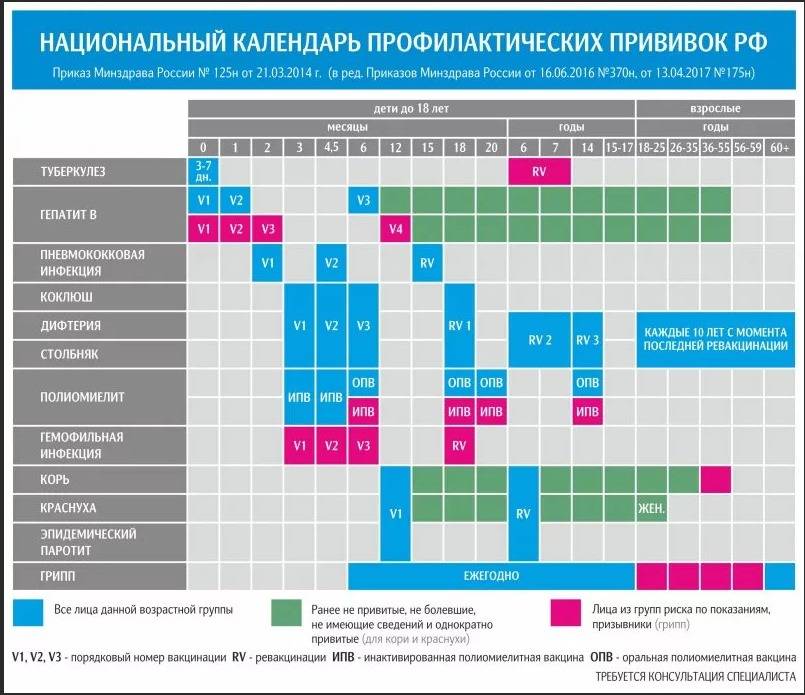
Оптимальной стратегией контроля коклюшной инфекции является максимальный своевременный охват профилактическими прививками детей первых двух лет жизни в сроки, рекомендованные национальным календарём профилактических прививок (в 3-4,5-6-18 мес.); догоняющая иммунизация детей, не привитых своевременно; проведение возрастных ревакцинаций против коклюша детей в 6-7 лет, 14 лет, подростков и взрослых с 18 лет каждые 10 лет с момента последней ревакцинации.
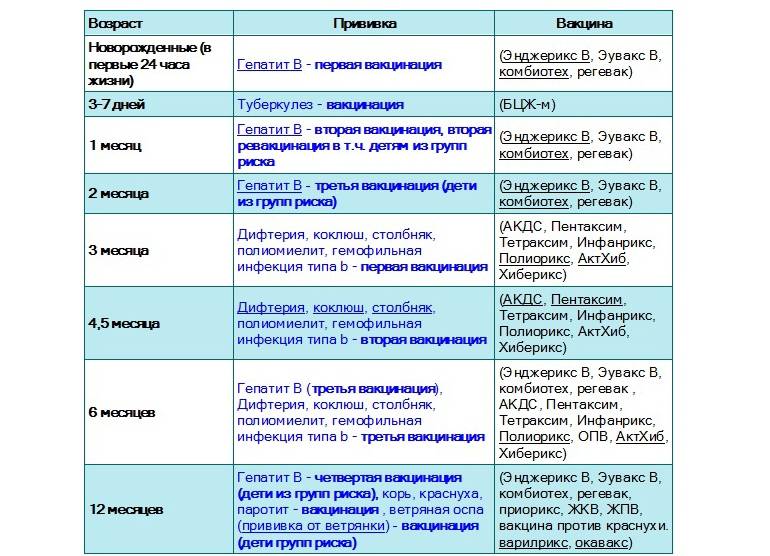
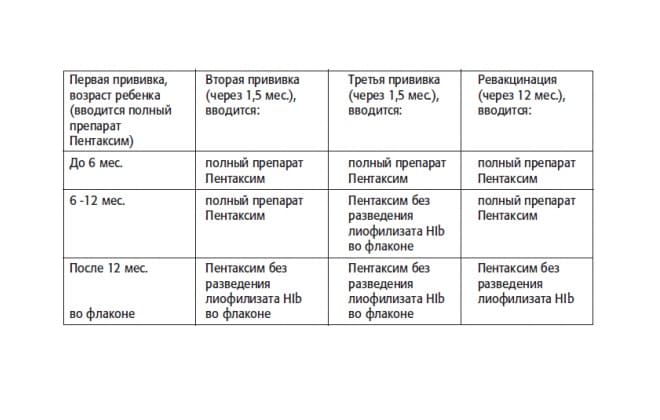
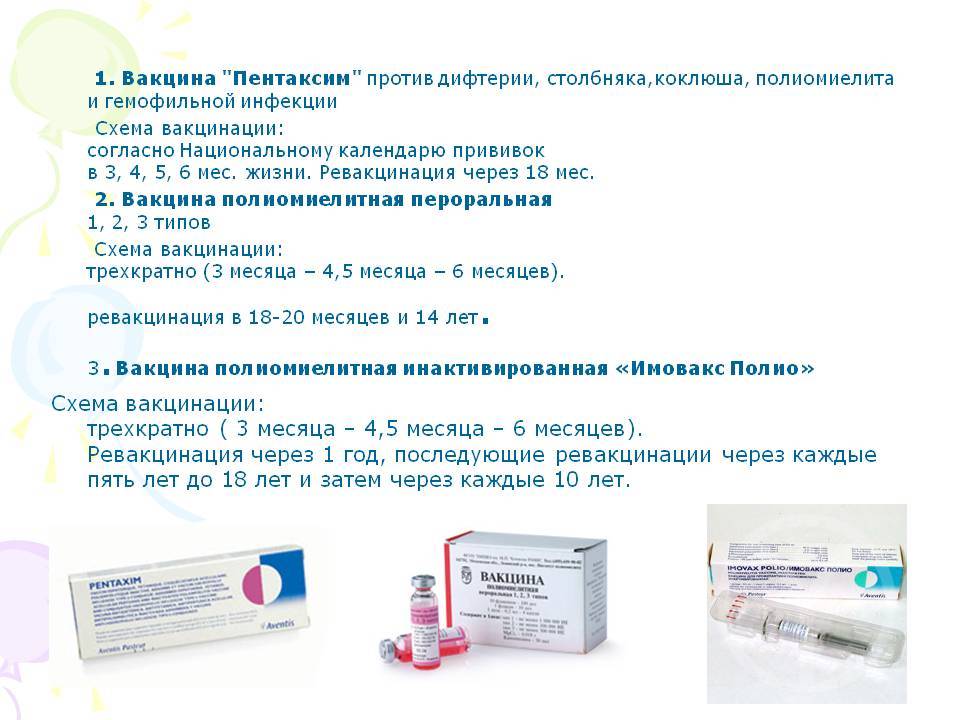
В каком возрасте ставить прививку «Пентаксим»?
Согласно Национальному календарю прививок вакцинация от коклюша, дифтерии, столбняка и полиомиелита проводится
до 1 года. Чтобы облегчить процедуру и снизить вред от побочных явлений, нередко рекомендуют комплексную вакцину.
«Пентаксим» ставят в три этапа с интервалом в 1,5 месяца: в возрасте 3 месяцев, затем в 4,5 месяца и, наконец, в 6 месяцев
Есть определенные нюансы:
Если первую дозу вакцины ребенок получил после 6 месяцев, то в финальную не входит компонент от гемофильной инфекции. По сути к моменту третьей дозы ставить его уже бессмысленно;
Если ребенка по каким-либо причинам начали прививать после 12 месяцев, тогда гемофильный компонент ставят только в первой дозе, оставшиеся две пропускают.
Вакцинация от коклюша
Краеугольный камень всех дискуссий вокруг коклюша – прививать или нет. Люди по природе своей склонны делиться негативным опытом и рассказов в Интернете «мои дети были привиты и заболели» больше, чем комментариев тех, кто был привит, никогда не болел и молчит. Врачи признают, что, как и ранее, коклюшем болеют привитые дети, часть из которых – в относительно короткие сроки после прививок.
Это зависит от возраста начала вакцинации и типа препарата: отечественная вакцина АКДС или иностранная – инфанрикс, пентаксим, тетраксим, регевакс. Разница между ними в числе вакцинальных компонентов и степени очистки. Российская вакцина содержит клеточные оболочки пневмококков, и есть мнение, что из-за этого она чаще вызывает аллергические реакции.
Совместимость «Пентаксима» с другими прививками и анализами
В целом, вакцина считается безопасной и не взаимодействует с другими лекарствами и препаратами. Исключенные составляют иммуносупрессоры, однако, они вообще несовместимы с вакцинацией.
Делают ли АКДС одновременно с «Пентаксимом»?
Это возможно при том условии, если одной из них в данный момент нет в наличии. Однако требуется обсудить с педиатром график вакцинации от полиомиелита и гемофильной инфекции, поскольку этих компонентов в АКДС нет.
Можно ли одновременно ставить «Пентаксим» и прививки от пневмококка и гепатита?
В целом, любые вакцины можно проставлять в одно и то же время. На тяжесть поствакцинальных симптомов это не влияет. Исключение составляет только вакцина БЦЖ (противотуберкулезная), поскольку она относится к «живым».
Риск поствакцинальных осложнений
К вероятным специфическим осложнениям на АКДС-вакцины можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины (даже инактивированные) коклюшной палочки в комбинированных вакцинах имеют свойство раздражать у крайне небольшой части восприимчивых детей мозговые оболочки. Осложнения в виде энцефалопатии – менее 1 случая на 300 тысяч привитых.
В настоящее время в мире судороги без повышения температуры не считают осложнением на прививку. Исследования, проведённые в Великобритании в 1960-1970 гг. свидетельствуют об одинаковой частоте развития судорог и у привитых и у непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут появляться в возрасте 3-4 месяцев в виде судорог, когда проводят вакцинацию, и связаны с прививкой только временным фактором.
Развитие афебрильных судорог свидетельствует о наличии у ребенка органического поражения нервной системы, которое не было учтено и выявлено или не могло быть выявлено до прививки по объективным причинам. Поэтому в случае развития афебрильных приступов необходимо проведение всестороннего неврологического обследования для постановки диагноза.
Поcтвакцинальные реакции
Если прививки проводятся вакцинами АКДС, то следует помнить, сто что эти вакцины являются наиболее реактогенными, “тяжелыми” вакцинными препаратами. В среднем нежелательные явления встречаются у трети привитых. Они проявляются умеренным повышением температуры тела, легким недомоганием в течение суток после вакцинации. Как правило, все поствакцинальные реакции на АКДС-вакцины развиваются не позднее 72 часов после прививки и длятся не более 48 часов. Бесклеточные вакцины считаются менее реактогенными
Наиболее характерными для бесклеточных вакцин можно назвать низкую частоту температурных реакций, местных реакций в месте введения и, что наиболее важно, частоты развития поствакцинальных осложнений