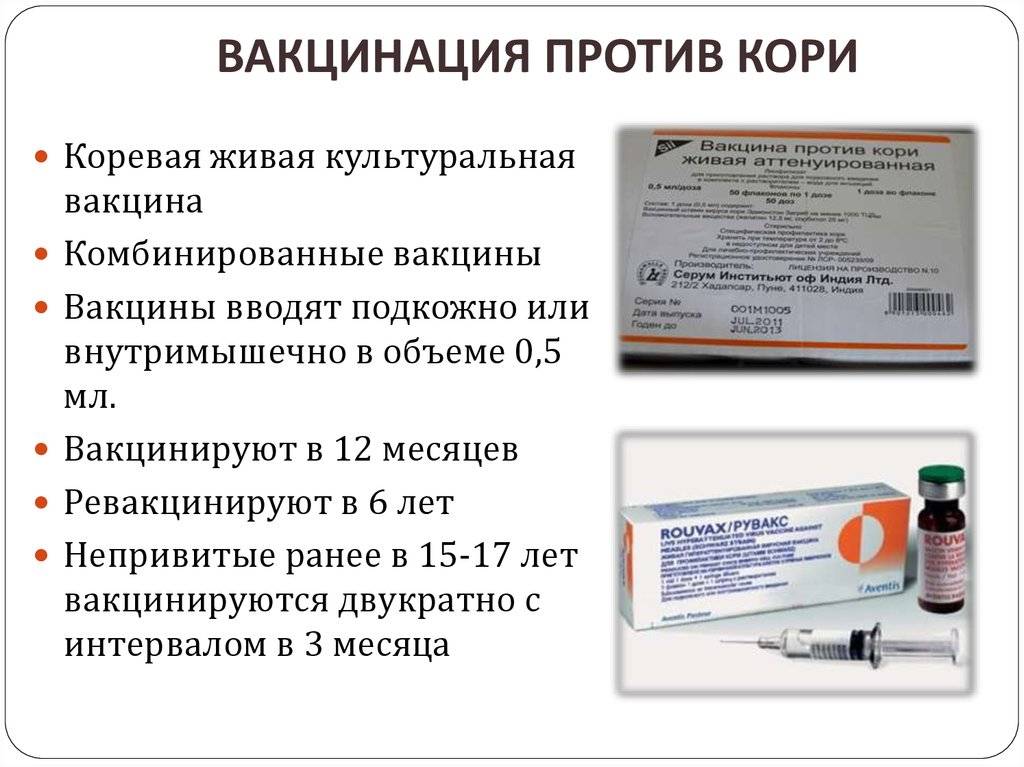
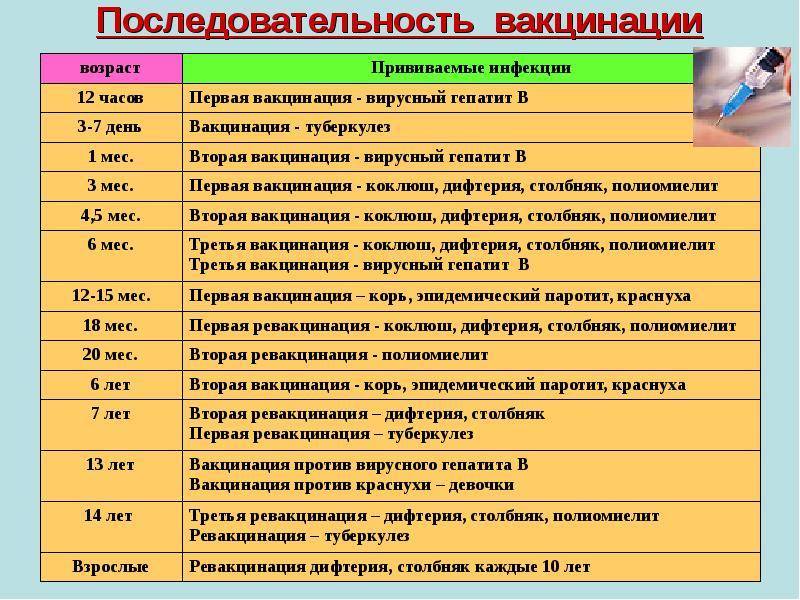
Зачем прививать ребенка от кори.
Корь – одно из самых опасных «детских» заболеваний. Во-первых, она крайне заразна: шансы заболеть после контакта с больным корью приближаются к 100%. Снижение процента вакцинированных детей даже ненамного немедленно дает всплеск заболеваемости корью. Уже в 2000-х годах были зафиксированы эпидемии в таких благополучных странах, как Ирландия и США: причины – доступность авиаперелетов и отказы от вакцинации. Во-вторых, корь обладает высокой летальностью (хотя и не такой высокой, как столбняк и дифтерия), и особенно подвержены ей дети до 5 лет. Корь до сих пор не имеет специфического лечения – только симптоматическое. Кроме того, она дает тяжелейшие осложнения на дыхательную систему, включая бронхит и пневмонию, а также может привести к частичной потере ребенком слуха или зрения.
Противопоказания к вакцинации против кори, краснухи, паротита
Среди всех противопоказаний к вакцинации против кори, паротита и краснухи выделяются 2 основные группы – временные и постоянные.
К временным специалисты относят:
- наличие любых заболеваний в остром периоде;
- период беременности;
- применение гамма-глобулина и других препаратов крови;
- вакцинация либо тестирование на антитела к туберкулезу.
Все эти факторы не отменяют необходимости вакцинации, но требуют небольшого временного промежутка (в среднем от 2 до 6 недель) до стабилизации состояния организма.
Среди постоянных и абсолютных противопоказаний, при которых вакцинация корь-краснуха-паротит в принципе невозможна, выделяют:
- аллергия на гентамицин, неомицин;
- аллергия на яичные белки;
- отек Квинке;
- новообразования различного характера;
- возникновение осложнений на предыдущую вакцинацию;
- заболевания крови, сопровождающиеся тромбоцитопенией;
- ВИЧ-инфекция;
- различные поражения иммунной системы (например, период после трансплантации любых органов).
Совместимость с другими вакцинами
Вакцинация против кори может быть проведена одновременно (в один день) с другими прививками Национального календаря профилактических прививок (против эпидемического паротита, краснухи, полиомиелита, гепатита В, коклюша, дифтерии, столбняка) или не ранее, чем через 1 месяц после предшествующей прививки. После введения препаратов иммуноглобулина человека прививки против кори проводят не ранее, чем через 3 месяц. После введения коревой вакцины препараты иммуноглобулина можно вводить не ранее, чем через 2 недели. В случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против кори следует повторить.
После проведения иммуносупрессивной терапии вакцинацию против кори можно проводить через 3-6 месяцев после окончания лечения.
Совместимость с другими вакцинами
Вакцинация против краснухи может быть проведена одновременно (в один день) с другими календарными прививками (против коклюша, дифтерии, столбняка, эпидемического паротита, кори, полиомиелита, гепатита В) или не ранее, чем через 1 месяц после предшествующей прививки. При одновременной вакцинации препараты вводят в разные места, смешивание вакцин в одном шприце запрещается.
После введения препаратов крови человека (иммуноглобулин, плазма и др.) вакцину вводят не ранее, чем через 3 месяца. После введения вакцины против краснухи препараты крови можно вводить не ранее, чем через 2 недели. В случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против краснухи следует повторить через 3 месяца.
При наличии антител к вирусу краснухи в сыворотке крови повторную вакцинацию не проводят. Туберкулиновые пробы рекомендуется проводить до или через 4-6 недель после введения вакцины против краснухи. После назначения иммунодепрессантов и лучевой терапии вакцинацию проводят не ранее, чем через 12 месяцев после окончания лечения.
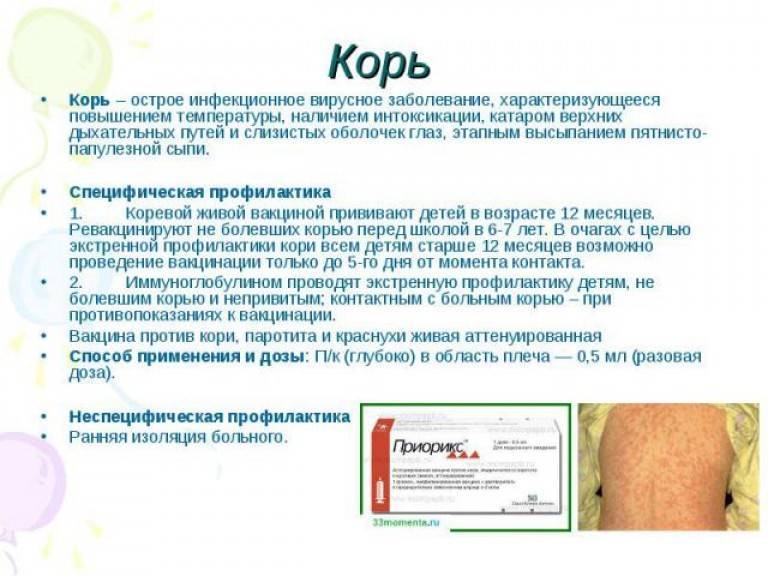
Показания для вакцинации «Корь»
Плановая и экстренная профилактика кори:
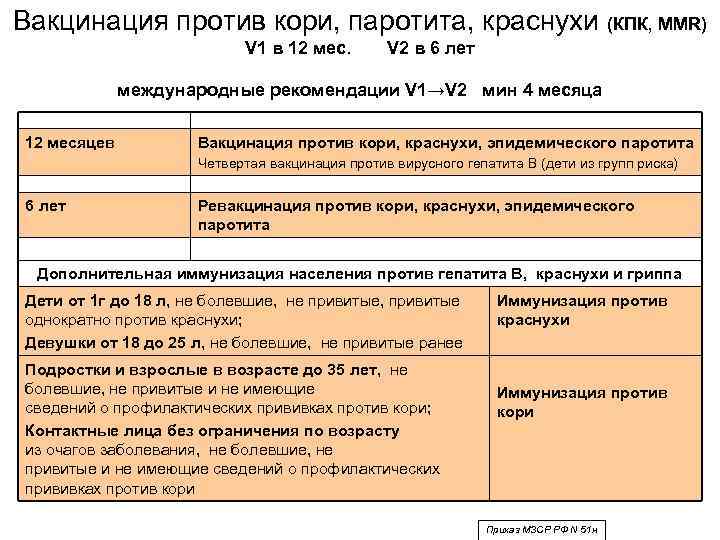
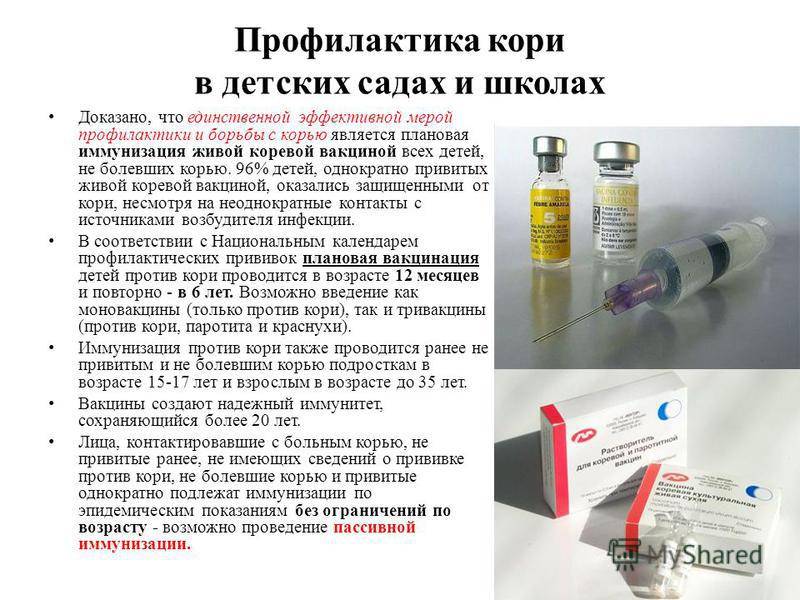
Плановые прививки проводят двукратно в возрасте 12 месяцев и 6 лет детям, не болевшим корью. Детей, родившихся от серонегативных к вирусу кори матерей, вакцинируют в возрасте 8 месяцев и далее – в 14-15 месяцев и 6 лет. Интервал между вакцинацией и повторной прививкой должен быть не менее 6 месяцев.
Дети в возрасте от 1 года до 18 лет включительно и взрослые в возрасте до 35 лет включительно, не привитые ранее, не имеющие сведений о прививках против кори, не болевшие корью ранее вакцинируются в соответствии с инструкцией по применению двукратно с интервалом не менее 3-х месяцев между прививками.
Лица, привитые ранее однократно, подлежат проведению однократной иммунизации с интервалом не менее 3-х месяцев между прививками.
Вакцинация детей против кори, краснухи и паротита с хронической патологией
Иммунодефициты
Живые вакцины детям с первичными формами противопоказаны Инфицированных ВИЧ детей (с симптомами и бессимптомным течением), но без выраженной иммуносупрессии (по показателю СD4-лимфоцитов) прививают в возрасте старше 12 мес. После лекарственной или радиационной иммуносупрессии живые вакцины вводятся не ранее, чем через 3 мес, после применения кортикостероидов в высоких дозах (более 2 мг/кг/сут или 20 мг/сут в течение 14 дней и более) – не ранее чем через 1 мес. после окончания курса лечения.
Туберкулез
Хотя корь нередко провоцирует обострение туберкулезной инфекции, такого влияния вакцинации не отмечено; введение ЖКВ и других вакцин не требует предварительной постановки туберкулиновой пробы.
Больные, получающие препараты крови
Больные, получающие препараты крови, прививаются против кори, краснухи и паротита не ранее, чем через 3 месяца. При введении препаратов крови менее чем через 2 недели после введения этих вакцин, вакцинацию следует повторить.
Противопоказания
Только врач может решить, подходит ли «Корь» для вакцинации
Вакцина «Корь» противопоказана при наличии в анамнезе аллергической реакции на любой компонент вакцины, и в следующих случаях:
- Тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат и др.), куриные и/или перепелиные яйца.
- Первичные иммунодефицитные состояния, злокачественные болезни крови и новообразования.
- Сильная реакция (подъем температуры выше 40 С, отек, гиперемия более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой или паротитно-коревой вакцин.
- Беременность.
После вакцинации
Может ли у ребенка после прививки не выработаться иммунитет к болезням?
Бывает так, что прививка сделана, а ребенок все равно заболевает. Объясняется это тем, что сила иммунного ответа бывает разной и зависит от состояния и особенностей иммунитета отдельно взятого ребенка. Кому-то иммунитета против кори после однократной вакцинации хватает на 20 лет, кому-то необходима ревацкинация в 5-6 лет. Заболеть можно при снижении иммунитета. Также причина может быть в качестве вакцины, ненадлежащем ее хранении.
Также прививка могла содержать антиген одного штамма возбудителя, а само заболевание вызвал другой штамм. Например, в составе поливакцины MMR содержатся антигены кори (штамм Enders Edmonston) и паротита (штамм Leryl Lynn), а в поливакцине Priorix антигены кори представлены штаммом Schwarz, а паротит штаммом RIT 4385. При этом в обеих вакцинах содержатся антигены к одному штамму краснухи Wistar RA 27/3.
Еще одна причина: избыточная аттенуация (ослабление) микроорганизмов при изготовлении препаратов. При создании вакцин всегда ищут баланс между низкой реактогенностью (меньше побочных эффектов) и высокой иммуногенностью (крепче защита), что определяется низкой или высокой аттеннуацией выбираемых штаммов вируса.
Важна и способность вызывать длительный и напряженный поствакцинальный иммунитет, иначе теряет смысл сама идея вакцинации. То есть либо высока реактогенность, либо недостаточна иммуногенность компонента вакцины. В случаях, когда после прививки ребенок заболевает, мы имеем дело с высоко-аттеннуированными вакцинами. За этим следят разработчики. Так, вакцина MMR может вызывать более сильные постпрививочные реакции, зато создает более надежный иммунитет. Вакцина Priorix легче переносится, но и создает более «легкий» иммунитет. Именно после нее отмечались случаи заболевания паротитом.
Однако, наблюдения за случаями заболевания ранее вакцинированных скорее говорят о более легком протекании заболевания. Случаи, когда после вакцинации отмечается тяжелое течение болезни отмечаются 1 на миллион заболевших — если говорить о таком серьезном заболевании, как корь.
Что должен знать родитель, когда ставят эту прививку?
Считается, что первые 3 месяца жизни ребенка у него действует иммунитет, переданный от мамы. До 6 месяцев прививку от кори делать категорически нельзя. Это связано со спецификой детского иммунитета. От поливакцины лучше воздержаться до достижения 12 месяцев.
Только при высокой опасности заболеть корью — при эпидемии — могут назначить прививку в 9 или даже 6 месяцев. Однако, при отсутствии противопоказаний лучше прививать против кори, паротита и краснухи в возрасте от 12 до 15 месяцев.
Какой будет нормальная общей постпрививочная реакция?
Небольшое повышение температуры на 2-3 дня, насморк, кашель, слабовыраженная необильная сыпь. Вышеперечисленные симптомы могут возникнуть с 5-го по 15-ый день и длиться 2-3 дня. Ребенок в этот период не заразен.
Бить тревогу надо, при повышении температуры выше 38, появлении судорог, выраженных аллергических реакциях, так как возможен отек Квинке.
Нормально, если в первые дни после прививки в месте инъекции возникает небольшой отек и покраснение, которые проходят самостоятельно на третий день.
- Детская вакцинация: российский и мировой опыт
- Прививки: за или против? Мнения врачей и мам
- «Не надо недооценивать риск детских инфекций, жить в коконе в XXI веке не получится». Интервью с педиатром
- АКДС или Пентаксим: какую вакцину выбрать?
- «В вопросе вакцинации не может быть общего для всех знаменателя». Интервью с педиатром-неонатологом
Что нельзя делать после прививки
После перенесенной иммунизации необходимо соблюдать следующие правила:
- Первые полчаса после прививки необходимо находиться под наблюдением врача.
- Принятие водных процедур после прививки не запрещено, однако мочить и долго растирать место инъекции не желательно, во избежании местной реакции.
- Вводить в рацион новые, тем более экзотические продукты, реакция организма на которые еще не изучена.
- На протяжении пары дней после прививки нельзя находиться в местах скопления людей, чтобы не заразиться банальным ОРВИ и не спутать его с реакцией на вакцину.
Накануне вакцинации необходимо проконсультироваться с врачом на предмет того, какие препараты нужно иметь дома в качестве неотложной помощи и при первых симптомах реакции на вакцину.
Противопоказания
Только врач может решить, подходит ли «Краснуха» для вакцинации
Вакцина «Краснуха» противопоказана при наличии в анамнезе аллергической реакции на любой компонент вакцины, а также в следующих случаях:
- Аллергические реакции на компоненты вакцины.
- Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний.
- Иммунодефицитные состояния; злокачественные заболевания крови и новообразования.
- Беременность и период грудного вскармливания.
- Сильная реакция (подъем температуры выше 40 С, отек, гиперемия более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущую дозу вакцины.
Противопоказания к вакцинации Приориксом
Если ранее ребенку уже делалась прививка против кори, краснухи и паротита, и у него наблюдались аллергические проявления после вакцинации, это является основанием для медотвода. Не стоит также делать прививку, если у ребенка аллергия на куриный белок.
Если у ребенка после прошлой прививки наблюдалось сильное ухудшение самочувствия, долго держалась высокая температура, это тоже является противопоказанием.
Третье важное абсолютное противопоказание – иммунодефицитные заболевания, например, ВИЧ, туберкулез, онкологические заболевания. Правда, инструкция допускает вакцинацию лиц с бессимптомной ВИЧ-инфекцией или СПИД
Это три абсолютных противопоказания против вакцинации. Возможны также временные противопоказания – острые заболевания, плохое самочувствие, осложненный неврологический статус. Поэтому подтвердить готовность ребенка к вакцинации обязательно должны специалисты – невролог и педиатр.
MMRII Вакцина для профилактики кори, краснухи и паротита, Merck Sharp & Dohme (США/Нидерланды), живая – 2250 руб.
Обязательный осмотр перед вакцинацией – 1400 руб.
Какие прививки могут приостановить
В рамках Национального календаря профилактических прививок новорожденным делают первую вакцинацию против вирусного гепатита — в течение суток после рождения, и прививку БЦЖ (против туберкулеза) — в течение первой недели жизни.
В целом же в нацкалендаре запланирована иммунизация детей в возрасте от нуля до 18 лет от самых распространенных и наиболее опасных для здоровья инфекций. Среди них корь, краснуха, паротит, дифтерия, полиомиелит, коклюш и т.д. Большая часть прививок делается в первые два года жизни, в дальнейшем проводится ревакцинация.
Также ранее планировалось, что в российский нацкалендарь в 2020-2021 годах могут включить две новые вакцины — от ветряной оспы и от ротавирусной инфекции, однако с учетом нынешней эпидобстановки и рекомендаций ВОЗ, очевидно, что сроки обновления календаря прививок могут затянуться.
Кроме этого, и вне не пандемии сроки вакцинации по нацкалендарю для некоторых малышей переносились – преимущественно по медицинским показаниям.
Прививки здоровым детям врачи до сих пор рекомендовали делать в срок, однако окончательное решение, делать или нет прививку ребенку, оставалось за родителями.
Последствия иммунизации
Под последствиями иммунизации прививкой корь-краснуха-паротит Всемирная организация здравоохранения имеет в виду возникновение реактивного артрита. Данная аномалия чаще развивается в более позднем возрасте при иммунизации. Предрасположенностью к такой болезни может служить перенесенный в раннем возрасте ревматизм или другие системные заболевания соединительной ткани.
Послепрививочный артрит обостряется в холодные сезоны, а в весенне-летний период больной о нем забывает. Такой артрит поддается лечению с помощью противовоспалительных препаратов, он не приводит к заметному ограничению функциональной активности суставов человека.
Общие правила для родителей
Накануне любой предполагаемой прививки, ребенка необходимо оберегать от сторонних контактов, во избежание заражения любыми инфекциями. Кроме того не рекомендуется, переохлаждать ребенка, облучать под солнечными лучами, а также перегревать либо подвергать акклиматизации перед прививками. Иммунная система очень остро реагирует на любые стрессы, которыми являются все вышеперечисленные воздействия, и вакцинация также относится к стрессовым факторам для иммунитета. При сочетании стрессовых реакций возможен сбой в работе антителообразования и нарушение выработки желаемого иммунитета.
Где можно узнать о ситуации с заболеваемостью корью и текущими вспышками кори в нашем регионе?
О текущей ситуации с заболеваемостью корью можно узнать в управлении Роспотребнадзора. Если Вы не нашли информацию на сайте данной организации, то следует позвонить в отдел эпидемиологического надзора.
По данным Федеральной службы Роспотребнадзора (Решение Коллегии от 25.07.2014 “О мероприятиях по предупреждению распространения кори в субъектах РФ” )
Наиболее высокие уровни заболеваемости зарегистрированы в Курской и Астраханской областях, республиках Дагестан, Адыгея, Северная Осетия-Алания, Алтай, Карачаево-Черкесской и Чеченской республиках, Ставропольском крае.
В структуре заболевших по-прежнему преобладает взрослое население – 52%, среди которого наибольшее число заболеваний приходится на возрастные группы 20-29 и 30-39 лет (77,6%).
Заболеваемость корью поддерживается контингентом не привитых против кори лиц и лиц с неизвестным прививочным анамнезом:
- на долю не привитых против кори детей приходится около 82%
- на долю не привитых взрослых – около 70% (из числа заболевших)
Основной причиной отсутствия прививок у детей являются отказы от прививок (около 40%). Не привито по возрасту около 29% заболевших детей (дети до года) и в связи с медицинскими отводами – около 14% детей. Остальные дети не прививались по неустановленным причинам.
Среди причин непривитости заболевших взрослых отказы составляют 27% и около 70% не получили прививки по неустановленным причинам.
Указанное свидетельствует об имеющихся недостатках в организации плановой прививочной работы среди населения.
В 2014 г. продолжают регистрироваться групповые заболевания в медицинских учреждениях с внутрибольничным распространением инфекции. При этом в эпидпроцесс были вовлечены дети, взрослые, медицинские работники. Наибольшее число случаев зарегистрировано в г. Москве, в Республике Северная Осетия-Алания, в Краснодарском крае, в Московской области, в республиках Дагестан, Адыгея, Ставропольском крае, Астраханской области, в Карачаево-Черкесской Республике.
В числе причин групповой заболеваемости в медицинских организациях остаются: поздняя диагностика заболевания, позднее начало профилактических и противоэпидемических мероприятий в очагах, отсутствие прививок у медицинских работников.
Также особенностью текущего периода является регистрация вспышек кори среди мигрирующего непривитого цыганского населения, а также среди членов религиозных общин и других трудно доступных для иммунопрофилактики групп населения
Корь-паротит-краснуха: что важно знать
Предлагаю предметно поговорить о прививке от кори-паротита-краснухи, что важно знать об этих заболеваниях?
Корь — это опасное заболевание, которое часто сопровождается серьезными осложнениями и даже может приводить к летальному исходу. Передается вирус кори воздушно-капельным путем. Заразным считается человек в течение всего инкубационного периода (как правило, он составляет 10 дней) и до 4-го дня высыпаний. Если был контакт с заболевшим корью в первые 3 суток, для профилактики заболевания используется иммуноглобулин.
Вирус кори поражает слизистые глаз и дыхательных путей. Поэтому отмечается светобоязнь, слезотечение, конъюнктивит; осиплость голоса, кашель и насморк. Лицо ребенка отечно. Часто отмечается высокая (до 40°) температура, головная боль. Так как при кори резко снижается иммунитет, то часто присоединяется бактериальная инфекция, и возможны такие осложнения, как бронхит, пневмония, отит, поражения слизистой глаз, кератит. В результате последних может снижаться зрение и слух.
Болеют корью, как правило, дети в возрасте до 5 лет. Ввиду высокого риска разных осложнений этого заболевания показана вакцинация. Однако именно у вакцинации против кори часто встречаются постпрививочные реакции и осложнения: это и аллергические реакции (от сыпи, крапивницы, до отека Квинке и анафилактического шока), судороги, в месте укола первые несколько дней может отмечаться покраснение и отек, также могут встречаться общие реакции: снижение аппетита, недомогание, насморк, кашель, конъюнктивит, сыпь, повышение температуры до средних и высоких значений. Возможны и бактериальные осложнения, так как при введении вакцины иммунитет тоже может снижаться. Тем не менее само заболевание гораздо опаснее реакции организма на вакцинацию.
Паротитом по статистике в 2 раза чаще болеют мальчики, чем девочки. Сегодня четверть случаев мужского бесплодия связана с перенесенным в детстве паротитом. Поэтому для мальчиков более актуально наличие защиты от этого заболевания. Хотя сам риск заболеть оценивается как примерно 100 из 100000 человек и является низким.
В нашей стране вакцинация против паротита проводится с 1981 г. Само заболевание характеризуется поражением внутренних желез: слюнных (наиболее часто околоушных — отчего и проистекает название заболевания; реже подъязычных), поджелудочной железы и яичек. Возможные осложнения паротита — бесплодие, как результат перенесенного орхита, глухота в результате отита и повреждения слухового нерва и юношеский диабет после панкреатита. Также редко, но встречаются последствия для центральной нервной системы в виде менингита.
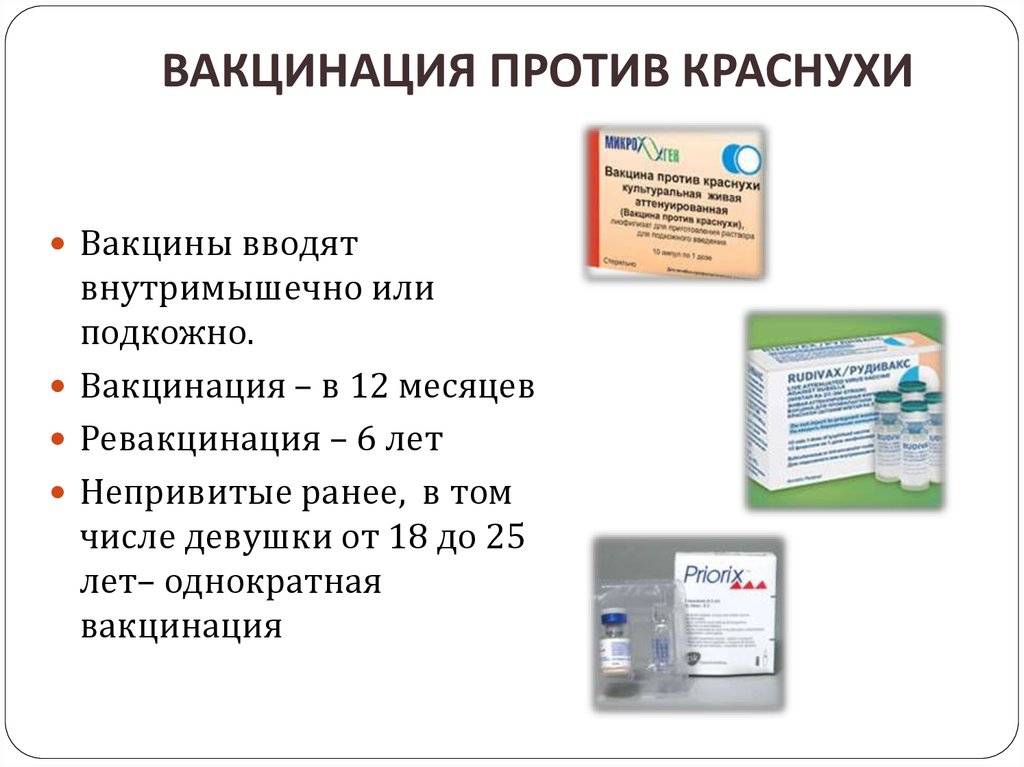
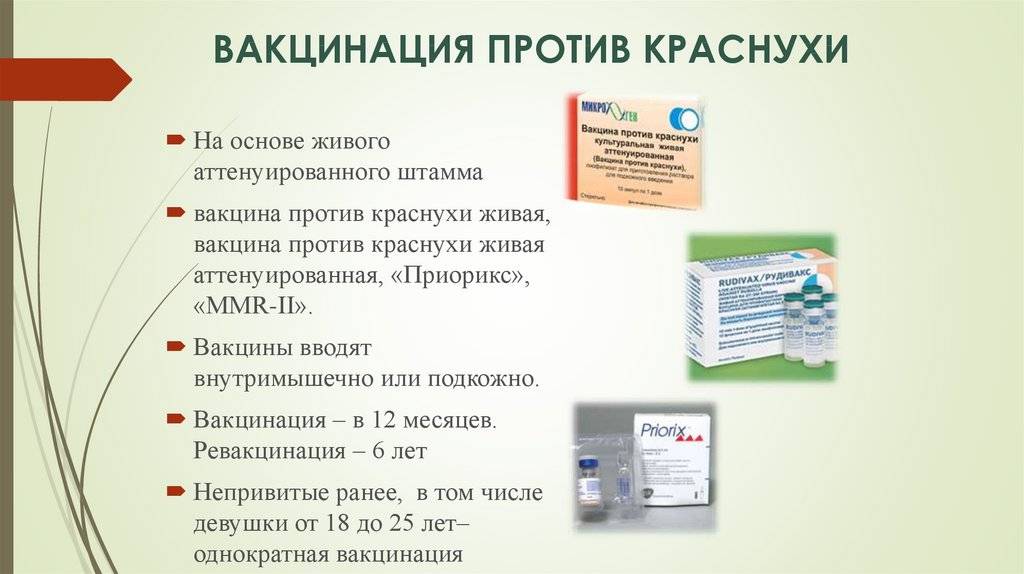
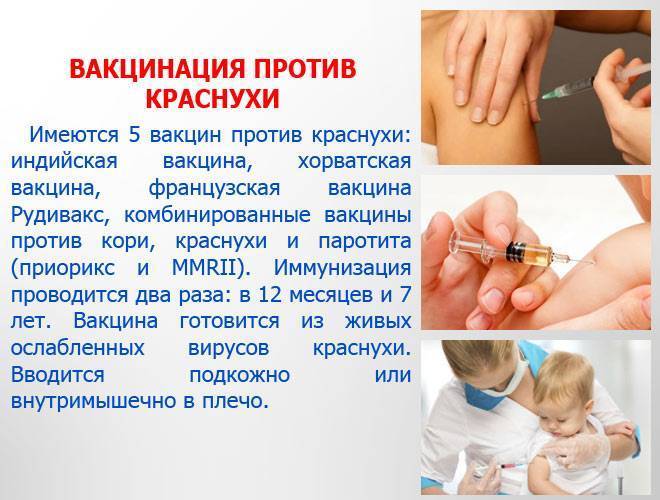
Девочкам показана прививка против краснухи. Краснуха — заболевание, которое сопровождается сыпью и увеличением затылочных лимфатических узлов. Как правило, протекает легко. Возможны и бессимптомные варианты.
Опасность же это заболевание представляет для ребенка во внутриутробном периоде, т.к. приводит к разным тяжелым порокам развития (глухота, порок сердца, гидроцефалия и т.д.) и даже к смерти. В США даже при контакте с заболевшим рекомендуют прерывание беременности ввиду высокого риска развития сильных осложнений для плода. И именно по этой причине лучше заранее, до наступления беременности, сделать профилактику вакциной.
Аллергия на прививку от кори
Большинство современных вакцин готовятся на яичном белке. При возникновении аллергии на белок яйца в разные периоды жизни ребенка, проявляющиеся в виде отека Квинке, крапивницы, анафилактического шока, ребенку нельзя вводить вакцину против кори.
Чтобы выяснить, есть ли риск возникновения такой аллергической реакции, необходимо:
- смочить чистый палец в сыром яичном белке;
- помазать данным пальцем внутреннюю поверхность губы малыша;
- при незначительном отеке губы в течение последующих 5 минут возможен вывод о невозможности вакцинации с помощью стандартных вакцин.
В случае выявления возможности развития аллергической реакции необходимо, чтобы врач подобрал замену стандартной вакцине и провел вакцинацию другим средством.
Как выбрать вакцину
Какие вакцины существуют и какие лучше делать — наши или зарубежные, живые или инактивированные?
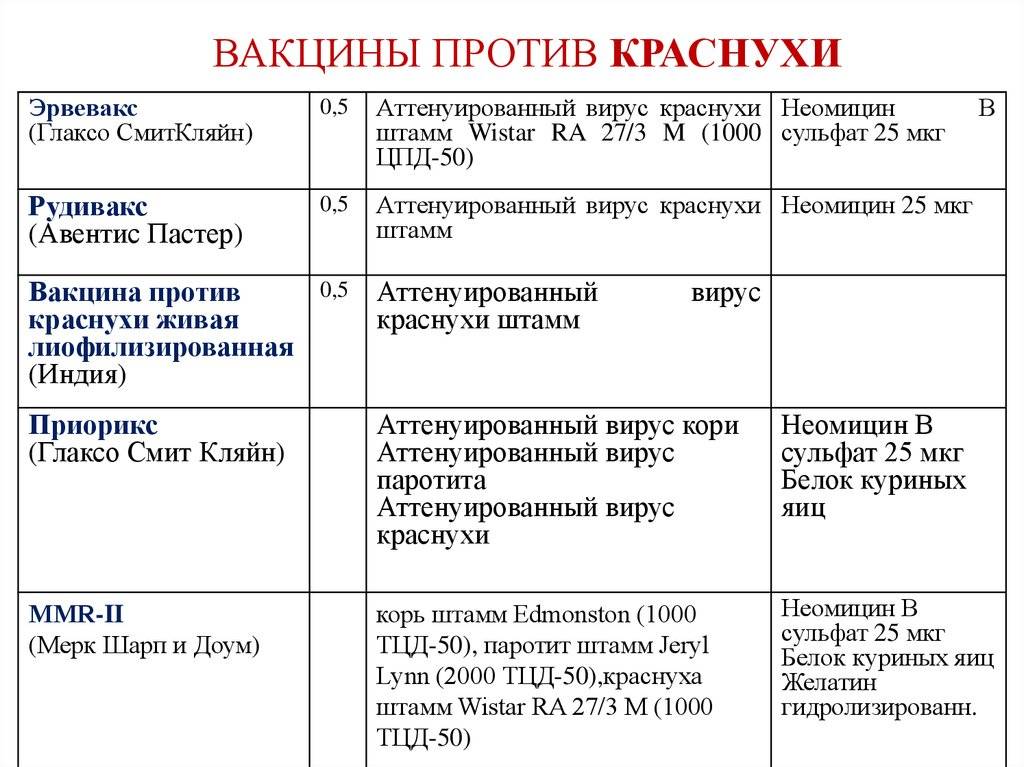
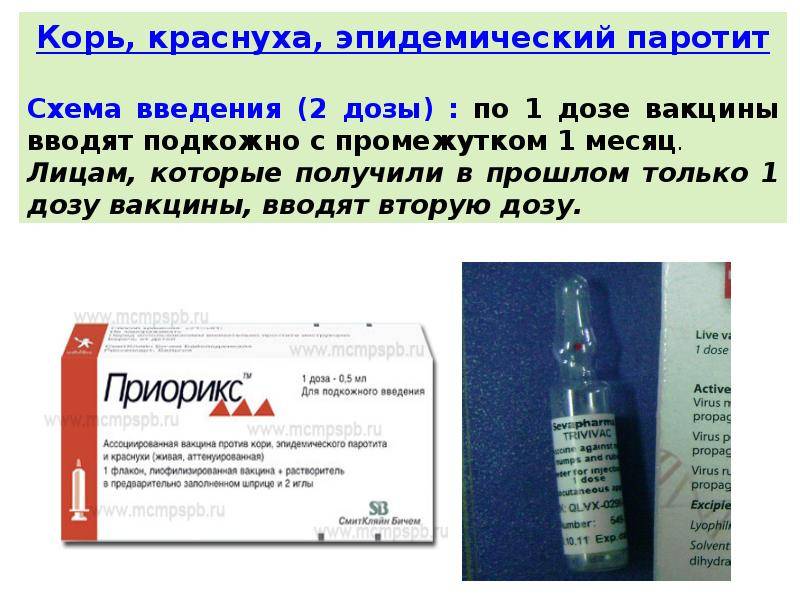
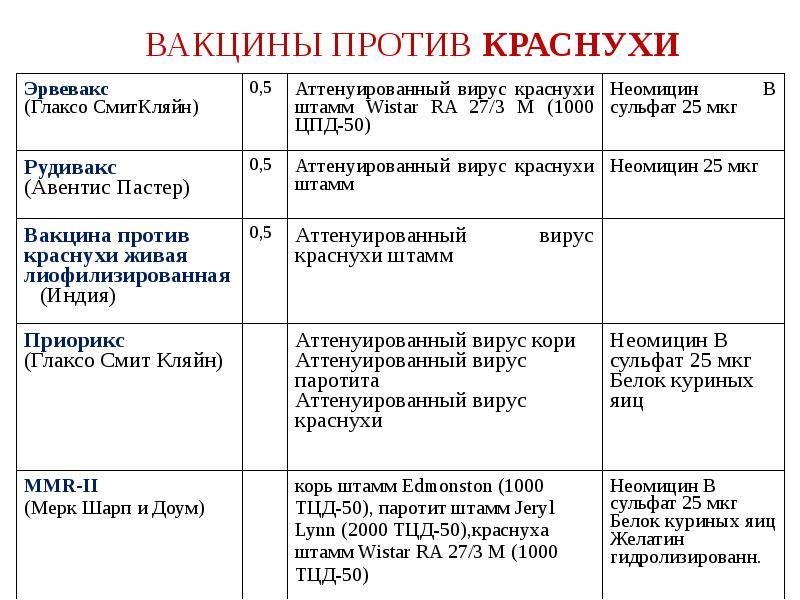
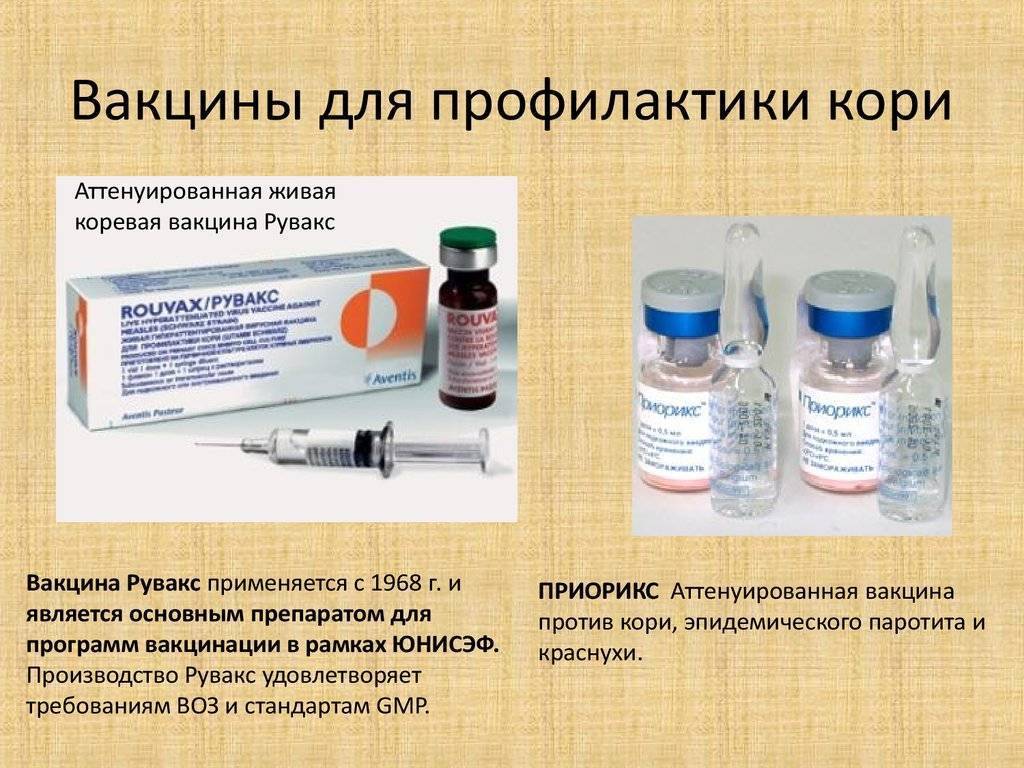
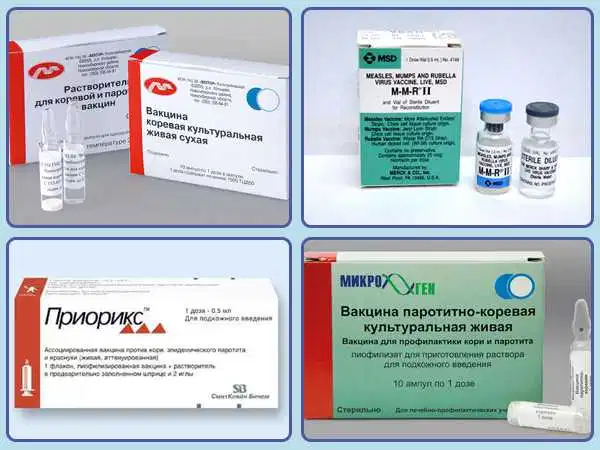
Можно выделить моновакцины и поливакцины (или так называемую ассоциированную против двух или трех видов болезней). Среди бивакцин наиболее популярны вакцина против кори и краснухи; кори и дифтерии, кори и паротита (Российского производства). Среди комбинированных тривакцин импортного производства против кори-краснухи и паротита наиболее популярны и официально одобрены две: MMR II (вакцина фирмы Merck Sharp&Dohme, США) и PRIORIX или Приорикс (фирмы SmithKline Beecham, Бельгия). MMR происходит от первых букв латинских названий заболеваний корь — Measles, паротит — Mumps, краснуха — Rubeola. Российский аналог называется КПК.
Моновакцина действует только против одного конкретного вируса — противокоревая вакцина, вакцина против краснухи, вакцина против эпидемического паротита. На рынке представлена вакциной против кори российского происхождения и Рувакс — ее аналогом из Франции. Против краснухи отечественной вакцины нет, используется вакцина индийского производства.
Моновакцины можно использовать по отдельности, прививая в разное время, можно одномоментно, делая три разных укола, как правило, в разные части тела. Именно для того, чтобы минимизировать инвазивные процедуры и свести уколы к одному были разработаны поливакцины. Это технически удобнее и для ребенка меньше стресса. Минус их в том, что в случае частых или выраженных постпрививочных реакций, например, в случае с противокоревым компонентом, создается ситуация повышенной нагрузки на иммунитет и повышается риск усиления местных и общих реакций.
Как выбрать между отечественной или импортной, моно- и поли-компонентной вакциной?
Необходимо знать их основные различия. При изготовлении импортных вакцин используется эмбрион куриного яйца. Отечественные готовятся в эмбрионе японских перепелов, что существенно снижает вероятность возникновения аллергических реакций. При наличии у ребенка аллергии на куриный белок от импортных вакцин лучше отказаться.
Импортные вакцины дороже и не везде продаются, при покупке заблаговременно самими родителями требуют определенных условий хранения, российские бесплатны и хранятся в специальных условиях обученным медицинским персоналом.
Поликомпонентные сокращают число походов к врачу и количество необходимых инъекций, то есть более удобны в организации проведения вакцинации и уменьшают стресс для ребенка.
Монокомпонентные направлены на одно конкретное заболевание, что помогает формировать специальный иммунитет, например, при повышенной угрозе данного конкретного заболевания. И, как правило, уменьшают риски возникновения осложнений и степень выраженности реакций на прививку.
Можно ли в реальной жизни заболеть корью или паротитом?
Да. В реальной жизни можно заболеть и корью, и краснухой, и паротитом.
По данным статистики по инфекционной заболеваемости в РФ только за январь 2016 года зарегистрировано 20 случаев эпидемического паротита, 8 случаев краснухи, 6 — кори.
Среди взрослого населения примерно треть не имеют иммунитета против паротита.
Учитывая разные факторы — высокая контагиозность этих заболеваний; тот факт, что чаще болеют дети, которые посещают детские учреждения; а также то, что у этих заболеваний длительные заразные периоды — можно говорить о том, что эти заболевания существуют и могут легко передаваться, создавая очаги повышенной эпидемиологической напряженности.
Постэкспозиционная профилактика кори, краснухи и паротита
Контактным лицам по кори старше 12 мес, не болевшим корью и не привитым, вводят ЖКВ в первые 3 дня от момента контакта. У детей в возрасте 6-12 мес. также возможна постэкспозиционная вакцинопрофилактика. Альтернативой ей, как и для лиц с противопоказаниями к прививке, является введение 1 или 2 доз (1,5 или 3,0 мл) иммуноглобулина человеческого нормального в зависимости от времени, прошедшего от момента контакта (наиболее эффективен при введении до 6-го дня).
Постэкспозиционная профилактика паротита менее эффективна, однако регламентировано введение ЖПВ лицам, имевшим контакт в очагах эпидемического паротита, ранее не привитым и не болевшим этой инфекций не позднее 7-го дня с момента выявления первого больного в очаге. При этом, очевидно, часть детей будет привита в течение 72 ч после заражения, наиболее благоприятных Для предупреждения заболевания введение иммуноглобулина человеческого нормального при контакте не гарантирует предупреждения заболевания.
Прививкам против краснухи в очаге краснушной инфекции подлежат все не иммунные по краснухе, за исключением беременных, так как вакцинация в первые три дня от начала контакта снижает риск развития клинически выраженных форм болезни. Однако, с учетом ранней контагиозности больных (см. выше), данная рекомендация вряд ли будет эффективной.
В случае контакта беременной с больным краснухой ее восприимчивость должна оыть определена серологически. В случае наличия IgG антител женщина считается иммунной. При отсутствии антител анализ повторяют через 4-5 нед.: при положительном результате предлагают прерывание беременности, если вторая проба не содержит антител, берут анализ еще через 1 мес. – интерпретация та же.
Через какое время после пробы Манту можно вакцинироваться от кори? Через какое время после вакцинации от кори можно проводить пробу Манту?
Проба Манту – диагностический аллергический тест и прививкой не является. Подробнее о пробе Манту читайте здесь.
Если проба Манту (или иная туберкулиновая проба) проводится до проведения профилактической прививки, то на основании приказа Минздрава РФ от 21 марта 2003 г. N 109 “О совершенствовании противотуберкулезных мероприятий в РФ” (Приложение N 4 Инструкция по применению туберкулиновых проб) – «..5.1. ..Здоровым детям и подросткам, инфицированным МБТ, а так же с положительной (сомнительной) послевакцинной туберкулиновой чувствительностью и детям с отрицательной реакцией на туберкулин, но не подлежащим ревакцинации БЦЖ, все профилактические прививки можно производить непосредственно после оценки результатов пробы Манту…».
Если проба Манту проводится после вакцинации от кори (краснухи, паротита), то на основании того же приказа интервал должен составлять не менее 1 месяца.
Следует знать, что в инструкции к некоторым вакцинам указывается интервал 4-6 недель.
Противопоказания к вакцинации от кори, паротита и краснухи
Временные противопоказания:
- острые инфекционные и неинфекционные заболевания или обострение хронических заболеваний (вакцинация откладывается до выздоровления или ремиссии)
- беременность
Постоянные противопоказания
- тяжелые аллергические реакции на аминогликозиды
- на куриный или перепелиный белок (в зависимости от вида конкретной вакцины, если она произведена с использованием куриных или перепелиных яиц)
- первичный иммунодефицит
- злокачественные заболевания крови и новообразования,
- выраженная реакция (гипертермия выше 40 град.С, гиперемия или отек более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой вакцины
ВИЧ-инфекция не является противопоказанием к вакцинации.
Отдельно сказать об аллергии на куриный (перепелиный) белок. Далеко не каждая аллергия на данные продукты является противопоказанием. Речь идет только о выраженных аллергических реакциях:
- Анафилактический шок
- Генерализованная крапивница
- Отек Квинке
Следует заметить, что ни Американская Академия Педиатрии (AAP, “Red Book” 😉 , ни Консультативный комитет по иммунизации США (ACIP) не считают аллергию на куриный или перепелиный белок как противопоказание к вакцинам против кори-краснухи-паротита и рекомендуют плановую вакцинацию людей с аллергией на яйца без использования специальной подготовки или десенсибилизирующих процедур.
Следующие вакцины от кори созданы с использованием компонентов яиц:
- против кори российского производства – на клетках эмбрионов перепелов
- против кори-паротита российского производства – на клетках эмбрионов перепелов
- вакцина против кори-паротита-краснухи производства компании ГлаксоСмитКляйн – коревой штамм выращен на клетках куриного эмбриона
- вакцина против кори-паротита-краснухи производства компании МеркШарпДоум – коревой штамм выращен на клетках куриного эмбриона.
Вакцины содержат следовые количества компонентов птичьих яиц.
Программа элиминации кори
Под элиминацией кори понимают достижение такого состояния, когда не происходит передача инфекции и не происходит вторичное ее распространение от завозного случая. Стратегия 1-го этапа элиминации кори предусматривала снижение доли восприимчивых к кори лиц до низких уровней к 2005 г. и поддержание этого уровня до 2007 г. В России охват 1-й дозой превысил 95% в 2000 г., а 2-й – лишь в 2003 г. В 2005 г. было зарегистрировано всего 454 случая кори (0,3 на 100 000 населения); из 327 очагов кори 282 не дали распространения, а в 45 очагах с распространением было 172 случая. В 2006 г. отмечен рост заболеваемости (1018 случаев – 0,71 на 100 000). в 2007 – ее снижение (163 случая – 0,11 на 100 000, из них только 33 у детей). На втором этапе ЕРБ/ВОЗ ожидает, что «к 2010 г. или раньше заболеваемость корью в регионе не должна превышать 1 случай на 1 миллион населения».
Важность полного охвата вакцинацией в поддержании элиминационного статуса видна из опыта США, где в 2008 г. был 131 случай кори (на конец июля), из которых только 8 – у нерезидентов
Из 95 заболевших не привитых старше 1 года 63 не были привиты по «философским» и религиозным мотивам – чаще в штатах с более либеральным подходам к отводам от прививок. Сохранение восприимчивой к инфекции прослойки среди взрослого населения оправдывает внесение в российский Календарь «подчистки» – вакцинации всех лиц до 35 лет, получивших менее 2 прививок.
Сейчас возрастает роль лабораторной верификации подозрительных на корь случаев, организация серологического обследования больных со всеми экзантемными заболеваниями (ожидаемое число таких случаев – 2 на 100 тыс. населения) и контроль за проведением противоэпидемических мероприятий в очагах.
Генотипирование “диких” штаммов вируса кори показало, что в России циркулируют, в основном, вирусы кори типа D: турецкий (выявляется в Казахстане, Узбекистане) и Украинский подтипы (выявляется в Беларуси и Азербайджане). На Дальнем Востоке встречаются случаи, вызванные китайским типом H1 вируса. В Европе заболеваемость снижается, но еще много случаев в ряде стран СНГ (кроме Беларуси).