Стадии сифилиса
Сифилис разделяется на три стадии, каждая из которых характеризуется определенными симптомами.
Выделяют следующие периоды (стадии) сифилиса:
- Первичный;
- Вторичный;
- Третичный.
Первичный сифилис
Характерный признак для первичного сифилиса – это твердый шанкр.
Он появляется на месте повреждения кожных покровов или слизистых.
В это место проникает возбудитель сифилиса — бледная трепонема.
Что представляет твёрдый шанкр?
Это образование, которое имеет вид язвы.
Образование шанкра не сопровождается болезненными ощущениями.
Язва характеризуется ровными краями и гладким дном без выделений крови.
По форме язва круглая и может иметь разные размеры.
Частые места локализации шанкра:
- На промежности;
- Возле ануса;
- На клиторе;
- На половых губах;
- На половом члене у мужчин;
- На губах;
- Глотке;
- Языке.
Первая стадия сифилиса длится около 8 недель, после чего появляется высыпание.
После появления твёрдого шанкра, спустя 7 суток, можно обнаружить увеличение ближайших лимфоузлов.
Чаще всего это подчелюстные или паховые лимфатические узлы.
Отмечается положительный результат серологических реакций спустя три недели от момента появления твёрдого шанкра.
Вторичный сифилис
Характерным признаком вторичного сифилиса, по которому его можно идентифицировать, это высыпания на теле.
Сыпь может проявляться на слизистых органах, в ротовой полости.
Имеет вид бледных пятен с розоватым оттенком.
Заметить такую сыпь можно преимущественно на груди и спине, но может распространяться по всему телу.
Такой характерный симптом говорит о том, что возбудитель из лимфатических узлов проник в кровеносные сосуды и разносится по всему организму.
Лимфоузлы при вторичном сифилисе остаются безболезненными и плотными.
На ощупь холодные и не имеют спаек с ближайшими тканями.
В период вторичного сифилиса могут наблюдаться следующие симптомы:
- Недомогание;
- Симптомы простуды;
- Повышение температура.
Спустя пару недель сыпь становится бледной и полностью исчезает.
Вторичный период переходит в скрытую форму.
На первый взгляд можно подумать, что болезнь отступила, но это далеко не так.
В скрытом периоде бледная трепонема продолжает циркулировать в крови.
При снижении иммунитета, высыпания вновь появляются.
Такие рецидивы могут происходить много раз, при этом элементы высыпаний становятся больше и сливаются в пятна.
Происходит заражение разных органов, в результате могут появиться дополнительные заболевания.
К ним относят:
- Гастрит;
- Миокардит;
- Гепатит;
- Менингит.
При отсутствии терапии, вторичная стадия сифилиса может продолжаться до двух лет, после чего переходит в последнюю стадию.
Третичный сифилис
При отсутствии медикаментозного лечения вторичный сифилис переходит в третичный.
Длится стадия болезни до 10 лет, иногда дольше.
На этом этапе заболевания формируются гуммы, образования в виде бугорков.
Появляться они могут на кожных покровах, слизистых оболочках, костях или внутренних органах.
Со временем, бугорки разрастаются, приводят к уродованию внешности человека.
Характерным признаком является провалившийся нос.
Отсутствие лечения третичного сифилиса может приводить к серьезным осложнениям.
Может развиваться слабоумие, поражается головной или спинной мозг.
При третичном сифилисе лабораторная диагностика путем серологических реакций будет давать отрицательный результат.
Иногда анализы могут показывать слабоположительную реакцию
Этот период является поздним, и заражение может происходить черед предметы быта.
Такой вид болезни называется бытовой сифилис.
Его главным отличием является передача возбудителя чрез предметы обихода.
В этом случае шанкр появится в месте контакта с заражённой поверхностью.
Заболевание является достаточно опасным и требует своевременной диагностики и лечения.
При подозрении на сифилис, следует пройти лабораторные исследования.
Нейтрофилы
| Нейтрофилы разделены на два класса: сегментоядерные (зрелые формы) и палочкоядерные (незрелые формы). В зависимости от состояние иммунной системы их соотношение может изменяться. | ||||||||||||||||||||||||||||||||||
|
| |||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||
Что такое сдвиг лейкоцитарной формулы влево и вправо?Сдвиг лейкоцитарной формулы влево это обозначение подразумевает избыточное содержание в крови молодых форм нейтрофилов (преобладают палочкоядерные нейтрофилы). Как правило такие показатели крови наблюдаются при следующих патологиях:
|
Как проводится анализ
Для проведения оценки морфологии по Крюгеру эякулят наносят на предметное стекло, высушивают, затем окрашивают и рассматривают под тысячекратным увеличением. Примеры применяемых красителей:
- По Papanicolaou – уменьшает сперматозоиды;
- Diff-Quik – увеличивает сперматозоиды;
- Sperm Blue – размеры не изменяются.
Окрашивание позволяет разделить различные области сперматозоида: головка приобретает один цвет в области акросомы, другой в задней части головки, средняя часть (тело), хвост, слишком выраженная цитоплазматическая капля также имеют свои оттенки. Пример окрашенных сперматозоидов приведен ниже.
Окраска Sperm Blue
Существует специальное программное обеспечение (спермоанализатор), позволяющее подробно анализировать структуру окрашенных сперматозоидов. Большинство клиник использует «Аргус-CASA». Камера передает изображение с предметного стекла микроскопа на экран компьютера, а программа автоматически классифицирует сперматозоиды в поле зрения, подсчитывает количество дефектных, определяет характер дефектов, процентное отношение патологических форм к нормальным. Пример работы программы:
Компьютерный анализ морфологии (скрин экрана)
Измерение размеров сперматозоидов
Для проведения расширенной спермограммы по Крюгеру рассматривают примерно 400 сперматозоидов. Сначала оценивают 200, потом еще 200, затем сравнивают результаты и выводят среднее значение. В ходе анализа рассчитывают количество сперматозоидов с дефектами шейки, хвоста, головки, с цитоплазматическими каплями. При ручной обработке подсчет производят при помощи лабораторного счетчика (делают разное количество щелчков кнопкой для каждого дефекта). В итоге вычисляют общий процент нормальных форм − индекс Крюгера (Kruger Fertility Index — KFI).
Сбор спермы
Как сдается спермограмма? Сбор эякулята проводится путем мастурбации. Для анализа подходит сперма, которая была получена от первого и единственного семяизвержения. Весь полученный материал должен быть помещен в стерильную емкость, которая выдается непосредственно в лаборатории.
Второй вариант сбора биологического материала — проведение манипуляции в домашних условиях. Такой вариант для многих мужчин в приоритете, домашняя обстановка намного комфортней больничных стен.
Однако сбор анализа дома сопряжен с достаточно большими трудностями. После сбора экулята его необходимо доставить в лабораторию в течение часа, в противном случае, материал считается не пригодным для исследования. В момент транспортировки нужно строго соблюдать температурный режим — не переохлаждать и не перегревать эякулят.
Кроме того, стоит отметить, что в большинстве случаев лаборатории не принимают материал, собранный дома, так как нет гарантии, что он транспортировался с соблюдением правил.
Методы исследования сыворотки и плазмы крови на сифилис
Один из методов определения заболевания – серологические исследования. Они основаны на выявлении в сыворотке (плазме) крови антител, образующихся в организме больного при заражении сифилитической инфекцией. Такие исследования делят на нетрепонемные и трепонемные. При подозрении на наличие сифилиса серологические реакции являются обязательным компонентом обследования пациентов.
Привычный всем анализ на RW (реакция Вассермана) относится к нетрепонемным тестам. Современные интерпретации этого метода – RPR (быстрый плазмореагиновый тест) и VDRL (определение антител к кардиолипиновому антигену).
Экспресс-анализ на сифилис (это нетрепонемный анализ) не дает точного ответа на вопрос о наличии заболевания сифилиса у пациента. Суть метода состоит в следующем: проводится тест на преципитацию или осаждение с кардиолипиновым агентом. Результат экспресс-анализа на сифилис будет готов спустя 20 минут после забора крови. Если тест показывает положительный результат, то это следует рассматривать как причину для проведения более углубленных исследований (ИФА, РПГА,РИФ,антитела IgM и IgG).
Трепонемный анализ на сифилис представляет собой специфический тест, который выявляет только антитела к возбудителю сифилиса. Один существенный недостаток этого метода – антитела остаются в крови человека и после благополучного лечения, в течение всей оставшейся жизни.
Ложноположительные анализы крови возможны при ревматоидном артрите, ревматизме, туберкулезе, мононуклеозе, у беременных, у пожилых старше 60 лет, у людей с онкологическими, эндокринными, язвой желудка и т.д
Результаты диагностики оценивает врач-венеролог. Окончательный диагноз ставиться только врачом при положительных углубленных анализах .
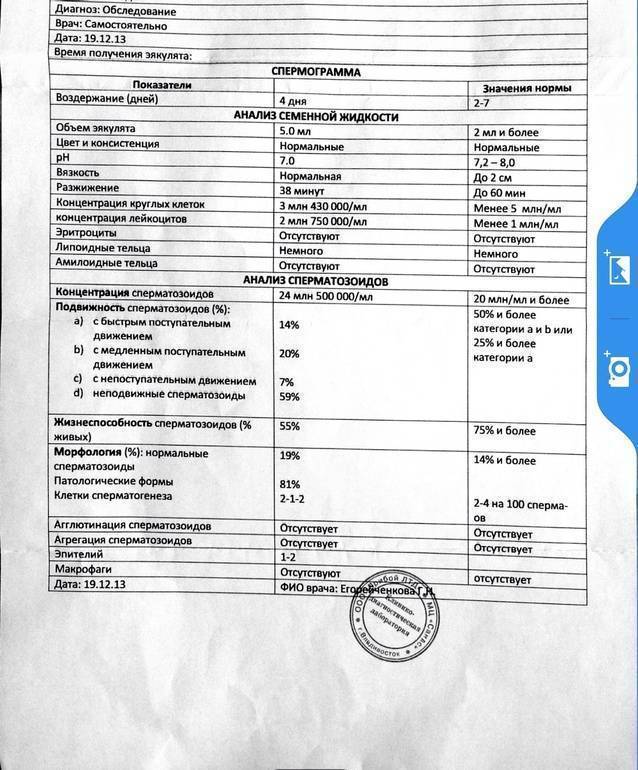
Подготовка к спермограмме: как правильно сдавать спермограмму?
В интересах качества результата необходимо помнить несколько правил, позволяющих правильно подготовиться к тесту:
- За 3-4 дня до обследования следует воздержаться от полового акта и мастурбации.
- За 3-4 дня до теста нельзя употреблять алкоголь.
- Тест не должен проводиться во время инфекции с повышенной температурой тела.
- Если принимаются лекарства, об этом следует сообщить персоналу, возможно, придется отложить дату обследования на несколько дней.
- Если сперма была собрана дома, время и условия ее транспортировки должны строго соблюдаться.
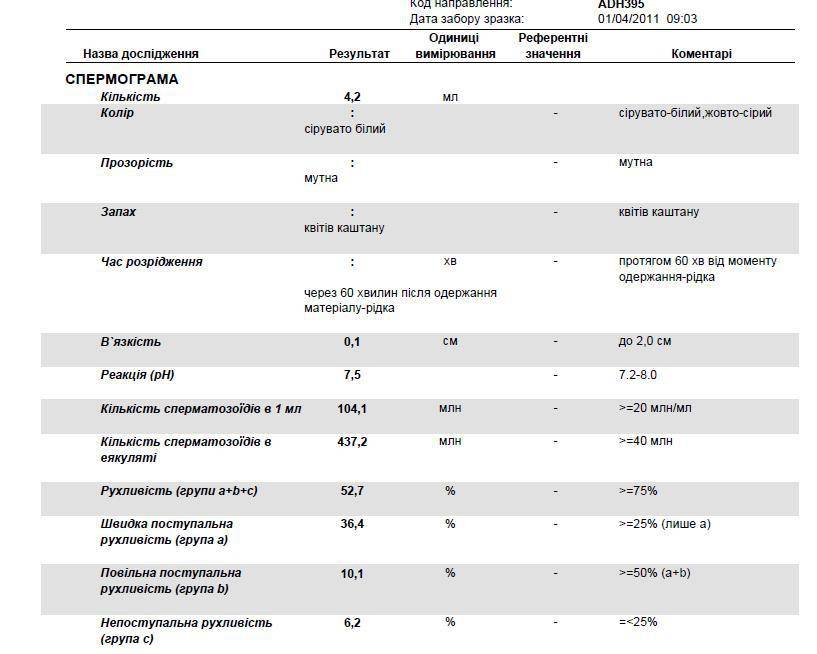
Полученный образец спермы исследуют микроскопически, оценивается количество донорской спермы, цвет, консистенция и т. д. Определяют визуально, а затем определяют количество сперматозоидов, их структуру и подвижность с помощью микроскопа.
Морфология и жизнеспособность сперматозоидов
Высокое качество спермограммы определяется жизнеспособностью спермиев и их нормальным строением
Если в эякуляте в лаборатории при исследовании было выявлено больше число неподвижных спермиев, то важно оценить их жизнеспособность. Для этого материал окрашивает красителями
В норме оболочка спермия не пропускает посторонние вещества. Но оболочка погибшей гаметы разрушена, поэтому спермий окрашивается.
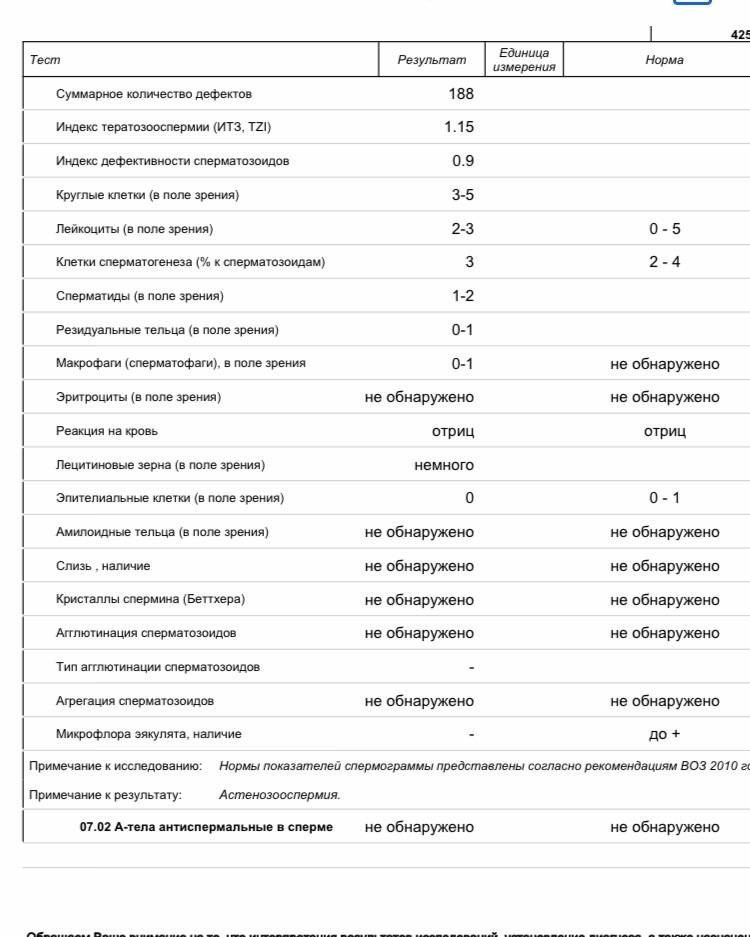
Качество спермограммы также зависит и от строения сперматозоидов. Морфология оценивается под микроскопом с разным увеличением, позволяющим детально рассмотреть все части клетки: головку, хвостик. Морфология спермограммы изучается двумя способами: исследование нативной спермы, при этом рассчитывают количество аномальных спермиев в 100 гамет. Это не точный и малоинформативный метод, так как только визуально без специальной обработки определить наличие патологии практически невозможно. Нормой считается присутствие менее 50% аномальных спермиев.
Если наблюдается превышение этого значения, то используют другую методику: каплю спермы помещают на предметное стекло, высушивают, обрабатывают спиртом, снова высушивают и окрашивают, что позволяет обездвижить спермии и окрасить их. Это помогает легко рассмотреть и сосчитать спермии, при этом увидеть даже отдельные детали и ранее невидимые нарушения. Это более точный и информативный метод изучения морфологии спермограммы.
Показатель морфологии спермограммы заключается не только в выявлении процента аномальных спермиев (в норме менее 85%)
Важно также исследовать индекс спермальных нарушений (среднее число патологических изменение в 1 спермии), а также индекс тератозооспермии (среднее число нарушений на 1 аномальный спермий). Норма – значения индексов ниже 1,6, если этот показатель превышен, то возможно трудности даже при искусственном оплодотворении
Когда сдавать анализы при беременности
График сдачи анализов при беременности построен с учетом внутриутробного развития плода, поэтому важно сдавать их вовремя. Результаты некоторых, если сдать их позже, становятся неинформативными из-за сложности интерпретации результатов
Первые анализы женщина сдает при постановке на учет у акушера-гинеколога, а последующие согласно плану. Скрининговые анализы назначают в периоды с 12 по 14 неделю беременности, с 20 по 24 и с 30 по 32. В это же время делают и пренатальное УЗИ.
В обязательном порядке беременным назначают:
- Общий анализ крови;
- Анализ крови на сахар;
- Анализ крови на ХГЧ (хорионический гонадотропин человека);
- Анализ крови на группу и резус-фактор;
- Анализ крови на гормоны (ТТГ, Т4, прогестерон и другие);
- Анализ крови на торч-инфекции (вирус герпеса, гепатита, краснухи, волчанки, токсоплазмоза, цитомегаловируса);
- Анализ крови на ВИЧ;
- Анализ крови на сифилис (реакция RW);
- Анализ крови на определение ПАПП-белка;
- Двухчасовой тест толерантности к глюкозе;
- Общий анализ мочи;
- Бактериологическое исследование мочи на скрытые инфекции;
- Мазок на патогенную флору и цитологию.
Перечень назначенных врачом анализов может быть и другим. Например, некоторые он может отменить, если женщина уже сдавала их при планировании беременности. Также доктор может назначить и дополнительные исследования крови или инструментальные обследования. Часто проводят колькоскопию при беременности, которая позволяет оценить состояние шейки матки.
Сперма под микроскопом
Семенная жидкость представляет собой двухфазное вещество, состоящее из семенной плазмы и активных половых клеток (сперматозоидов). Семенная плазма выступает питательной и защитной средой для сперматозоидов, которые проникая в женский организм, стремятся оплодотворить яйцеклетку. При этом спермограмма предполагает исследование обеих структур эякулята, с целью определения функциональной активности всех органов половой и репродуктивной системы.
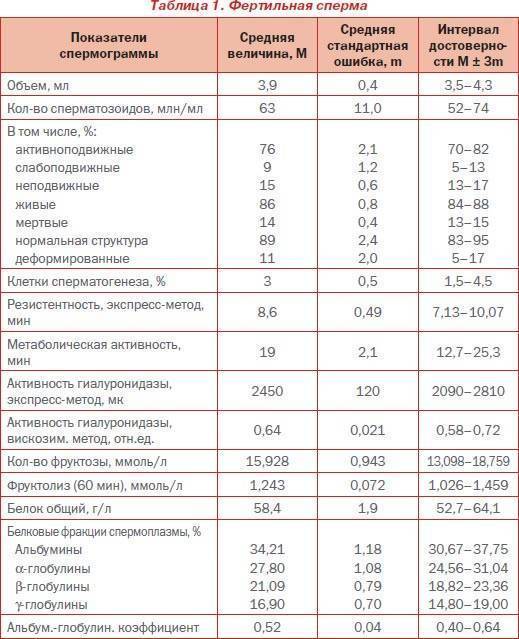
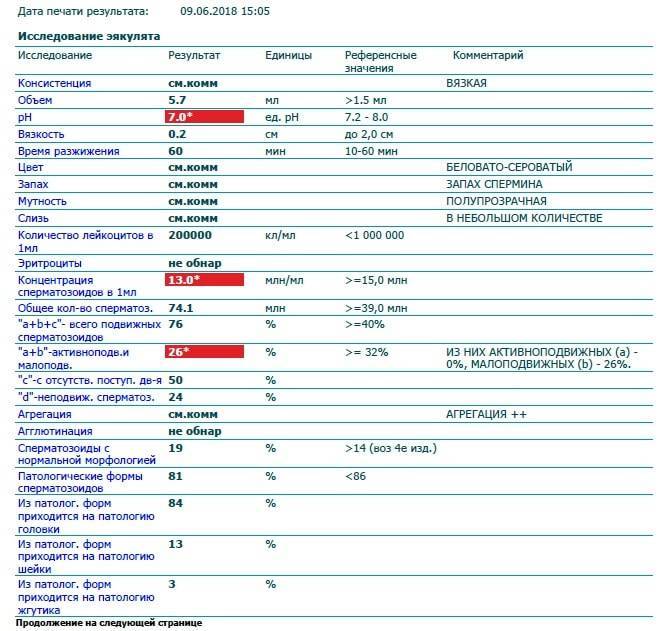
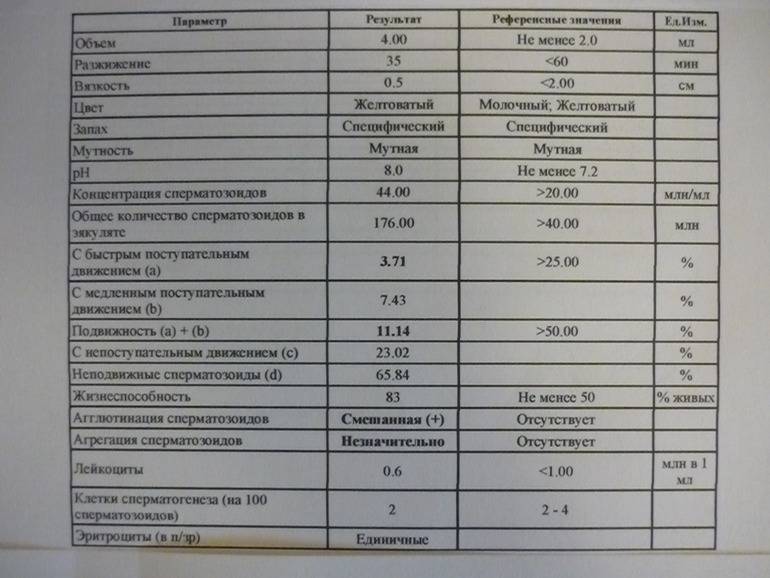
Микроскопическое исследование предполагает анализ спермы при многократном увеличении. Самым важным этапом здесь считается количественный подсчет сперматозоидов в эякуляте. Нормальной считается концентрация половых клеток более 20 миллионов половых клеток на 1 мл. семенной жидкости. Также специалист, проводящий исследование оценивает подвижность и морфологическую полноценность сперматозоидов и сравнивает количество активных, здоровых половых клеток с показателями неподвижных структур.
Для подсчёта спермиев разжижившуюся семенную жидкость рассматривают под увеличением. С помощью счётной камеры подсчитывают количество спермиев и определяют их подвижность. Даже большое количество неподвижных сперматозоидов не приведет к беременности. В норме подвижных « живчиков» должно быть не менее 32%. На этот показатель влияют воспалительные процессы и варикоцеле, повышающее температуру в яичках и губящее спермии.
Если человек впервые увидит сперму под микроскопом, он поразится, как много в ней неполноценных и недоразвитых спермиев. Но это нормально, ведь не зря организм вырабатывает «живчики» с таким запасом. Даже у здорового мужчины половина спермиев имеет дефекты, но если таких экземпляров очень много, диагностируют тератоспермию.
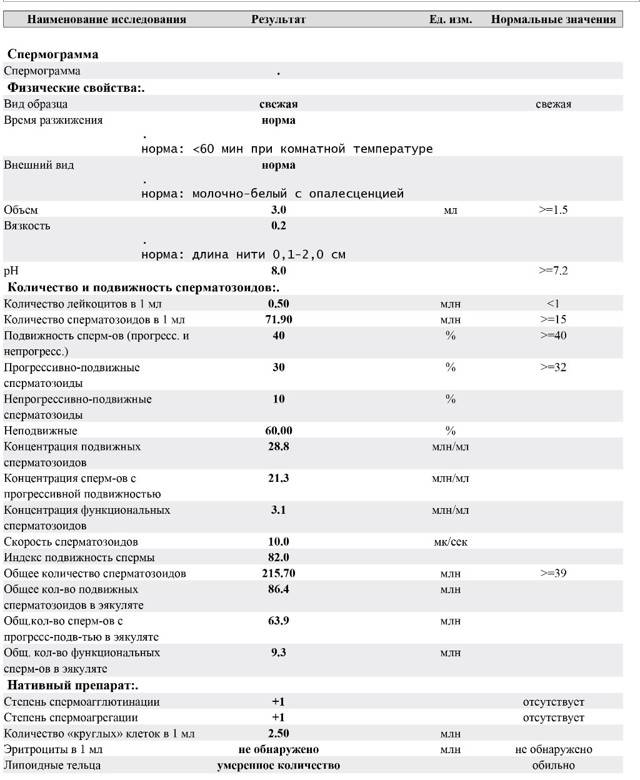
Общие результаты спермограммы
При исследовании с помощью микроскопа или прибора–спермоанализатора оценивается объем, цвет, кислотность и вязкость спермы, но самые главные показатели – количество, качество и жизнестойкость сперматозоидов.
- Вначале оценивают общие показатели спермы. Семенная жидкость, сначала довольно густая, но под действием веществ, выделяемых простатой, через 10-40 минут разжижается. Если этого не происходит, значит, у мужчины имеются проблемы с предстательной железой.
- Очень важен объем полученного эякулята, которого должно быть не менее 2 мл. Малое количество спермы снижает плодовитость мужчины. Небольшое количество спермиев погибнет, не добежав до яйцеклетки.
- Иногда у мужчины происходит ретроградная эякуляция, когда часть спермы выбрасывается обратно в мочевой пузырь. При подозрении на эту патологию дополнительно обследуют и мочу, собранную после семяизвержения.
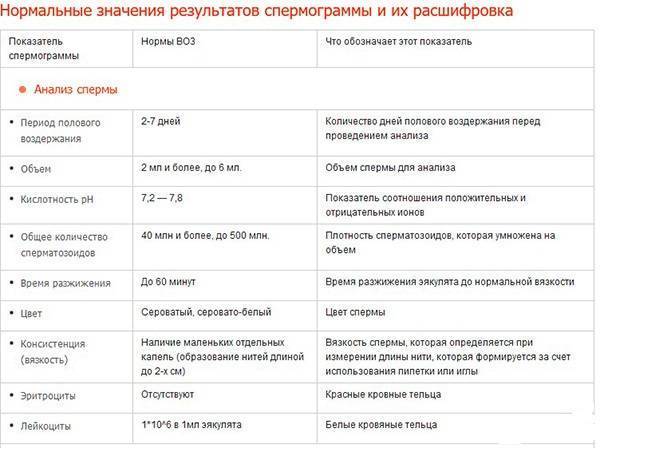
Здоровая сперма беловатого цвета без примеси гноя, крови и неприятного запаха. Нормальная кислотность семенной жидкости слабощелочная (рН 7,2–7,9). При отклонениях от нормы пациента направляют к урологу для лечения воспалительных процессов, скрытых ЗППП и диагностики проходимости семявыводящих протоков.
Что влияет на качество спермограммы?
Оказать влияние на функционирование мужской репродуктивной системы способны многие факторы. Главным при этом является стресс. Отмечено, что при соблюдении режима дня, повышении физической активности и минимизации воздействия на организм вредных факторов, качество семенной жидкости постепенно улучшается. Медики связывают это со способностью человеческого организма к самовосстановлению. Для этого они рекомендуют:
- Выбирать для жизни регионы с нормальной экологической обстановкой.
- Соблюдать режим дня.
Отказаться от любых вредных привычек.
Обратить внимание на качество питания.
Вести активный образ жизни и регулярно заниматься спортом.
Соблюдение этих правил помогает в короткое время восстановить показатели спермы, которые в расшифровке могли содержать некоторые отклонения от нормы. Если причиной негативных изменений в сперме стало изменение гормонального фона мужчины, то врач назначит ему прием определенных лекарственных препаратов, которые смогут быстро восстановить ситуацию.
Разновидности спермограммы
Существует несколько разновидностей анализа:
- Базовый – выполняется в соответствии со стандартами, утвержденными ВОЗ и состоит из основных показателей.
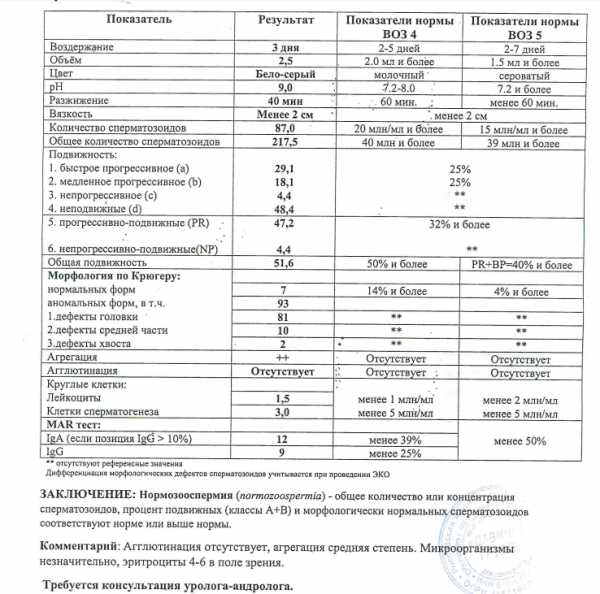
- MAR-тест. Расшифровка МАР-теста позволяет выявить антиспермальные тела, которые способны уничтожать сперматозоиды.
- Спермограммы по Крюгеру представляет собой исследование морфологии сперматозоидов.
Что показывает МАР-тест рассказывает врач-эмбриолог Татьяна Владимировна Дубко:
Проведение одновременно трех перечисленных анализов называют расширенной спермограммой. Обычно ее рекомендуют проводить в том случае, когда расшифровка базового исследования имеет любые отклонения от нормы.
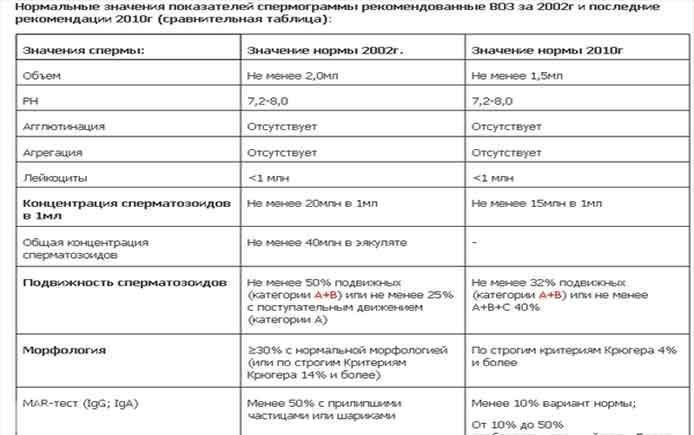
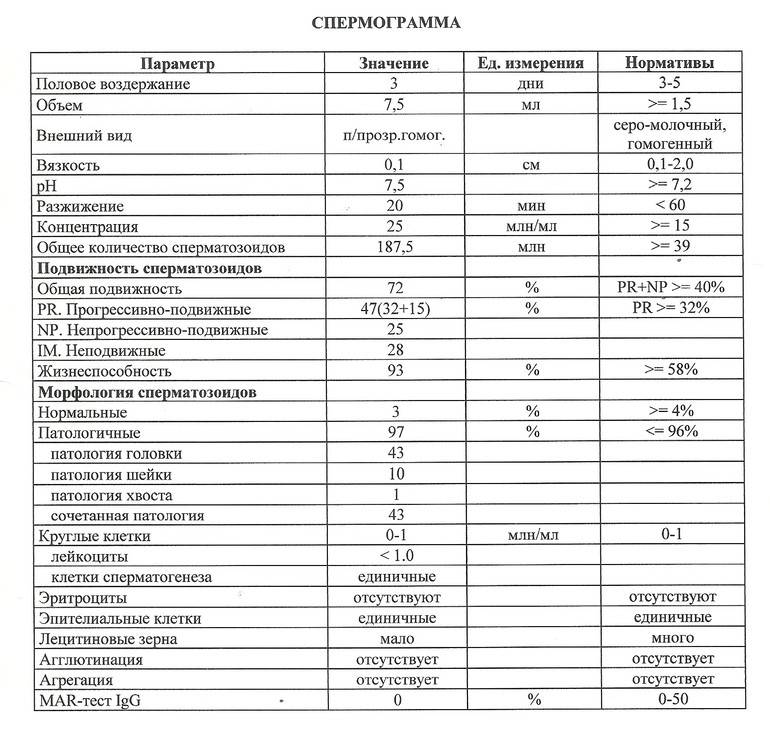
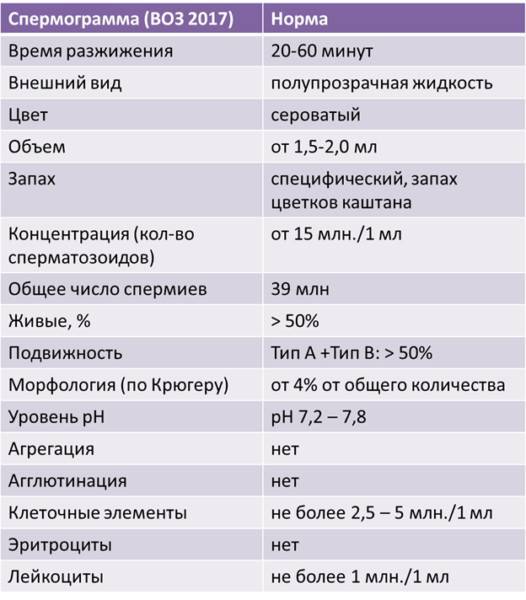
Норма спермограммы
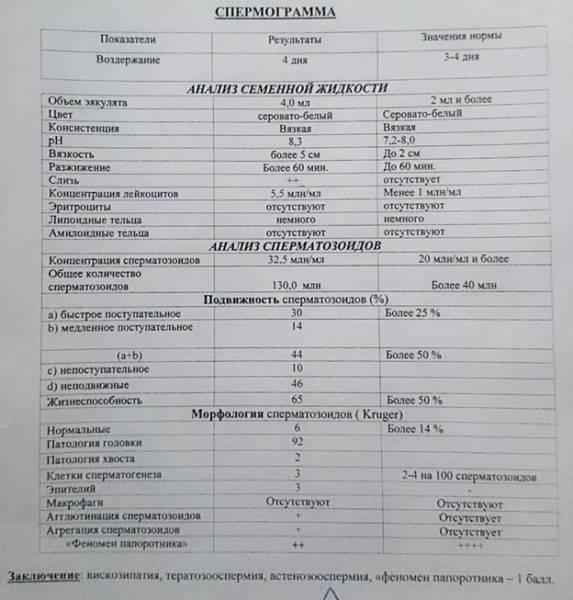
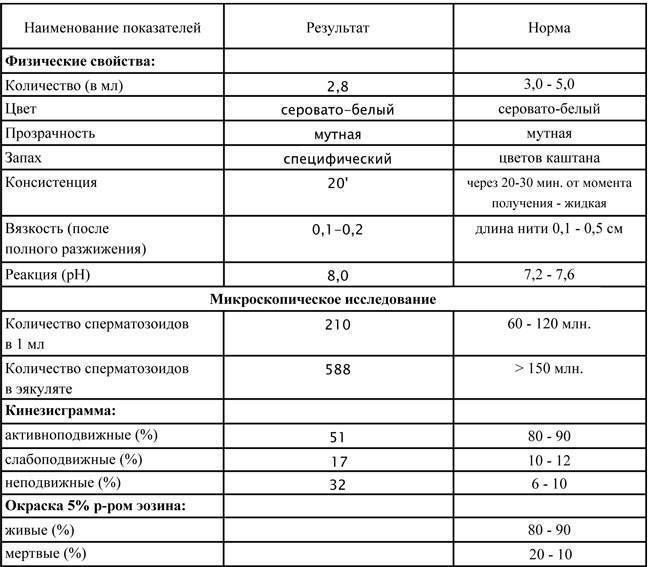
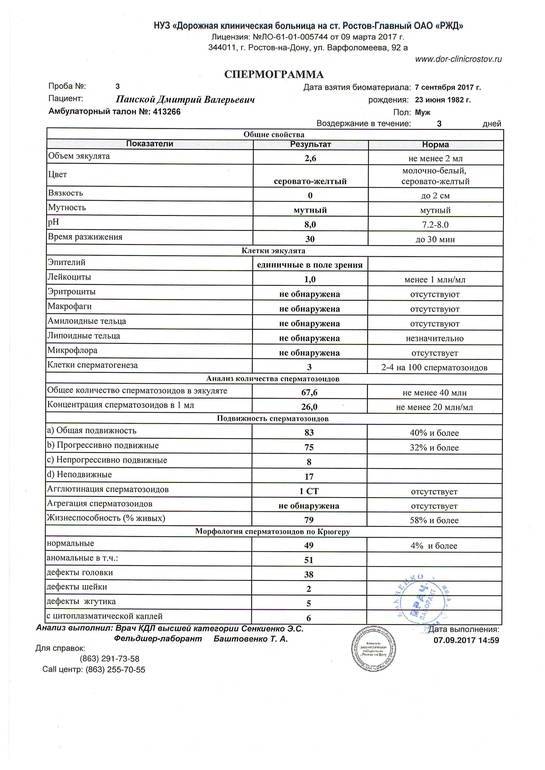
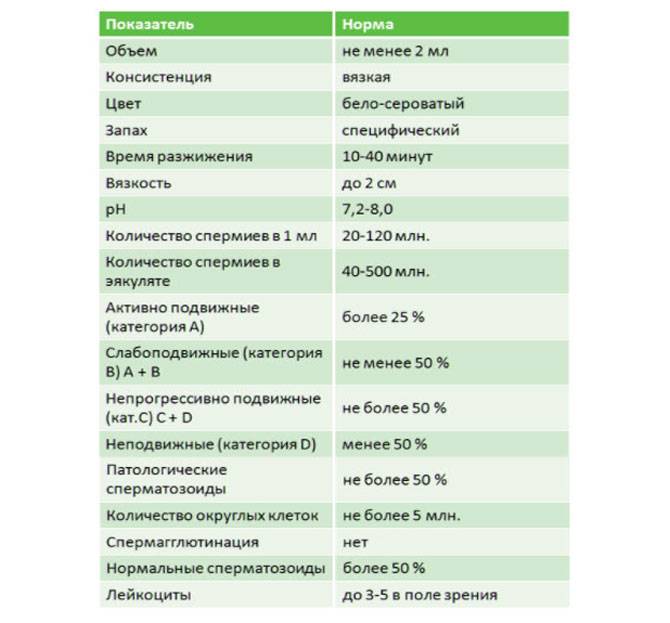
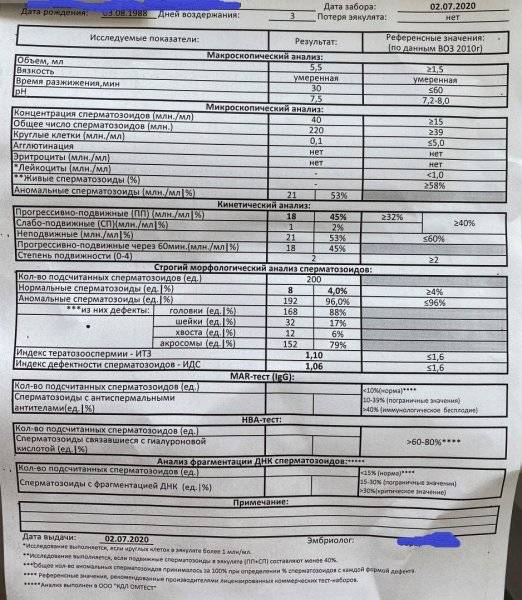
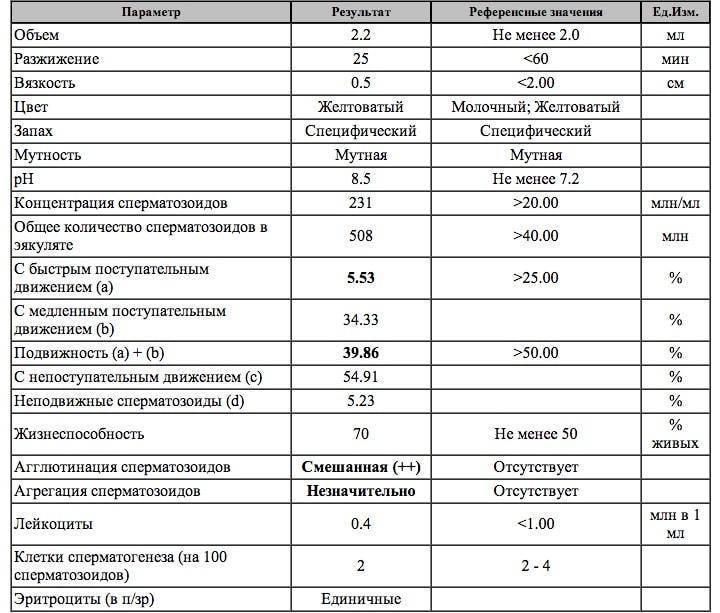
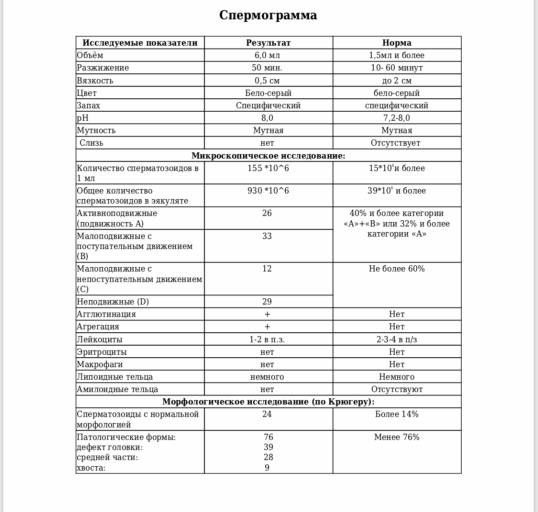
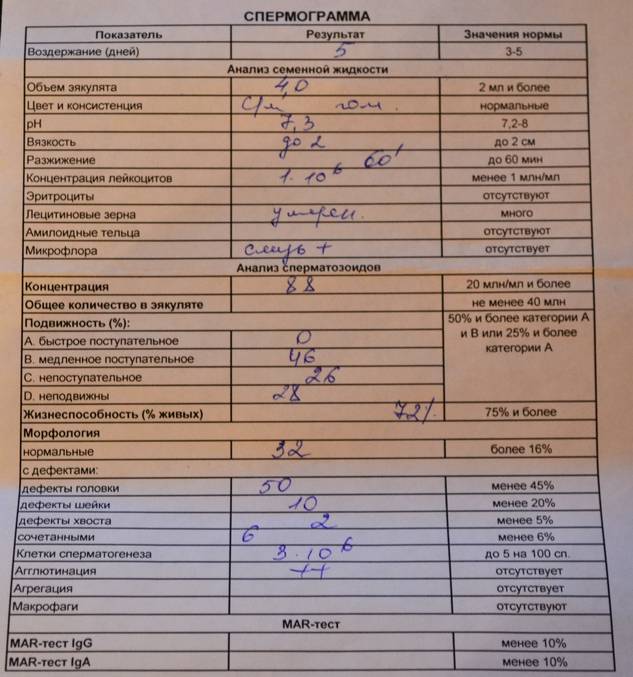
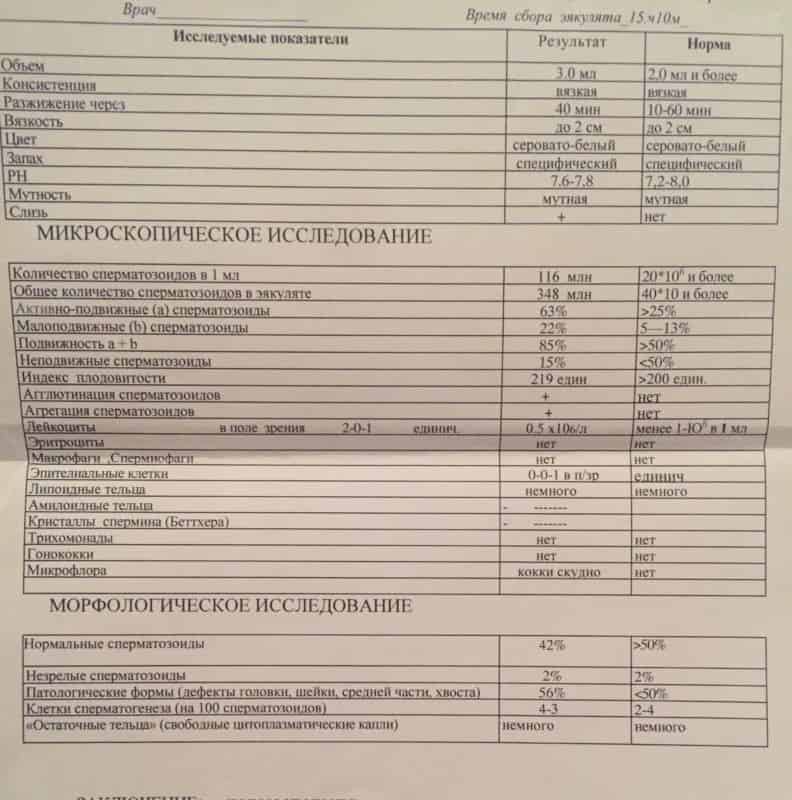
При расшифровке результатов спермограммы нормальными считаются следующие показатели:
- объем превышает 2 мл.;
- вязкая консистенция;
- разжижение происходит спустя 10-30 минут;
- вязкость составляет до 2 см;
- бело-сероватый цвет;
- специфический запах;
- мутность;
- pH насчитывает 7.2-8;
- слизь отсутствует;
- число сперматозоидов составляет 20-200 млн в 1 мл.;
- общее число сперматозоидов превышает 40 млн в эякуляте;
- число активноподвижных сперматозоидов превышает 25%;
- на неподвижные сперматозоиды приходится менее 50%;
- агрегация и агглютинация отсутствуют;
- число лейкоцитов не превышает 1 млн;
- показатель нормальных сперматозоидов превышает 50%;
- клетки сперматогенеза – 2-4;
- нормальная морфология головки наблюдается более чем у 30% сперматозоидов.
Расшифровка результатов спермограммы с помощью онлайн калькулятора
Спермограмму расшифровывает уролог, но первичные данные можно получить, используя калькулятор, размещенный на нашем сайте. Для расшифровки учитываются нормы, разработанные врачами ВОЗ.
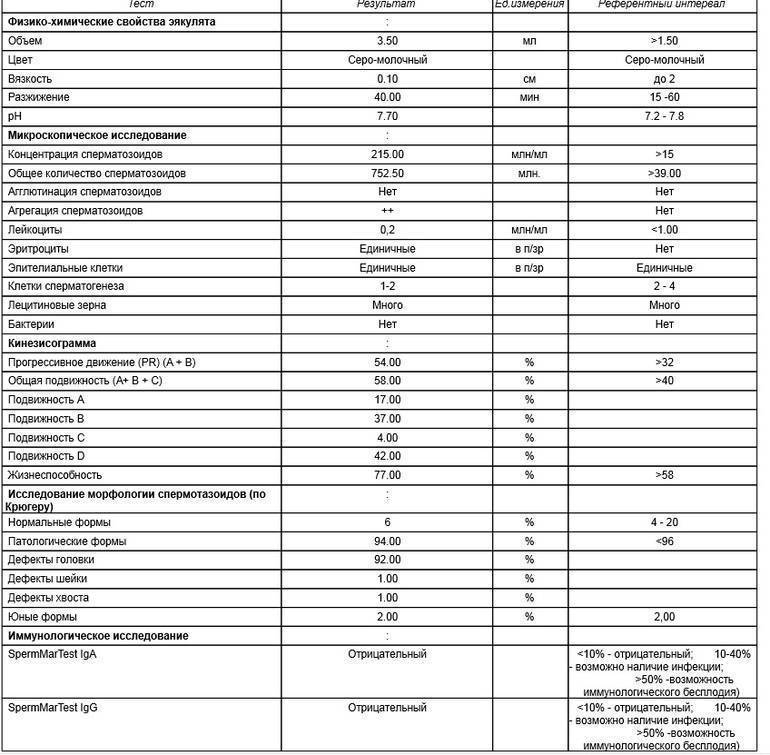
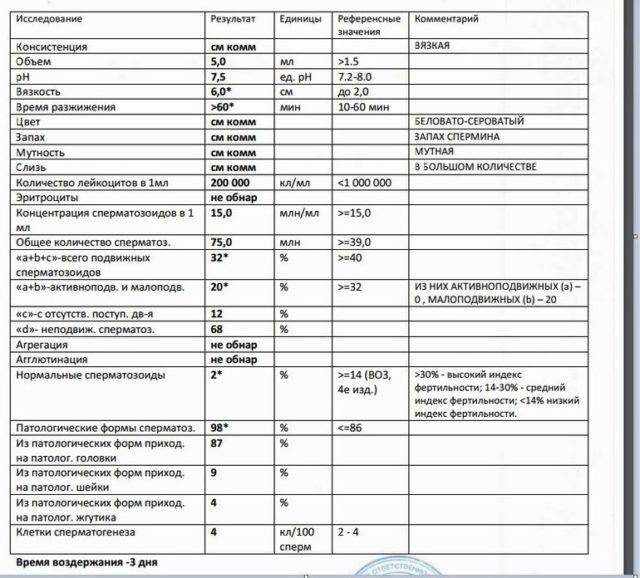
Спермограмма по Крюгеру
Некоторые лаборатории используют показатели морфологии, ориентируясь на таблицу Крюгера. Именно такой анализ спермы нужен для проведения ЭКО.
Анализ по Крюгеру делают вручную. Сперму окрашивают методом Папаниколау, затем изучают сперматозоиды. Оценивается не менее 200 спермиев, из них вычисляется процент с нормальной формой. За счет окрашивания хорошо видны патологии хвоста, головки и шейки мужских половых клеток.
Анализ спермы по Крюгеру считается очень точным.
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
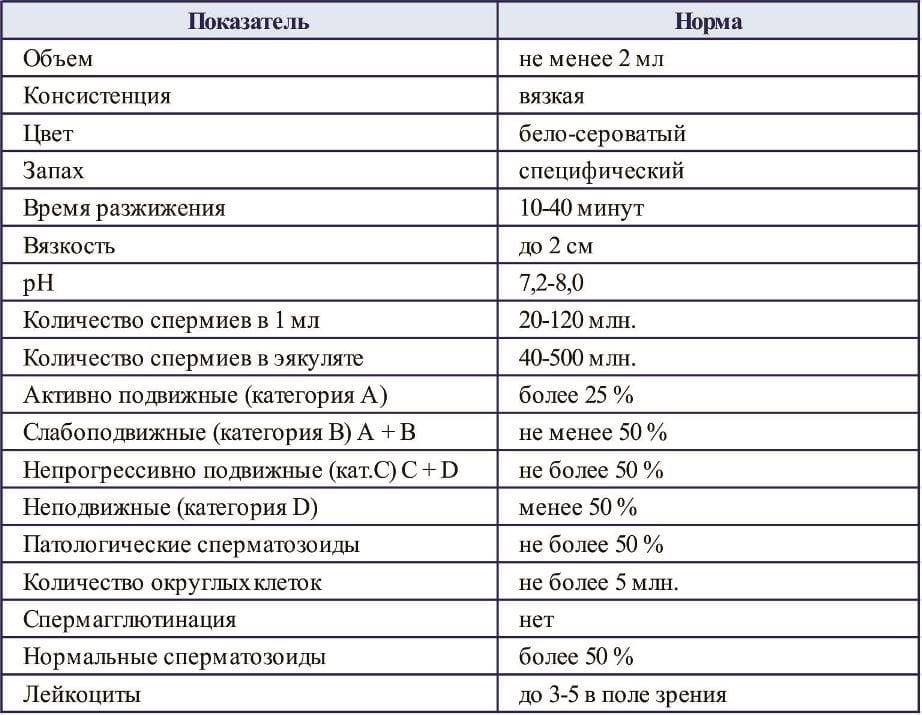
Нормы
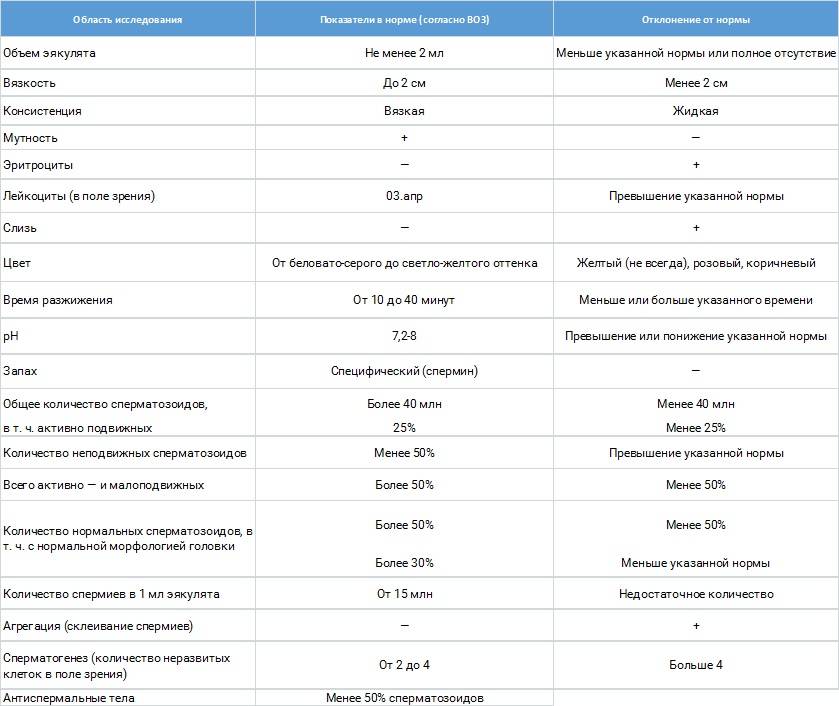
Характеристика нормального эякулята:
- объем — более 2 мл;
- консистенция — вязкая;
- разжижение — через 30-60 мин.;
- вязкость — до 2 см;
- цвет — бело-сероватый;
- запах — спермина;
- рН — 7,2-8,0;
- мутность — мутный;
- слизь — отсутствует;
- количество сперматозоидов в 1 мл — более 20 млн;
- общее количество сперматозоидов в эякуляте — более 40 млн;
- количество активноподвижных сперматозоидов — более 25%;
- суммарное количество активноподвижных и малоподвижных сперматозоидов — более 50%;
- неподвижных сперматозоидов — менее 50%;
- отсутствие агглютинации и агрегации;
- количество лейкоцитов — до 1 млн;
- нормальные сперматозоиды — более 30%;
- сперматозоиды с нормальной морфологией головки — более 50%;
- клетки сперматогенеза 2-4.