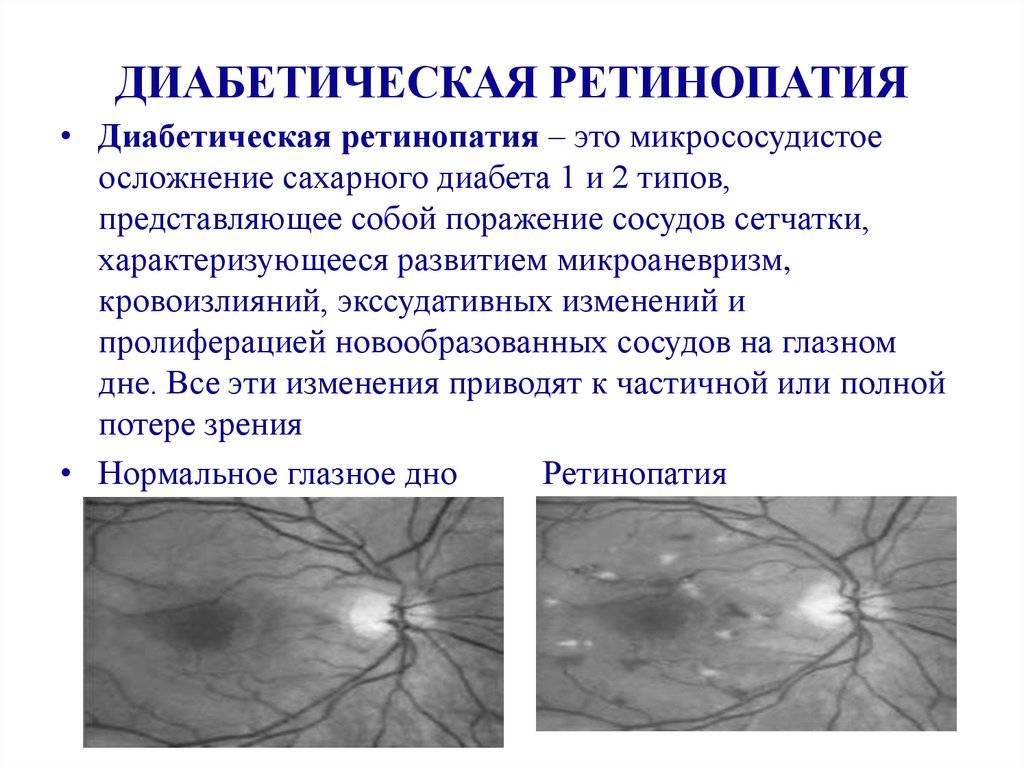
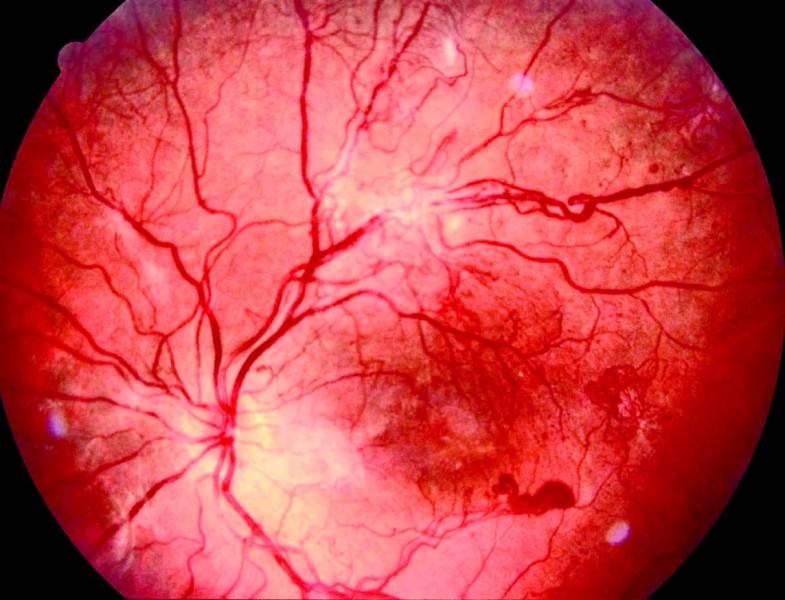
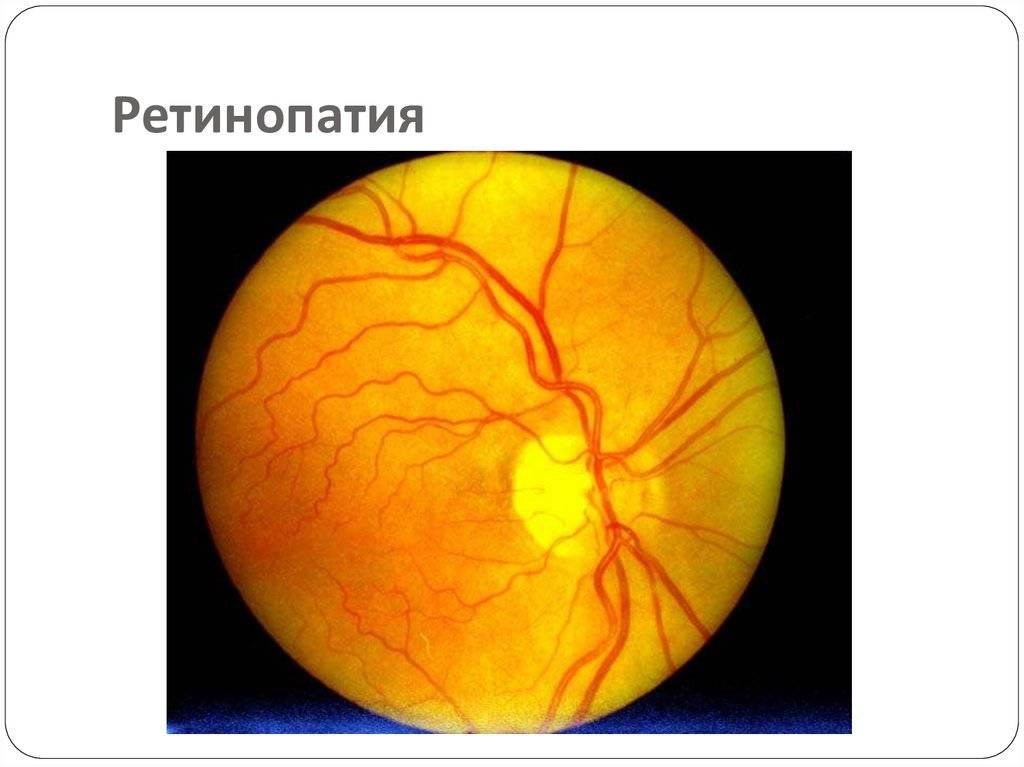
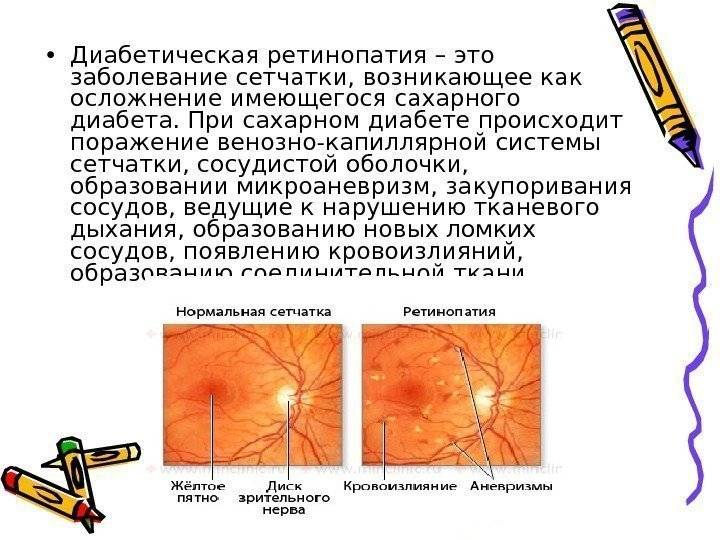
Факторы риска для развития заболевания
Насколько высок риск заболевания ретинопатией у ребенка, зависит от различных условий: как проходит период вынашивания, наличия у матери системных патологий, а также ее развитию способствуют следующие факторы:
- многоплодная беременность — обычно при этом младенцы имеют низкую массу тела;
- наличие у недоношенного малыша анемии, сепсиса;
- переливание крови и дополнительная вентиляция легких, назначаемые в некоторых случаях детям при рождении раньше срока. Если малыш провел в условиях вентиляции органов дыхания более 5 дней, то вероятность возникновения у него ретинопатии значительно повышается.
Еще одно причиной развития заболевания служат ситуации, в которых возникает кислородное голодание сетчатки. На этом фоне она начинает вырабатывать различные факторы, способствующие росту новых сосудов с целью усилить приток кислорода. Если кислорода не хватает, то тканям необходимы дополнительные сосуды, которые обеспечат доставку кислорода и питательных веществ.
Кислородное голодание сетчатки могут вызвать следующие факторы:
- кислородотерапия сроком более трех недель, проводимая при угрозе смерти младенца, родившегося недоношенным;
- курение матери;
- состояния, которые вызывают гипоксию плода: гестоз, сильное кровотечение при родах, хронические инфекции у беременной женщины.
Болезнь обнаружена: что делать
При развитии ретинопатии осмотры офтальмолога должны проводиться каждую неделю вплоть до выздоровления. При диагностике задней агрессивной ретинопатии недоношенных (ЗАРН) осмотры проводят раз в три дня.
Процедуры
При ранних стадиях РН показано применение кортикостероидов и антиоксидантов. Под воздействием лечения на этих стадиях болезнь уходит без каких бы то ни было последствий.
При третьей стадии РН показана лазеркоагуляция сетчатки – прижигание бессосудистой зоны сетчатки лазером, чтобы предотвратить развитие новообразованных сосудов. В некоторых случаях вместо лазеркоагуляции используется криокоагуляция – промораживание сетчатки специальным воздействием холода.
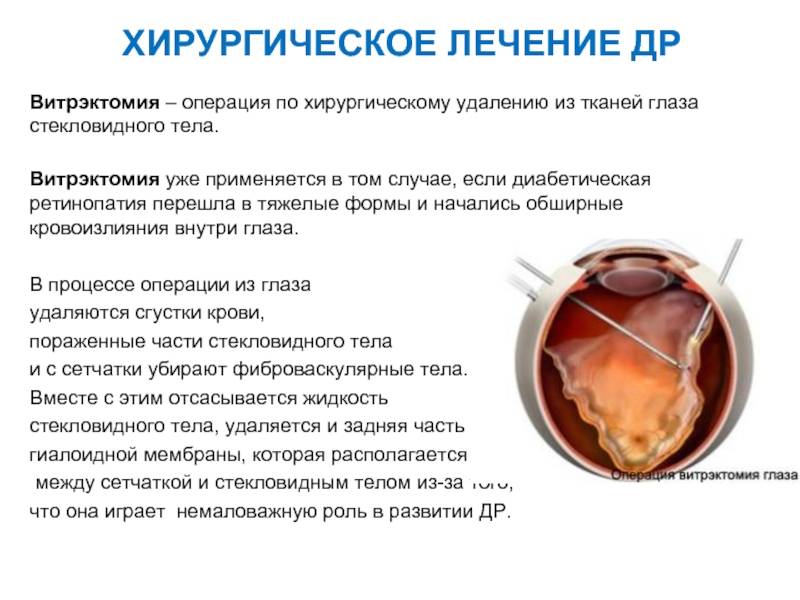
Если заболевание спрогрессировало до четвертой стадии, лазеркоагуляцию делать бессмысленно. В этом случае применяют викрэктомию – удаление тяжей и части стекловидного тела. В результате отслоенные участки сетчатки вновь прилегают к глазу и зрение восстанавливается.
Все эти процедуры проводятся в специализированных офтальмологических центрах.
Еще один способ лечения, начиная со второй+ стадии, – введение ингибиторов факторов роста эндотелия сосудов, при ЗАРН этот метод становится основным.
Введение ингибиторов при РН – это процедура, когда препарат вводят интравитреально – в полость глаза.
Из ингибиторов факторов роста сосудов в России используют препарат Ранибизумаб (Луцентис) (с июля 2020 года он включен в список препаратов, выделяемых по ОМС). Сейчас клинические испытания проходит Афлиберцепт (Элеа).
Практикуются и комбинированные процедуры, когда сначала показана лазеркоагуляция, а потом введение ингибиторов. К сожалению, есть немногочисленные случаи, когда глаза ребенка не реагируют на лечение, наступает слепота.
Основные процедуры при ретинопатии недоношенных проводят в возрасте двух-трех месяцев жизни ребенка.
Бывают ли случаи РН у детей старше полугода?Сергей Лесовой, заведующий офтальмологическим отделением Детской городской клинической больницы им. З.А.Башляевой: «Рецидивы ретинопатии недоношенных после полугода бывают у детей, которым делали интравитреальное введение препаратов, и где не было достигнуто полное выздоровление. Самый взрослый ребенок, которого я видел с рецидивом ретинопатии недоношенных, был возраста 1 год и 7 месяцев. Мы делали ему лазеркоагуляцию сетчатки. Болезнь отступила. Но это единичный случай».
История открытия сахарного диабета
Сахарный диабет известен людям с глубокой древности. Еще древние греки подметили его важные признаки – увеличение выделения жидкости и усиленную жажду. Считалось, что больной сахарным диабетом активно теряет воду и затем должен пить, чтобы восполнить запасы жидкости. Значительно позднее ученые заметили, что моча при сахарном диабете имеет сладкий вкус. С тех пор и появился термин «сахарный диабет». В Древней Индии это заболевание называли «болезнью сладкой мочи», потому что моча больных сахарным диабетом привлекала к себе муравьев. Уже в наше время люди получили возможность определять концентрацию глюкозы в крови – стало ясно, что уровень глюкозы повышен не только в моче, но и в крови, причем в течение долгого времени при сахарном диабете может быть повышен только уровень глюкозы крови, и только потом, при усугублении диабета, глюкоза появляется и в моче. Сейчас повышенное содержание глюкозы в крови (гипергликемия) считается основным симптомом сахарного диабета, и именно на выявлении гипергликемии и базируется диагностика диабета.
В результате экспериментов XIX-XX веков было установлено, что у части больных сахарным диабетом выявляется недостаток инсулина в крови. Инсулин – гормон, вырабатывающийся в поджелудочной железе клетками островков Лангерганса. Его основной функцией является стимулирование усвоения глюкозы клетками тела человека. Без инсулина большинство человеческих органов и тканей не способны усваивать глюкозу. При удалении поджелудочной железы у лабораторных животных развивалась клиника сахарного диабета. Введение же инсулина устраняло симптомы заболевания.
После установления важной роли инсулина в развитии сахарного диабета стало ясно, что этот гормон может использоваться для лечения болезни. Значительные усилия были приложены для организации производства инсулина, но потребовалось много времени для того, чтобы препараты инсулина достигли должного уровня качества.. В ходе исследований было выяснено, что у значительной части больных сахарным диабетом уровень инсулина крови не снижен, а повышен
У таких пациентов причиной развития сахарного диабета является нарушение действия инсулина на клетки тканей и органов человеческого организма. Лечение такого типа диабета (он был назван сахарным диабетом 2-го типа) основывается на применении препаратов, повышающих чувствительность клеток к инсулину, а сам инсулин применяется только в тяжелых случаях, когда другие средства оказываются неэффективными.
В ходе исследований было выяснено, что у значительной части больных сахарным диабетом уровень инсулина крови не снижен, а повышен. У таких пациентов причиной развития сахарного диабета является нарушение действия инсулина на клетки тканей и органов человеческого организма. Лечение такого типа диабета (он был назван сахарным диабетом 2-го типа) основывается на применении препаратов, повышающих чувствительность клеток к инсулину, а сам инсулин применяется только в тяжелых случаях, когда другие средства оказываются неэффективными.
Лечение ретинопатии недоношенных в Израиле
Лечение ретинопатии недоношенных, проводимое в МЦ «Хадасса», строго индивидуально и зависит от стадии заболевания, сопутствующих осложнениях, общем состоянии ребёнка и др.
У многих детей развитие заболевания приостанавливается на I-стадии и существует вероятность самопроизвольного регресса заболевания, поэтому интенсивная терапия не проводится, а ребёнок остаётся под тщательным наблюдением офтальмолога. В случае прогрессирования болезни до III-IV стадии специалистами Детского глазного центра «Хадасса» применяются новейшие методики хирургического лечения:
- транссклеральная и/или транспупиллярная коагуляция аваскулярного участка сетчатки, выполняемая различными способами: лазерная коагуляция, фотокоагуляция, криокоагуляция;
- при необходимости выполняется витрэктомия, циркулярное пломбирование склеры, ленсвитрэктомия и др.
Офтальмологами МЦ «Хадасса» активно применяются малоинвазивные и микрохирургические методики проведения операций. Специалисты мирового уровня, занимающиеся лечением ретинопатии недоношенных, используют новейшие образцы медицинского оборудования. Это позволяет значительно уменьшить процент послеоперационных осложнений и сократить время пребывания пациента в стационаре клиники.
Консервативное лечение ретинопатии недоношенных, проводимое в клинике «Хадасса», включает в себя использование новейших фармацевтических препаратов («Авастин» и «Луцентис»), останавливающих патологический рост сосудов сетчатки. В настоящий момент специалисты МЦ проводят клинические испытания другой уникальной методики лечения РН, основанной на применении «Дералина», сдерживающего развитие сосудов сетчатки.
Ретонопатия недоношенных является тяжелым заболеванием, требующим незамедлительного начала лечения и высокого профессионализма офтальмолога. Специалисты международного уровня, занимающиеся лечением РН в МЦ «Хадасса», ежегодно оказывают помощь сотням маленьких пациентов из Израиля и других стран мира. Каждому ребёнку предоставляется:
- высокоточная диагностика;
- лечение по прогрессивным методикам с использованием новейшего медицинского оборудования;
- при необходимости – консультации и помощь других специалистов клиники: неонатолога, педиатра, невролога, анестезиолога и др.;
- комфортабельные условия пребывания для пациента и сопровождающего его члена семьи.
Позвоните по телефону горячей линии, и координатор международной службы клиники «Хадасса» предоставит вам полную информацию о диагностике и лечении ретинопатии недоношенных в Израиле.
Для получения более точной информации о стоимости лечения и специальных предложениях нажмите кнопку
Этиология
Дополнительные сведения: Недоношенность
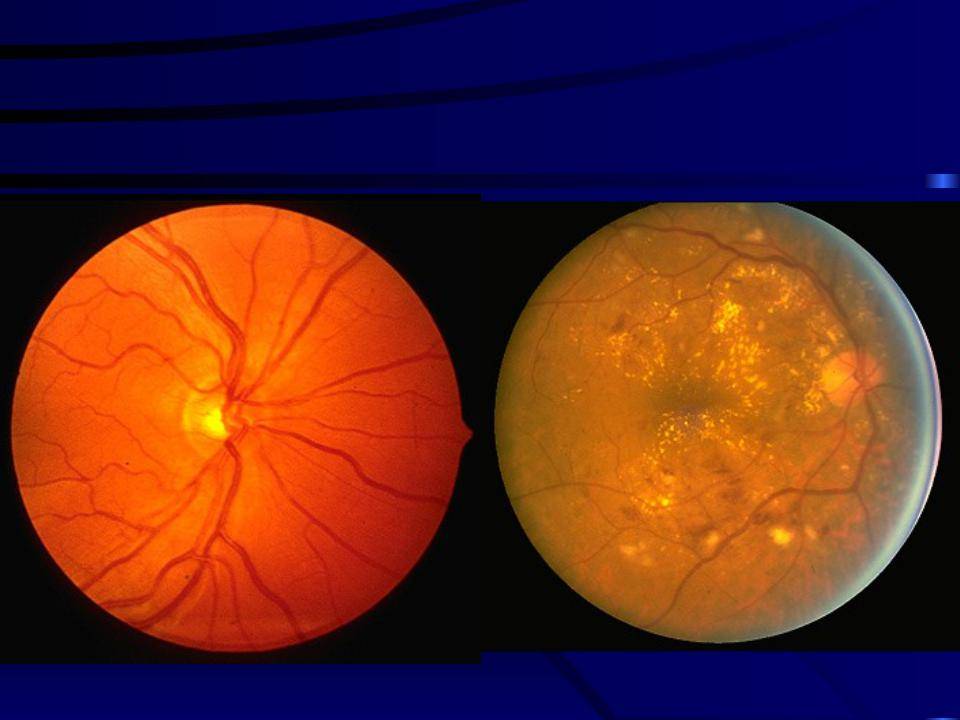
За последнее десятилетие учёные пришли к единому мнению о многофакторности возникновения заболевания (то есть наличие многих факторов риска), разработали единую классификацию заболевания и доказали эффективность профилактического лазер- и криохирургического лечения. До сих пор ведутся разработки хирургических операций в активных и рубцовых стадиях болезни. На данном этапе развития офтальмологии бесспорным считается тот факт, что развитие ретинопатии недоношенных происходит именно у незрелого младенца, как нарушение нормального образования сосудов сетчатки (которое завершается к 40 неделе внутриутробного развития, то есть к моменту рождения доношенного ребёнка). Известно, что до 16 недель внутриутробного развития сетчатка глаза плода не имеет сосудов. Рост их в сетчатку начинается от места выхода зрительного нерва по направлению к периферии. К 34 неделе завершается формирование сосудистой сети в носовой части сетчатки (диск зрительного нерва, из которого растут сосуды, находится ближе к носовой стороне). В височной части рост сосудов продолжается до 40 недель. Чем раньше родился ребёнок, тем меньше площадь сетчатки, покрытая сосудами, то есть при офтальмологическом осмотре выявляются более обширные зоны без сосудов или аваскулярные зоны. Если ребёнок родился до 34 недели, то аваскулярные зоны сетчатки выявляют на периферии с височной и носовой сторон.
Основными факторами риска развития ретинопатии недоношенных является следующее[источник не указан 1874 дня]:
- малый срок гестации (то есть рождение ребёнка раньше времени — до 38—40 недель) и незрелость (ребёнок может быть незрелым и при родах в срок)
- низкая масса тела при рождении
- интенсивность и длительность ИВЛ и кислородотерапии (пребывание в кувезе)
- сопутствующая патология плода
- наличие у матери хронических воспалительных гинекологических заболеваний во время беременности, кровотечения в родах.
Симптомы
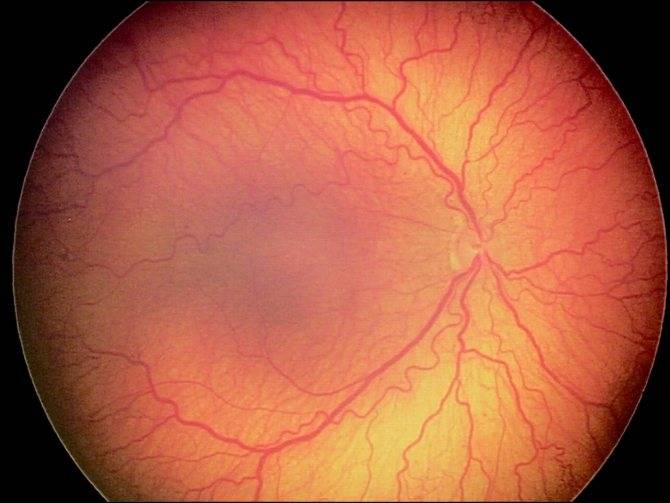
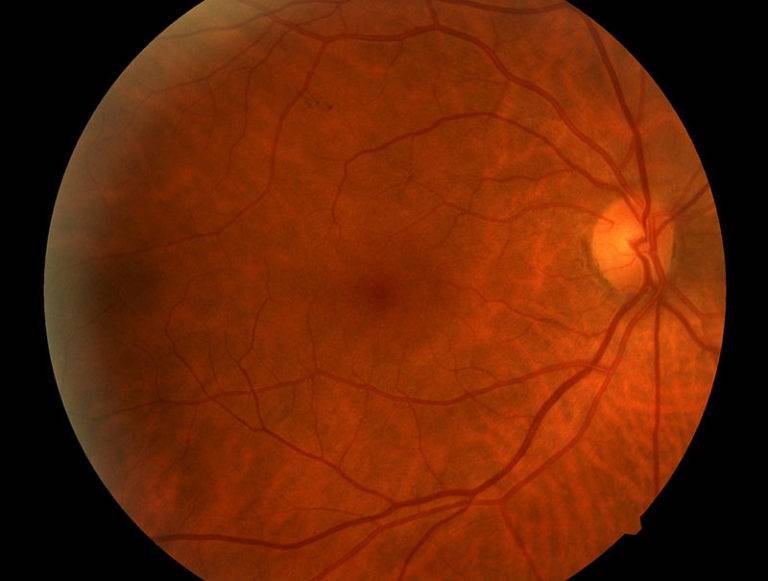
Диабетическая ретинопатия коварна отсутствием явной клинической картины на начальном этапе развития. При этом симптомы диабетической ретинопатии таковы, что объективного нарушения зрения не ощущается, за исключением состояния макулярного отёка, при котором присутствует размытость, неясность видения.
В большинстве случаев болезнь даёт о себе знать на второй или третьей стадии, и выражается в:
помутнении, раздвоенности видения;
неверном восприятии формы, размеров или цвета предметов;
фотопсии;
появлении скотом, пятен.
Симптомы диабетической ретинопатии характерны, как правило, для обоих глаз, но возможно, что интенсивность их проявления для каждого зрительного аппарата будет разной.
Тяжелое течение заболевания обусловлено тем, что симптомы диабетической ретинопатии неизбежно усугубляются, приводя к постепенной потере зрения вплоть до полной утраты зрительной функции. Лечение в этом случае требует немедленного хирургического вмешательства и длительной реабилитации.
Методы лечения
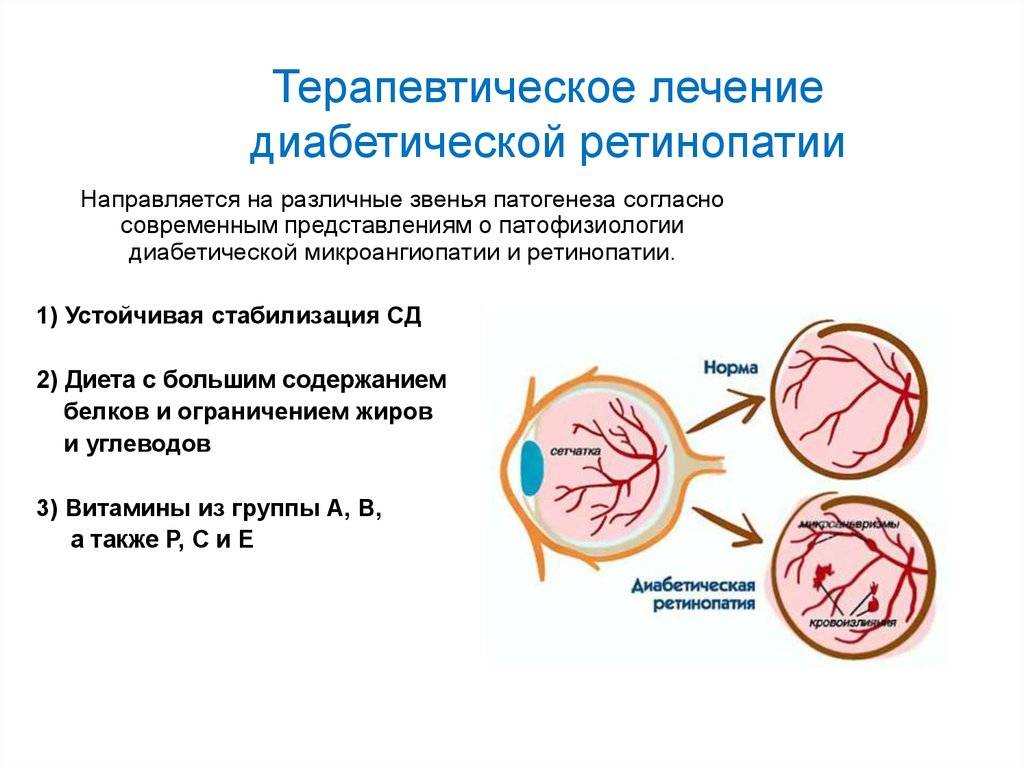
Лечение ретинопатии всегда должно быть комплексным. Без информации о характере и степени изменений, стадии заболевания невозможно назначить грамотную схему терапии, поэтому обследование проводится в обязательном порядке. Первой ступенью всегда является нормализация уровня сахара в крови, поскольку изменения могут спровоцировать быстрое прогрессирование болезни. Поэтому в большинстве случаев требуется консультация врача-терапевта или эндокринолога.
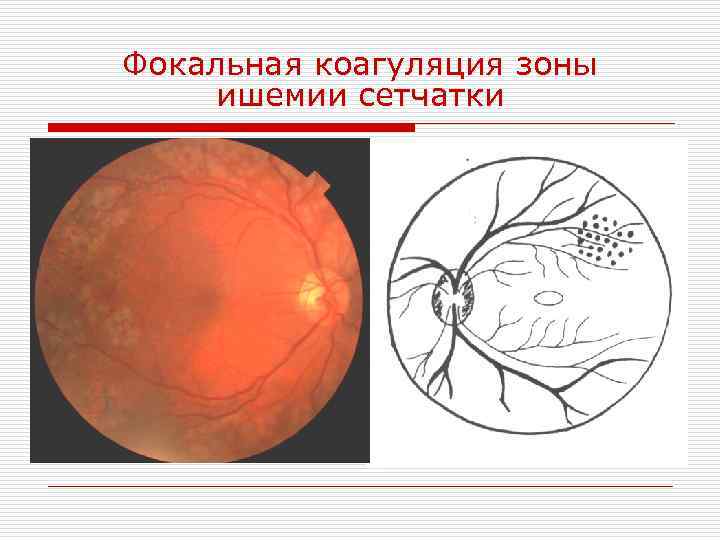
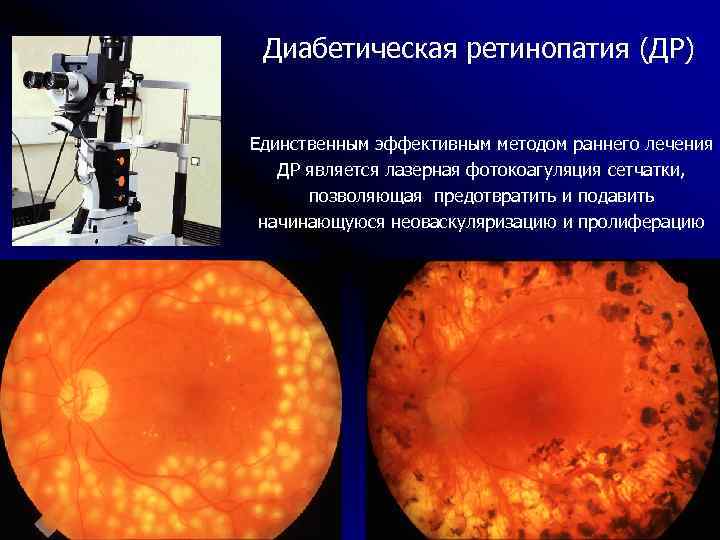
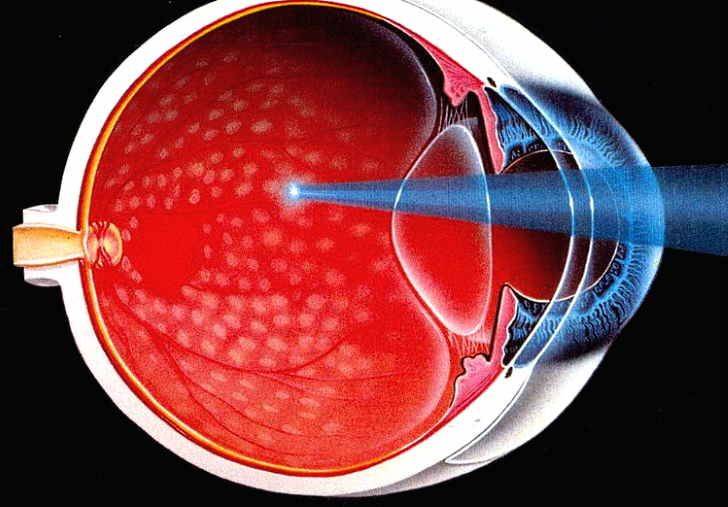
Современный метод лечения – лазерная коагуляция сетчатки, − является единственным эффективным «инструментом» терапии, способным справиться с изменениями тканей. Воздействие лазерным лучом приводит к местному повышению температуры и последующей коагуляции (свертыванию) ткани. Это позволяет создать плотное соединение между сосудами и сетчаткой, предупредить отслойку, укрепить слабые участки, а значит, предупредить отслойку.
Во время проведения вмешательства на глаз устанавливается специальная линза, которая способствует проникновению лазерного луча вглубь тканей и точечно воздействовать на нужные участки. Процесс контролируется опытным врачом, для визуализации применяется специальный микроскоп, что позволяет предупредить воздействие на здоровые области тканей.
Операция проводится быстро и не требует госпитализации, а также не имеет длительного реабилитационного периода. Для обезболивания применяется местная анестезия.
Лазер позволяет достичь сразу нескольких результатов:
- разрушить области гипоксии сетчатки;
- коагулировать ломкие патологические сосуды;
- нормализовать кровоснабжение и приток кислорода к сетчатке;
- купировать отек.
Пациентам, которые страдают пролиферативной ретинопатией, может проводиться тотальная обработка сетчатки лазерным лучом – так называемая панретинальная лазеркоагуляция. Такое лечение ретинопатии не имеет альтернатив.
Дополнительным методом лечения может быть назначение лекарственных средств для нормализации кровоснабжения, улучшения трофики тканей. Они подбираются индивидуально с учетом общего состояния здоровья пациента, страдающего диабетом.
Первичная ретинопатия
Заболевания, объединённые в эту группу, имеют идиопатическую природу возникновения и самостоятельный механизм развития.
Центральная серозная ретинопатия
Это офтальмонарушение связано с появлением и локализацией субретинальной жидкости под центральным радиусом сетчатки (макулой) на пути фокусировки светового луча. Возникновение жидкости – результат серозного отслоения пигментного эпителия в области макулы. Характерными признаками являются также присутствие преципитатов и отрицательный фовеальный рефлекс.
Такая ретинопатия глаз чаще всего встречается у мужчин до 40 лет без соматических патологий, однако, подверженных мигреням, эмоциональным стрессам. Клиническая картина выражается в затуманенности видения, появлении белесых пятен. Не редко также оптически неверное восприятие форм, цветов и размеров предметов, а также расстояния до них. При отсутствии должного лечения симптоматика и генез расстройства будут усугубляться, что может привести к отслойке сетчатки.
Острая многофокусная пигментная ретинопатия
Патология выражается в обнаружении множественных очаговых образований четкой формы кремового оттенка с последующей депигментацией сначала в районе макулы, а затем по всей периферии сетчатки. При этом наблюдается деформация, отечность капиллярной сетки, зрительного нерва.
Симптомы появляются в обоих глазах в виде помутнения витреума, появлении скотом, нередко иридоциклита, эписклерита. Болезнь поражает, в основном, молодых людей, ранее перенесших вирусную инфекцию.
Наружная экссудативная ретинопатия
Болезнь носит односторонний характер. Патогенез связан с концентрацией в субретинальных областях периферии сетчатки экссудата, кристаллов холестерина, геморрагий – результата кровоизлияний патологически деформированных сосудов. Пациент сталкивается с нечеткостью видения, «пеленой» перед глазами. Ситуация усугубляется фотопсией, явлением движущихся точек, узоров.
Ретинопатия глаз такого типа опасна тяжелыми последствиями – отслойкой сетчатки, глаукомой.
Профилактика Ретинопатии недоношенных:
Не паникуйте, если ребенок родился раньше положенного времени. Нужно провести осмотр офтальмолога, когда малышу исполнится 1 месяц, но не позже исполнения 1,5 мес. Важна регулярность осмотров лечащим врачом, как было указано ранее, пока ребенку не исполнится 45 недель (даже в случаях нахождения грудничка дома, а не в больнице).
При обнаружении симптомов заболевания соглашайтесь на лазерную операцию, поскольку, чем раньше она будет проведена, тем выше шанс восстановления зрения.
Не теряйте надежды, если заболевание находится на 4 или 5 стадии, ежегодно методики восстановления зрения прогрессирует, что дает шанс вернуть зрение больному ребенку.
Ретинопатия недоношенных: симптомы
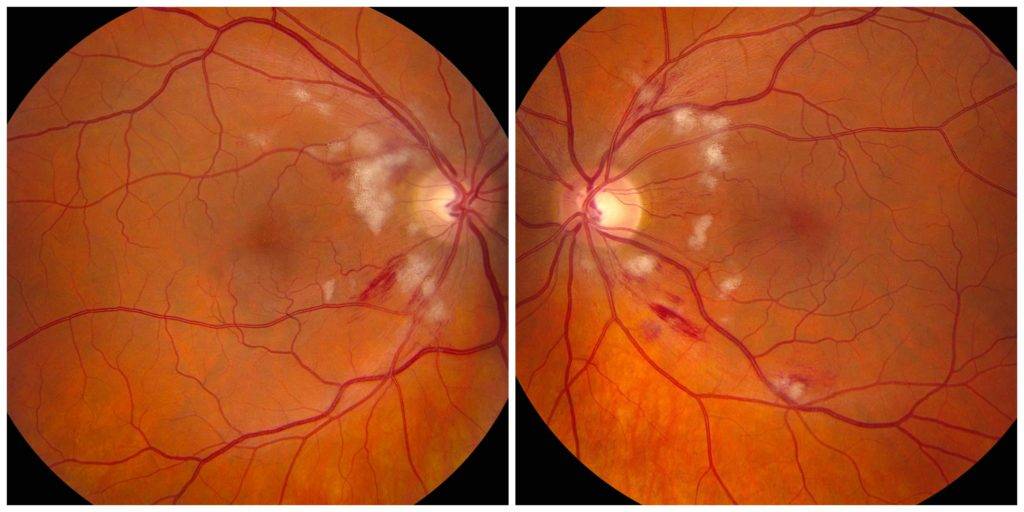
Мы описали общее течение заболевания. Перечислим его офтальмологические симптомы на каждой стадии. При 1-й степени снижается острота зрения. Это проверить достаточно сложно. Нарушения зрительных функций могут быть обнаружены только в ходе диагностики ретинопатии с использованием самого современного оборудования
Но родители могут обратить внимание на такой симптом, как косоглазие. Он не является ярко выраженным, но заметить его можно
На 2-ой стадии, помимо ухудшения зрения и страбизма, происходят кровоизлияния. Они проявляются в покраснении склеральной, или белочной оболочки глаза. Ретинопатия недоношенных при 3-й степени характеризуется всеми перечисленными признаками заболевания. Появляются и болевые ощущения в глазных яблоках. Сам ребенок сказать об этом не может. Вероятнее всего, он будет постоянно плакать.
4-ая стадия проявляется в очень сильном снижении зрения. Если бы больной мог говорить, он пожаловался бы на пелену перед глазами. При 5-ой степени взгляд пациента не фокусируется на объектах, а зрачок полностью перестает реагировать на свет. Зрительные функции практически отсутствуют.
Также родителям недоношенных детей не стоит игнорировать следующие признаки ретинопатии:
малыш подносит игрушки очень близко к лицу;
он не обращает внимание на людей и удаленные от него предметы;
он пытается рассматривать все только одним глазом;
один из них часто моргает;
зрачок становится сероватым.
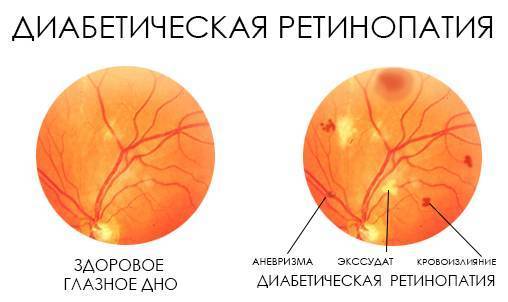
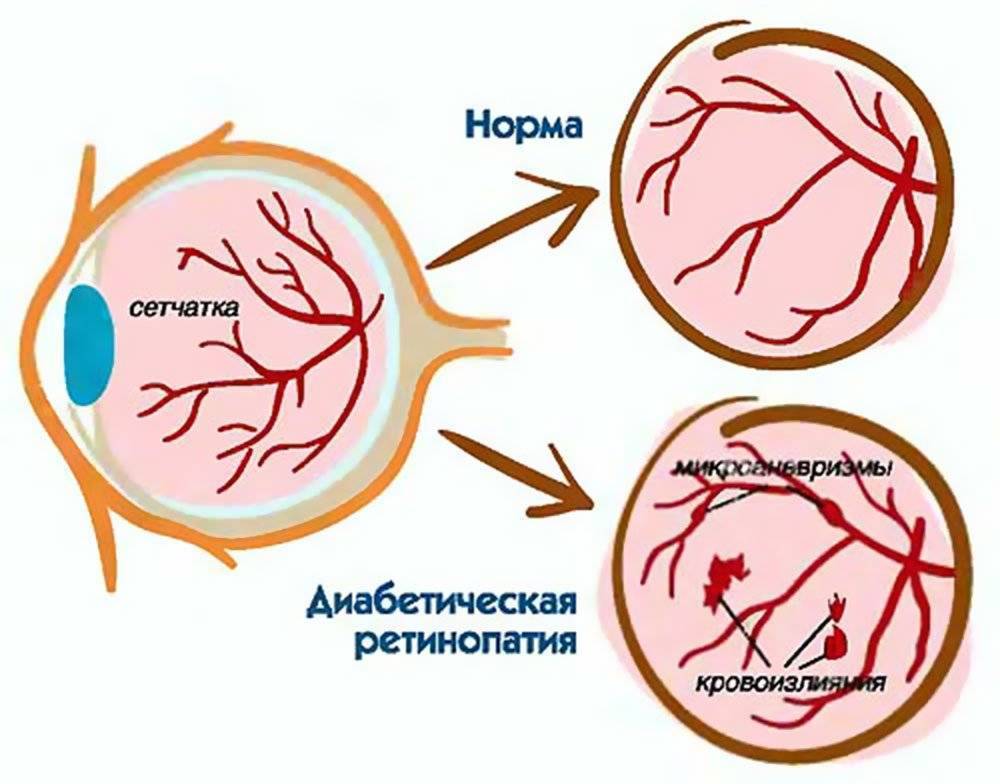
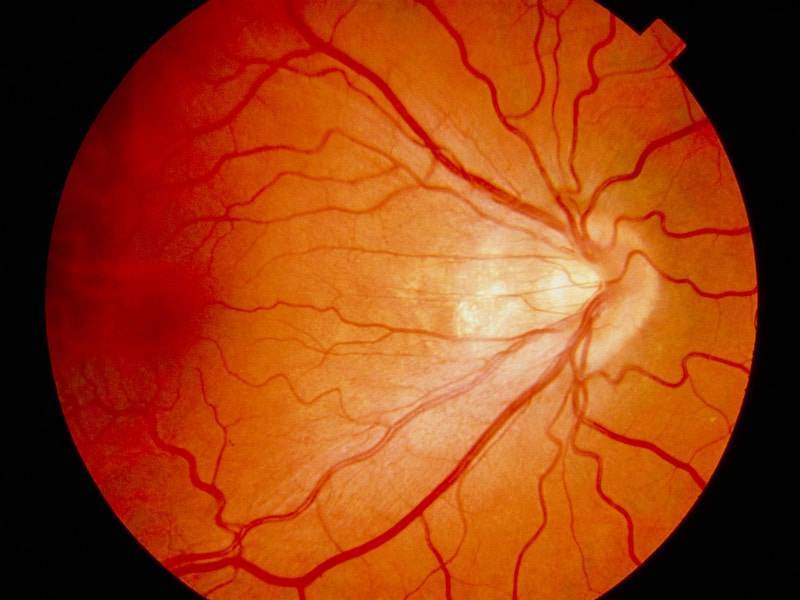
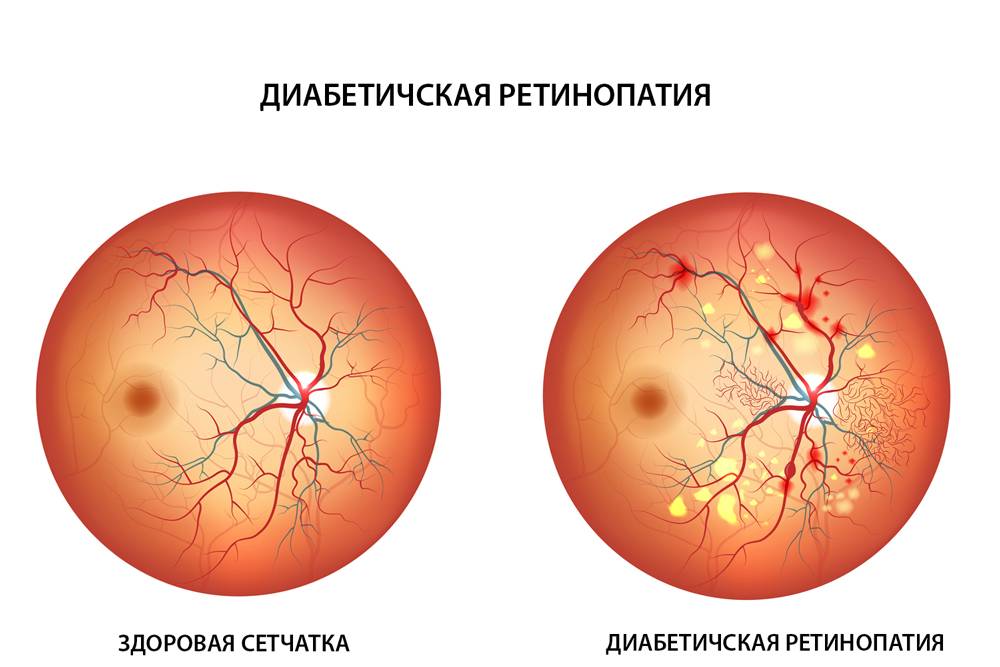
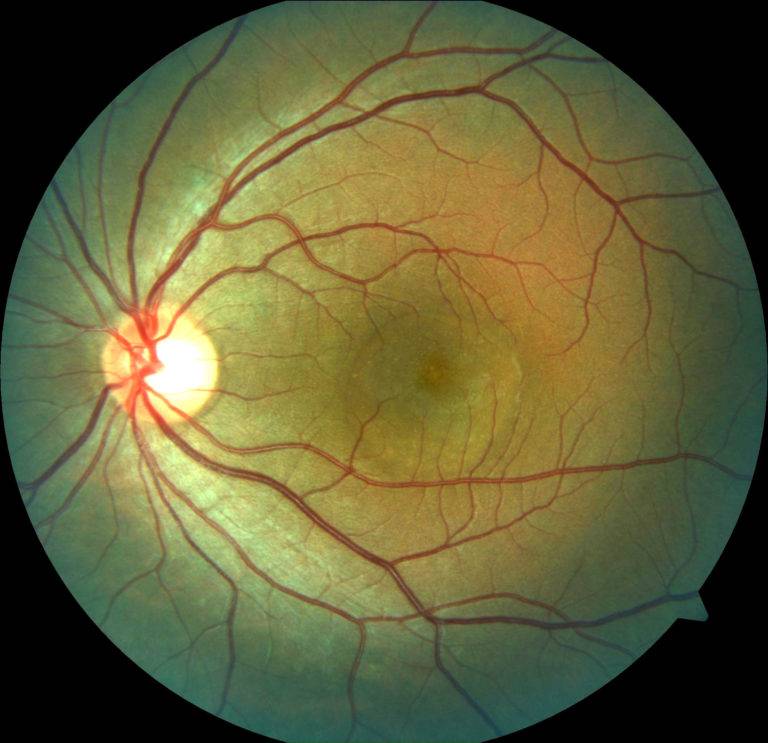
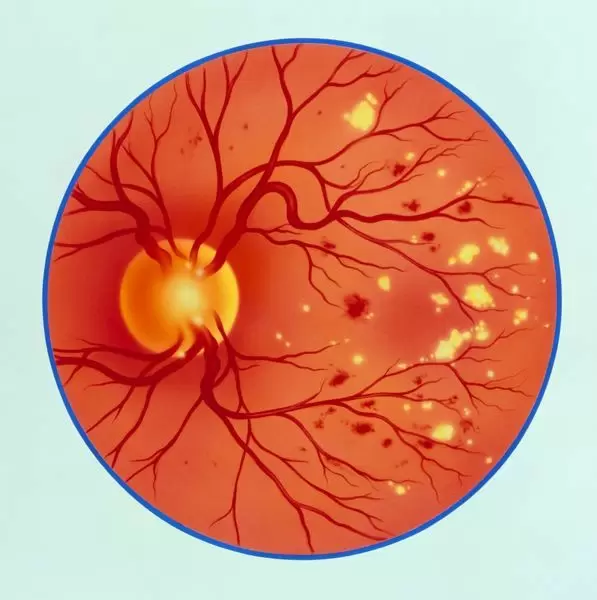
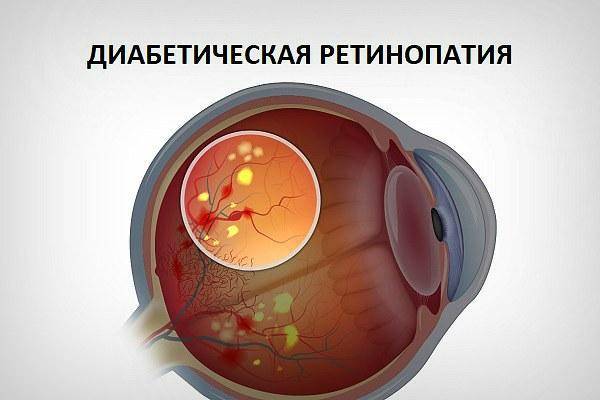
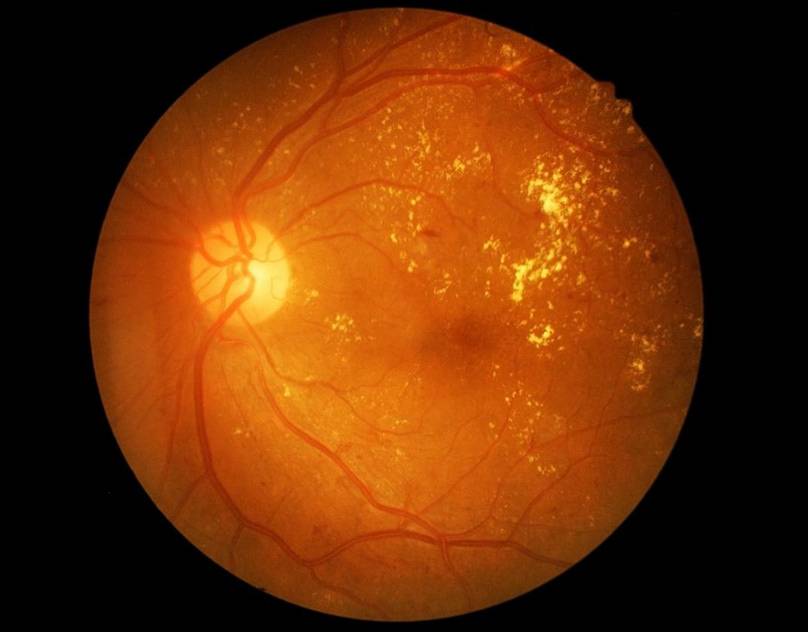
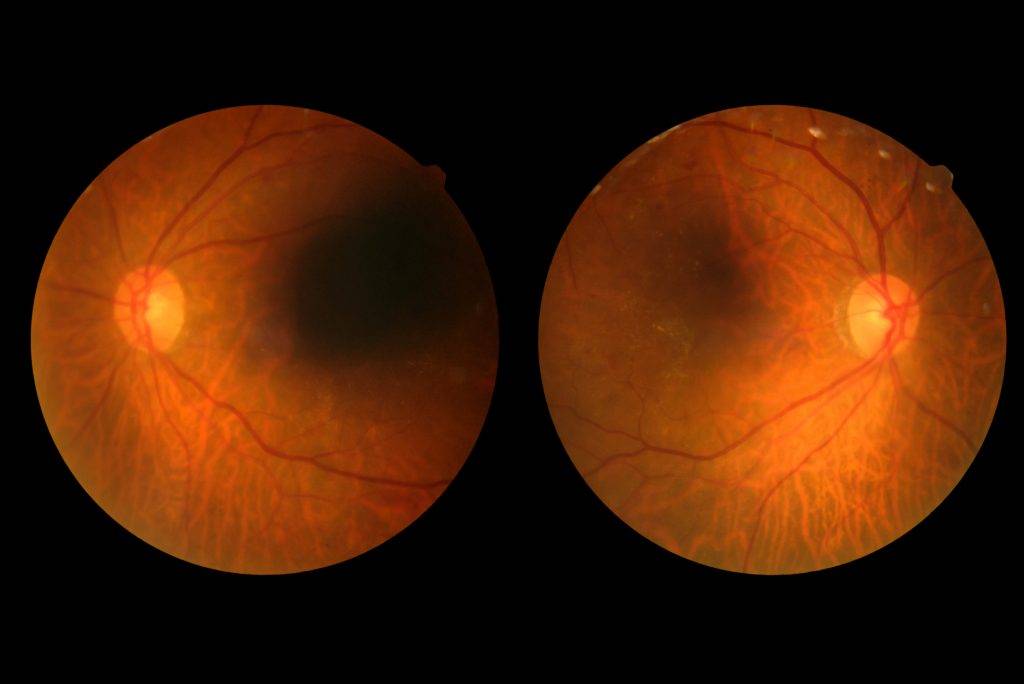
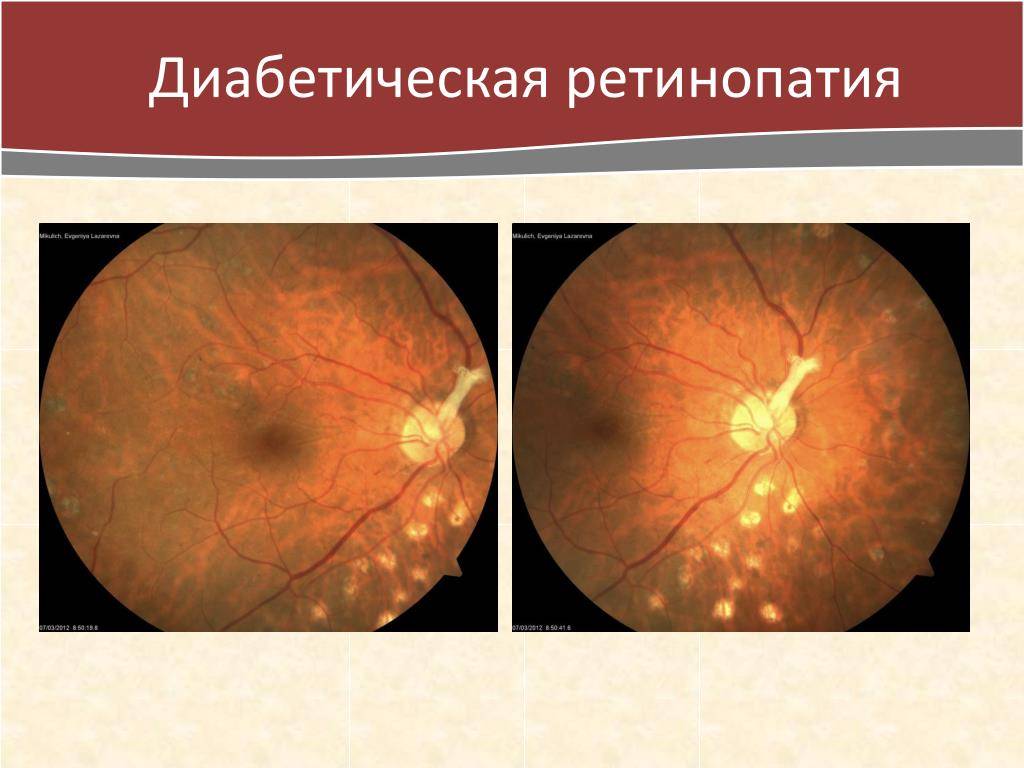
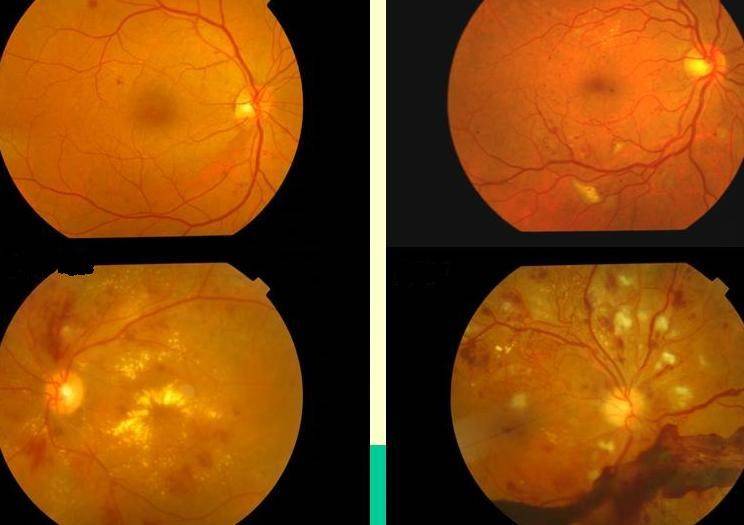
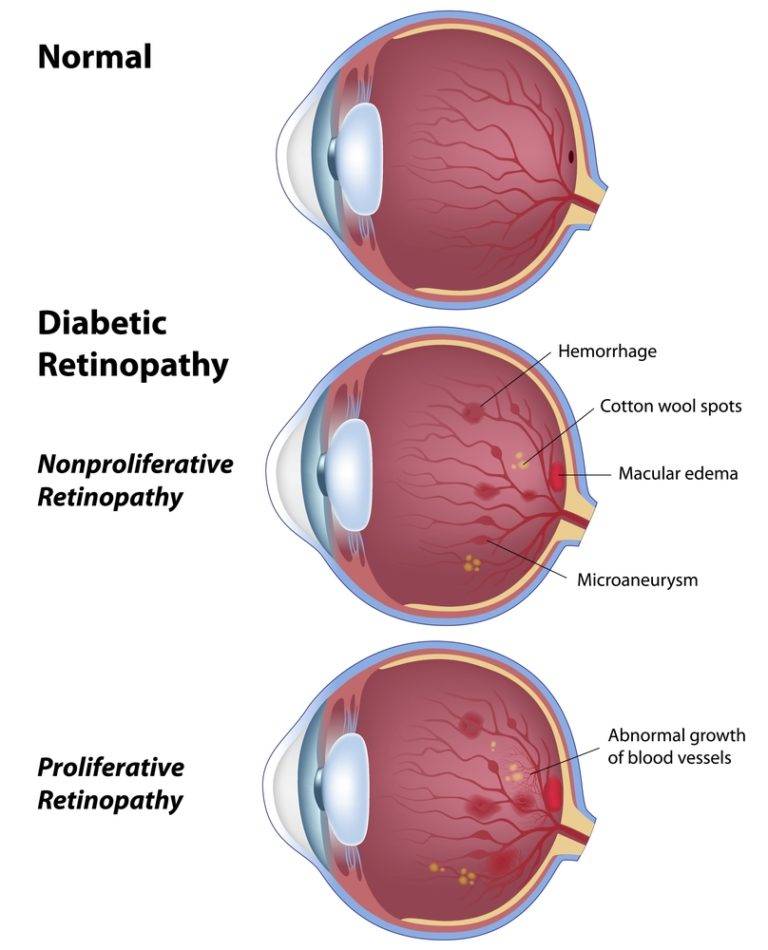
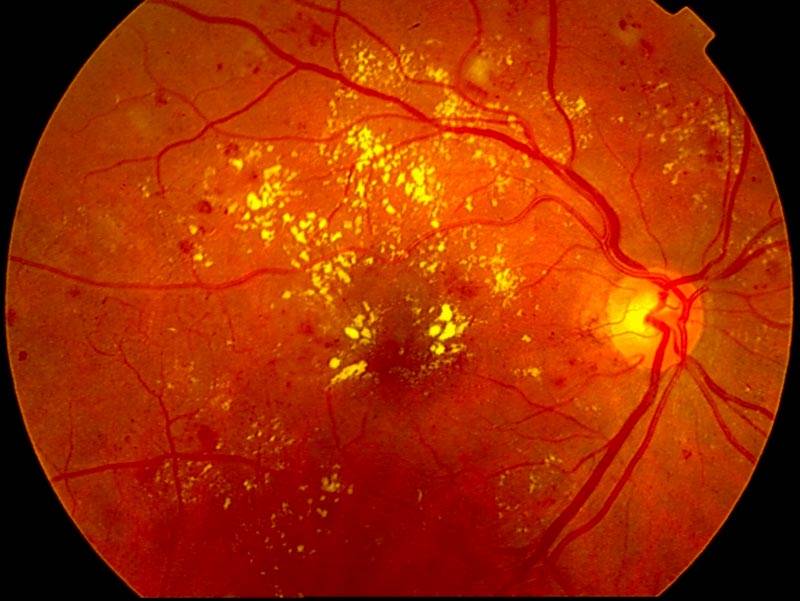
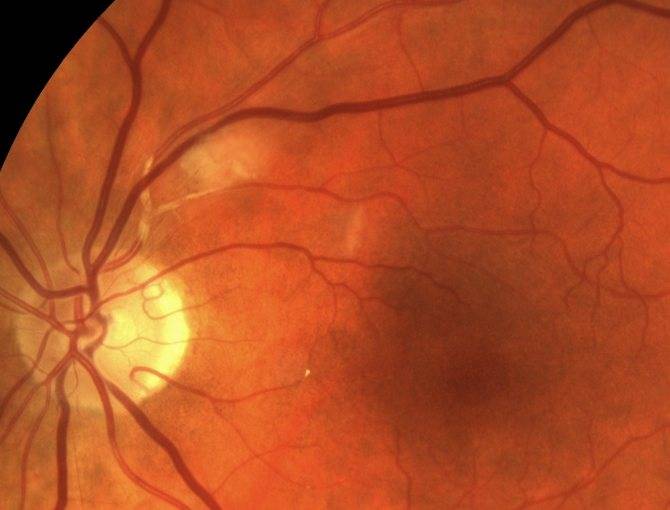
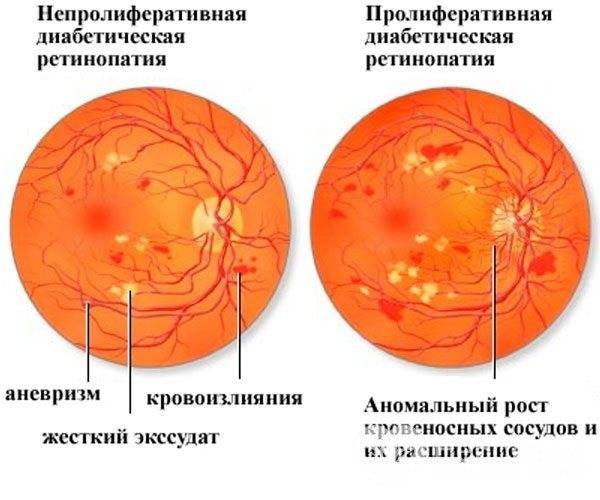
Диабетическая ретинопатия
Ретинопатия как осложнение диабета развивается практически у всех диабетиков. При этом поражение сосудов наблюдается при обоих типах данного заболевания. Риск развития диабетической ретинопатии повышают следующие факторы:
- длительное течение патологии;
- полное отсутствие лечения диабета;
- почечные патологии;
- гипертония;
- анемия.
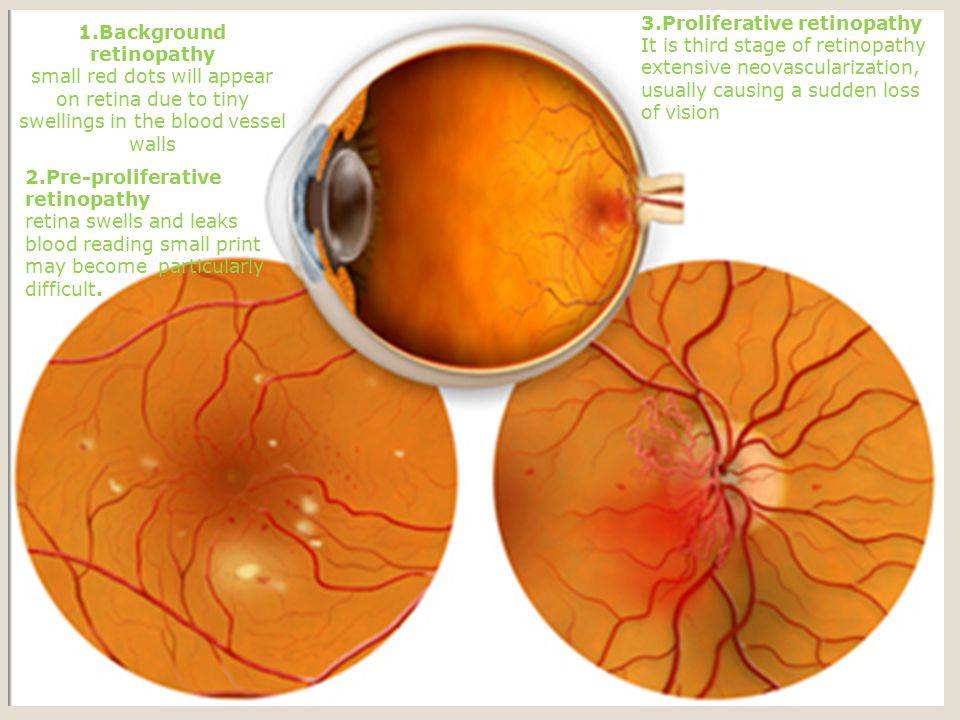
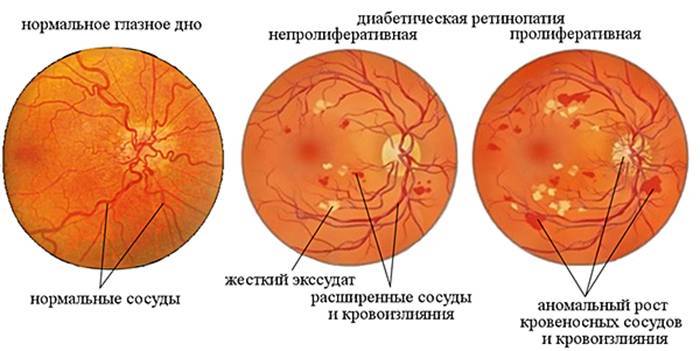
Вредные привычки (курение и злоупотребление алкоголем) также являются провоцирующими ретинопатию факторами при диабете. Заболевание прогрессирует медленно. Долгое время человек может не замечать никаких офтальмологических симптомов. Выделяется 3 клинических стадии диабетической ретинопатии:
- диабетическая ангиопатия — первичное и обратимое поражение сосудов;
- диабетическая ретинопатия: соответствует атеросклеротической и гипертонической формам заболевания на 2 и 3 стадиях;
- пролиферирующая диабетическая ретинопатия, которая характеризуется разрастанием новых сосудов в сетчатой оболочке.
Новообразовавшиеся капилляры имеют хрупкие стенки. Из-за этого возникают кровоизлияния, в том числе в стекловидное тело. Геморрагии впоследствии становятся причиной образования рубцов и отслоения сетчатки, что сопровождается сильным снижением зрения.
Диабетическая ретинопатия на разных стадиях проявляется в следующих симптомах:
- стойкое падение остроты зрения;
- образование пелены перед глазами;
- появление плавающих «мушек»;
- ухудшение зрения вблизи.
На поздней стадии происходит окончательная потеря зрительных функций, а человек становится инвалидом.
Как лечить диабетическую ретинопатию? Прежде всего необходимо следить за уровнем сахара в крови. Придется постоянно наблюдаться у эндокринолога и дважды в год посещать офтальмолога. Для улучшения состояния сетчатки назначаются ангиопротекторы, препараты для активации микроциркуляции крови и витамины. При отслойке внутренней оболочки глаза проводится лазерная коагуляция.
Диабетическая ретинопатия нередко осложняется и приводит к таким патологиям, как гемофтальм, катаракта, отслоение сетчатки. При появлении рубцов в стекловидном теле и обширных помутнений делается витрэктомия — частичное или полное его удаление. Но самое тяжелое последствие диабетической ретинопатии — это необратимая слепота.
Как лечить диабетическую ретинопатию?
Диабетическая ретинопатия лечится совместными усилиями нескольких врачей, чаще эндокринолога и окулиста. Большое значение имеет правильная диета, общий смысл которой — исключить прием легкоусвояемых углеводов (конфет и пр.). Также рекомендуется принимать в пищу вещества, способствующие нормализации жирового обмена. Немалая доля отводится применению витаминов, укрепляющих стенки сосудов. При второй и третьей степени этого заболевания показано лечение с применением импульсного света (фотокоагуляция). Во время проведения таких сеансов сосуды нагреваются, а кровь в них сворачивается.
Причины гипертонии и ее последствия
Малоподвижный образ жизни, курение, диабет, чрезмерное употребление поваренной соли и алкоголя — все это распространенные факторы риска, которые могут спровоцировать гипертонию. Также гипертония возникает при фоновой неустойчивой психической деятельности. Никто не застрахован от возникновения этой болезни, ведь она возникает из-за нарушения механизма возбуждения — торможения нервной системы. Тяжелые взаимоотношения с людьми, нарушенный режим труда и отдыха могут стать спусковым крючком для развития гипертонии. Постоянный стресс из-за неблагоприятной ситуации в семье или на работе, невозможность расслабиться и, как следствие, желание снизить эмоциональную нагрузку спиртным или сигаретами — эта ситуация знакома многим. Конечно, негативный эмоциональный климат вынуждает применять средства, которые помогают успокоиться. Сигареты и алкоголь помогают быстро изменить внутреннее состояние. Но как быть с состоянием сосудов? Постепенно сердечно-сосудистая система работает все хуже, что влечет за собой новые трудности, в том числе и проблемы с глазами. Существует определенная взаимосвязь между степенью ретинопатии и смертностью пациентов. Небольшой процент людей с последней степенью ретинопатии проживает более четырех лет после постановки такого диагноза.
Ретинопатия у недоношенных детей: диагностика
При подозрении на это заболевание необходимо провести дифференциальную диагностику, так как симптоматика ретинопатии включает в себя признаки, являющиеся симптомами других патологий. В их числе:
- ретинобластома, или задняя злокачественная опухоль сетчатой оболочки;
- внутричерепная гипертензия;
- семейная экссудативная витреоретинопатия, или болезнь Крисвика-Скепенса, которая вызывает отслойку сетчатки;
- ретинальное кровоизлияние, возникающее при сложных родах;
- периферический увеит.
Офтальмологические обследования нужно начинать как можно раньше. Первое должно быть назначено через 3-4 недели после рождения недоношенного ребенка. Впоследствии врач осматривает его 2 раза в месяц. Офтальмолог наблюдает за развитием сосудов и контролирует этот процесс. При обнаружении первых симптомов ретинопатии осмотры проводятся еженедельно. При агрессивной форме («плюс-болезнь») больной осматривается каждые 2-3 дня.
Осмотры новорожденного делаются с помощью офтальмоскопии — исследования глазного дна, и УЗИ глазных яблок. Также назначаются следующие методы диагностики:
- электроретинограмма — оценка активности нейронов сетчатки после воздействия на нее светом;
- диафаноскопия — процедура, в ходе которой просвечиваются все ткани глаза;
- исследование зрительных вызванных потенциалов, которое позволяет выявить патологический участок;
- ОКТ-сканирование внутренней оболочки ИК-лучами для определения степени отслойки.
Обследования проводятся и при регрессе заболевания. Каждые 6-12 месяцев ребенку рекомендуется приходить на осмотр до 18 лет.
Диагностика
Начиная с 34 недели развития (или с 3 недели жизни) ребёнок нуждается в осмотре офтальмолога, имеющего специальное оборудование для осмотра сетчатки глаза у маленьких детей. Такой контроль необходим всем детям, рождённым до 35 недель и с массой тела при рождении менее 2000 гр.. При выявлении признаков ретинопатии недоношенных осмотры проводят каждую неделю (при так называемой «плюс»-болезни — каждые 3 дня) до момента развития пороговой стадии (на этой стадии решается вопрос о проведении профилактического хирургического лечения) или полного регресса заболевания. При регрессе патологического процесса осмотр можно проводить 1 раз в 2 недели. Осмотр проводят с обязательным расширением зрачка, с применением специальных детских векорасширителей (чтобы не оказывать давление пальцами на глаз).
Чаще всего пороговая стадия ретинопатии недоношенных развивается к 36-42 неделе развития (1-4 месяцам жизни), поэтому родители недоношенного ребёнка должны знать, что в этот период он должен быть осмотрен специалистом (окулистом, имеющим специальное оборудование и знающим о признаках активной ретинопатии).
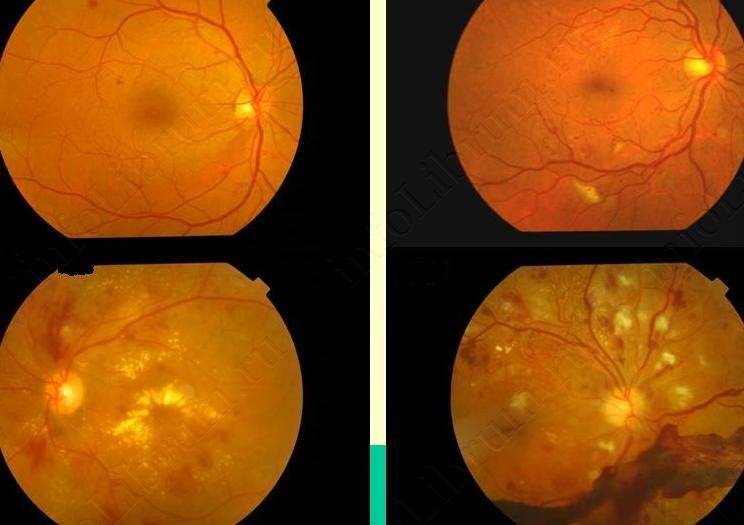
Активная ретинопатия — это стадийный патологический процесс, который может завершиться регрессом с полным исчезновение проявлений заболевания или рубцовыми изменениями.
Согласно международной классификации активная ретинопатия подразделяется по стадиям процесса, его локализации и протяжённости.
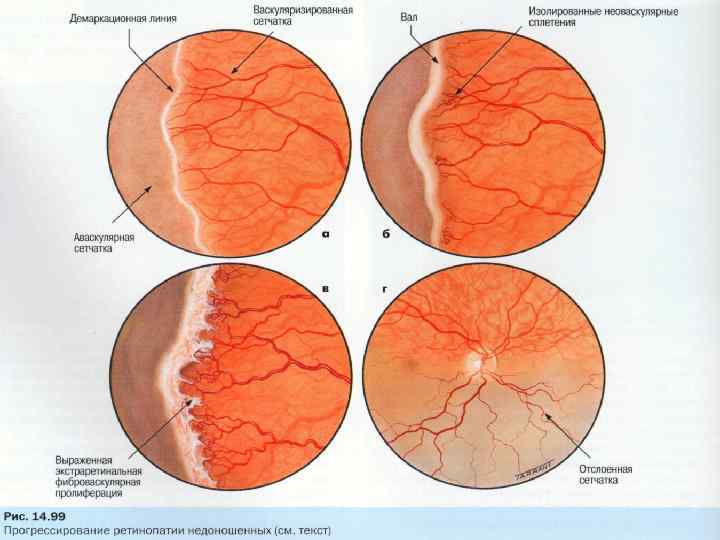
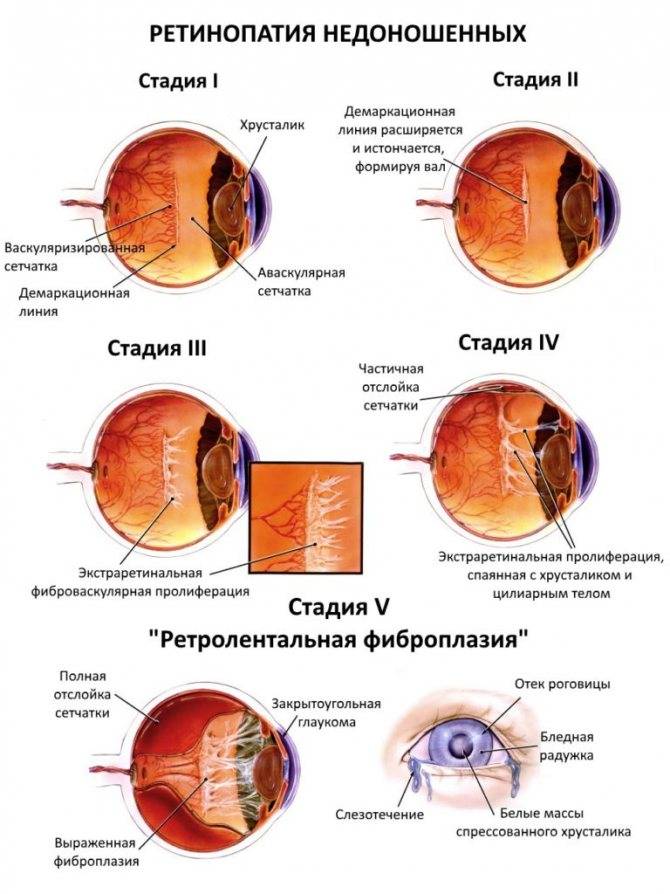
- 1 стадия: появление разделительной беловатой линии на границе сосудистой и аваскулярной сетчатки. При выявлении 1 стадии должно быть назначено профилактическое лечение кортикостероидами и если ребёнок получает дополнительную кислородотерапию — антиоксидантами. С этого момента наблюдение должно проводиться еженедельно для коррекции лечения при прогрессировании или до полного регресса заболевания (если ребёнок выписывается из стационара — наблюдение у окулиста по катамнезу). Если ретинопатия 1 стадии не прогрессирует после 38 недель и соматическое состояние ребёнка стабильное, то периодичность осмотров можно увеличить до 2 недель.
- 2 стадия: появление вала на месте линии. Производится увеличение дозировки кортикостероидов, ограничивается использование препаратов, расширяющих сосуды, по возможности, постепенно снижается концентрация дополнительного кислорода.
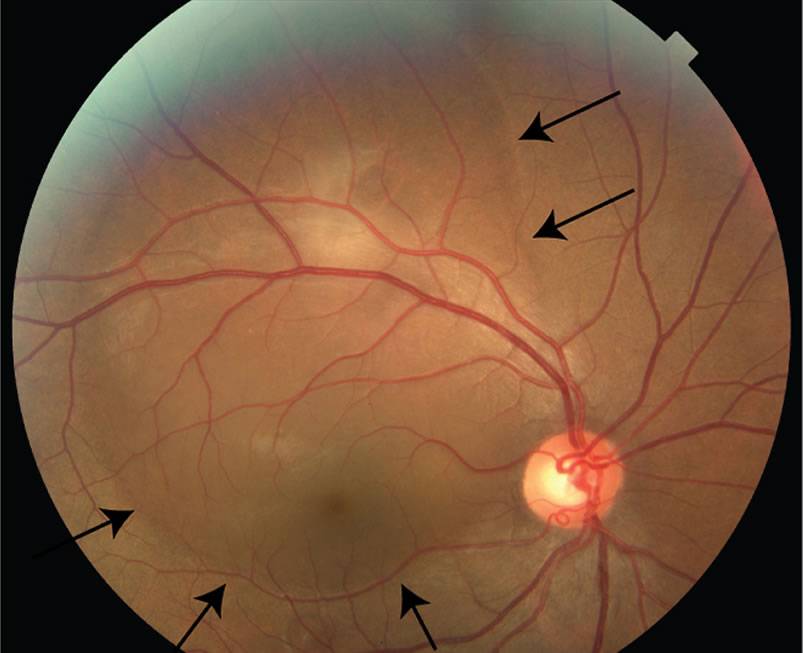
- 3 стадия: характеризуется появлением в области вала серой ткани, уплотнения стекловидного тела над валом с втягиванием сосудов сетчатки в стекловидное тело и развитием натяжения сетчатки с тенденцией к её отслойке.
- 4 стадия: частичная отслойка сетчатки (А — центральный, макулярный отдел прилежит, В — макулярная область — отслоена).
- 5 стадия: полная отслойка сетчатки.
Отдельно выделяются «плюс»-болезнь и задняя злокачественная форма, как наиболее неблагоприятные формы активной ретинопатии. Заболевание начинается раньше, чем классическая ретинопатия, не имеет четко определяемых стадий, быстро прогрессирует и приводит к отслойке сетчатки не достигая пороговой стадии. Патологический процесс характеризуется резким расширением сосудов сетчатки, выраженным отеком стекловидного тела, кровоизлияниями по ходу сосудов, расширением сосудов радужки, часто с невозможностью расширения зрачка. Эффективность лечения при злокачественных формах ретинопатии недоношенных пока остаётся низкой. При «плюс»-болезни осмотр проводится 1 раз в 3 дня. После 1 года жизни дети с рубцовой ретинопатией недоношенных наблюдаются у окулиста пожизненно.
Если активный процесс достиг в своём развитии 3 и более стадий, то после его завершения (с профилактическим лечением или без него) на глазном дне формируются рубцовые изменения различной степени выраженности.
- 1 степень: минимальных изменений на периферии глазного дна
- 2 степень: дистрофические изменения в центре и на периферии, остатки рубцовой ткани
- 3 степень: деформация диска зрительного нерва, со смещением центральных отделов сетчатки
- 4 степень: наличие складок сетчатки, сочетающихся с изменениями характерными для 3-ей стадии
- 5 степень: полная, чаще воронкообразная, отслойка сетчатки.
При первой и второй степени может сохраняться достаточно высокая острота зрения, при развитии третьей и более степеней происходит резкое, часто безвозвратное снижение остроты зрения.
Посттравматическая ретинопатия
Травмы также могут привести к возникновению ретинопатии. Заболевание развивается вследствие внезапного давления большой силы на глаза (удара, излучения) или на фоне ишемического состояния, спровоцированного сужением артерий позвоночника и грудины (травмы черепа, переломы, сотрясение головного мозга и пр.).
Результатом таких травм является резкое снижение кровоснабжения сетчатки, кислородная недостаточность. Ситуация осложняется кровоизлияниями, возникновением отека внутренних слоев сетчатой оболочки, помутнением прозрачных глазных структур. Если при этом не проводить лечение фоновой ретинопатии, атрофического поражения не избежать.
Что происходит со зрением при диабетической ретинопатии?
Сетчатка — очень сложная и чувствительная структура глаза. Она состоит из 10 слоев и содержит светочувствительные фоторецепторы — палочки и колбочки, отвечающие за цветное, дневное и сумеречное зрение. Неудивительно, что любая патология сетчатой оболочки приводит к негативным последствиям для здоровья глаз. При наличии сахарного диабета зрительные функции начинают страдать только по прошествии нескольких лет, когда диабетическая ретинопатия переходит во вторую и третью стадии. Вот какие симптомы при этом наблюдаются:
- «мушки» в глазах — помутнения, особенно заметные на светлом фоне;
- размытость изображения, двоение;
- неправильное восприятие формы и размеров объектов, их цветности, искривление прямых линий;
- появление «молний» и вспышек в глазах;
- в поле зрения появляются скотомы, или слепые участки, то есть выпадают фрагменты видимой картинки.
У больных сахарным диабетом, по сравнению со здоровыми людьми, риск полной потери зрения выше в целых 25 раз! Не зря диабетическая ретинопатия стоит на втором месте по причинам слепоты в мире. Это также один из основных факторов, приводящих к инвалидности и потере зрения среди населения в наиболее трудоспособном возрасте — от 25 до 65 лет.
Снижение остроты зрения при диабетической ретинопатии происходит по трем основным причинам.
- Из-за макулярного отека или ишемии макулы страдает центральное зрение.
- Кровоизлияния в сетчатку или стекловидное тело способствуют резкому ухудшению резкости зрения. Обычно такое состояние наступает при пролиферативной ретинопатии.
- Разрастание и сокращение соединительной ткани приводит к отслойке сетчатки, в результате чего наступает потеря зрения.
Профилактика
Чтобы снизить риск появления осложнений, нужно придерживаться следующих правил:

- следите за уровнем сахара в крови;
- ежедневно измеряйте давление;
- не занимайтесь самолечением;
- регулярно посещайте клинику;
- старайтесь правильно питаться;
- чаще бывайте на свежем воздухе;
- принимайте витамины;
- занимайтесь физкультурой.
Перечисленные ранее заболевания (атеросклероз, гипертония, диабет и др.) вынуждают человека тщательно следить за своим здоровьем и постоянно проходить обследования. Если не делать этого, могут возникнуть осложнения, причем не только на глазах.
С целью предотвращения ретинопатии недоношенных женщины с угрозой преждевременных родов должны находиться в стационаре. В случае появления малыша раньше срока ему будет вовремя оказана медицинская помощь. При обнаружении у новорожденного ретинопатии ребенку придется до 18 лет дважды в год посещать окулиста, даже если болезнь отступила без лечения.
Лечение
Лечение 3 стадии ретинопатии («пороговой») проводится с помощью лазеркоагуляции либо криокоагуляции аваскулярной (бессосудистой) зоны сетчатки, причем вмешательство должно быть проведено не позднее 72 часов от момента ее констатации. На более поздних стадиях применяется хирургическое лечение — циркулярное пломбирование склеры и транцилиарная витрэктомия.
Криокоагуляцию чаще проводят под наркозом, реже — под местной анестезией. Техника ее заключается в замораживании аваскулярной (бессосудистой) части сетчатки. В случае успеха процедуры (то есть в 50-80% случаев) прекращается развитие рубцовой ткани и патологический процесс останавливается. В тоже время процедура сопряжена с определенным риском — может возникнуть падение сердечной деятельности и нарушение дыхания. Поэтому во время проведения криокоагуляции необходим постоянный мониторинг больного. По завершении процедуры вокруг глаз ребенка появляются отеки, гематомы, покраснения, которые проходят в течение недели.
Большинство офтальмологов в настоящее время отдают предпочтение лазеркоагуляции бессосудистой сетчатки (так называемой транспупиллярной лазеркоагуляции), поскольку она менее травматична, более эффективна, дает меньшее количество побочных реакций, и позволяет точнее контроливать процесс вмешательства. Другие преимущества лазерной коагуляции:
- процедура безболезненна, поэтому нет необходимости в обезболивании ребенка;
- после процедуры практически отсутствует отек ткани;
- воздействие на сердечную и дыхательную системы минимально.
При неэффективности криотерапии и лазера, прогрессировании отслойки или переходе ретинопатии из 3-й в 4-ю и 5-ю стадии на помощь приходит хирургия.
Хирургическая техника, именуемая склеропломбировкой (циркулярное пломбирование склеры), достаточно эффективна при лечении отслойки сетчатки, особенно если отслойка небольшая. При склеропломбировке с внешней стороны глаза вставляется «заплатка» в месте отслойки и подтягивание ее до тех пор, пока сетчатка не соприкоснется с местом отслойки. Исследования показали, что данная методика хороша даже на последних стадиях. Зрение, после удачной склеропломбировки улучшается значительно. При неудаче склеропломбировки или при невозможности ее проведения применяется витрэктомия.
Витрэктомия («витреум» — стекловидное тело, «эктомия» — удаление) — это хирургическая операция, цель которой — удаление измененного стекловидного тела и рубцовой ткани с поверхности сетчатки для устранения ее натяжения и отслоения. В случае частичной отслойки сетчатки операция дает шанс сохранить зрение. В случае полной отслойки — прогноз неблагоприятный.