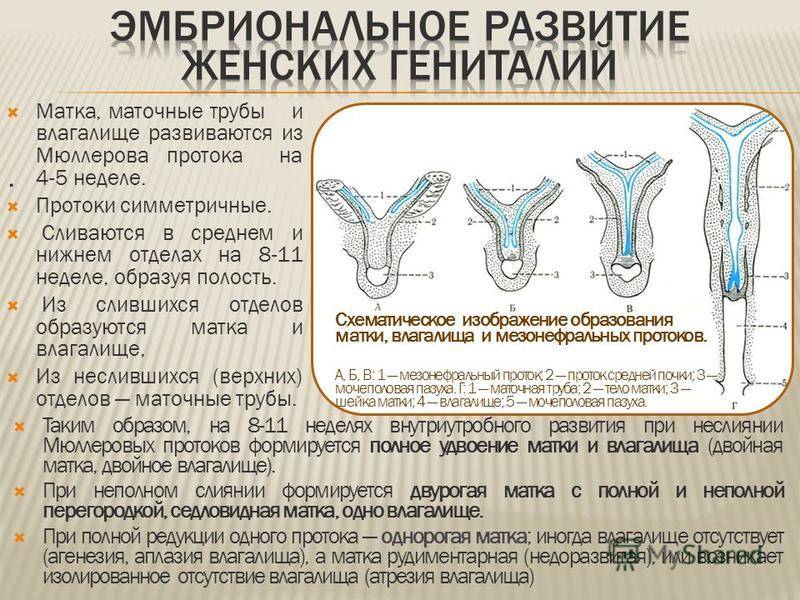
Диагностика
Как уже было отмечено, на глаз поставить диагноз невозможно. Нужны такие методы исследования:
УЗИ матки и ее придатков
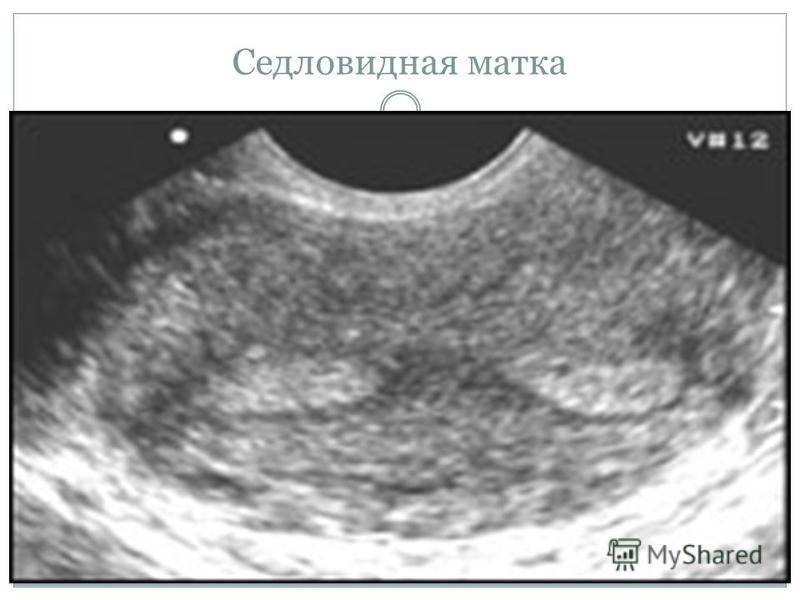
Ультразвук не всегда обнаруживает патологию. Больший шанс получить правильный диагноз имеют те женщины, у которых сильно выражена седловидность органа. Лучше делать УЗИ влагалищным датчиком. Приходите к специалисту во второй половине цикла, когда наблюдается утолщение эндометрического слоя.

Гистеросальпингография/ гистерография
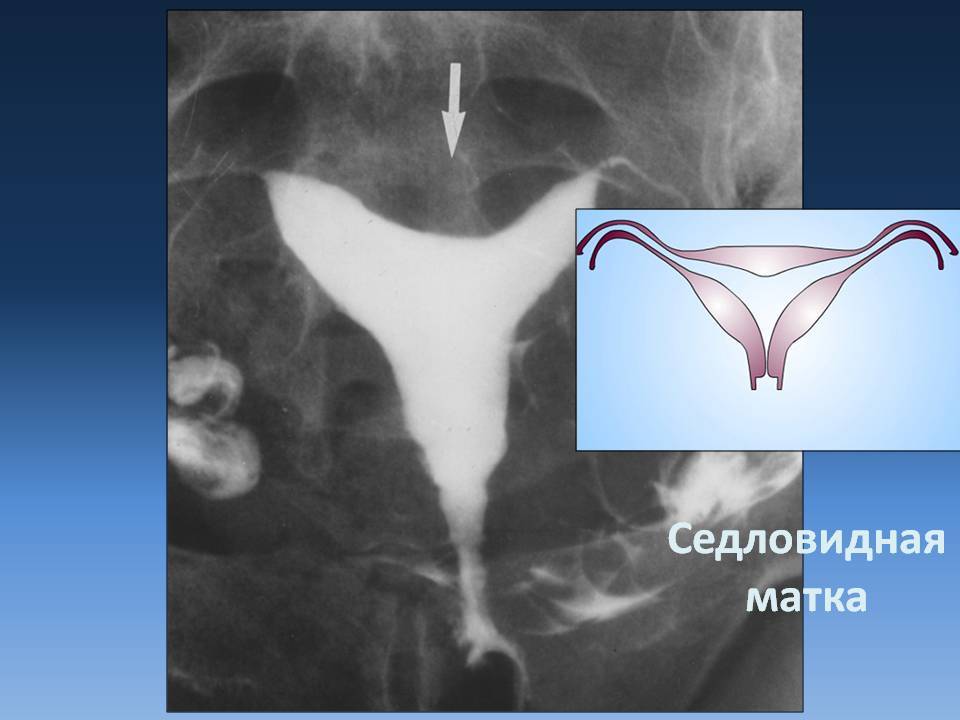
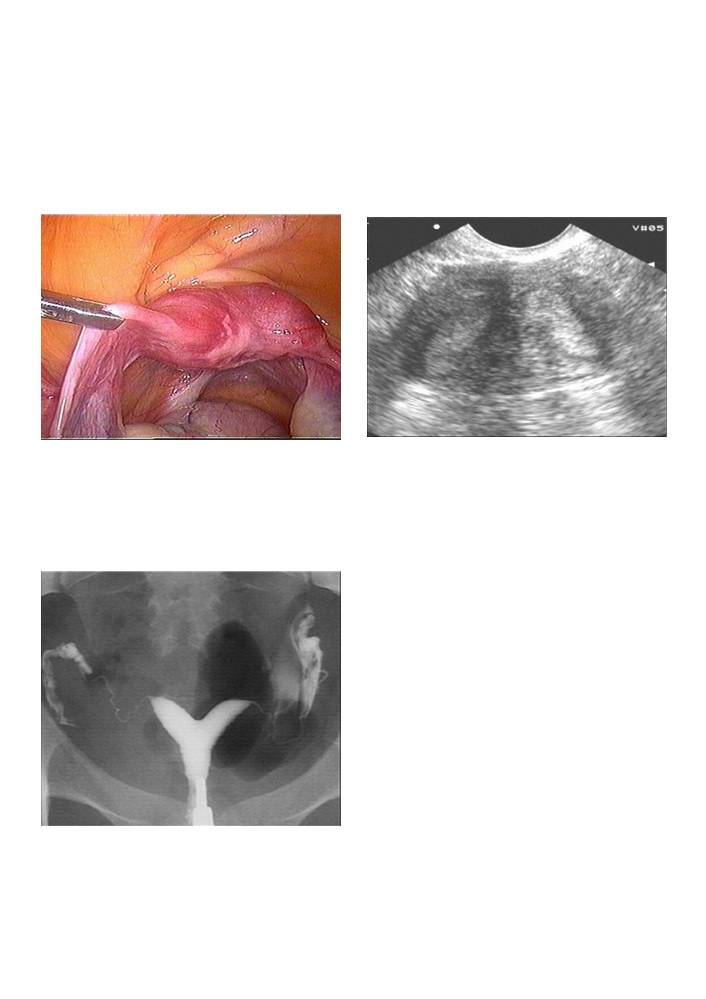
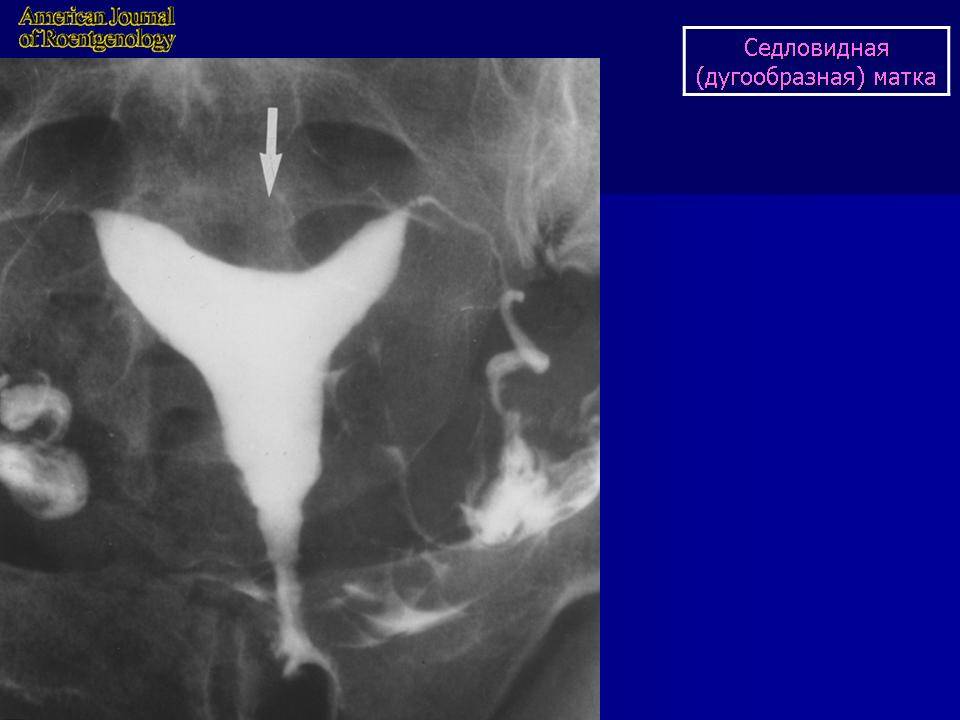
Это методы, в которых применяется рентгеновское излучение. В матку вводится контраст, а дальше делают снимки специальной аппаратурой. Врач обнаруживает на них углубление в форме седла.
Гистероскопия
В матку вводят специальный оптический прибор, что дает возможность осмотреть орган изнутри и понять, если отклонения или нет. Метод очень точный в выявлении аномалий развития матки у девушек и женщин.
МРТ
В этом методе также делаются снимки матки разных уровнях.
Седловидная матка и зачатие
Многих женщин с данной патологией интересует вопрос: можно ли забеременеть при седловидной матке? Специалисты выделяют несколько поз для зачатия при седловидной форме матки, которые увеличивают шансы на оплодотворение естественным путем. Первая позиция — коленно-локтевая. В таком положении мужской половой орган глубоко входит во влагалищную полость. После завершения сексуального контакта женщине рекомендуется лечь на живот, подложив под таз валик или подушку, и полежать 15-20 минут.
«Генерал» — еще одна позиция, которую советуют специалисты для эффективного оплодотворения. Во время интимной связи женщине нужно лечь на спину, согнуть ноги в коленях или поднять их. После окончания полового контакта следует медленно подтянуть ноги к груди, обхватить их руками и немного полежать.
Пробовать необычные позы или экспериментировать во время сексуального контакта не рекомендуется. Вышеперечисленные позы наиболее оптимальны для зачатия, поскольку не дают сперме вытекать из влагалища и благодаря глубокому проникновению обеспечивают полное взаимодействие маточной шейки со сперматозоидами.
Профилактика миомы матки
Так как назвать точные причины появления этого заболевания и распознать признаки невозможно, соответственно говорить о профилактических мерах сложно. Поэтому, чтобы избежать лечения, при появлении первых симптомов заболевания необходимо срочно обращаться к специалистам гинекологам. Самой главной профилактикой является регулярное прохождение обследований не реже раза в год (а для женщин 35-60 лет 2 раза в год), и тогда своевременное обнаружение, правильно поставленный диагноз и профессиональное проведение лечебных процедур позволит сохранить не только здоровье, но и возможность в репродуктивном периоде наступления беременности.
Седловидная матка и зачатие
Стать помехой для зачатия измененная в сторону седловидной форма матки может на этапе крепления плодного яйца. Если патология ярко выражена, эмбрион не сможет прикрепиться к стенке матки, в этом случае речь идет уже о бесплодии. Если форма матки изменена не столь значительно, эмбрион может прикрепиться неправильно, что отразится на течении беременности, в частности на этапе формирования плаценты возможно развитие боковой или низкой плацентации. Если оплодотворение и прикрепление эмбриона к эндометрию все же произошло, у женщины с седловидной маткой высок риск самопроизвольного выкидыша на ранних, преждевременных родов на поздних сроках беременности, а также отслойки плаценты, сопровождаемой обильными маточными кровотечениями.
Такая форма матки, как седловидная, влияет на положение ребенка, затруднено его прохождение по родовым путям. Поэтому при недостаточной или дискоординированной родовой деятельности наилучшим способом родоразрешения женщины с седловидной маткой станет кесарево сечение. Из-за нарушения процесса сокращения матки в послеродовом периоде возрастает опасность появления маточных кровотечений.
Виды аденомиоза
В зависимости от распределения патологических структур в пораженных тканях различаются следующие формы аденомиоза:
- Диффузная проявляется как равномерное распределение мелких вкраплений эндометрия по всему мышечному слою матки;
- При узловом типе заболевания в мышечном слое образуются эндометриоидные узлы, заполненные кровью;
- Очаговая форма аденомиоза характеризуется образованием небольших скоплений эндометриальных клеток в различных областях матки.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Существует также кистозная форма, которая является дальнейшим развитием узлового или очагового аденомиоза и образуется при кровоизлиянии узлов с последующим образованием кист. Указанные виды этой патологии могут формироваться отдельно или в сочетании друг с другом. Наиболее часто возникает диффузно-узловая форма, при которой эндометриальные клетки образуют узел и области с их равномерным вкраплением.
Также выделяется несколько стадий развития этого заболевания, характеризующиеся степенью поражения тканей матки:
- стадия 1 – на этом этапе эндометриальная ткань проникает только в наиболее тонкий слой миометрия (мышечной стенки) матки;
- стадия 2 – патологический процесс проникает глубже в мышечную стенку, состоящую из 3 слоев, поражая 2 из них;
- стадия 3 – эндометрий распространяется на все 3 слоя миометрия вплоть до серозной оболочки матки, которая граничит с поверхностью мочевого пузыря;
- стадия 4 – эндометриальная ткань проникает сквозь миометрий матки и поражает примыкающие к ней органы, вызывая внешний гинекологический эндометриоз.
От стадии заболевания зависят признаки аденомиоза матки и его ущерб для организма. Определение этапа развития патологии играет важную роль в ее диагностике и лечении. Чем ранее она будет обнаружена, тем более эффективным и щадящим будет терапия.
Последствия аденомиоза
Патологическое разрастание эндометрия негативно сказывается на функционировании мочеполовой системы женщины, а в тяжелых стадиях затрагивает и работу других органов брюшной полости – кишечника, желудка, печени и т. д. Эндометриальные клетки, проникая в мышечные слои матки, образуют скопления, которые под воздействием гормонов начинают слущиваться и кровоточить, вызывая воспалительные процессы, образование заполненных кровью кист. Это приводит к следующим негативным последствиям для организма:
- Нарушению сексуальной функции – с развитием заболевания болевые ощущения начинают проявляться во время полового контакта, что затрудняет не только получение удовлетворения, но и само проведение акта;
- Проблемам с зачатием – аномально разрастившаяся эндометриальная ткань может поражать яичники, нарушая цикл овуляции, а также препятствует проникновению спермы в половые пути, снижает вероятность успешной имплантации эмбриона;
- Повышенному риску онкологии – «поселяясь» в чужеродных тканях, эндометриальные клетки могут в некоторых случаях сами перерождаться в злокачественную опухоль или провоцировать гиперплазию шейки матки и других органов;
- Повышенному риску инфекций – образующиеся в тканях маточной стенки полости, заполненные кровью, являются благоприятной средой для развития патогенных микроорганизмов, что может привести к образованию абсцессов.
Даже при отсутствии таких последствий аденомиоз существенно снижает качество жизни пациентки, провоцируя периодические или постоянные боли в нижней части живота, промежности и в пояснице.
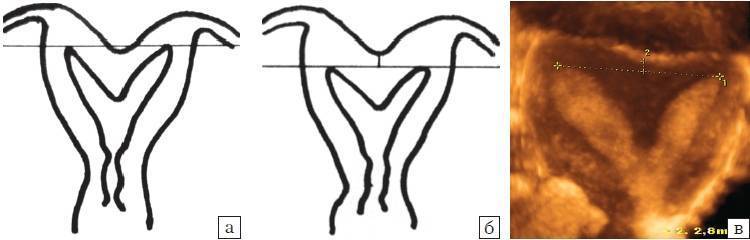
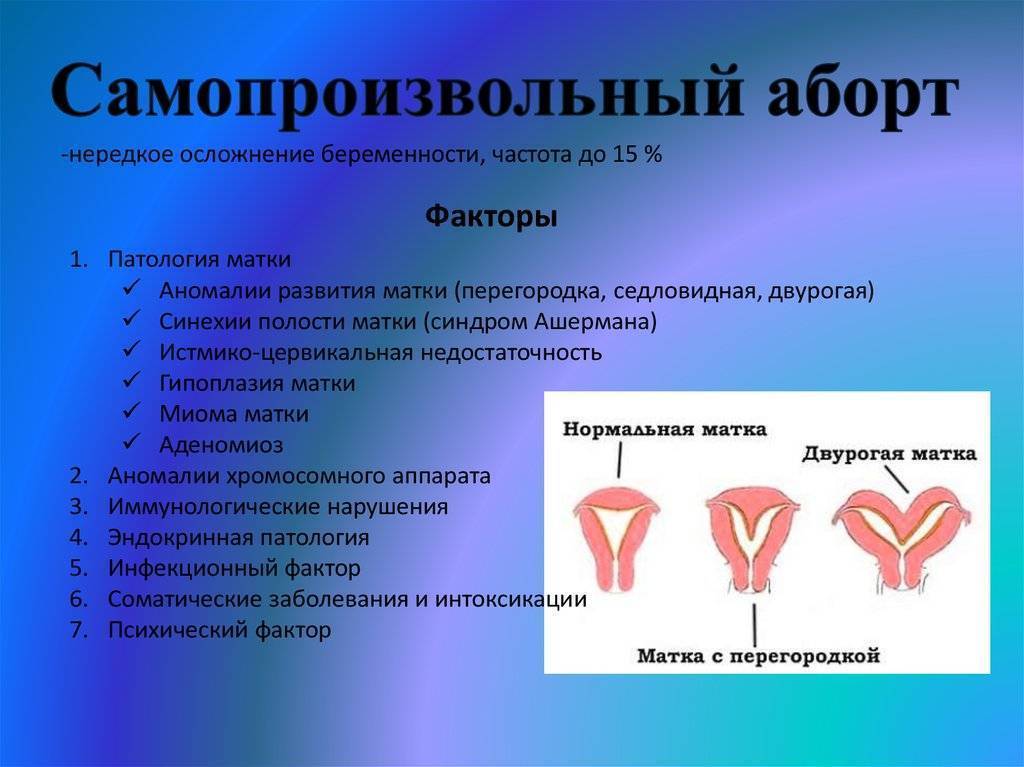
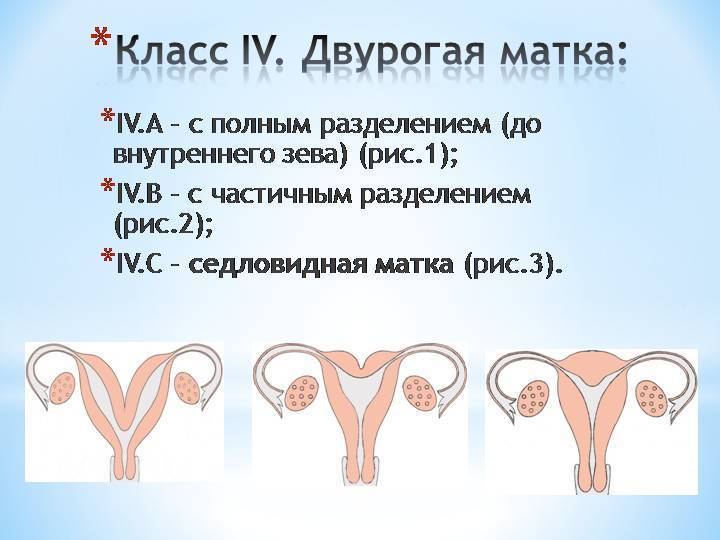
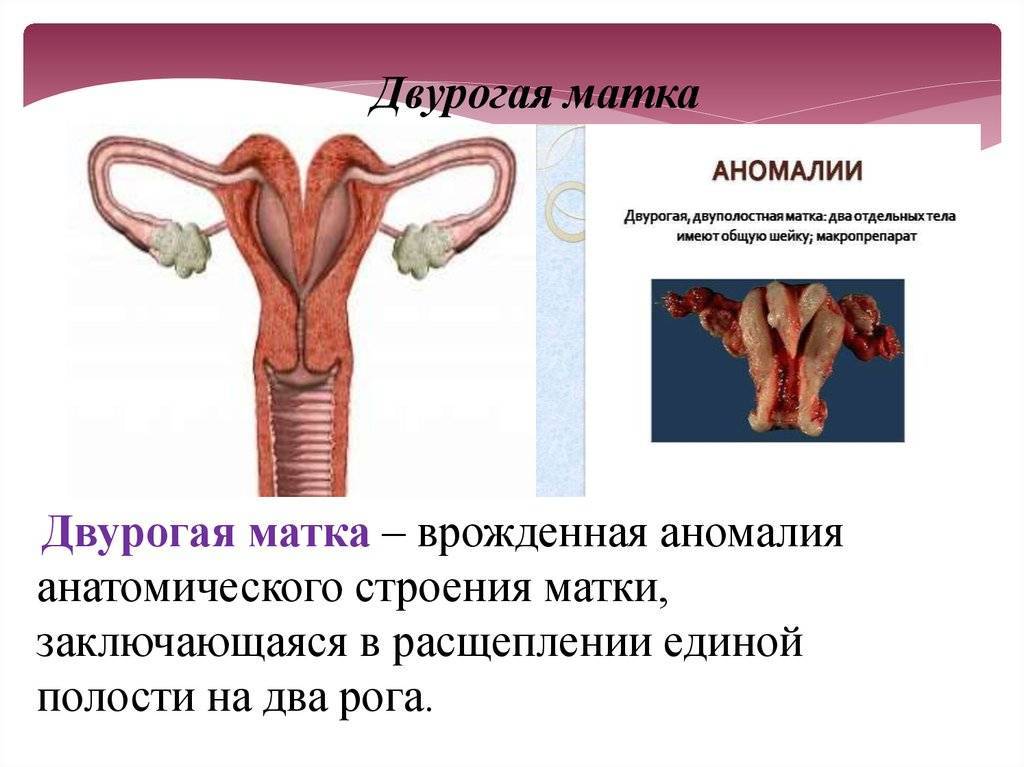
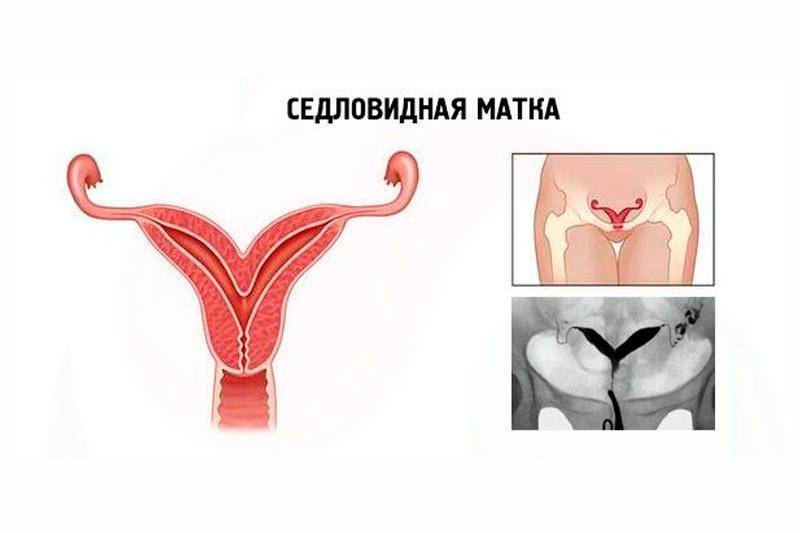
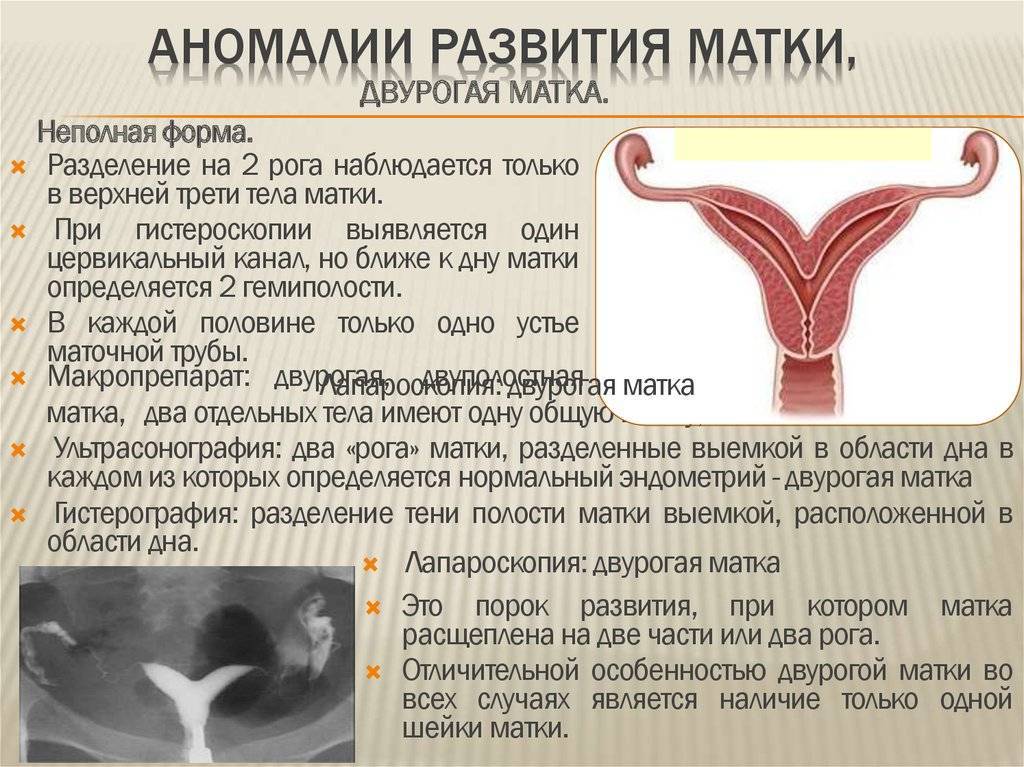
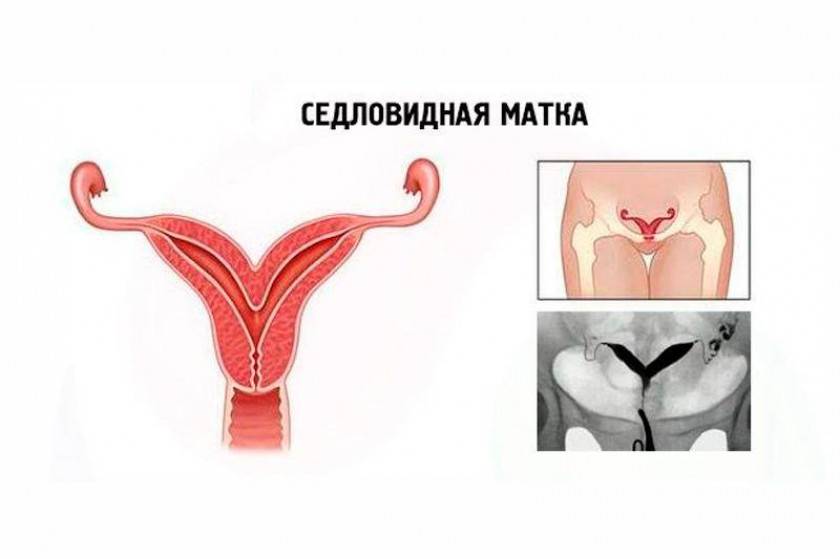
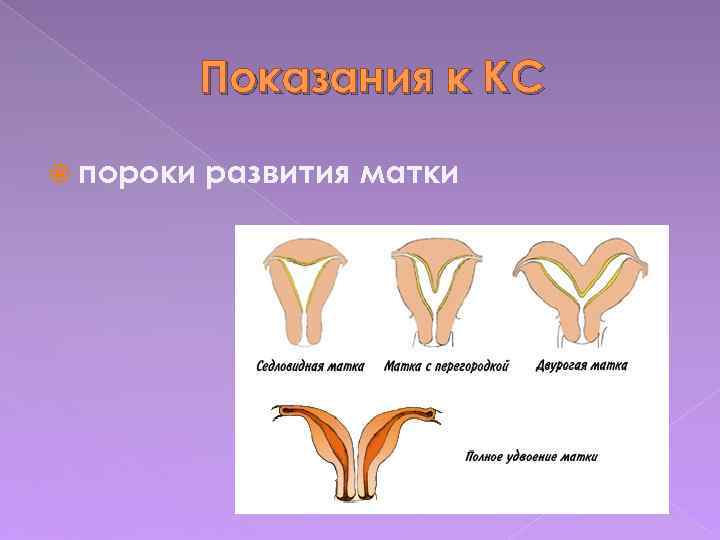
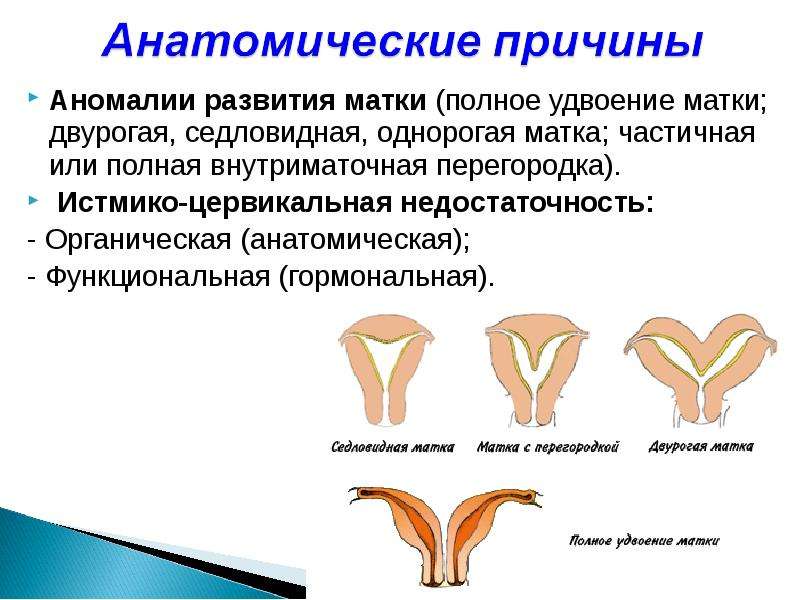
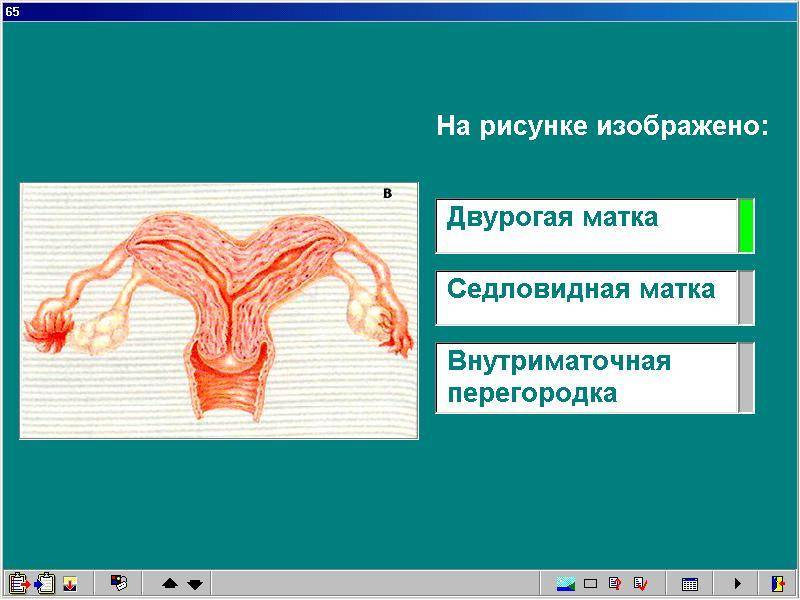
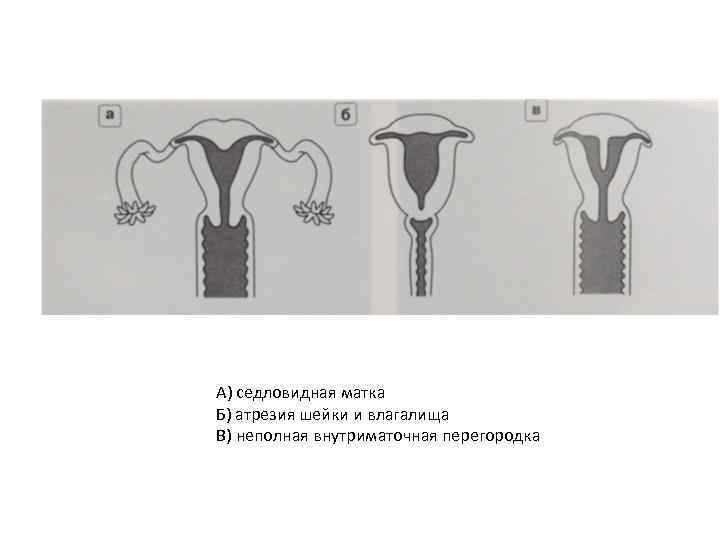
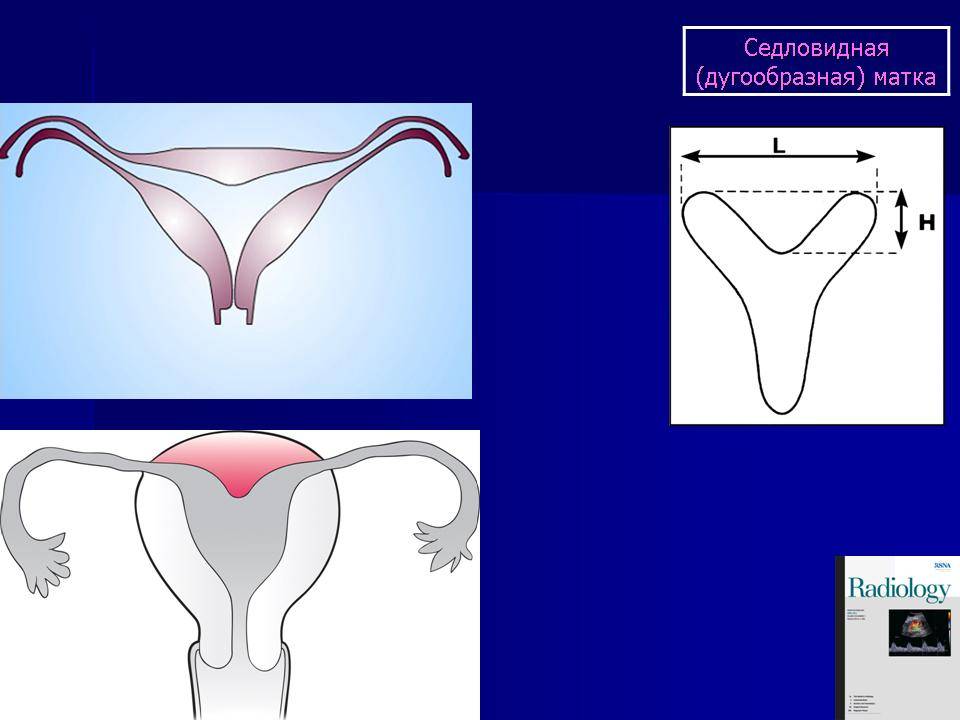
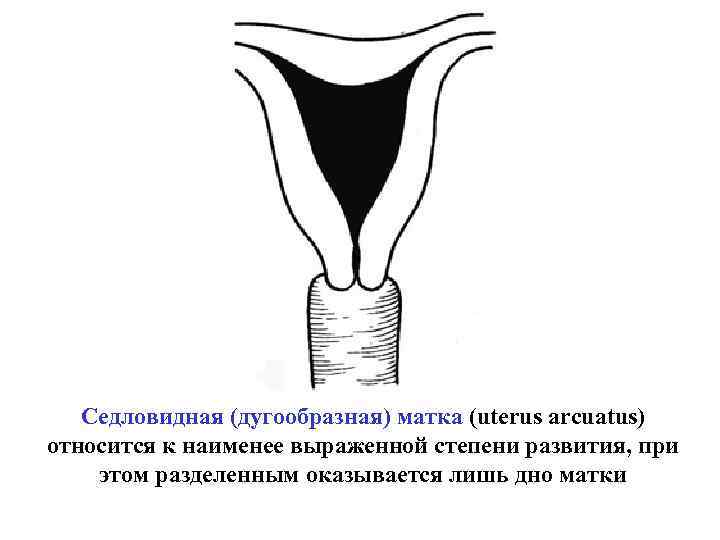
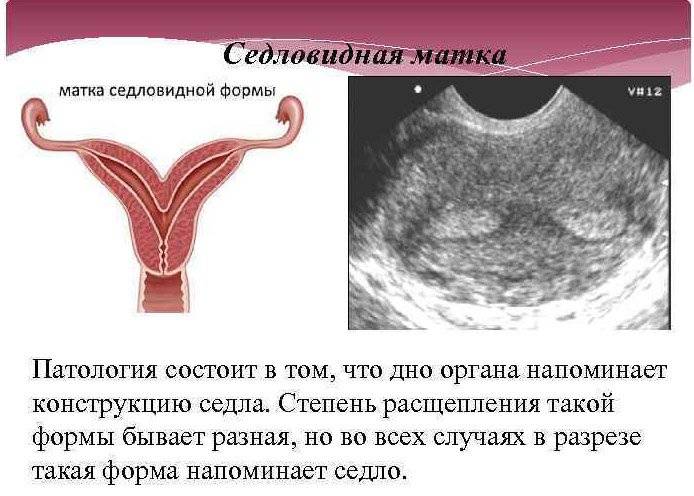
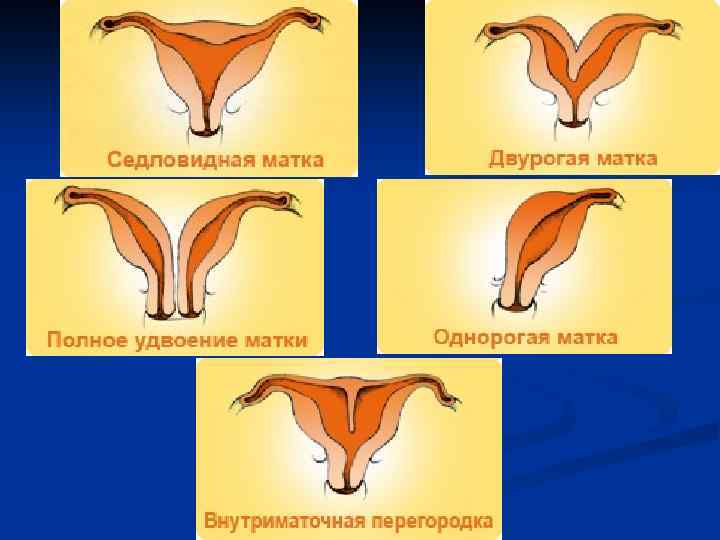
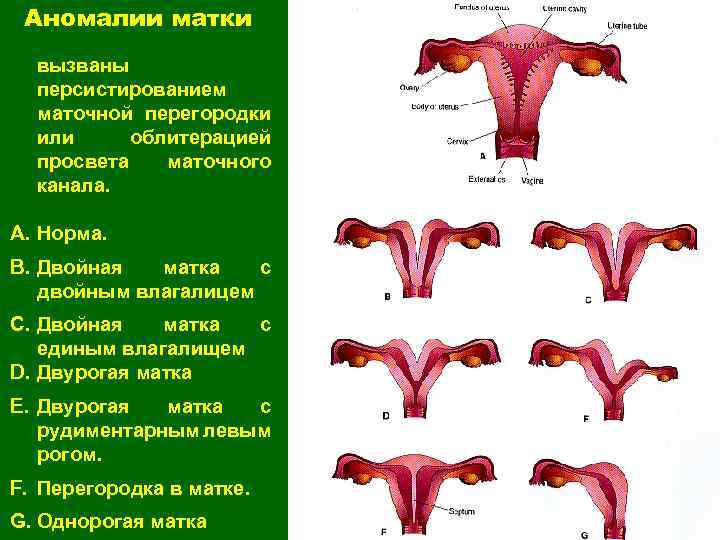
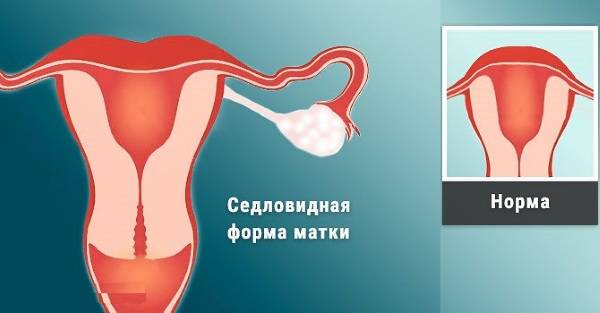
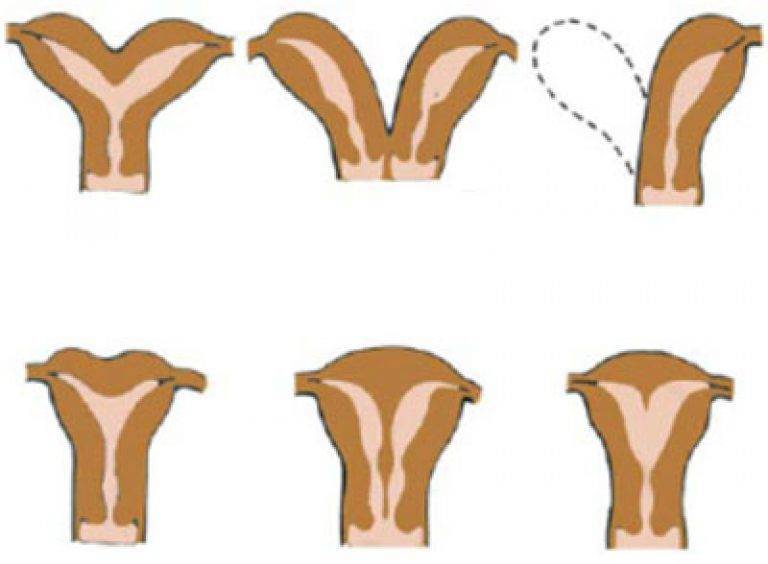
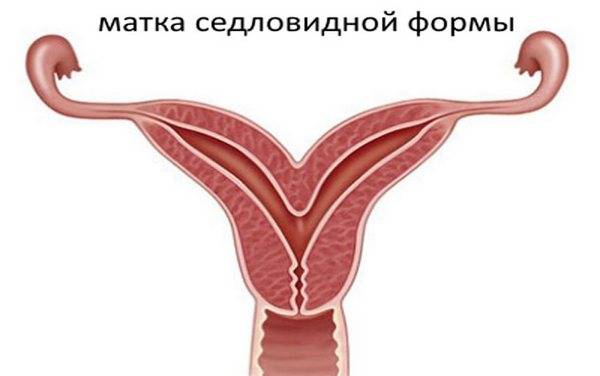
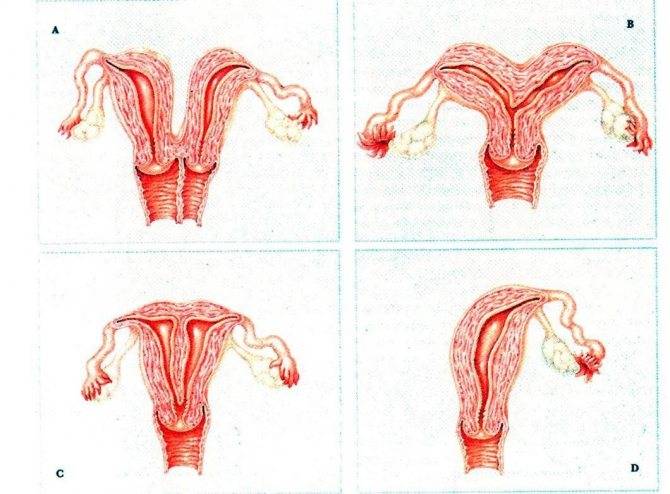
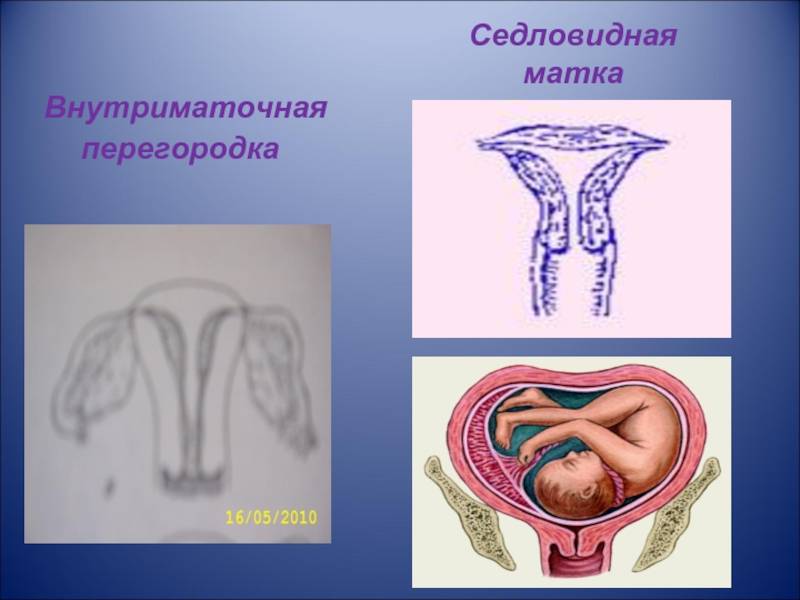
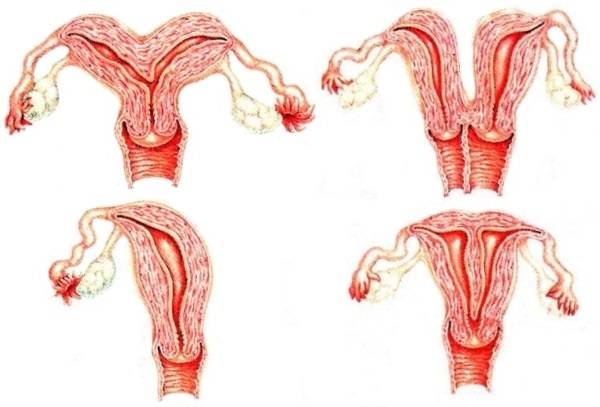
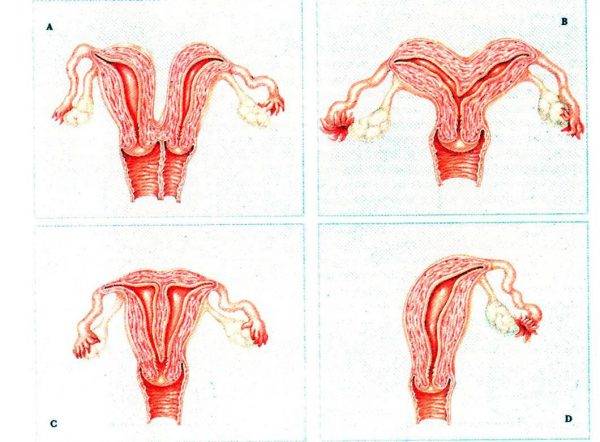
Что такое седловидная матка у женщин
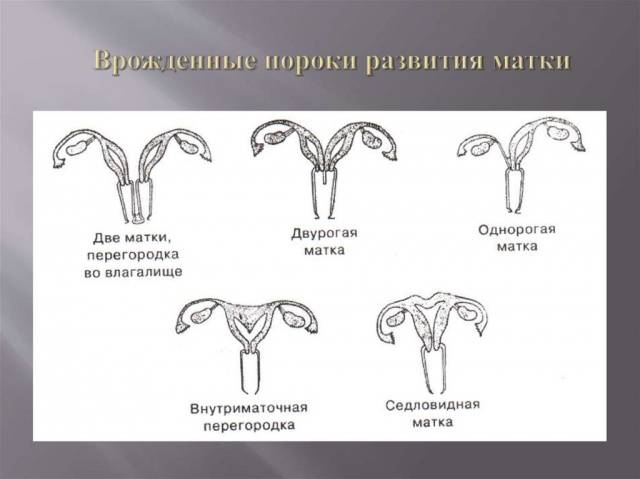
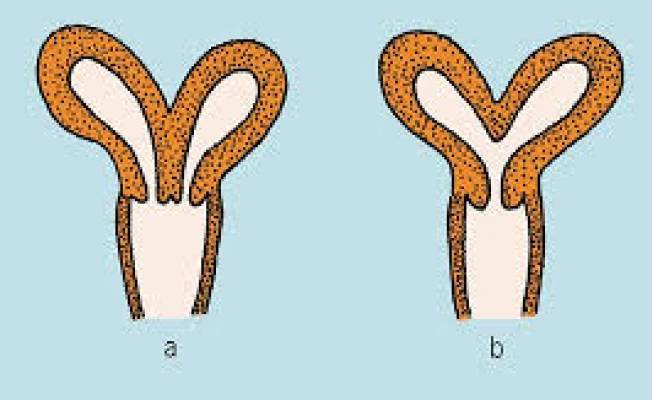
 Всем известно, что в норме матка женщины имеет очертания перевернутой груши. При нарушении внутриутробного формирования среднего отдела репродуктивной системы у плода женского пола существует вероятность того, что на дне органа может остаться небольшой прогиб, образовав расщепление. Этот редкий порок развития называется седловидная матка. Будучи одним из подвидов двурогой матки, седловидная сильно от нее отличается. В отличие от двурогой, седловидная матка не делится надвое, а имеет форму седла или сердечка. Причины подобной патологии различны: токсикоз и разного рода интоксикация во время беременности, нехватка витамин и минералов в организме матери, инфекционные болезни и заболевания эндокринной и сердечной системы у будущей мамы. Постоянные стрессы и недостаточное поступление кислорода к тканям и органам также могут спровоцировать возникновение вогнутости у матки плода.
Всем известно, что в норме матка женщины имеет очертания перевернутой груши. При нарушении внутриутробного формирования среднего отдела репродуктивной системы у плода женского пола существует вероятность того, что на дне органа может остаться небольшой прогиб, образовав расщепление. Этот редкий порок развития называется седловидная матка. Будучи одним из подвидов двурогой матки, седловидная сильно от нее отличается. В отличие от двурогой, седловидная матка не делится надвое, а имеет форму седла или сердечка. Причины подобной патологии различны: токсикоз и разного рода интоксикация во время беременности, нехватка витамин и минералов в организме матери, инфекционные болезни и заболевания эндокринной и сердечной системы у будущей мамы. Постоянные стрессы и недостаточное поступление кислорода к тканям и органам также могут спровоцировать возникновение вогнутости у матки плода.
Диагностирование расщепления невозможно путем обычного осмотра на гинекологическом кресле при помощи зеркала или пальпации. Анализы урины и биохимического состава крови женщины тоже не выявят этот порок. Однако диагностика с применением таких специальных процедур, как УЗИ, рентгенологические методы и МРТ способна дать окончательный диагноз. Не менее эффективен будет метод обследования полости матки при использовании оптической системы, вводимой в детородный орган через канал нижнего маточного сегмента.
Обнаружение наличия матки в форме седла или сердца затрудняется тем, что она может никак себя не проявлять. Поэтому чаще всего этот изъян обнаруживают во время УЗИ при планировании или уже состоявшейся беременности.
Лечение
Терапия актуальна только для тех, кто столкнулся с проблемой бесплодия, вызванного конкретно этой патологией. Делают реконструкцию органа. Это пластическая операция, которая делается путем гистероскопии. Это значит, что не будет проводиться долгий наркоз, а также будут отсутствовать большие надрезы (что позволит избежать некрасивых рубцов на теле). После правильно проведенной операции многократно увеличиваются шансы зачать ребенка.
В периоде гестации у женщин с маткой седловидной формы могут быть акушерские осложнения. Лечение индивидуальное. Женщина должна соблюдать постельный режим, то есть лежать, а не вести активный образ жизни. Врач подбирает для пациентки препараты из ряда токолитиков и спазмолитиков. Актуальна гормональная терапия, препаратами выбора являются утрожестан и дюфастон.
Чтобы кровь нормально циркулировала в матке и в сосудах, соединяющих орган с плацентой, применяют специальные препараты. Они влияют на свертываемость крови и приводят в порядок процессы обмена. Это такие лекарства:
- троксевазин
- эссенциале-форте
- курантил
- актовегин и т.д.
Классификация
Субинволюцию матки пытались классифицировать многие специалисты, но большинство систем не прижилось. Это связано с разнообразием механизмов, которые ведут к нарушениям сократимости матки, влияние сопутствующих патологий (гестоза, инфекции) на протекание процесса. Большинство гинекологов сейчас пользуются классификацией, которая основана на этиологии заболевания. Субинволюцию разделяют на несколько типов:
1.Первичная или истинная. Этот тип субинволюции матки встречается редко. Диагностируют его в тех случаях, когда нет данных об инфицировании органа, но миометрий сокращается при этом плохо. Первичную патологию разделяют еще на три подтипа:
- Миогенный. Инволюция замедляется из-за сильного растяжения гладкой мускулатуры матки во время беременности. Основными факторами, которые приводят к развитию патологии, является вынашивание двойни или тройни, многоводие, крупный плод, стремительные роды.
- Микроциркуляторный. При этом подтипе нарушается микроциркуляция в тканях матки, долгое время сохраняется отек. Провоцируют состояние гестоз второй половины беременности, плохая очистка кишечника и мочевого пузыря накануне родов.
- Эндокринный. Связан с нарушениями нейроэндокринной регуляции в послеродовом периоде. Эта проблема обусловлена как первичной патологией нейроэндокринной системы, так и поздним началом вскармливания младенца грудью.
2.Инфекционный. Один из самых частых типов субинволюции матки, иногда рассматривается в качестве этапа развития эндометрита. В качестве возбудителей при этой патологии выступают вирусы либо бактерии, включая условно-патогенные. Вероятность возникновения субинволюции повышается у пациенток с хроническими воспалительными заболеваниями (кольпитами, циститами, пиелонефритами). Благоприятная среда для развития инфекции создается, если в матке остаются части последа или кровяные сгустки.
Симптомы
Чаще всего женщины, у которых есть загиб матки кзади, не обнаруживают у себя каких-либо симптомов и могут не подозревать об этой индивидуальной особенности. Но также есть множество женщин, которые столкнулись с рядом признаков, характерных для данного состояния.
- Определенные позиции в сексе неудобны, а иногда и болезненны.
Ряд сексуальных поз может вызывать неприятные, а порой и болезненные ощущения. Это характерно для поз, в которых половой член упирается в задний свод и соответственно в тело ретрофлекторной матки (когда девушка сверху или в позиции doggy-style).
Часто трудно вводить тампоны
Тампоны должно быть относительно легко вставлять, поэтому задумайтесь, если у вас этот процесс вызывает трудности. Поскольку матка резко наклонена назад, когда вы вставляете тампоны, вы можете обнаружить, что тампон «не хочет» располагаться как надо. То же самое касается менструальных чаш.
У вас всегда происходит протекание во время месячных
Поскольку тампоны и менструальные чаши не устанавливаются должным образом, вы можете заметить, что они не работают так же хорошо, как у ваших подруг.
 Подобрать диафрагму (шеечный колпачок) – сущая пытка
Подобрать диафрагму (шеечный колпачок) – сущая пытка
По тем же причинам, перечисленным выше, вы не сможете подобрать диафрагмы, чтобы они защищали должным образом.
Боли в поясничной области во время месячных
В то время как большинство женщин испытывают спазмы и болевые ощущения внизу живота, женщины с загибом страдают от болей в поясничной области и крестце.
Частые инфекции мочевого пузыря и других отделов мочевыделительного тракта.
Эпизоды недержания мочи
Аномально расположенная матка может воздействовать на органы таким образом, что вызывает неприятные проблемы, такие как недержание. Хотя есть много других причин, по которым вы можете слегка описаться.
Проблемы со стулом
Наклонная матка может иногда вызывать механическое сжатие прямой кишки. Если ваша матка немного громоздка, то у вас есть все шансы столкнуться с проблемой запоров.
Нерегулярные менструации.
Трудность в опустошении мочевого пузыря.
Некоторые врачи говорят, что в очень редких случаях, если ваша матка наклонена очень далеко назад, она может надавить на ваш мочевой пузырь, что затрудняет его опорожнение.
Этапы процедуры извлечения внутриматочной спирали
Перед плановой процедурой удаления ВМС, наблюдающий врач назначает женщине ряд диагностических исследований. Их цель – выявление инфекционных заболеваний или воспалительных процессов, которые могут спровоцировать осложнения после манипуляции. При отсутствии патологий, извлечение длится не более 15 минут.
Удаление происходит через цервикальный канал. В редких случаях, при врастании спирали, может потребоваться хирургическое вмешательство. Тогда спираль извлекается через брюшную полость, методом лапароскопии.
Стандартная процедура происходит на гинекологическом кресле, с использованием местного анестетика. Желательно проводить ее на 2-4 день менструации.
Этапы процедуры:
- Специалист производит туалет влагалища с применением антисептика, чтобы устранить выделения.
- Захватывает нити спирали и вытаскивает ее. В процессе может наблюдаться незначительный дискомфорт.
- В случае обрыва нитей, или при смещении ВМС, извлечение происходит с использованием гистероскопа и УЗИ-аппарата.
У здоровых пациенток, как правило, не возникает осложнений после удаления контрацептива. Чаще всего их появление связано с превышением срока использования спирали и наличием женских заболеваний. Не существует также противопоказаний к удалению ВМС, т.к. она является инородным телом и в определенное время должна быть извлечена. В определенных состояниях, существуют противопоказания для ее установки, но о них вас предупредит лечащий врач.
Записаться на удаление спирали (ВМС) в Новосибирске или узнать о других услугах, оказываемых нашим медицинским центром, можно по телефону, указанному на сайте или через электронную контактную форму.
Стоимость услуг врача гинеколога в медицинском центре ИНФО-МЕДИКА
| 51. | Акушерство-Гинекология | |||
| 52. | В01.001.001 | 30003 | Первичный приём врача-гинеколога | 1600 |
| 53. | В01.001.002 | 30004 | Повторный приём врача-гинеколога (в течение первого месяца) (в течение трех месяцев) | 1300 |
| 54. | 30007 | Назначение индивидуальной схемы лечения | 760 | |
| 55. | 30008 | Консультация по контрацепции | 1400 | |
| 56. | А03.20.001 | 30009 | Видеофотокольпоскопия с приложением фотопротокола | 1000 |
| 57. | А03.20.001 | 30010 | Видеофотокольпоскопия без фотопротокола | 870 |
| 58. | А03.20.001 | 30011 | Видеофотокольпоскопия в динамике (после лечения) с фотопротоколом | 550 |
| 59. | А16.20.036.003 | 30012 | Лечение эрозии шейки матки методом коагуляции (Фотэк) до 1,5 см | 3250 |
| 60. | А16.20.036.003 | 30012 А | Лечение эрозии шейки матки методом аргоно-плазменной хирургии до 1,5 см | 4300 |
| 61. | 30012.1 | Лечение обширной эрозии шейки матки методом коагуляции (Фотэк) | 5400 | |
| 62. | 30012.1А | Лечение эрозии шейки матки методом АПХ от 1,5 см до 3 см | 6500 | |
| 63. | 30012.1АР | Лечение эрозии шейки матки распространенной методом АПХ | 8600 | |
| 64. | 30024 | Удаление ретенционных образований шейки матки (Фотэк) | 2200 | |
| 65. | А11.02.002 | 30013 | Забор биоптата для гистологического исследования | 1600 |
| 66. | 40509 | Папиллоэктомия 1 элемента диаметром более 1 см (ФОТЭК) | 1950 | |
| 67. | 40509.1 | Удаление аногенитальных бородавок: 1 элемента до 1 см (ФОТЭК) | 1600 | |
| 68. | 30026 | Удаление полипа цервикального канала | 3250 | |
| 69. | 30027 | Удаление новообразований наружных половых органов (полипы, кондиломы. и др.) множественных (Фотэк) | 6500 | |
| 70. | 30027 А | Удаление новообразований наружных половых органов (полипы, кондиломы, др.): множественных АПМ | 7560 | |
| 71. | A11.20.014 | 30014 | Введение внутриматочной спирали | 3250 |
| 72. | A11.20.015 | 30015 | Удаление внутриматочной спирали | 2200 |
| 73. | А11.28.006 | 30017 | Забор мазка у женщин | 325 |
| 74. | 30018 | Местное гинекологическое лечение (ванночки, тампоны и т.д.) | 550 | |
| 75. | 30019 | Внутриматочное введение инстиллогеля | 1100 | |
| 76. | 30021 | Пузырная инстилляция | 540 | |
| 77. | 30022 | Внутришеечная инъекция | 760 | |
| 78. | 30023 | Обработка шейки матки после деструкции | 550 | |
| 79. | А17.01.002.03 | 10038.Г | Лазеротерапия эндовагинально 1 сеанс | 550 |
| 80. | А11.01.011 | 30028 | Лечение недержания мочи 1 мл гиалуроновой кислоты | 16500 |
| 81. | А16.01.026 | 30029 | Биоревитализация промежности и влагалища 1 мл гиалуроновой кислотой | 16500 |
| 82. | А11.01.011 | 30030 | Лечение аноргазмии (аугментация точки G и клитора) 1мл гиалуроновой кислоты | 16500 |
| 83. | А11.01.011 | 30031 | Интимная контурная пластика 2 мл гиалуроновой кислоты | 30000 |
| 84. | 30032 | Диагностика состояния мышц тазового дна | 760 |
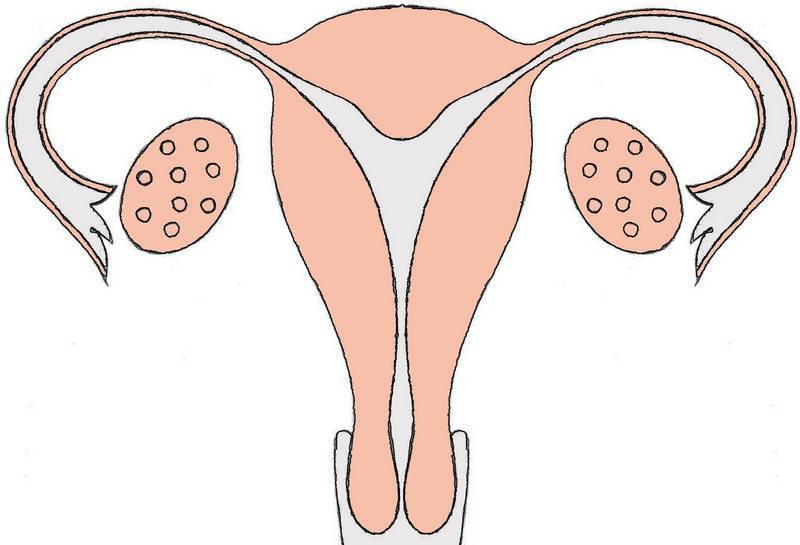
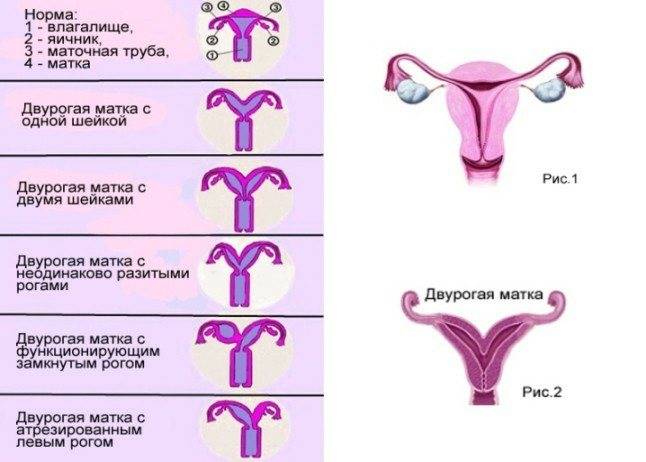
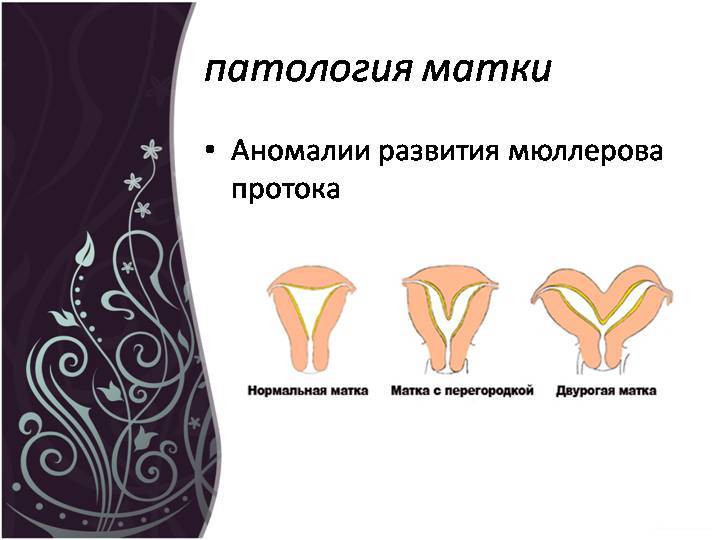
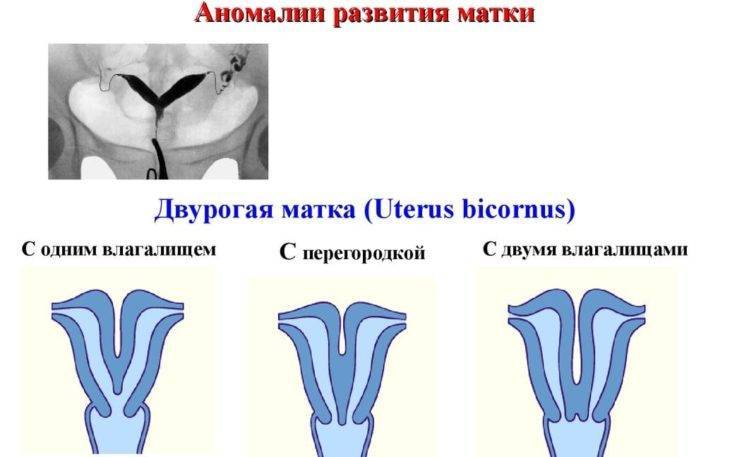
Кровотечение при двурогой матке во время беременности
Основной причиной кровотечения при двурогой матке во время беременности считается предлежание плаценты, которое является следствием имплантации плодного яйца не в области задней и боковых стенок тела или дна матки, а в эндометрий ее нижней части.
После имплантации – с 3-й недели беременности – начинается формирование плаценты, а внутри тканей стенки матки идет процесс васкуляризации, то есть образования дополнительных кровеносных сосудов. Если зародыш обосновался в матке слишком низко, то плацента (формирование которой завершается к 13 неделе беременности) может закрывать ее внутренний зев. В результате у беременной появляются кровянистые выделения либо кровотечение (с болью внизу живота). И это – главный предвестник прерывания беременности.
Кровотечение при двурогой матке во время беременности чаще всего бывают после 6-8 недель гестации и наблюдаются практически у 35% беременных. А частичное предлежание плаценты отмечается в среднем в 40-45% случаев беременности при двурогой матке.
Если кровотечение при двурогой матке во время беременности случается на поздних сроках (после 30-32 недели), то его этиология связана с тем, что предлежащая часть плаценты не может растягивать по мере увеличения размеров матки и начинает отслаиваться.
Расшифровка результатов УЗИ
Грамотно расшифровать полученные результаты ультразвукового исследования может только опытный врач.
УЗИ малого таза дает возможность обнаружить:
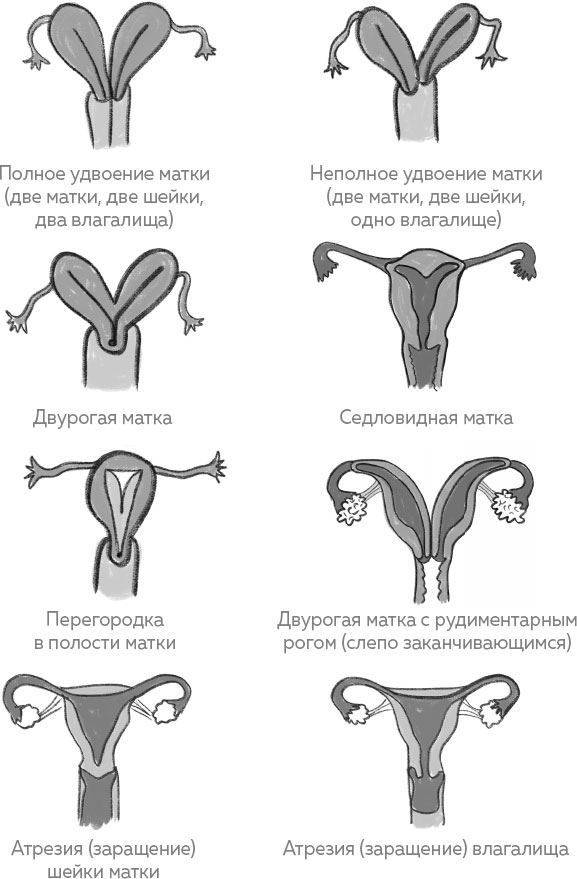
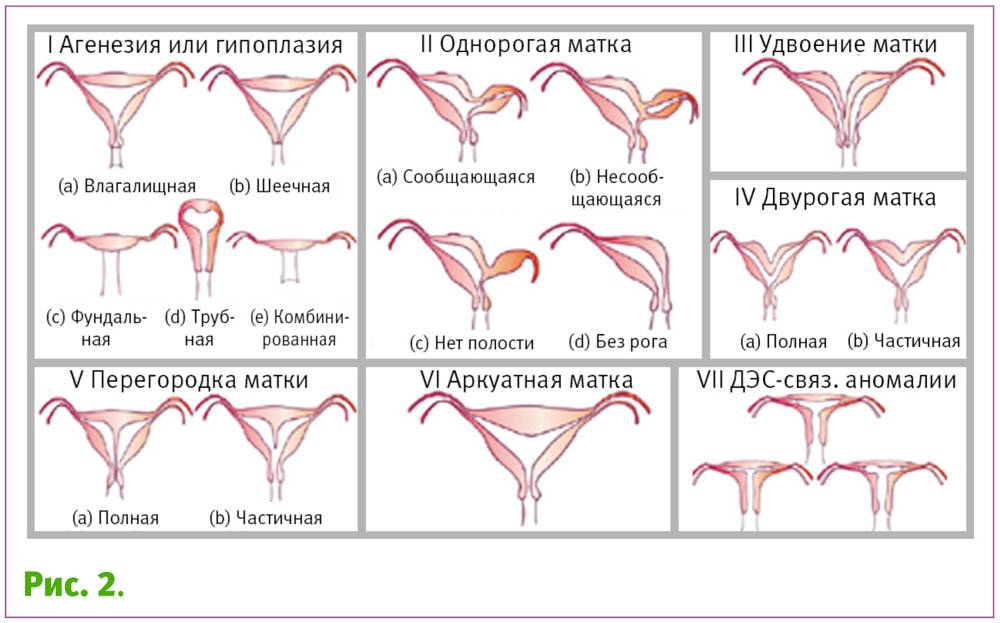
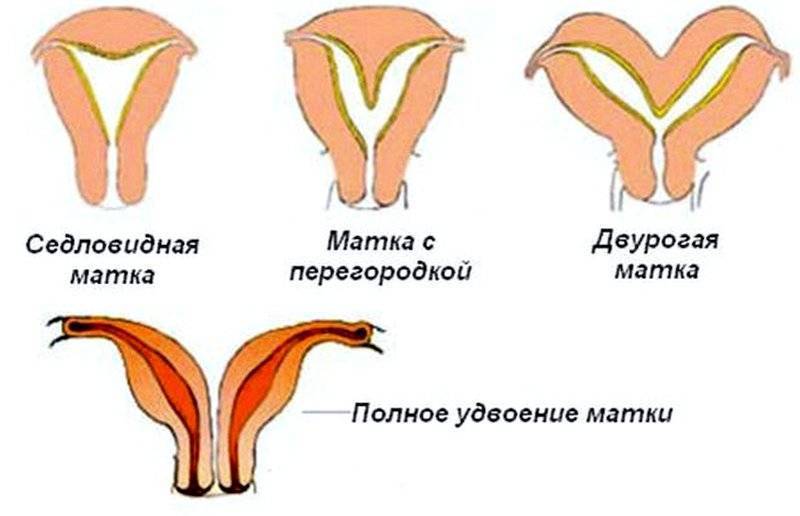
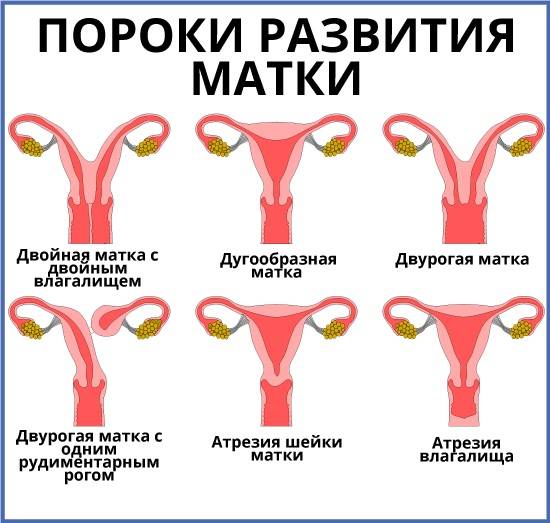
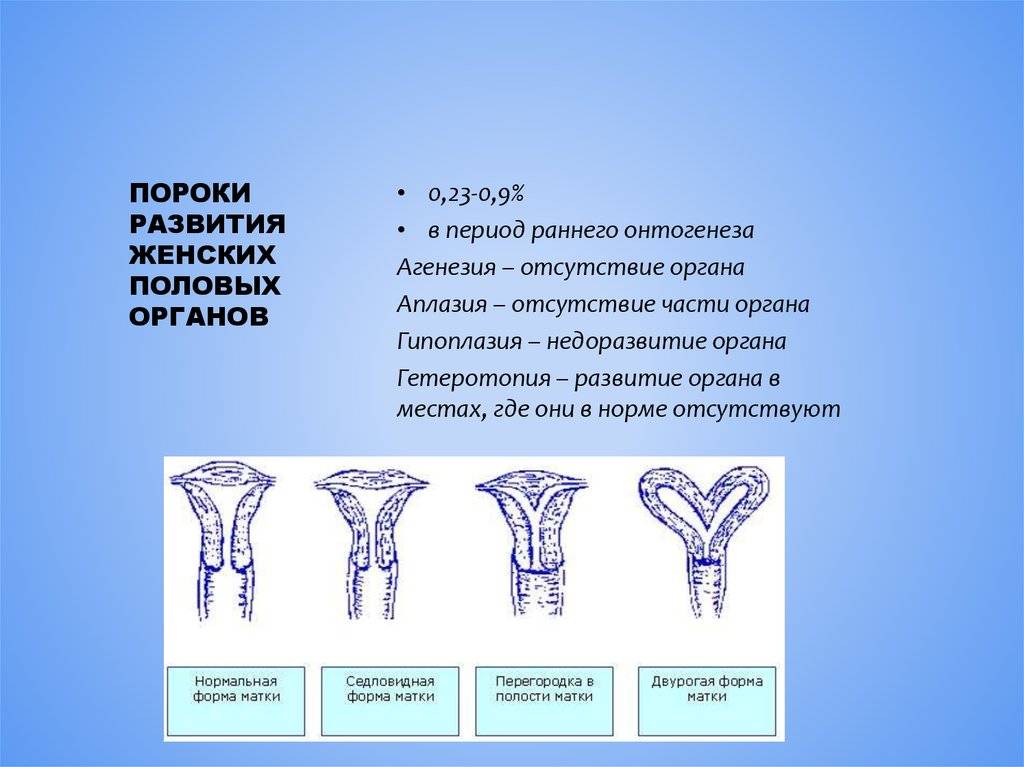
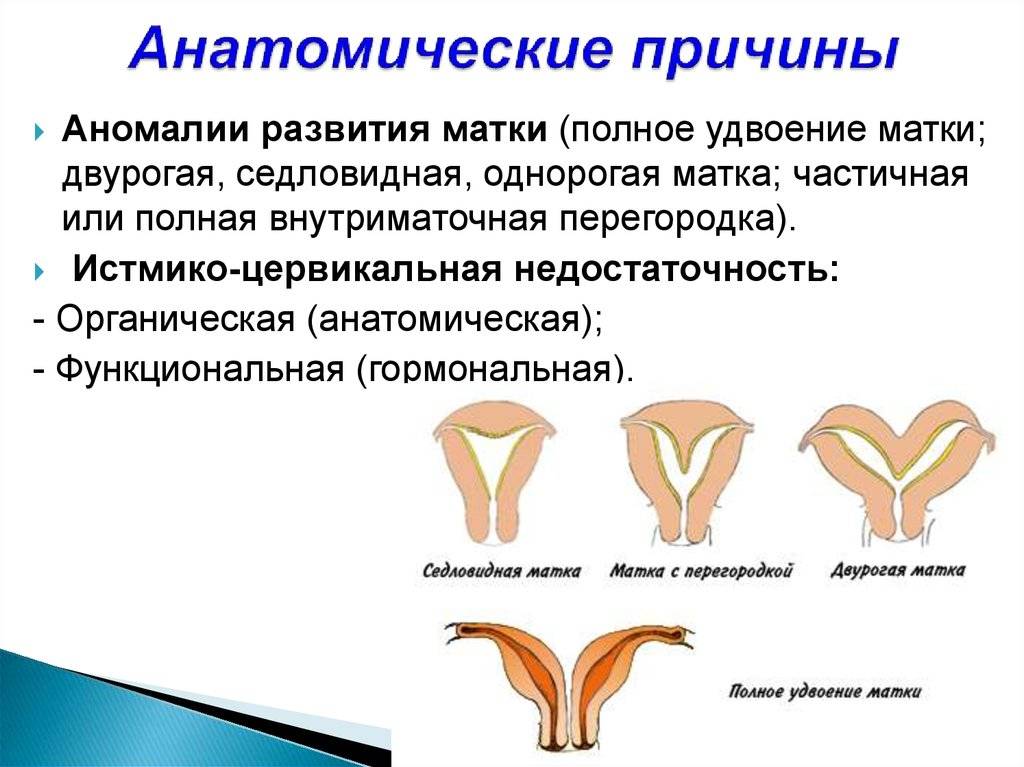
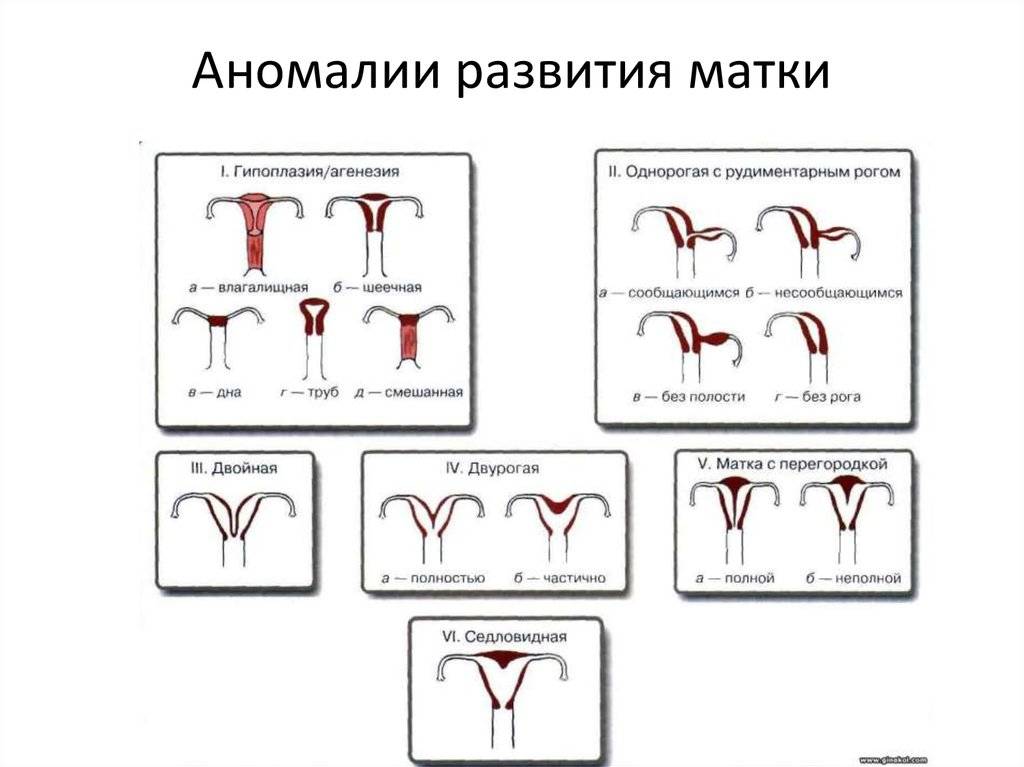
- Врожденные аномалии развития: УЗИ, особенно 3-х мерное, позволяет диагностировать аномалии развития матки (двурогая, однорогая, седловидная, удвоение матки).
- Эндометриоз – это патологический процесс, характеризующийся распространением эндометрия за пределы полости матки (яичники, стенки матки, брюшина и др.). При УЗИ можно выявить внутренний эндометриоз либо аденомиоз (разрастание эндометрия в стенку матки), а также эндометриоидные кисты яичника. Большее значение имеет диагностика эндометриоза для прогноза возможности беременности, ее вынашивания, поскольку эндометриоз может стать причиной бесплодия.
- Врожденные аномалии развития. Наличие таких аномалий может стать причиной бесплодия, повысить риск преждевременных родов, внутриутробной гибели плода, нарушения родовой деятельности.
- Диагностика беременности: УЗИ разрешает диагностировать беременность, начиная со срока 3 — 4 недели. Отметим, что маленькие сроки беременности определяются только при помощи трансвагинального датчика, аппаратом с хорошим разрешением. Диагностируются разные виды внематочной беременности (трубная – когда плодное яйцо прикрепляется в области маточной трубы; яичниковая – когда оно прикрепляется к яичнику; шеечная – когда оно прикрепляется к шейке матки). Это позволяет сохранить здоровье женщине.
- Миому матки – доброкачественную опухоль половой системы женщины. Во время УЗИ определяется наличие, расположение, число и размеры миоматозных узлов. Помимо этого, данный метод позволяет контролировать в динамике темпы их роста, поэтому обследование делают несколько раз в год. Диагностика миомы важна при подготовке к зачатию, поскольку ее наличие может повлиять на течение беременности.
Также можно обнаружить гиперпластические процессы эндометрия (гиперплазии, злокачественные опухоли эндометрия, полипы) и объемные образования яичников.
Седловидная матка и беременность
 Женщин, у которых была выявлена эта аномалия, интересует вопрос: «Чем грозит патология седловидная матка и как забеременеть при таком врожденном дефекте?» Сразу нужно отметить, что это не повод расстраиваться из-за невозможности естественного зачатия. Зачастую измененная форма матки абсолютно не препятствует попаданию сперматозоидов в маточные трубы, а также их встрече с яйцеклеткой и последующему оплодотворению. Используя определенные позиции во время секса, женщина увеличит шансы забеременеть естественным способом. Так, оптимальным положением при сексуальном контакте для зачатия считаются коленно-локтевая поза и лежа на спине с высоко запрокинутыми ногами. Эти позиции обеспечивают попадание спермы глубоко внутрь и будут препятствовать ее вытеканию.
Женщин, у которых была выявлена эта аномалия, интересует вопрос: «Чем грозит патология седловидная матка и как забеременеть при таком врожденном дефекте?» Сразу нужно отметить, что это не повод расстраиваться из-за невозможности естественного зачатия. Зачастую измененная форма матки абсолютно не препятствует попаданию сперматозоидов в маточные трубы, а также их встрече с яйцеклеткой и последующему оплодотворению. Используя определенные позиции во время секса, женщина увеличит шансы забеременеть естественным способом. Так, оптимальным положением при сексуальном контакте для зачатия считаются коленно-локтевая поза и лежа на спине с высоко запрокинутыми ногами. Эти позиции обеспечивают попадание спермы глубоко внутрь и будут препятствовать ее вытеканию.
В редких случаях седловидная матка делает невозможным прикрепление плодного яйца и нарушает прикрепление плаценты. В таких ситуациях необходимо обратиться к врачу-гинекологу для консультации и назначения лечения. Терапия предполагает хирургическое вмешательство с помощью гистероскопа для придания матке нормальной формы.
Во время беременности это заболевание чревато постоянной угрозой выкидыша и преждевременными родами, повышается вероятность кровотечений. Часто у будущих мам расположение плода при подобной аномалии имеет неправильное предлежание. К счастью, на умственное и физическое развитие плода неправильная форма матки никак не влияет. Если была диагностирована легкая форма патологии, допустимо естественное протекание родов. В иных случаях рекомендуют прибегнуть к кесареву сечению, так как возможно раннее отслоение плаценты и плохая сокращаемость матки. Поэтому не стоит оспаривать решение лечащего врача, чтоб не рисковать своим здоровьем и безопасностью будущего малыша.
Лечение
Терапия актуальна только для тех, кто столкнулся с проблемой бесплодия, вызванного конкретно этой патологией. Делают реконструкцию органа. Это пластическая операция, которая делается путем гистероскопии. Это значит, что не будет проводиться долгий наркоз, а также будут отсутствовать большие надрезы (что позволит избежать некрасивых рубцов на теле). После правильно проведенной операции многократно увеличиваются шансы зачать ребенка.
В периоде гестации у женщин с маткой седловидной формы могут быть акушерские осложнения. Лечение индивидуальное. Женщина должна соблюдать постельный режим, то есть лежать, а не вести активный образ жизни. Врач подбирает для пациентки препараты из ряда токолитиков и спазмолитиков. Актуальна гормональная терапия, препаратами выбора являются утрожестан и дюфастон.
Чтобы кровь нормально циркулировала в матке и в сосудах, соединяющих орган с плацентой, применяют специальные препараты. Они влияют на свертываемость крови и приводят в порядок процессы обмена. Это такие лекарства:
- троксевазин
- эссенциале-форте
- курантил
- актовегин и т.д.
Постановка диагноза
Уже при наблюдении беременной у акушера-гинеколога в дородовом периоде можно с большой вероятностью сказать, относится ли она к группе риска по возникновению субинволюции матки. Особого внимания требуют женщины с многоплодием, многоводием, большими размерами плода, воспалительными заболеваниями мочеполовых органов, гестозами. В послеродовом периоде их тщательно обследуют, чтобы вовремя выявить первые признаки патологии и начать ее лечение. Пациенткам дополнительно назначают:
Регулярные осмотрыакушера-гинеколога. Врач расспрашивает роженицу о характере и количестве выделений, обращает внимание на субъективные признаки (болезненность в животе тянущего характера, отсутствие схваток во время кормления грудью). При необходимости проводится осмотр в гинекологическом кресле и назначаются другие обследования.
Осмотр на кресле. При бимануальном осмотре обнаруживают, что размеры матки не соответствуют послеродовому сроку, они увеличены, орган имеет грушевидно-шаровидную форму
Если консистенция матки эластично-мягкая, значит внутри находятся части плаценты, плодных оболочек либо кровь. В зеркалах заметен отек и багровый оттенок шейки, цервикальный канал расширенный, пропускает 1-2 пальца, в просвете можно увидеть сгущенную кровь.
УЗИ. Чтобы вовремя выявить осложнение используют два типа ультразвукового исследования – трансабдоминальное и трансвагинальное, а также трехмерную эхографию. На УЗИ заметно, что маточное дно расположено слишком высоко, не соответствует срокам после родов, стенки органа утолщены. На эхографии с большой достоверностью выявляют остатки последа и кровяные сгустки.
Гистероскопия. Во внутреннюю полость матки вводят специальный волоконно-оптический аппарат, чтобы детальнее изучить ее состояние. Таким образом выявляют симптомы субинволюции, эндометрита, при необходимости есть возможность взять образцы тканей, выделений для исследования и более точной постановки диагноза.
Если причиной патологии является инфекция, дополнительно назначаютобщие анализы крови и мочи,биохимию. Выявить возбудитель можно после бактериоскопии и посева содержимого полости матки, вагинальных мазков. Кровь при инфекционном типе субинволюции имеет типичные воспалительные изменения – высокой СОЭ, лейкоцитоз, после длительного кровотечения выявляют анемию. В трудных случаях делают МРТ области малого таза, методика позволяет точнее изучить размеры матки, особенности содержимого ее полости, изменения окружающих органов.
Что входит в понятие ВЗОМТ
Воспалительные заболевания органов малого таза (ВЗОМТ) – это группа болезней, вызванных патогенными микроорганизмами (такими, как вирус герпеса, гонококки, хламидии, вирус папилломы человека, трихомонада, цитомегаловирус) и условно-патогенными микроорганизмами (стафилококки, стрептококки, гарднерелла, микоплазмы и уреаплазмы). Нередко причиной ВЗОМТ являются смешанные сообщества возбудителей.
Безусловно, организм обладает защитой против патогенных микробов. Это кислая среда влагалища, поддерживаемая лактобактериями, шеечная слизь, содержащая лизоцим, IgA. Однако естественные факторы защиты не всегда могут справиться с инфекцией, и в таких случаях развивается воспалительная реакция.
1
Диагностика заболеваний органов малого таза
2
Диагностика заболеваний органов малого таза
3
Лабораторная диагностика
Медицинская статистика свидетельствует о распространенности воспалительных заболеваний органов малого таза в нашей стране: более 65% женщин обращаются к гинекологу именно с этой проблемой.
ВЗОМТ могут стать причиной бесплодия, внематочной беременности, выкидыша, преждевременных родов, патологии развития плода. Регулярное гинекологическое обследование поможет избежать подобных осложнений.
Причины загиба матки
Как и другие деформационные процессы, касающиеся положения внутренних органов, загиб матки может быть как приобретенным в течение жизни, так и врожденной патологией.
А вот приобретенная болезнь может иметь следующие причины:
- инфекционное поражение мочеполовой системы;
- хирургическое вмешательство, вызывающее спаячный процесс;
- тяжелые физические нагрузки;
- травмы органов малого таза.
Все варианты положения шейки матки при проявлении заболевания врачи классифицируют следующим образом:
- Самая частотная патология — антефлексия. Она же наименее опасная для самой женщины и ее репродуктивного здоровья. В этом случае положение матки определяется в центре таза, дном вверх и вперед, а шейкой вниз и вперед. Между телом и шейкой образуется угол более 90 градусов. Антефлексия не препятствует зачатию. Шансы забеременеть и выносить здорового малыша довольно велики.
- Менее удачное положение органа наблюдается при антеверсии, то есть отклонении матки вперед относительно влагалища. Шейка матки также изменяет свое положение, уменьшая шанс на оплодотворение яйцеклетки.
- Если матка отклоняется в сторону любого из яичников. Гинекологи диагностируют летерофлексию.
- Самый опасный и неприятный вариант — ретрофлексия, которая характеризуется ощутимым наклоном матки назад. Иногда загиб матки кзади требует длительного лечения и даже хирургического вмешательства.
Еще один фактор, влияющий на положение матки в малом тазу относительно других органов — это состояние связочного аппарата , который и удерживает матку в определенном положении. Именно эта ткань и определяет подвижность центра репродуктивной системы. Выделяются следующие патологические состояния матки:
- неподвижная (статичная);
- ограниченно подвижная;
- подвижная
В списке наиболее распространенных причин приобретенного загиба матки стоит рассматривать:
- Образование спаек на органах репродуктивной системы в результате хирургических вмешательств или перенесенной инфекции. Спайки представляют собой слабо эластичную соединительную ткань, которая замещает «родные клетки органа» и может менять положение органа.
- Не достаточную развитость связочного аппарата, при которой загиб матки диагностируется в молодом возрасте до наступления первой беременности.
- Возрастную атрофию мышц, которая развивается в период менопаузы.
- Патологии соседних органов, влияющие на положение матки в малом тазу, например опухолевые процессы в кишечнике, мочевом пузыре,костях таза, эндометриозе.
- Внутриматочные вмешательства, большое количеств родов ведет к растяжению связочного аппарата.
Симптомы опущения матки
На ранней стадии заболевание практически никак себя не проявляет, поэтому распознается чаще всего на осмотре у гинеколога или с помощью УЗИ.
В ряде случаев процесс опущения идет неравномерно: например, менять расположение может только задняя или передняя стенка. Поэтому выбор лечения должен быть сделан с учетом всех особенностей течения заболевания.
На более поздних стадиях опущение матки часто сопровождается симптомами:
- боли внизу живота ноющего характера, усиливающиеся при ходьбе и иррадирующие во влагалище;
- болезненный или дискомфортный половой акт, иногда кровянистые выделения;
- появление слизистых белей без запаха;
- недержание мочи, боли при наполнении мочевого пузыря и во время мочеиспускания.
При значительном опущении матки боль становится более интенсивной, резкая болезненность возникает даже при попытке сесть.
Диагностика
При своевременном обнаружении проблемы высок шанс не допустить появления болезненных симптомов и оперативного вмешательства.
В комплекс процедур по диагностике входят:
- осмотр на гинекологическом кресле,
- инструментальная диагностика,
- лабораторные анализы.
При необходимости дополнительно врачом могут быть назначены: урография, УЗИ органов малого таза, кольпоскопия, томография, анализ мочи. В некоторых случаях требуются заключения профильных специалистов: проктолога и уролога.