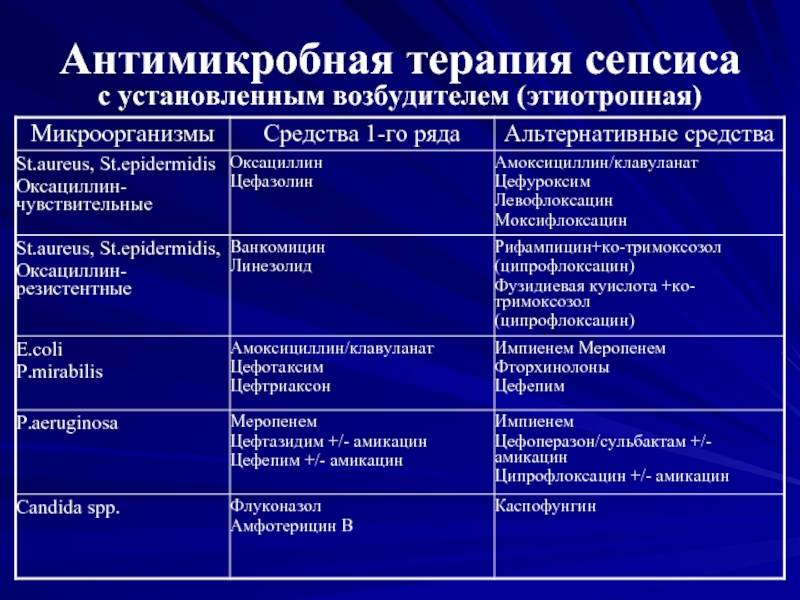
Лечение сепсиса новорожденных
В качестве лечения используют:
- антибиотики;
- симптоматическую (поддерживающую) терапию.
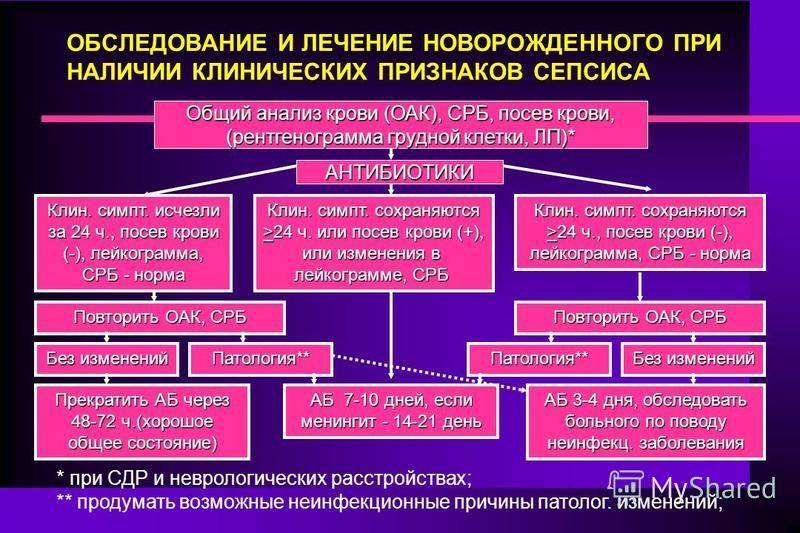
Сепсис опасен для жизни ребёнка, так как быстро разрушает его организм, поэтому лечение антибактериальными препаратами следует начинать как можно быстрее, с последующей корректировкой в соответствии с чувствительностью микроорганизмов к ним. Бывает так, что причина инфекции остаётся невыясненной, ребёнок внешне здоров, а анализы показывают отрицательные результаты бакпосевов. В таких случаях антибиотики вводят согласно установленным схемам в течение 48 часов, после чего лечение можно прекратить. Если масса тела ребёнка низкая, длительность лечения должна составлять 72 часа.
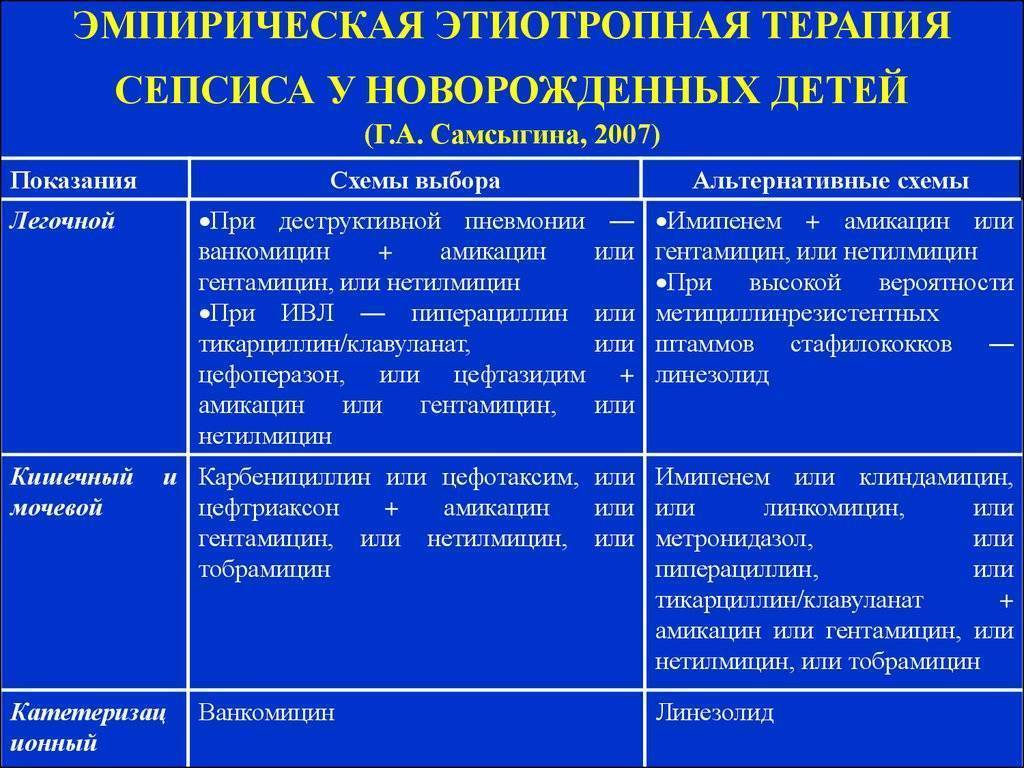
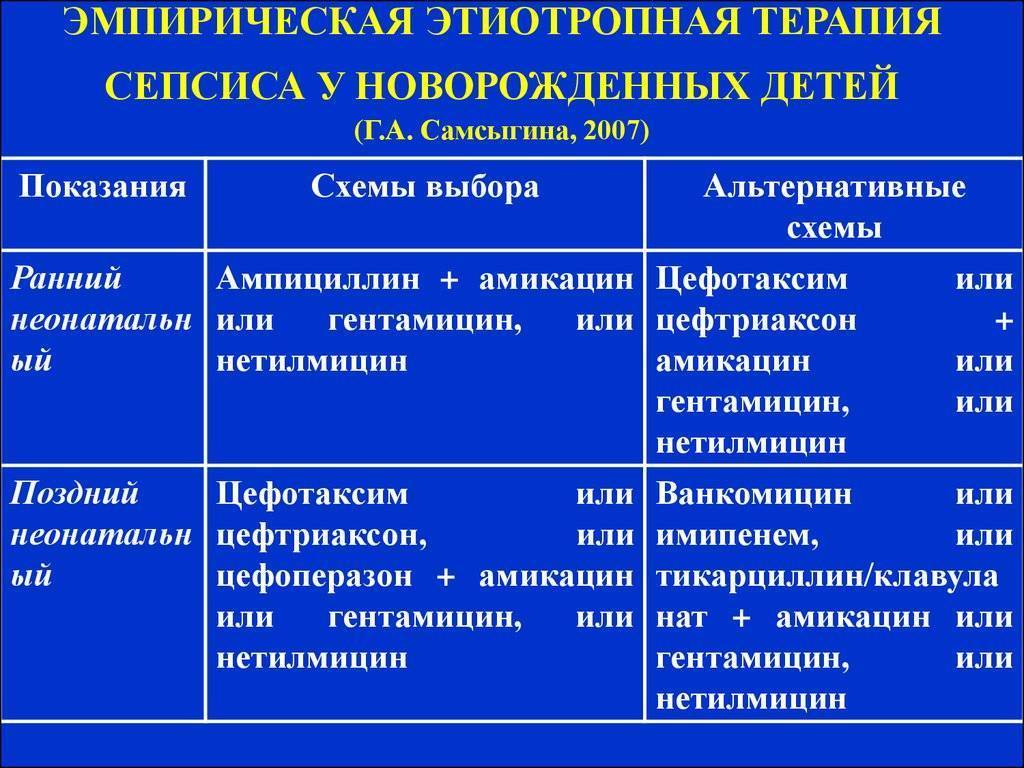
Обычно стартовую терапию лечения сепсиса начинают с аминогликозида и ампициллина, применяемых совместно. Иногда целесообразно добавление цефотаксима или его полная замена аминогликозидами в случае подозрения менингита, вызываемого грамотрицательными микроорганизмами. Замену антибиотиков, если она необходима, проводят после точного выявления возбудителя инфекции.
Здоровым детям из группы новорождённых, где находился больной ребёнок, тоже назначают антибиотики в виде комбинации гентамицина с ампициллином либо ампициллина с цефотаксимом. Если речь идёт о позднем варианте внутрибольничного сепсиса, в рамках стартовой терапии детям назначают ванкомицин.
Если ребёнок раньше уже прошёл курс лечения аминогликозидами от 7 дней до 2-х недель и нуждается в повторной терапии, нужно рассматривать другие антибактериальные препараты, относящиеся к аминогликозидам или цефалоспоринам третьего поколения.
При применении постоянных венозных катетеров есть риск инфицирования коагулазонегативным стафилококком. В данной ситуации стартовую терапию сепсиса следует начинать с ванкомицина, но если обнаружена чувствительность микроорганизма к нафциллину, препарат заменяют нафциллином либо цефазолином. Безусловно, катетер необходимо удалить. Также следует учитывать то, что при взятии анализа на бакпосев грибковые структуры проявляют себя в течение двух-трёх дней. Нужно быстро начать эмпирическое лечение амфотерицином В ещё до того как будет получен результат анализа, так как именно это может спасти жизнь новорождённого.
Профилактика сепсиса новорождённых
Предупреждение болезни во многом зависит от сознательности будущей матери. Ещё во время планирования беременности пара должна посетить специалистов, тщательно обследоваться и избавиться от хронических воспалительных процессов.
Стоит отказаться от вредных привычек во время планирования беременности и вынашивания ребёнка, что повысит сопротивляемость организма женщины и обезопасит малыша от развития патологий.
Во время беременности будущая мать должна регулярно посещать гинеколога и выполнять все предписания
Если всё-таки произошло заражение инфекцией, важно вовремя выявить и вылечить недуг, не допускать распространение и хронизации процесса
Во избежание генерализации инфекции медперсонал должен тщательно следить за чистотой в родзалах, дезинфекцией инструментов и помещений. Все сотрудники проходят регулярные медицинские осмотры и проверку на носительство инфекций.
Обязательно соблюдение правил ухода за новорождённым ребёнком, обучение матерей. При выписке из родильного дома мама должна знать всё о гигиене ребёнка и уметь осуществлять уход за новорождённым.
Вольерный кашель
Данное заболевание известно еще как инфекционный трахеобронхит – острое контагиозное заболевание собак, которое вызывается комплексом бактерий и вирусов. Они могут оказать негативное влияние не только в совокупности, но и отдельно друг от друга. Среди них вирус парагриппа, аденовирус 2 типа, реовирус, герпес собак, стрептококки, стафилококки, микоплазмы, а также бактерия Bordetella bronchiseptica.
Зараженное животное распространяет заболевание преимущественно через слюну, носовые отделения, слезную жидкость. Реже заражение происходит через мочу и кал. Поэтому основным путем заражения признан воздушно-капельный путь, контактно-бытовой реже, но он все же не исключается. Содержание нескольких животных в одном вольере, слабые гигиенические условия увеличивают риск заражения. Также в зоне опасности оказываются посетители выставок собак, или площадок с массовым выгулом питомцев, хотя риски в этом случае и снижены, но они сохраняются.
Первые симптомы заражения могут появиться уже через 1-3 дня, максимально до 10 дней. Здоровое животное на 7-10 день самостоятельно справляется с инфекцией благодаря крепкой иммунной системе. Но это в том случае, если вольерный кашель вызван вирусом, так как бактерии и микоплазмы могут присутствовать в организме дольше, соответственно и клинические симптомы будут появляться позднее. В результате заболевание может обрести хроническое течение.
Симптомы вольерного кашля
Клинические признаки вольерного кашля включают в себя:
- Сухой приступообразный кашель. Появляется спустя несколько дней после начала заболевания. Кашель является основным симптомом заболевания. Он может усиливаться при воздействии раздражителя, а со временем появляется пенистая мокрота белого цвета, которая может напоминать по внешнему виду скудные рвотные массы.
- Выделения из носа, глаз.
- Повышение температуры тела.
- Угнетенное настроение, апатичность.
Респираторные признаки со временем усиливаются, что говорит о присоединении бактериальной инфекции, и как следствие, развитии воспаления легких.
Длительность заболевания и тяжесть его течения напрямую зависят от иммунного статуса животного, количества инфекций, которые спровоцировали вольерный кашель. Хронические заболевания бронхолегочной и других органов и систем, проведение вакцинации и другие меры профилактики также влияют на степень тяжести и саму возможность заболеть, хотя и не являются при этом 100% гарантом безопасности
Однако именно меры предосторожности значительно сокращают риски и длительность заболевания при его диагностировании. Взрослая здоровая собака может переболеть данным видом кашля в течении 1-2 недель без каких-либо последствий
А вот щенки более уязвимы, так как их иммунитет слабее. Взрослые особи с хроническими заболеваниями в анамнезе рискуют получить такие осложнения, как отек легкого.
Грамотная квалифицированная помощь ветеринара – это главный аспект в лечении вольерного кашля у собак. Не стоит затягивать с визитом в ветеринарную клинику, и уже при первых признаках болезни необходимо показать питомца специалистам.
Направления терапии сепсиса
- Антибиотикотерапия.
Даже до получения результатов посевов и точного определения возбудителя назначается, как правило, 2 сильных антибиотика. Лекарственные препараты вводят внутривенно, чтобы добиться максимальной эффективности. Коррекцию антибиотикотерапии проводят после получения результатов анализов, выделения возбудителя.
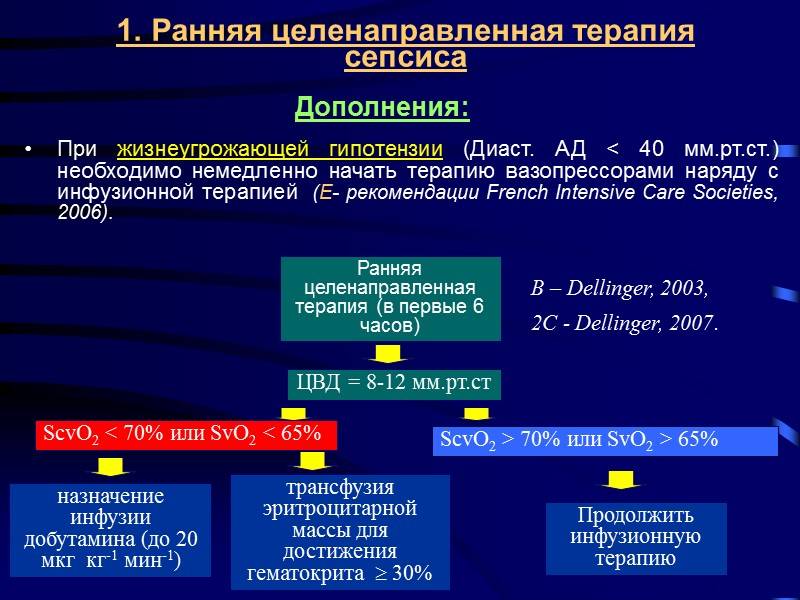
- Интенсивная терапия.
В зависимости от тяжести состояния крохи, малышу может потребоваться дыхательная поддержка, коррекция артериального давления, инфузионная терапия, внутривенное введение лекарств. В тяжёлых случаях не исключено применение гормональных препаратов, переливание крови и свежезамороженной плазмы.
- Коррекция иммунитета.
Для повышения защитных сил организма, создания иммунитета против бактерий, используют иммуноглобулины, например, пентаглобин, интерфероны. Лекарства усиливают противоинфекционную защиту, активируют иммунитет, снижают явления интоксикации.
- Устранение очага инфекции.
Чаще всего первичным очагом инфекции является пупочная ранка, неправильный уход за которой приводит к инфицированию и распространению инфекции. При пупочном сепсисе проводят лечение омфалита (воспаления пупочной ранки), удаляют выделения и нагноения из пупочной ранки. Медсестра проводит ежедневный гигиенический уход и круглосуточное наблюдение за пациентом.
- Симптоматическая терапия.
Симптоматическое лечение включает в себя коррекцию анемии, восстановление нормальной микрофлоры кишечника, противогрибковую и другие виды терапии.
- Восстановительные мероприятия.
Младенца, перенёсшего сепсис, ждёт длительный реабилитационный период. Нередко малышам показан массаж, гимнастические упражнения, физиотерапевтические процедуры. Зачастую кроха остается на диспансерном учёте у нескольких специалистов до 3-летнего возраста.
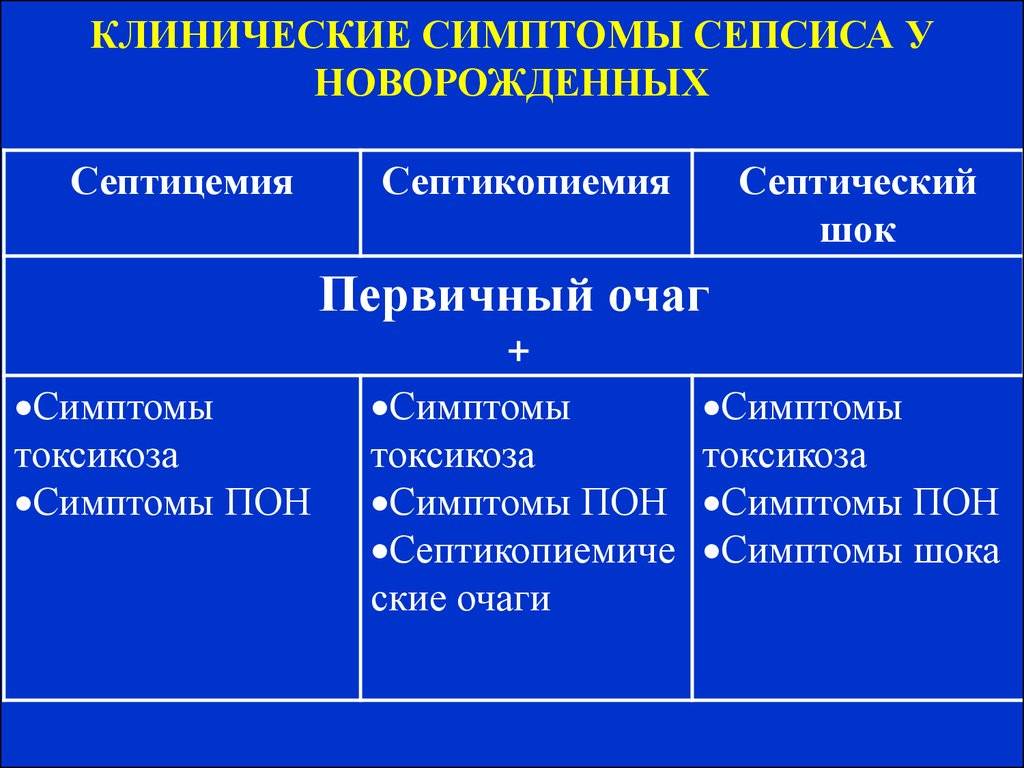
Клинические формы сепсиса новорождённых
Данная форма более характерна для раннего неонатального сепсиса и проявляется наличием возбудителя в крови ребёнка, тяжёлым состоянием крохи, выраженными явлениями интоксикации. Особенность септицемии заключается в поражении внутренних органов без образования гнойных очагов;
септикопиемия.
При развитии септикопиемии возбудитель проникает в различные органы и образует в них гнойные очаги. Данная форма болезни чаще встречается при позднем сепсисе, возникшем не ранее 7 дня жизни крохи.
Отличается сепсис и в зависимости от течения болезни:
- при молниеносной форме заболевание может протекать быстро, состояние малыша в таком случае ухудшается на глазах. Длительность болезни не превышает недели, в течение которой микроорганизм успевает проникнуть во все органы и системы;
- острый сепсис длится от 1 до 2 месяцев, подострый – до 3 месяцев, а затяжной протекает более 3 месяцев. Возможно развитие хронического течения болезни, длящейся до года и рецидивирующего варианта с чередованием периодов улучшения и ухудшения состояния малыша.
Хотя проявления сепсиса отличаются в зависимости от формы и течения болезни, при любом варианте существуют общие клинические проявления, характерные симптомы сепсиса.
Новое в лечении сепсиса у ребенка

За каждой статистикой смертности от сепсиса стоит ребенок, чья смерть могла быть предотвращена, и родители, которые переживают трагедию. Сегодня разрабатываются и внедряются новые протоколы, в них описываются три основанных на доказательствах шага, которые неонатологи должны незамедлительно предпринять для ребенка с риском развития сепсиса. После того, как протоколы были введены в действие в США, исследователи оценили результаты лечения пациентов, получавших терапию в отделениях неотложной помощи, реанимационных отделениях и роддомах с середины 2014 до 2016 года. Исследование включало около 1200 детей, у которых был выявлен сепсис, провоцируемый различными видами бактерий.
Патофизиология и факторы риска
Есть ряд перинатальных и акушерских факторов, увеличивающих риск возникновения сепсиса новорождённых. Это преждевременный разрыв околоплодных оболочек (или ПРПО), симптомы которого проявляются примерно за 17-18 часов до рождения ребёнка. Также к факторам риска относят и хориоамнионит у матери. Он может начаться как в процессе родов, так и незадолго до них – с симптоматикой материнского лейкоцитоза, болезненностью матки, выделениями с неприятным запахом и тахикардией. При колонизации В-стафилококками риск возникновения сепсиса повышается в несколько раз.
Известно, что у матерей, имеющих низкую плотность колонизации стафилококками группы В, часто рождаются дети, колонизация у которых, наоборот, имеет высокую плотность. В околоплодных водах содержатся меконий и смазка. Их среда провоцирует интенсивный рост и развитие микроорганизмов (в частности, разных видов стрептококков). Если происходит преждевременный разрыв оболочек плода, патогенная микрофлора начинает усиленно размножаться. Аспирация способствует её попаданию в кровоток ребёнка, в результате чего быстро развивается бактериемия.
При позднем начале сепсиса новорождённых в качестве основного фактора риска следует отметить роды, начавшиеся преждевременно. К другим фактором относят использование внутрисосудистых катетеров, наличие ассоциированных патологий, действие некоторых антибактериальных препаратов и длительное нахождение в условиях стационара.
Грамположительные виды стафилококков попадают в организм ребёнка из внешней среды либо с кожных покровов. Грамотрицательная кишечная палочка, как правило, находится в эндогенной микрофлоре и начинает проявлять себя в условиях изменения внутренней среды организма: например, микрофлора может меняться при приёме антибиотиков или попадании резистентных бактерий. Резистентные бактерии могут оказаться внутри организма ребёнка, как минимум, двумя путями:
- через контаминированное медицинское оборудование;
- через руки медицинского персонала при некачественной обработке.
Грибковая флора, способствующая развитию сепсиса, попадает в кровь при длительном применении катетеров центрального типа, а также при регулярном перекармливании и применении некоторых антибиотиков цефалоспориновой группы.
Ветряная оспа (ветрянка)
Инкубационный период: 1-3 недели.
Инфекционный период: больной наиболее заразен за 1-2 дня до появления сыпи, но инфекционный период продолжается до тех пор, пока не отпадут корочки с последних пузырьков на коже.
Симптомы. Первые признаки ветрянки: сыпь на коже, общее недомогание и небольшое повышение температуры. Сыпь выглядит, как красные пятна, которые в течение одного-двух дней превратятся в пузырьки, наполненные жидкостью. Постепенно они высыхают, покрываясь корочками, которые затем отпадают. Сначала пятна появляются на груди, спине, голове или шее, а затем распространяются по всему телу. На их месте могут остаться рубчики, но лишь в случае сильной инфекции. Элементы сыпи добавляются на теле ребенка в течение нескольких дней.
Что делать?
Как правило, лечение ребенка, заболевшего ветряной оспой, проводится в домашних условиях. Стоит придерживаться следующих рекомендаций:
- Давайте вашему ребенку обильное питье.
- Для облегчения жара и дискомфорта примите парацетамол или ибупрофен.
- Зуд можно облегчить, приняв ванну, надев свободную одежду или с помощью каламинового лосьона.
- Постарайтесь не давать ребенку расчесывать или сковыривать пузырьки, так как это увеличивает риск образования шрамов. Это очень тяжело для ребенка, так что почаще хвалите и поддерживайте его. Постарайтесь отвлечь ребенка от зуда, например, просмотром телевизора. Сообщите в школу или детский сад, что ваш ребенок заболел, если есть угроза заражения для других детей.
- Не давайте вашему ребенку вступать в контакт с беременными или пытающимися забеременеть женщинами. Если ваш ребенок вступал в контакт с беременной женщиной, которой вскоре стало плохо, сообщите ей о ветрянке (и посоветуйте обратиться к врачу). Для женщин, никогда не болевших ветрянкой, заражение этим заболеванием во время беременности может привести к выкидышу, или ребенок может родиться с ветрянкой.
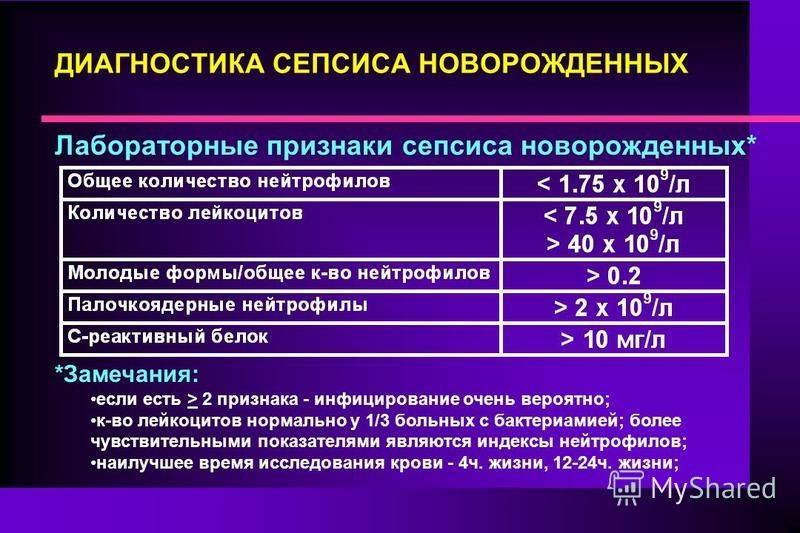
Признаки сепсиса у новорождённых
Вне зависимости от формы болезни, сепсис – очень серьёзное заболевание, при котором происходит значительное ухудшение состояния малыша. Ребёнок становится вялым, заметно снижение аппетита. Малыш перестаёт набирать в весе, развивается гипотрофия, происходит заострение черт лица;
изменение температуры тела.
У доношенных детей повышается температура тела, достигая фебрильных цифр, более 38°С.
Особенностью недоношенных детей является слабость иммунного ответа, температура при сепсисе у недоношенных детей, в отличие от зрелых малышей, понижается. Гипотермия не превышает 36 °С, согреть ребёнка становится сложно;
изменение цвета кожного покрова.
На развитие сепсиса указывает изменение цвета кожи – появление грязновато-серого или бледного оттенка кожи. Нередко такой цвет сочетается с желтушностью и признаками расстройства кровообращения
Обращают на себя внимание геморрагии (кровоизлияния), мраморность и нарушение циркуляции крови, синюшный оттенок кистей и стоп. Часто возникает общая отёчность и склонность к кровоточивости;
развитие дыхательной и сердечно-сосудистой недостаточности.
Появляется одышка, частота дыхательных движений превышает 60 в минуту. Со стороны сердца может отмечаться как тахикардия, более 160 ударов в минуту, так и брадикардия – до 110 сердечных сокращений;
дисфункция желудочно-кишечного тракта.
Появляются срыгивания и рвота, ребёнок перестает усваивать пищу
При осмотре обращает на себя внимание увеличенный и вздутый живот с венозной сетью на передней брюшной стенке. Печень и селезёнка увеличиваются в размерах;
поражение мочевыделительной системы.
Ребёнок становится отёчным, почки производят недостаточное количество мочи. В тяжёлом состоянии моча отсутствует полностью (анурия);
расстройство нервной системы.
Отмечается угнетение нервной системы, снижение или отсутствие рефлексов новорождённых. Малыш становится вялым и практически не реагирует на окружающих. Иногда возникает наоборот, повышенная возбудимость, раздражительность крохи. Состояние может ухудшаться и приводить к судорогам.
Прогноз и профилактика сепсиса новорожденных
Если ребёнок рождается недоношенным и у него низкая масса тела, уровень летальности при сепсисе составляет от 2 до 4 раз выше, чем у доношенных детей. При этом показатель общей летальности при раннем сепсисе — от 3 до 40%, при позднем — от 2 до 20%.
Количество летальных исходов при позднем сепсисе зависит от причины возникновения инфекции. Если сепсис вызван грамотрицательными микроорганизмами или грибком, летальность составляет от 32 до 36%.
При критически низкой массе тела дети с бактериальным сепсисом или кандидозом могут получить серьёзные осложнения в виде неврологических заболеваний.
Профилактические меры, помогающие минимизировать и предотвратить развитие сепсиса у новорождённых, заключаются:
- в предупреждении внутрибольничных инфекций;
- в регулярной грамотной обработке рук медицинского персонала (как до контакта с пациентами, так и после контакта с ними);
- применение одноразового инвентаря медицинского назначения;
- профилактические курсы антибактериальных препаратов женщинам, находящимся в родах;
- профилактические курсы противогрибковых средств;
- минимальные инвазии;
- сокращение времени использования венозных катетеров;
- как можно более ранний переход на грудное вскармливание;
- регулярная проверка знаний медицинского персонала по инфекционному контролю;
- обучение женщин основным правилам антисептики и уходу за детьми.
Безусловно, в целях борьбы с внутрибольничными инфекциями важны регулярные мероприятия, способствующие их выявлению и предупреждению.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Прогнозы и меры профилактики
Сепсис – тяжелое состояние с неоднозначным прогнозом. По данным разных экспертов, летальность составляет от 20-45% до 65% среди глубоко недоношенных малышей. У выздоровевших также могут отмечаться проблемы со здоровьем: склонность к респираторно-вирусным заболеваниям, задержка в физическом или умственном развитии.
Профилактика сепсиса новорожденных состоит из нескольких этапов.
- Первый – раннее выявление заболеваний мочеполовой системы у беременной женщины, а также их адекватная терапия. Для этого будущей маме необходимо проходить все осмотры и следить за своим здоровьем.
- Второй этап – осуществление противоэпидемических мероприятий в роддомах. Обязательно проводится обследование персонала на носительство патогенной микрофлоры, уборка, обработка и дезинфекция помещений и предметов.
- Третий этап – правильный уход за новорожденным, обработка кожи, глаз, ушей и пупочной ранки в соответствии с рекомендациями педиатра.
В 2020 г. специалисты медицинской школы Университета Вашингтона выяснили, что грудное вскармливание уменьшает риск развития сепсиса даже у недоношенных малышей.
Эксперты пришли к выводу, что материнское молоко содержит специальный белок – он активирует рецепторы клеток кишечного эпителия. Таким образом обеспечивается защита от проникновения болезнетворных бактерий в кровоток.
Наиболее полезно грудное молоко в первые дни лактации: оно содержит максимальное количество белка. Так можно защитить даже здоровых малышей от «знакомства» с потенциально опасной флорой.
Использованы фотоматериалы Shutterstock
Что вызывает сепсис?
Наиболее частая причина развития сепсиса – внедрение бактериальной микрофлоры в организм малыша. Возбудителями сепсиса являются различные патогенные микроорганизмы, условно-патогенные бактерии, стафилококки, стрептококки. Но не исключено развитие болезни при инфицировании синегнойной и кишечной палочками, клебсиеллой, пневмококками. В некоторых случаях выделяется более одного возбудителя, возникает микст-инфекция, сопряженная с грибковой.
Входными воротами, через которые микроорганизмы попадают в кровь, чаще всего являются кожный покров, пупочная ранка, дыхательная система ребёнка, желудочно-кишечный тракт. Проникновение возбудителя возможно через ротовую и носовую полость, слизистую оболочку глаз, мочеполовые пути.
Возникновение сепсиса объясняется не только болезнетворностью микроорганизма, но и состоянием иммунитета ребёнка. Слабость иммунной системы заключается в неспособности справиться с бактерией или локализовать, ограничить воспалительный очаг. В итоге микроорганизмы попадают в кровеносное русло и распространяются по всему организму ребёнка.
Получается, что к развитию распространенных инфекционных процессов предрасполагают некоторые факторы, зная которые можно вовремя заподозрить и предупредить развитие болезни.
Факторы, предрасполагающие к развитию сепсиса у новорождённых
инфекции у матери.
Урогенитальные болезни у женщины в течение беременности и во время родов, вагиниты, эндометриты, хориоамниониты – могут вызывать бактериальный сепсис новорождённых. Неблагоприятный фактор – обнаружение стрептококка группы В в родовых путях роженицы. Безводный период длительностью более 12 часов опасен для здоровья крохи;
неблагоприятный анамнез.
Женщины со множественными абортами и выкидышами, патологией беременности, гестозом, длительностью более 4 недель, относятся к группе риска по развитию патологий у малыша. Много внимания уделяется женщине, предыдущая беременность которой закончилась смертью ребёнка. Дети, рожденные от таких матерей, требуют дополнительного обследования и тщательного наблюдения;
заболевания новорождённого.
Среди новорождённых особого внимания требуют недоношенные дети, особенно с низкой и очень низкой массой при рождении. Заболеваемость сепсисом в данной группе достигает 1%, в сравнении с 0,1% у доношенных новорождённых.
Дети, рожденные в асфиксии, которые не смогли совершить первых вдох сразу после рождения, а потребовали реанимационных мероприятий, также относятся к группе риска. Особенно опасна энтеральная пауза, когда из-за тяжести состояния малышу было противопоказано кормление.
Дети с врождёнными пороками развития, дефектами иммунной системы, болезнями лёгких, внутриутробными инфекциями требуют пристального наблюдения и правильного ухода;
вмешательства.
Любые хирургические вмешательства, искусственная вентиляция лёгких, катетеризация пупочной и центральных вен снижают защитную функцию естественных барьеров и травмируют ткани. Неблагоприятно сказываются и массивные курсы антибактериальной терапии у новорождённых, без учета чувствительности бактерий.
Первые признаки: на что обратить внимание
Сепсис не зря называют «молчаливым убийцей»: его ранние симптомы могут быть настолько неспецифичны, что на них мало кто обращает внимание. Предвестниками опасного состояния могут быть вялость, слабость или беспокойство малыша, изменения аппетита, недостаточная прибавка массы тела.
Среди внешних признаков нужно обращать внимание на состояние кожи.
- Серо-желтый цвет покровов, снижение тургора – эластичности и наполненности, появление различных высыпаний.
- Иногда на коже возникают мелкие точечные кровоизлияния – признак, свидетельствующий о нарушении работы свертывающей системы крови.
- Гнойнички на теле и лице, зелено-желтое отделяемое из пупочной ранки – симптомы, которые нельзя игнорировать.
Из-за токсического поражения внутренних органов развивается спленомегалия – увеличение печени и селезенки, нарушается сердечный и дыхательный ритм, страдают надпочечники и мочевыделительная система. Часто сепсис осложняется воспалением легких – пневмонией, менингитом или остеомиелитом.
Существует еще и молниеносная форма болезни, которая считается одной из самых тяжелых. Состояние ребенка резко ухудшается, снижается температура тела, развивается отек легких и острая почечная недостаточность: летальный исход наступает в течение нескольких суток.
Патогенез послеродовых гнойно-септических заболеваний
Воспаление – это нормальный ответ организма на инфекцию; может быть определено как локализованный защитный ответ на повреждение ткани, главной задачей которого является уничтожение микроорганизма-возбудителя и поврежденных тканей. Но в некоторых случаях организм отвечает на инфекцию массивной чрезмерной воспалительной реакцией.
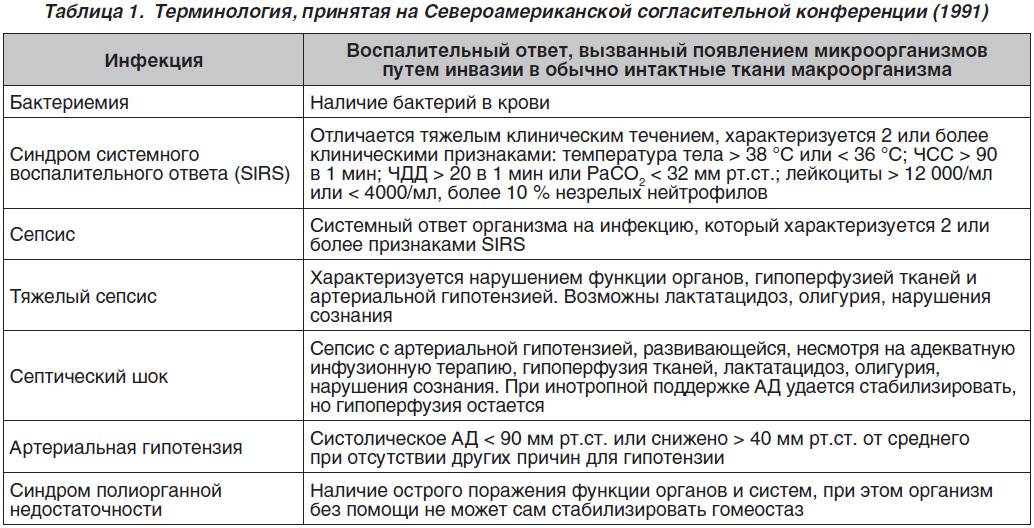
Системная воспалительная реакция – это системная активация воспалительного ответа, вторичная относительно функциональной невозможности механизмов ограничения распространения микроорганизмов, продуктов их жизнедеятельности из локальной зоны повреждения,
В настоящее время предложено использовать такое понятие, как «синдром системного воспалительного ответа» (ССВО, Systemic Inflammatory Response Syndrom – SIRS), и рассматривать его как универсальный ответ иммунной системы организма на воздействие сильных раздражителей, в том числе и инфекции. При инфекции такими раздражителями являются токсины (экзо- и эндотоксины) и ферменты (гиалуронидаза, фибринолизин, коллагеназа, протеиназа), которые вырабатываются патогенными микроорганизмами. Одним из самых мощных пусковых факторов каскада реакций ССВО является липополисахарид (LPS) мембран грамотрицательных бактерий.
В основе ССВО лежит образование чрезмерно большого количества биологически активных веществ – цитокинов (интерлейкины (IL-1, IL-6), фактор некроза опухоли (TMFa), лейкотриены, у-интерферон, эндотелины. фактор активации тромбоцитов, оксид азота, кинины, гистамины, тромбоксан А2 и др.), которые оказывают патогенное влияние на эндотелий (нарушают процессы коагуляции, микроциркуляции), увеличивают проницаемость сосудов, что приводит к ишемии тканей.
Выделяют три стадии развития ССВО (R,S. Вопе, 1996):
- I стадия – локальная продукция цитокинов; в ответ на воздействие инфекции противовоспалительные медиаторы выполняют защитную роль, уничтожают микробы и принимают участие в процессе заживления раны;
- II стадия – выброс малого количества цитокинов в системный кровоток; контролируется противовоспалительными медиаторными системами, антителами, создавая предпосылки для уничтожения микроорганизмов, заживления раны и сохранения гомеостаза;
- III стадия – генерализованная воспалительная реакция; количество медиаторов воспалительного каскада в крови максимально увеличивается, их деструктивные элементы начинают доминировать, что приводит к нарушению функций эндотелия со всеми последствиями.
Генерализованная воспалительная реакция (ССВО) на достоверно выявленную инфекцию определяется как сепсис.
Возможными источниками послеродовой инфекции, которые могут существовать и до беременности, являются:
- инфекция верхних дыхательных путей, особенно в случае использования общей анестезии;
- инфицирование эпидуральных оболочек;
- тромбофлебит; нижних конечностей, таза, мест катетеризации вен;
- инфекция мочевых органов (бессимптомная бактериурия, цистит, пиелонефрит);
- септический эндокардит;
- аппендицит и другие хирургические инфекции.
К благоприятным факторам развития послеродовых инфекционных осложнений относятся:
- кесарево сечение. Наличие шовного материала и образование очага ишемического некроза инфицированных тканей наряду с разрезом на матке создают идеальные условия для септических осложнений;
- продолжительные роды и преждевременный разрыв околоплодных оболочек, которые ведут к хориоамниониту;
- травматизация тканей при влагалищных родах: наложение щипцов, разрез промежности, повторные влагалищные исследования во время родов, внутриматочные манипуляции (ручное удаление плаценты, ручное исследование полости матки, внутренний поворот плода, внутренний мониторинг состояния плода и сокращений матки и т. п.);
- инфекции репродуктивного факта;
- низкий социальный уровень в сочетании с плохим питанием и неудовлетворительной гигиеной.
Причинами генерализаций инфекции могут быть:
Причины сепсиса новорожденных
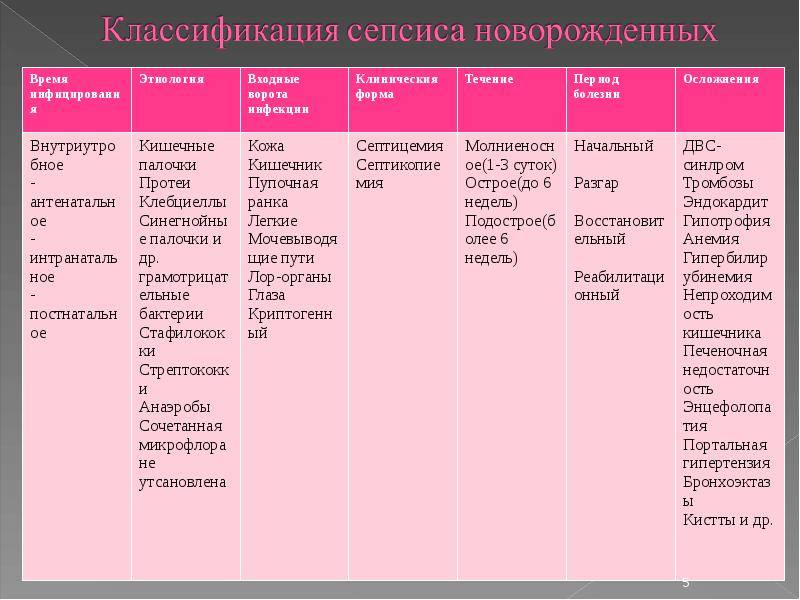
В зависимости от характера и начала течения различают следующие виды сепсиса новорождённых:
- ранний (развивается спустя три дня после рождения);
- поздний (появляется позже трёх дней после рождения ребёнка).
Причиной сепсиса, имеющего раннее начало, являются патогенные микроорганизмы, которые могут попасть в организм ребёнка в родах. У большинства младенцев симптоматика развивается спустя шесть часов после того, как они рождаются, а большинство инфекций вызваны В-стрептококками и кишечной палочкой. Именно их выявляют при проведении культурального исследования мазков, взятых у 35% женщин.
Кроме В-стрептококка и кишечной палочки, сепсис новорождённых также могут вызывать:
- клебсиеллы;
- энтерококки;
- листерии;
- D-стрептококки и т.д.
Если сепсис имеет позднее начало, это означает, что попадание возбудителя в организм ребёнка происходит из внешней среды — в частности, по причине внутрибольничной инфекции. От 30 до 60% клинических случаев сепсиса обусловлены стафилококками, которые проникают через внутрисосудистые устройства. Чаще всего речь идёт о центральном сосудистом катетере. Кишечная палочка также может стать причиной позднего сепсиса, особенно если ребёнок рождается с критически низкими показателями массы тела.
Отдельно следует выделить грибковые инфекции, которые являются одной из возможных причин развития позднего сепсиса. Сепсис новорождённых грибковой этиологии возникает у 12-18% детей, имеющих низкую массу тела.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!