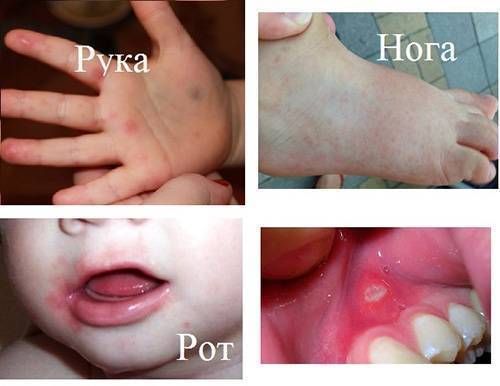
Куда обращаться при боли в мошонке у ребенка?
Такой симптом, как боль в мошонке у ребенка, требует проведения немедленной врачебной консультации. Только осмотрев поврежденный орган и проведя УЗИ мошонки врач сможет сказать, что стало причиной ей появления, настолько тяжелое состояние и что сделать, чтобы облегчить боль. Так боли на фоне свинки требуют приема противовоспалительных и противовирусных препаратов, тогда как перекручивание устраняется хирургически.
Но самое главное – это обратиться к врачу своевременно. И в этом пользу может принести сервис «Ваш Доктор», на сайте которого вы сможете узнать, какие услуги предоставляют клиники Москвы, выбрать подходящую и записаться на прием.
Полезная информация по теме:
- Вызов уролога на дом
- Анализы на ПСА
- Выделения у мужчин
- Диагностика заболеваний простаты
- Мазок из уретры
- Массаж простаты
- Циркумцизия
- Анализы на ИППП
- Лечение венерических заболеваний
- УЗИ на дому
- УЗИ почек
- Пиелонефрит
- УЗИ мочевого пузыря
- Диагностика половых инфекций
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Самые частые симптомы расстройства
Типичные симптомы для синдрома Ретта – мышечные и двигательные нарушения. Мышцы находятся в гипертонусе или же, наоборот, теряют его. В этом случае у ребенка развивается неправильное положение тела, прогрессирует частичные параличи и нарушение координации. Например, девочки скрещивают ноги во время ходьбы.
Синкинезии – патологические сокращения мышц, возникают вслед за произвольным движением: простая улыбка способна вызвать резкий взмах ногой. Такое явление постепенно приводит к повреждению суставов, сухожилий и связок, провоцирует ортопедические нарушения. Последние проявляются во всевозможных деформациях и также очень часто сопровождают таких детей. Среди них выделяют вывих тазобедренного сустава, провоцируемый малой подвижностью.
Статическая деформация стопы чаще развивается из-за нарушенного мышечного тонуса. Распространенной считается патология под названием «конская стопа», связанная со снижением подвижности голеностопного сустава. Ее можно узнать по пятке, которая не достигает земли, стопа при этом смещается кнаружи или вовнутрь. Причина патологии – гипертонус икроножной мышцы.
Сколиоз – боковое искривление позвоночника, который провоцирует массу проблем у таких пациентов: деформации суставов и костей, боли во время ходьбы, в стоячем или сидячем положении, утрата способности передвигаться. Сколиоз грудного отдела вызывает легочную недостаточность. Появляются также проблемы с пищеварением.
У детей с синдромом Ретта наблюдается повышенное слюнотечение. Но это происходит не из-за избытка количества слюны, а потери способности сглатывать ее.
Нарушение питания может развиваться из-за частых приступов тошноты. Она появляется на любые аспекты питания: на определенный продукт, его температуру, на способ приготовления. Так, ребенок способен отрицательно реагировать на пищу, поданную кусочками, или на комочки в блюде.
Постоянная тошнота провоцирует отказ от питания, а значит, потерю в весе.
Плохое сглатывание слюны, которая регулирует кислотность в желудке, и повышенное внутрибрюшное давление вызывают желудочно-пищеводный рефлюкс, то есть забрасывание содержимого желудка в пищевод. Это чревато такими последствиями, как воспаление стенки пищевода, респираторные инфекции.
Малоподвижный образ жизни, неврологические расстройства, неправильное питание провоцируют возникновение запоров у детей с синдромом Ретта. Они носят тяжелый характер, поскольку способны вызывать закупорку кишечника и сильные боли.
Повышенное слюнотечение, тошнота, рефлюкс снижают потребление ребенком пищи и даже развивают на нее негативную реакцию. В результате этого ребенок теряет в весе. Этот процесс стоит строго контролировать, поскольку он чреват истощением.
Другое тяжелое расстройство связано с работой дыхательной системы, развивающееся вплоть до приступов апноэ. Это явление настолько часто среди детей с синдромом, что нередко стает причиной их гибели.
Важными патогномоничными признаками синдрома считаются проявления аутизма. Именно из-за них заболевание изначально считали одной из форм этого расстройства, а в настоящее время относят к болезням аутистического спектра.
Аутистические признаки проявляются в отстранении от окружающего мира, в том числе и от родственников. Ребенок замыкается в себе, может не откликаться, когда его зовут. Предпочитает одиночество. Дети боятся чужих людей и непривычных ситуаций.
Лицо такого ребенка становится похожим на каменное. Взгляд блуждающий или устремлен в одну точку. Поведение часто непредсказуемо: случаются приступы неутомимого смеха или плача. Склонны к самоповреждениям: царапают кожу, кусают пальцы, вырывают волосы.
Также в разделе
| Клиническая эффективность нового комбинированного антимикробного препарата (ципрофлоксацин + тинидазол) при лечении больных с инфекциями кожи и мягких тканей В.П.Яковлев, Л.А.Блатун, Р.П.Терехова Институт хирургии им.А.В.Вишневского РАМН, Москва Проведено изучение клинической и микробиологической эффективности… | |
| Продукция цитокинов у больных риносинуситом при лечении циклофероном Н. А. Арефьева, доктор медицинских наук, профессор, Л. Ф. Азнабаева, кандидат медицинских наук, Башкирский государственный медицинский университет, Уфа, А…. | |
| Гормональные препараты в практике детского гинеколога Е. В. Уварова Доктор медицинских наук, профессор НЦ АГ и П РАМН, Москва Врачи многих специальностей убеждены в том, что применение гормональных препаратов… | |
| Окрытое наблюдательное исследование стресспротективной эффективности препарата Персен Форте Рябоконь И.В., Воробьева О.В. Стресс – обычное и часто встречающееся явление. Незначительные стрессы неизбежны и безвредны. Однако существуют ситуации и… | |
| Діагностичне значення сульфгідрильних і дисульфідних груп у хворих з гострим коронарним синдромом. Науковий інтерес щодо дослідження сульфгідрильних (–SH) і дисульфідних (–S–S–) груп у кардіології, перш за все, пов’язаний з їх значенням у… | |
| Актуальні питання радіаційної мікробіології об’єктів довкілля. Корчак Г.І., Григор’єва Л.В., Єрусалимська Л.Ф., Бей Т.В. УНГЦ, м. Київ. Вивчення радіонуклідного (РН) забруднення довкілля після аварії на ЧАЕС та його вплив на… | |
| Первый раз в первый класс, или Как адаптироваться к школе Начало учебного года – повод не только для радости, но и для беспокойства, причем как для родителей, так и для самих детей. Нередко последние страдают особенно… | |
| Влияние пилокарпина на офтальмотонус здоровых, глаукомных глаз и глаукомных глаз с псевдоэксфолиативным синдромом Тачиева Е.С. The influens of pilocarpini on ophthalmotonus of healthy, glaucoma eyes and glaucoma eyes with XFS E.S. Tachieva The research of single installation of pilocarpini intraocular pressure among 65 patients (87 eyes).The patients were divided into 3 groups:… | |
| Клиническая эффективность сертаконазола (залаина) при местном лечении вульвовагинального кандидоза во время беременности К.А. ЛУЦЕВИЧ, О.В. РЕШЕТЬКО, И.Е. РОГОЖИНА, Н.Ф. ЛУЦЕВИЧ Clinical efficacy of sertaconazole (zalain) in the local treatment of vulvovaginal candidiasis during pregnancy K.A. LUTSEVICH, O.V. RESHETKO, I.E. ROGOZHINA, N.F. LUTSEVICH… | |
| Особливості медикаментозної терапії у пацієнтів з різними формами фібриляції та тріпотіння передсердь за даними клініко-епідеміологічного обстеження. Фібриляція (ФП) та тріпотіння (ТП) передсердь – найпоширеніші тахіаритмії, ймовірність виникнення яких збільшується в міру старіння популяції . Ці… |
Причины боли в мошонке у ребенка
Для детей типичны несколько причин появления боли в мошонке:
Травмы.
Во время игр или детских драк ребенок может случайно получить ушиб мошонки. Чаще всего все ограничивает резкой болью, которая довольно быстро проходит, но иногда приходится обращаться к врачу за помощью, к примеру, если боль усиливается или не проходит в течение 1-2 часов, если мошонка покрасневшая и отечная.
Перекручивание яичка. Причины этого состояния до сих пор до конца не изучены. По всей видимости, физическая активность не является определяющим фактором, поскольку это может произойти во сне, во время отдыха и так далее. Характерный признак – острая сильная боль, которая может отдавать в живот, в некоторых случаях – тошнота. Часто яички становятся болезненными и подтягиваются к животу. Опасность этого состояния заключается в пережатии питающих яичко кровеносных сосудов, из-за чего оно может отмереть.
Перекручивание гидатиды. Гидатида – небольшое образование в полости мошонки, рудимент, оставшийся от изменения во время внутриутробного развития женских половых органов. У некоторых мальчиков он имеет достаточно длинную ножку, которая также может перекрутиться. Симптомы такие же, как и при перекручивании яичка.
Эпидидимит и орхит
У детей эти заболевания часто становятся следствием перенесенной свинки, поэтому по время и после неё необходимо обращать внимание на состояние мошонки ребенка
Именно с этими причинами боли в мошонке у ребенка урологи сталкиваются чаще всего. Тем ни менее, возможны и другие причины.
Полезная информация по теме:
- Боль в мошонке у взрослого
- Боль в мошонке
- Диагностика боли в мошонке
- Причины боли в мошонке
Что делать при боли в мошонки у ребенка?
Если боль появилась из-за травмы или ушиба, она не слишком сильная и нет выраженного отека, можно попробовать облегчить её с помощью прикладывания льда на 5-10 минут. После нужно дать ребенку полежать. Если в течение 2-3 часов боль не исчезает, следует обратиться к урологу для проведения осмотра и диагностики.
Если же боль сильная, появилась неожиданно, сопровождается отеком или выраженным покраснением и болезненностью одного или обоих яичек, то медицинская помощь требуется неотложно.
В зависимости от тяжести симптомов можно самостоятельно приехать на прием к урологу, вызвать врача на дом, а в самых критических случаях (потеря сознания, тошнота, усиливающаяся боль) обращаться в скорую помощь.
Наиболее распространенные урологические патологии
Патологии мочеполовой системы диагностируют у каждого третьего ребенка в мире. Детские урологи чаще всего занимаются лечением врожденных патологий мочевыделительной системы и наружных половых органов. Большинство врожденных заболеваний поддается хирургической коррекции, и чем раньше была проведена операция, тем более успешной она будет.
Причиной развития различных осложнений урологических патологий у детей чаще всего является несвоевременное обращение к специалисту, поэтому родители должны внимательно следить за состоянием ребенка и при малейших нарушениях обращаться за квалифицированной помощью.
Неправильная гигиена полового члена мальчика может привести к баланопоститу – воспалению крайней плоти, которая возникает при скоплении под крайней плотью остатков мочи и смегмы. Симптомы болезни – покраснение, припухлость, возможны гнойные выделения из полового члена.
Другой распространенной патологией является водянка яичка или гидроцеле (скопление жидкости в оболочке органа). Она может возникнуть вследствие сдавливания яичек в процессе родов (водянка новорожденных) и пройти самостоятельно в течение месяца. Если этого не происходит, и мошонка продолжает периодически увеличивается в размерах, то необходима хирургическая операция.
Варикоцеле – это варикозное расширение вен яичка и семенного канатика. Возникает данная патология у мальчиков в возрасте 12–14 лет и бывает следствием гормональной перестройки организма.
У здорового доношенного мальчика яички опускаются в мошонку сразу после рождения, если этого не происходит, то речь идет о патологии и довольно распространенном заболевании среди младенцев мужского пола – крипторхизме (неопущении яичек в мошонку). Если спустя первый год жизни яички не опустились в мошонку, их возвращают на место хирургическим путем.
Воспалительное заболевание головки полового члена или баланит возникает при нарушении правил гигиены, ношении тесного и неудобного белья, которое сдавливает и натирает головку полового члена, иногда причиной становится инфекция.
Патологическое сужение крайней плоти, при котором головка полностью не открывается или ее открытие сопровождается сильной болью, называется фимозом. Осложнением заболевания является парафимоз, при котором крайняя плоть ущемляет головку. Заболевание сопровождается режущей болью, посинением и отеком головки. В этом случае показана срочная операция.
Любая урологическая патология при ранней диагностике хорошо поддается лечению и не вызывает серьезных нарушений в состоянии здоровья мальчика. Не менее важна профилактика заболеваний мочеполовой системы – правильная гигиена, регулярная двигательная активность, качественное лечение инфекционных и воспалительных заболеваний, ношение свободной одежды.
С любыми патологиями урологического профиля у детей обращайтесь к специалистам медицинских центров «Гайде». Наши врачи урологи проведут прием максимально тактично и аккуратно, чтобы у ребенка не осталось неприятный впечатлений.
Для качественного обследования детей используется новейшее лабораторное, эндоскопическое, уродинамическое, ультразвуковое, функциональное и рентгеновское оборудование. Специалисты клиники имеют огромный опыт лечения пороков развития и заболеваний мочевыводящей системы, с использованием современных консервативных и хирургических методов. Записаться на консультацию можно по телефонам на сайте.
Истоки заболевания
В масштабном формате о расстройстве заговорили в 1983 году благодаря шведскому ученому Бенгту Хагбергу. В это время он со своей группой изучал 35 подобных между собой случаев в 3 разных странах: в Португалии, Франции и Швеции.
Однако Хагберт не является первооткрывателем синдрома. Впервые его обнаружил педиатр Андреас Ретт, имя которого носит заболевание. Он наблюдал за двумя девочками, имеющими одинаковые симптомы. Их он заметил в очереди на прием. Они сидели на коленях у матерей, а те держали их за руки. Девочки раскачивались как маятники, а затем внезапно обе начали совершать стереотипные движения руками. Дети застыли в одном положении, отстраненные от окружающего мира. Взгляд был направлен в одну точку. Поражала их синхронность в движениях и поведении.
В своих письменных архивах врач отыскал подобные истории болезни, а затем отправился в Европу, чтобы разыскать и там таких же пациентов. В 1966 он сделал первые публикации своих исследований, которые, однако, не вызвали особого интереса.
Зафиксированную им болезнь Ретт назвал синдромом атрофии мозга. Сначала ее считали проявлением аутизма или шизофрении, и только лишь в 1983 году вывели в отдельную нозологическую единицу.
В настоящее время синдром относят к категории довольно редких генетических заболеваний. Он встречается с частотой случаев 1 на 15000. Причиной его называют мутацию гена МЕСР2. Этот ген отвечает за синтез определенного белка, влияющего на развитие мозга. В норме этот белок, спустя некоторое время после рождения, должен подавляться другими генами, чтобы обеспечить нормальное развитие мозга.
Если же ген МЕСР2 мутирован, то белок инактивируется не полностью, что вызывает аномальное мозговое созревание, и провоцирует развитие синдрома Ретта.
Обычно мутирующий ген располагается в Х хромосоме, потому заболеванием страдают преимущественно девочки.
Как развивается заболевание
Синдром Ретта у детей – довольно коварное заболевание. При рождении оно практически не проявляет себя. Первые его симптомы появляются в период от 6 мес. до полутора лет. Однако некоторые, еле заметные признаки, в первом полугодии все-таки имеются. Но они настолько ничтожны, что не привлекают внимания.
Вот что говорит мама одной из девочек с синдромом по поводу первого полугодия ее жизни. Она придала значение этим мелочам только по прошествии 1 года и 7 месяцев с рождения ее дочери, когда проявления стали уже явными. Из предвестников болезни она отметила, что ее малышка начала держать голову в 3 месяца, а не в 2, как это положено. В 6 месяцев она еще не могла сидеть, а ходить начала только в 1 год и 4 месяца. Психологически развивалась нормально, и говорить начала рано, но это были не стандартные слова «мама», «папа», а «зайчик», «мишка» и др.
В 1 год и 7 мес. она перестала узнавать родителей и, казалось, не нуждалась в них. Весь день проводила за одним однообразным занятием: кидала мяч или катала коляску. Часами ходила по кругу, пока ее не останавливали или она запиналась. Такое стереотипное поведение носит название полевого, когда действие затягивает больного, и он не может ничего сделать.
В четыре года к симптомам присоединились эпилептоидные припадки. Однако по достижении школьного возраста девочка находилась на домашнем обучении, и делала некоторые успехи.
12–6 лет – это был период ремиссии, когда болезнь практически не беспокоила. Но с 16 лет появились новые, более глубокие проблемы, связанные с костными деформациями и болезнями внутренних органов. Одна нога девочки была короче другой почти на 10 см, что не могло не препятствовать ходьбе. В 20 лет она весила всего 24 кг с ростом 158 см.
Обычно СР протекает в 4 стадии.
Первая стадия, которая, как правило, стартует с 6 месяцев до полутора лет, проявляется нарастанием раздражительности и лабильностью настроения у ребенка. Эпизоды плача и психомоторного возбуждения сменяются все большей пассивностью. Малыш бесцельно передвигается по комнате, пропадает интерес к игрушкам. Но контакт с матерью сохраняется.
Вот как описывает женщина поведение своей дочери на заре заболевания: она кричала целый день без остановки, билась головой о стены, не могла уснуть. Что бы мы ни делали, она не успокаивалась. Это был настоящий ад. Но больше угнетало то, что ни один врач не мог поставить вразумительный диагноз.
Развивается диспропорция головы и конечностей по отношению к телу. Они становятся несоизмеримо маленькими. Замедляется рост, и снижается тонус мышц.
Вторая стадия, длящаяся несколько лет, отличается пестротой симптомов
Сразу обращает на себя внимание снижение интеллектуальных способностей, развивается умственное слабоумие. Происходит регресс практически всех полученных навыков
Речь полностью исчезает или переходит в степень эхолалии – механического повторения услышанного.
Приобретенные двигательные навыки, предметно-ролевое поведение теряются и замещаются двигательными стереотипами. Характерный симптом: многочисленно повторяющиеся движения, напоминающие мытье рук. Кроме этого, ребенок постоянно заламывает или потирает их, размахивает ими, хлопает в ладоши. Сжатие пальцев рук вполне нормально в 4 месяца, но в более позднем возрасте говорит об остановке развития. Малыш утрачивает хватательный рефлекс, не способен производить вращательные движения руками.
Постепенно двигательная активность сходит на нет. Нарушается походка, ребенок ходит, не сгибая коленей.
Третья стадия длится 10 лет и более, характеризуется она развитием стойкого, глубокого слабоумия, вплоть до идиотии. Наблюдается полная потеря способности говорить и понимать обращенную к ребенку речь. Появляется тремор всего тела, отягчающий движения. Усиливаются судорожные припадки.
Четвертая, конечная стадия – это период усугубления ранее проявляемых симптомов. Стойкая утрата умственных способностей, двигательных навыков, развитие мышечных дистрофий, приводящих к полному обездвиживанию.
Продолжительность жизни таких больных в среднем колеблется до 30 лет, хотя известны случаи, когда они доживали и до 50-летнего возраста.
Нетипичная картина
Наряду с типичной формой заболевания, описанной выше, встречаются и атипичные формы. Они имеют свои особенности, от которых зависит тяжесть заболевания.
- Zapella – форма синдрома с неярко выраженными признаками. Речь частично сохранена, умеренно выражен сколиоз, умственная отсталость средней степени тяжести. Физически развиваются нормально.
- Hanefeld – в клинической картине преобладает раннее развитие судорожных приступов. Часто они случаются даже до появления умственной деградации.
- Rolando – на первый план выходят признаки задержки психомоторного развития. Ребенок теряет возможность передвигаться, нарастает стереотипия движений, его беспокоят дыхательные нарушения.
Синдром Ретта – сложное генетическое заболевание. Прежде всего, его сопровождает полная умственная деградация и психоневрологические нарушения, влекущие за собой многочисленные патологии других систем организма.
К сожалению, в мире еще не существует способа кардинального искоренения болезни, хотя ученые ведут постоянные разработки в этом направлении.
Лечение синдрома сводится к трем основным направлениям. Медикаментозная терапия назначается для купирования судорожных припадков и стимуляции работы головного мозга.
Диетотерапия включает в себя контроль массы тела, употребление в пищу высококалорийных, витаминизированных продуктов.
Однако наибольшее внимание уделяется реабилитационным мероприятиям, направленным на укрепление опорно-двигательного аппарата и поддержание умственного, психомоторного развития
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них. Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию.
Причины
Этиологический фактор зависит от формы патологического состояния – врожденное или приобретенное.
Врожденная форма появляется в пренатальном периоде в возрасте от года до трех лет. Это состояние является следствием заращения отростка брюшины. Последнему состоянию предшествует:
- пороки развития наружных половых органов или неопущение яичка;
- осложнения во время беременности (инфекции, патологии плода);
- недоношенность ребенка или травма, полученная во время прохождения плода через родовые пути матери;
- наследственная отягощенность.
Если патологическое состояние возникло у малыша в возрасте до года, говорят о том, что это стало следствием неоконченного развития лимфатической системы области паха.
Приобретенная форма заболевания возникает из-за воздействия провоцирующих факторов. Это может быть осложнение после хирургического вмешательства, сбои в работе лимфатической или кровеносной системы, травмы промежности и другие.
Почему мальчики не болеют
Учитывая, что мутирующий ген несет в себе Х-хромосома, то девочки в плане заболевания находятся в более «выигрышной» позиции. У них присутствует две Х-хромосомы. Поэтому если одна из них «бракованная», то вторая функционирует нормально. Это дает девочке хоть малый шанс на нормальное существование.
У мальчика Х-хромосома одна. Если она имеет мутационный ген, значит, выпадает из работы полностью, и ее нечем заменить. Такие малыши мужского пола, как правило, погибают еще внутриутробно, так и не родившись. Поэтому синдром Ретта у мальчиков встречается крайне редко.
Но, несмотря на такую особенность заболевания, очень редко, но все-таки мальчики с подобным синдромом выживают. Это может быть связано с тем, что не все гены в Х-хромосоме подвергаются мутации. Из-за этого заболевание развивается не столь остро.
Другая причина – наличие у мальчика синдрома Клайнфельтера. При этом наблюдается полисомия половых хромосом, то есть их набор составляет ХХУ. И, если одна Х-хромосома имеет патологический ген, то вторая может регулировать синтез белка и дарить мальчику возможность жизни. Получается такая же картина, как и у девочки.