Лечение
Невинные шумы в сердце новорожденного проходят либо сами по себе, либо после устранения причины — высокой температуры, анемии и инфекционного воспаления. Но даже такая «легкая» проблема требует длительного контроля и посещения специалистов, чтобы они могли регулярно оценивать состояние вашего ребенка.
Если шум в сердце у грудничка носит патологический характер, это не всегда означает необходимость операции. Детский хирург будет ориентироваться на состояние крохи и признаки тяжести порока. Если младенец активный, у него нет синюшности и одышки, доктор, скорей всего, примет решение о начале медикаментозной терапии. Вам будет нужно регулярно посещать кардиолога, чтобы специалист мог наблюдать за грудничком в динамике.
Прогноз при заболевании
Как мы уже поняли, прогноз на жизнь и здоровье маленького пациента зависит от множества факторов, включая и материально-технические. Ряд пороков после оперативного лечения корректируется полностью, ребенок излечивается.
Некоторые пороки подлежат многоступенчатой коррекции, включая несколько операций на сердце и постоянный прием медикаментов. Такие дети получают группу инвалидности и чаще всего сильно ограничены в качестве жизни.
Пороки сердца, связанные с грубыми генетическими синдромами и сочетающиеся с другими пороками развития: аномалии конечностей, головного мозга, мочеполовой системы – обычно неизлечимы. Большинство таких пациентов гибнут в первые месяцы жизни или остаются глубокими инвалидами. Поэтому огромную роль в профилактике таких пороков играет генетическое консультирование беременной женщины и качественный ультразвуковой скрининг плода, начиная с самых ранних сроков беременности. В странах СНГ генетический скрининг беременных выявляет около 76% патологии, что является очень неплохим показателем.
Как их определить?
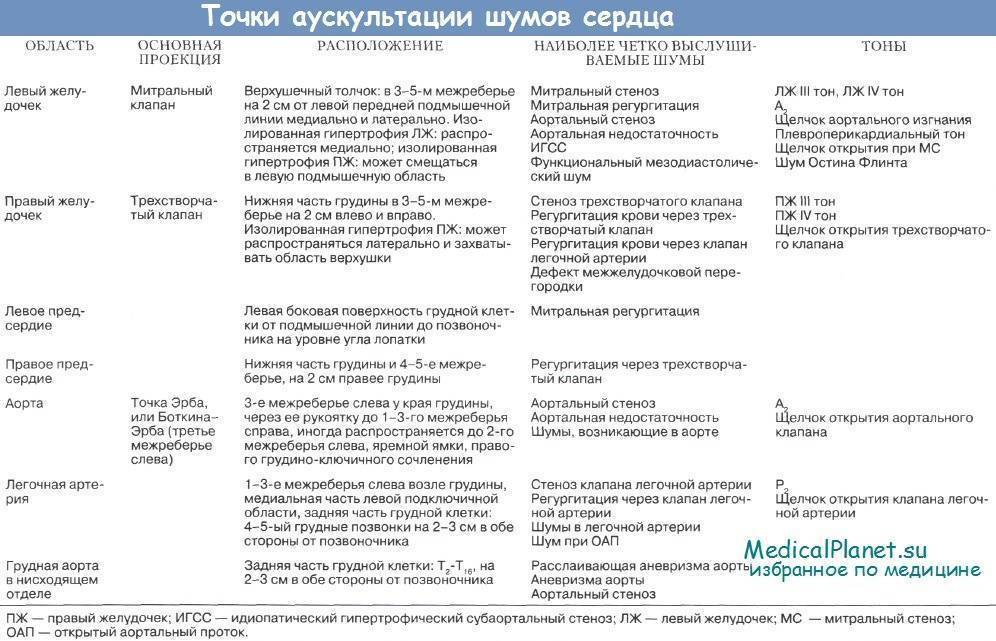
- Изначально шумы прослушиваются при обычной аускультации сердца с помощью трубки или стетоскопа.
- Чтобы подтвердить или опровергнуть наличие порока и патологии сердца, младенца направляют на УЗИ. Эхокардиография абсолютно безопасна для крохи, при этом данный вид диагностики позволяет специалисту «увидеть» все отделы сердца, оценить скорость кровотока у ребенка и давление на стенки сосудов и клапаны, заметить места «завихрения» потоков крови. УЗИ сердца лучше делать в специализированных кардиологических центрах, где опытные специалисты не «проглядят» наличие порока.
- Еще один способ диагностики, помимо УЗИ, — компьютерная или магнитно-резонансная томография. Подобные методы позволяют не только оценить работу сердца, скорость и давление кровотока у ребенка, но и связать работу сердечной и дыхательной систем для оценки тяжести порока.
- В особо сложных случаях на базе специализированного стационара ребенку могут ввести контраст посредством сердечного катетера, чтобы визуально на КТ или МРТ оценить состояние сердечных полостей и сосудов.
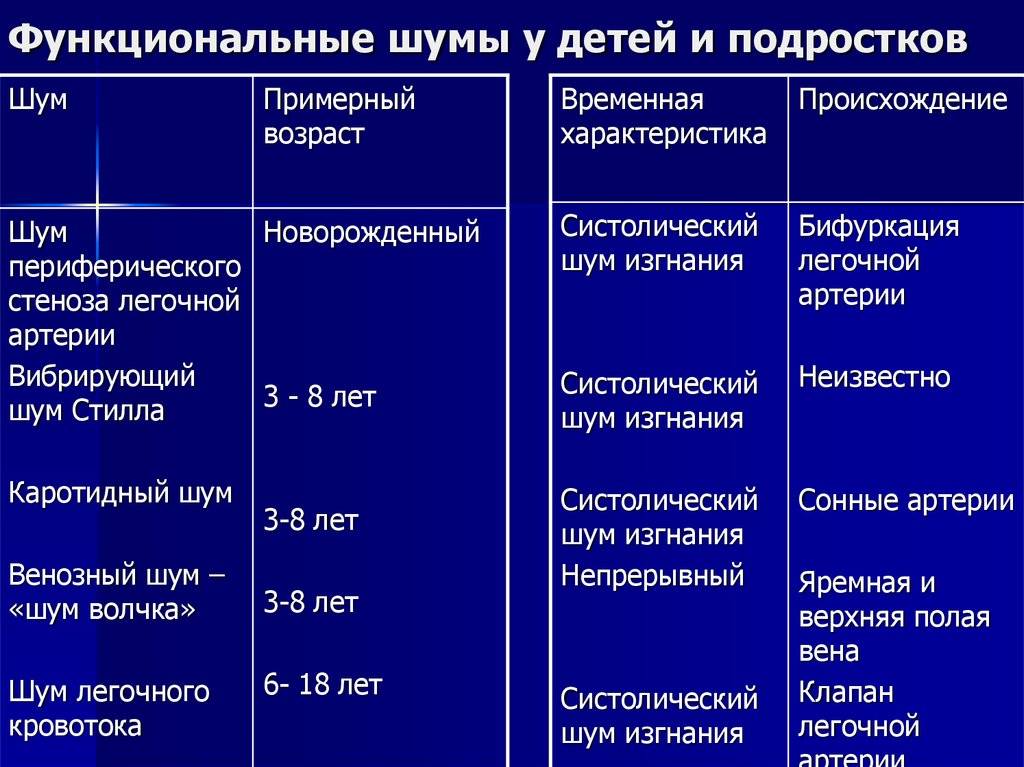
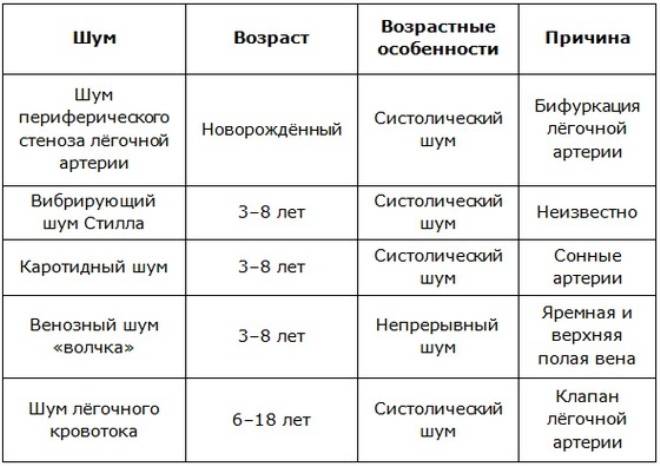
Виды и типы шумов в сердце
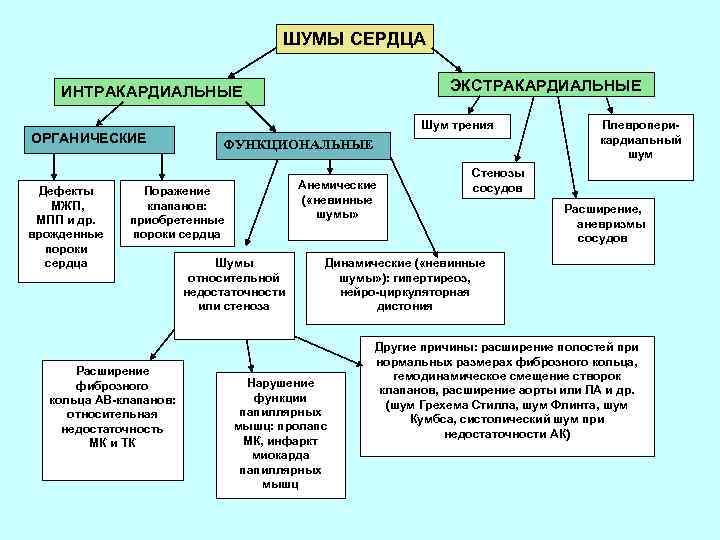
В медицине принято различать шумы в сердце органические (указывающие на сердечную патологию) и функциональные («невинные» шумы). Органические шумы в сердце – шумы, возникшие по причине порока (врожденного или приобретенного) или другого заболевания сердца.
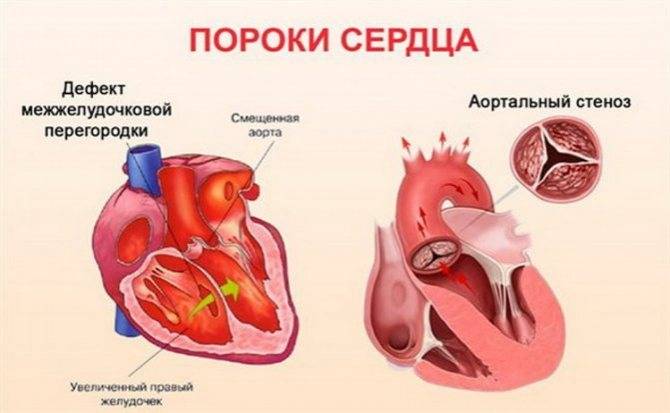
Чаще всего причиной возникновения органического шума является клапанный или септальный дефект (дефект межжелудочковой или межпредсердной перегородки). По тембру органические шумы жесткие, грубые, стойкие; по интенсивности – громкие, резкие; по продолжительности длинные, проводятся за границы сердца, в межлопаточную или подмышечную области; сохраняются и усиливаются после физической нагрузки; одинаково слышны при любом положении тела, связаны с тонами сердца.
Функциональные шумы в сердце получили название «невинных», т.к. не связаны с наличием заболеваний сердца, могут выслушиваться при других заболеваниях, не связанных с патологией сердца.
По тембру функциональные шумы мягкие, музыкальные, непостоянные, слабой интенсивности, короткие, не проводятся за пределы сердца, ослабевают после физической нагрузки, их характер изменяется в зависимости от положения тела, не связаны с тонами сердца.
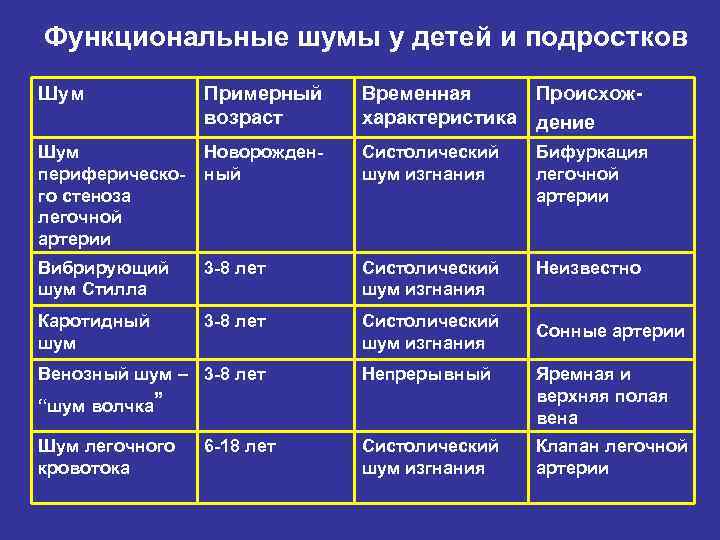
Более подробная классификация шумов в сердце представлена следующими типами шумов:
Систолические шумы
- Голосистолические (пансистолические) шумы.
- Среднесистолические (систолическое изгнание) шумы.
- Ранние систолические шумы.
- Средне-поздние систолические шумы.
- Ранние высокочастотные диастолические шумы.
- Среднедиастолические шумы.
- Пресистолические шумы.
Классификация
Данная патология классифицируется в зависимости от наличия того или иного признака:
Место возникновения шума:
- интракардиальный шум. Его появление обусловлено работой клапанного аппарата;
- шум экстракардиального характера. Такие шумы появляются просто при работе сердца. Клапанный аппарат не причастен к их появлению;
- сосудистый шум. Такие шумы возникают в момент тока крови по поврежденному сосуду.
В зависимости от фазы цикла работы сердца:
- систолический шум. Появляется в момент сердечной систолы (сокращение);
- диастолический шум. Он соответствует моменту сердечной диастолы (расслабление).
По причине возникновения:
- регургитационный шум. Этот вид возникает в результате обратного заброса в полость сердца крови;
- шумы стенотического характера. Кровь, проходя по сосуду, у которого просвет, вызывает возникновение характерных шумов.
Разделить шумы можно с клинических позиций:
- Шумы органической природы. Их возникновение связано с анатомическими аномалиями и дефектами в строении сердца.
- Функциональные шумы.
Функциональные шумы, как правило, связаны с незначительными отклонениями от нормы и не несут угрозы для жизни и здоровья ребенка.
У детей могут возникать возрастные функциональные шумы. По мере роста у ребенка органы и системы развиваются неравномерно. Это может привести к несоответствию в развитии организма и сердечно-сосудистой системы. С возрастом такие шумы бесследно исчезают.
Метки: болезни сердца, дети, педиатрия, работа сердца, ребенок, сердечно-сосудистые заболевания, сердечный тон, сердечный шум, сердце ребенка, шумы в сердце
Виды шумов
Специалисты разделяют шумы на невинные и патологические. Первые не угрожают жизни ребенка и обычно не требуют серьезного лечения:
- Невинные шумы возникают не из-за нарушения кровотока, влияющего на состояние сердечно-сосудистой системы;
- чаще всего они сопровождают физиологический процесс перестройки кровотока у новорожденных;
- невинные шумы по статистике составляют порядка 50% всех обнаруживаемых патологий сердечных тонов.
Патологические шумы появляются при нарушениях кровообращения из-за врожденного порока. Как правило, они обнаруживаются в первый месяц жизни, и их сопровождают специфические признаки сердечно-сосудистых проблем, о которых говорилось выше. В редких случаях патологические шумы возникают на 2 месяце жизни
Причины шума в ушах
Шум в ушах может быть вызван широким кругом причин, в том числе и некоторыми серьезными заболеваниями. В первую очередь, шум в ушах вызывают патологии слухового аппарата. Их можно классифицировать по области локализации.
Патологии внутреннего уха:
пресбиакузис – атрофические и дистрофические изменения во внутреннем ухе возрастного характера. В этом случае шум в ушах обычно сопутствует развитию тугоухости;
шумовое повреждение внутреннего уха. Причиной может быть, например, длительное прослушивание громкой музыки в наушниках;
длительный прием некоторых лекарственных препаратов, отличающихся ототоксичностью (неблагоприятным воздействием на органы слуха);
отосклероз (патологическое разрастание костной ткани внутреннего уха). При отосклерозе шум и снижение слуха наблюдаются сначала на одном ухе, а несколько месяцев спустя патология может развиться и на втором ухе;
болезнь Меньера (скопление жидкости в полости внутреннего уха). Основной симптом заболевания – головокружение;
лабиринтит (воспаление внутреннего уха). Проявляется, в первую очередь, также головокружением. Шум в ушах – второстепенный симптом.
Патологии среднего уха:
средний отит (воспаление среднего уха). Основные симптомы – боль в ухе, температура, возможны гнойные выделения из уха. Заложенность уха и шум вызываются наличием жидкости (например, гноя) в барабанной полости;
экссудативный отит (накопление жидкости в полости среднего уха). Эту разновидность среднего отита стоит выделить отдельно, поскольку при ней других симптомов, кроме снижения слуха и шума в ушах, как правило, не наблюдается;
повреждение барабанной перепонки (например, в результате звуковой травмы).
Иные возможные причины шума в ушах
Также шум в ушах может быть вызван:
патологиями сердечно-сосудистой системы. В частности, при атеросклерозе бляшки на стенках артерий приводят к нарушению тока крови, возникают завихрения (турбулентность). Эта неравномерность движения крови вызывает вибрацию, которая воспринимается слуховым аппаратом и ощущается как шум в ушах. Ощущение шума в ушах усиливается при повышении артериального давления , которое может быть стойким (гипертония), а может быть вызвано такими ситуативными факторами как стресс, употребление алкоголя или кофеина;
патологиями нервной системы. Шум в одном ухе, сопровождающийся ухудшением слуха, головокружением и ощущением ползания «мурашек» по лицу, наблюдается при невриноме (опухоли слухового нерва). Также шум в ушах может быть одним из симптомов рассеянного склероза или мигрени.
Подготовка к эхокардиографии сердца
УЗИ сердца не подразумевает специальных приготовлений. Накануне процедуры пациент волен питаться, как привык, и совершать обычные действия. Единственное, чего от него попросят, – это отказаться от спиртного, кофеинсодержащих напитков, крепкого чая.
Если пациент постоянно принимает лекарства, об этом необходимо заранее предупредить, дабы результаты исследования не были искажены.
На каждое последующее УЗИ сердца следует брать расшифровку предыдущего. Это поможет врачу увидеть процесс в динамике и сделать верные выводы о вашем состоянии.
Само исследование занимает от 15 до 30 минут.
Пациент, раздетый до пояса, находится в положении лежа на спине или на боку. На его грудную клетку наносят специальный гель, обеспечивающий более легкое скольжение датчика по исследуемой области (пациент при этом не испытывает дискомфорта).
Специалисту, проводящему ЭхоКГ, доступны любые участки сердечной мышцы – это достигается за счет изменения угла наклона датчика.
Иногда стандартное УЗИ сердца не дает полного объема информации о работе сердца, поэтому применяются другие виды ЭхоКГ. Например, жировая прослойка на грудной клетке у человека с ожирением может мешать прохождению ультразвуковых волн. В таком случае показана чреспищеводная эхокардиография. Как следует из названия, ультразвуковой датчик вводят прямо в пищевод, максимально близко к левому предсердию.
А для скрининга сердечной работы в состоянии нагрузки пациенту может быть назначена стресс-ЭхоКГ. От обычного это исследование отличается тем, что выполняется с нагрузкой на сердце, достигаемой физическими упражнениями, спецпрепаратами или под воздействием электрических импульсов. Используется преимущественно для выявления ишемии миокарда и риска осложнений ИБС, а также при некоторых пороках сердца для подтверждения необходимости хирургической операции.
Причины возникновения шумов в сердце
Выделяют следующие причины возникновения шумов в сердце:
- Высокая скорость кровотока.
- Поток крови через суженное или деформированное отверстие в расширенную камеру сердца.
- Регургитация крови (возвратный поток) через некомпетентный клапан.
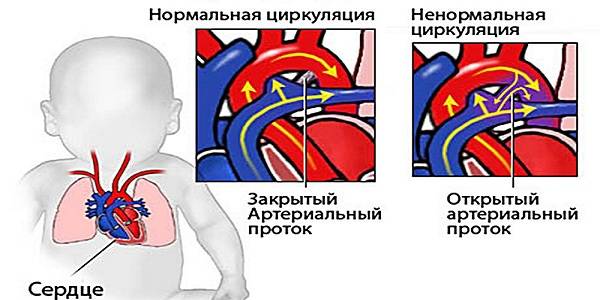
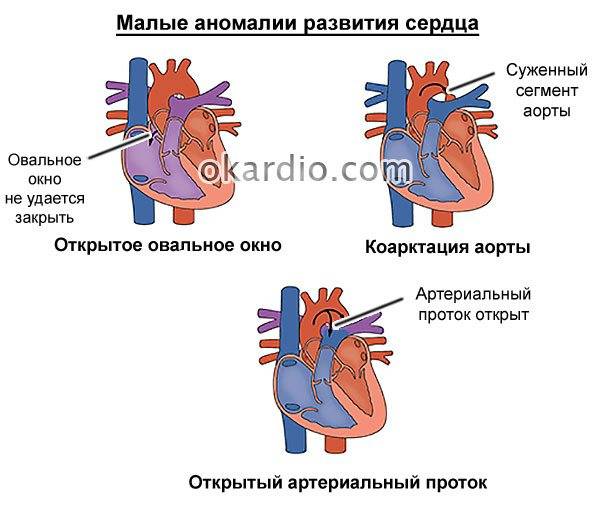
У детей функциональные шумы в сердце могут возникать по причине малых аномалий развития сердца (дополнительные трабекулы, хорды, открытое овальное окно, удлиненный евстахиев клапан, аневризма перегородки и др.), не влияющих на развитие ребенка и не причиняющих его здоровью вреда. Иногда функциональный шум в сердце возникает у ребенка вследствие интенсивного, быстрого и неравномерного роста ребенка (ростовой шум).
Если функциональный шум в сердце у ребенка может быть действительно «невинным», то у взрослых может свидетельствовать о наличии какой-либо патологии, например, о наличии порока сердца. В любом случае, при наличии шумов в сердце лучше незамедлительно обратиться к кардиологу для проведения обследования.
Лечение сердечных шумов
Если шумы признаны физиологическими или сочетанными с малыми аномалиями развития сердца, то никакого лечения такие дети не получают. К ним применяют выжидательную тактику. Педиатр при каждом плановом посещении ребенка выслушивает сердце, отмечая динамику шума. В ряде случаев такие шумы самостоятельно проходят в течение первого года жизни.
Важно также оценивать жалобы и клинические симптомы. Если ребенок хорошо ест, набирает вес, развивается в обычных рамках, то однозначно сердечный шум не подлежит ни лечению, ни дополнительной диагностике
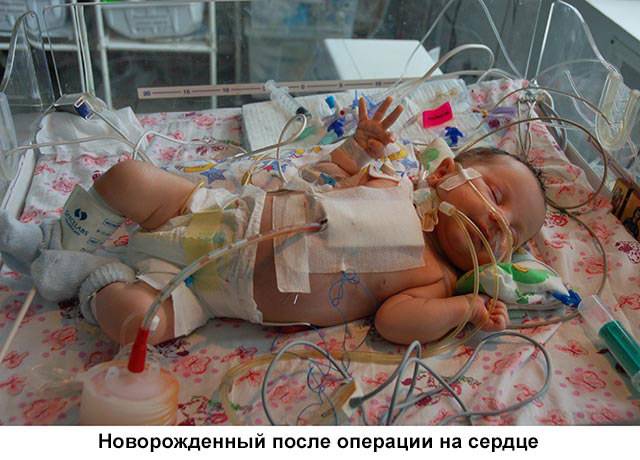
При наличии врожденных пороков сердца ребенок ставится на учет у врача-кардиолога, который динамически наблюдает ребенка. Некоторые пороки корректируются медикаментозно при помощи назначения кардиологических препаратов. Некоторые подлежат оперативному лечению. Сроки операции напрямую зависят от следующих факторов:
- Доношенность ребенка и его вес при рождении. Ряд операций переносится или откладывается по причине малого веса ребенка.
- Тяжесть порока и возможность выживаемости без оперативного лечения. Некоторые дети сразу из родзала поступают на операционный стол, а некоторые могут ждать от нескольких дней до нескольких месяцев.
- Наличие сопутствующих заболеваний. Внутриутробная инфекция, комбинированные пороки развития, резус-конфликт, пневмония однозначно в разы снижают возможность благоприятного исхода. Таких детей нельзя брать на операцию до стабилизации состояния.
- Технические возможности данной клиники и квалификация врачей. Некоторые сложные операции требуют специального дорогостоящего оборудования и специально обученных докторов.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Причины заболевания
Причины болезни подразделяются на 5 основных групп.
Провоцирующие факторы:
Некардиальная группа. В свою очередь, подразделяется на несколько подгрупп: нейрогенную, гипоксическую и эндокринную.
Кардиальные или органические. Данный тип характеризуется нарушениями в проводящей системе сердца. Состояние может развиваться на фоне ишемической болезни, при миокардите, миопатии, наследственных пороков сердца или после перенесенных хирургических операций на органе.
Медикаментозная группа. Возникает в результате злоупотребление лекарственными препаратами. Процесс может принимать осложненную форму.
Электролитные причины.
Токсическое воздействие.
Установить точную причину можно только после полной диагностики. Причина и лечение нарушения внутрипредсердной проводимости устанавливаются лечащим специалистом после всех обследований.
Симптомы
Большинство функциональных шумов определяются только при профилактических осмотрах. Родители не предъявляют никаких жалоб: дети развиваются соответственно возрасту, при объективном осмотре у них не обнаруживают отклонений функций других органов.
Органические врожденные шумы сопровождаются достаточно яркой клинической картиной:
- ребенок с рождения плохо прибавляет в массе,
- отстает в развитии по двигательным функция,
- слабое сосание, сонливость, слабый крик у новорожденного,
- более старшие дети быстро утомляются, страдают отдышкой при незначительных физических нагрузках,
- наблюдается бледность и синюшность кожных покровов.
Строение сердечных клапанов может нарушаться после перенесенной ангины и ревматизма. У ребенка при этом обнаруживаются все признаки инфекционного процесса: повышенная температура, интоксикация, тахикардия и боли в области сердца.
Суть эхокардиографии
УЗИ сердца – процесс изучения всех основных параметров и структур этого органа с помощью ультразвука.
Под воздействием электрической энергии датчик эхокардиографа испускает высокочастотный звук, который проходит через структуры сердца, отражается от них, захватывается тем же датчиком и передается на компьютер. Тот, в свою очередь, анализирует полученные данные и выводит их на монитор в виде двух- или трехмерного изображения.
В последние годы эхокардиографию все чаще применяют в профилактических целях, что дает возможность выявить аномалии сердечной деятельности на ранних этапах.
Что показывает УЗИ сердца:
- размеры сердца;
- целостность, структуру и толщину его стенок;
- размеры полостей предсердий и желудочков;
- сократимость сердечной мышцы;
- работу и строение клапанов;
- состояние легочной артерии и аорты;
- уровень давления в легочной артерии (для диагностики легочной гипертензии, которая может возникнуть при тромбоэмболии легочной артерии, например, при попадании тромбов из вен ног в легочную артерию);
- направление и скорость сердечного кровотока;
- состояние внешней оболочки, перикарда.

1
ЭХО-КГ в «МедикСити»
2
Эхокардиография в «МедикСити»

3
УЗИ сердца в «МедикСити»
Когда и зачем делать УЗИ сердца?
В ходе диагностики удается уточнить пороки сердца, как врожденные, так и приобретенные, обнаружить аневризмы, участки ишемии или рубцовой ткни, выявить миокардит и пр. Кроме того, УЗИ сердца используется для оценки результатов проведенного хирургического вмешательства на сердце.
Наиболее частые показания для проведения исследования:
- необходимость интерпретации патологических признаков, которые получены при проведении ЭКГ или в ходе аускультации, шумы в сердце, нарушение ритма;
- признаки сердечной недостаточности;
- артериальная гипертензия;
- подозрение на наличие врожденных аномалий у детей.
Поводом к проведению УЗИ сердца являются такие жалобы:
- наличие одышки;
- головокружение;
- случаи потери сознания;
- боли в области сердца и за грудиной;
- синюшность кожи;
- ощущения перебоев в работе сердца.
При отсутствии жалоб исследование необходимо проводить таким категориям населения:
- спортсменам, испытывающим повышенные нагрузки, тяжелоатлетам, марафонцам и пр.
- людям с сопутствующим тяжелым поражением легочной системы, гормональными нарушениями;
- испытывающим постоянный стресс.
При отсутствии патологии со стороны сердечно-сосудистой системы мужчинам и женщинам после 40-45 лет УЗИ сердца рекомендовано проводить каждые 5 лет. При обнаружении каких-либо отклонений в работе сердца обследование должно стать ежегодным.
Подготовка к УЗИ-диагностике
В какой-то особенной подготовке процедура не нуждается. Достаточно исключить чрезмерные физические нагрузки непосредственно перед началом, алкоголь, кофе. Заранее потребуется согласовать с врачом прием медицинских препаратов, поскольку они могут повлиять на результаты диагностики.
Для проведения исследования пациента укладывают на кушетке и устанавливают акустические датчики вдоль левого или правого края грудины, на верхушке сердца, в яремной вырезке. Осуществив подачу сигнала, врач изучает полученное изображение на мониторе, проводит интерпретацию результатов. Все мероприятие потребует не более 15 минут.
Результаты обследования
В ходе УЗИ сердца изучению подлежат морфологические и функциональные изменения сердечной мышцы, а также клапанный аппарат. Диагностика построена на исследовании
- толщины стенок органа;
- объема полостей предсердий и желудочков;
- особенностей состояния миокарда и клапанного аппарата;
- сократительной способности сердечной мышцы;
- характера движения крови по разным отделам в режиме реального времени.
Функционально узкая аорта
ЭхоКГ критерии:
- Значение диаметра аорты, соответствующее 3-10 процентили
нормального распределения популяции. - Отсутствие значимого градиента давления между аортой
и левым желудочком.
При исследовании диаметра аорты у детей от 3 до 15 лет в популяции,
нами выявлено варьирование данного размера в широких пределах. В этом
отрезке онтогенетического развития просвет аорты увеличивается в 1,5-2
раза. Сравнение эхометрических показателей корня аорты у 1800 детей
в возрасте 3-15 лет, выявило взаимосвязь диаметра аорты с антропометрическими
показателями. Корреляционный анализ позволил обнаружить зависимость
диаметра с ростом ребенка (r=0,872 у мальчиков, r=0,634 у девочек)
и в меньшей степени с массой тела (r=0,574 у мальчиков, r=0,532 у
девочек) и площадью поверхности тела. Значение диаметра аорты, соответствующее
3 – 10 процентили выявлено у 5,6% детей, зависимости от возраста детей
не выявлено. Данный факт исключает влияние физиологических периодов
интенсивного роста в онтогенезе на представляемость данного признака
в обследуемой популяции. Приведенные нами данные позволяют сделать
вывод о том,что узкая аорта является генетически детерминированной,
либо врожденной малой аномалией развития сердца. Ни у одного из детей
не выявлено клинических и/или гемодинамических признаков стенозирования.
По данным допплерографического исследования кровотока в восходящей
аорте отсутствовало диагностически значимое увеличение градиента давления,
который в среднем составил 1,3+0,07 м/сек. Дети с функционально узкой
аортой имеют характерную функционально-структурную организацию внутрисердечной
гемодинамики, так у 91,2% мальчиков и 95,4% девочек выявлены пограничные
значения диаметра правого желудочка, соответствующие 90 – 97 процентили.
Конечно-диастолический диаметр левого желудочка имел тенденцию к увеличению
(90-97 процентили) у детей до 7 лет, в то время как у детей старшего
возраста соответствовал 25 процентили. Напротив, поперечный диаметр
левого предсердия у детей до 7 лет обычно соответствовал 25-75 процентилям,
в старшем возрасте увеличивался и, в большинстве случаев, превышал
75 процентиль.
В большинстве случаев у детей с функционально узкой аортой выявлено
повышение мышечной массы левого желудочка, о чем свидетельствовали
значения диастолической толщины задней стенки левого желудочка и межжелудочковой
перегородки, соответствующие 90-97 процентили. Утолщение межжелудочковой
перегородки отмечалось у 35,1% мальчиков и 34,1% девочек, а задней
стенки левого желудочка у 80,7% мальчиков и 88,6% девочек. Отмечено
сочетание функционально узкой аорты с другими аномалиями сердца-дисфункцией
митрального клапана (25,7%), пролапсом митрального клапана (8,9%),
дополнительными трабекулами в полости левого желудочка (10,8%).
Дети с погранично низкими значениями диаметра аорты имеют предрасположенность
к возникновению суправентрикулярных и желудочковых аритмий, а также
недостаточную работоспособность и толерантность к физическим нагрузкам.
Выводы
Большинство шумов в сердце функциональные, но без должной детализации жалоб и наблюдения определить природу нарушения кровотока невозможно. Обследуют и лечат новорожденных детей сроком до 28 дней врачи-неонатологи и кардиологи, позже – педиатры.
Для подготовки материала использовались следующие источники информации.
После рождения малыша не только взвешивают и измеряют его рост. Неонатологи производят полное обследование новорожденного доступными им средствами и методами. Прослушивая сердечный ритм младенца, специалист может отметить присутствие шумов между тонами. Почему они возникают и чем грозит эта патология? Как лечить шумы в сердце у новорожденного?