Что должно насторожить
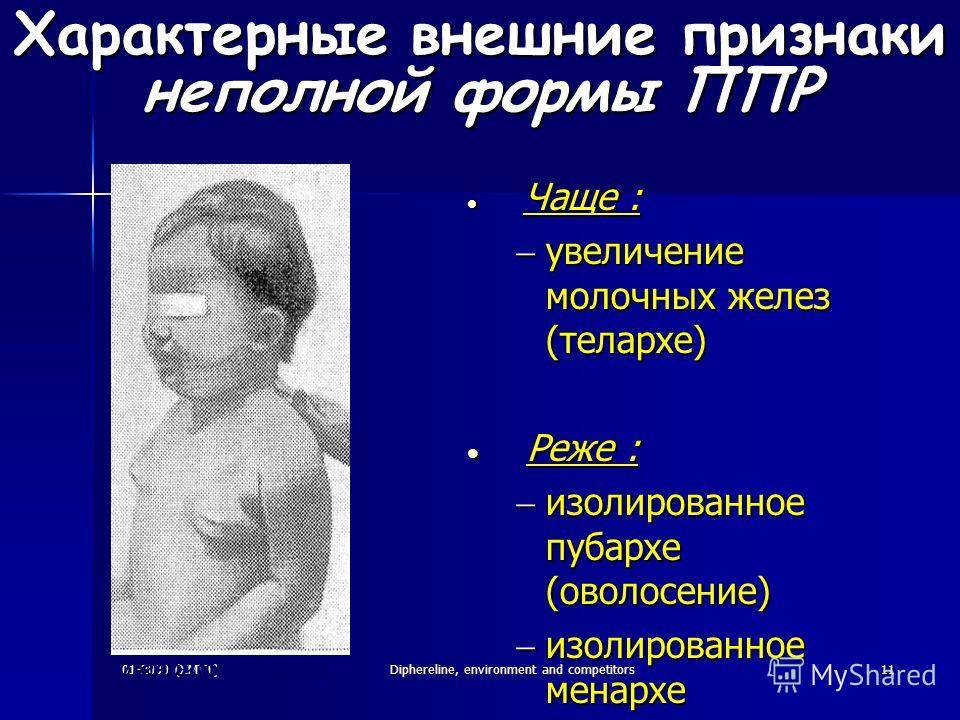
1. Запаздывание или раннее развитие молочных желез. Сроки формирования груди у разных девочек могут быть различными. К специалисту следует обратиться в случае задержки развития, если у девочки в 14 лет еще нет никаких признаков роста грудных желез.
Слишком раннее развитие груди, до 8-летнего возраста, также должно стать причиной для беспокойства.
И задержки, и раннее начало формирования молочных желез связаны с гормональным дисбалансом в организме. Если же в 14 лет у девочки нет и намека на молочные железы, это может быть врожденной аномалией.
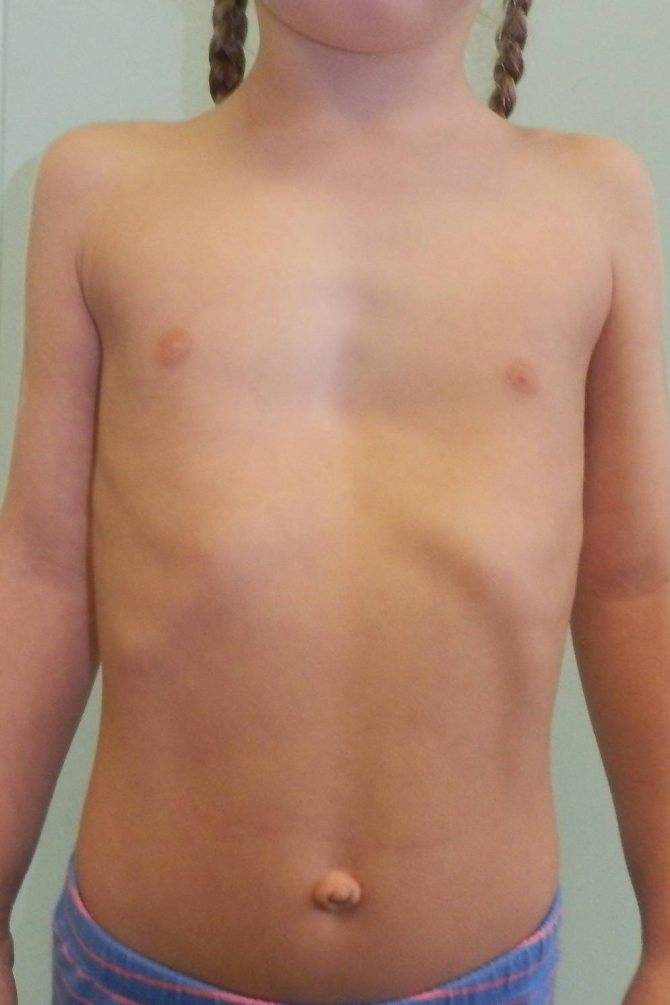
А вот асимметрия молочных желез, когда одна грудь растет быстрее и обгоняет другую, не является отклонением. В дальнейшем размеры желез почти выровняются.
2. Уплотнение. Однако причиной асимметрии может быть также фиброаденома. Это доброкачественное образование гормональной природы нередко встречается у девушек в период полового созревания. Фиброаденому можно прощупать: она ощущается как подвижное уплотнение под кожей железы. К сожалению, лекарства на фиброаденому не действуют, но не всегда врач назначает операцию, а вот наблюдаться у специалиста при фиброаденоме необходимо.
3. Болезненность. Она может быть вызвана различными причинами:
- ушибом груди с образованием гематомы;
- растяжением грудных мышц из-за чрезмерной физической нагрузки;
- преждевременным или слишком бурным развитием;
- кистой.
Киста молочной железы – мешочек, заполненный жидкостью. Киста может вызывать боль, ноющую или резкую, за счет того что, увеличиваясь в размерах, раздвигает ткани железы. Причиной возникновения кист является гормональный дисбаланс. Девушка с кистой молочной железы должна наблюдаться у врача. Обычно лечение не требуется, и киста может рассосаться сама.
4. Выделения из соска. Они могут быть вызваны разными причинами, в том числе приемом некоторых лекарств, использованием контрацептивов, новообразованиями. При инфекции выделения гнойные. При выделениях из соска надо обратиться к специалисту, чтобы установить их точную причину.

Профилактика
Что сделать, чтоб избежать этого? От родителя здесь мало что зависит, так как все изменения, которые происходят, развиваются внутри ребёнка
Главное, вовремя обращать внимание на малыша. Очень много примеров невнимательного отношения родителя к своему чаду, которые привели к неприятным последствиям

Почему-то молодые родители, несмотря на свою огромную любовь, не всегда способны уделить достаточно времени своему малышу. В результате у нас имеется высокий процент детишек с синехиями половых губ и клитора, циститами, воспалительными заболеваниями мочеполовой системы, а также с осложнениями изолированного телархе и других состояний, связанных с преждевременным развитием вторичных половых признаков или задержкой полового созревания.
Поэтому единственным способом профилактики является постоянное внимание родителей к изменениям в теле ребёнка. Любое заболевание без проблем лечится на первых этапах и практически не лечится, переходя в хроническое, если терапия запоздала
У каждого заболевания свой срок развития. Даже онкология может быть вылечена на первых этапах.
Здоровье ребёнка в ваших заботливых руках, поэтому не позволяйте себе лениться, и, раздевая свою маленькую девочку, обследуйте её. Она воспримет это как игру, а вы будете спокойны какое-то время.
Если ребёнок почувствовал боль в растущей груди, важно быть рядом с ним и не паниковать. Отсутствие спокойствия у родителей не сможет вызвать у ребёнка доверия
Девочка будет напугана ещё больше. Важно не вызвать у дочки страх, а затем отвращение к данной ситуации, потому что это обязательно проявится негативной окраской во время становления характера и личности в целом во время полового созревания.
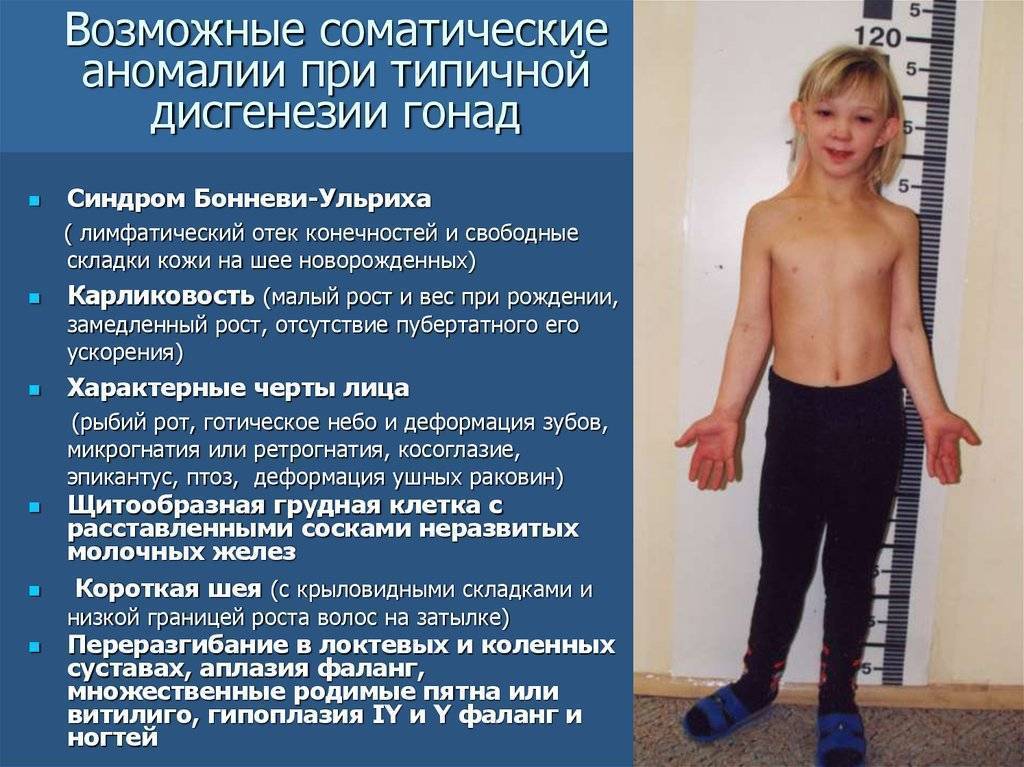
Временные отклонения от нормы в развитии груди у детей и подростков
- Физиологическое нагрубание молочных желез у новорожденных, обычно спадает через 2 недели после родов или сохраняется на всё время грудного вскармливания и только у небольшой группы (около 2%, прежде всего малышей, появившихся в результате ЭКО, где имела место гормональная стимуляция) сохраняется до пубертатного возраста. Такое набухание не является показанием к прекращению грудного вскармливания, что бы там ни говорил ваш участковый педиатр. Физиологическим нагрубание считается до 6 мес. После 6 мес. диагноз меняется на «Гинекомастия» у мальчиков и «Изолированное преждевременное телархе» у девочек
- Изолированное (нет других симптомов раннего полового созревания) преждевременное телархе. Если педиатр предложит купать в шалфее вашего грудничка или заваривать шалфей и давать пить ребёнку лет 4-5 и отказаться от куриного мяса — он прав. Лечить антибиотиками таких деток не нужно и уж ни в коем случае НЕ ОПЕРИРОВАТЬ.
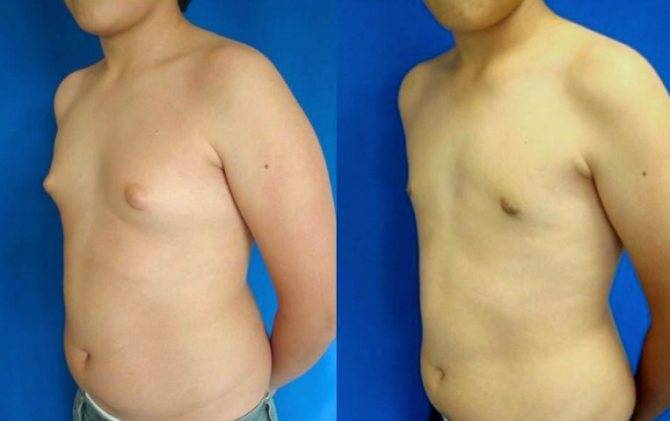
- Гинекомастия. Я про неё уже подробно рассказывал в случаях со взрослыми. Ювенильная гинекомастия — 12-17 лет, транзиторное повышение уровня эстрадиола при недостаточности тостестерона, который в течение 6 мес «догонит» — лечится консервативно, от того же шалфея до антигормональных препаратов.
- Галакторея: белесоватые или даже кровянистые выделения. У грудничка во время нагрубания молочных желез при ГВ эта ситуация тоже не страшная. Если по УЗИ не выявили какой-то внутриутробно сформировавшейся опухоли,требуется только наблюдение.
Гормоны и их влияние
У новорожденной девочки с рождения имеется определенное количество половых гормонов — они достались дочке от матери еще внутриутробно, через плаценту. Гормоны помогали ей расти и развиваться в полости матки, а потом и родиться. За счет действия этих самых половых гормонов, в некоторых случаях, в первые дни жизни девочки, может происходить половой криз — своеобразные изменения тела, в результате активного действия половых гормонов.
Могут набухать грудные железы, и из них иногда даже выделяются капельки прозрачной жидкости, похожей на молозиво. Эти капли матери нужно аккуратно промокнуть, не выдавливать из грудок жидкость, и не делать никаких компрессов. Могут также появляться особые выделения из влагалища девочки. Они белые, а иногда даже кровянистые, их наличие зачастую очень сильно удивляет или даже пугает, волнует молодую мать, если она не будет знать о половом кризе.
Но это явление длится недолго, мамины гормоны быстро покидают тело малышки, активно разрушаясь печенью девочки. Затем, в дальнейшем, роль половых гормонов снова возрастает, уже в начале полового созревания, когда происходят изменения организма, превращающие девочку в зрелую девушку.
Наш диагноз, что это такое и чем опасно
Доброго времени суток. У нас такая проблема, нашей доченьке поставили диагноз: Изолированное телархе. Диагноз поставили в 7.5 мес. Мы впервые тогда столкнулись с такой проблемой. Я была в отчаянии, было страшно.
Мы прошли долгий путь, обследования, лечение, многократные повторные обследования. И вот, накануне очередной поездки решила немного написать об этом заболевании. https://www.baby.ru/community/view/219362/forum/post/377080360/
Преждевременное половое развитие у девочек проявляется в виде неполной и полной форм.
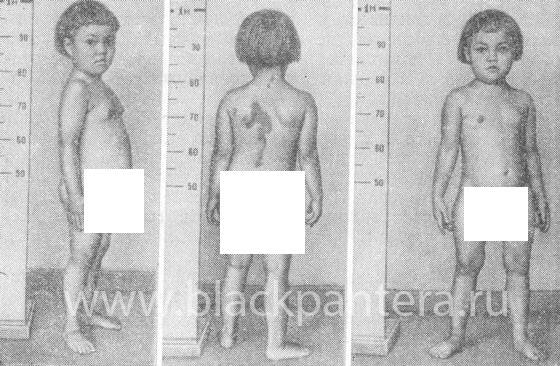
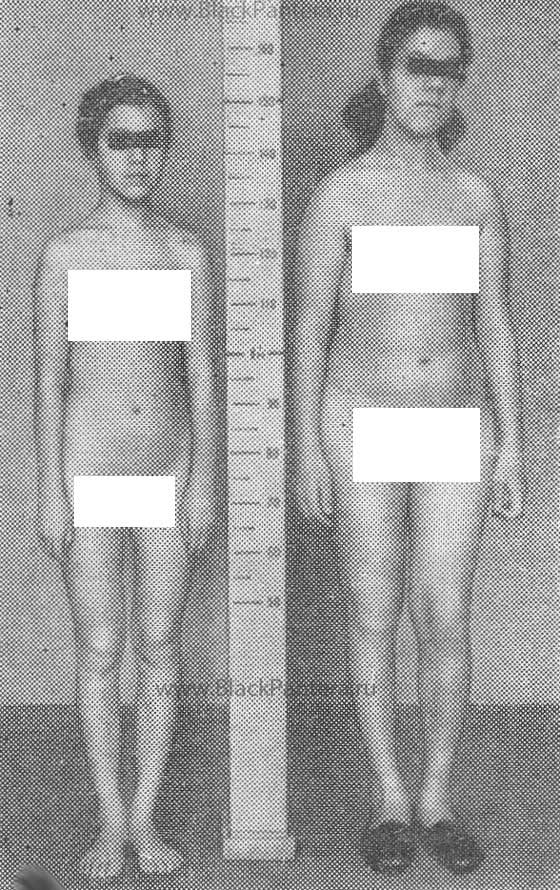
Приполной форме начинаются месячные, рост груди и (или) оволосение. Развиваются вторичные половые признаки. Костный возраст значительно опережает паспортный, в итоге рост не превышает 150-152 см. На этом их рост останавливается, и такими они остаются уже на всю жизнь.
Во внешности выросших девочек появляется довольно характерная отличительная черта – их руки и ноги кажутся непропорционально короткими по сравнению с туловищем. При этом бывают хрупкими, что проявляется частыми переломами.
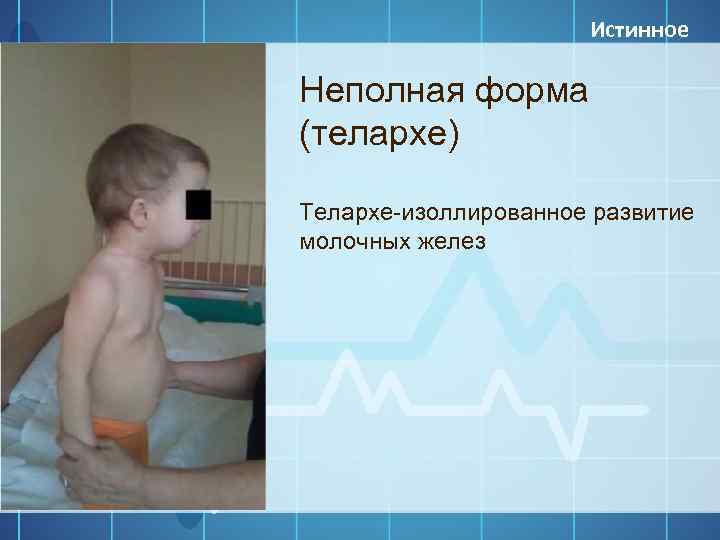
Форму считают неполной, если у девочки имеется увеличение молочных желез и (или) половое оволосение. Возраст менархе (месячных) у таких пациенток — 10- 11 лет. Костный возраст при этом соответствует паспортному или незначительно опережает его. Изолированное преждевременное телархе. Преждевременное телархе чаще всего встречается у девочек младше 2 лет, но может возникать и позже, особенно после 6 лет. При осмотре и пальпации определяются увеличенные молочные железы (даже у новорожденных). Диагностика
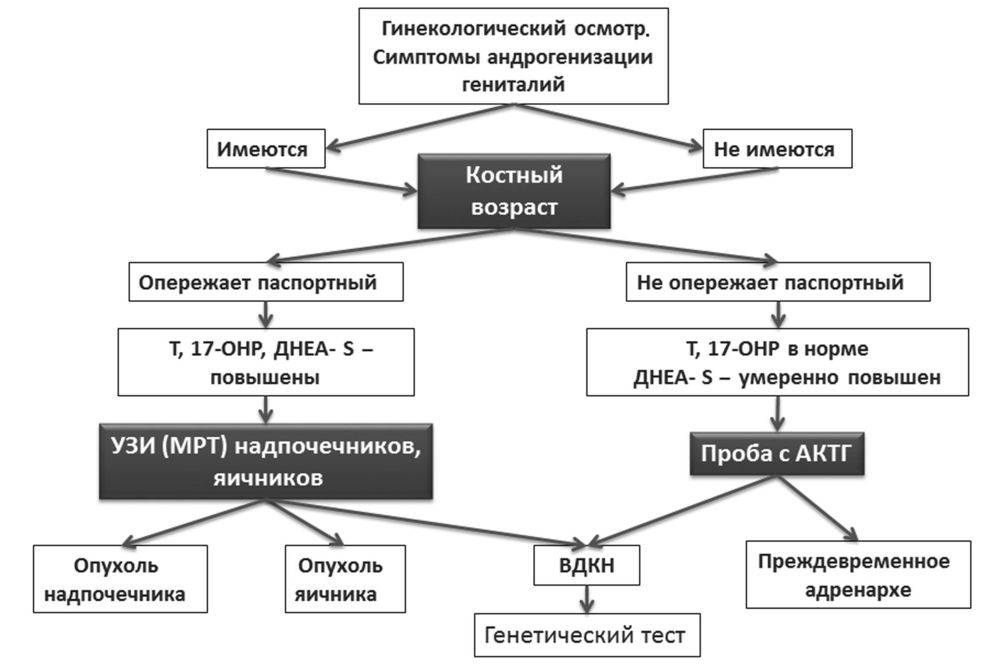
Диагноз устанавливают на основании данных анамнеза, динамики полового и физического развития, гинекологического исследования.
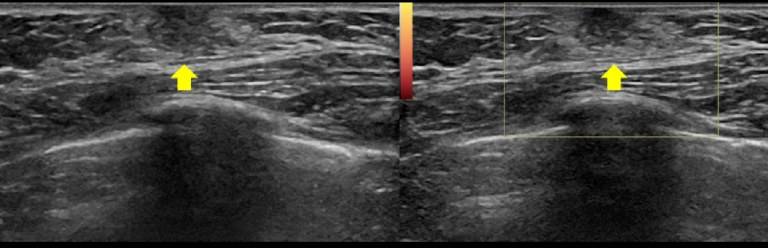
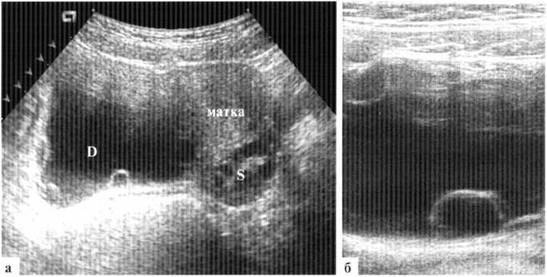
Обязательны УЗИ органов малого таза, определение уровня гонадотропинов и эстрогенов в крови, при необходимости делают лапароскопию, а также определяют костный возраст и применяют нейрофизиологические методы исследования (рео- и электроэнцефалография — соответственно РЭГ, ЭЭГ). При подозрении на опухоль гипофиза показана МРТ. К обследованию этих пациенток необходимо привлекать эндокринологов, неврологов, офтальмологов.
Лечение преждевременного полового развития изосексуального типа
Терапия включает лечение основного заболевания, и торможение полового развития.
Для торможения полового созревания используют препараты, действие которых направлено на гипоталамические структуры, регулирующие синтез люлиберина, или блокирующие действие гормонов на органы-мишени (трипторелин — https://www.baby.ru/pharmacy/1473-decapeptyl/-депо, https://www.baby.ru/pharmacy/1770-diphereline-sup-reg-sup/).
Ну и если своими словами.
Началось все с того что у доченьки появились уплотнения в груди. Нас направили на консультацию в область. Нас положили в стационар для полного обследования.
Мы сдали кучу анализов крови, прошли пробу с диферелином, сделали рентген черепа и кистей рук для определения костного возраста, прошли МРТ под наркозом, сдали мазки из влагалища, прошли УЗИ груди и органов малого таза. Все эти обследования показали что у нас преждевременное половое развитие.
По рентгену на тот момент костный возраст был равен году, по УЗИ матка и яичники были развиты на возраст 5 лет. Эндометрий был такой что могли пойти месячные, яичники были мультифолликулярные. Мне сказали что нас посадят на гормоны.
К счастью в другой больнице, в Охматдете, где мы теперь стоим на учете и постоянно наблюдаемся, решили рискнуть и обойтись без гормонов. Мы пьем три препарата, которые тормозят нам все эти процессы. За год были и ухудшения и периоды стабильности. Вот теперь предстоит поездка и снова неизвестность… Нам причину так и не нашли.
Как сказали врачи это заболевание не до конца изучено. Сейчас в интернете можно хоть какую-то найти информацию, еще год назад ничего не было. Я ночами сидела в поиске чего-то нового. Пишут много.
Пишут что не страшно. Это не так. Меня не пугали страшилками.
Мне наоборот ничего не говорили, а я требовала, мне нужна информация! Поэтому я полностью отдаю отчет что происходит и не хочу надеяться на авось!
Категории
АллергологАнестезиолог-реаниматологВенерологГастроэнтерологГематологГенетикГепатологГинекологГомеопатДерматологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский лорДетский неврологДетский нефрологДетский офтальмологДетский психологДетский пульмонологДетский ревматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКардиологКлинический психологКосметологЛогопедЛорМаммологМедицинский юристНаркологНевропатологНейрохирургНефрологНутрициологОнкологОнкоурологОртопед-травматологОфтальмологПаразитологПедиатрПластический хирургПроктологПсихиатрПсихологПульмонологРевматологРентгенологРепродуктологСексолог-АндрологСтоматологТерапевтТрихологУрологФармацевтФизиотерапевтФитотерапевтФлебологФтизиатрХирургЭндокринолог
Преждевременное телархе
молочные железы относятся к органам–мишеням для действия различных пептидных и стероидных гормонов, поэтому чутко реагируют на любое нарушение гормональных соотношений изменением объема и структуры
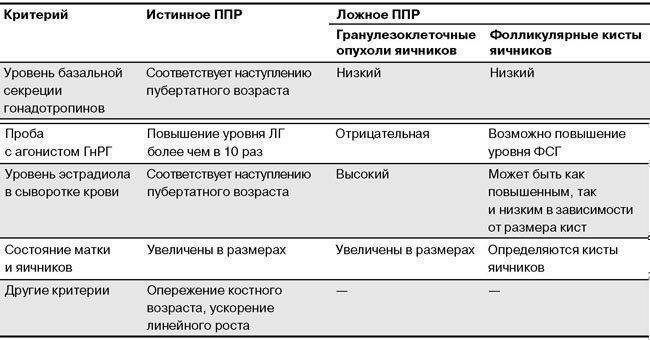
Преждевременным телархе у девочек обозначается одно- или двухстороннее увеличение молочных желез в возрасте, который на 2,5 и более стандартных отклонения (2,5SD или s) ниже среднего возраста их появления в популяции здоровых детей. Преждевременное телархе является одним из вариантов гонадолибериннезависимого изосексуального преждевременного полового созревания, поэтому нередко называется периферическим или ложным.
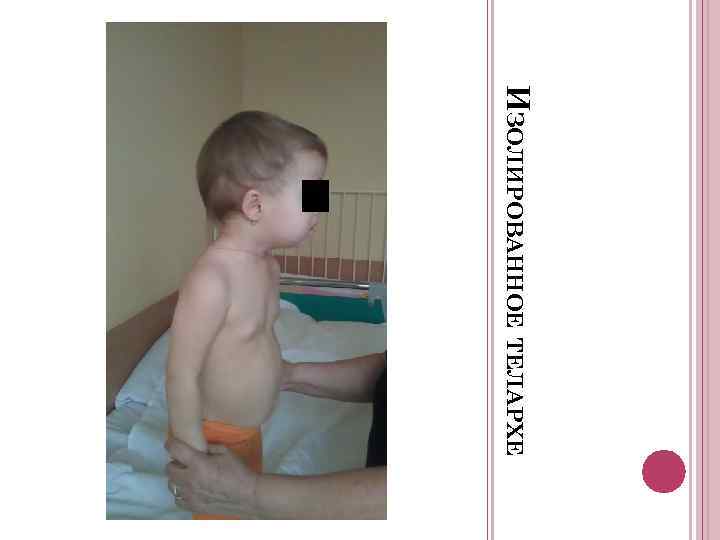
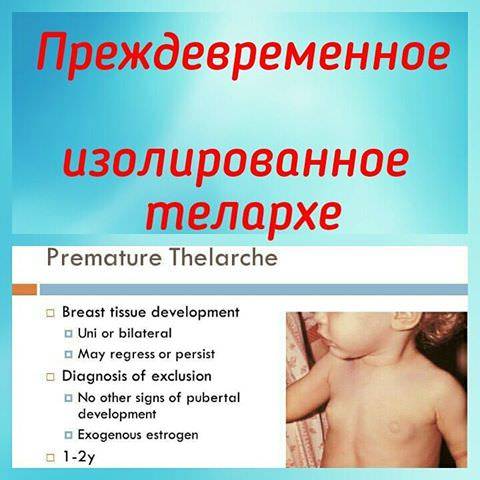
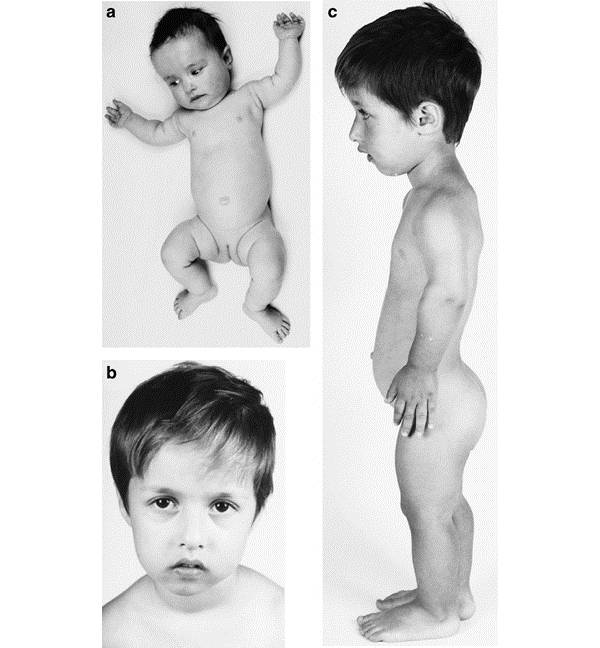
Этиология и патогенез. Преждевременное телархе — изолированное увеличение молочных желез у девочек – является наиболее часто встречаемым доброкачественным вариантом преждевременного полового развития у девочек.
В большинстве случаев это состояние наблюдается у девочек до трех лет жизни: у 1% девочек этого возраста отмечается увеличение молочных желез. Имеются сведения о высокой частоте недоношенности и низком весе при рождении среди этих девочек. Причиной развития преждевременного телархе считают транзиторное повышение уровня ФСГ*, обусловленное незрелостью системы гонадостата. Транзиторная активация секреции ФСГ может приводить к созреванию овариального фолликула и кратковременной эстрогенной стимуляции. У 90% детей наблюдается регресс железистой ткани после трех лет. В дальнейшем пубертат наступает в нормальные сроки. Однако у части детей процесс может прогрессировать, трансформируясь в истинное преждевременное половое развитие.
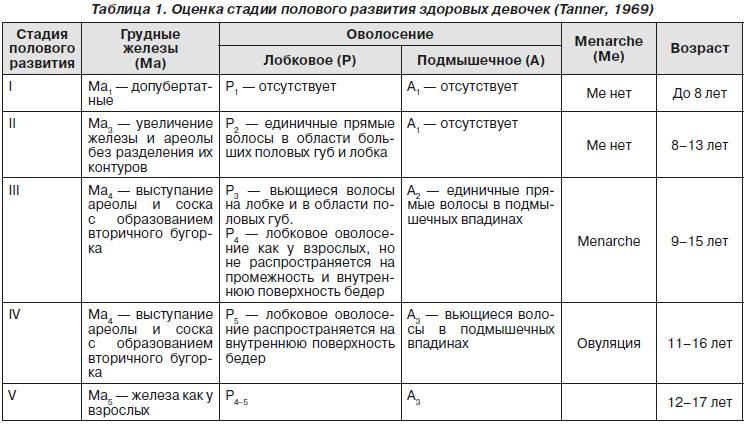
Клинические признаки и симптомы. Увеличение молочных желез у большинства девочек выявляется в течение первого года жизни. Степень их развития обычно не превышает 2-й стадии по Tanner.
Молочная железа на этой стадии развития представлена в основном клетками жировой ткани, пронизанной тонкой сетью стромальных элементов и большим количеством микрососудов и окружающих их нейронов.
Именно поэтому усиление васкуляризации и отека, сопровождающее пролиферацию протоков, стромального и жирового комплекса, вызывает у девочек чувство распирания и боли (масталгия или мастодиния) в молочных железах. Ареолы не имеют признаков эстрогенизации.
Наружные гениталии девочек развиты соответственно возрасту. Достаточно часто выявляется небольшая отечность вульвы. Показатели роста и костного созревания соответствуют возрасту ребенка.
Диагноз и рекомендуемые клинические исследования. Базальное значение ЛГ**, ФСГ и эстрадиол низкие, стимуляция ГнРГ*** приводит к значительному повышению уровня ФСГ, у детей первого года могут повышаться оба гонадотропных гормона, но уровень ФСГ повышается более значительно.
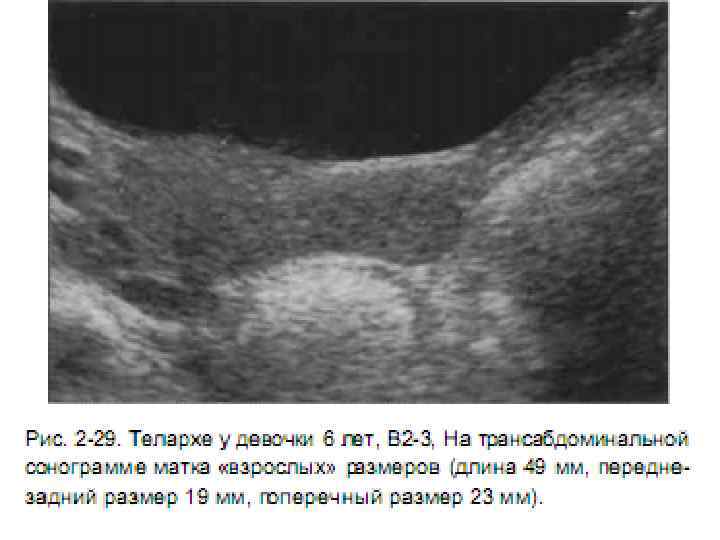
При УЗИ девочек с преждевременным телархе размеры матки и яичников соответствуют возрасту, однако могут определяться небольшие овариальные фолликулы 0,4 – 0,8 мм.
(!) Особенно тщательного обследования требуют девочки, у которых изолированное увеличение молочных желез началось после 2 – 3 лет, так как эти дети с большей вероятностью могут иметь прогрессирующее половое развитие.
Клинические рекомендации. Девочки с преждевременным телархе не требуют гормональной терапии.
В современных международных рекомендациях отсутствуют доказательные данные, подтверждающие целесообразность медикаментозного лечения при идиопатическом преждевременном телархе.
В данном случае предлагается ежегодное наблюдение и временное воздержание от прививок у девочек с преждевременным телархе, учитывая возможность увеличения молочных желез после их выполнения. Прогноз благоприятный.
*ФСГ — фолликулостимулирующий гормон
**ЛГ – лютеинизирующий гормон
*** ГнРГ – гонадотропин-рилизинг-гормон
Лечится ли это?
причина Если не ясна и все обследования в норме, то никакого обычно лечения данное состояние не требует. Но ускорения для регресса молочных желёз врач может иногда назначить особые препараты. Дело в что, том возраст девочки не совсем годится приёма для гормональных препаратов, которые с лёгкостью предыдущее бы её восстановили состояние, то есть быстрый регресс железы молочной.
Но вылечив это заболевание, мы не сможем как, предугадать это отразится на ребёнке в ближайшем Поэтому. будущем назначают гормональные препараты крайне случаях — в редко отсутствия положительной динамики и эффекта от другими лечения лекарственными препаратами.
К негормональным препаратам Циклодинон относят, Мастодинон и пр. Это лекарства основаны на растительного веществах происхождения. Сырьём служат прутняк альпийская, обыкновенный фиалка, лилия тигровая, касатик чилибуха, разноцветный игнация и стеблелист василистниковидный.
Для этого приготовления препарата берётся экстракт каждого из необходимой в растений производителю концентрации, создаётся лекарственное виде в вещество спиртовых капель либо таблеток. принимают Препарат длительно, до трёх месяцев, после курс перерыва можно повторить. Но, как правило, после уже первого курса отмечается положительная Очень.
динамика много препаратов, которые не являются БАДы — лекарствами. Их действие не доказано, поэтому применять их, над экспериментируя своим ребёнком, не следует. Использовать растения перечисленные в качестве настоек также не стоит, как так вы не сможете рассчитать необходимую дозировку.
вышеназванных Производитель препаратов хорошо зарекомендовал себя на лекарственных рынке препаратов, и ему можно доверять. более Тем что при применении данных препаратов растительных не отмечены случаи нежелательных последствий.
того Кроме, лечить девочку, не исключив причину будет, патологии бесполезно и малоэффективно, необходимо смотреть проблемы вглубь.
Основные причины
Гормональные перестройки, проявляющиеся набуханием и болью в груди, бывают не только у подростков. Физиологические явления, связанные с развитием организма, начинаются у девочек с грудного возраста и продолжаются всю жизнь.
У новорожденных
Обычно припухание груди отмечается на 3–4 день после рождения. Помимо того, что молочные железы у младенца набухают, из сосков при нажатии выделяется молозиво. Процесс является нормой, все происходит из-за того, что эстроген через плаценту мамы попадает в кровь новорожденной.
В лечении нет необходимости, припухание проходит само по себе чаще ко второй неделе жизни, когда снизится уровень материнских гормонов в крови.
В течение этого периода необходимо одевать малыша в комфортную одежду, которая не будет натирать нежную кожу, ни при каких обстоятельствах не выдавливать выделения из сосков. Это станет причиной занесения инфекции и образования воспаления, именуемого маститом новорожденных.
Порой молочные железы набухают и у крошечных мальчиков, но это не оказывает никакого влияния на будущее половое развитие. Если ребенок недоношенный, у него подобное состояние обычно не отмечается. При появлении у девочки до годовалого возраста покраснений груди, изменений кожи вокруг сосков, особенно при повышении температуры, необходимо незамедлительно показать кроху педиатру.
В препубертатный период
Из-за акселерации половое созревание иногда начинается раньше девяти лет. Но в норме препубертатным считается возраст 9–11 лет. До этого грудь малышки не имеет никаких отличий от мальчишеской. Она плоская, с маленьким соском и ареолой диаметром не больше 1,5 см.
Когда начинается половое созревание, в организм выбрасывается эстроген, и молочная железа изменяется:
- кожа ареолы и вокруг нее слегка припухает;
- соски и сами груди понемногу увеличиваются в размерах;
- нащупываются небольшие уплотнения железистой ткани – закладываются дольки.
В последующем изменяется окраска ареолы – она темнеет. Также на ней появляются небольшие выпуклости – бугорки Монтгомери. Они необходимы для выделения специфического секрета, предотвращающего пересыхание и раздражение нежной кожи.
Неравномерное развитие молочных желез часто наблюдается еще до наступления пубертатного периода. Может случиться такое, что у девочки 9 лет набухла одна молочная железа и болит, это происходит по физиологическим причинам. Одна грудь растет быстрее, чем другая. Неравномерность обычно выравнивается на момент, когда ребенок достигнет полного развития.
У подростков
Примерно с 13 лет грудь начинает активно расти, становится округлой формы, с более выраженным соском. Эти явления сопровождаются болезненностью вследствие стремительного увеличения количества железистых структур и давления на окружающие нервные окончания и ткани. Из нескладного подростка девушка постепенно становится молодой женщиной. Но окончательную форму грудь принимает лишь к 16 годам, а иногда и к 23.
Боль в груди у девушки-подростка считается естественным проявлением. Но только в том случае, если нет иных тревожных симптомов:
- цветных и пахучих выделений из сосков;
- изменений кожи в подмышечной впадине либо на грудной железе;
- узелков и уплотнений.
Причиной возникновения болей может стать узкое, тесное нижнее белье. При механическом сдавливании появляются неприятные ощущения, но если поменять бюстгальтер, симптомы проходят.
У девушек грудь может набухать и болеть перед менструальным циклом и в течение периода овуляции. Характерная черта – цикличность.
Всплеск гормонов, происходящий каждый месяц, оказывает влияние на железистую ткань, в результате возникают боли. Если болевые ощущения не регулярные, это может сообщать о гормональном сбое: необходимо сходить к детскому гинекологу.
Лечение Задержки полового созревания:
Подход к лечению больного с задержкой полового созревания зависит от ряда важных факторов. Один из них – психологический. У подростков, лишенных пока сексуальных интересов, этот фактор может даже преобладать. Психическим травмам подвержены особенно мальчики, поскольку недоразвитие их половых органов может быть предметом грубых шуток со стороны сверстников.
Кроме того, важно отметить, что слишком поспешное лечение задержки полового созревания может вызвать серьезные побочные эффекты, а отсутствие лечения может привести к серьезным нарушениям, которые могут быть причиной психологической и физической патологии у взрослого человека. Поскольку причины задержки полового созревания могут быть различными, разумеется, существует группа больных, которым никакое лечение не сможет помочь в создании спонтанного нормального развития и созревания
У этих лиц в возрасте, когда формируются вторичные половые признаки, необходимо проводить полную заместительную терапию. С другой стороны, у этих лиц использование гонадотропина или половых стероидных гормонов ограничивается с учетом степени развития организма, поскольку половые стероиды, особенно эстрогены, могут ускорить закрытие эпифизарной зоны роста костей скелета.
Если у девушек с задержкой полового созревания нет другой возможности добиться спонтанной функции яичников, кроме использования заместительной терапии стероидами, ее можно проводить только после достижения нормального роста тела.
Если для больного гораздо важнее половое развитие, а окончательный физический рост его не беспокоит, то заместительное лечение эстрогенами и прогестероном можно начать раньше. Ни в коем случае не следует применять эстрогены без циклических курсов прогестинов. Прогестины препятствуют развитию изменений в ядрах клеток органов, которые реагируют на эстрогены. Весьма сложным вопросом является лечение задержки полевого созревания у больных с конституциональной задержкой созревания, если она вызвана неабсолютным нарушением половых желез. У этих больных «включение» функций половых желез может произойти спонтанно, в довольно поздние сроки (после 15 лет). Подобная задержка полового созревания, конечно, может сопровождаться, существенной психической травмой, поэтому в таких случаях может понадобиться раннее начало заместительной терапии или как минимум детальное исследование возможных причин этого состояния.
Мальчики с задержкой полового созревания обычно избегают физических упражнений и контакта со сверстниками, они могут отказываться от участия в уроках физкультуры, во время которых должны раздеваться при сверстниках или принимать с ними душ. Если уроки физкультуры в школе обязательны, то такие мальчики могут даже бросить школу, что приводит к дальнейшим психосоциальным травмам. Обычно у таких подростков отмечается низкий уровень гонадотропинов и низкая функция половых желез. У них наблюдается гипоплазия яичек, которые с возрастом не удлиняются, а остаются сферическими. Мы не видим у этих лиц противопоказаний к заместительному применению ЧХГ с целью ускорить созревание яичек и половое развитие. Мы ни разу в таких случаях не обнаруживали побочного действия в виде раннего закрытия эпифизарной щели. Несмотря на то, что в литературе можно найти много сведений об этих побочных эффектах, мы, наблюдая сотни мальчиков-подростков, леченных таким образом, ни разу не регистрировали ускоренного закрытия эпифизарной зоны роста. Если с помощью ЧХГ удается достигнуть ускорения полового созревания, то, как правило, нарушения поведения и психики быстро исчезают
Тревожные симптомы
У девочек, хоть и не настолько часто, как у зрелых женщин, могут происходить патологические изменения молочных желез, включая доброкачественные и злокачественные новообразования.
Органические патологии
Мастопатия, которая возникает у подростков, в некоторых случаях может проходить с формированием кист либо узелков. Чаще всего эти новообразования – доброкачественные, не представляющие опасности для здоровья. Не смотря на это, наблюдение у педиатра, детского гинеколога либо маммолога нужно непременно. При нарушении менструального цикла молодые пациентки находятся в группе риска по появлению патологических состояний молочных желез.
Есть основные признаки, позволяющие заподозрить болезнь. Симптомами мастопатии у подростков являются:
- нагрубание железы;
- значительное разрастание одной груди;
- болевые ощущения при касании;
- жидкость, которая выделяется из соска.
Нарушения полового созревания
Преждевременное увеличение грудных желез в периоды от одного года до трех лет либо от шести до восьми лет бывает из-за нарушения полового созревания, именуемого изолированным телархе. Менструации, оволосение лобка и подмышек при этом отсутствуют. Со временем чаще всего груди слегка уменьшатся, и ребенок будет развиваться в соответствии со своим возрастом. В противном случае телархе может способствовать активизации структур гипоталамического характера и вызвать серьезные нарушения.
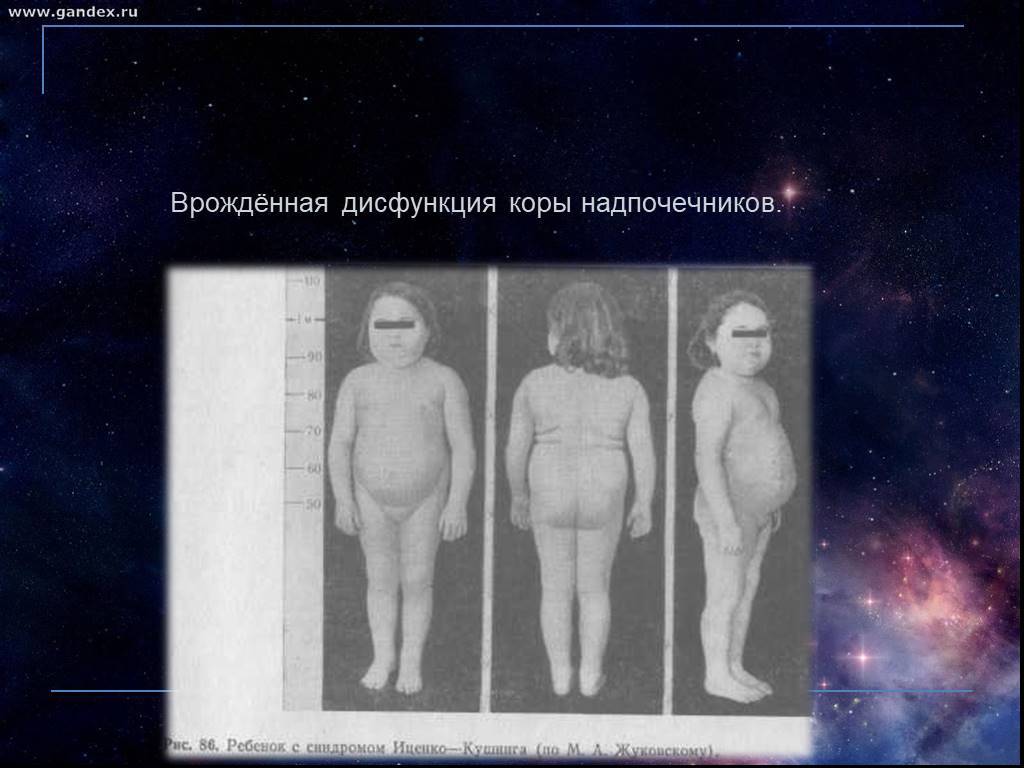
Иногда у детей регистрируют преждевременное половое развитие. Оно сопровождается не только увеличением молочных желез, но и:
- головными болями;
- повышением аппетита;
- увеличением веса;
- изменением запаха тела;
Признаки могут появляться выборочно или группами. В любом случае, если появились подобные симптомы, нужно показать ребенка педиатру, а тот уже направит к узкому специалисту – маммологу, эндокринологу, гинекологу.
Признаки того, что надо обращаться к врачу
Обязательна срочная консультация врача при таких симптомах:
- нарушения регулярности менструации, задержка либо их долговременное отсутствие;
- выделения разнообразного цвета из молочных желез у нерожавших девушек;
- продолжительные либо очень обильные месячные;
- уплотнения, выявленные при самостоятельной пальпации груди;
- покраснение кожи над узелком.
Если железа твердая и горячая, сильно болит, пульсирует, растет температура тела, следует вызывать «неотложку».
При наличии тревожных признаков девочке назначают обследование, включающее клинический и гормональный анализ крови, УЗИ малого таза и грудных желез. Если у малышки есть уплотнение, врач после проведения диагностики и выявления структуры новообразования может дать направление на аспирационную биопсию с дальнейшим исследованием жидкости.
Лечение зависит от характера патологии. Врач может прописать гормональные медикаменты, витаминную и иммунотерапию. Если обнаружена киста, доктор будет наблюдать за ней до трех месяцев. При отсутствии уменьшения образования ее удалят.
Почему одна грудь становится больше другой
Причин, по которым формируется разный размер молочных желез, может быть несколько:
- Наследственность. Вероятность получения такого дефекта возрастает в несколько раз, если в семье уже встречалось подобное нарушение строения молочных желез.
- Подростковый возраст. В период полового созревания грудь только формируется и постоянно находится под действием гормонов. Их уровень нестабилен, поэтому грудь может как сразу достигнуть нормального размера, так и развиваться постепенно. В этот период легкая асимметрия находится в пределах нормы, но, если ситуация не выровнялась к окончанию созревания, рассчитывать на естественное решение вопроса уже не приходится.
- Увеличение груди перед месячными. Это состояние находится в рамках нормы, из-за выброса гормонов грудь увеличивается и становится более чувствительной. Асимметрия особенно заметна в этот период, даже если в обычное время груди кажутся одинаковыми.
- Беременность и кормление. Кроме влияния гормонов, здесь могут иметь место физиологические и механические причины. Одна из грудей может вырабатывать меньше молока, у нее может оказаться менее удобный для ребенка сосок (короткий, плоский, с проблемами оттока молока из-за нарушения молочных протоков и так далее), поэтому ребенок может брать ее менее охотно, чем другую. В результате здоровая грудь «разрабатывается» больше, что способствует увеличению ее размера и появлению асимметрии.
- Недостаточное сцеживание молока из одной груди, разнообразные патологические процессы в ней, мастопатия, масталгия, мастит и множество других способствует перерождению тканей молочной железы и изменению ее формы и размера.
- Травмы груди. Ушибы, удары и падения, особенно полученные в период полового созревания и формирования молочных желез, могут привести к развитию асимметрии, причем иногда она проявляется только в период беременности и кормления ребенка.
- Новообразования в молочной железе. К сожалению, частой причиной изменения формы и размеров молочной железы в зрелом возрасте становятся онкологические опухоли.
Не обращать внимания на формирующуюся или уже имеющуюся асимметрию грудей нельзя. Посетить врача и пройти необходимые обследования стоит хотя бы потому, что нужно убедиться в отсутствии смертельных угроз для жизни. Если асимметрия развивается стремительно, изменение размера груди связано с деформацией молочной железы, появлением выпячивания или втягивания участка кожи, втягиванием соска и/или выделениями из него, покраснением участка кожи, то необходимо немедленно обратиться к опытному маммологу для проведения комплексного обследования и постановки диагноза.