Лечение
Медикаменты являются краеугольным камнем лечения. В течение первых трех недель головной боли, как правило, используются абортивные лекарства. Если головные боли продолжаются после трех недель, то назначается дополнительная терапия.
Абортивная терапия
Выбор абортивной терапии зависит от типа головной боли. Основные лекарства для лечения посттравматических головных болей по типу головных болей напряжения типа являются анальгетики, НПВС. Миорелаксанты более эффективны при ПТГБ, чем при обычных головных болях напряжения, из-за наличия шейного мышечного спазма. Но эти препараты рекомендуется принимать только в течение 1-2 недель. Если же боли сохраняются, то в таком случае необходимо подключать профилактическое лечение. Если посттравматические головные боли имеют мигренозный характер,то используются те же препараты, что при и мигрени. Противорвотные препараты эффективны для многих пациентов. Первичные абортивные мигрени включают: Excedrin, аспирин, напроксен (Naprosyn или Anaprox), ибупрофен (Motrin), кеторолак (Toradol), Midrin, Norgesic Форте, Butalbital, Эрготамины, Суматриптан, кортикостероиды, наркотики и седативные средства.
Профилактическое лечение
В течение первых 2- 3 недель в период после травмы, как правило, применяются абортивные препараты, такие как противовоспалительные средства. Большинству пациентов не нужно ежедневно принимать профилактические лекарства, и посттравматические головные боли постепенно уменьшаются с течением времени.
Как улучшить самочувствие ребенка
Определив причины, по которым болит шея сзади у ребенка, воспользуйтесь некоторыми способами для облегчения состояния. К примеру, ребенку можно дать «Ибупрофен», что поможет устранить воспаление и боль. Также стоит сделать горячий компресс, что снизит проявления мышечного спазма. Но никогда не прикладывайте горячее прямо к коже – нужно использовать полотенце или пеленку. Детям постарше можно предложить сон с мягким воротником или полотенцем вместо подушки, чтобы ребенок не так вертел головой во сне. Можно на 30 секунд наклонить голову к одному и к другому плечу, причем делать это нужно мягко и плавно, чтобы растянуть мышцы шеи; также можно сделать несколько аккуратных круговых движений. Если у ребенка в возрасте 5 лет болит шея сзади, можно попробовать использовать методики глубокого дыхания для расслабления мышц. Ограничьте время, которое ребенок проводит за компьютером и телевизором. При установлении кривошеи ребенку нужно будет делать упражнения для развития и укрепления мышц шеи, это поможет полностью избавиться от недуга.
Лимфаденит: лечение
В лечении лимфаденита главным является устранение причины его возникновения. Соответственно, при одонтогенном лимфадените в зависимости от состояния зуба и возраста ребенка – надо лечить или удалять причинный зуб. Если у взрослых сохранение зуба желательно проводить во всех возможных случаях, то у детей ситуация значительно сложнее. У детей воспаление у верхушки корня лечат только у постоянных зубов, молочные зубы подлежат обязательному удалению. Это связано с широкими корневыми каналами молочных зубов, несформированностью верхушек корней молочных зубов, на которых зияют огромные апикальные отверстия.
Такие зубы невозможно качественно запломбировать, плюс существует слишком большой риск травмы зачатка постоянного зуба. Многочисленные попытки лечения таких зубов заканчиваются почти в 100% случаев осложнениями – развитием гнойного периостита, воспалением и потерей зачатка постоянного зуба, иногда – сепсисом и даже летальными случаями. И это уже не говоря о том, что длительное наличие очага гнойного воспаления у ребенка влияет на весь организм, подавляет его иммунитет, способствуя возникновению частых инфекционных заболеваний, аллергических реакций, бронхиальной астмы и др. патологии. Об этом стоит помнить, когда не слишком компетентный врач предлагает не удалять такой зуб, мотивируя это возможными проблемами с прикусом в будущем.
Соответственно, если имеется возможность сохранить постоянный зуб у ребенка или у взрослого – проводится вскрытие зуба (удаление кариозных тканей, старой пломбы или коронки, ревизия корневых каналов) – для создания оттока гноя через корневой канал. Далее назначается общая терапия, и после прекращения гноетечения воспалительный очаг у верхушки корня зуба лечится стандартно, как при хроническом периодонтите, т.е. с закладкой в корневые каналы специальной лечебной пасты. Все эти действия позволят предотвратить дальнейшее поступление инфекции из очага воспаления – в лимфатические узлы.
1) Лечение серозного лимфаденита –
Тактика лечения серозного лимфаденита будет зависеть от того – на какой день после начала заболевания пациент обратился к врачу (чем раньше, тем больше шансов на успех консервативного лечения). В этом случае вначале используют консервативное лечение – компрессы с 5% раствором димексида, в котором растворяют противовоспалительные медикаментозные средства. Для этого надо к 10 мл 5% раствора димексида добавить по 1 мл раствора гидрокортизона, 50% раствора анальгина и 1% раствора димедрола.
Далее делают классический компресс на тот участок, где находится пораженный лимфатический узел. Раствором обильно смачивают марлевую салфетку, поверх нее накладывают полиэтиленовую пленку (для изоляции раствора от воздуха). Ни в коем случае не стоит делать компресс тепловым, накладывая поверх пленки какой-либо материал или полотенце. Тепловые процедуры, если это не 1-2 день развития заболевания, только усугубят застойные явления в лимфоузле и будут способствовать развитию патогенных микроорганизмов, т.е. переходу серозного воспаления в гнойное (по этой же причине не стоит делать УВЧ, повязки с мазью Вишневского).
Если ребенок или взрослый обращается к врачу в первые 2-3 суток от начала заболевания, наиболее эффективным является применение методов физиотерапии – фонофореза гидрокортизона, электрофореза димексида с антибиотиком и димедролом, лазеротерапии.
2) Лечение гнойных форм лимфаденитов –
Для лечения острого гнойного лимфаденита, обострения хронического гнойного лимфаденита, аденофлегмоны – применяется хирургия. Операция делается в условиях стационара под общим наркозом, причем обязательно выскабливание некротизированных тканей лимфатического узла из раны. При хроническом гиперпластическом лимфадените лимфоузел лучше удалить с последующим гистологическим исследованием (причем, если имеется свищевой ход с прорастанием грануляций к поверхности кожи – лимфоузел удаляют вместе со свищевым ходом).
После вскрытия абсцесса назначают физиопроцедуры — электрофорез ферментов, УВЧ, магнитотерапию, гелий-неоновое облучение, УФО. В зависимости от выраженности воспаления, интоксикации и состояния иммунитета – применяют различные медикаментозные препараты. Прежде всего это дезинтоксикационные и антигистаминные средства, иногда антибиотики. Антибиотики при воспалении лимфоузлов применяются не любые, а те, которые имеют свойство накапливаться именно в лимфатических узлах, например, ампициллин/ сульбактам, цефазолин, клафоран).
Удаление лимфоузла при гиперпластическом лимфадените –
Профилактика представленного заболевания
Паниковать в ситуации, когда болит шея, затылок и кружится голова, нельзя. Стоит обратиться к специалисту, для точного установления причин болей
Самостоятельно определиться с диагнозом невозможно, поэтому перед тем, как приступать к лечению, важно услышать мнение специалиста
Когда причины боли в затылке и шее будут определены, врач составит программу грамотного лечения, с которым не только будет уходить дискомфорт, но и устранится конкретный очаг заболевания.
Лучшим вариантом здоровой жизни является предупреждение заболевания, чтобы потом не искать причины почему болит шея и затылок
Важно придерживаться профилактических рекомендаций, с помощью которых получится избежать данную проблему. Необходимо соблюдать режим труда, и не допускать нахождение тела в одном положении несколько часов подряд
Даже если человек работает сидя, раз в час стоит разминать шейный отдел, выполняя элементарную зарядку. Важно вовремя отдыхать и спать отведенные для взрослого организма 8 часов.
Советуется сохранять положительное настроение: стрессовые ситуации являются причинами боли в затылке и шее, лечение которых гораздо сложнее, нежели просто контроль собственных эмоций. Физические нагрузки тоже вредят здоровью, потому не стоит допускать постоянных воздействий такого характера на организм.
Многие люди отказываются от посещения врача в качестве профилактики. Они не обращаются к специалисту ровно до тех пор, пока возникнувший дискомфорт не станет влиять на жизнедеятельность. Однако предотвратить серьезные болезни помогут периодические визиты к докторам для планового осмотра организма.
Гигрома коленного сустава у детей
Гигрома коленного сустава у детей в большинстве случаев развивается из-за скопления в синовиальной сумке сустава опухолевой жидкости. Среди причин развития опухоли можно выделить травмы в области коленного сустава, постоянное напряжение и нагрузку на сустав из-за чрезмерно активных движений ребенка.
Симптомами проявления гигромы коленного сустава у ребенка, в первую очередь, могут быть визуальные изменения. Практически всегда в области коленной чашечки ребенка наблюдается шаровидное уплотнение разного диаметра, которое представляет собой скопление жидкости. Ребенок при этом не испытывает никаких болевых ощущений, а иногда даже не замечает развития опухоли. Однако при сильных физических нагрузках на колени, а также чрезмерной подвижности у ребенка могут возникнуть болевые ощущения.
Современная медицина предлагает несколько методов лечения гигромы коленного сустава у детей. На начальной стадии развития заболевания можно применять различные массажные практики с использованием целебных трав, а также УВЧ-терапию. В целом данные методы лечения достаточно эффективны, однако при этом существует риск проявления рецидивов. Поэтому хирургическое вмешательство является более надежным методом для избавления от такого заболевания, как гигрома у ребенка.
Диагностика сотрясения мозга
Из-за характера травмы чаще всего диагноз ставится в приемном отделении больницы, врачом бригады скорой помощи на месте происшествия или специально обученным человеком на спортивном мероприятии.
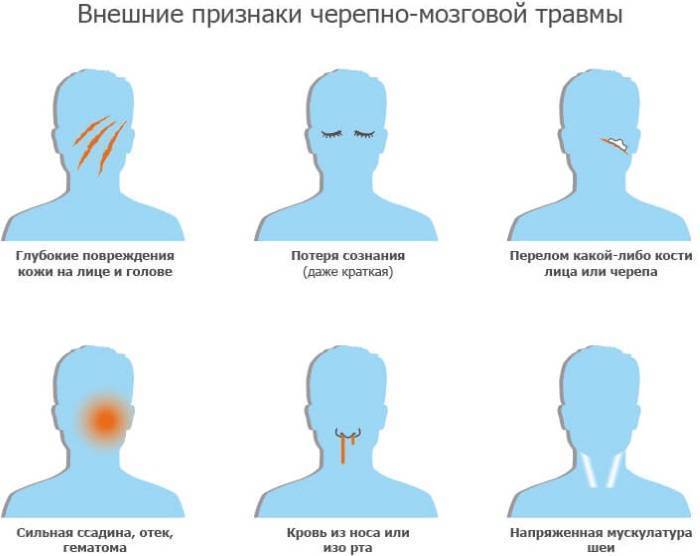
Оказывающий помощь должен осторожно провести физический осмотр, чтобы исключить более тяжелую черепно-мозговую травму, о которой могут говорить такие симптомы, как, например, кровотечение из ушей
Важно следить, чтобы дыхание пострадавшего не было затруднено. Если человек находится в сознании, ему задают вопросы для оценки умственного состояния (особенно памяти), например:
- Где мы находимся?
- Что вы делали до получения травмы?
- Назовите месяцы года в обратном порядке.
Чтобы определить, сказалась ли травма на координации движения, проводят пальценосовую пробу. Для этого человек должен вытянуть руку вперед, а затем коснуться указательным пальцем своего носа.
Если человек без сознания, его не перемещают, пока не наденут специальный защитный бандаж. Так как у него может оказаться тяжелая травма позвоночника или шеи. Отнести пострадавшего без сознания в сторону можно только в крайнем случае, если он находится в непосредственной опасности. Нужно вызвать скорую помощь по телефону 03 со стационарного телефона, 112 или 911 — с мобильного и оставаться с ним до прибытия врачей.
Дополнительные обследования при сотрясении мозга у детей и взрослых
Иногда, если есть основания подозревать более тяжелую черепно-мозговую травму, врач назначает дополнительное исследование, чаще всего — компьютерную томографию (КТ). КТ по возможности стараются не делать детям до 10 лет, но иногда это необходимо. Делается серия рентгеновских снимков головы, которые затем собираются воедино на компьютере. Получившееся изображение представляет собой поперечное сечение головного мозга и черепа.
При подозрении на повреждение костей шеи назначают рентгенографию. Это, как правило, позволяет получить более быстрые результаты.
Показания для проведения КТ при сотрясении мозга у взрослых:
- у пострадавшего не восстанавливается речь, он плохо выполняет команды или не может открыть глаза;
- наличие симптомов, позволяющих предположить повреждение основания черепа, например, у человека из носа или ушей выделяется прозрачная жидкость или появились очень темные пятна вокруг глаз («глаза панды»);
- припадок или судороги после получения травмы;
- более одного приступа рвоты после получения травмы;
- человек не помнит, что происходило в последние полчаса перед травмой;
- симптомы неврологических нарушений, например, потеря ощущений в определенных частях тела, нарушение координации и походки, а также непроходящие изменения зрения.
КТ также назначается взрослым, которые теряли сознание или память после получения травмы, а также имеют следующие факторы риска:
- возраст 65 лет и старше;
- склонность к кровотечению, например, гемофилия или прием препарата против свертываемости крови — варфарина;
- тяжелые обстоятельства травмы: ДТП, падение с высоты больше одного метра и др.
Показания для проведения КТ при сотрясении мозга у детей:
- потеря сознания дольше пяти минут;
- ребенок не может вспомнить, что происходило непосредственно перед получением травмы или сразу после этого, дольше пяти минут;
- сильная сонливость;
- больше трех приступов рвоты после получения травмы;
- припадок или судороги после получения травмы;
- наличие симптомов, позволяющих предположить повреждение основания черепа, например, «глаза панды»;
- потеря памяти;
- большой синяк или рана на лице или голове.
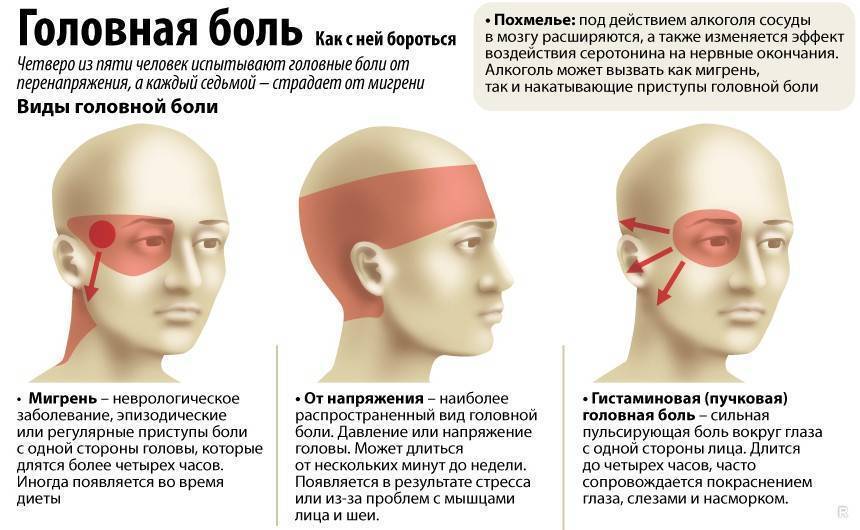
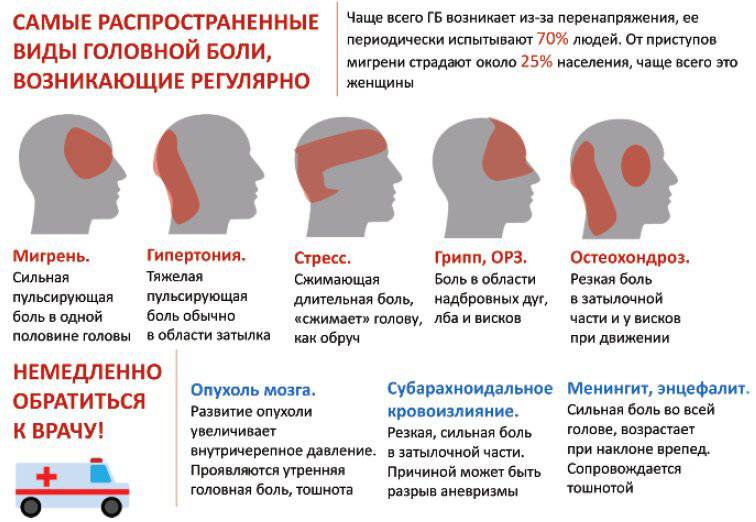
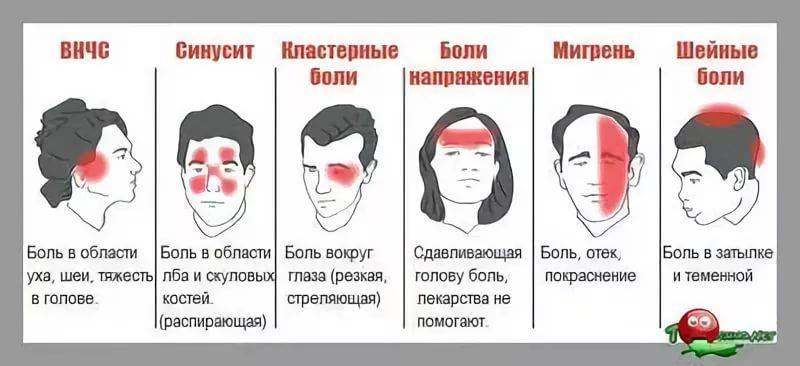
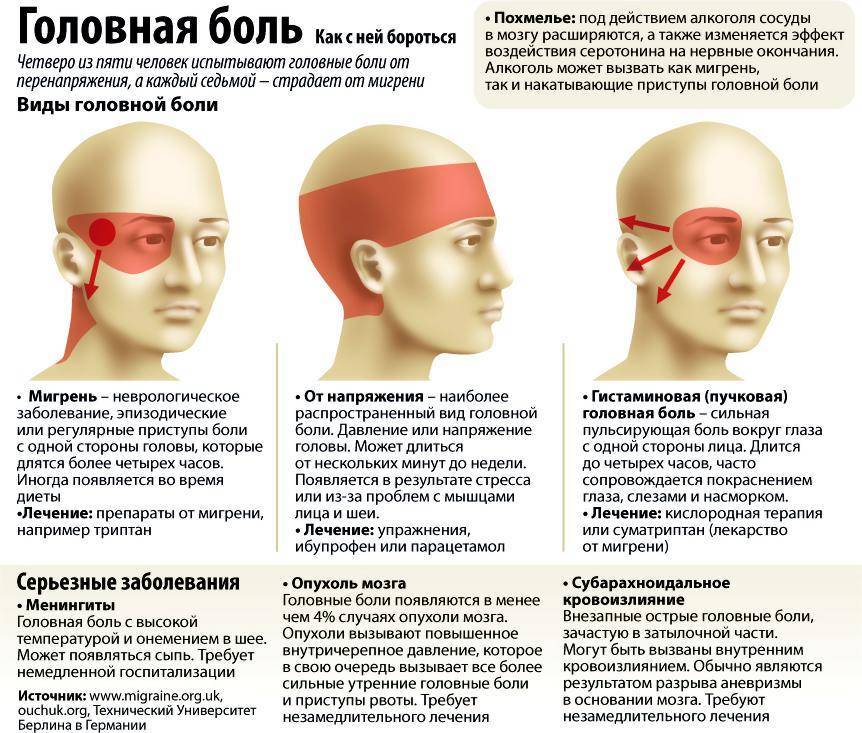
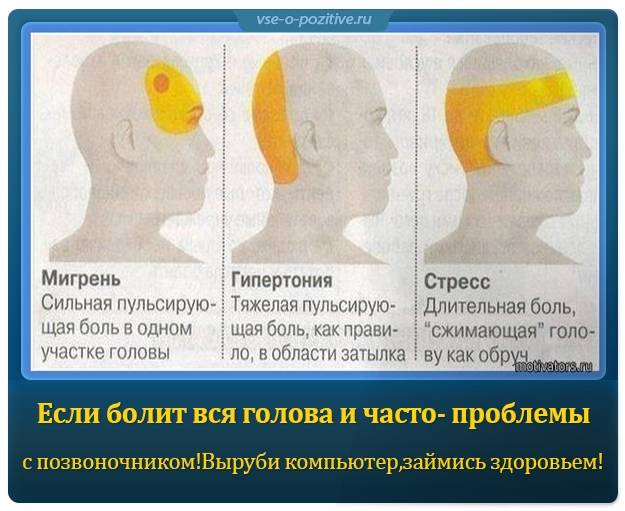
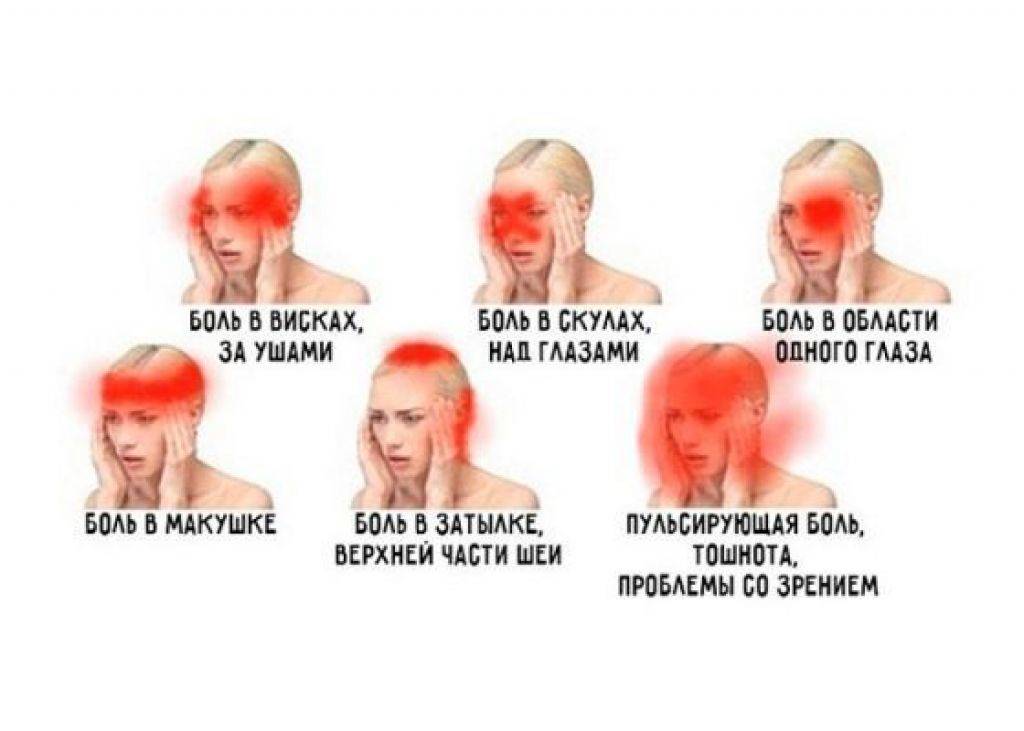
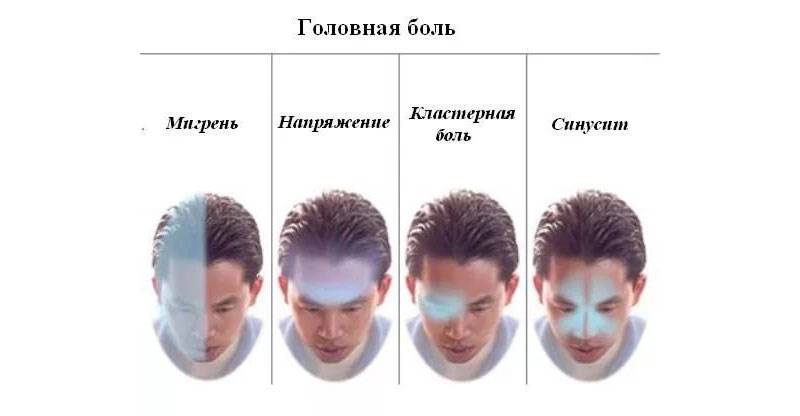
Классификация головной боли
Классификацией Международного общества головной боли предусматриваются следующие цефалгии:
- мигрень;
- головная боль напряжения;
- кластерная (пучковая) головная боль и хроническая пароксизмальная гемикрания;
- головная боль, не связанная со структурным поражением мозга;
- головная боль вследствие травмы головы;
- головная боль вследствие сосудистых заболеваний;
- головная боль вследствие внутричерепных несосудистых заболеваний;
- головная боль вследствие приема некоторых веществ или их отмены;
- головная боль вследствие внемозговых инфекций;
- головная боль вследствие метаболических нарушений;
- головная или лицевая боль вследствие патологии черепа, шеи, глаз, ушей, носа, придаточных пазух, зубов, рта, а также других лицевых или черепных структур;
- краниальные невралгии, боли при патологии нервных стволов и деафферентационные боли;
- неклассифицируемая головная боль.
Все эти виды цефалгии могут отмечаться и у детей, хотя на практике чаще встречаются мигрень,
головная боль напряжения и кластерная (пучковая) головная боль.
Осложнения после сотрясения головного мозга
Посткоммоционный синдром — это термин, описывающий комплекс симптомов, которые могут сохраняться у человека, после сотрясения мозга на протяжении недель и даже месяцев. Вероятно, посткоммоционный синдром возникает в результате химического дисбаланса в мозге, спровоцированного травмой. Также высказывалось предположение, что это осложнение может быть вызвано поражением клеток головного мозга.
Симптомы посткоммоционного синдрома подразделяются на три категории: физические, психические и когнитивные — сказывающиеся на умственных способностях.
Физические симптомы:
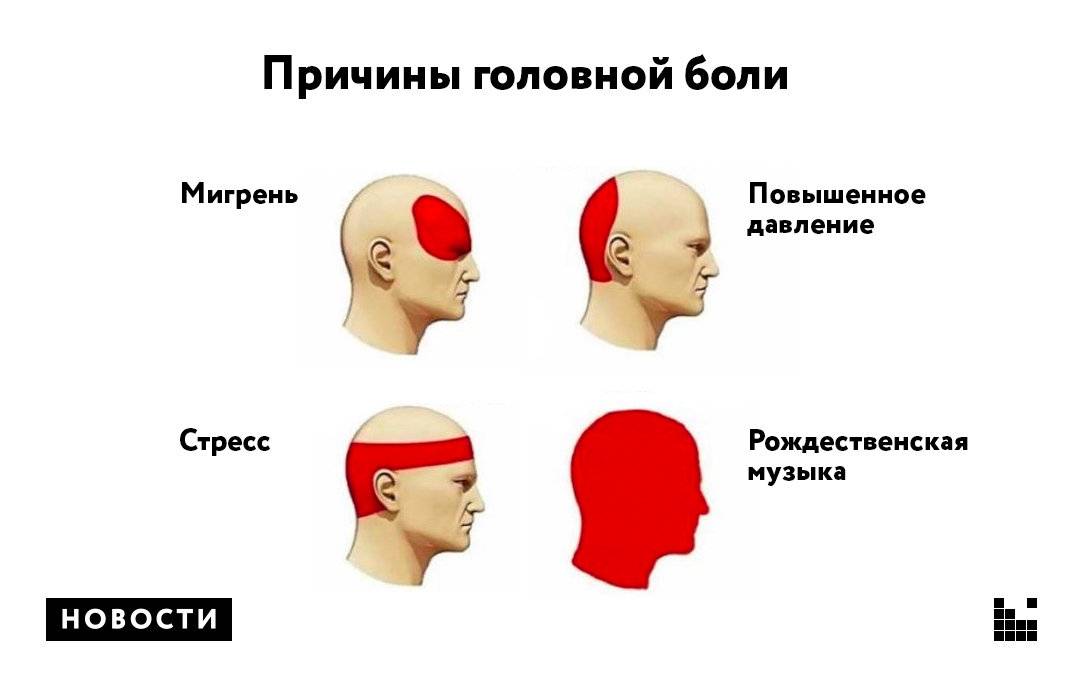
- головная боль — зачастую ее сравнивают с мигренью, так как она имеет пульсирующий характер и сосредоточена с одной стороны или в передней части головы;
- головокружение;
- тошнота;
- повышенная чувствительность к яркому свету;
- повышенная чувствительность к громким звукам;
- звон в ушах;
- помутнение или двоение в глазах;
- усталость;
- потеря, изменение или притупление обоняния и вкусовых ощущений.
Психические симптомы:
- депрессия;
- тревога;
- раздражительность;
- отсутствие сил и интереса к окружающему миру;
- нарушение сна;
- изменение аппетита;
- проблемы с выражением эмоций, например, смех или плач без причины.
Когнитивные симптомы:
- снижение концентрации внимания;
- забывчивость;
- сложности с усвоением новой информации;
- снижение способности логически рассуждать.
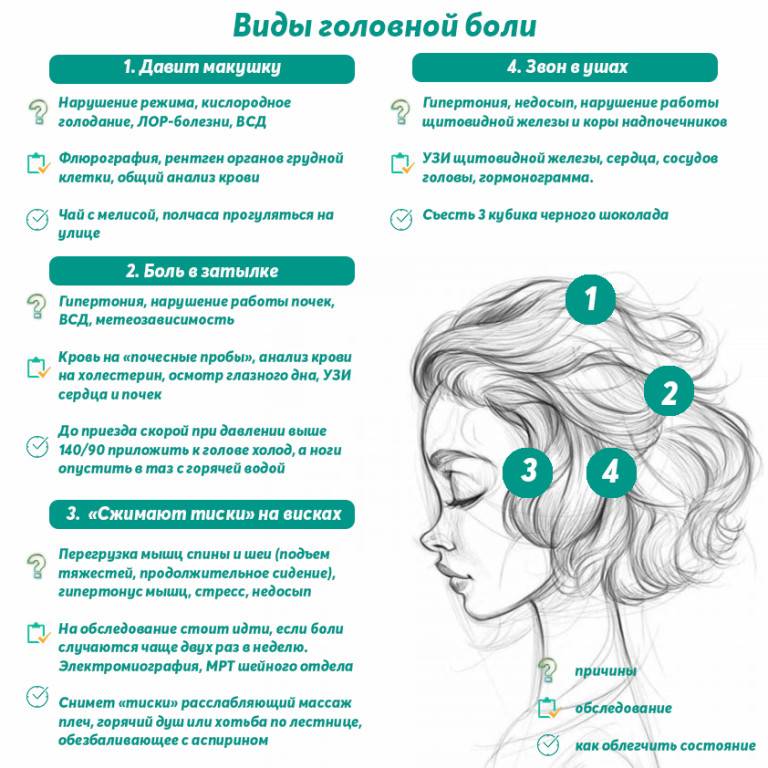
Методы диагностики головной боли
В Клиническом Институте Мозга разработаны специальные индивидуальные программы диагностики. Они позволят определить, почему болит голова и правый глаз и как не допустить дальнейшего прогрессирования болезни
На первом осмотре врачу важно знать характер и интенсивность головной боли, ее периодичность и время возникновения. Также следует сообщить обо всех дополнительных симптомов, которые, на взгляд пациента, могут быть и не связаны с головной болью
В нашем центре можно пройти полное обследование, если болит голова и отдает в правый глаз. Для получения полной картины могут понадобиться несколько методик.
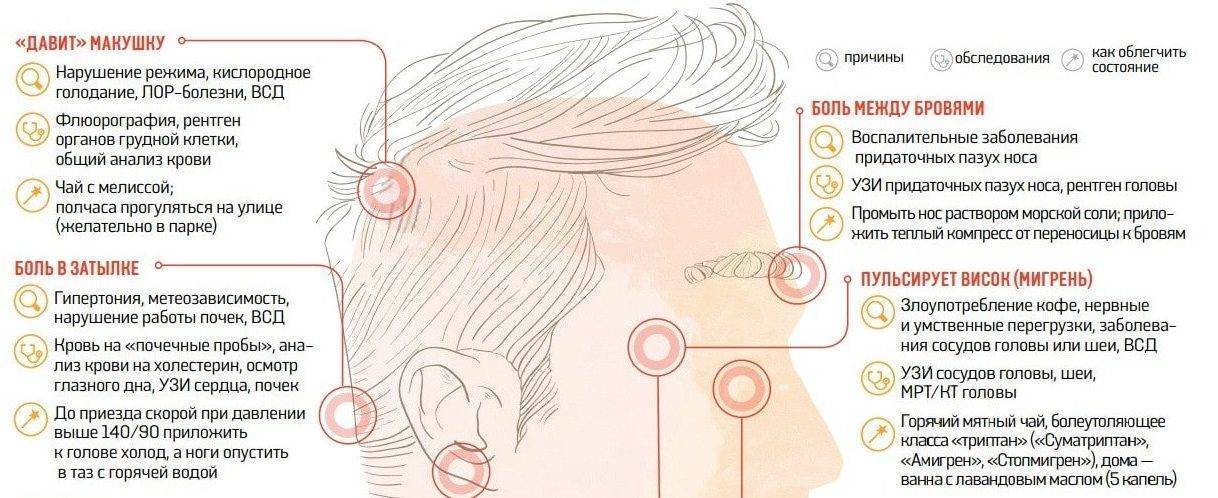
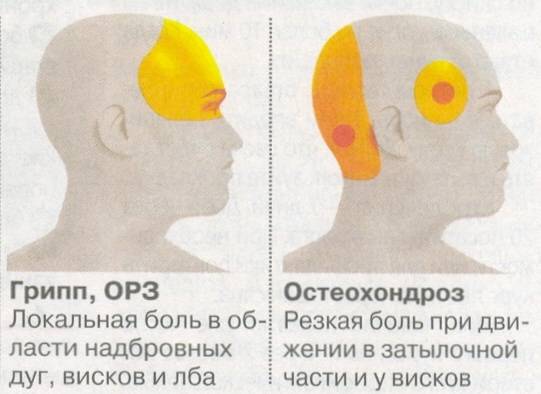
- Рентгенография ‒ снимки шейного отдела информативны в диагностике смещений, остеохондроза, искривлений позвоночника. Также на них можно распознать травмы головы.
- Осмотр окулиста ‒ включает различные методики проверки зрения, а также определения внутриглазного давления. По необходимости, он назначает дополнительные анализы.
- Электроэнцефалография ‒ методика, которая позволяет оценить степень работы головного мозга, скорость передачи нервных импульсов. На результатах анализов можно наблюдать косвенные признаки опухолей, нарушения кровообращения, гематом.
- УЗИ сосудов головного мозга (допплерография) ‒ анализ, который проводится при подозрении на атеросклероз, сосудистые спазмы либо закупорку их просвета в определенных участках. Их ранняя диагностика ‒ это основная профилактика ишемического инсульта.
- МРТ и КТ головного мозга ‒ наиболее информативные и точные исследования, которые назначаются при подозрении на опухоли, участки ишемии и некроза, кровоизлияния. Также КТ помогает определить состояние сосудов головного мозга и своевременно выявить изменения в их структуре.
Своевременная диагностика ‒ это залог успешного лечения
Важно понимать не только общую клиническую картину, но также определить, какие нарушения положили начало болезни. Врачи назначат индивидуальный набор анализов, которые дадут полное понимание о состоянии пациента
Домашнее лечение головной боли при наклоне
Лечение головной боли, как правило, преследует двоякую цель: вы лечите головную боль и в то же время устраняете ее первопричины.
Чтобы облегчить боль и давление на носовые пазухи при гайморите, есть некоторые методы лечения, которые вы можете попробовать.
[]
Использование безрецептурных препаратов
Это очевидное решение, и вы его, наверное, уже пробовали. Но такие лекарства, как ацетаминофен (Тайленол), ибупрофен (Advil, Motrin) или напроксен натрия (Aleve), могут помочь снизить боль. Всегда читайте этикетку и не используйте эти препараты в течение более 10 дней, не посоветовавшись с врачом.
Попробуйте противоотечные средства
Эти лекарства могут помочь открыть заблокированные пазухи за счет уменьшения отека в носовых проходах и уменьшения количества слизи. Но следуйте инструкциям. Не использовать назальные спреи и противоотечное средство в течение более трех дней подряд, и не стоит использовать оральные противоотечные средства более семи дней подряд. Примерами таких средств являются фенилпропаноламин, тетризолин, инданазолин.
Держите носовые проходы влажными
Сухой воздух будет раздражать пазухи носа, которые и так уже пострадали. Так что используйте увлажнитель воздуха или влажный пар для очистки пазух носа от слизи. Отдыхайте с теплым влажным полотенцем на лице в течение нескольких минут. Попробуйте солевой раствор для промывания носа после назального спрея.
[]
Используйте носовое орошение (или промывание)
Промойте носовые пазухи луковым соком, разведенным пополам с водой, или соленой водой. Она увлажняет слизистую оболочку носа и помогает очистить слизь из носовых ходов, что способствует снижению давления на носовые пазухи и уменьшает головную боль. Если вы никогда не пробовали такой подход, спросите совета у врача.
Важно отметить, что, если вы применяете орошение, промывки или полоскание пазух носа, нужно использовать дистиллированную воду, стерильную или ранее кипяченую воду, чтобы составить раствор для орошения
Избегайте раздражителей
Духи, сигаретный дым и некоторые химические вещества могут ухудшить симптомы гайморита, раздражая носовые проходы.
Если домашнее лечение не работает или если у вас продолжается высокая температура, боль либо отек лица или глаз, покраснение вокруг глаз и щек, сильная головная боль, спутанность сознания или ригидность затылочных мышц – обратитесь к врачу сразу же. Вместе вы сможете определить окончательный диагноз, а затем применить правильное лечение головной боли при наклоне.
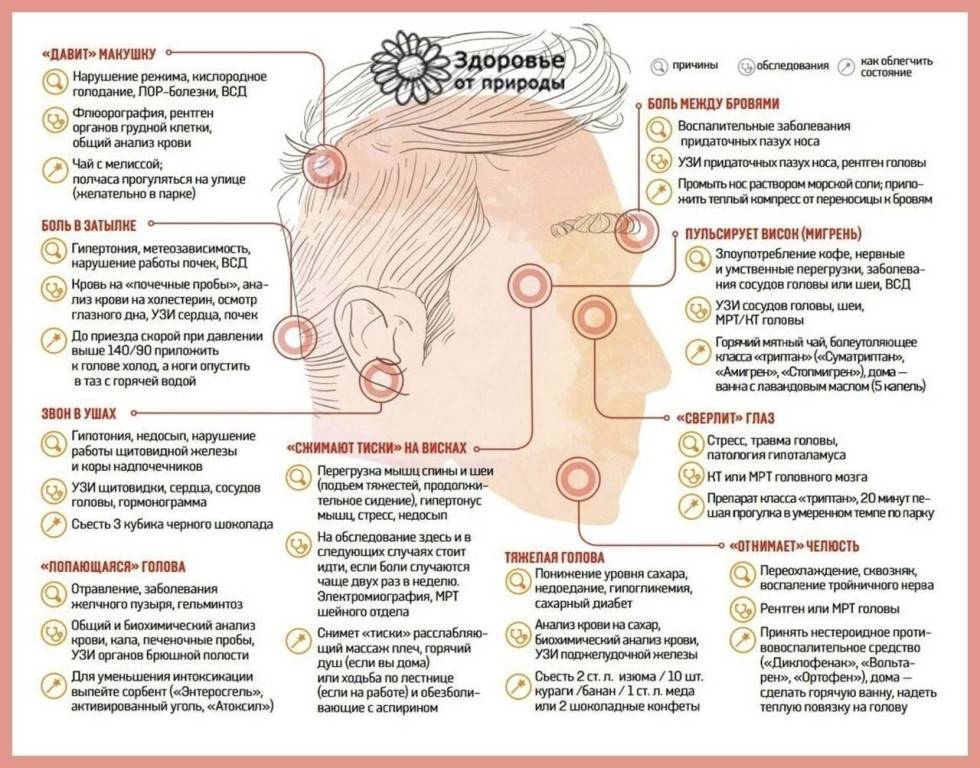
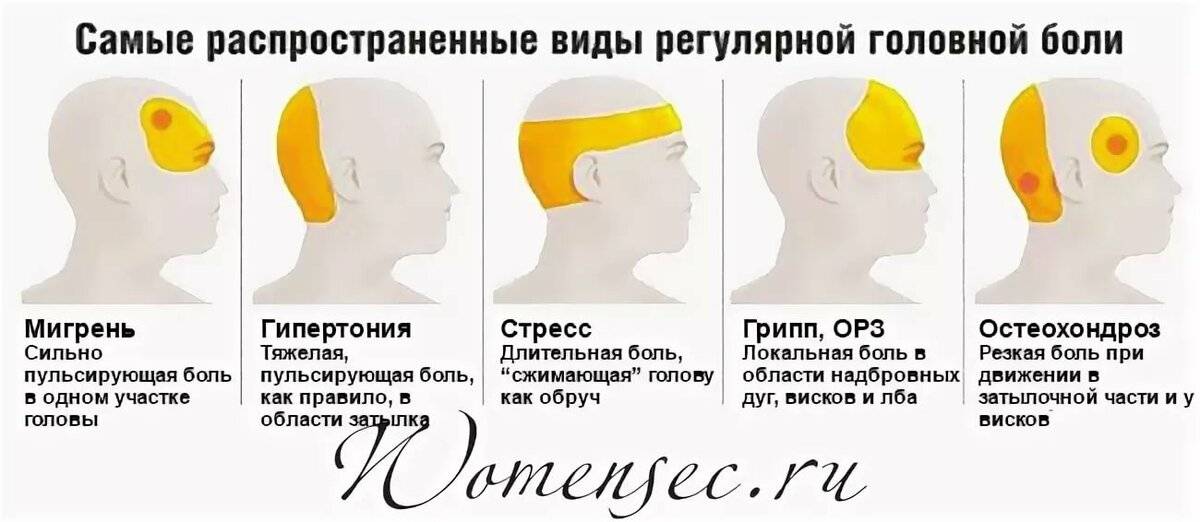
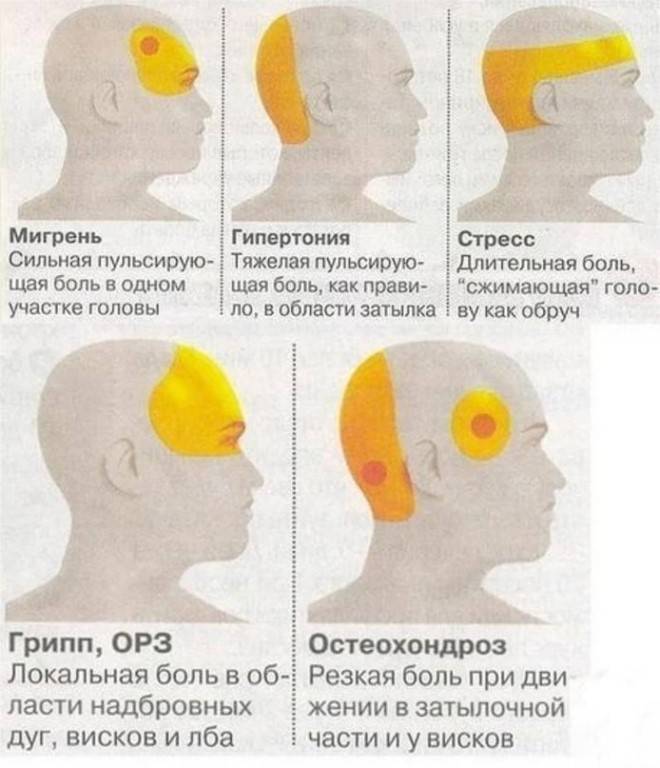
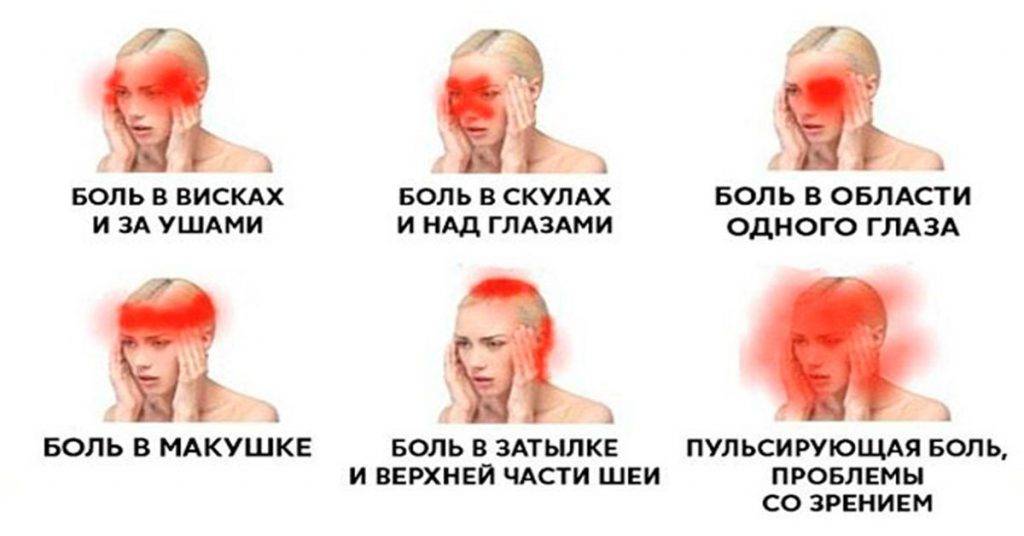
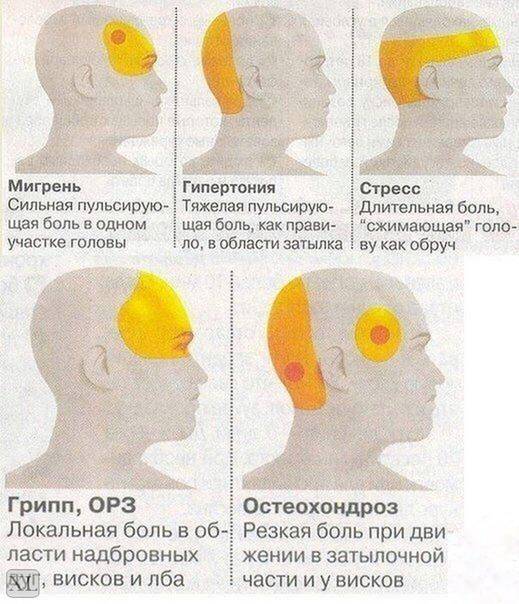
Существует 6 типов головных болей:
- Мышечного напряжения
- Сосудистая
- Невралгическая
- Ликвородинамическая
- Функциональная или психалгия
- Смешанная
Перед вами интересная табличка, основанная на статистических данных амбулаторных обращений к детскому неврологу нашей клиники.
Обратите внимание на то, что жалобы на головные боли появляются у детей в предшкольном возрасте, с последующим увеличением.
Возраст/ Нозология | 0-1 год | 1-3 года | 4-7 лет | 8-10 лет | 11-14 лет | 15-17 лет |
Головные боли неуточненные | 7% | 9% | 16% | 18% | ||
Головные боли напряженного типа | 3% | 12% | 18% | 24% | ||
Сосудистая головная боль | 0.3% | 0.8% | 2% | 10% | 18% | |
Мигрень | 1% | 1% | 1% | 1% | ||
Функциональная, в том числе на фоне церебрастении | 2% | 4% | 6% | 9% |
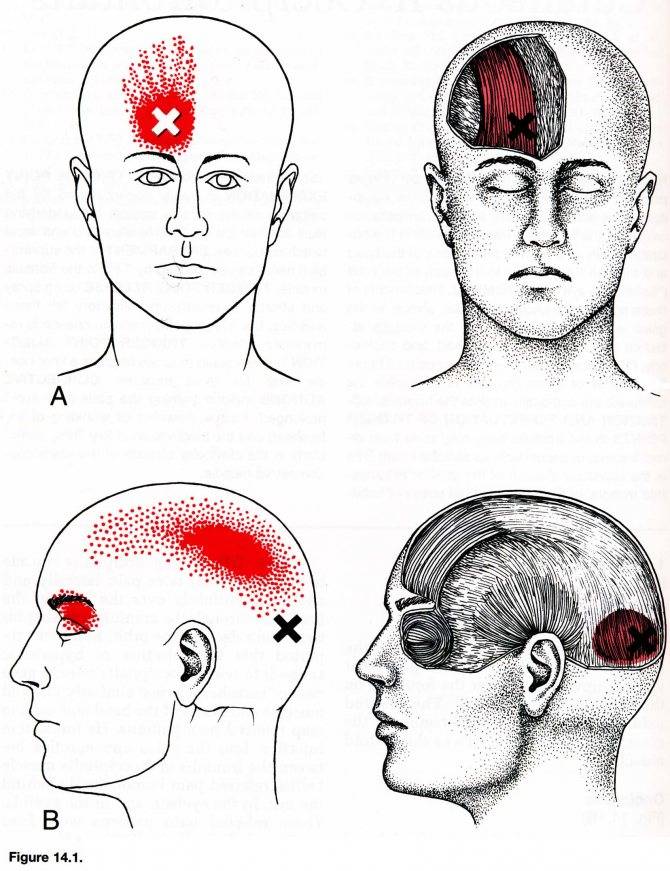
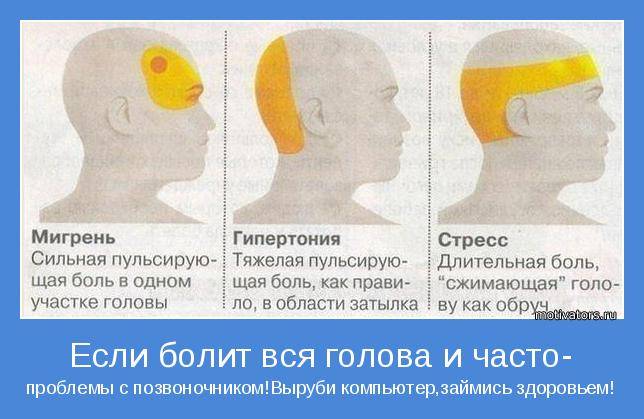
2. Сосудистая головная боль
это боль в ответ на растяжение или воспаление сосудистой стенки. Причин может быть множество, от аномалий сосудов, до банальной сосудистой дистонии. Мигрень также относится к типу сосудистой головной боли, имеет характерные клинические проявления, а её причиной является асептическое воспаление сосудистой стенки.
3.Невралгическая головная боль
возникает при давлении на ствол нерва, его веточку или узел, а вслед за компрессией возникает ишемия и болезненность. Причиной этого может служить посттравматический или воспалительный отек по ходу нерва, а так же любое объёмное образование. Невралгическая головная боль может быть и центрального генеза, в результате нарушения функции ноцицептивной и антиноцицептивной системы головного мозга.
4. В возникновении ликвородинамической головной боли
основную роль играет повышение внутричерепного давления. Внутричерепное давление может повышаться при появлении дополнительных образований, как жидкостных, так и плотных, в полости черепа, что в свою очередь сдавливает и/или смещает мозговые оболочки, сосуды и нервы, давая болевой синдром. Это может быть опухоль, воспаление мозговых оболочек головного мозга (менингит). Так же внутричерепная гипертензия может возникнуть в результате появления какого-либо новообразования, препятствующего оттоку ликвора из полости черепа.
6. Смешанная форма, имеет смешанное происхождение.
Мы с вами проанализировали шесть типов головной боли, которые, в свою очередь, имеют различные причины возникновения.
Чтобы разобраться, что именно вызывает головную боль у вашего ребенка, необходимо обратиться к детскому неврологу, который после неврологического осмотра примет решение, нужна ли вам консультация смежного специалиста и, возможно, назначит дополнительные методы обследования.
В детском корпусе клиники вы сможете получить консультации опытных специалистов, а также провести все необходимые обследования для выявления причин головной боли у ребенка.
Информацию для Вас подготовила:
Разина Елена Евгеньевна – врач детский невролог, эпилептолог, врач функциональной диагностики, ведущий специалист клиники. Ведет прием в Детском корпусе на Усачева.
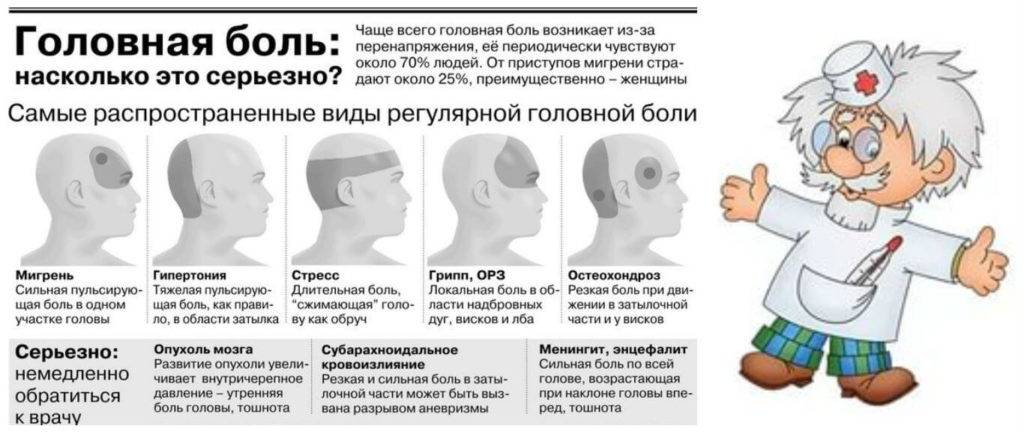
Опасные головные боли
Опухоли головного мозга, критические нарушения кровоснабжения, воспалительные процессы и другие опасные для жизни и здоровья состояния имеют характерные черты:
- головная боль сильная, нарастающая по интенсивности;
- усиливается при физической нагрузке, кашле, дефекации, крике, мышечном напряжении;
- тревожный признак — если все время болит одна часть головы.
Как правило, опасная головная боль у детей сопровождается одним или несколькими дополнительными симптомами:
- высокая температура;
- судороги;
- тошнота, рвота, не приносящая облегчения;
- нарушение зрения, проблемы с речью;
- головокружение и обмороки;
- слабость в руке, ноге, шаткость походки.
Такие виды боли наблюдаются у детей очень редко и требуют скорой медицинской помощи.