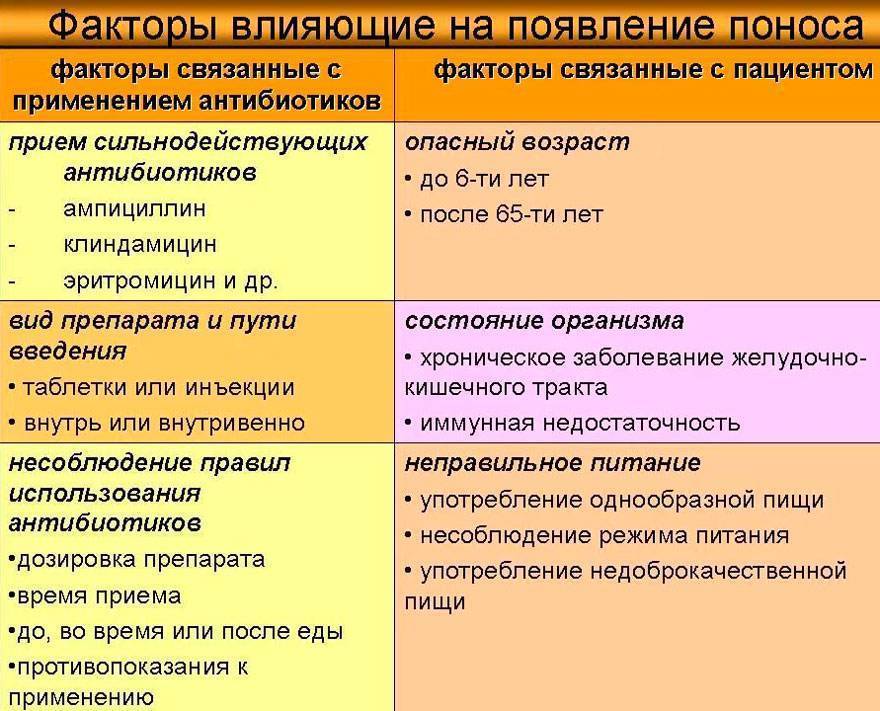
Как уменьшить жжение перед месячными средствами народной медицины?
Помимо назначенных гинекологом лекарств, для борьбы с жжением можно использовать средства народной медицины. Отвары и настои трав благотворно влияют на состояние влагалища, уменьшая его гиперемию, отечность и зуд. Однако если вы решите дополнить медикаментозное лечение народным, учтите, что об этом необходимо обязательно сообщить лечащему врачу.
Лечение зуда и жжения в интимной зоне
Для борьбы используют следующие рецепты народной медицины:
Отвар из цветков ромашки. На 0,5 л воды берут 1,5 ст. л. цветков ромашки, доводят до кипения и кипятят около 2-3 минут, после чего процеживают через чистую марлю или чайное ситечко и остужают. Полученный отвар используют для сидячих ванночек и подмываний.
Отвар из крапивы. Чтобы избавиться от дискомфорта во влагалище перед месячными берут 1 ст. л. сухой травы, заливают 1 стаканом кипятка, дают настояться, процеживают и используют для подмываний.
Мазь из прополиса. Для приготовления данного средства 15 г прополиса смешивают с 100 г глицерина или растительного масла, нагревают на водяной бане, не доводя до кипения, и постоянно помешивая, после чего процеживают и помещают в тару из темного стекла до полного остывания.
Когда мазь затвердеет, из нее формируют вагинальную свечу и вводят во влагалище на 3-4 часа.
После антибиотиков
В своём втором исследовании учёные рассмотрели, что происходит в кишечнике, когда человек принимает пробиотики после курса антибиотиков. Двадцать один здоровый доброволец прошёл лечение антибиотиками широкого спектра (ципрофлоксацин и метронидазол) в течение одной недели. После чего они либо в течение 4-х недель, дважды в день принимали ту же добавку, что и в первом исследовании, либо аутологичный трансплантат фекальной микробиоты, представляющий образец собственной микрофлоры субъектов до приема антибиотиков, взятый с помощью эндоскопии верхней части ЖКТ, либо ничего и составляли группу контроля.
На этот раз никто из субъектов, принимавших пробиотики не был резистентен к колонизации. Антибиотики убили большую часть естественного микробиома, что позволило экзогенным штаммам распространиться. Однако за это пришлось заплатить: естественные бактерии кишечника восстанавливались в течение более длительного периода в группе, принимавшей пробиотики, по сравнению с группой контроля. Возврат к исходному показателю экспрессии генов клеток кишечника организма-хозяина также подавлялся в группе пробиотиков в течение шестимесячного периода последующего наблюдения.
Александр Хоруц (Alexander Khoruts), врач-гастроэнтеролог и руководитель медицинской программы по кишечной микрофлоре Университета Миннесоты, не принимавший участия в исследовании, заявил, что был удивлен, что пробиотики продемонстрировали вообще сколь-нибудь явный эффект, даже столь незначительный. Он отметил: «Я не ожидал, что эти микробы были активны настолько, чтобы повлиять на восстановление микробиома».
В основном, Хоруц занимается пациентами с инфекцией, вызванной C. difficile и с трудом поддающейся лечению, и едва ли не все его пациенты заявляют, что принимали пробиотики. Хотя он и не спорит с ними, а лишь подталкивает к употреблению большего количества ферментируемых продуктов питания, Хоруц всё же говорит, что доказательства, подтверждающие пользу применения пробиотиков, слабее, чем многие думают. «В своём литературном обзоре (хотя многие могут с ним не согласиться), я не обнаружил никаких убедительных доказательств, по меньшей мере в отношении инфекции C. difficile, о каком-либо положительном влиянии приёма пробиотиков», — заявляет врач.
Одним из значительных недостатков является очевидная нехватка рандомизированных исследований, предоставляющих данные по безопасности пробиотиков — именно эту тему поднимает системный обзор, представленный в журнале Annals of internal medicine.
Несмотря на результаты исследования Института Вейцмана, до сих пор неизвестно действительно ли приём пробиотиков во время или после курса антибиотиков замедляет восстановление естественного микробиома, и могут ли подобные пертурбации вызвать проблемы. Состав пробиотиков различен и, согласно Найту, исследователи вводили чрезвычайно высокую дозу. К тому же, дизайн исследования не включал анализ клинических результатов.
Тем не менее, длительные нарушения после курса антибиотиков связаны с рядом проблем со здоровьем, в т. ч. с инфекциями, ожирением, аллергией и хроническими воспалениями, заявляет Элинав. По его мнению, длительные нарушения, вызванные пробиотиками, исследованием которых занималась его команда, «потенциально могут привести к долгосрочным побочным эффектам у потребляющих их лиц».
Найт отмечает, что исследование проводили на здоровых добровольцах, которым вводили антибиотики только для целей научного исследования. В действительности же люди принимают антибиотики, страдая от какого-либо заболевания. Замедлят ли пробиотики восстановление естественной микрофлоры кишечника в этом случае?
«В этом исследовании абсолютно не рассматривается данный вопрос», — говорит Найт. — «В нём обсуждают введение антибиотиков здоровым субъектам, ситуация с которыми может в корне отличаться от клинической популяции пациентов».
Хоруц полагает, что ущерб от приёма большинства пробиотиков, вероятно, будет минимальным. Однако для него «и этого вполне достаточно, чтобы прекратить их назначение и задуматься над тем, чему верить. Полагаю, лечащий врач должен обладать здоровой степенью скептицизма в отношении заявлений, которые делают касательно подобных продуктов».
Симптомы
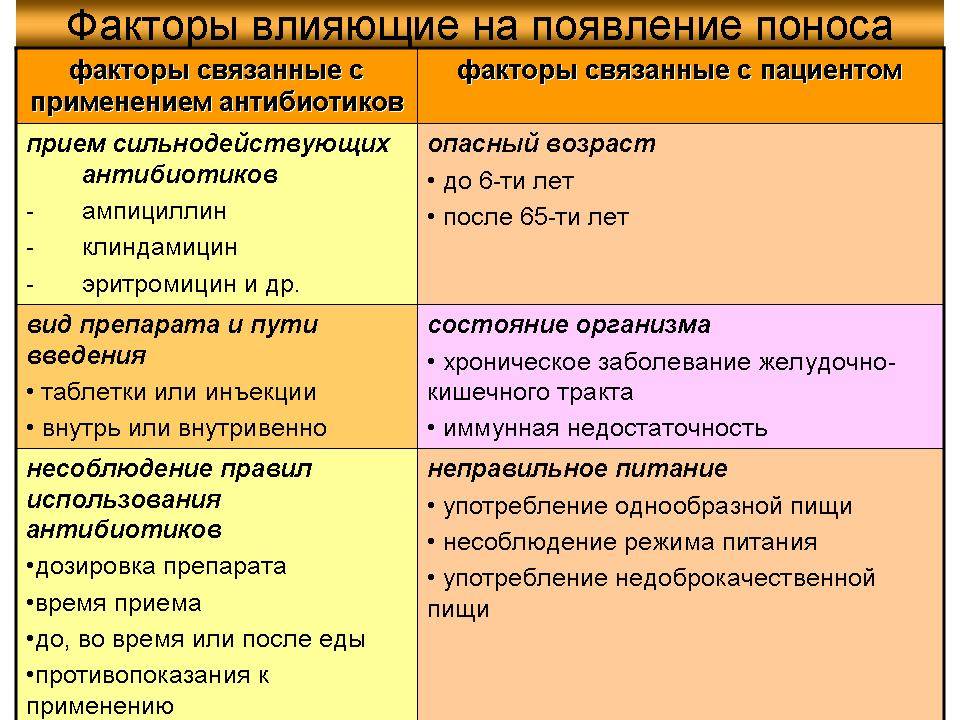
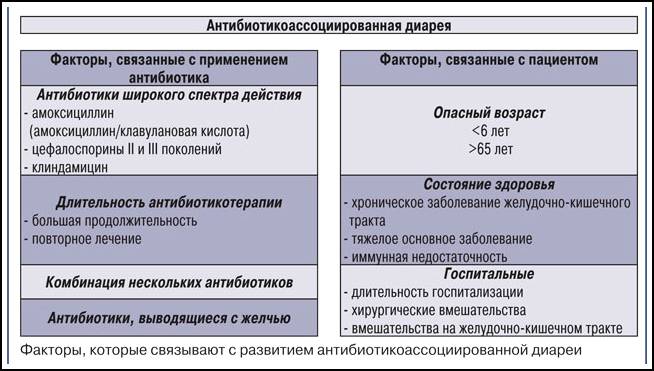
Если Вы принимаете антибиотик, лекарство вызовет умеренные изменения в численности кишечных бактерий, что может привести к поносу на протяжении нескольких дней и недель. Такую диарею называют антибиотик-ассоциированной. Если изменения количества этих микроорганизмов более резкие, у Вас могут быть следующие симптомы:
- водянистая диарея – сильный понос водой у детей и взрослых, который также может быть вызван бактериальными и вирусными инфекциями, приводящими к выходу электролитов и жидкости в просвет кишечника;
- боль при нажатии на живот – обычно острая, требует немедленного обращения к врачу;
- спазматическая боль в животе – возникает из-за судорожного сокращения мышц, которое связано с временным сужением просвета кишок;
- температура. Даже небольшое повышение температуры тела до 37 °C – повод для визита к специалисту.
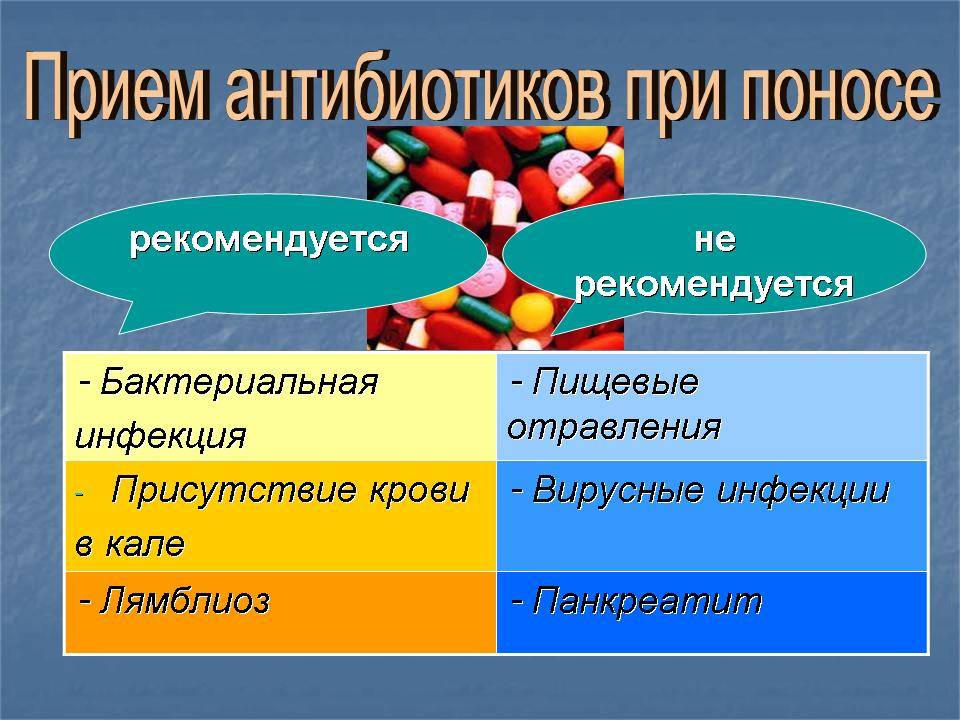
Если причины поноса не ясны, но при этом Вы принимаете антибиотики, обязательно сообщите врачу название назначенного препарата, дату начала его приема и появления кишечных симптомов. В большинстве случаев специалист сможет диагностировать антибиотико-ассоциированную диарею на основании Ваших симптомов, истории лечения и результатов осмотра.
Как правильно лечить антибиотик-ассоциированную диарею

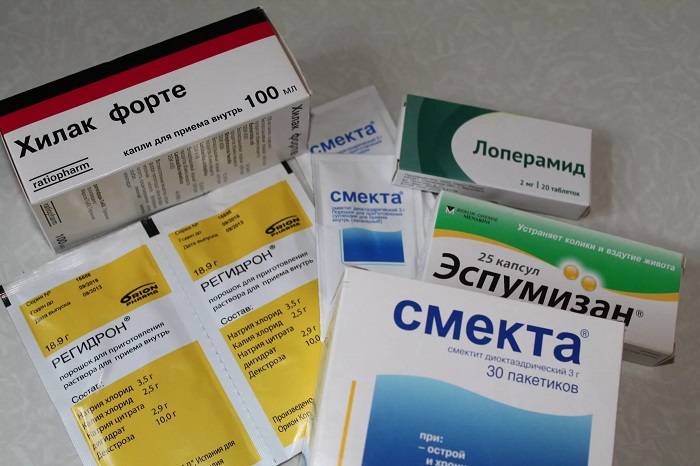
Лечение диареи, которая развилась на фоне приема антибиотиков у ребенка, — непростая, но очень ответственная задача. Не стоит заниматься самодеятельностью, лучше для этого обратиться к доктору, ведь только он сможет реально оценить степень обезвоживания и риск для здоровья и жизни. Если малыш отказывается пить, либо пьет недостаточно, может потребоваться инфузионная терапия растворами электролитов. По показаниям назначают сорбенты, которые адсорбируют на себе токсины, вирусные частицы, бактерии и продукты их жизнедеятельности. При ускоренной моторике применяют препараты, которые ее замедляют. Для коррекции микрофлоры применяют пробиотики в виде лекарств или пищевых добавок.
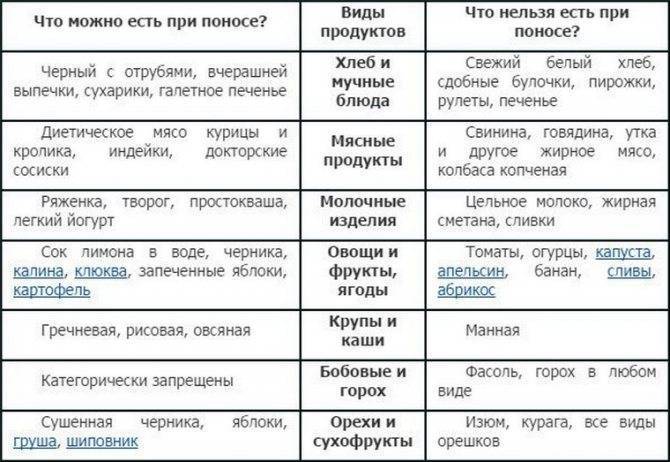
Важным звеном в лечении является диета с исключением молочных продуктов, так как часто развивается вторичная лактазная недостаточность. Фрукты, овощи и дрожжевой хлеб, усиливающие брожение, тоже стоит исключить.
Лечение псевдомембранозного колита еще более серьезное, ведь для того, чтобы устранить анаэробные бактерии, применяют другие антибиотики. Многие родители пребывают в недоумении: зачем лечить антибиотик-ассоциированную диарею другими антибактериальными препаратами? Однако другого выхода нет, так как поправиться самостоятельно от этого заболевания очень сложно. Применяют метронидазол или ванкомицин, правда, нередко требуется несколько курсов, ведь даже они не действуют на споры и часто развиваются рецидивы заболевания.
Не стоит брать на себя такую ответственность, как самостоятельное лечение антибиотик-ассоциированной диареи. Это состояние угрожает здоровью и жизни ребенка, поэтому при появлении первых симптомов лучше обратиться за помощью к специалистам.
Пройдите тестЗдоров ли ваш кишечник?
О запорах не принято говорить в открытую. После прохождения данного теста вы узнаете, насколько хорошо функционирует ваш ЖКТ, и получите рекомендации по улучшению пищеварения.
Использованы фотоматериалы Shutterstock
Лекарственная поддержка
Иногда врач может назначить малышу лекарственные средства. Чаще всего ― это пробиотики. Тем более на фоне диареи, ассоциированной с антибиотиками. Подбор бактериального препарата, который должен подавить патологическую флору и поддержать полезную, проводится индивидуально. Но основная задача любого ЛС это терапевтический эффект.
Также препарат должен:
- быть безопасным;
- без дополнительных компонентов;
- устойчивым к кислой среде желудка;
- быть устойчивым к антибиотикам, которые вызвали диарею.
Подобными свойствами обладают немногие микроорганизмы. Одним из них является Bacillus Clausii. Помимо вышеперечисленных свойств этот полезный микроб способствует синтезу интерферона и иммуноглобулина A в пейеровых бляшках кишечника.То есть укрепляет местный иммунитет
Также немаловажно, что эти бациллы можно добавлять к лечению с первого дня приёма антибиотиков, так как они устойчивы к действию большинства препаратов. Высокий профиль безопасности даёт возможность применения у детей
При возникновении необходимости назначить антибиотики ребенку, предупредить возникновение тяжелой диареи помогут споровые пробиотики с первого дня антибиотикотерапии.
Как антибиотики вызывают диарею

Многие считают, что главной причиной антибиотик-ассоциированной диареи является исчезновение полезных лакто- и бифидобактерий, как результат пагубного действия этих препаратов на данные микроорганизмы. Однако это не единственная причина. Помимо этого, есть и другие механизмы:
- Клавулановая кислота, входящая в состав защищенных аминопенициллинов, и антибиотики группы макролидов обладают мотилиноподобным действием — усиливают перистальтику кишечника. По силе действия этот эффект можно сравнить с действием магнезии.
- Фосфомицин и некоторые другие препараты нарушают метаболизм фосфолипидов и углеводов, усиливая процесс брожения в кишечнике, нарушая всасывание воды.
- Неомицин и канамицин оказывают токсическое действие на структуру кишечного эпителия.
- Пенициллин и сульфаниламиды негативно влияют на кровообращение в капиллярах кишечного эпителия.
Что такое антибиотик-ассоциированная диарея у детей
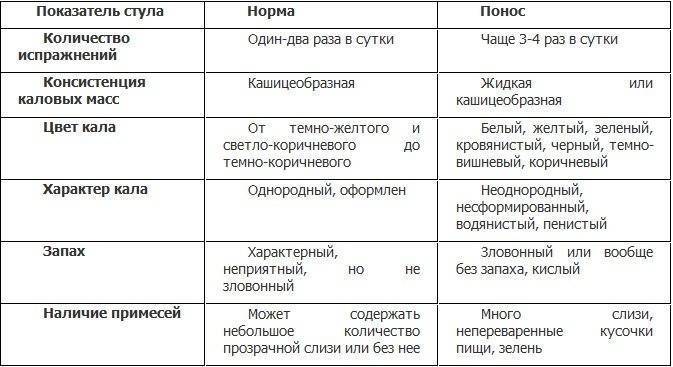
Под антибиотик-ассоциированной диареей врачи понимают три и более эпизода жидкого стула в течение двух последовательных дней, которые развиваются на фоне приема антибиотиков или в течение 8 недель после прекращения лечения. При этом кал приобретает жидкую консистенцию, увеличивается его объем, цвет его становится ярко желтым, а иногда имеет даже зеленоватый оттенок. В горшке ребенка среди каловых масс можно обнаружить слизь, примесь крови, фрагменты непереваренной пищи.
При этом принципиально не важно, был ли повод для противомикробной терапии обоснованным, либо эти препараты применялись без показаний. На клиническую картину антибиотик-ассоциированной диареи это принципиально не влияет, однако во втором случае этого опасного состояния можно было вообще избежать, не подвергая малыша дополнительной опасности.. Самочувствие ребенка напрямую зависит от того, насколько у него выражено обезвоживание и каким было первоначальное состояние, послужившее показанием для назначения антибиотика
При 3-5 кратной частоте стула в течение суток малыш может чувствовать себя удовлетворительно, играть и даже бегать по квартире. Однако, если в течение дня он более 10 раз сходит на горшок с целью дефекации, стул приобретает водянистый вид, и, скорее всего, он начнет испытывать симптомы обезвоживания: слабость, недомогание, боли и ломоту в мышцах и суставах, жажду, кожа его станет сухой, холодной на ощупь, кожная складка будет расправляться дольше обычного.
Самочувствие ребенка напрямую зависит от того, насколько у него выражено обезвоживание и каким было первоначальное состояние, послужившее показанием для назначения антибиотика. При 3-5 кратной частоте стула в течение суток малыш может чувствовать себя удовлетворительно, играть и даже бегать по квартире. Однако, если в течение дня он более 10 раз сходит на горшок с целью дефекации, стул приобретает водянистый вид, и, скорее всего, он начнет испытывать симптомы обезвоживания: слабость, недомогание, боли и ломоту в мышцах и суставах, жажду, кожа его станет сухой, холодной на ощупь, кожная складка будет расправляться дольше обычного.
При тяжелой диарее частота стула у детей достигает 30 раз в сутки и более, дефекация случается при любом приеме пищи, даже если это просто кусок черного хлеба или стакан воды, ребенок практически не может ее контролировать и добежать до горшка. В таком случае малыш может вообще не вставать с постели, пребывать в полусонном состоянии, не выражать интереса к игрушкам и книжкам.
После антибиотиков зуд в интимном месте: в чем причина?
Рассмотрим алгоритм действия антибиотиков на микрофлору влагалища.
Несмотря на то, что действие данных препаратов направлено на подавление патогенных микроорганизмов, наряду с вредной микрофлорой они разрушают и полезную. В результате приема антибактериальных препаратов (особенно длительного и бесконтрольного) может наблюдаться снижение численности лактобактерий. Под влиянием этого естественная концентрация молочной кислоты во влагалище уменьшается, и внешняя инфекция без труда преодолевает ослабевший защитный барьер. Именно поэтому развивается зуд во влагалище после лечения антибиотиками.
Ухудшение местного вагинального иммунитета приводит к дисбактериозу (дисбиозу) влагалища.
Зуд интимной зоны от антибиотиков
Данное патологическое состояние характеризуется следующими проявлениями: влагалищными выделениями, зудом, жжением, сухостью – все это распространенные симптомы вагинального дисбактериоза.
Нарушение биоценоза женских половых путей обычно принимает вид бактериального вагиноза либо же кандидоза.
Бактериальный вагиноз представляет собой инфекционный процесс, затрагивающий стенки влагалища. Отличительной особенностью данного состояния является его невоспалительная природа: при развитии бактериального вагиноза уровень лейкоцитов в составе вагинальной слизи не увеличивается. Возникновение зуда от антибиотиков в интимных местах при бактериальном вагинозе обусловлено ростом гарднерелл (Gardnerella) – факультативных анаэробов, входящих в незначительных количествах в состав влагалищной микрофлоры. Помимо зуда и жжения, при данном состоянии обычно возникают серовато-белые пенистые выделения с характерным рыбным запахом, сухость и дискомфорт во время интимной близости.
Кандидоз, более известный в народе под названием молочница, возникает под воздействием активного размножения дрожжевого грибка рода Candida, в норме населяющего слизистые оболочки и кожу здоровой женщины. Узнать кандидоз достаточно просто: на стенках влагалища и малых половых губах появляются белые творожистые выделения с кислым запахом, слизистая оболочка становится гиперемированной и отечной, возникает жжение и сухость. Пациентки часто жалуются на ужасный зуд в интимном месте при приеме антибиотиков, который является одним из признаков молочницы.
Мнение эксперта
Как показывает практика, многие женщины недостаточно осведомлены относительно механизма развития кандидоза и бактериального вагиноза, считая их ЗППП. Это в корне не верно. Подобное заблуждение приводит к тому, что пациентки не соотносят прием антибиотиков с возможностью нарушения биоценоза влагалища.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Что делать при диарее
Любой родитель должен быть подкован в вопросах самых частых детских проблем со здоровьем: повышение температуры и понос. При поносе у ребёнка главная задача близких ― обеспечить адекватное восполнение жидкости
Важно следить не только за стулом, но и за мочеиспусканием и другими проявлениями дегидратации
Существуют определенные красные флаги или симптомы, увидев которые, вы немедленно должны показать ребёнка врачу:
- Количество мочеиспусканий резко снизилось вплоть до исчезновения;
- Моча стала очень тёмного цвета;
- Слизистая оболочка щёк и полости рта сухая;
- При плаче у младенца нет слёз;
- Малыш стал резко вялым;
- Отмечается впалый родничок и глазные яблоки .
Как лечить?
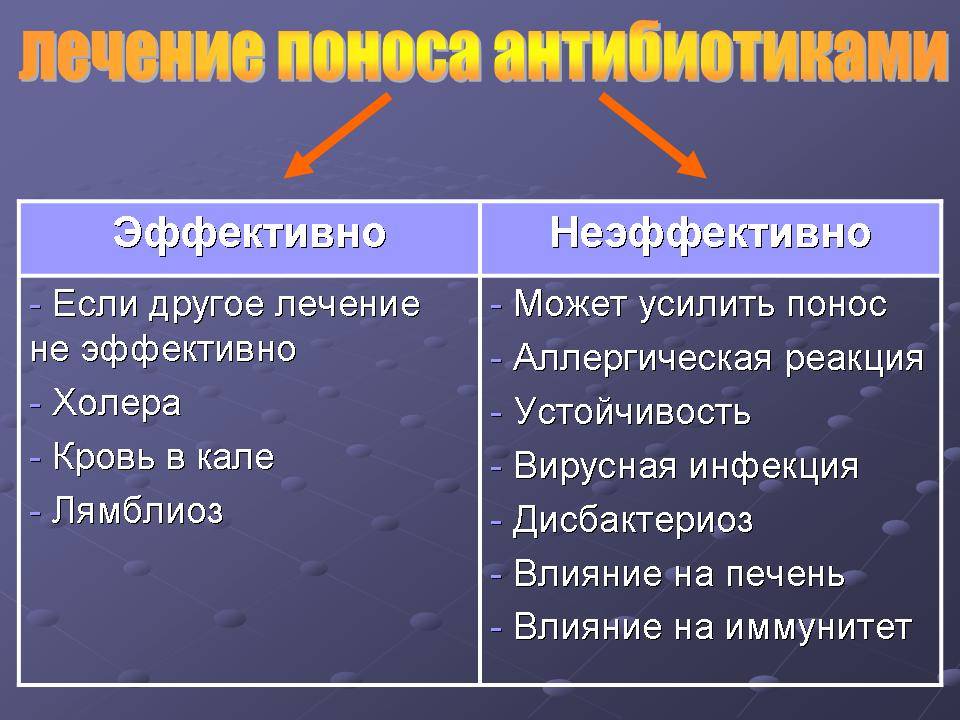
Лечение диареи после курса антибиотиков у взрослых
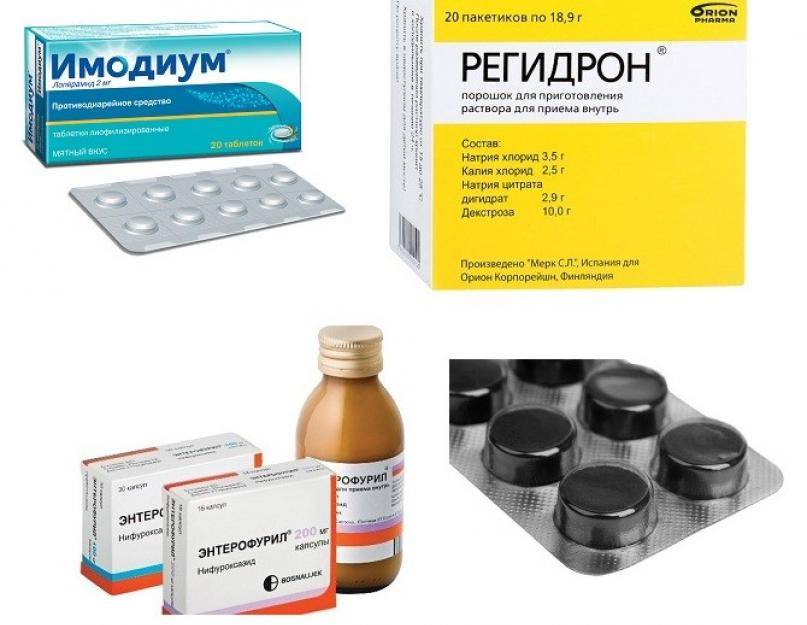
Обычно чтобы остановить понос после лечения взрослого используются следующие препараты:
- энтеросорбенты – лекарства, обладающие сорбирующим действием. Средства из этой группы помогают задерживать и удалять из организма токсины и продукты жизнедеятельности бактерий;
- пробиотики – препараты, в составе которых присутствуют полезные бактерии, подавляющие рост патогенных микроорганизмов и восстанавливающие естественный баланс в кишечнике.
В случае умеренного поноса после приема антибиотиков постарайтесь соблюдать следующие советы:
- пить много жидкости для предотвращения обезвоживания. В первую очередь это должна быть обычная вода (не менее 50 % от общего количества), а также компоты, разбавленные соки, некрепкие чаи, кисели, отвары трав (только по рекомендации врача). Если понос после приема антибиотиков развился у ребенка, то это правило нужно соблюдать с особой тщательностью;
- временно не употреблять молочные продукты и еду, содержащую пшеничную муку (хлеб, макароны, пиццу), потому что желудочно-кишечный тракт может быть чрезмерно чувствительным к ним на протяжении нескольких дней. Избегать при диарее употребления богатых клетчаткой продуктов – фруктов, кукурузы и отрубей.
Если при приеме антибиотиков начался понос, рекомендуется обязательно обратиться к врачу. Он проведет тщательную диагностику и расскажет, как лечить диарею. Специалист может назначить антидиарейное средство ИМОДИУМ Экспресс. Препарат начинает действовать через 1 час после применения и останавливает диарею от лекарственных средств, предотвращая потерю воды и полезных веществ1.
Необоснованное назначение антибиотиков — бич педиатрии
Если посмотреть данные медицинской статистики в нашей стране, то можно обнаружить довольно угрожающую тенденцию: практически каждый второй малыш в возрасте до 1 года хотя бы раз получал антибиотикотерапию. Однако большое количество случаев не регистрируются по причине самостоятельного приобретения и назначения этих препаратов родителями для своих детей.
К возрасту трех лет каждый малыш хотя бы раз принимал антибиотики в таблетках или проходил курс уколов. И это несмотря на то, что бактериальные осложнения развиваются не более, чем в 5-7% случаев всех вирусных инфекционных болезней, которые часто возникают у детей. Некоторые родители приобретают сразу несколько пачек с этими таблетками и при появлении симптомов простуды сразу же начинают давать их ребенку, не дожидаясь врачебной консультации или вообще не обращаясь за помощью.
По данным Goosens H. (2008 г.), частота назначения антибиотиков детям во всем мире в 3 раза превышает таковую для взрослой популяции. Причем в 80% случаев оно не обосновано. Во Франции и США каждый четвертый ребенок с неосложненной инфекцией дыхательных путей получает назначение в виде антибиотиков, в Канаде — около 40%, Китае — практически в 100% случаев. Россия уступает последней стране по данному показателю, но ненамного — антибиотики назначают почти в половине случаев амбулаторного лечения, и практически однозначно при госпитализации в стационар.
Детский организм обладает достаточной выносливостью и относительно быстро восстанавливается после антибиотикотерапии. Однако есть одно осложнение, которое представляет реальную опасность, причем не только для здоровья, но и для жизни. Это антибиотик-ассоциированная диарея.
Диета и выпаивание
Есть ошибочное мнение, что всех грудничков надо переводить на специальные смеси в период послабления стула, что якобы грудное молоко или обычная смесь усиливают понос. Если у малыша тяжёлая длительная диарея, то возможно педиатр порекомендует особые безлактозные лечебные смеси на период лечения. Но такая диета подбирается индивидуально, и задача матери, если она до того кормила грудью, сохранить на период болезни ребёнка грудное вскармливание с помощью сцеживания. При лёгкой диарее отмены ГВ не требуется.
Если малыш уже свободно ест пищу со взрослого стола, то во время послабления стула исключите из его питания:
- Молоко и молочные продукты
- Сладкие фрукты и ягоды
- Грубые сырые овощи
- Свежую выпечку
- Жирную пищу
Причина номер 1 – молочница!
Чаще всего зуд после полового акта провоцирует молочница (кандидоз). Заболевание представляет собой грибковую инфекцию, которая появляется при патологическом увеличении условно-патогенных грибов рода Candida. Эти микроорганизмы присутствуют в биоценозе организма каждого здорового человека, однако активное размножение и свое патогенное действие они проявляют в период общего снижения иммунитета, при проблемах с гормональным фоном, после приема антибиотиков. Характерной особенностью молочницы являются частые рецидивы (до нескольких раз в год).
Активно размножаясь на поверхности слизистой влагалища, микроорганизмы вызывают ее воспаление. Половой акт провоцирует раздражение воспаленной слизистой и приводит к более острому проявлению боли, зуда или жжения во влагалище.
Почему возникает жжение во влагалище?
Как выявить молочницу? Существует несколько верных признаков кандидоза, которые может выявить у себя женщина, отмечающая зуд после близости с половым партнером:
- творожистые выделения с кисловатым запахом, которые могут стать более обильными после полового акта;
- частый зуд в области влагалища, который может провоцироваться не только сексом, но и обычными гигиеническими средствами;
- возможны болевые ощущения при половом акте или при мочеиспускании.
Для лечения молочницы и устранения зуда после полового акта необходимо обратиться к врачу. Сегодня существует множество высокоэффективных противогрибковых препаратов, действующих местно. Курс лечения, как правило, не превышает 10-14 дней. Однако для профилактики рецидива курс лечения должен назначаться обоим половым партерам, а после завершения лечения рекомендован курс восстановительной терапии.
Что такое псевдомембранозный колит
Это осложнение антибиотикотерапии развивается примерно у каждого третьего больного, получавшего цефалоспорины II и III поколения. Дети более уязвимы перед ним, чем взрослые. Примерно у 7% детей после окончания курса лечения этими антибиотиками в стуле обнаруживается повышенное содержание бактерии C.Difficile, при этом они могут вообще не ощущать никаких изменений в состоянии и стул у них бывает оформленным и регулярным. Но так, к сожалению, бывает нечасто и большинство малышей испытывают на себе все «прелести» этого заболевания: профузный понос до 30 раз в сутки, схваткообразные боли в животе, вздутие, переливы в животе, слабость и все симптомы обезвоживания.
Данные бактерии представляют собой грамположительные анаэробы, которые обладают высокой устойчивостью к действию соляной кислоты и кишечным сокам. Вегетативные формы вырабатывают экзотоксины, оказывающие повреждающее действие кишечную стенку и препятствуя всасыванию воды.
Любопытно, что 50-70% новорожденных детей инфицированы C.Difficile, однако у них отсутствуют рецепторы к экзотоксинам, который они вырабатывают, поэтому на самочувствии это не сказывается. К тому же, в грудном молоке есть вещества, связывающие эти токсины и выводящие их наружу.
ИМОДИУМ® Экспресс при поносе у детей и взрослых
При поносе на фоне приема антибиотиков важно принимать меры сразу. ИМОДИУМ Экспресс бережно борется с этим состоянием, приводя кишечник в норму
Важно быстро остановить понос, чтобы избежать обезвоживания. Лечение диареи может осуществляться при помощи других лекарств.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
“Имодиум противопоказан для применения у детей младше 6 лет”
1 Согласно инструкции по медицинскому применению препарата ИМОДИУМ Экспресс.
Правильный уход за сухой кожей интимной зоны
Правильный интимный уход – залог хорошего самочувствия!
- Отдайте предпочтение нижнему белью из натуральных тканей, которое не стесняет движения и не вызывает дискомфорта в течение дня.
- Откажитесь от спринцеваний и использования грубых губок и мочалок в зоне бикини. Сухая кожа вокруг влагалища не переносит агрессивных сред: ежедневного принятия душа с интимным гелем, наносимым руками или мягкой губкой, вполне достаточно для полноценного ухода.
- Если вы используете ежедневные гигиенические средства, не забывайте менять их раз в 3-4 часа и лучше откажитесь от ароматизированных прокладок.
- 1- 2 раза в год проходите осмотр акушера-гинеколога, а в случае появления частых раздражений и других симптомов сухости влагалища не откладывайте визит к врачу и посетите его как можно скорее.
Интимный уход для женщин – основные правила
Увлажненная кожа интимной зоны не только предотвращает дискомфорт, но и противостоит болезнетворным микробам и обладает лучшей эластичностью и устойчивостью к микротравмам.
- Гормональный статус и микробиоценоз влагалища. Доброхотова Ю. Э., Затикян Н. Г. // Акушерство, гинекология, репродукция. – 2008. – 2 (2). С. 7-9.
- Гормональная коррекция резидентной микрофлоры влагалища и шейки матки у женщин с хроническими цервицитами. Долгушин И. И., Долгушина В. Ф., Черных С. Л. // Журн. Микробиологии. – 2001. – 4: С. 100-104.
Микробиоценоз влагалища и его нарушения (этиология, патогенез, клиника, лабораторная диагностика). Клиническая лабораторная диагностика. Назарова Е.К., Гиммельфарб Е.И., Созаева Л.Г. // 2003. – 2: С. 25-32.
Популярные вопросы
Добрый вечер! Ужасная сухость в интимной зоне. Жжение и появились красные пятна болезненные. Поможет ли одно из средств, представленных на сайте?
Здравствуйте! В Вашем случае подойдет гель Гинокомфорт с экстрактом мальвы. Его применение окажет мягкое увлажняющее, репарирующее, противовоспалительное действие. Гель вводится с помощью аппликатора в половые пути. Длительность применения не ограничена.
Здравствуйте! В интимной зоне сухость и зуд, наблюдаются выделения как при молочнице, но в декабре симптомы были те же. Ходила к доктору, сдала мазок, все в порядке. Пока ждала результат, ставила свечи Ливарол. Все, вроде, прошло, а пару дней назад все началось снова! Что это может быть?
Здравствуйте! Порекомендую провести более детальное обследование – посев на неспецифическую микрофлору и мазок на цитологию
Так же обращу ваше внимание на то, что после проведения противовоспалительной терапии свечами не было этапа восстановления микрофлоры в половых путях. На данном этапе до получения результата обследований можно воспользоваться гелем Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день на протяжении 7 дней
Это позволит не только снять проявления воспаления, но и восстановит баланс рН среды влагалища и численности лактофлоры в половых путях.
Мне 69 лет. Беспокоит раздражение и сухость влагалища. Один раз пролечилась свечами Триожиналь. Результат был положительный на 1,5 года. Сейчас опять возникла эта проблема. Но теперь эти свечи вызывают сильное жжение. Сегодня я улетаю на море, и боюсь, что не смогу купаться, так как из-за соленой воды проблема усиливается.Посоветуйте, пожалуйста, что мне можно сделать. Спасибо!
Здравствуйте! В период постменопаузы развиваются воспалительные процессы в половых путях на фоне атрофических изменений слизистой, вызванной дефицитом гормонов. Происходит истончение её слоёв, снижается эластичность, уменьшается число лактобактерий. В данной ситуации обязательно проводится исследование: мазок на флору, онкоцитологию. Первым этапом назначаются препараты с противовоспалительной активностью, а вторым этапом уже средства увлажнения, восстановления микрофлоры, а при отсутствии противопоказаний – местные гормоносодержащие свечи. Особенностью лечения в данной возрастной группе является непрерывная поддерживающая терапия. На данном этапе до получения результатов исследования можно воспользоваться гелем Гинокомфорт с экстрактом мальвы, что окажет противовоспалительный и увлажняющий эффекты. Гель применяется по 1 дозе 1 раз в день на протяжении 10- 14 дней.
Мне 42 года, у меня проблема, сухость в интимной зоне изнутри и снаружи. Как мне лечить это?
Здравствуйте! Вам необходимо провести обследование- мазок на флору для исключения воспалительного процесса, который и привел к сухости слизистых. На данном этапе порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы. Это позволит увлажнить слизистые наружных половых органов и влагалища. Гель применяется по 1 дозе ежедневно до 14 дней. Вводится с помощью аппликатора.