Симптомы анэмбрионии
Сама остановка роста эмбриона не имеет своих специфических признаков. На ранних стадиях такой аномальной беременности состояние женщины соответствует медицинской норме. Более того, растущий уровень ХГЧ в анализах крови показывает, что зачатие прошло успешно и эмбрион нормально развивается. Первым симптомом нарушения является как раз остановка этого роста и снижение концентрации хорионического гонадотропина в организме. На организме самой матери патологический процесс отражается в тот момент, когда начинается разложение эмбриона. Распад его тканей сопровождается характерными признаками септического отравления:
- повышением температуры тела;
- тошнотой и рвотой;
- болью в мышцах и постоянной слабостью;
- болью в нижней части живота;
- маточными кровотечениями или выделениями с примесью крови.
Иногда разложение эмбриона проходит бессимптомно или с признаками легкого недомогания. При этом пустые околоплодные оболочки сами отторгаются от эндометрия и выходят естественным путем. Однако, в большинстве случаев оно остается в материнском организме и вызывает тяжелые последствия, угрожающие здоровью и даже жизни женщины.
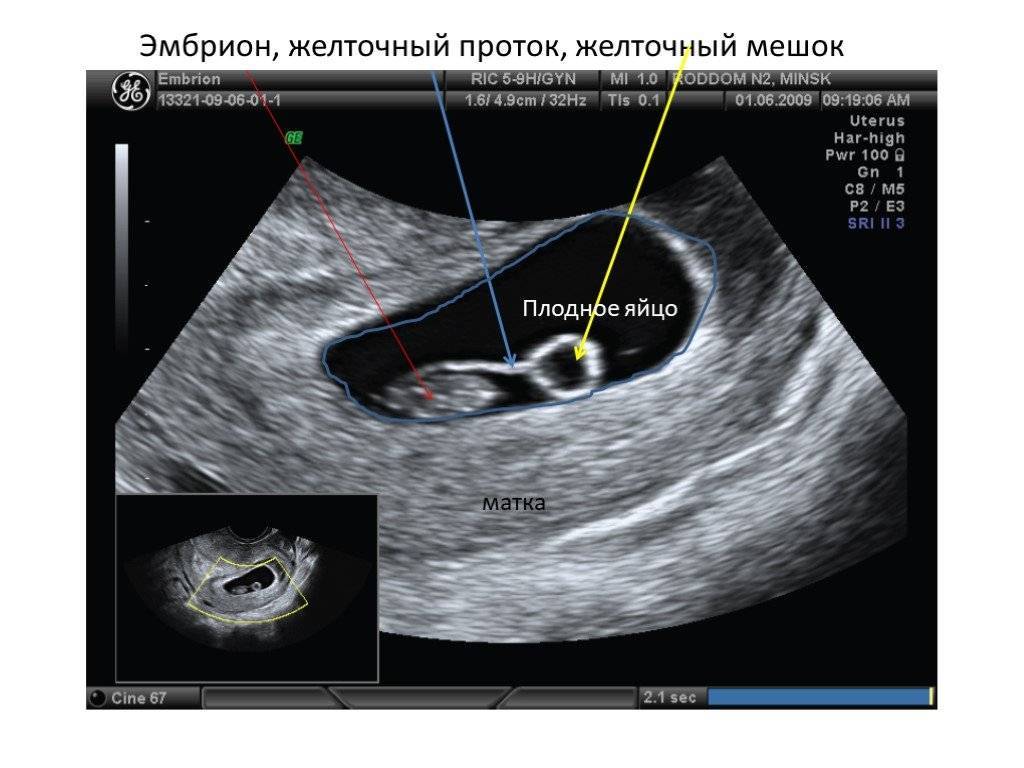
Что такое плодное яйцо
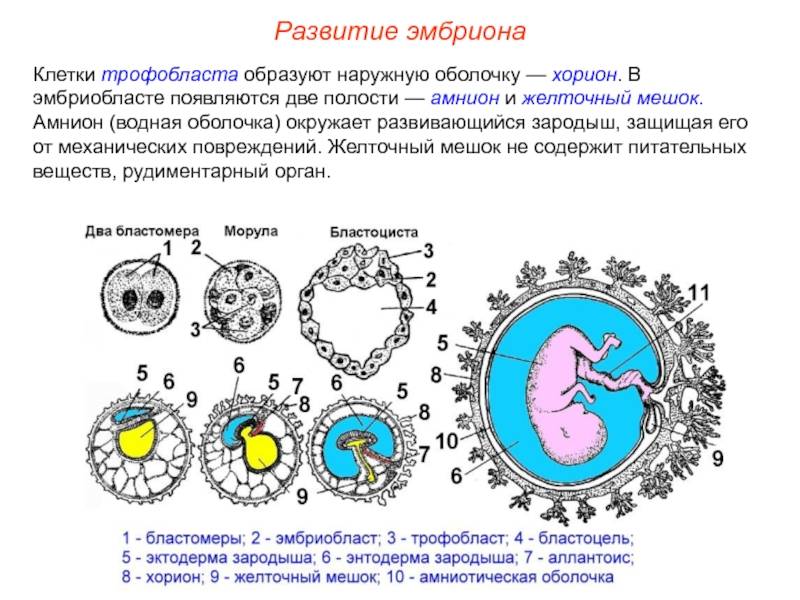
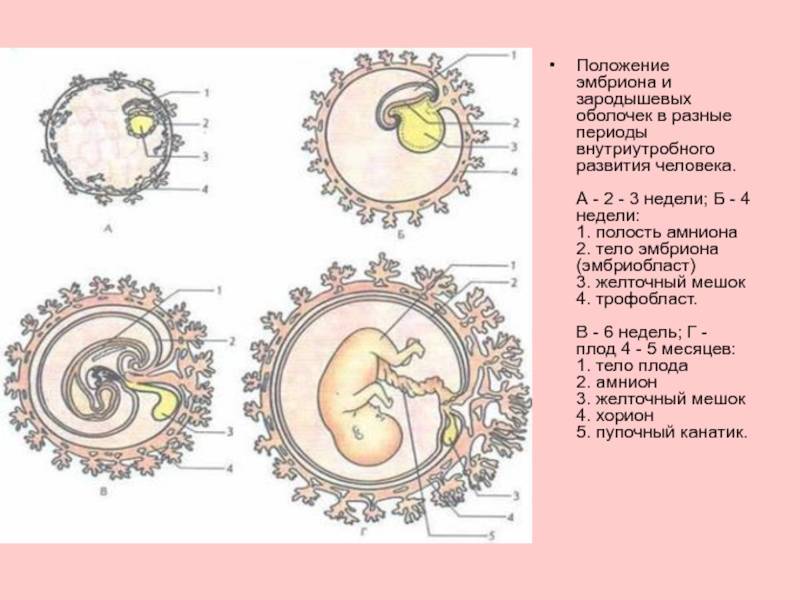
Плодное яйцо — это зародышевые оболочки и зародыш. Данный период беременности является ее первой стадией развития. А начинается все со слияния двух клеток – мужской и женской.
Дальше оплодотворенная яйцеклетка активно начинает делиться, вначале на две части, потом на четыре и так далее. Количество клеток, как и размер плода, растет постоянно. И вся группа клеток, которые продолжают процесс деления, осуществляет передвижение по маточной трубе к зоне своей имплантации. Данная группа клеток и является плодным яйцом.
Достигнув своей цели, плодное яйцо прикрепляется к одной из стенок матки женщины. Это происходит через неделю после оплодотворения. До этого времени плодное яйцо получает питательные вещества из самой яйцеклетке.
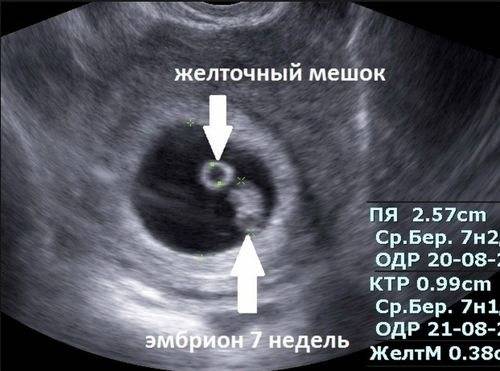
Плодное яйцо 2 недели после внедрения в полость матки, осуществляет питание набухшей слизистой этого детородного органа, который уже подготовлен к процессу развития и питания плода до времени образования плаценты. Детское место, или плацента, создается из внешней оболочки плодного яйца на 3 неделе, которое в это время уже густо покрыто ворсинками. Данными ворсинками в месте закрепления плодного яйца уничтожаются небольшой участок слизистой оболочки матки, а также сосудистые стенки. Потом они заполняют его кровью и осуществляют погружение в подготовленное местечко. Вообще, плодное яйцо является самым первым признаком нормально текущей беременности. Его можно рассмотреть на ультразвуковом исследовании уже после двух недель задержки менструации. Обычно в данном случае видно плодное яйцо 3-4 недели. Эмбрион же становится заметен только на 5 неделе беременности. Однако если врач диагностирует отсутствие эмбриона в плодном яйце 5 недели– другими словами пустое плодное яйцо, тогда УЗИ через пару недель повторяют вновь. Обычно в такой ситуации случае на 6-7 неделе плод и его сердцебиение начинают визуализироваться. Когда же плодное яйцо в 7 недель по-прежнему является пустым, это свидетельствует о неразвивающейся беременности
Помимо данного осложнения, на раннем сроке беременности могут появиться и другие – неправильное расположение плодного яйца, его неправильная форма, отслойки и прочие
Именно по этой причине важно пройти ультразвуковое обследование как можно раньше, чтоб можно было изменить ситуацию, в случае, если она поддается коррекции. Поскольку в первом триместре (плодное яйцо до 10 недели) велика вероятность самопроизвольного выкидыша, отслойки и других патологий
Однако достаточно о грустном.
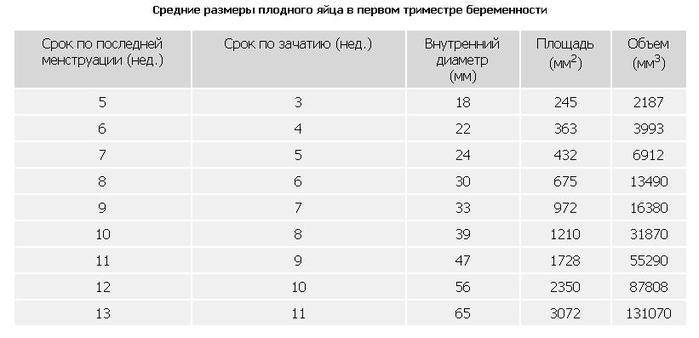
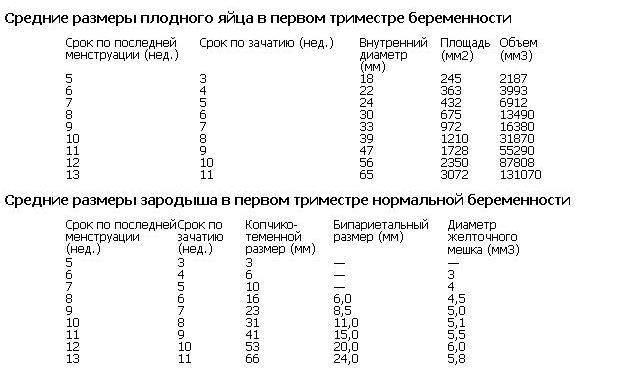
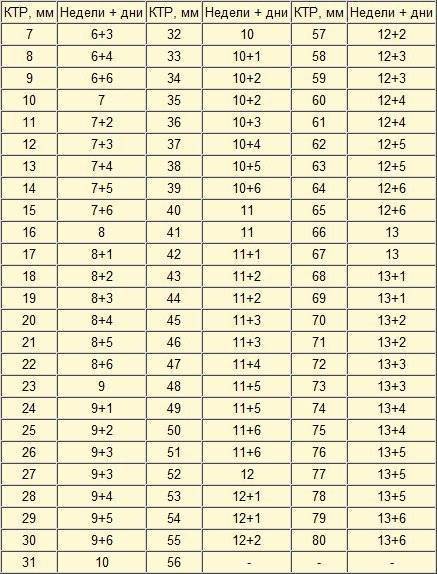
Плодное яйцо на 6 неделе и до этого срока беременности имеет овальную форму. И на ультразвуковом исследовании обычно производится оценивание внутреннего его диаметра – СВД плодного яйца. Так как размер плодного яйца 7 недель или на другом сроке беременности является величиной вариабельной, то есть погрешность в выявлении срока беременности по этому фетометрическому показателю.
В среднем подобная погрешность составляет 10 дней. Срок беременности обычно определяется не только по данному показателю, но также используется значения копчико-теменного размера плода и прочие показатели, которые также очень важны
Патологии
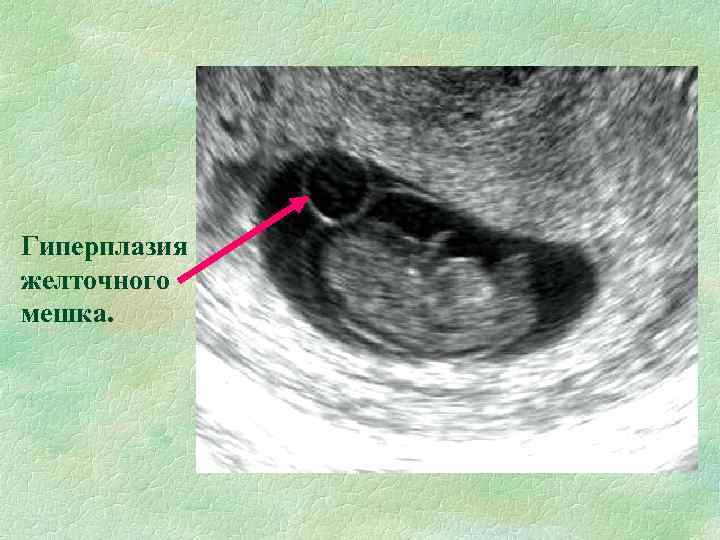
Во время проведения УЗД врач может выявить отклонения. Насторожить должен момент, когда не визуализируется гестационный мешок. Значение уделяют также размеру этого питательного органа.
Обращают внимание на образование кист желточного мешочка и жёлтого тела
Отсутствие визуализации
В норме с 6 по 12 неделю беременности питательный мешочек должен быть отчетливо виден на УЗИ. Если в указанные недели беременности он не визуализируется, то это является неблагоприятным диагностическим признаком.
Ранее рассасывание желточного мешочка приводит к тому, что эмбрион перестает в полном объеме получать необходимые для его развития вещества. При этом нарушается выработка гормонов, необходимых ферментов. Останавливается процесс продуцирования красных кровяных телец. При редуцировании желточного мешка раньше установленного срока происходит выкидыш. Остановить самопроизвольный аборт с помощью медикаментов невозможно.
Если при проведении УЗИ не определяется сердцебиение, отсутствует желточный мешок, то это свидетельствует о регрессирующей беременности. В такой ситуации проводят выскабливание полости матки.
Маленький и большой размер
У некоторых женщин при проведении диагностики выявляют, что размер гестационного мешочка не соответствует установленной норме. При уменьшении образования подозревают, что начался процесс его рассасывания. В этом случае возможна гибель эмбриона.
Если гестационный мешок по результатам УЗИ больше нормы, то повода для беспокойства нет. Такая ситуация возможна в случаях, когда неправильно установлен предполагаемый срок беременности. Это возможно при нерегулярных менструациях. В таких случаях медику следует определить срок в соответствии с размерами плода.
Отклонения в размерах гестационного мешка имеет диагностическую ценность только в комплексе с другими показателями. Если эмбрион визуализируется в плодном яйце, которое расположено в полости матки, сердцебиение определяется, то поводов для беспокойства нет. Увеличение величины считается индивидуальной особенностью.
Киста
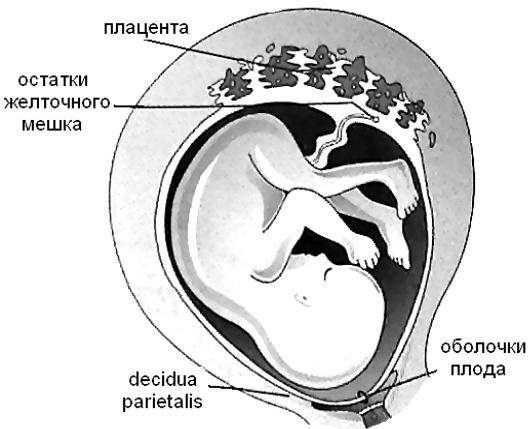
К началу 2 триместра гестационный мешочек рассасывается. От него в норме остается маленькое кистозное образование, расположенное у основания пуповины. В некоторых случаях из элементов желточного протока формируются истинные кисты. Обнаружить такие кисты можно только после рождения. У них видна капсула, а в диаметре они вырастают до 1 см. Кисты формируются возле тельца ребенка.
При проведении УЗД врач может выявить кисту жёлтого тела в яичнике. Причины их формирования не установлены. Кисты никак не влияют на развитие плода, поэтому опасаться не надо. У большинства женщин киста жёлтого тела самостоятельно рассасывается к концу беременности. При обследовании после родов на УЗИ состояние яичников не отличается от нормы.
Физиология процессов
Для» начала важно определить разницу между желточным мешочком и желтым телом. Оба органа появляются на короткое время, участвуют в разных процессах развития беременности и являются неотъемлемой ее частью
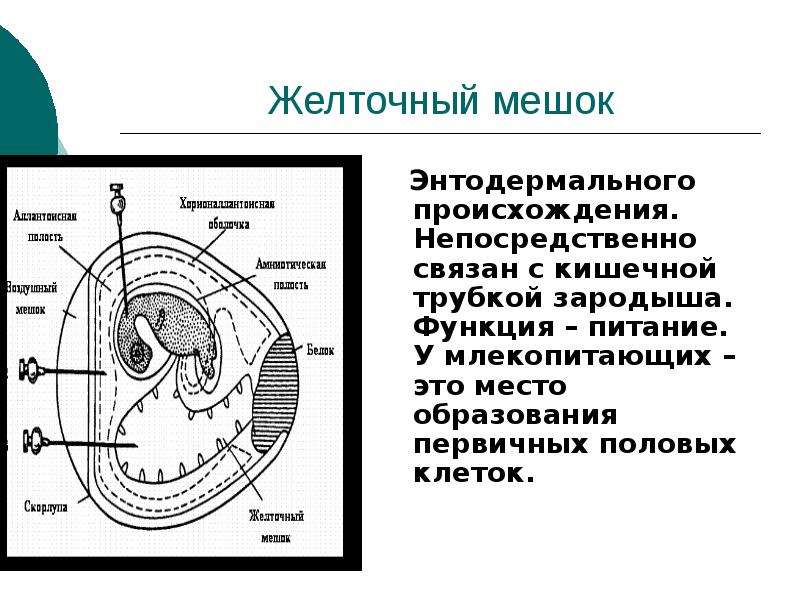
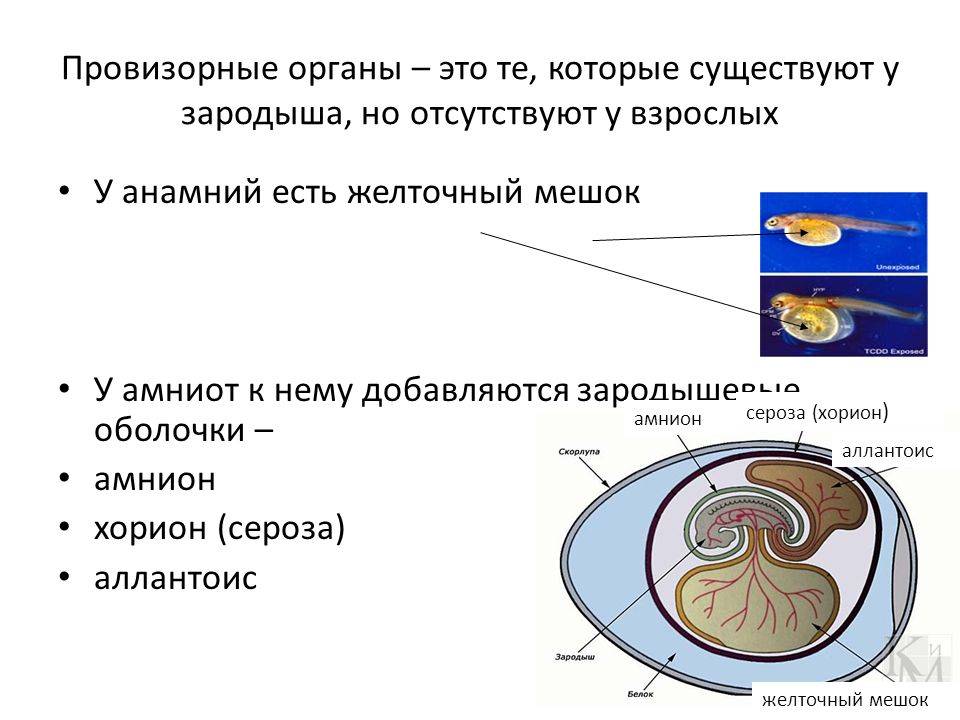
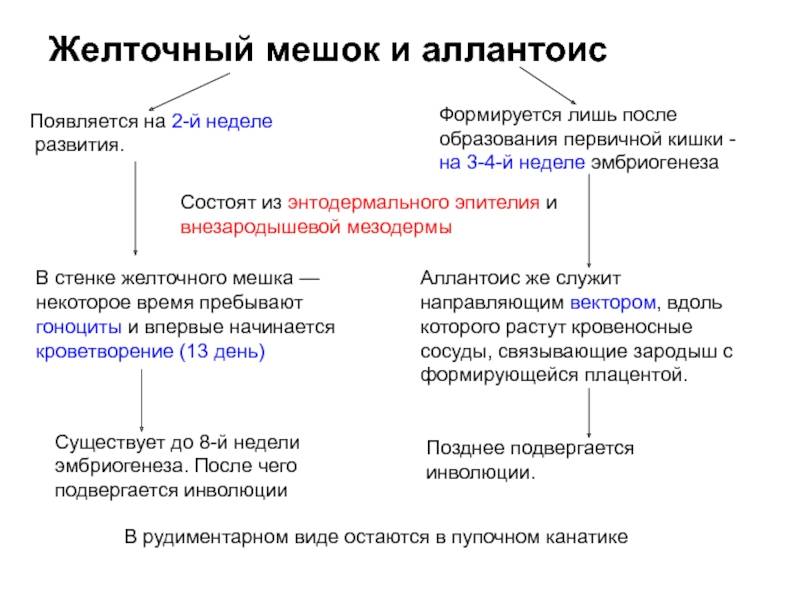
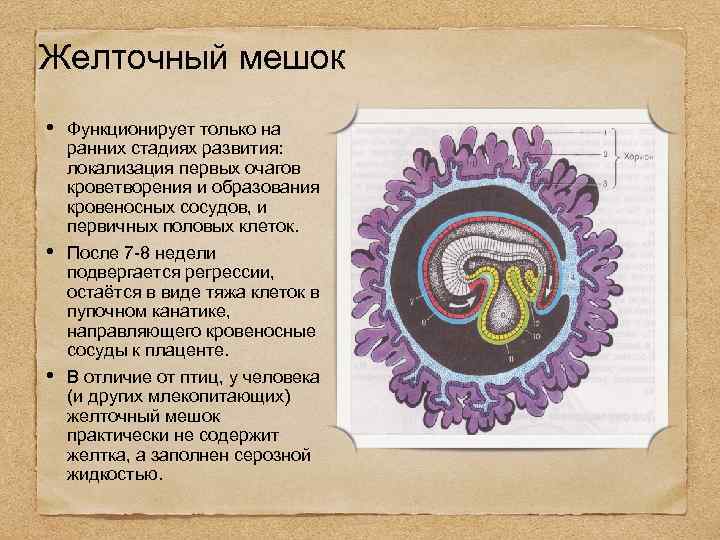
Желточный мешок
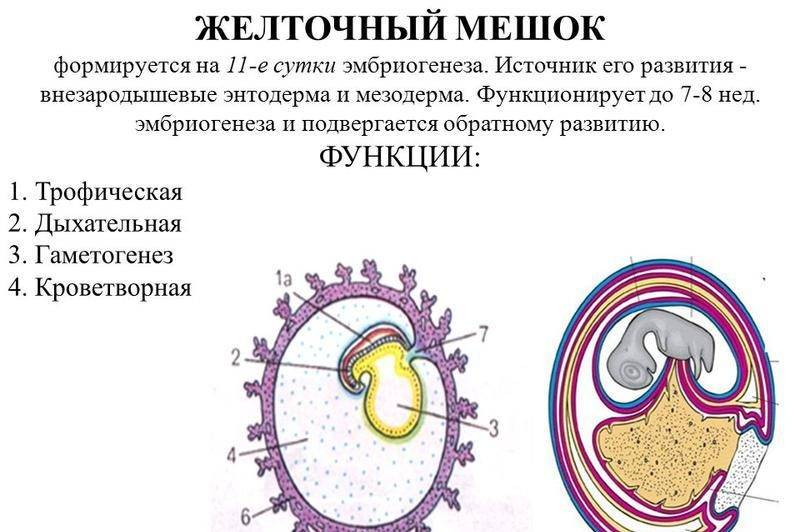
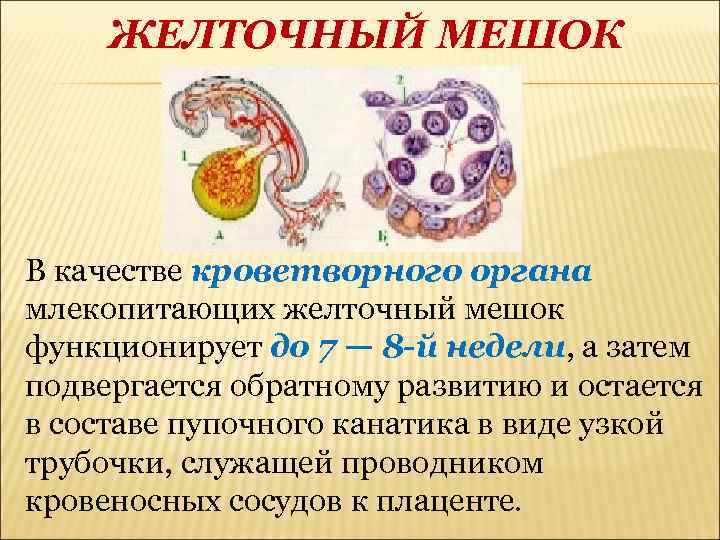
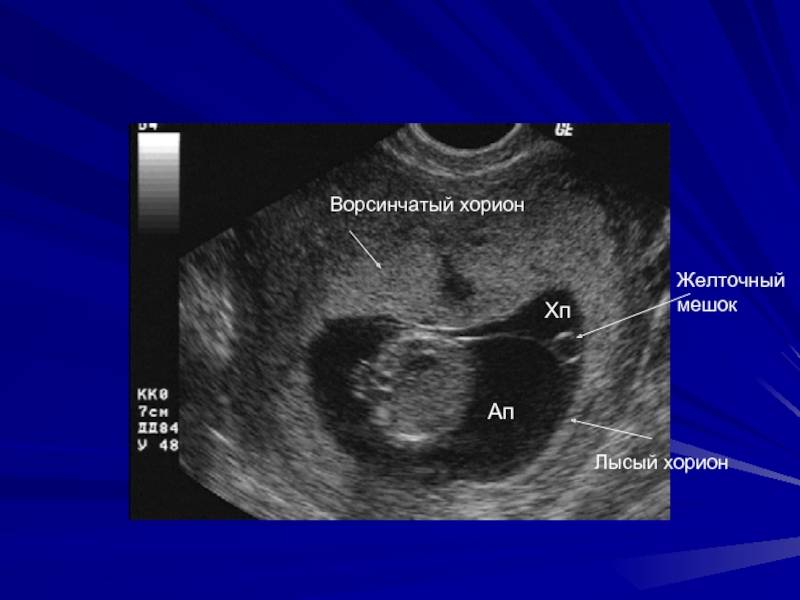
Это временный внеэмбриональный орган. Появиться он должен на 15–16 день после зачатия в период плацентации, путем образования эмбриональной ткани вокруг желтка оплодотворенной яйцеклетки. Располагается с брюшной стороны эмбриона между амнионом и хорионом, и представляет собой полукруглое образование с тонкими стенками. В теле беременной женщины период активного функционирования мешка ограничивается I триместром. Начиная с 6 недели его хорошо видно на УЗИ.
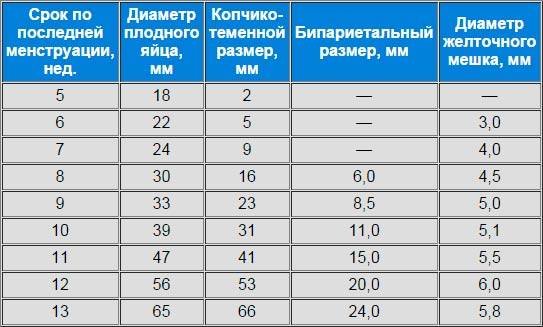
На 6–10 неделе беременности диаметр мешочка не должен превышать 5,5 мм. На сроке 8–12 недель он не должен быть больше 2 мм. Начиная с 12–13 недели пузырь уже невозможно идентифицировать с помощью ультразвука.
Наши медицинские центры
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 – выходной
Клиническое отделение
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Короткая пуповина при беременности: причины и симптомы
В норме длина пуповины у человека составляет 50-70 см. Такой размер снижает вероятность ее перекручивания, из-за которого у плода может случиться гипоксия и питательная недостаточность. Однако, достаточно часто у беременных женщин наблюдаются нарушения длины пуповинного канатика – в частности, его укорочение. Если длина органа составляет менее 50-40 см, он считается аномально коротким. В зависимости от причин патологии и размеров пуповины выделяют два вида аномалии:
- Относительно короткая пуповина. Она изначально имеет нормальный размер, но в процессе вынашивания укорачивается из-за перекручивания или обвития вокруг плода, формирования на органе варикозных узлов. Чаще всего это происходит, если будущая мама плохо питается, употребляет алкоголь и наркотики, курит, испытывает постоянный стресс, страдает хроническими общесистемными и гинекологическими заболеваниями. Такая патология представляет опасность для здоровья и жизни ребенка из-за нарушения его кровообращения и сопутствующей этому гипоксии. Однако, укороченный пуповинный канатик может самостоятельно распутаться, поэтому имеет более благоприятный прогноз.
- Абсолютно короткая пуповина. Это генетическая патология, связанная с нарушением механизма формирования плаценты. Факторами, способствующими данному состоянию, являются наследственные заболевания, хромосомные мутации. Она встречается в большинстве случаев, также несет большую угрозу плоду. Однако, в отличие от патологии предыдущего типа, абсолютно короткую пуповину невозможно лечить.
Опасность этого патологического состояния в том, что внешне оно себя ничем не выдает. Будущая мама не испытывает никаких неудобств и болезненных ощущений, ее жизни ничего не угрожает. Очень часто о том, что у нее аномально короткая пуповина, женщина узнает уже во время родов. Типичные признаки данной патологии:
- Увеличенное время родов. У впервые рожающих пациенток они могут продолжаться до 20 часов, у тех, кто до этого уже рожал повторно – до 15 часов.
- Ранний выход плаценты. В норме она рождается в течение 20-50 минут после выхода плода из родовых путей женщины. Если пуповина слишком короткая, ребенок «тянет» ее за собой, что часто сопровождается ее отрывом и кровотечением.
- Гипоксия плода. Этот симптом не является прям доказательством аномально короткой длины пуповины, так как такое состояние наблюдается и при некоторых других внутриутробных патологиях. Однако, в сочетании с приведенными выше симптомами гипоксия плода может свидетельствовать о нарушении развития или строения пуповинного канатика.
- Гиперактивность плода. При обостренной гипоксии ребенок начинает совершать энергичные движения. Его сердцебиение сначала увеличивается до 160 ударов в минуту, затем становится медленным (не более 120 сердечных сокращений). Кроме того, в околоплодных водах в результате повышенной активности кишечника плода может появиться меконий – первичный кал, состоящий из переваренных им желчи, слизи, пренатальных волос, амниотической жидкости.
Таким образом, судить о наличии у плода короткой пуповины можно либо по факту рождения, либо используя современные средства диагностики, позволяющие отследить состояние малыша во внутриутробный период.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Лечение патологии
Во время лечения патологии врач ставит две цели: поиск и устранение причины аномального увеличения органов и нейтрализация его последствий для новорожденного. При легкой изолированной форме, которая не вызвана хромосомными аномалиями, будущей маме показана медикаментозная терапия: прием мочегонных препаратов, витаминов, инъекции лекарств, предотвращающих гипоксию и плацентарную недостаточность.
В послеродовом периоде грудничкам проводят несколько курсов массажа, направленного на снятие мышечного тонуса, укрепления, устранения неврологических симптомов. Обязателен контроль со стороны невролога в первые недели, месяцы и годы жизни. Тяжелые формы патологии требуют хирургического лечения после рождения младенца.
Прогноз для ребенка при тяжелой форме, хромосомных аномалиях неблагоприятен.
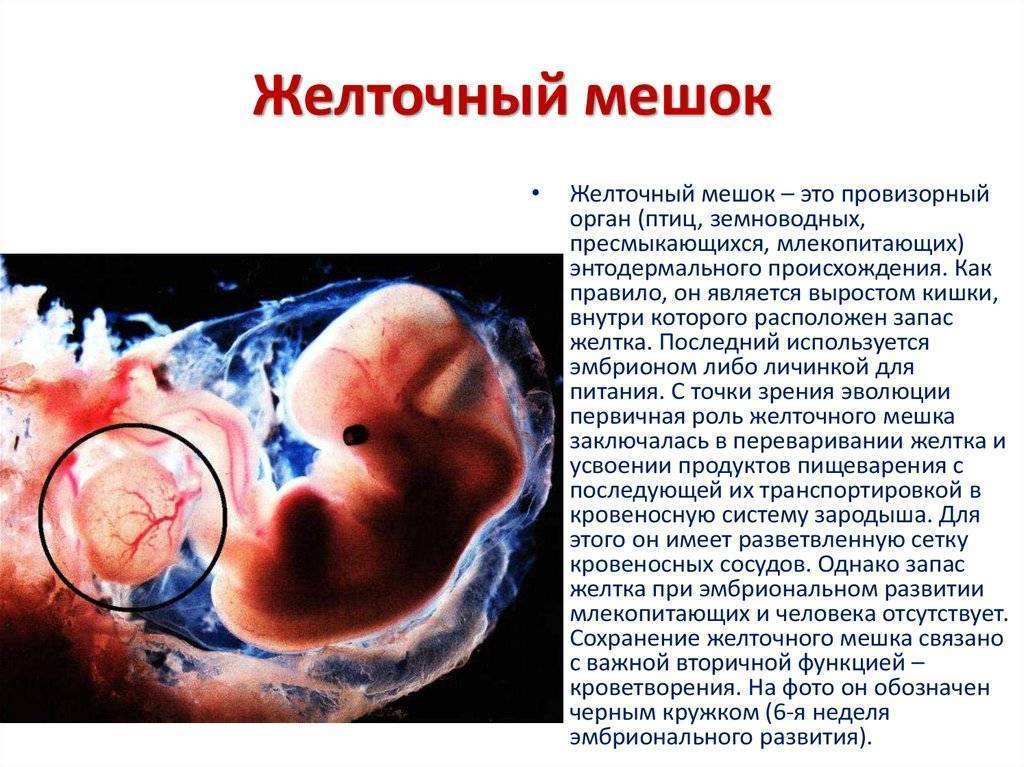
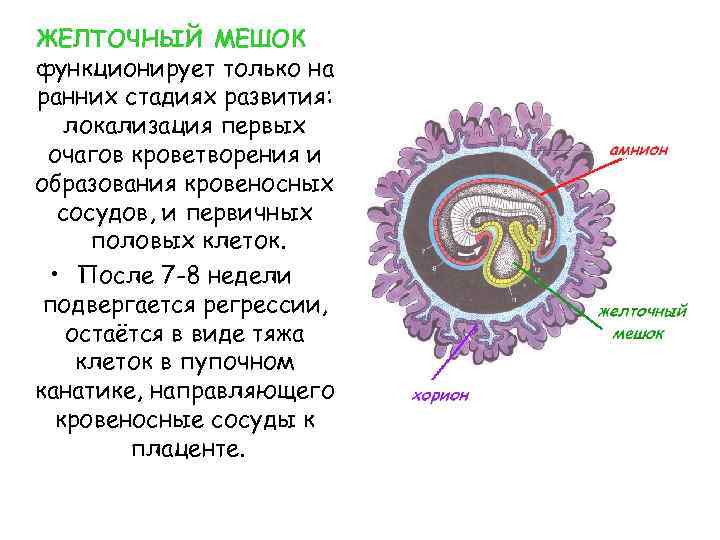
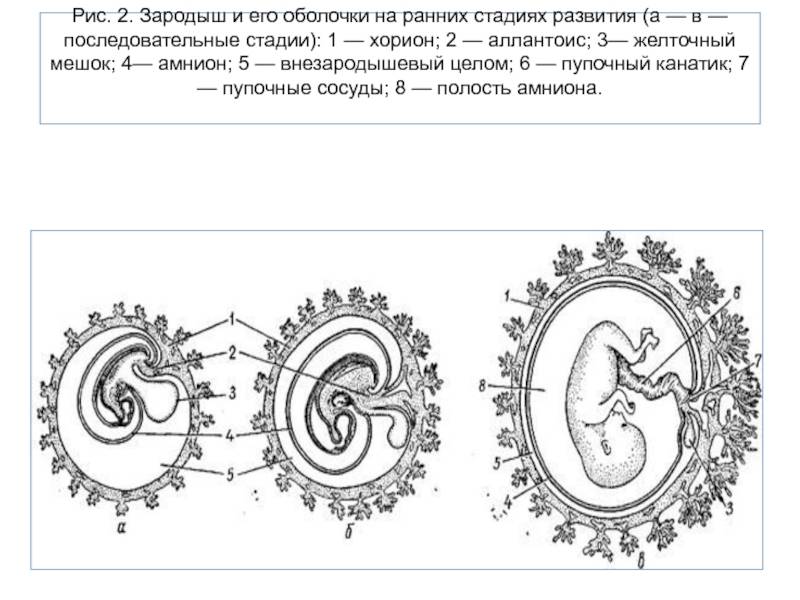
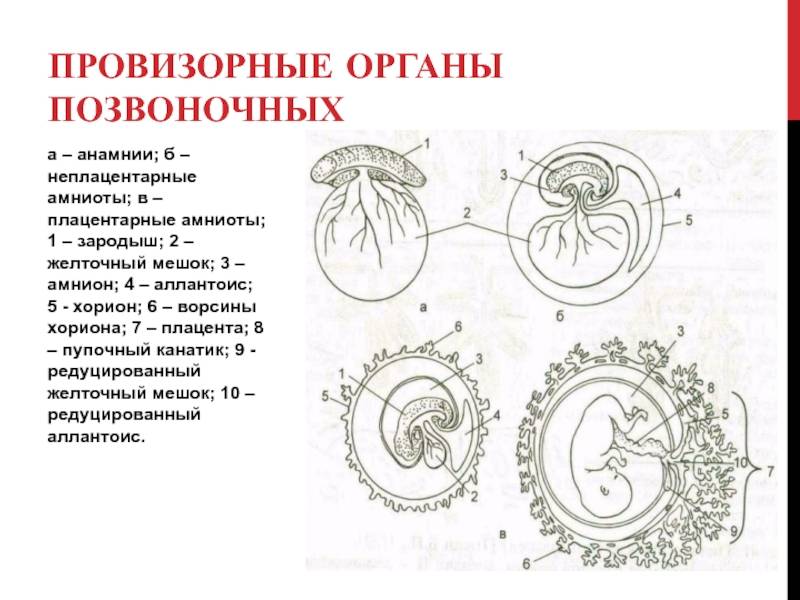
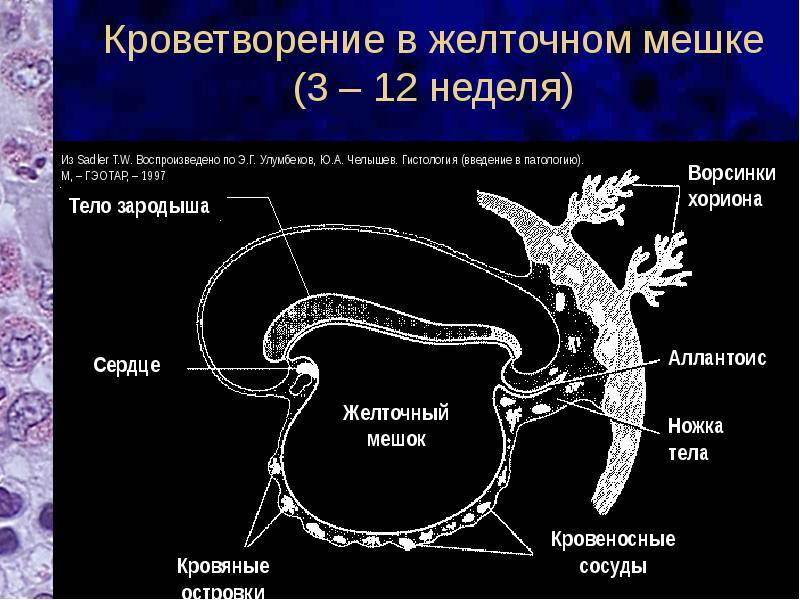
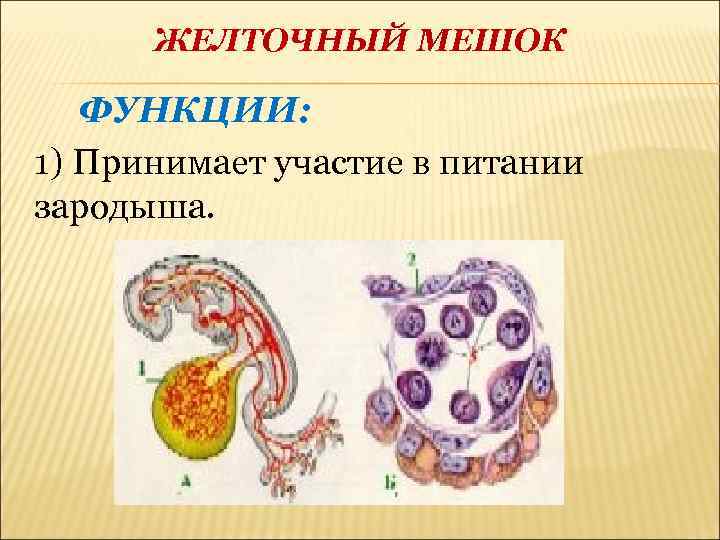
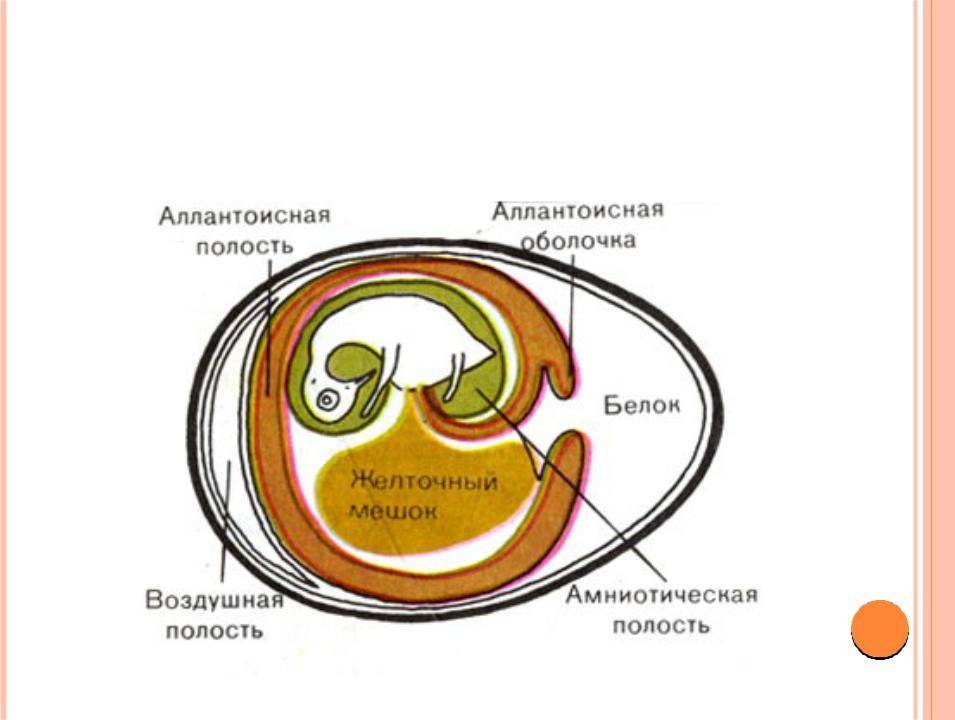
Что такое желточный мешок?
Желточный мешок – кольцевидный временный орган, где находится запас полезных веществ, необходимых эмбриону, который со временем принимает функции некоторых органов будущего плода, которые у него еще пока отсутствуют. Образование существует первый триместр вынашивая, а затем необходимость отпадает. После третьего месяца мешочек самостоятельно рассасывается почти полностью. Характеристики образования (размер, форма, положение) важны при диагностике течения беременности первого триместра, потому тщательно изучаются ультразвуковым исследованием первого скриннинга.
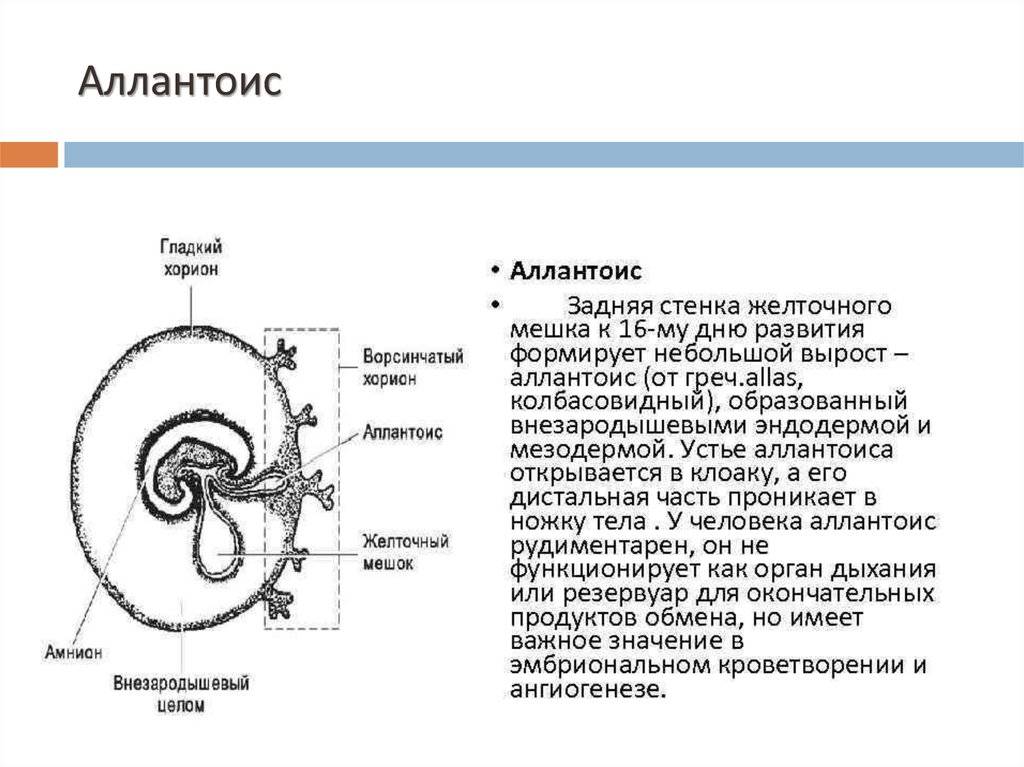
Кольцо формируется из эндобластического пузыря примерно через четырнадцать дней после зачатия. Растет, развивается одновременно с другими зародышевыми структурами, самим плодным яйцом. Так как первый триместр мешок выполняет очень важные функции, любые отклонения его развития могут привести к выкидышу/замиранию.
Заболевания и пороки внутренних половых органов
УЗИ, помимо беременности и сопутствующих ей возможных сложностей, производит диагностику и патологий органов малого таза на любом сроке беременности. К их числу относятся кисты яичников, миомы матки, атипичность формы матки (например, двурогость) и так далее. Самой тяжелой патологией является расположение плаценты над миоматозным узлом. Далее по степени распространенности располагаются пороки развития лицевой области, например, заячья губа и так далее.
Практически каждая клиника Москвы располагает УЗИ-кабинетом, в некоторых из них имеется услуга 3D-УЗИ. О том, в каких клиниках проводится как простое исследование, так и 3D, стоимость услуги, а также контактные данные вы можете узнать на нашем ресурсе.
Причины уменьшения КТР
Неразвивающаяся беременность
Данная патология подтверждается отсутствием движения и сердцебиения у плода. Однако это возможно оценить только у эмбриона, если КТР превышает 6 мм. Если копчико-теменной размер больше 6 мм и сердцебиение не определяется, то исходя из ситуации рекомендуется или повторное УЗИ через 5-7 дней, или экстренное оперативное вмешательство.
Позднее оплодотворение ввиду более поздно наступившей овуляции
Это возможно, например, при наступлении беременности в короткий срок после отмены гормональных контрацептивов. Для подтверждения данной причины необходимо провести контрольное УЗИ через 10-14 дней с определением КТР для более точного определения срока беременности.
Нарушение гормонального фона матери
Чаще это вызвано дефицитом прогестерона. При отсутствии адекватного назначения заместительной терапии возможно прерывание беременности на ранних сроках. Для диагностики используется лабораторные методы определения уровня гормонов.
Инфекционные заболевания у матери
Особенно это характерно для инфекций урогенитального тракта (хламидийная, микоплазменная инфекции). В связи с этим, необходимо проводить обследование на инфекции, передающиеся половым путем беременных женщин, а так же проведение необходимой антибактериальной терапии в допустимые сроки.
Генетические заболевания
Например, синдром Дауна, Шерешевского-Тернера, Патау. При подозрении на данную патологию необходимо проводить биохимическое обследование беременных. При выявлении изменений в результатах УЗИ и биохимических анализах рекомендовано проведение амниоцентеза (забор околоплодной жидкости во время пункции для дальнейшего исследования) или кордоцентеза (забор пуповинной крови). Однако, в связи с инвазивностью метода, необходимо согласие беременной женщины на проведение данного исследования.
Патология матки
В частности, миома матки, изменения в следствие предшествующих абортов и выкидышей. На данную причину указывают данные анамнеза и предыдущих УЗИ.
Развитие многоплодной беременности. При такой патологии так же возможно несоответствие полученным значениям КТР данным из таблицы, но это не является патологией.
Объем обследования, необходимый при выявлении отклонения КТР от нормы, индивидуален в каждом случае и определяется не только данными УЗИ, но и данными анамнеза, клиническими данными.
Определение гормонального фона, обследование на наличие инфекций передающихся половым путем, исключение хромосомных заболеваний. Пока проводится обследование, необходимо проводить ультразвуковое исследование в динамике, но нецелесообразно проводить его чаще, чем через 5 дней.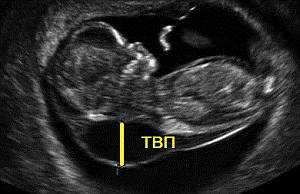
Помимо определения копчико-теменного размера, во время проведения скринингового ультразвукового исследования, определяются и другие важные показатели:
- Наличие сердцебиения и их частота.
- Толщина воротникового пространства (как косвенный маркер синдрома Дауна, оценивается в сроке до 13 недель).
- Желточный мешок, его наличие, толщина (определяется до 12 недель, важен в диагностике не развивающейся беременности).
- Хорион, его расположение и структура (информация о расположении плаценты в последующем, наличии внутриутробной инфекции и резус-конфликта).
Нормы всех этих показателей так же зависят от срока и имеют установленные табличные значения.
В яйце не видно эмбриона: что делать?
Точно диагностированная анэмбриония является показанием к искусственному прерыванию беременности. Иногда плодное яйцо может выйти из организма женщины самостоятельно, однако такое происходит не всегда. Разлагаясь, оно может нанести серьезный ущерб организму пациентки. Поэтому медики рекомендуют не дожидаться, когда проблема разрешится сама.
В настоящее время используется три способа искусственного прерывания беременности при анэмбрионии:
- Медикаментозный аборт. Этот способ применяется не позже 6-8 недели беременности. Он заключается в приеме пациенткой мифепристона и мизопростола – препаратов, блокирующих прогестероновые рецепторы эндометрия и вызывающих сокращения матки для изгнания плодного яйца. Медикаментозный аборт считается наиболее эффективным и безопасным методом прерывания беременности, который не повреждает слизистую матки и в целом проходит без серьезных последствий для женского организма. Однако он применим только на ранних сроках, когда эмбрион еще недостаточно надежно закреплен в слизистой матки. Позже 8 недели этот способ может привести к неполному изгнанию плодного яйца и вызвать осложнения.
- Вакуумная аспирация. Данный метод используется на сроках до 12 недель (по рекомендации ВОЗ) или до 5 недель (в России) беременности. Он основан на высасывании плодного яйца с помощью вакуумного насоса, катетер которого вводится в маточную полость и создает в ней отрицательное давление. Преимуществом этого метода считается его безопасность и минимальные повреждения, наносимые слизистой матки. Однако, при его использовании сохраняется риск неполного аборта, поэтому требуется проведение дополнительного УЗИ после процедуры.
- Выскабливание (абразия). Это традиционный и наиболее травматичный способ искусственного прерывания беременности. Он заключается в механическом выскабливании плодного яйца и части слизистой оболочки матки с помощью специального гинекологического инструмента (кюретки). Абразия проводится на 6-12 неделе беременности, при этом женщине требуется больше времени на восстановление эндометрия. В связи с характером этой процедуры после нее могут возникнуть такие осложнения, как неполный аборт, перфорация матки, разрыв маточной шейки, кровотечения, инфицирование и т. д.
Если на 6 неделе беременности не виден эмбрион, это не означает приговор женщине как матери. По статистике, каждое 8 зачатие заканчивается анэмбрионией, поэтому данная патология является распространенной в гораздо большей степени, чем бесплодие. При правильно и своевременно проведенной диагностике и искусственному прерыванию аномальной беременности репродуктивная функция восстанавливается уже к следующему менструальному циклу, хотя врачи рекомендуют все же сделать перерыв между попытками. Повторно данная аномалия встречается редко, и женщина имеет все шансы стать счастливой матерью в будущем.
Ощущения при росте органа
Увеличение размеров матки происходит медленно и незаметно, поэтому беременная женщина обычно ничего не чувствует. Лишь в 1 триместре могут появиться тянущие ощущения, вызванные размягчением и натяжением связок.
Боли, как правило, возникают при слишком быстром увеличении матки, отмечается дискомфорт и в случае рубцевания на стенках органа после прошлых беременностей. При развитии любых неприятных симптомов следует обратиться к гинекологу.
Большие неудобства доставляет рост матки после 4–5 месяца беременности. Увеличивающийся живот мешает наклоняться, сложно найти удобное положение. Внутренние органы под действием матки сдавливаются и смещаются, появляются изжога, метеоризм, частые позывы в туалет. Сжимание прямой кишки приводит к запорам. Из-за давления выросшего плода на диафрагму появляются затруднения с дыханием, одышка.
В конце 2 триместра у многих женщин наблюдается изменение походки — движения становятся размереннее, туловище отклоняется назад, ноги ставятся шире. Причина подобной трансформации в смещении центра тяжести.
Измерение длины и ширины матки помогает вовремя обнаружить отклонения. Однако не стоит заниматься самодиагностикой и волноваться из-за незначительных нарушений. Помните, каждая беременность уникальна и протекает по индивидуальному сценарию.
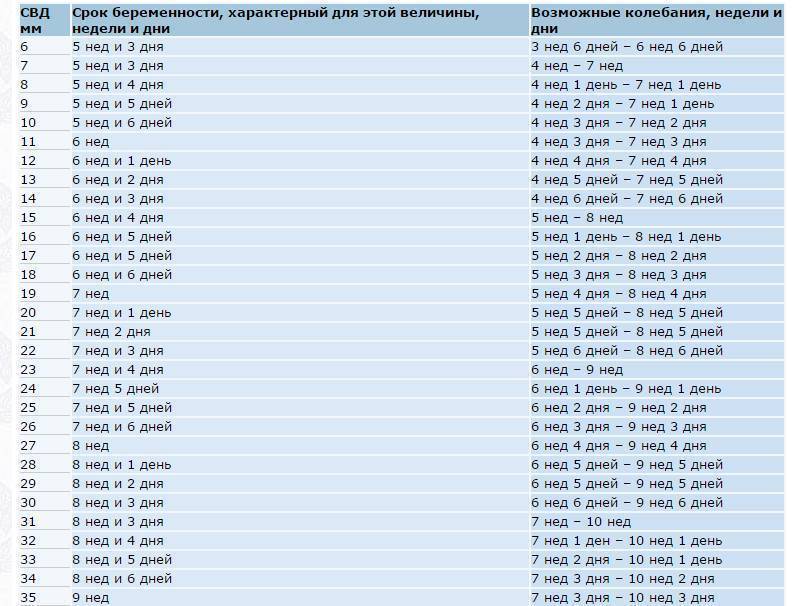
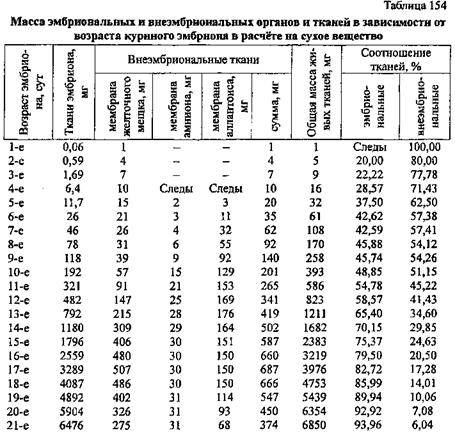
Размеры и нормы желточного мешка при беременности по неделям
Из таблицы видно, что размеры по неделям в среднем изменяются на 0,5-1 мм, а к окончанию формирования и к последующему угасанию достигают 6 мм, это и есть средняя норма.
Конец первого триместра характеризуется формированием плода и плаценты, таким образом, функция желтого мешочка прекращается, он постепенно исчезает и редуцируется. Орган остается в виде незначительной кисты в самом основании пуповины. В случае исчезновения временного органа раньше положенного срока, то внутриутробное вынашивание останавливается, ребенок не сможет получить дальнейшего развития. В результате чего возникает и диагностируется выкидыш или замершая беременность.
УЗИ в I триместре
Показаниями к проведению УЗИ во время первого триместра беременности служат следующие факторы:
- определение точного наличия беременности;
- определение внематочной или маточной беременности;
- определение плодности беременности: многоплодная, одноплодная;
- определение размеров, роста плодного яйца и далее эмбриона;
- анализ состояния экстраэмбриональных структур (хориона, амниона, желточного мешка);
- определение строения плода;
- определение возможных рисков осложнения беременности, угрозы выкидыша, тонуса матки;
- контроль над проведением аборта по мере необходимости;
- выявление заболеваний и патологий внутренних половых органов (миомы матки, опухоли и кисты яичников, внутриматочной перегородки).
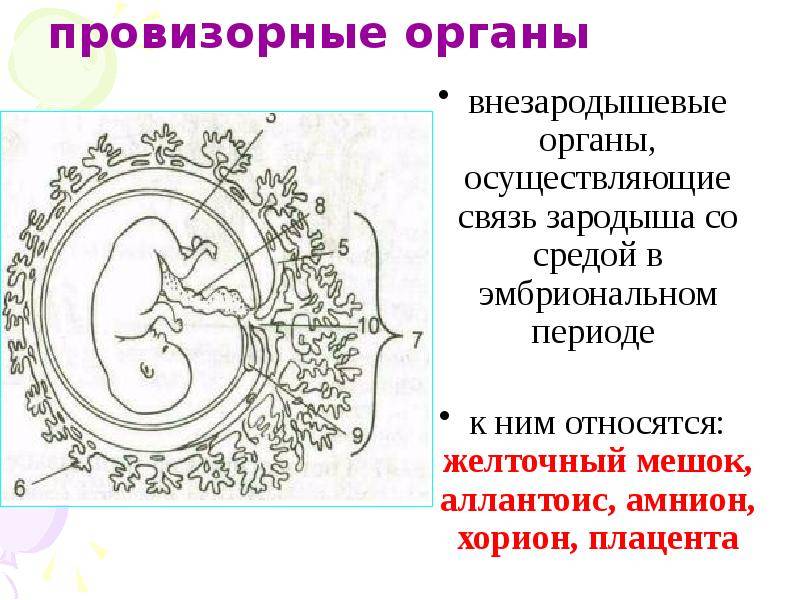
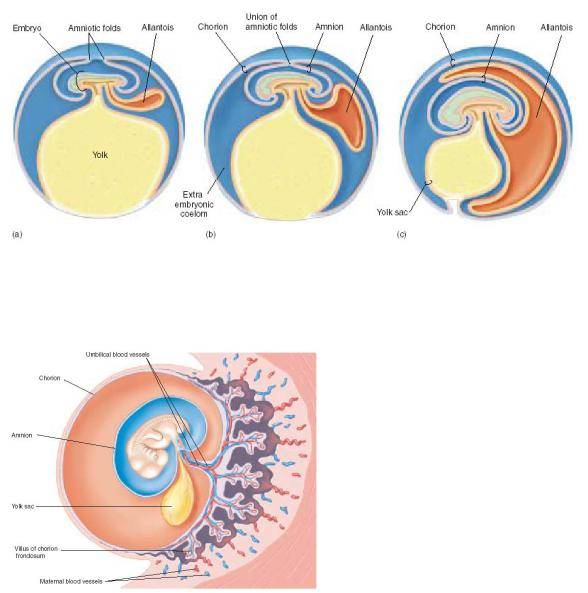
Гестационный мешок и его роль в развитии эмбриона
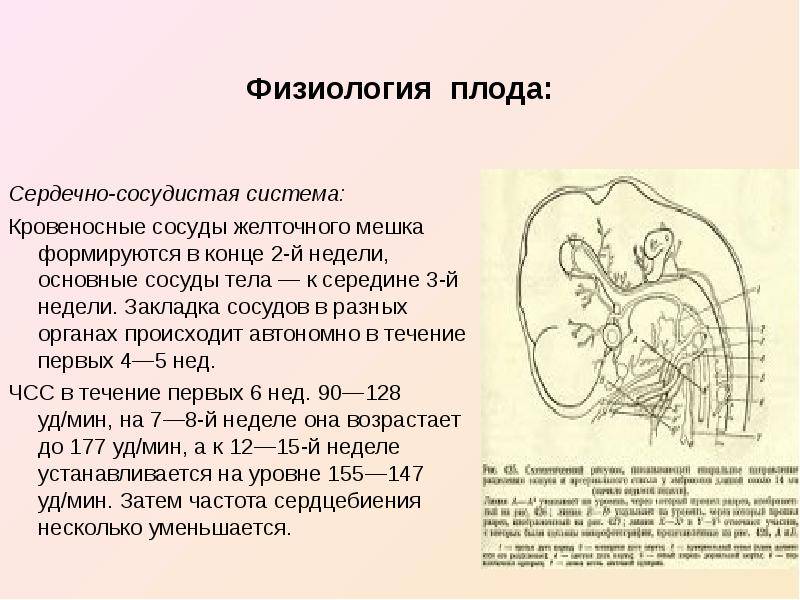
Желточный мешок представляет собой мембранную оболочку, прикрепленную к эмбриону на вентральной его части. Это образование обеспечивает раннее питание плода. Гестационный мешок функционирует в качестве развития сердечно-сосудистой системы человеческого эмбриона до начала внутренней циркуляции.
Плодное яйцо является единственной доступной структурой, которая может быть использована для определения существования внутриматочной беременности до тех пор, пока невозможна идентификация эмбриона. Желточный мешок при беременности, если он нормально развивается, виден на ранних сроках при помощи ультразвука. Определенный на пятой неделе гестационный мешок — это критически важный ориентир при мониторинге ранней беременности.
Нормальное функционирование желточного мешка имеет значение в начале эмбриональной циркуляции. Транспортировка крови к стенкам мешочка происходит через примитивную аорту. Ее циркуляция проходит по широкой сети капилляров и возвращается через желточную вену в трубчатое сердце эмбриона. Посредством такой циркуляции поглощаются питательные вещества из желтка и переносятся к зародышу.