Методы терапии
Лечение может быть как консервативным, так и оперативным. Все зависит от типа и степени развития заболевания. Но лечение при симптомах почечной недостаточности у детей должно быть выбрано оптимально. Следует понимать, что не все методы можно применять в каждом случае. Существуют индивидуальные показания и особенности.
Консервативные методы
- Дегидратация организма. Вводится физраствор и глюкоза.
- Дезинтоксикационная терапия.
- Коррекция метаболических нарушений. Применяется раствор глюконата кальция, а также натрия бикарбоната.
- Спазмолитики.
- Препараты, улучшающие кровоток.
- Диуретики.
- Противосудорожные препараты.
- Медикаментозные средства, которые снижают артериальное давление.
- Антиоксиданты (витамины А, Е, В6).
Активные методы лечения у детей
Если консервативные методы не помогают, тогда назначаются иные способы лечения. Это позволяет предотвратить рецидивы, поддержать жизнедеятельность организма ребенка. Чаще назначается аппаратная терапия. Дополнительные методы лечения должны быть применены со стороны родителей. Следует соблюдать все клинические рекомендации при острой почечной недостаточности у детей.
Гемодиализ
Эта процедура предполагает использование специального аппарата «Искусственная почка». Она позволяет полностью очистить кровь ребенка от накопившихся токсинов и шлаков. Это основная цель такой терапии.
Перитонеальный диализ
Процедура предполагает искусственное очищение крови от токсических продуктов обмена веществ. Она направлена и на коррекцию водно-солевого баланса. Это достигается благодаря фильтрации веществ, которое осуществляется через брюшную полость. Используется портативное устройство, которое ребенок постоянно носит при себе. Соблюдаются все рекомендации при острой почечной недостаточности у детей до тех пор, пока не будет пересажен донорский орган.
Пересадка почки
Это распространенная операция, которая дает отличные результаты. Показатель выживаемости после хирургического вмешательства составляет более 80%. Учитывая то, что смертность детей с ХПН имеет высокий уровень, этот показатель остается в выигрыше. Но осложняется все нехваткой донорских органов.
Питание при нефротическом синдроме
Лечебное питание при нефротическом синдроме направлено на борьбу с гипопротеинемией, отеками и другими метаболическими нарушениями при максимальном щажении почек.
Гипопротеинемия и ее роль в генезе отеков диктует необходимость при достаточной клубочковой фильтрации введения повышенного количества белка (1,3-1,5 г на 1 кг массы тела в сутки). Нарастание содержания белка в плазме крови способствует повышению ее онкотического давления и уменьшению отеков. Особенно целесообразно введение полноценных и легкоусвояемых белков (мясо, рыба, творог, яичный белок). При снижении клубочковой фильтрации с последующим развитием азотемии количество белка в диете должно быть ограничено.
Безсолевая диета
Поскольку натрий задерживается в тканях и играет важную роль в генезе отеков, количество соли в диете резко ограничивается. Пищу готовят без соли. Используется специальный бессолевой хлеб, исключаются продукты, богатые солью (сельдь, соленья, маринады и т. д.). Однако длительное применение бессолевой диеты может вести к развитию хлоропенической азотемии, нарушению функции почек, гиперальдостеронизму, появлению отеков, неподдающихся лечению диуретиками. С целью профилактики этих явлений рекомендуется на фоне бессолевой диеты давать больным 1 раз в неделю 3-4 г соли. В стадии полиурии при уменьшении отеков разрешается увеличивать количество соли вплоть до нормы, так как натрий в большом количестве теряется с мочой.
Калий
Содержание калия в диете должно быть достаточным, так как организм его много теряет. Калий способствует вытеснению натрия, а вместе с ним и жидкости из организма и уменьшению отеков
Особенно важно обогащать рацион солями калия при применении диуретических препаратов, способствующих выведению калия из организма (дихлотиазид, фуросемид и др.). Однако при снижении диуреза менее 500 мл калий вводить нужно осторожнее, так как он накапливается в организме и может оказывать токсическое влияние
В этот период желательно контролировать содержание калия в крови. Солями калия особенно богаты овощи и фрукты.
Жидкости
На фоне бессолевой диеты количество употребляемой больным жидкости существенно не ограничивается. Количество ее должно соответствовать диурезу плюс 500 мл (экст-раренальные потери). При наличии гиперлипидемии количество жира несколько ограничивают в основном за счет животных жиров, богатых холестерином, частично заменяют их растительными маслами. Необходимо обогащать рацион липотропными веществами.
Лечение почечной недостаточности

Многих пациентов интересует, можно ли при почечной недостаточности употреблять в пищу те или иные продукты. Диета пациентов, которым поставлен этот диагноз, предусматривает ограничение количества белка и соли, а также продуктов с повышенным содержанием фосфора – например, некоторых видов рыбы
Внимание к своему рациону позволяет страдающим от этого заболевания мужчинам и женщинам избегать его обострений и сохранять хорошее самочувствие
Схема лечения этого заболевания зависит прежде всего от причин, спровоцировавших его развитие, и проходит комплексно. Для восстановления функционирования почек необходимо восполнение уровня жидкости в организме, устранение последствий интоксикации, лечение антибиотиками или гормоносодержащими средствами. Все чаще врачи-урологи и нефрологи назначают пациентам с почечной недостаточностью гемодиализ.
Краткий прайс (руб.)
Пожалуйста, уточняйте цены по телефону (812) 600-67-67
| Первичный прием уролога-андрологаЗаписаться | 1800р. 1000р. |
| Повторный прием уролога-андрологаЗаписаться | 1500р. |
| Альтернативная консультацияЗаписаться | 2500р. |
| УСЛУГИ | |
| Ультразвуковое исследование предстательной железы одним датчиком (трансабдоминальное или тр/рект)Записаться | 1700р. |
| Ультразвуковое исследование предстательной железы одним датчиком (трансректальное исследование)Записаться | 1900р. |
| УЗИ органов мошонки с оценкой паренхиматозного кровотока с использованием режимов ЦДК и ЭДКЗаписаться | 2000р. |
| Ультразвуковое исследование полового членаЗаписаться | 2500р. |
| Ультразвуковое исследование полового члена с оценкой паренхиматозного кровотока (с доплерографией сосудов полового члена)Записаться | 2500р. |
| УЗИ почек с оценкой паренхиматозного кровотока с использованием режимов ЦДК и ЭДКЗаписаться | 1200р. |
| УЗИ мочевого пузыря с цветным картированием потоков мочи в мочеточниках и мочевом пузыреЗаписаться | 1500р. |
| УЗИ мочевого пузыря с определением остаточной мочи (при необходимости с использованием режимов ЦДК и ЭДК) для мужчинЗаписаться | 1800р. |
| Циркумцизио – оперативное лечение фимоза (обрезание)Записаться | 20000р. |
| Пластика короткой уздечки полового членаЗаписаться | 7000р. |
| Круговое иссечение узкой крайней плоти полового членаЗаписаться | 15 000р. |
| Оперативное лечение водянки оболочек яичек Записаться | 29000р. |
| Микрохирургическая операция варикоцеле (операция Мармара) Записаться | 25 000р. |
| Протезирование яичка (без стоимости импланта)Записаться | 25 000р. 18 000р. |
| Удаление инородного тела крайней плоти Записаться | 7000р. |
| Удаление кисты придатка яичка Записаться | 15000р. |
| Удаление кисты семенного канатика (сперматоцеле) Записаться | 20000р. |
| Удаление олеогранулем полового члена Записаться | 20000р. |
| Удаление полипа Записаться | 10000р. |
| АНАЛИЗЫ | |
| Спермограмма + морфологияЗаписаться | 2400р. |
| Спермограмма с MAR тестом + морфологияЗаписаться | 6400р. |
| Общеклинический анализ мочи Записаться | 370р. |
| Посев мочи с определением чувствительности к антибиотикамЗаписаться | 970р. |
| Бактериоскопия мазкаЗаписаться | 460р. |
| ПЦР-диагностика, 1 позиция (1 инфекция), мазокЗаписаться | 320р. |
| Посев секрета предстательной железыЗаписаться | 800р. |
| Микроскопическое исследование секрета предстательной железы (на микрофлору) – мазокЗаписаться | 650р. |
Полный список стоимости услуг
| Запись на прием | Запишитесь на прием по телефону +7 (812) 600-67-67 |
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
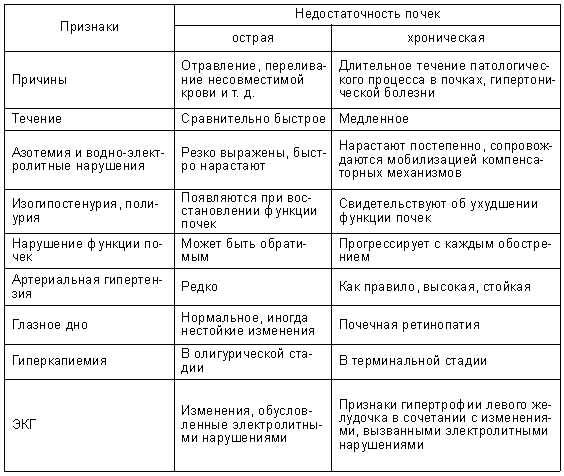
Лечение Хронической почечной недостаточности у детей:
Для лечения хронической почечной недостаточности у детей применяются гомеостатические диететические средства. Проводят биохимические исследования крови и мочи, чтобы установить потребность больного организма в калии, белке, воде, натрии. Терапия направлена на замедление темпов нарастания уровня продуктов распада, содержащих азот. Также стараются сохранить электролитное и кислотно-щелочное равновесия.
Если ребенку нужно ограничить количество белка, то вводят только белки животного происхождения, в которых содержится меньше эссенциальных аминокислот. При клиренсе ниже 15 мл/1,73 м2 воду дают ребенку дробно. Нужен контроль содержания натрия в крови.
Лечение гипокальциемии заключается в пероральном введении кальция, также дают витамин D – в сутки 10 000-50 000 ед. Для ликвидации гиперфосфатемии нужно давать перорально гидроксид алюминия. При величинах клиренса ниже 10 мл/1,73 м2 трудно сохранить равновесие в организме. При клиренсе эндогенного креатинина ниже 5-6 мл/1,73 м2 ребенку обязательно проводят диализ. Гемодиализ должен применяться до тех пор, пока становится возможной пересадка почки, потому что это является окончательным решением вопроса.
Перитонеальный диализ при ХПН
Прогноз при хронической почечной недостаточности (ХПН) у детей
В каждом индивидуальном случае вопрос выживаемости больного рассматривается отдельно. Трансплантация почки не может считаться конечным этапом лечения. После потери функции трансплантата возможен возврат на перитонеальный диализ или при потере функции брюшины – перевод на гемодиализ с последующей повторной трансплантацией.
Почечная терапия сегодня развита настолько, что ребенок может жить 20-30 лет полноценно и активно. Но эта болезнь считается програссирующей, с высоким уровнем смертности. На современном этапе ожидаемая продолжительность жизни для ребёнка, начавшего получать диализ до 14-летнего возраста, составляет около 20 лет, согласно американским данным.
ВНИМАНИЮ ПАЦИЕНТОВ!
В настоящее время в Северо-Западном центре эндокринологии проводится бесплатное оперативное лечение пациентов с новообразованиями надпочечников. Лечение проводится в рамках программы ОМС (обязательного медицинского страхования) или программы СМП (специализированная медицинская помощь).
Пакет необходимых обследований должен в себя включать следующий перечень (в случае отсутствия результатов перечисленных исследований их требуется выполнить в любом случае):
КТ или МРТ брюшной полости, если имеется только заключение УЗИ, то необходимо выполнение КТ брюшной полости без контрастирования с указанием нативной плотности новообразования надпочечника (данный пункт, при необходимости, распечатать и показать врачу КТ перед исследованием).
Должны быть определены следующие лабораторные показатели:
- Альдостерон, ренин, калий крови, в случае приема мочегонных препаратов требуется их предварительная отмена на три недели (анализы сдаются утром с 8 до 9 утра, перед сдачей анализов сидеть 15 мин.), после сдачи этих анализов крови возобновление приема своих прежних препаратов;
- Анализ суточной мочи или крови на общие метанефрины;
- Выполнение пробы с 1 мг Дексаметазона (вечером, в 23 часа прием 2 таб. Дексаметазона, утром следующего дня – с 8 до 9 утра определение уровня кортизола в крови), анализ сдается отдельно от других, в последнюю очередь.
Также необходимо указать сведения о нормальном уровне артериального давления у пациента (рабочее артериальное давление), при повышении давления – указать максимальные цифры артериального давления, как давно происходит повышение и как часто возникают подъёмы артериального давления.
Для проведения перечисленных обследований нет необходимости ложиться в стационар, их можно выполнить по месту жительства или в ближайшей лаборатории.
Пациентам из Санкт-Петербурга желательно до поступления в клинику обратиться для очной консультации (запись по телефону (812) 565-11-12, Приморский филиал центра, адрес: ул. Савушкина, д. 124, к.1, запись по телефону (812) 498-1030, Петроградский филиал центра, адрес: Кронверкский пр., д.31).
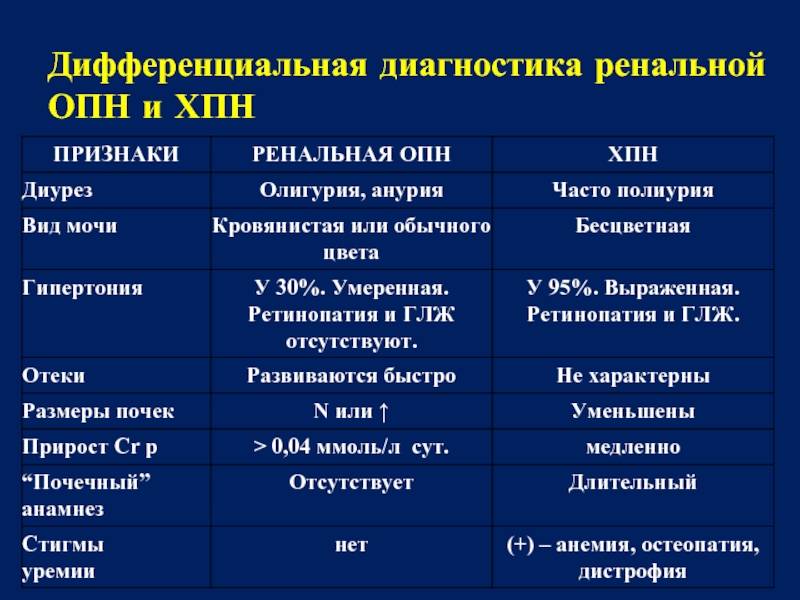
Диагностика Хронической почечной недостаточности у детей:
Сначала врач собирает анамнез болезни. Он узнает о наличии и длительности артериальной гипертензии, протеинурии. Выясняются особенности задержки физического развития. Нужно учесть рецидивирующую инфекцию мочевой системы и др. Сбор семейного анамнеза при ХПН у детей включает синдром Альпорта, указания на поликистоз, системные заболевания соединительной ткани и т.д.
Для диагностики хронической почечной недостаточности у детей нужен объективный осмотр. При помощи его выявляют дефицит массы тела, задержку роста, признаки анемии и гипогонадизма, деформации скелета, патологию глазного дна, повышение артериального давления, снижение слуха и другие показатели. Врач может назначить методы лабораторной диагностики, УЗИ почек и желчного.
Симптомы Хронической почечной недостаточности у детей:
Не все родители знают, что у их ребенка хроническая почечная недостаточность. В большинстве случаев поводом для обращения к доктору становится один беспокоящий признак:
- головные боли
- бледность кожи
- плохое самочувствие, утомляемость
- отставание в развитии и росте
- полидипсия, полиурия
Полидипсия и полиурия появляются постепенно при болезнях почек, которые проявляются нерезко выраженными симптомами:
- поликистозные почки
- пиелонефрит
- нефронофтиз
В части случаев увеличение диуреза и жажда появляются при уже распознанных ранее и леченных болезнях почек, например при нефротическом синдроме и хроническом нефрите. При ХПН у детей почти всегда наблюдается анемия и соответствующие симптомы. Это также вызывает бледность лица малыша. Почему у ребенка задерживается рост при хронической почечной недостаточности, до конца не определено. Считается, что причины в гиперкальциурии и потери калия.
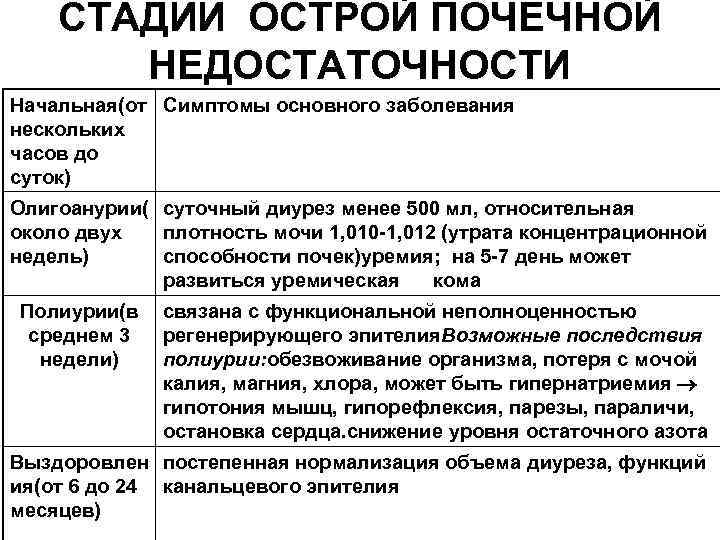
В возрасте от 7 до 13 лет ускоряется рост ребенка. При ХПН это опасно, потому что пораженные почти не растут, что вызывает несоответствие между количеством продуктов обмена веществ, которые организм должен вывести. Потому в этом возрасте хроническая почечная недостаточность у детей может кончиться смертью. ХПН, заканчивающаяся уремией, проявляется ухудшением концентрирующей способности, затем постепенное понижение клубочковой фильтрации. На первой стадии ребенок становится изостенурическим. На последней стадии жизнь можно поддержать только поставив ребенка на диализ.
В терминальной стадии родители могут ощутить запах мочи в воздухе, который выдыхает ребенок. Малыш становится более и более сонливым, после этого наступает кома. Не исключают также перикардит и кровотечения. Осложнение в этой стадии, которое грозит ребенку, это гипокальциемическая тетания с приступами судорог. Смерть может наступить из-за гиперкалиемии, значительной гипокальциемии или тяжелого ацидоза, а иногда из-за гипонатриемии.
Признаки хронической надпочечниковой недостаточности
Клиническое проявление хронической надпочечниковой недостаточности наступает лишь тогда, когда деструкции подвергается большая часть железистой ткани надпочечников. Основными признаками заболевания являются общая слабость и мышечная слабость. В начале патологического процесса эти признаки появляются обычно лишь во время физиологических стрессов (физических и эмоциональных перегрузок, травм). С течением времени слабость становится более выраженной к концу дня, но после полноценного ночного отдыха проходит. При прогрессировании заболевания ощущение слабости становится постоянным и приобретает характер адинамии. Со стороны нервно-психической сферы наблюдается астенизация, сопровождаемая раздражительностью, вялостью, снижением либидо.
У больных отмечается снижение веса, что объясняется понижением аппетита, тошнотой, рвотой, снижением всасывательной активности кишечника и нарушенным стулом. Ряд пациентов предъявляет жалобы на постоянную потребность в соленой пище.
Из-за нарушений водно-солевого баланса уже на ранних стадиях заболевания выявляется один из основных признаков хронической надпочечниковой недостаточности – понижение артериального давления, которое может приводить к головокружениям и обморокам.
Для первичной надпочечниковой недостаточности характерным признаком является усиление пигментации кожи и слизистых оболочек, которое в начале патологического процесса воспринимается больными как долгая сохранность загара после инсоляции. Цвет кожи при этом может варьировать от дымчатого, бронзового до очень темного, а цвет слизистых оболочек – до сине-черной окраски. Поначалу более темный цвет приобретают участки кожи, не защищенные от солнца (лицо, шея, руки), и имеющие более выраженную пигментацию в норме (подмышечные впадины, мошонка, ареолы сосков, промежность). Позднее пигментация приобретает более распространенный характер и поражает участки кожи, соприкасающиеся с одеждой. У больных с аутоиммунной первичной хронической почечной недостаточностью можно обнаружить мелкие и крупные беспигментные светлые пятна неправильной формы на фоне участков с избыточной пигментацией – витилиго.
Вторичный гипокортицизм характеризуется неспецифическими симптомами – общей слабостью и гипогликемическими приступами, которые развиваются через пару часов после приема пищи. Гиперпигментации, нарушений со стороны пищеварительного тракта и сердечно-сосудистой системы не отмечается.
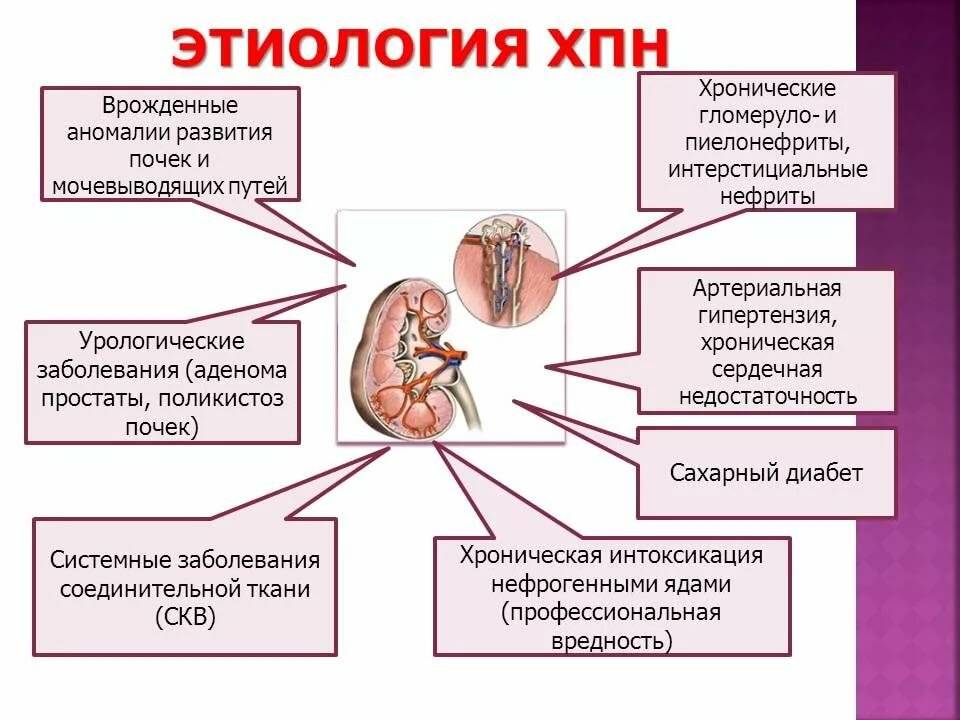
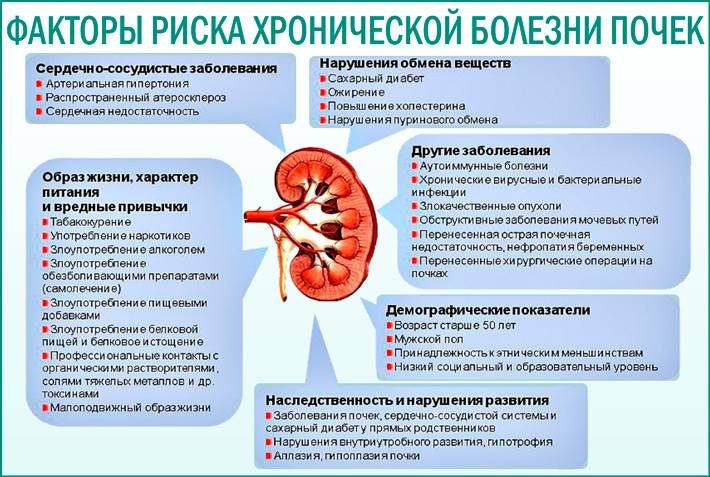
Что провоцирует / Причины Хронической почечной недостаточности у детей:
Хроническая почечная недостаточность может появиться вследствие действия таких факторов:
- раннее снижение почечных функций
- торпидное прогрессирующее течение нефропатии
- нарастающая нестабильность клеточных мембран
- почечный дизэмбриогенез
- влияние лекарственных средств
В группу риска развития ХПН входят дети с такими диагнозами:
- тяжелая уропатия
- тканевый почечный дизэмбриогенез
- наследственный нефрит
- тубулопатии
- склерозирующие варианты нефрита
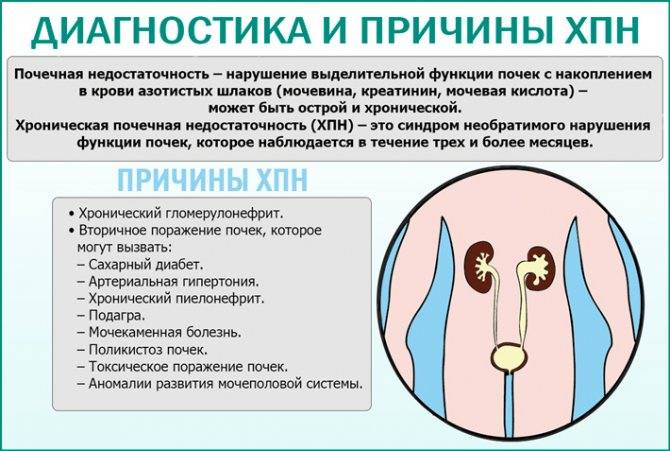
Причинами хронической почечной недостаточности у ребенка могут стать врожденные или приобретенные заболевания. Среди врожденных выделяют:
- нефропатии, которые присоединяются к системным заболеваениям
- пиелонефрит
- гломерулопатии (хронические или подострые специфические)
К нефропатиям, которые могут вызвать ХПН, относят узелковый полиартериит, геморрагический васкулит с подострым течением и пр.
Среди врожденных болезней ХПН наиболее часто вызывают такие:
- Поликистозные почки
- Гипопластические почки
- Нефрокальциноз
- Врожденные формы гидронефроза и пр.
Нефронофтиз представляет собой аутосомно-рецессивное заболевание. Основные симптомы: гипостенурия, умеренная протеинурия, полидипсия, полиурия, анемия.
Врожденный нефроз также относят к аутомно-рецессивным болезням. Он проявляется в первые несколько недель жизни малыша. Симптомы таковы: отеки, протеинурия, гипогаммаглобулинемия, гипоальбуминемия, гематурия, гиперхолестеринемия. При этом артериальное давление в пределах нормы.
Лечение Хронической почечной недостаточности у детей:
Для лечения хронической почечной недостаточности у детей применяются гомеостатические диететические средства. Проводят биохимические исследования крови и мочи, чтобы установить потребность больного организма в калии, белке, воде, натрии. Терапия направлена на замедление темпов нарастания уровня продуктов распада, содержащих азот. Также стараются сохранить электролитное и кислотно-щелочное равновесия.
Если ребенку нужно ограничить количество белка, то вводят только белки животного происхождения, в которых содержится меньше эссенциальных аминокислот. При клиренсе ниже 15 мл/1,73 м2 воду дают ребенку дробно. Нужен контроль содержания натрия в крови.
Лечение гипокальциемии заключается в пероральном введении кальция, также дают витамин D – в сутки 10 000-50 000 ед. Для ликвидации гиперфосфатемии нужно давать перорально гидроксид алюминия. При величинах клиренса ниже 10 мл/1,73 м2 трудно сохранить равновесие в организме. При клиренсе эндогенного креатинина ниже 5-6 мл/1,73 м2 ребенку обязательно проводят диализ. Гемодиализ должен применяться до тех пор, пока становится возможной пересадка почки, потому что это является окончательным решением вопроса.
Перитонеальный диализ при ХПН
Прогноз при хронической почечной недостаточности (ХПН) у детей
В каждом индивидуальном случае вопрос выживаемости больного рассматривается отдельно. Трансплантация почки не может считаться конечным этапом лечения. После потери функции трансплантата возможен возврат на перитонеальный диализ или при потере функции брюшины – перевод на гемодиализ с последующей повторной трансплантацией.
Почечная терапия сегодня развита настолько, что ребенок может жить 20-30 лет полноценно и активно. Но эта болезнь считается програссирующей, с высоким уровнем смертности. На современном этапе ожидаемая продолжительность жизни для ребёнка, начавшего получать диализ до 14-летнего возраста, составляет около 20 лет, согласно американским данным.
Патогенез (что происходит?) во время Хронической почечной недостаточности у детей:
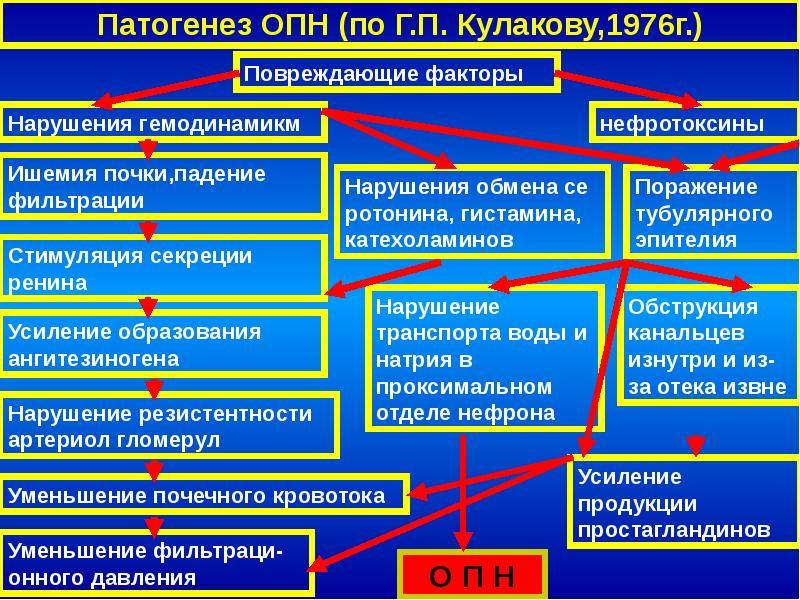
Хронический патологический процесс приводит к необратимым изменениям в паренхиме почек. Уменьшается численность функционирующих нефронов, а вместо пораженных клеток возникает соединительная ткань. Сначала функции пораженных нефронов перенимают на себя действующие нормально нефроны. Но со временем компенсаторная функция исчерпывает себя. С мочой уже не выводятся продукты обмена. Они сохраняются в организме. Это приводит к повреждению тканей и органов.
Результатом нарушения водного баланса организма становится возрастающая нагрузка на нефроны. Это ведет за собой снижение относительной плотности мочи.
Увеличивается количество ночных мочеиспусканий, что называется никтурией. В начале хронической почечной недостаточности у детей наблюдают увеличение количества выделяемой мочи, а потом он уменьшается, пока не наступит анурия – полное отсутствие мочи.
Способность почек синтезировать эритропоэтин, необходимый для образования эритроцитов, теряется. Также развитию анемии способствует токсическое воздействие уремических токсинов на костный мозг и повышенный внутрисосудистый гемолиз эритроцитов. Нарушается соотношение факторов, регулирующих артериальное давление, в результате чего отмечается стойкая артериальная гипертензия.
К каким докторам следует обращаться если у Вас Хроническая почечная недостаточность у детей:
Педиатр
Нефролог
Детский уролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронической почечной недостаточности у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Как записаться к нефрологу
Наша клиника располагается в центре Москвы по адресу 2-й Тверской-Ямской пер 10. Записаться к нефрологу на прием можно по телефону +7(495)995-00-33.
Осуществить запись можно и через специальную форму на сайте. Клиника имеет удобное расположение (вблизи станций метро Маяковская, Белорусская, Новослободская, Тверская, Чеховская).
Профессионализм врачей и современное оборудование позволяют за максимально короткие сроки установить точный диагноз. Это дает возможность без промедлений начать лечение почечной недостаточности у детей. При первых симптомах мы рекомендуем обращаться к нашим специалистам.
Статьи

20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
К каким докторам следует обращаться если у Вас Хроническая почечная недостаточность у детей:
Педиатр
Нефролог
Детский уролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронической почечной недостаточности у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Основные причины
Прежде чем назначить лечение при почечной недостаточности у детей, следует диагностировать заболевание и выявить основную причину появления. Чаще всего это врожденные аномалии, генетическая предрасположенность или приобретенные заболевания почек.
Следует выделить следующие факторы развития:
- интоксикация организма. Часто причиной почечной недостаточности у детей являются последствия после отравления химическими и иными вредными веществами.
- осложнения после перенесенных инфекционных заболеваний;
- большая кровопотеря, которая обуславливается серьезными травмами;
- шоковое состояние (стрессы также являются серьезной причиной почечной недостаточности у детей);
- пороки развития внутренних органов, которые происходят еще внутри утробы матери;
- блокирование мочевыделительной системы.
Аномальное формирование органов, которое происходит при внутриутробном развитии, к сожалению, вылечить невозможно.
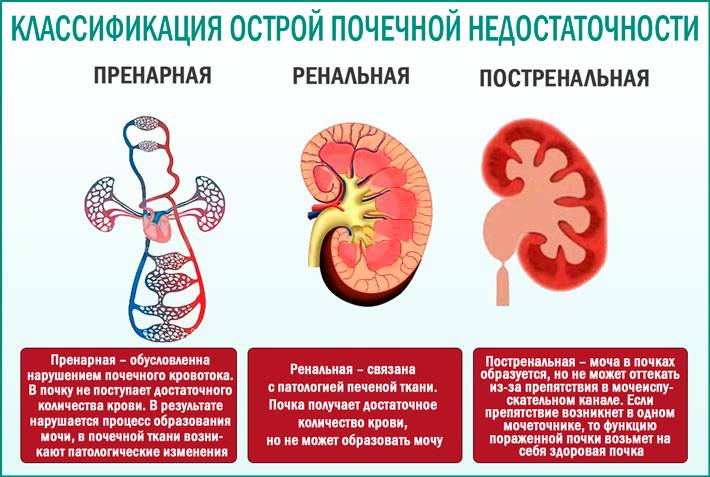
Ряд заболеваний также провоцирует развитие острой почечной недостаточности у детей:
- гломерулонефрит;
- синдром Фанкони
- стеноз почечных артерий;
- пиелонефрит;
- склеродермия;
- системная красная волчанка;
- амилоидоз почек.
Тип и степень почечной недостаточности у детей во многом зависит от возраста.
Причины патологии у новорожденных
- В результате внутриутробной гипоксии.
- При врожденном пороке сердца.
- Из-за гипотермии.
- По причине гиперкапнии.
- В результате тромбоза артерий почки.
У детей до года
Если имеются все при почечной недостаточности симптомы у детей в раннем возрасте, то причинами могут быть как врожденные патологии, так и приобретенные:
- кишечные инфекции;
- нарушение обмена веществ;
- гемолитико-уремический синдром;
- тканевый почечный дизэмбриогенез;
- тубулопатия.
У детей старшего возраста
Причинами почечной недостаточности у детей старшего возраста являются:
- попавшие инфекции в почечную ткань, сопровождающиеся патогенной микрофлорой;
- отравления средствами, которые относятся к нефротоксической группе;
- травмы психологического и физического характера.
Первые признаки почечной недостаточности у детей может быть и следствием неконтролируемого врачом приема медикаментозных средств.
Что провоцирует / Причины Хронической почечной недостаточности у детей:
Хроническая почечная недостаточность может появиться вследствие действия таких факторов:
- раннее снижение почечных функций
- торпидное прогрессирующее течение нефропатии
- нарастающая нестабильность клеточных мембран
- почечный дизэмбриогенез
- влияние лекарственных средств
В группу риска развития ХПН входят дети с такими диагнозами:
- тяжелая уропатия
- тканевый почечный дизэмбриогенез
- наследственный нефрит
- тубулопатии
- склерозирующие варианты нефрита
Причинами хронической почечной недостаточности у ребенка могут стать врожденные или приобретенные заболевания. Среди врожденных выделяют:
- нефропатии, которые присоединяются к системным заболеваениям
- пиелонефрит
- гломерулопатии (хронические или подострые специфические)
К нефропатиям, которые могут вызвать ХПН, относят узелковый полиартериит, геморрагический васкулит с подострым течением и пр.
Среди врожденных болезней ХПН наиболее часто вызывают такие:
- Поликистозные почки
- Гипопластические почки
- Нефрокальциноз
- Врожденные формы гидронефроза и пр.
Нефронофтиз представляет собой аутосомно-рецессивное заболевание. Основные симптомы: гипостенурия, умеренная протеинурия, полидипсия, полиурия, анемия.
Врожденный нефроз также относят к аутомно-рецессивным болезням. Он проявляется в первые несколько недель жизни малыша. Симптомы таковы: отеки, протеинурия, гипогаммаглобулинемия, гипоальбуминемия, гематурия, гиперхолестеринемия. При этом артериальное давление в пределах нормы.