Симптоматика со стороны разных органов и систем
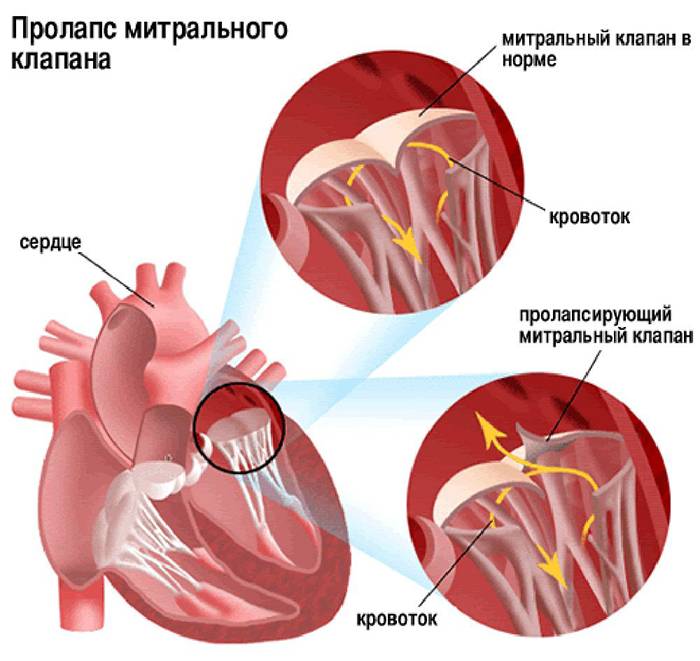
Со стороны сердца и сосудов у больных чаще всего выявляют пролапс клапана и аортальную аневризму. Если корень аорты и её восходящая часть патологически изменены, это чревато серьёзными осложнениями. Как правило, повреждение интимы аорты происходит там, где нагрузка на неё особенно велика. Происходит постепенное расширение сосуда либо коронарный синус может внезапно разорваться.
Расширение корня аорты диагностируют у половины пациентов в детском возрасте и примерно в 60-80% случаев у взрослых. Аортальную недостаточность выявляют с помощью аускультации, в виде диастолического шума, прослушиваемого над клапаном. При растяжении клапанных створок и хорд может возникнуть пролапс митрального клапана с систолическим щелчком и шумом разной интенсивности. Не исключена возможность развития эндокардитов бактериальной природы как на аортальном, так и на митральном клапане.
Со стороны опорно-двигательной системы важным признаком является высокий рост пациента, с размахом рук, значительно превышающим их высоту. При более тщательном осмотре можно выявить арахнодактилию большого пальца с выступлением его дистальной фаланги за край руки, сжатой в кулак. Грудная клетка имеет форму киля со смещением наружу либо воронки — со смещением внутрь. Суставы часто гиперподвижны, с незначительными контрактурами в области локтей. Колени могут быть выгнуты назад, нередко плоскостопие и искривление позвоночника по типу кифоза и сколиоза. Также наблюдается слабое развитие подкожно-жировой клетчатки.
Эктопия хрусталика (его подвывих либо он смещён вверх) является основным признаком синдрома Марфана со стороны зрительной системы. Также типичны явления иридоденеза, когда радужная оболочка глаз дрожит. Если поражён хрусталик, край его дислоцирован, что можно увидеть, когда зрачки пациента не расширены. Близорукость со спонтанным отслоением глазной сетчатки тоже нередки.
Органы дыхания часто дают патологическую симптоматику в виде кистозной лёгочной болезни и спонтанного пневмоторакса, склонного к постоянному рецидивированию. В результате пациентов часто беспокоят одышка и боли в грудной клетке.
Что касается симптомов со стороны нервной системы, обследование показывает, что дуральный мешок, который окружает спинной мозг, сильно расширен в области поясницы и крестца. Это вызывает боли как в голове, так и в спине, а если, при этом, имеется неврологическая патология, функции мочеиспускания и дефекации могут быть значительно нарушены.
Клиническая картина
Периодическая лихорадка – главный признак, по которому можно заподозрить синдром Маршалла. На фоне полного здоровья у ребенка повышается температура до 38 – 41 ºC. И держится от 2 до 7 дней, иногда до 10 дней и исчезает самостоятельно. Как правило, ребенку назначают антибиотики и жаропонижающие препараты, на фоне которых нет эффекта.
Афтозный стоматит – язвы располагаются на слизистой оболочки губ и щёк. Этот признак проявляется примерно у 40-80% пациентов.

Фарингит с экссудативным компонентом на миндалинах встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) встречается 60–100% пациентов. Шейные лимфоузлы могут быть уплотнены, болезненны при пальпации.
Также могут встречаться и другие симптомы: боль в животе (40-65%), суставная боль (40%), рвота (18-41%) и головная боль (18-65%).
Советы родителям ребенка с синдромом Марфана
Конечно, грустно и горько осознавать, что у ребенка имеется такое опасное заболевание. Однако только правильное поведение родителей поможет преодолеть трудности, в том числе создать нужный психологический настрой. Нужно научиться жить с этой проблемой и постоянно держать под контролем состояние ребенка
Важно найти хороших специалистов, которые будут заниматься его здоровьем
Следует также научить его относиться с достоинством к своему состоянию, не реагировать на возможные насмешки со стороны. Лучше привить ему любовь к занятиям, которыми он сможет заниматься в дальнейшем: пусть это будет программирование или, например, музыка. Если диагноз был поставлен уже в старшем возрасте, то придется отказаться от некоторых видов спорта.

Важно также наладить хороший контакт с учителями, объяснив им, что это заболевание предполагает некоторые особенности. Например, сидеть ему лучше за первой партой из-за проблем со зрением, не стоит испытывать слишком сильных физических нагрузок
Каждому родителю хочется обеспечить своему ребенку счастливое детство. Дети с синдромом Марфана должны знать, что в мире много интересных занятий, которые им доступны.
Нетипичная картина
Наряду с типичной формой заболевания, описанной выше, встречаются и атипичные формы. Они имеют свои особенности, от которых зависит тяжесть заболевания.
- Zapella – форма синдрома с неярко выраженными признаками. Речь частично сохранена, умеренно выражен сколиоз, умственная отсталость средней степени тяжести. Физически развиваются нормально.
- Hanefeld – в клинической картине преобладает раннее развитие судорожных приступов. Часто они случаются даже до появления умственной деградации.
- Rolando – на первый план выходят признаки задержки психомоторного развития. Ребенок теряет возможность передвигаться, нарастает стереотипия движений, его беспокоят дыхательные нарушения.
Синдром Ретта – сложное генетическое заболевание. Прежде всего, его сопровождает полная умственная деградация и психоневрологические нарушения, влекущие за собой многочисленные патологии других систем организма.
К сожалению, в мире еще не существует способа кардинального искоренения болезни, хотя ученые ведут постоянные разработки в этом направлении.
Лечение синдрома сводится к трем основным направлениям. Медикаментозная терапия назначается для купирования судорожных припадков и стимуляции работы головного мозга.
Диетотерапия включает в себя контроль массы тела, употребление в пищу высококалорийных, витаминизированных продуктов.
Однако наибольшее внимание уделяется реабилитационным мероприятиям, направленным на укрепление опорно-двигательного аппарата и поддержание умственного, психомоторного развития
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них. Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию.
Контроль и лечение заболевания
Дети с синдромом Марфана должны постоянно быть под медицинским и домашним наблюдением. Их организм растет и развивается довольно быстро, особенно в подростковый период, и тогда нужны будут осмотры окулиста, ортопеда и других специалистов, проведение при необходимости лечебных мероприятий. Если соблюдать рекомендации для больных синдромом Марфана, то можно сохранить здоровье надолго.
Это не означает, что активность им противопоказана совсем. Такие люди могут и должны поддерживать физическую форму. Например, езда на велосипеде, медленные танцы, пешие прогулки, плавание вполне подходят в данной ситуации.
Многие проявления синдрома Марфана контролируются с помощью лекарств, а при необходимости — хирургическими способами. Так, бета-адреноблокаторы применяют для понижения артериального давления и уменьшения износа стенок сосудов, что тормозит процесс прогрессирования аневризмы аорты. Если же она достигает слишком больших размеров или беспокойство вызывает сердечный клапан, может быть назначена хирургическая операция.
Детям, страдающим миопией или синдромом «ленивого глаза», назначаются коррекционные очки или контактные линзы.
При развитии сколиоза, возможно, придется носить специальный поддерживающий корсет, заниматься ЛФК. В особо тяжелых ситуациях при сильной деформации грудной клетки или позвоночника может потребоваться операция. В некоторых странах дети и подростки с синдромом Марфана носят браслет с информацией. Это понадобится в критическом случае, чтобы врачи знали диагноз пациента.
Методы терапии
Прежде всего, лечение заключается:
- в назначении бета-адреноблокаторов;
- в хирургическом вмешательстве при патологиях клапанов и аорты;
- в хирургической коррекции патологий позвоночника.
Из бета-блокаторов пациентам целесообразно назначать препараты в виде пропранолола или атенолола. Это помогает предотвратить серьёзные осложнения со стороны сосудов и сердца. Бета-блокаторы уменьшают интенсивность сокращения сердечной мышцы, снижая её нагрузку, останавливают процесс расслоения аорты и снижают риск развития аневризмы. Если аневризма достигает критических размеров, пациентам показано хирургическое вмешательство.
В качестве консервативного лечения сколиоза, обычно, применяют фиксацию позвоночника, но если он искривлён от 40 градусов и более, операция является более предпочтительным методом.
Всем пациентам, страдающим синдромом Марфана, нужно каждый год проходить обследование у невролога, кардиолога и окулиста, с генетическим консультированием по показаниям.
Диагностика синдрома Марфана
Диагностика генетической аномалии включает в себя комплекс мероприятий по определению всех симптомов болезни, а также изучению вероятности развития мутации:
- Сбор жалоб — детальное изучение всех патологических признаков.
- Определение анамнеза — выяснение состояния здоровья родителей.
- Тщательный осмотр, измерение роста, размаха рук и других антропометрических показателей. Скрининговый тест для детей в возрасте 7–18 лет — это измерение длины среднего пальца руки. У пациентов с синдромом Марфана показатель превышает отметку в 10 см.
Генетическое обследование включает в себя выявление генотипа ДНК — идентификацию мутаций в гене FBN1. При возможности назначают специфические лабораторные тесты — определение выведения с мочой метаболитов соединительной ткани, таких как оксипролин и гликозаминогликаны.
Чтобы подтвердить нарушения развития соединительной ткани и оценить степень выраженности мутации гена FBN1, пациентам с подозрением на синдром Марфана назначают:
- ЭКГ;
- УЗИ сердца;
- КТ-ангиографию аорты и других сосудов;
- КТ грудной и брюшной полостей;
- МРТ позвоночника и головного мозга;
- специфические обследования на осмотре у офтальмолога;
- биопсию кожи.
Для окончательного определения диагноза используют общепринятые Гентские критерии 2010 года, согласно которым диагноз устанавливают в случаях:
- подтвержденной мутации гена FBN1 и расширения корня аорты или эктопией хрусталика;
- подтвержденного расширения корня аорты в сочетании с эктопией хрусталика;
- подтвержденной эктопии хрусталика в сочетании с любыми признаками системного поражения соединительной ткани.
Важно! Существует группа «марфаноподобных» синдромов, при которых внешне пациенты очень напоминают больных с аномалией гена FBN1, но причина их патологии скрывается в других нарушениях. К примеру, гомоцистинурия — это обменное заболевание, которое проявляется системными изменениями соединительной ткани, но может приводить к внезапным инсультам и существенно замедляет умственное развитие ребенка
Поэтому важно точно определить причину заболевания соединительной ткани и своевременно начать лечение.
1.Общие сведения
Обычно термины «болезнь» и «синдром», даже если именуются одинаково, в медицине четко разделяются: болезнь представляет собой самостоятельно развивающийся патологический процесс, тогда как синдром (определенная целостная совокупность симптомов) может сформироваться при разных болезнях и по разным причинам. Однако в данном случае «болезнь Марфана» и «синдром Марфана» – это одно и то же: тяжелая генетическая аномалия, врожденное заболевание соединительной ткани, отличающееся ярко выраженной клинической и морфологической спецификой.
Заболевание интенсивно изучается с конца XIX века как классическая наследственная коллагенопатия. Встречается на всех континентах, у лиц любой расы. Среди больных незначительно преобладают лица мужского пола. Относится к редким болезням, хотя эпидемиологические оценки в разных источниках варьируют весьма широко: от 1:5000 до 1:20000.
Возможно, статистической неопределенности способствует то, что отдельные черты (например, арахнодактилия, гигантизм и т.д.) нередко диагностируются как синдром Марфана, в действительности им не будучи.
2.Причины
В основе заболевания лежит унаследованная (ок. 80% случаев) или случайная мутация гена, кодирующего синтез «строительного материала» соединительной ткани, – фибриллина. Благодаря этому белку из группы гликопротеинов соединительная ткань обладает важнейшими своими свойствами: эластичностью, упругостью, растяжимостью, «волокнистостью» и достаточной прочностью. В норме фибриллин должен присутствовать в хрусталике глаза, стенках кровеносных сосудов, хрящевых структурах, интерстициальном матриксе (межклеточном пространстве) и т.д.; дефицит фибриллина автоматически означает тяжелую проблему для всего организма в целом. Однако при синдроме Марфана эта проблема не единственная: ген, дефектом которого обусловлено заболевание, отвечает также за баланс и обмен некоторых других веществ, важнейшими из которых можно считать гиалуроновую и хондроитинсерную кислоты.
В силу плейотропности гена (т.е. его влияния одновременно на несколько процессов и характеристик) клиническая картина болезни Марфана отличается полисистемностью поражения и полиморфизмом симптоматики, а также значительной вариативностью степени выраженности.
Диагностика
К сожалению, на данный момент специфической диагностики нет. Диагноз ставится на основании жалоб и эпизодов лихорадки.
В общем анализе крови могут быть незначительные изменения – увеличение СОЭ, нейтропения (уменьшение количества нейтрофилов). Посевы на микрофлору из горла часто не дают никаких результатов при данном заболевании.
PFAPA синдром – это диагноз исключения. В первую очередь исключаются другие причины рецидивирующей лихорадки: инфекция, воспалительные заболевания кишечника, лихорадка при лимфоме Ходжкина, циклическая нейтропения и другие.
Важными диагностическими критериями являются:
- Более 3 эпизодов лихорадки продолжительностью до 5 дней и возникающих регулярно на фоне полного здоровья;
- Фарингит и лимфаденопатия или афтозные язвы;
- Хорошее здоровье между эпизодами и нормальный рост;
- Разрешение симптомов в течение нескольких часов после лечения преднизолоном в виде однократной дозы или двух доз с интервалом от 12 до 48 часов.
Лечение синдрома Марфана
Противопоказаны тяжёлые физические нагрузки. С раннего возраста показаны курсы массажа и ЛФК. Хирургическое лечение патологии глаз, сердечных клапанов и аневризм. Риск расслоения аорты у больных с синдромом Марфана можно снизить путем применения бета-адреноблокаторов, уменьшающих систолическое давление в аорте, что легло в основу разработки клинических рекомендаций по лечению больных с синдромом Марфана:
- у пациентов любого возраста, имеющих дилатацию аорты, наибольший профилактический эффект от приема бета-адреноблокаторов отмечен при диаметре аорты
- профилактическое хирургическое вмешательство на аорте должно быть предпринято, если диаметр синуса Вальсальвы превышает 5,5 см у взрослых и 5 см у детей или скорость дилатации превышает 2 мм в год у взрослых, а также при семейных случаях расслоения аорты.
Классификация синдрома Марфана
Выделяют несколько форм заболевания в зависимости от особенностей клинических проявлений генетической мутации.
Существуют две основные клинические формы патологии:
- Стертая. Таким пациентам «везет» больше: аномалия у них проявляется поражениями только одной-двух систем организма, а симптомы выражены незначительно. Люди могут жить практически нормальной жизнью, несмотря на болезнь.
- Выраженная. В таких случаях поражаются три и более систем организма, либо значительно нарушается функционирование одной из систем.
В зависимости от степени проявления выделяют легкие, среднетяжелые и тяжелые формы синдрома Марфана. Тяжелые патологии встречаются гораздо реже: частота их выявления составляет примерно 1 на 25–50 тысяч человек.
Принципиальную роль в определении прогноза болезни играет характер ее течения:
- Прогрессирующий. В этом случае постоянно появляются новые симптомы заболевания, степень тяжести увеличивается, а с каждым годом жизни пациента возрастают риски фатальных осложнений.
- Стабильный. Такой характер считается наиболее благоприятным: у пациентов со стабильными проявлениями синдрома Марфана клиническая картина практически не меняется на протяжении жизни.
Выделяют три разных, но похожих заболевания:
- Синдром Марфана — стертая форма патологии с положительным результатом генетического тестирования.
- Болезнь Марфана — классическая клиническая картина с подтвержденным семейным наследованием.
- Марфаноподобный синдром — проявление патологии соединительной ткани без генетической мутации.
Первые признаки заболевания чаще всего проявляются еще в детском возрасте. К подростковому периоду становится понятно, насколько быстро у пациента прогрессирует болезнь, вызванная мутацией гена FBN1.
Причины синдрома Марфана
Данное генетическое заболевание вызвано дефектом гена FBN1 в длинном плече 15 хромосомы. Этот ген кодирует белок гликопротеин фибриллин-1, который отвечает за прочность и эластичность соединительной ткани. Соответственно, все проявления патологии связаны с тем, что соединительнотканные структуры в организме человека теряют свои нормальные свойства.
Наследуется мутация по аутосомно-доминантному признаку, то есть дети получают патологический ген от родителей, которые страдают от патологии. При этом шанс ребенка получить мутацию от одного из родителей составляет 50% (рис. 1). Синдром не передается через поколение: здоровые дети больных родителей не могут передать ген своим потомкам.
Однако примерно у 25% людей с синдромом Марфана никто из родителей не оказывается носителем аномалии гена FBN1: в таком случае мутация развивается спонтанно.
До сих пор не выявлено определенных факторов риска развития этого генетического нарушения: заболевание встречается одинаково часто среди мужчин и женщин, а его распространенность не зависит от расы или этнической группы. Частота заболеваемости у этой патологии составляет примерно 1 случай на .
Если клинические признаки мутации ярко выражены, заподозрить болезнь можно уже в первые месяцы жизни ребенка, но стертые формы заболевания часто проявляются уже во взрослом возрасте, когда пациент обращается к врачам по поводу различных проявлений синдрома.
Важно! Не стоит записываться на генетическое обследование в качестве медосмотра. Поиски «поломки» гена FBN1 оправданы только в случае, если болезнь проявляет себя характерными признаками: бессимптомное носительство этой мутации невозможно
Если у одного из родителей установлен этот диагноз, будущей маме следует пройти генетическое обследование еще до родов. Это позволит заранее узнать, передалась ли аномалия ребенку.
Синдром Марфана — что это? Тип наследования

Данное заболевание имеет аутосомно-доминантный характер. В его основе лежат мутации в гене FBN1, отвечающем за синтез фибриллина — одного из самых важных белков для нормальной жизнедеятельности, который поддерживает эластичность соединительной ткани. При болезни Марфана возникает его недостаток, а это приводит к тому, что соединительная ткань теряет прочность и упругость, человек не может выдерживать большие физиологические нагрузки. Также страдает аорта и цинновая связка глаза, которая содержит большое количество фибриллина. Эластических волокон много во всем теле человека, но самое большое их сосредоточение именно в этих структурах. Нередко смерть больного происходит именно от аневризмы аорты.
Также было выявлено, что вероятность рождения младенца с синдромом Марфана увеличивается в зависимости от возраста отца: чем он старше, тем больше риск.
Почему при определении признаков синдрома Марфана нужно обратиться к врачу?
Сама по себе генетическая аномалия совместима с жизнью. Однако опасны последствия болезни, вызванной FBN1 мутацией:
- разрывы крупных сосудов, чаще всего — аорты;
- хроническая сердечная недостаточность — неспособность сердца обеспечивать необходимую работу для кровоснабжения всех органов;
- снижение остроты зрения или полная потеря зрительной функции.
Разрыв аневризмы аорты или другого магистрального сосуда часто заканчивается моментальным летальным исходом. Хроническая сердечная недостаточность может перейти в острую форму, а без экстренной медицинской помощи также привести к фатальным последствиям — внезапной коронарной смерти. Именно эти осложнения чаще всего приводит к гибели детей с синдромом Марфана. Особая опасность ждет женщину с синдромом мутации гена FBN1 во время беременности: повышенная нагрузка на аорту в разы увеличивает риск ее разрыва.
Чтобы предупредить развитие опасных осложнений и компенсировать возникающие нарушения, родителям нужно как можно раньше обратиться за медицинской помощью при первом подозрении на синдром Марфана у ребенка
При этом важно не только однократно провести обследование, но и стать на учет к врачам, которые занимаются коррекцией проявлений синдрома:
- специалисту по генетическим болезням;
- кардиологу;
- ортопеду-вертебрологу;
- дерматологу;
- офтальмологу;
- гастроэнтерологу.
Список специалистов зависит от степени выраженности заболевания, при этом регулярно необходимо проходить комплексные профилактические осмотры для раннего выявления новых нарушений.
Синдром Марфана — болезнь гениев?
С синдромом Марфана связаны не только многочисленные поводы для обращения к врачам. Часто люди с мутацией гена FBN1 компенсируют физические проявления болезни интеллектуальными способностями, поэтому это генетическое заболевание даже называют «синдромом гениев». Считается, что повышенный выброс адреналина из-за патологических изменений в надпочечниках определяет высокий тонус умственной и психической активности у таких пациентов. Именно поэтому в числе людей с синдромом Марфана можно найти известных личностей. Например, Юлию Цезарю, Аврааму Линкольну и Шарлю де Голлю патология не помешала стать известными политическими деятелями; Ганс Христиан Андерсен и Корней Чуковский создали уникальные литературные произведения, а Никколо Паганини прославился как гениальный музыкант.
Современные знаменитости также не скрывают свои недостатки и становятся еще более популярными из-за генетического дефекта. Например, солисту американской рок-группы Deerhunter Брэдфорду Коксу нетипичная внешность придает особый шарм, а испанский актер Хавьер Ботет очень востребован, поскольку правдоподобно и талантливо играет отрицательных героев в голливудских фильмах ужасов (рис. 6).