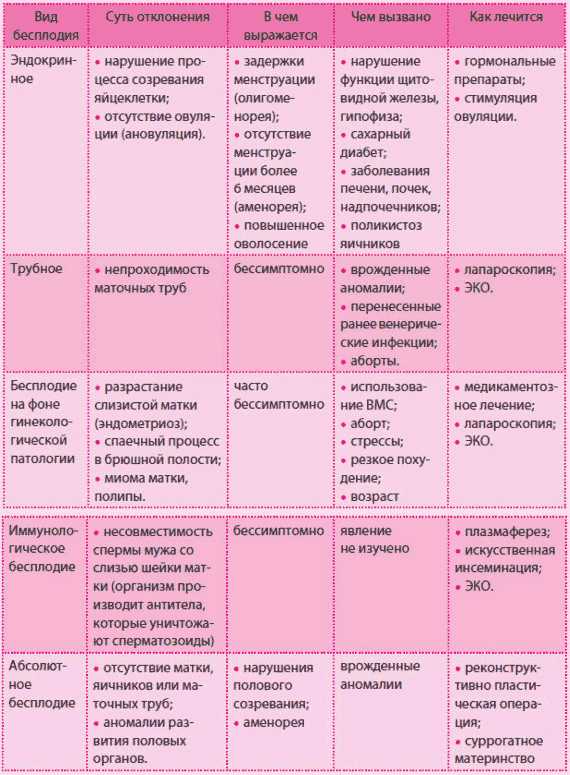
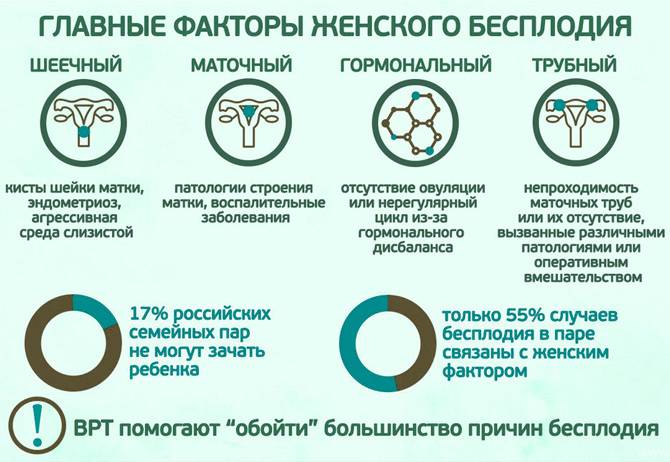
Причины возникновения миомы матки
Гормональный сбой (дисбаланс прогестерона или эстрогенов, при привалировании одного из гормонов возникает миоматозный узел) связанный с нарушением менструального цикла.
Заболевание надпочечников и щитовидной железы.
При заболевании яичников.
Хирургические вмешательства и связанные с ними травмами и осложнениями (аборты, поздние родовые сроки, кесарево сечение).
Отсутствие регулярной и полноценной половой жизни (длительное воздержание приводит к застою кровотока в малом тазу).
Наследственный фактор. Генетическая предрасположенность (наличие данного заболевания по материнской линии).
Нервные срывы, малоподвижный образ жизни или большие физические нагрузки.
К причинам возникновения миомы матки можно и отнести ожирение пациентки (хотя данный фактор и не является основным).
Некоторые гинекологи рассматривают эмбриональную теорию возникновения заболевания миома матки. Суть теории состоит в том, что при внутриутробном развитии плода возникает дисбаланс развития внутренних органов (кишечника, мочевого пузыря) и матки, таким образом увеличивается риск развития миомы.
Причиной болезни может стать и возрастной фактор, чем старше пациентка, тем возможность заболевания выше. И наоборот, при патологически ранних наступлениях первых месячных риск возникновения миомы матки возрастает.
К группе риска относятся женщины, которые никогда не рожали, у рожавших женщин риск миомы матки стремиться к нулю.
Определите овуляцию
Рассчитайте по календарю
Допустим, от первого дня одной менструации до первого дня следующей у вас проходит 28 дней. Считается, что овуляция происходит примерно в середине цикла, то есть, в вашем случае, на 13-15 день. При продолжительности цикла 30 дней — на 14-16 день, и так далее.
Учтите, календарный метод применим только в случае устойчивых месячных и в молодом возрасте, когда яйцеклетки созревают практически каждый месяц. С возрастом появляются ановуляторные (без овуляции) циклы, которые могут не завершиться беременностью.
Воспользуйтесь специальным онлайн-сервисом или мобильным приложением
В вашем распоряжении в интернете большое количество сервисов и приложений, позволяющих рассчитать овуляцию и дни, благоприятные для зачатия. Можно воспользоваться ими, но не стоит рассчитывать на точность. Все приложения основаны на календарном методе расчета овуляции, то есть не учитывают индивидуальные особенности организма и имеют большую погрешность.
В приложении вы можете отслеживать по вашему циклу дни овуляции с высокой вероятностью забеременеть
Понаблюдайте за количеством цервикальной слизи
Накануне овуляции из шейки матки выделяется густая и вязкая слизистая пробка. При появлении ее на нижнем белье, можно предположить — произошла овуляция. На мой взгляд, это самый субъективный и неточный метод.
Измеряйте базальную температуру
Базальная температура — это температура в прямой кишке, измеренная обычным термометром утром сразу после пробуждения, не вставая с постели. Колебания гормонального фона на протяжении менструального цикла приводят к изменению базальной температуры.
Сразу после менструации она бывает ниже 36,60 С. Накануне овуляции резко падает и сразу повышается на 0,5-10 С, образуя так называемый овуляторный пик.
Метод довольно точный, но хлопотный. Чтобы разобраться в гормональных хитросплетениях, базальную температуру нужно измерять на протяжении трех менструальных циклов как минимум.
Определите овуляцию с помощью теста
Купить тест на овуляцию можно в обычной аптеке. Стоит он недорого, и эффективность его во много раз превосходит вышеописанные методики.
Один из самых быстрых, точных и недорогих средств, чтобы определить дни овуляции. Одноразовый тест стоит 50-70 рублей, найти можно в любой аптеке.
Работа теста на овуляцию основана на определении уровня гормонов в моче. Тестирование нужно начинать с седьмого дня менструального цикла и продолжать до тех пор, пока он не покажет долгожданный результат или пока не выйдут все сроки овуляции.
На мой взгляд, тест на овуляцию — хороший выход для тех пар, которые не могут заниматься сексом часто, но при этом хотят ребенка.
Фолликулометрия — УЗИ для определения овуляции
Этот метод применяется чаще всего при лечении бесплодия. С помощью УЗИ врач отслеживает созревание фолликула, определяет предположительный срок овуляции и контролирует выход зрелой яйцеклетки.
УЗИ делают на 7-10 день менструального цикла, затем через 3 дня и в день предполагаемой овуляции. Точность УЗИ-метода диагностики овуляции составляет 80%.
Чтобы быстро забеременеть, занимайтесь сексом в благоприятные для зачатия дни: 4 дня до овуляции и сутки после нее. Самый точный способ определить овуляцию — воспользоваться тестом на овуляцию. Если вы ведете активную половую жизнь, определять овуляцию вообще не имеет смысла.
Лечение бесплодия
В решении проблемы бесплодия важная роль принадлежит здоровому образу жизни. Поскольку на самом деле причиной бесплодия чаще всего являются не локальные грубые органические нарушения в малом тазу, а комплекс негрубых гормональных и обменных нарушений, то во многих случаях бывает достаточно здорового образа жизни. К сожалению, большинство людей не думают о своем здоровье пока не случится беда. А ведь одним из лучших “лекарств”, устраняющих все негрубые нарушения в организме являются гимнастика, свежий воздух, здоровое питание, положительные эмоции, достаточный сон. К этому можно также добавить оздоравливающий самомассаж, различные домашние водные процедуры, оздоравливающие фиточаи.
Позы для зачатия
Ускорить наступление беременности можно за счет правильной выбранной позы для секса. По мнению многих экспертов, это ещё одно народное средство, чтобы забеременеть. Сексологи выделяют тройку самых действенных поз, которые помогают увидеть долгожданные две полоски:
Миссионерская позиция. Это классическая позиция, которая больше всего подходит для зачатия ребенка. Нужно учитывать и то, что это положение не подходит женщинам, которые имеют особые физиологические особенности матки.
Поза ложка. Согласно народным поверьям, такая поза наиболее благоприятна для зачатия девочки.
Поза сзади. Это положение, при котором женщина стоит на коленях, а мужчина в этой же позиции сзади. Эффективность такой позы связана с тем, что путь сперматозодиов к яйцеклетке сокращается в несколько раз
На эту позу нужно обратить внимание парам, что мечтают о мальчике.

Правильный выбор позы для зачатия — это своеобразное народное средство, чтобы забеременеть. Но подбирать оптимальную позу для наибольшей эффективности следует с учетом физиологических особенностей в строении матки. Так, если присутствуют загибы матки, то остановить свой выбор следует на следующих позах:
- Поза на боку. Женщина должна лежать боком, а мужчина расположиться сзади. Обязательно нужно ложиться в ту сторону, в которую расположен загиб матки.
- Коленно-локтевая поза. Идеальное положение, так как сперматозоиды намного быстрее достигают яйцеклетки.
Чтобы достигнуть наиболее положительного эффекта после полового акта рекомендуется несколько минут полежать. Если же дополнительно принимать народные средства, забеременеть удастся с наибольшей вероятностью.

Нужно учитывать, что народные средства для того, чтобы забеременеть действуют только в том случае, если отсутствуют какие-либо препятствия для возникновения беременности с медицинской точки. Если правильно питаться, избегать стрессовых ситуаций и настроить себя на позитив, беременность наступит намного быстрее.

Рекомендации при подозрении на бесплодие
Для достижения максимальных шансов зачатия специалисты рекомендуют парам иметь сношения через ночь с 10-го по 18-й день менструального цикла – в этот период оплодотворение женщины наиболее вероятно (за первый день принимается первый день менструации). Одна эякуляция через сутки поддерживает концентрацию спермы на самом высоком уровне. Пара не должна применять смазок, а женщине в это время следует избегать спринцевания или подмывания после сношения. Позиция при сношении, по всей вероятности, не играет особой роли, но специалисты обычно рекомендуют пользоваться так называемой “позицией миссионера”, добавляя, что в течение 20 минут после полового акта женщина должна оставаться лежать на спине с поднятыми и согнутыми в коленях ногами.
Возможна ли беременность при низком АМГ?
Да, но возможность достижения беременности определяется не только уровнем АМГ, но еще и целым рядом показателей.
В первую очередь, это возраст. Если возраст женщины до 35 лет, шансы на достижение беременности достаточно велики, даже если уровень АМГ крайне низкий. У меня была пациентка 27 лет, после нескольких операций на яичниках по поводу эндометриоза, у которой АМГ был 0.1 нг/мл. На ЭКО мы с ней получили всего 1 клетку, 1 эмбрион. Но эмбрион был качественный и беременность наступила с первой попытки и закончилась благополучными родами.
Второй момент — регулярный менструальный цикл. Если менструация регулярная, через 28–30 дней вместе с остальными факторами это дает хороший шанс на успех.
Очень важный фактор — уровень ФСГ (фолликулостимулирующего гормона гипофиза). Если он в норме, значит, работа яичников не нарушена и есть шанс на получение качественных клеток и наступление беременности.
Один из основных критериев — картинка узи: количество фолликулов диаметром до 10 мм на 2–3 день менструального цикла. Если в яичниках не менее 5 фолликулов с каждой стороны — это очень хороший задел для успешной программы ЭКО, даже если уровень АМГ составляет 0.1 нг/мл. Напрашивается вопрос: а возможно ли такое вообще? Как ни странно, возможно. И в моей практике есть целый ряд подобных успешных примеров.
Еще важный показатель — уровень ингибина В более 40–100 пг/мл.
Итак, АМГ — далеко не единственный фактор, определяющий перспективы достижения беременности, поэтому паниковать из-за его снижения не стоит. Множественные успешные протоколы у пациенток со сниженным уровнем АМГ — еще одно постоянно обновляющееся доказательство. Надеюсь, у всех все получится и количество успешных программ будет только расти!
Можно ли забеременеть с тонким эндометрием?
Беременность и тонкий эндометрий – понятия совместимые, так как нельзя сказать, что данная проблема полностью исключает возможность имплантации эмбриона в ткань матки. Однако даже прикрепление оплодотворенной яйцеклетки к тонкому эндометрию не гарантирует нормального протекания беременности с успешными родами, то же касается и ЭКО.
Основные осложнения, которые могут возникнуть у беременных с тонким эндометрием:
- Самопроизвольный аборт на ранних сроках
- Преждевременные роды на поздних сроках
- Задержка физического развития плода
- Плацентарная недостаточность
- Преэклампсия (опасный поздний гестоз)
Это значит, что при установлении диагноза «тонкий эндометрий» лучше не рисковать, а перед планированием беременности пройти курс лечения.
Симптомы миомы матки
- Увеличение менструальных выделений, с наличием желеобразных сгустков (мено или меноррагия).
- Краткосрочные кровотечения (вне менструального цикла).
- Выделение крови при сексуальном контакте.
- Боли в нижней части живота (острого и тянущего вида) нем связанные с менструальным периодом.
- Функциональные физиологические нарушения (частое мочеиспускание с ощущением не опорожненного мочевого пузыря, недержание мочи, запоры и дисфункция кишечника).
- Выкидыши и не возможность забеременеть.
- Увеличение живота.
- Нарушение функций соседних органов (печень, почки, мочевой пузырь).
- Анемия (связано с железодефицитом в организме).
- Общее недомогание, увеличенная частота пульса, отдышка (связано с постоянной кровопотерей).
По статистике менее у менее чем в 50% женщин заболевание проходит без явных симптомов. В остальных случаях симптомы и признаки делятся в следующих пропорциях:
У трети пациенток наблюдается патологические кровотечения.
Треть заболевших ощущают не проходящие боли в нижней части живота.
В остальных случаях наблюдается генитоуринальная и гастроинтестиральная компрессия и наличие тяжести в области малого таза.
Половая жизнь
Хочу забеременеть быстро: форум будущих мам кипит от данной проблемы. Здесь каждый может узнать огромное количество советов и рекомендаций, которые помогли забеременеть другим
Среди таких рекомендаций важно уделить внимание и занятиям сексом: как часто требуется это делать, где и в какой позе. На первый взгляд это кажется смешно и непонятно, но, к сожалению, имеет определенное значение. Поставив цель забеременеть и родить ребенка, некоторые пары сутками проводят время в постели, что, по мнению врачей, только препятствует наступлению беременности
Поставив цель забеременеть и родить ребенка, некоторые пары сутками проводят время в постели, что, по мнению врачей, только препятствует наступлению беременности.
Процесс образования спермы в мужском организме происходит не постоянно, поэтому, частые семяизвержения становятся причиной того, что качество спермы утрачивает свои свойства и подвижность сперматозоидов значительно ухудшается, тем самым снижая шансы на оплодотворение яйцеклетки и наступление беременности.
По мнению врачей и специалистов в области репродуктологии установлено, что для успешного оплодотворения сексом стоит заниматься хотя бы раз в день, а лучше раз в 2 – 3 дня. Это позволит сперме полностью возобновиться и тогда шанс на зачатие значительно возрастет. То же касается и значительно редких половых актов, когда сперма у партнера застаивается и подвижность спермиев снижается, тем самым нарушая процесс оплодотворения.
Далеко не каждая пара знает, что использование смазки в сексе способно нарушить подвижность сперматозоидов и привести к длительному бесплодию. Не забывайте об этом.
Что касается половой жизни, то это еще не все. К нам часто обращаются женщины с жалобой на невозможность естественного оплодотворения на протяжении длительного времени, при этом все анализы и обследования не находят причину всех неудач. И как ни странно, но разобравшись во всех нюансах, нам становится ясно, что после полового акта женщина сразу принимает горизонтальное положение и душ, при этом сперматозоиды не успевают достичь зрелой яйцеклетки и оплодотворить ее.
При зачатии и планировании беременности специалисты рекомендуют обращать внимание на используемые позы во время секса, а именно в процессе семяизвержения. Исходя из того, что каждая пара отдает предпочтение той или иной позу в сексе, иногда приходится использовать те позы, которые способствуют глубокому проникновению семенной жидкости во влагалище партнерши
Лучше всего для этого подходит миссионерская поза, когда женщина находится снизу мужчины, при этом под ее таз необходимо подложить валик или подушку и приподнять ножной конец. Помимо этой позы, благоприятной для зачатия будет коленно – локтевая поза.
На самом деле все так и есть и с таким вопросом к нам также часто обращаются мужчины, которые хотят беременность, но не так, как этого хочет женщина. Мы рекомендуем каждой паре, которая приняла решение родить ребенка и создать полноценную семью, обязательно, на этапе планирования беременности, пройти полное клинико – лабораторное обследование, пройти осмотр специалистов для исключения соматической патологии, которая может привести к прерыванию беременности, а также обеспечить правильный ритм жизни, питание и образ жизни. Помните, что только планированная беременность может быть хорошей, только желанная беременность принесет радость и счастье, чего не скажешь о беременности, наступившей спонтанно.
Теперь Вы знаете основные правила и рекомендации по планированию беременности. Помните, что соблюдение их поможет Вам скорее забеременеть и выносить благоприятно беременность.
Симптомы и лечение
Опасность заболевания заключается в том, что из-за невыраженности симптомов и неправильно поставленного диагноза болезнь может переходить в запущенную форму, что чревато бесплодием.
Интересно, что признаки эндометриоза в большинстве случаев имеют циклический характер. Они могут начаться за пару дней до наступления месячных и прекратиться спустя 1-2 дня после их окончания. Это обусловлено тем, что перемещенные клетки эндометрия подчиняются тем же законам, что и слизистая оболочка матки, то есть начинают обновляться в строго определенное время.
Среди признаков и симптомов эндометриоза матки и других органов малого таза стоит отметить:
- Длительные (более недели) обильные менструации.
- Тянущие боли во время месячных, а также за несколько дней до их начала.
- Коричневые мажущие выделения, появляющиеся в середине менструального цикла – один из главных симптомов болезни.
- Ощущение наполненности, распирания в животе, боли в пояснице.
- Боль во время полового акта.
- Проблемы с зачатием ребенка.
- Резкие боли при дефекации и мочеиспускании.
- Достаточно часто эндометриоз сопровождается такими заболеваниями, как миома матки, вегетативные нарушения, нейропсихические отклонения.
Интенсивность симптомов зависит от количества, локализации и характера очагов поражения. Обычно проявляется 1-2 из названных выше симптомов. Однако в тяжелых случаях могут присутствовать все описанные выше признаки эндометриоза.
Как именно лечить эндометриоз должен решать врач акушер-гинеколог. Причем в выборе подходящей терапии врач должен учитывать также результаты обследования пациентки другими специалистами – эндокринологом, терапевтом, невропатологом (при наличии у нее вегетативных расстройств).
Если нет показаний к хирургическому удалению очагов поражения, показано консервативное лечение, в частности – прием гормональных препаратов при эндометриозе
Его важность объясняется тем, что данное заболевание является гормонозависимым, поэтому без нормализации гормонального фона добиться длительного положительного результата невозможно. Суть терапии сводится к снижению уровня эстрогенов
Назначением гормональных препаратов должен заниматься исключительно врач, так как их бесконтрольный прием может еще больше усугубить ситуацию.
Женщина должна понимать, что заболевание требует длительного лечения (особенно при наличии значительных очагов поражения и при многолетнем течении заболевания), сочетания хирургических и медикаментозных методов. Кроме того, стоит учитывать тот факт, что как наружный, так и внутренний эндометриоз имеет склонность к рецидивам.
К выбору оптимальной схемы лечения эндометриоза нужно подходить с учетом результатов диагностических исследований, речь о которых пойдет ниже.
Лечение бесплодия с помощью гомеопатии
Официальная медицина, к сожалению, не признает гомеопатические методы лечения бесплодия, так как они не имеют под собой научной основы. Однако врачи-гомеопаты уверены, что эффективность лечения бесплодия гомеопатическими средствами практически равна эффективности медикаментозной терапии. Причина заключается в том, что традиционная медицина зачастую лечит только проявления болезни, не затрагивая глубинные причины ее возникновения у человека. Гомеопатия же напротив представляет собой комплексную терапию, в результате которой восстанавливается не только фертильность, но и работа нервной, эндокринной систем, психологическое состояние пациента. Гомеопатический подход имеет еще одно неоспоримое преимущество перед традиционными методами – это отсутствие побочных эффектов и последствий. Этим не может похвастаться большинство препаратов, плата за прием которых может вылиться в дисбактериоз, панкреатит, холецистит, расстройство иммунной системы и многое другое.
Основной принцип гомеопатии – это лечение заболевания крайне малыми дозами веществ, которые у здорового человека станут причиной развития симптомов этого же заболевания. Благодаря такому подходу врачу удается найти и устранить причину болезни, воздействуя на нее на энергоинформационном уровне, что является научно доказанным фактом.
Лечение с помощью гомеопатических препаратов направлено на восстановление и поддержание работы всех систем организма человека, а не на борьбу с одним заболеванием в ущерб остальным органам, как это часто бывает в традиционной медицине. Благодаря такому комплексному воздействия природных средств удается добиться практически полного выздоровления (при условии, что болезнь еще не приняла необратимый характер), душевного равновесия, физического тонуса и высокого иммунитета.
Особенная эффективность гомеопатического лечения бесплодия отмечается в случаях, когда бесплодие вызвано воспалительными процессами в половых путях или фибромиомой. Лечение этих заболеваний таким способом может помочь не только забеременеть, но и избежать операции. Гомеопатия помогает вылечить или избежать множества недугов, касающихся репродуктивного здоровья, среди них:
- замершая беременность;
- невынашивание;
- токсикоз и анемия во время беременности;
- слабая родовая деятельность;
- опасность преждевременных родов.
Не смотря на множество преимуществ и положительных качеств гомеопатии, очень сложно найти опытного и добросовестного врача-гомеопата, который сможет принять во внимание все особенности организма пациентки и подобрать соответствующую терапию. Ни в коем случае нельзя начинать лечение самостоятельно без консультации со специалистов в этой области, так как необдуманными действиями можно спровоцировать появление противоположного эффекта или более тяжелых последствий
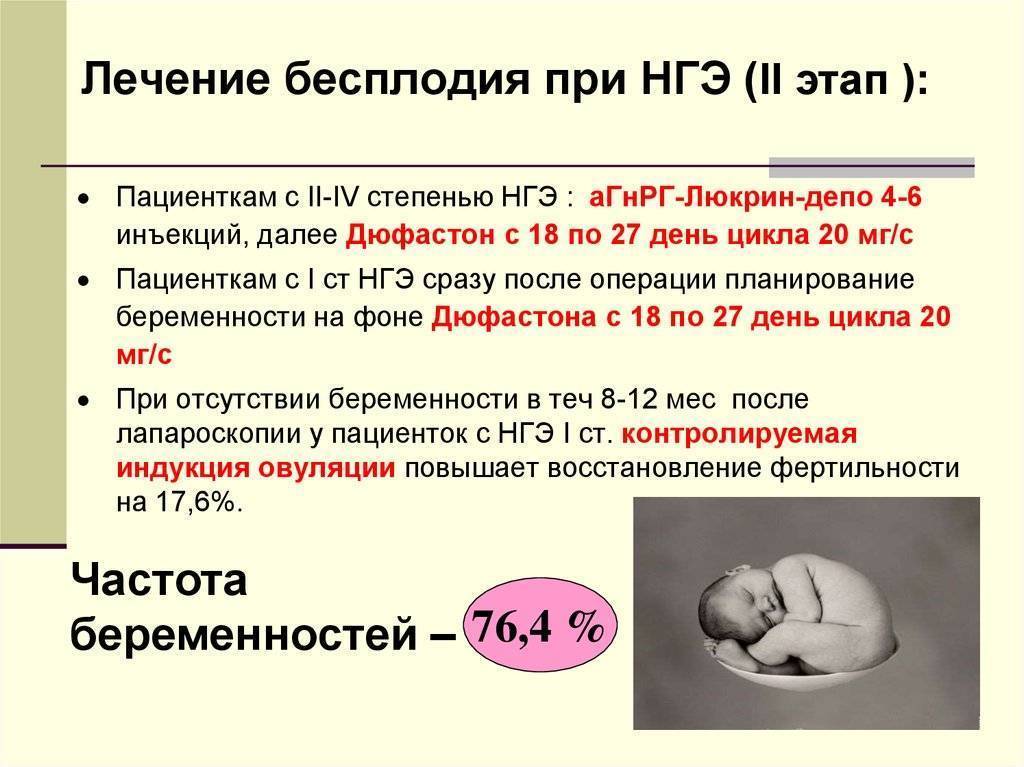
Консервативное лечение бесплодия
Гормональное лечение женского бесплодия восстанавливает выработку биологически активных веществ, влияющих на созревание яйцеклетки и поддержание беременности. Зависимо от цели коррекции используется несколько групп препаратов для:
- Стимуляции синтеза ФСГ гипофизом, способствующая количественному и качественному росту фолликулов в яичнике. Показана при поликистозе придатков.
- Прямого действия на репродуктивную функцию яичников. Лечение комбинированными медикаментами, содержащими ФСГ, ЛГ, ЛТГ.
- Роста фолликулов и яйцеклеток. Рекомбинированные гонадотропины высокой биоактивности. Изготавливаются на основе синтеза чистого лютеинизирующего, фолликулостимулирующего гормонов, без добавления химических веществ.
Лечение бесплодия иммунологического генеза предусматривает подавление ответной аллергической реакции при контакте со спермой. Для этого используются антигистаминные средства, кортикостероиды. Длительность приема лекарств 2-3 месяца. Наличие HLA-совместимости — это показание для партнерской инъекции. Женщине вводятся лейкоциты мужчины, чтобы образовались антитела, важные при вынашивании плода.
К чему миома равнодушна?
Классически считается, что миому нужно «носить» в своем теле аккуратно, как бомбу замедленного действия, соблюдать массу ограничений. У современных ученых для женщин хорошие новости: скорость роста миомы почти не зависит от образа жизни. С миомой можно:
- заниматься сексом;
- заниматься спортом (если миома не приводит к обильным месячным и не настолько огромна, что сдавливает соседние органы);
- принимать оральные контрацептивы — но только как средство контрацепции, от миомы они не лечат;
- принимать ванну и ходить в сауну;
- делать массаж;
- есть всё, что вам нравится (при обильных месячных нужно позаботиться, чтобы в рационе присутствовало достаточное количество железа).
И строго говоря, миому нельзя назвать опухолью, даже доброкачественной. Рак в ней развивается не чаще, чем в здоровом миометрии (мышечном слое стенки матки). Поэтому бояться её не стоит. Но наблюдаться у гинеколога нужно однозначно.
Подробнее о миоме матки на сайте www.embolization.ru
Забудьте о удалении миомы матки – лучшие врачи-гомеопаты и гинекологи Москвы и ЮЗАО к вашим услугам в клинике “Лeйб Медик”
Результативность безоперационного лечения миомы матки в нашей клинике высокая. Сухая статистика не способна отразить того, что ощущает женщина, избавившись от недуга безоперационным путем. Читайте отзывы и приходите на консультацию.
Наши врачи — настоящие виртуозы. Для каждого из них в приоритете:
- Проведение точной диагностики с учетом личного психологического и гормонального фона пациентки.
- Персональное лечение без операции миомы матки под наблюдением гинеколога.
- Подбор гомеопатических противомиомных препаратов и уникальная схема их приема.
- Безопасность для женского здоровья (нет побочных эффектов, привыкания и аллергических реакций)!
Нужно ли удалять миому матки, если заботу о вас на себя берут врачи-гомеопаты «Лейб Медик»? Нет! Вы в этом убедитесь…
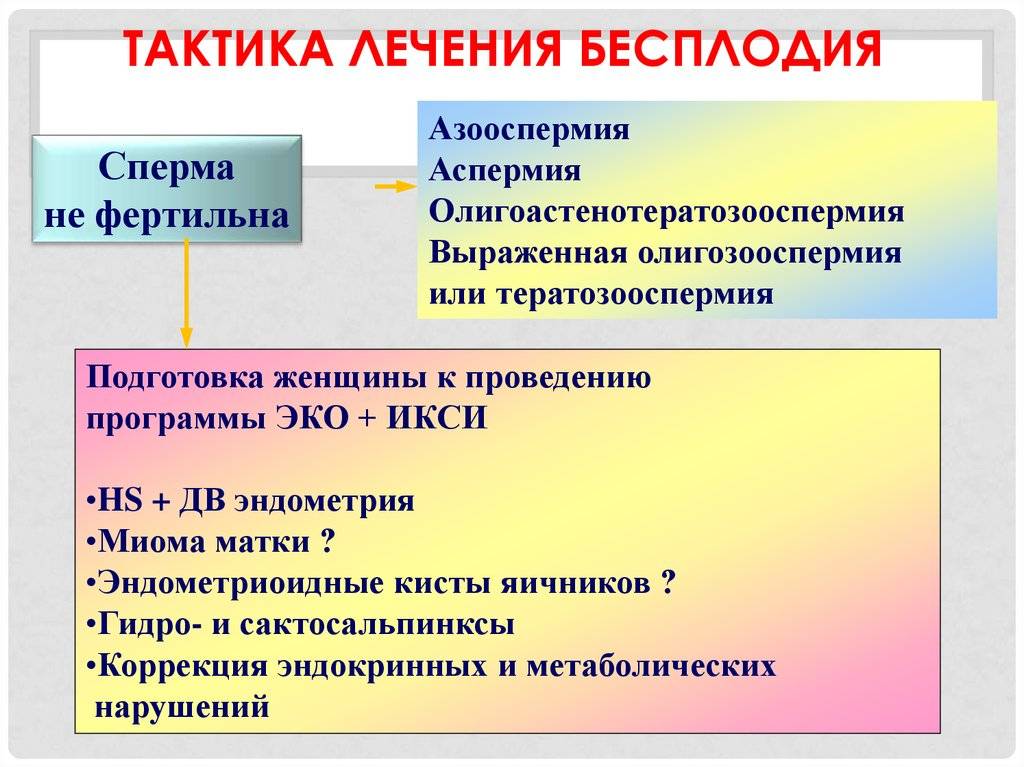
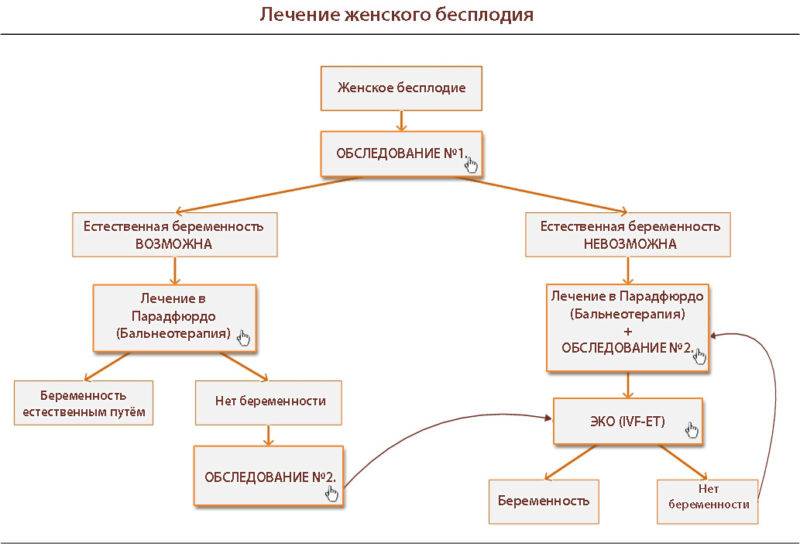
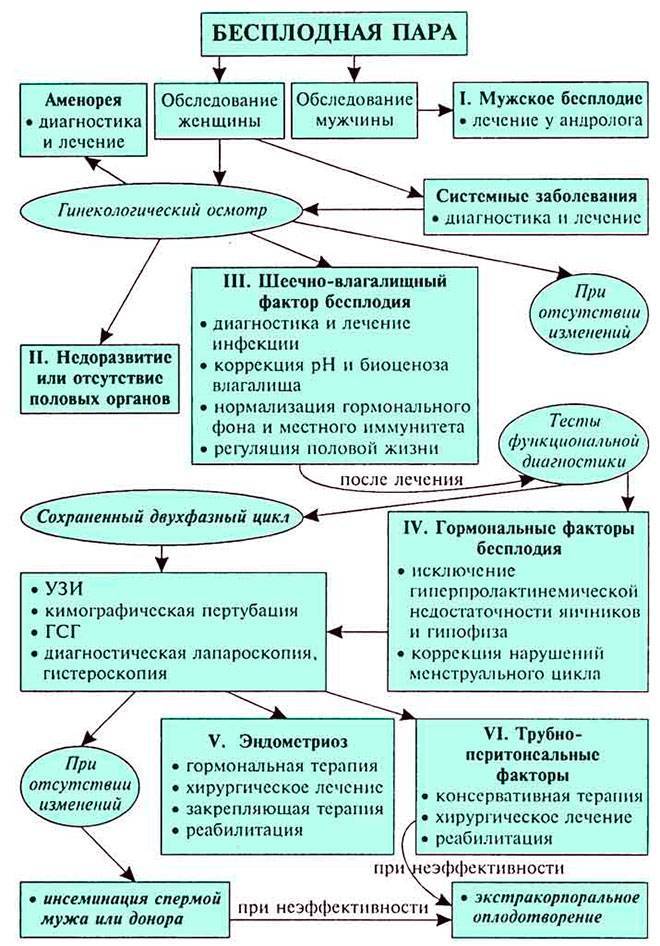
Методы лечения бесплодия
Современная медицина располагает обширным арсеналом способов лечения бесплодия. Они обладают разной эффективностью и применяются в зависимости от конкретных причин патологии.
Медикаментозное лечение. Направлено на восстановление нормального гормонального фона, а также на устранение различных инфекционных, воспалительных, аутоиммунных и других патологий, препятствующих зачатию. Медикаментозная терапия может использоваться как основной или вспомогательный метод. В настоящее время в гормональном лечении бесплодия используются следующие препараты:
- Цитрат кломифена (кломид) – увеличивает выработку в организме фолликулостимулирующих гормонов (ФСГ), тем самым вызывая естественную овуляцию;
- Мочевые гонадотропины (ЛТ и ФСГ) – экстрагируются из очищенной женской мочи, используются для контроля над процессом овуляции и развитием эндометрия, а также для ускорения роста и повышения количества фолликулов при ЭКО;
- Рекомбинантные гонадотропины – аналоги естественных половых гормонов, получаемые с помощью генной инженерии и используемые для ускорения роста фолликулов.
Для лечения половых инфекций применяются антибиотики, противовирусные и противогрибковые препараты. Воспалительные процессы в половых органах устраняются с помощью кортикостероидов (гормональных) или нестероидных противовоспалительных средств. Для лечения иммунологического бесплодия используются антигистаминные препараты.
Хирургическое вмешательство. Применяется, главным образом, для устранения анатомических нарушений и новообразований в половых органах. Хирургическим способом удаляются спайки и рубцы во влагалище или фаллопиевых трубах, полипы в цервикальном канале, доброкачественные опухоли (миомы), аномально разросшийся эндометрий (слизистая оболочка матки). Хирургическое лечение бесплодия в Москве в нашей клинике бывает:
- Инвазивным – осуществляется через разрезы брюшной стенки, отличается повышенным риском осложнений;
- Малоинвазивным – выполняется через небольшие проколы (лапароскопия) или естественные отверстия, характеризуется сниженным риском развития осложнений.
Хирургические методы также используется для диагностики бесплодия. Например, с помощью биопсии тканей цервикального канала проводится гистологическое и цитологическое исследование, позволяющее выявить доброкачественные и злокачественные изменения в слизистой оболочке. Используя лапароскопию, врач может исследовать строение маточных труб и придатков, рассмотреть состояние тканей яичников и т. д.
Генная терапия. Наиболее современное лечение бесплодия заключается в исправлении генетических мутаций, вызывающих репродуктивную дисфункцию. Для этого используются лекарственные препараты на основе нуклеиновых кислот, технологии генной инженерии (редактирования генома). В связи с тем, что эта область медицины только начала развиваться, генная терапия бесплодия пока находится на стадии экспериментов.
Психотерапия. Если неспособность зачать ребенка обусловлена психоэмоциональными нарушениями, пациентка проходит курс психотерапии. В рамках него выявляются причины и события, вызывающие страх перед сексуальным контактом, беременностью и родами, используются различные методики принятия и преодоления травмирующих ситуаций. Для лечения бесплодия врач может комбинировать психотерапию с медикаментозной .
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Миома боится остаться без кислорода
Об этом врачи и ученые знают уже давно (с 70-х годов прошлого века), но некоторые до сих пор отказываются верить. Существует такая процедура — эмболизация маточных артерий, когда в сосуд, питающий миому, через катетер вводят специальные микросферы. Они перекрывают просвет артерии, миома остается без кислорода и питательных веществ, «усыхает» и по сути превращается в соединительную ткань. Была большая виноградина, превратилась в маленькую изюминку. А то и вовсе отделилась от стенки матки и «вышла» через влагалище.
В настоящее время американские врачи считают эмболизацию маточных артерий (сокращенно — ЭМА) золотым стандартом лечения миомы, потому что она имеет ряд преимуществ:
- Рецидивов, в отличие от хирургического лечения, практически не бывает.
- Если миома вызывала симптомы, после ЭМА они полностью проходят у 99% женщин.
- Процедура длится 15-30 минут. Нет никакого разреза. Врачу нужно лишь проколоть кожу, чтобы ввести в сосуд катетер. Наркоз тоже не нужен.
Вывод: Эмболизация маточных артерий — та самая процедура, которую современные эксперты рекомендуют применять у большинства женщин с миомой. Возможно, вы слышали другую точку зрения, но это — лишь точка зрения. Эффективность и безопасность ЭМА доказаны научно.
Методика спринцевания влагалища
У спринцевания влагалища есть свой алгоритм выполнения процедуры. Заключается он в следующем:
Женщина занимает положение лежа на гинекологическом кресле или кушетке, которые застелены клеенкой и чистой пеленкой или простыней. Снизу под таз подставляется специальное судно, в которое будет стекать раствор. Если делается горячее спринцевание, то судно не нужно, так как при использовании наконечника Морозова или промывателя Пинкуса жидкость по трубке сливается прямо в ведро
После того, как пациентка заняла надлежащую позицию, акушерка осторожно вводит наконечник кружки или другого инструмента во влагалище, снимает зажим с резиновой трубки и жидкость начинает поступать внутрь. Кружку при этом удерживают на высоте около метра над уровнем живота женщины.
С особой осторожностью необходимо проводить спринцевание влагалища девушкам, не имевшим половых контактов, так как имеется шанс повредить девственную плеву. При проведении процедуры таким пациенткам пластиковый наконечник заменяется на резиновый катетер, а раствор вводится под небольшим напором.. Стоит отметить некоторые моменты, при которых спринцевание влагалища не делается
К ним относятся: беременность, менструация, первые несколько дней после родов или аборта. К тому же не надо забывать, что частые промывания могут нарушить естественную микрофлору влагалища, а это уже грозит быстрым размножением патогенных микроорганизмов и, как следствие различного рода осложнениями. Поэтому любое спринцевание, даже если оно лечебное, не должно проводиться без консультации и назначения гинеколога.
Стоит отметить некоторые моменты, при которых спринцевание влагалища не делается. К ним относятся: беременность, менструация, первые несколько дней после родов или аборта. К тому же не надо забывать, что частые промывания могут нарушить естественную микрофлору влагалища, а это уже грозит быстрым размножением патогенных микроорганизмов и, как следствие различного рода осложнениями. Поэтому любое спринцевание, даже если оно лечебное, не должно проводиться без консультации и назначения гинеколога.
Также хотелось бы развеять некоторые мифы по поводу спринцевания влагалища как способа предотвратить наступление беременности или защитить от инфекций, передающихся половым путем. Гинекологами всего мира научно доказано, что ни один раствор не снижает риск нежелательного зачатия, даже если спринцевание было проведено сразу после полового акта. Что касается инфекционных заболеваний – также не имеется никаких достоверных фактов, что промывание влагалища антисептическими растворами помогут избежать заражения.