Как определить овуляцию по тест-полоскам или микроскопу
Эти способы намного проще: и ходить к врачу не надо, и стоимость в разы меньше.
В аптеках продаются тест-полоски, которые показывают содержание в моче лютеинизирующего гормона. Как только оно достигает максимума (полоска окрашивается в яркий цвет), значит, фолликул разорвался и яйцеклетка готова к оплодотворению. Чтобы не упустить этот момент, начинать тестирование надо за три дня до предполагаемой овуляции.
Можно воспользоваться специальным микроскопом, анализирующим слюну. Дело в том, что при овуляции слюна кристаллизуется и в микроскопе она видна в виде узора, напоминающего веточки.
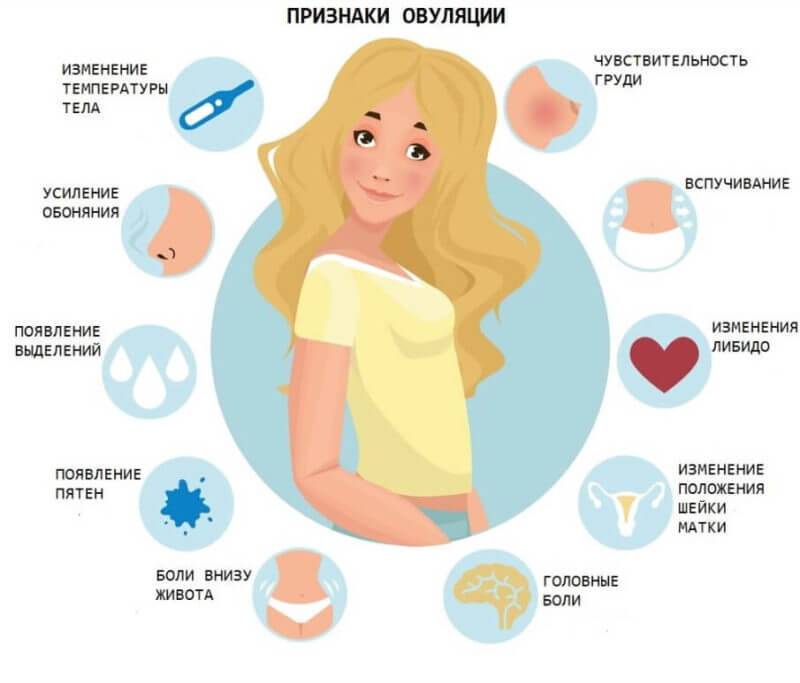
Симптом 1. Перепады настроения
Причина. Женский половой гормон эстроген оказывает влияние на нейротрансмиттеры в мозге, включая серотонин (химическое вещество, которое повышает настроение). Колебания уровня эстрогена могут вызывать предменструальный синдром (ПМС) или подавленное настроение во время перименопаузы и менопаузы.
Что делать. Если чувство подавленности или беспокойства значительно влияет на самочувствие, помогут изменения в рационе питания и образе жизни. Нужно подумать о занятиях спортом, употреблении меньшего количества алкоголя и отказе от курения. В легких случаях эндокринолог-гинеколог назначит растительные лекарственные средства, например, зверобой. В тяжелых, особенно в период климакса и в менопаузе, потребуется применение ЗГТ – заместительной гормональной терапии.
Болезненная овуляция
Иногда бывает так, что овуляция настолько болезненна. Что приходиться даже принимать обезболивающие препараты. Это встречается у 10—15% женщин. Такой симптом может быть не просто индивидуальной особенностью, а признаком заболевания.

Болевой синдром может появиться в следующих ситуациях:
- Если доминантный фолликул сильно увеличился, и при разрыве повредилась оболочка яичника. В редких случаях это может привести к разрыву крупных кровеносных сосудов и внутреннему кровотечению, апоплексии яичника, требующей медицинской помощи.
- Когда излившаяся из фолликула жидкость вызывает раздражение брюшины.
- При наличии кисты яичника и других заболеваний репродуктивных органов.
- При воспалительных процессах в маточных трубах, боль усиливается во время мышечных сокращений для захвата яйцеклетки и продвижения по трубе.
- Если в области яичников есть спаечный процесс.
Также причиной болевых ощущений, может быть, гормональные нарушения менструального цикла.
Боль обычно локализована с одной стороны, отдает в промежность, поясницу. Бывает кратковременной или продолжается приступами 1–2 суток. Иногда больные также отмечают такие симптомы, как подташнивание, вздутие живота. При сильной боли, головокружении, обморочном состоянии, появлении кровянистых выделений следует срочно вызвать скорую помощь, может потребоваться хирургическое вмешательство.
При болезненной овуляции требуется тщательное обследование для выявления причин возникновения болевого синдрома. Снять боль помогут спазмолитики (Но-Шпа, Спазган), обезболивающие (Парацетамол) или противовоспалительные препараты (Нимесил).
Условия для успешного зачатия
Итак, из всего вышесказанного следует, что для зачатия нужны следующие условия:
- уровень ФСГ, достаточный для стимуляции фолликулов;
- полноценная овуляция, характеризующаяся выходом зрелой яйцеклетки;
- свободные от препятствий фаллопиевы трубы, по которым продвигаются половые клетки;
- активный сперматозоид, способный оплодотворить яйцеклетку.
Важное условие: если в трубах присутствуют опухоли, спайки или другие преграды, препятствующие продвижению яйцеклетки или сперматозоида, или в матке есть проблемы с внутренним слоем слизистой — эндометрием, не дающие оплодотворенной яйцеклетке имплантироваться для дальнейшего развития, беременность не состоится. Поэтому при бесплодии изучается комплекс условий
Помимо анализов на гормоны назначаются:
- фолликулометрия — УЗИ, позволяющее определять состояние фолликулов;
- УЗИ матки и труб — показывающее общее состояние внутренних женских половых органов;
- спермограмма — анализ мужских половых клеток, выявляющий концентрацию, жизнеспособность и активность сперматозоидов.
Симптом 9. Слабые кости
Причина. Падение уровня эстрогена во время перименопаузы и менопаузы может привести к потере костной массы: вначале развивается остеопения, затем – остеопороз.
Что делать. Часто женщины не осознают, что у них хрупкие кости, пока не случится перелом
Поэтому при достижении среднего возраста важно принять изменения в образе жизни. Это улучшит здоровье костей
Полезны упражнения с нагрузкой, такие как бег, теннис или танцы. Также нужно позаботиться о здоровом питании, включающем источники кальция и витамина D.
Прием ЗГТ рекомендуется как для устранения симптомов менопаузы, так и женщинам для профилактики остеопороза, склонным к заболеваниям костно-мышечной системы.
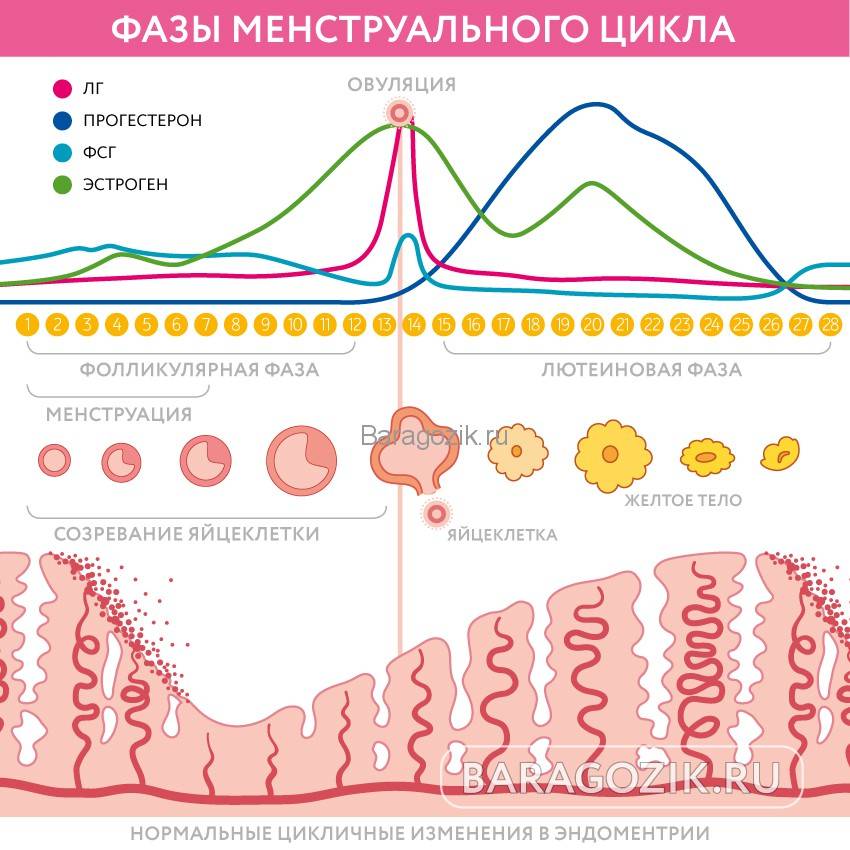
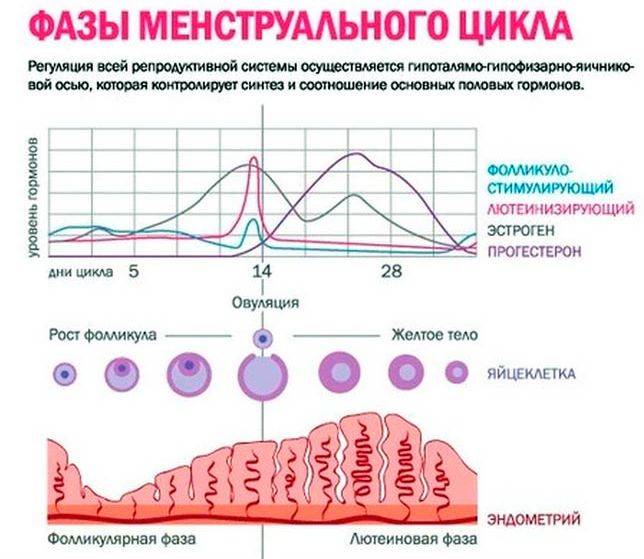
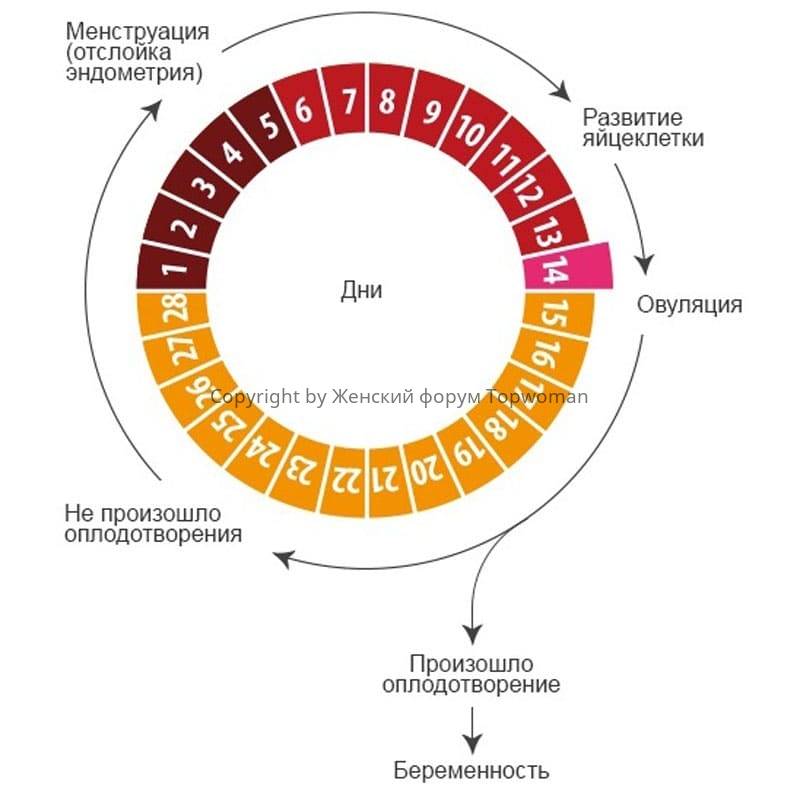
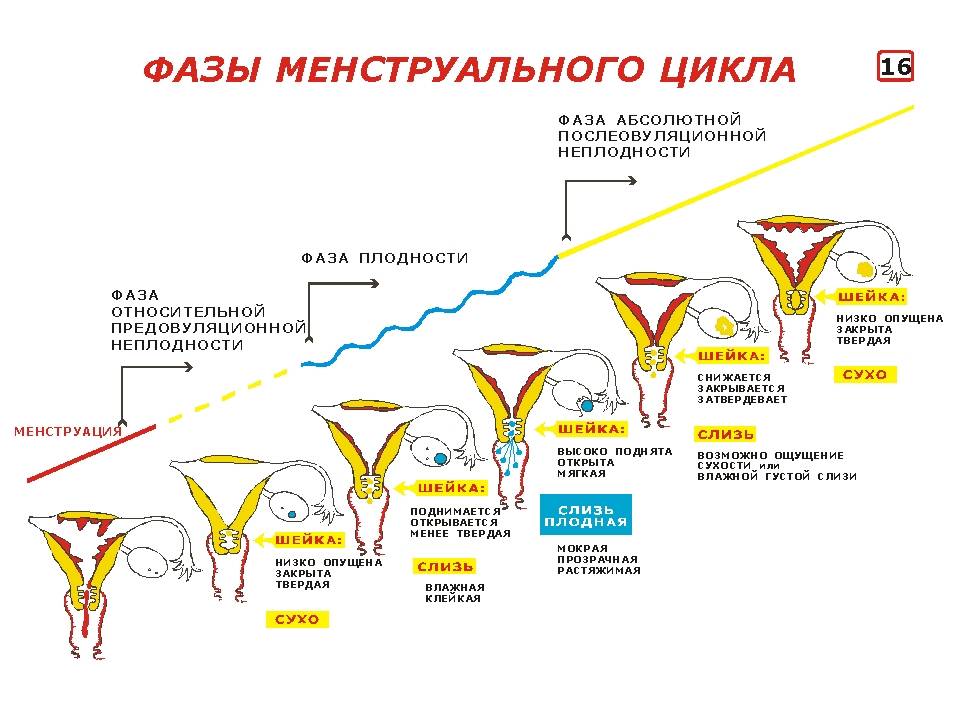
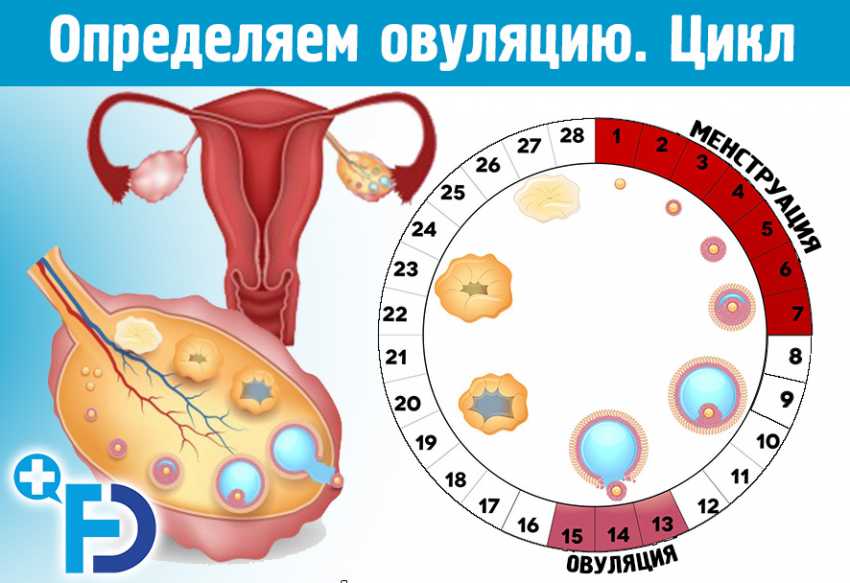
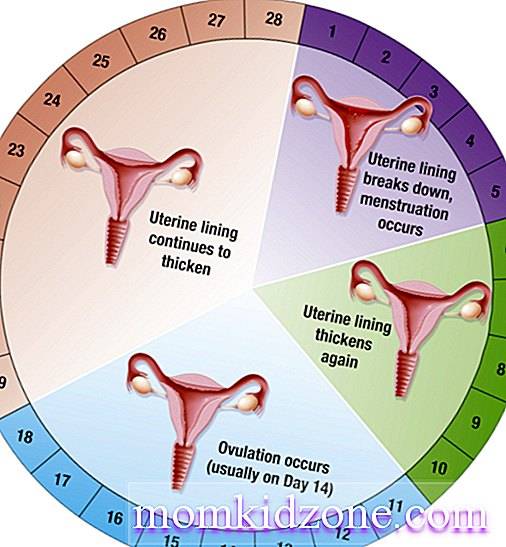
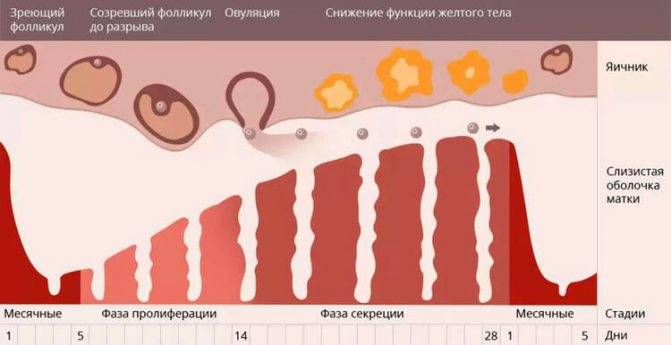
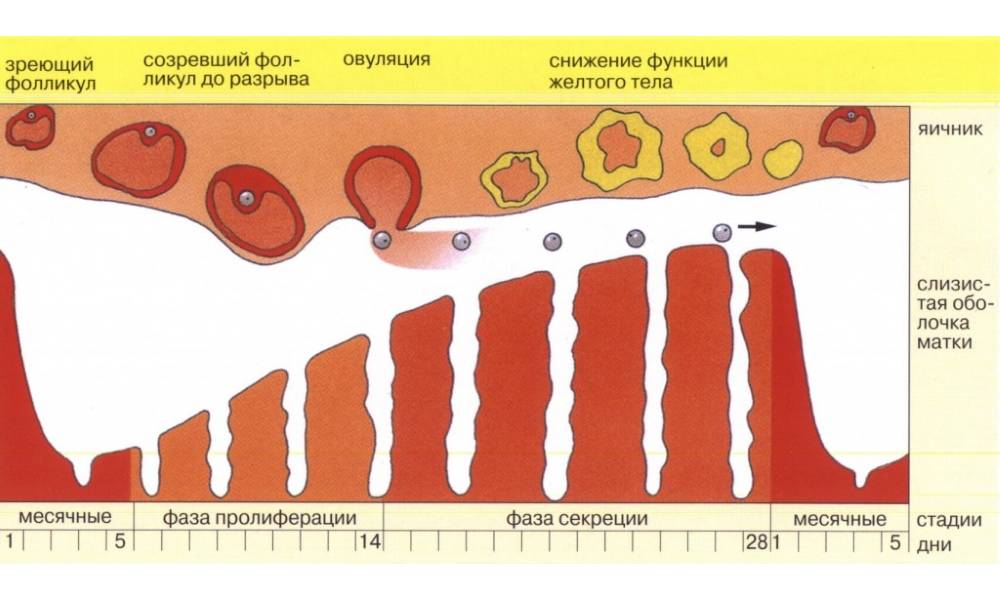
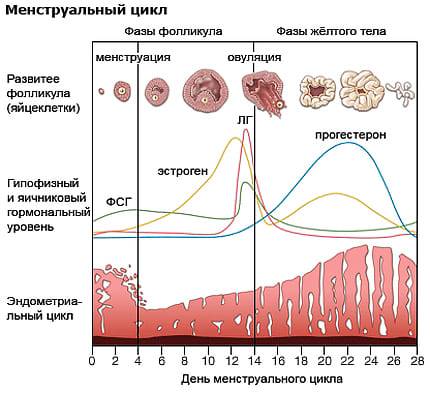
Менструальный цикл
Менструальный циклФазы менструального цикла:
- Фаза созревания фолликулов
- Фаза овуляции
- Лютеиновая фаза.
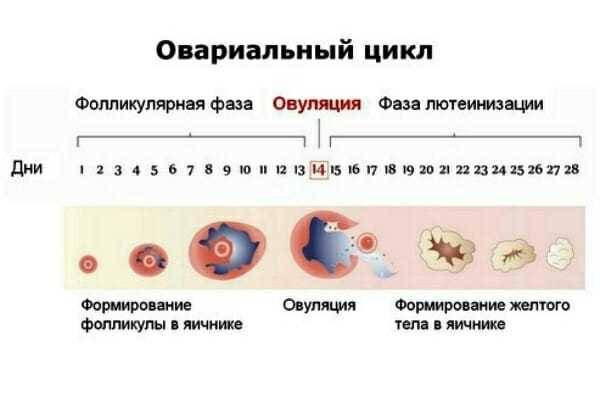
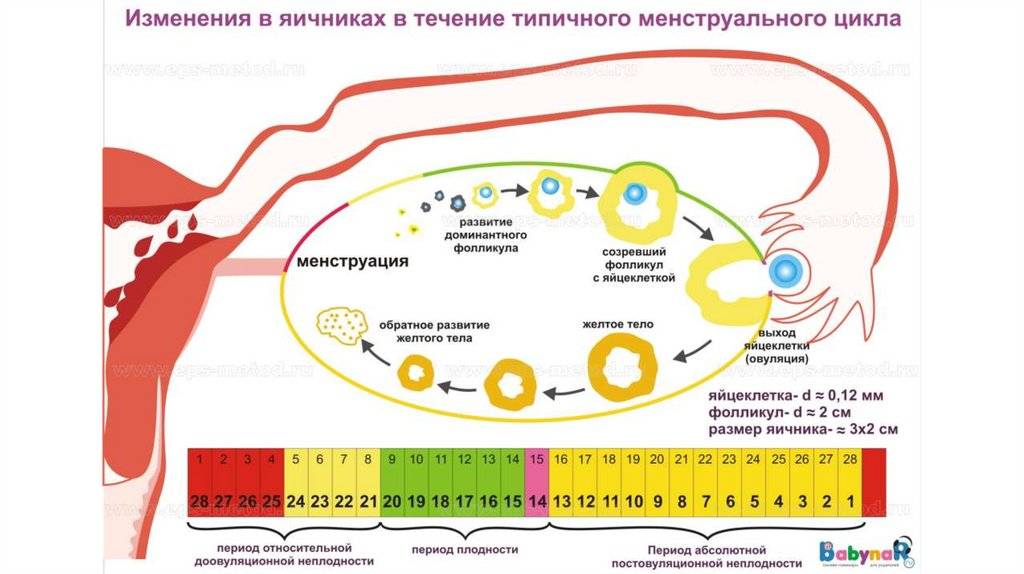
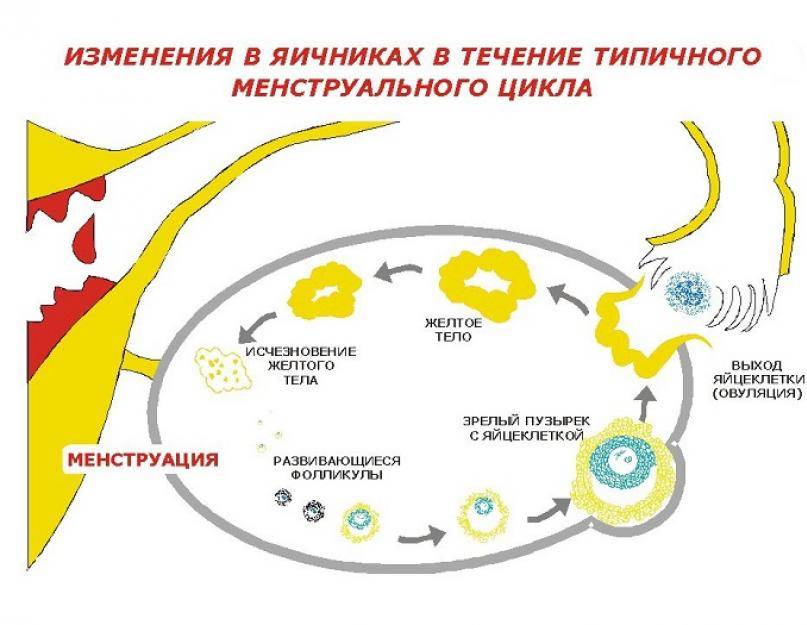
Созревание фолликулов
(фолликулогенез)климаксаапоптозЭтапы фолликулогенеза:
- Примордиальный фолликул – первичный ооцит (незрелая половая женская клетка), покрытый фолликулярными клетками,
- Первичный фолликул – фолликулярные клетки вокруг ооцита начинают делиться и дифференцироваться в зернистые клетки, формируя фолликулярный эпителий, который покрывается соединительной тканью и образует теки – оболочку фолликула. Яйцеклетка придвигается к фолликулярной оболочке, где образуется яйценосный бугорок. Между оболочкой фолликула и овоцитом начинает выделяться прозрачная зона, представляющая собой белковую жидкость (содержит в себе, в большей степени, глюкозамины). Белковая жидкость вырабатывается зернистыми клетками и является источником питания ооцита.
- Вторичный фолликул – дальнейшее утолщение и дифференцирование фолликулярного эпителия, формирование фолликулярной полости. Клетки фолликулярного эпителия продуцируют большее количество питательной жидкости, за счет чего увеличивается размер фолликула.При этом вокруг яйцеклетки формируется прозрачная оболочка из глюкозаминов, которая в дальнейшем служит питанием для оплодотворенной яйцеклетки и клеточная оболочка из фолликулярных клеток, которую называют лучистым венцом.
- Третичный фолликул (граафов пузырек) – самая высокая степень развития фолликула, зрелый фолликул готов к овуляторной фазе менструального цикла. Третичный фолликул – самый крупный, его размер достигает 1 – 1,5 см. Ежемесячно в яичниках начинает созревать с десяток примордиальных фолликулов, но интенсивно развивается и доходит до граафова пузырька только один, остальные фолликулы подлежат атрезии (рассасыванию).Атрезия фолликулов происходит под действием гормонов (эстрогенов), которые высвобождаются из третичного фолликула. Этот процесс необходим для того, чтобы беременность, в норме была одноплодной.
Схематическое изображение третичного фолликула (граафова пузырька)
Лютеиновая фаза
желтое телоФормирование желтого тела:
- Фолликулярные и соединительно-тканные клетки увеличиваются в размере и наполняются жировой тканью, которая и объясняет цвет желтого тела, фолликулярные клетки преобразовываются в лютеиновые клетки.
- Максимальные размеры (до 1,8 см) желтое тело достигает через 1 неделю после овуляторной фазы менструального цикла, в этот период происходит выработка желтым телом большого количества женских гормонов (в первую очередь прогестерона).
- Обратное развитие желтого тела – утрата жировых запасов, превращение желтого тела в белое тело, прекращение выработки женских гормонов. Этот этап заканчивается через 14-15 дней после овуляции или через 28-30 дней после менструации.
- Если наступает беременность, то желтое тело не подвергается инволюции, а сохраняется на протяжении всего периода беременности.
- Если беременность не наступила, наступает менструация.
Менструация
МенструацияНекоторые проявления предменструального синдрома и менструации:
- тянущие боли внизу живота и в поясничной области,
- отечность лица и конечностей,
- головные боли,
- слабость и головокружение,
- лабильность нервной системы, повышенная возбудимость, раздражительность,
- тошнота, рвота, частый жидкий стул.
Схематическое изображение процессов менструального цикла, происходящих в организме женщины.
Диагностика ановуляторного цикла
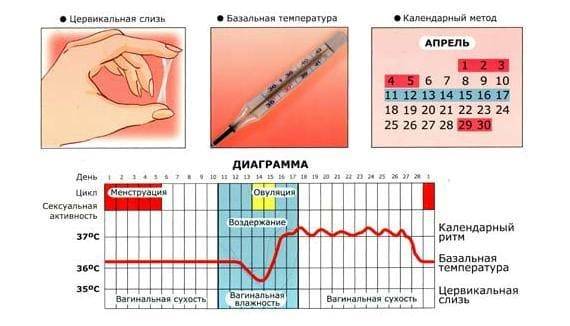
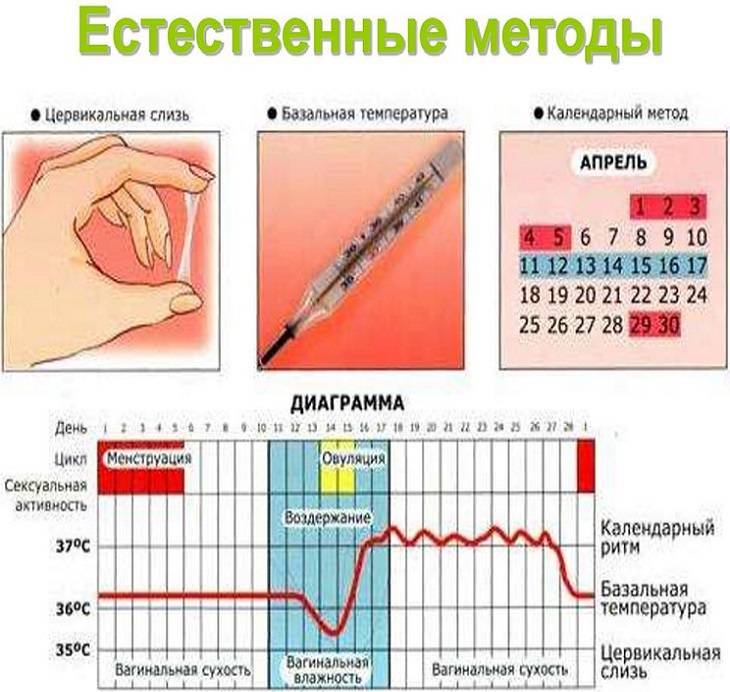
Измерение базальной температуры. Женщина измеряет температуру в прямой кишке каждое утро, не вставая с постели, и составляет график, на котором отмечаются температурные показатели.
При нормальном трехфазном менструальном цикле температура в первой его половине держится на уровне 36.6–36.7 градусов, затем постепенно снижается и во время овуляции падает до 36.0–36.2 градусов. После выхода яйцеклетки базальная температура опять поднимается, достигая на 24-25 день цикла примерно 37.0 градусов, а затем опять снижается. Перед критическими днями она держится на уровне 36.5–36.6 градусов.
При отсутствии овуляции цифры базальной температуры более ровные и стабильные. Температура практически не падает ниже 36.4 и не повышается выше 36.8. Небольшие колебания не имеют выраженных фаз, как при нормальном графике.
Этот метод диагностики не подходит женщинам, страдающим воспалительными процессами малого таза, поскольку они будут искажать температурные данные.
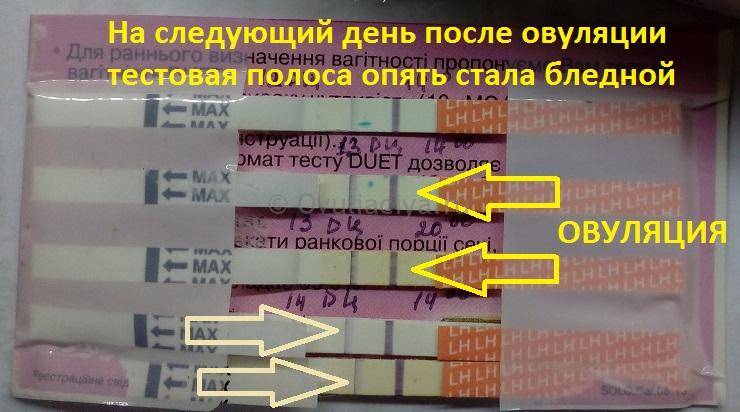
Тест на овуляцию, напоминающий применяемый при беременности. Тестирование основано на определении лютеинизирующего гормона (ЛГ), вызывающего овуляторный процесс. Однако для положительного результата полоски на нём должны быть равными по яркости, либо вторая проявившаяся полоса должна быть ярче. При выраженных гормональных сбоях, сопровождающихся нарушением выработки ЛГ, вторая полоска во время менструального цикла может не проявиться совсем или быть очень бледной.
Тестирование и измерение базальной температуры только фиксируют отсутствие овуляции. Чтобы выявить ее причину, потребуется более сложное обследование, которое можно пройти только в клинике.
Для постановки диагноза проводится гинекологическое обследование, во время которого определяется состояние матки и других репродуктивных органов:
- При ановуляторном цикле, сопровождающемся увеличением концентрации женских гормонов – эстрогенов, матка плотная, увеличенная, с приоткрытой шейкой.
- При недостатке эстрогенов матка небольшая, конической формы, с длинной узкой шейкой.
- При наличии воспалительных процессов, опухолей и кист яичников определяются увеличенные органы с уплотнёнными участками.
Для уточнения диагноза назначаются:
- Анализы на гормоны – ЛГ, ФСГ, пролактин, эстрадиол. Такие обследования проводятся несколько раз за месяц, чтобы выяснить колебание гормонального фона, вызвавшее отсутствие овуляции.
- Биохимия крови, выявляющая нарушения работы внутренних органов.
- УЗИ малого таза, позволяющее обнаружить воспалительные процессы, кисты и опухоли репродуктивной сферы.
- УЗИ брюшной полости, назначаемое при подозрении на патологии внутренних органов.
- Фолликулометрия – контроль роста и развития фолликулов, проводимый с помощью УЗИ. Для этого женщине назначают несколько ультразвуковых диагностических процедур. Отсутствие ростовой динамики фолликулов или торможение овуляции указывают на ановуляторный цикл.
- Диагностическое выскабливание гипертрофированного эндометрия. В полученных образцах обнаруживается выраженное изменение слизистой. Процедура оказывает лечебный эффект. Во время нее снимается разросшийся слизистый слой, что прекращает затяжные кровотечения, возникающие при таком нарушении. На месте снятого наружного функционального слоя эндометрия проявляется новый, чистый, лишенный патологических очагов.
- Ультразвуковое обследование щитовидной железы и надпочечников, в которых могут быть выявлены опухоли, узлы или другие патологические участки, влияющие на выработку гормонов.
Признаки беременности вторым ребенком
Во время грудного вскармливания менструации обычно прекращаются, но это не значит, что беременность невозможна. Овуляция может произойти в любой момент, как и зачатие второго ребенка.
В этом случае признаки беременности оказываются и вовсе «смазанными»: месячных нет, субъективных ощущений тоже. Определить факт зачатия можно по поведению первого малыша: если кроха отказывается от груди — есть вероятность, что вкус грудного молока изменился из-за наступления беременности. Но более точным средством диагностики станет тест или лабораторное исследование крови.
pixabay.com  / 
Использование специальных тестов
Метод очень полезен для тех, кто не желает заводить ребенка, ведь это один из способов контрацепции. Тест основывается на определении лютеотропного гормона (ЛГ) в моче. Увеличение концентрации ЛГ в моче указывает на то, что в течение ближайших 36 часов будет день овуляции.

Как проводится тест на овуляцию? Первым делом в любой аптеке нужно приобрести тест на овуляцию. Если у вас есть подозрения, что наступает тот самый день, значит, приступайте к проведению теста. Помните, что мочу лучше собрать после 10 утра (в любое время), ведь утренняя моча более плотная, это может исказить верность результата.
Существуют такие тесты:
- струйные;
- тест-планшеты;
- электронные;
- многоразовые;
- тест-полоски.
Нужно внимательно следовать инструкции, которая прилагается к тесту. Помните, что метод на определение выхода яйцеклетки нужно проводить за 17 дней до того, как наступят месячные. Если менструальный цикл регулярен, тогда правильно будет провести тест на 11-й день (если цикл составляет 28 дней) или на 18-й (если цикл составляет 35 дней).

Формула овуляции
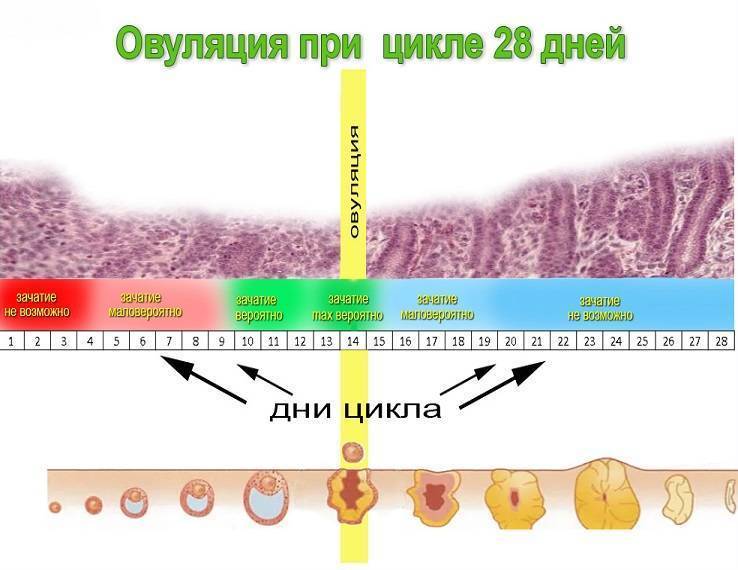
Знать, когда происходит овуляция, важно для решения двух вопросов: если женщина хочет забеременеть или если женщина выбирает календарный метод предохранения от беременности. Фертильный период — период, когда может произойти оплодотворение — длится примерно шесть дней: пять дней до овуляции и день овуляции
Наиболее высокая вероятность зачатия в течение двух дней накануне и в день овуляции.
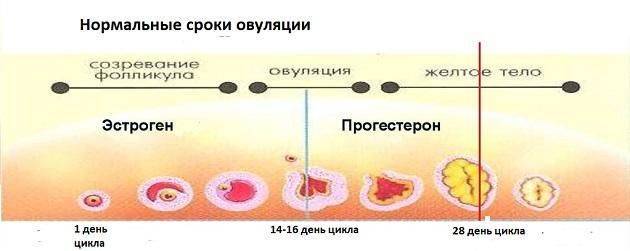
Вычислять день овуляции математически имеет смысл, если у вас очень четкий и стабильный менструальный цикл. Длина первой фазы цикла варьируется. Вторая фаза более стабильна и составляет 14 дней. Соответственно, чтобы вычислить день овуляции, надо из длины цикла вычесть 14. В идеальном 28-дневном цикле овуляция приходится ровно на середину: 28-14 = 14. В коротком цикле она будет наступать раньше: например, при длине цикла 24 дня, овуляция придется примерно на 10-й день. В длинном — позже: 33-14 = 19. Для женщин, у которых менструальный цикл колеблется на несколько дней, формула усложняется: нужно учитывать продолжительность и самого короткого и самого длинного цикла, вычислить среднее. И все равно цифра будет лишь приблизительная.
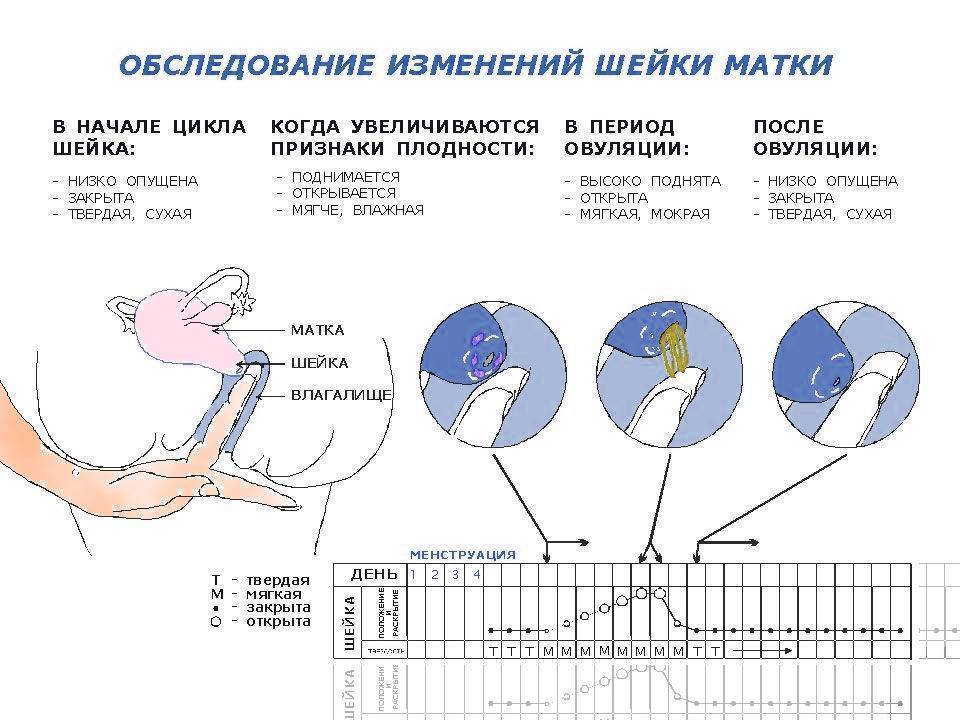
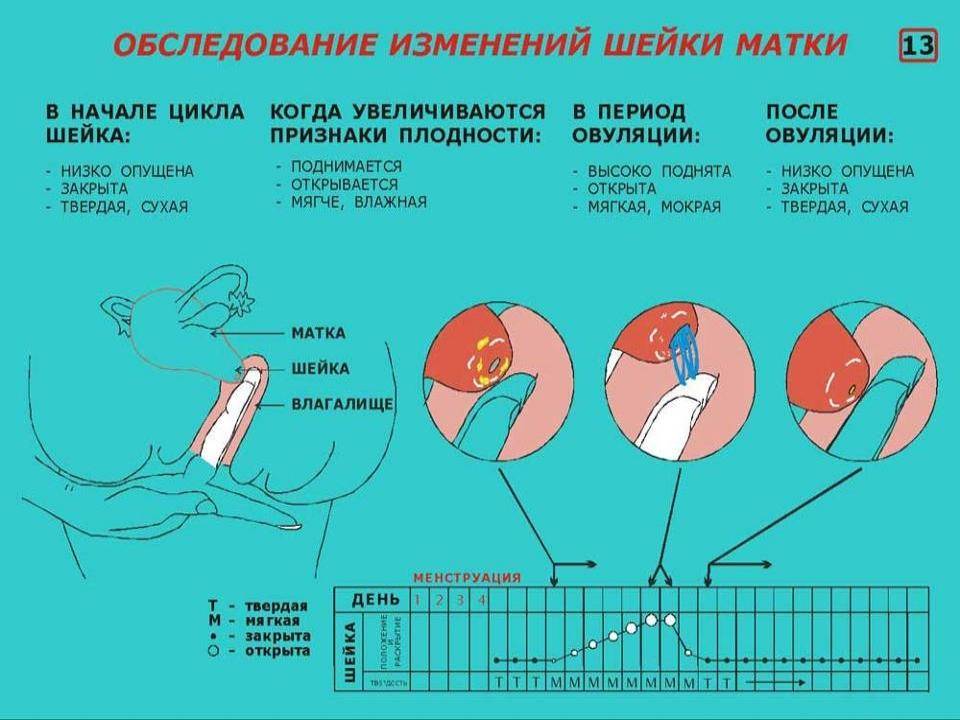
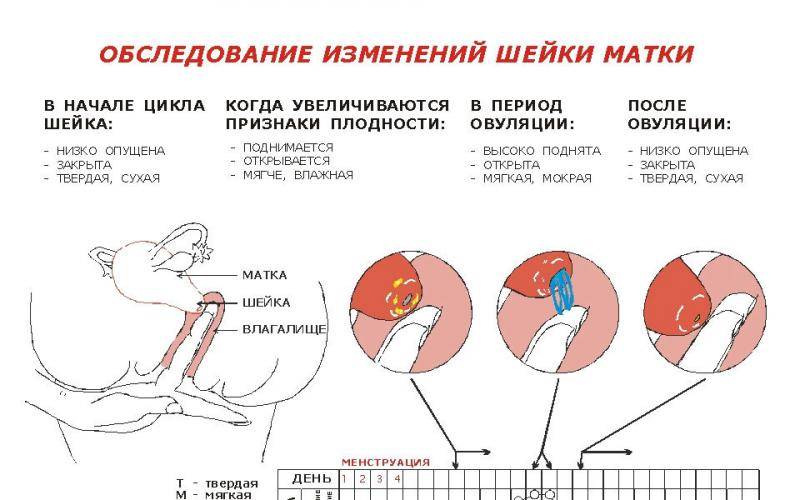
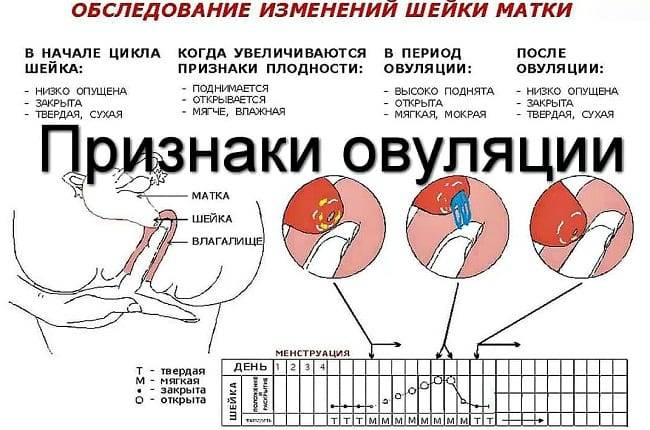
Женщина может определить дни, благоприятные для зачатия, если обратит внимание на изменения, которые происходят с ней в определенные дни цикла. Наиболее заметны эти изменения в слизистой матки и шейке матки
УЗИ
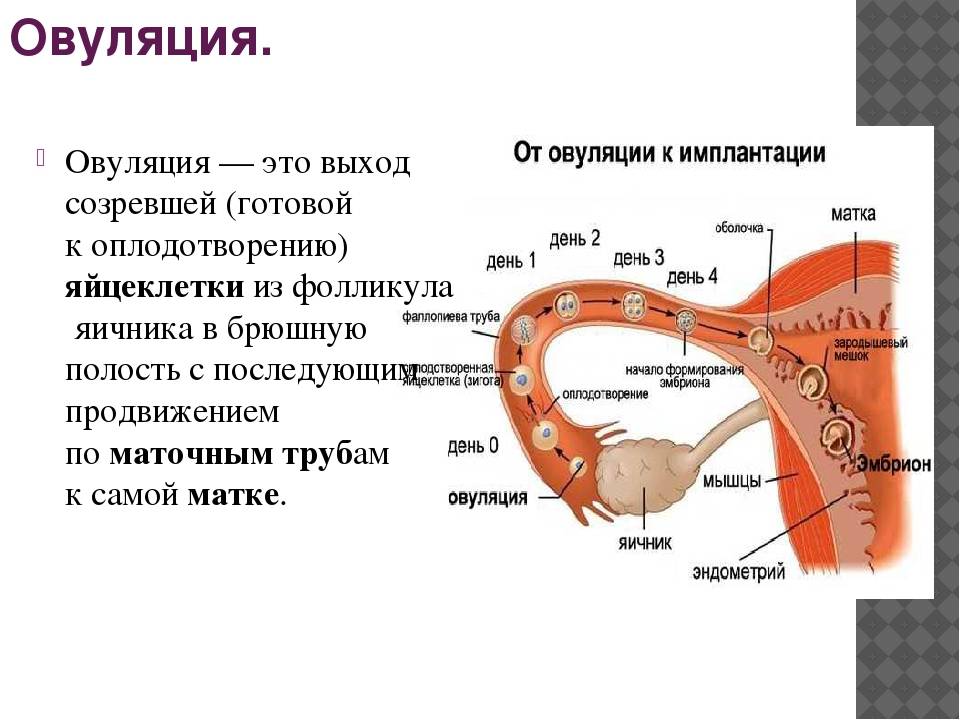
УЗИ-мониторинг – это наиболее надежный метод определения овуляции.
При УЗИ наблюдают за динамикой изменения фолликулов – пузырьков в яичниках, из одного из которых и выходит яйцеклетка. Признаком овуляции является наличие доминантного фолликула (большего по размерам, чем остальные) и его исчезновение после овуляции. Овуляция происходит после того, как доминантный фолликул достигнет в размерах не менее 18-20 мм. После овуляции на месте разорвавшегося фолликула на УЗИ можно увидеть щель, затем на этом месте образовывается желтое тело. При этом в пространстве позади матки появляется жидкость.
При регулярном цикле УЗИ проводят за 2-3 дня до предполагаемой овуляции, а затем через день после нее. При нерегулярном цикле УЗИ проводится каждые 2-3 дня, начиная с 10-го дня цикла (можно проводить УЗИ реже, рассчитав предполагаемую дату овуляции по размеру фолликула – доминантный фолликул увеличивается со скоростью 2 мм в сутки).
Кроме того, по УЗИ можно оценить состояние эндометрия (слизистой оболочки матки), его циклические изменения и возможность имплантации (прикрепления) плодного яйца.
По УЗИ нельзя оценить проходимость маточных труб. По УЗИ нельзя точно определить наличие воспалительного процесса или спаек, есть только их косвенные признаки.
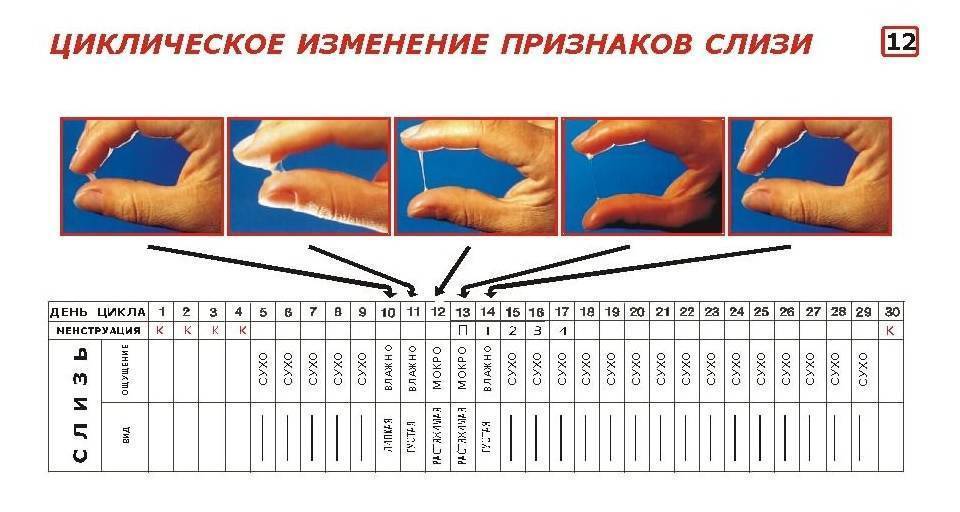
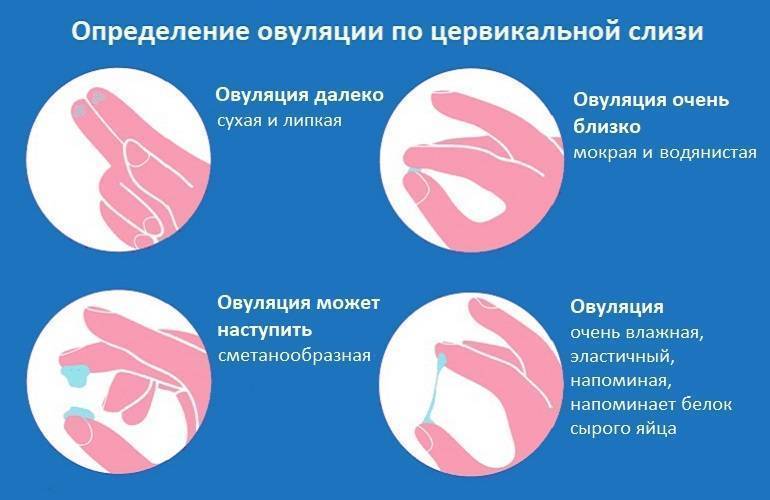
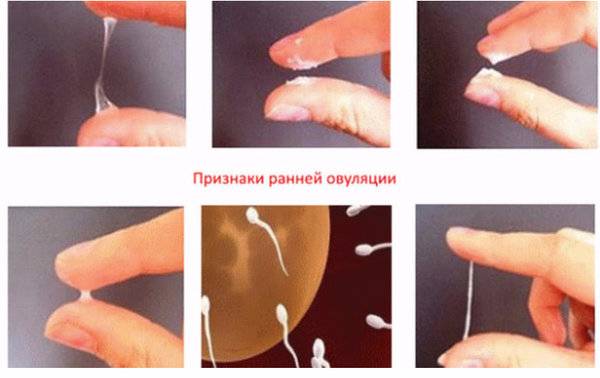
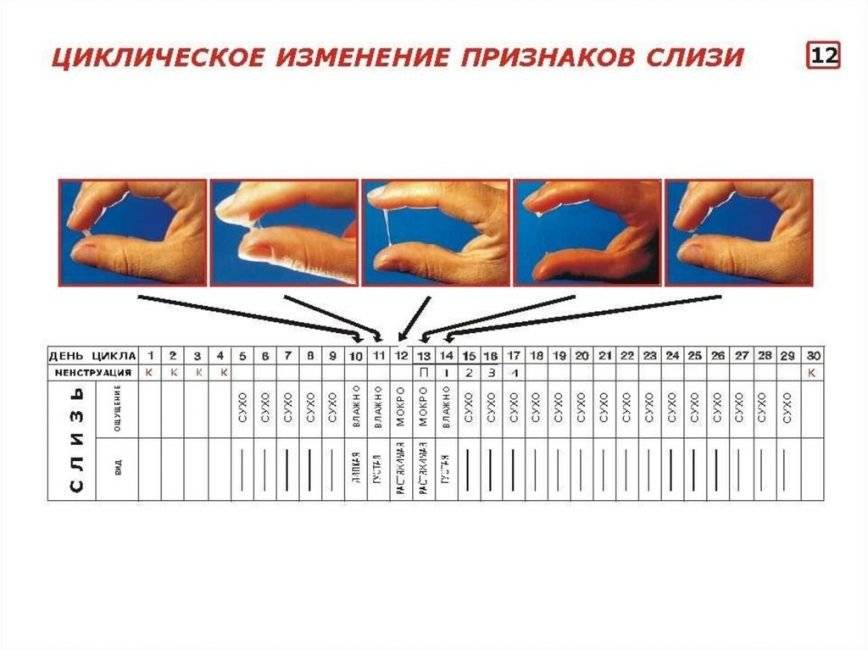
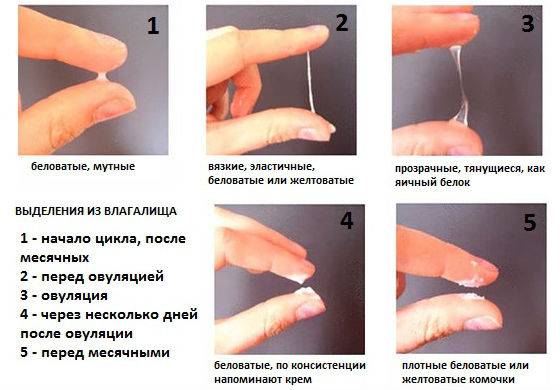
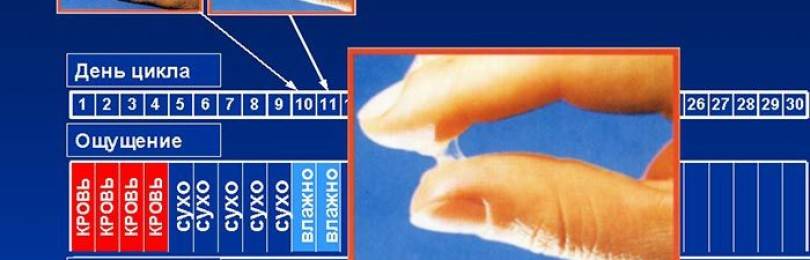
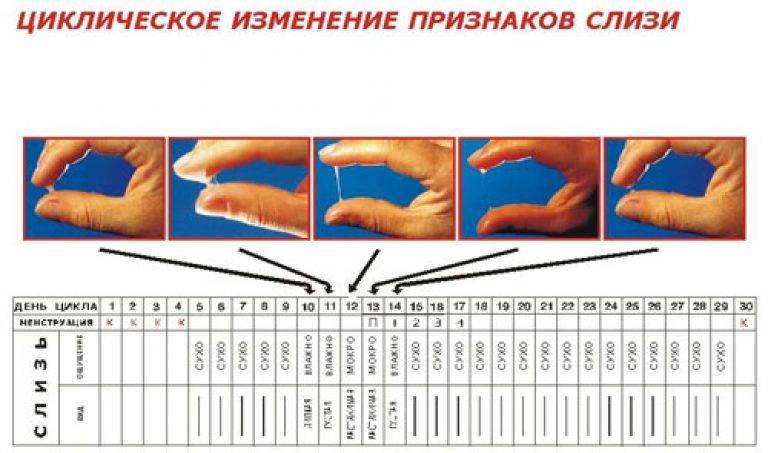
Как определить овуляцию по выделениям
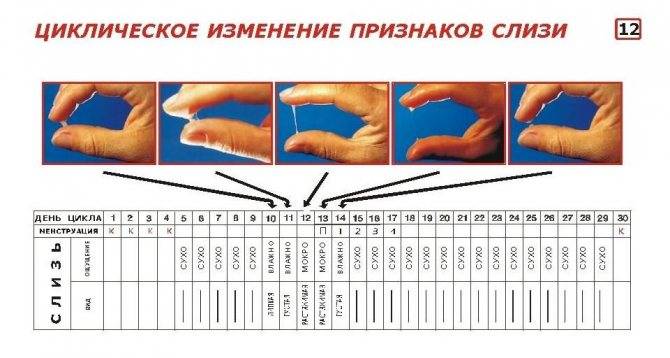
Выделения из половых путей женщины вырабатываются железами шейки матки. Это так называемая цервикальная слизь. Ее вид и консистенция разнятся в зависимости от фазы цикла.
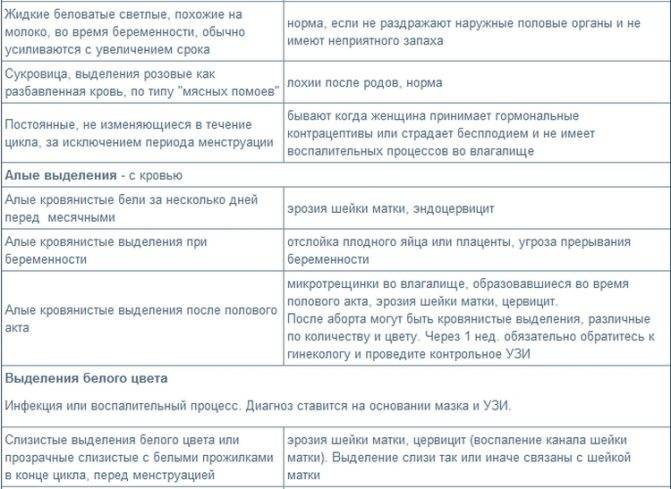
Сразу после месячных слизь густая, но к овуляции она разжижается, становится прозрачной и легко тянется, напоминая яичный белок. Такая слизь помогает сперматозоидам пройти влагалище и проникнуть в шейку матки. В это время выделения самые обильные, оставляющие следы на белье.
Иногда при овуляции в выделениях заметны следы крови. Она попадает в слизь из разорвавшегося фолликула.
После овуляции слизь густеет, ее объем снижается, она почти не пачкает белье.
Выделения «яичный белок» являются достоверным признаком овуляции у женщины.

Причины возникновения заболевания
Точных данных относительно причин эндометриоза у женщин на данный момент нет. Ученые выдвигают различные теории, объясняющие, почему происходит эктопия клеток эндометрия. Наиболее вероятными предпосылками к развитию данной патологии являются:
Гормональные дисбалансы
У женщин с эндометриозом наблюдается изменение гормонального фона. В их крови меняется соотношение лютеинизирующего и фолликулостимулирующего гормонов, пролактина (Prolactinum) и андрогенов. Однако неизвестно, что является первичным – приводит ли гормональный дисбаланс к эндометриозу или же сам эндометриоз становится причиной изменения выработки гормонов.
Поздняя реализация репродуктивной функции
Из-за того, что большинство современных женщин задумывается о беременности ближе к 30-35 годам и не рассматривает возможность рождения более одного ребенка, в течение жизни они имеют около 500 менструаций. До развития эмансипации женщины начинали рожать намного раньше и в основном имели нескольких детей. За счет этого количество их менструальных циклов было равно 50-70 на протяжении всей жизни, а срок физиологической аменореи (отсутствия менструаций во время беременности, после родов и во время кормления грудью) составлял не менее 2 лет после каждого ребенка.
Наследственность
Считается, что вероятность наследственной передачи предрасположенности к эндометриозу повышает шансы на развитие патологии в 3-5 раз.
Снижение защитных сил организма
В нормальных условиях любые клетки, находящиеся не на своем привычном месте, самоуничтожаются иммунной системой. Однако если защитные силы организма функционируют недостаточно хорошо, перемещенные клетки эндометрия без препятствий имплантируются в ткани других органов.
Ретроградная (обратная) менструация
Согласно одной из теорий причиной развития заболевания является заброс менструальной крови через маточные трубы в брюшную полость. В результате подобной транспортировки клетки эндометрия могут имплантироваться в мышечную ткань брюшины, прорастать в ней и приводить к эндометриозу.
Ретроградная (обратная) менструация
Врожденная склонность к эктопии клеток эндометрия. В некоторых случаях нетипичное расположение эндометрия наблюдается еще на этапе внутриутробного развития эмбриона. В результате этого девочка рождается с врожденным заболеванием, что обусловлено нарушением закладки органов в эмбриональном периоде.
Возрастная статистика по развитию эндометриоза
Метаплазия
Под метаплазией (Мetaplasia) подразумевается способность клеток ткани видоизменяться. Сторонники данной теории считают, что клетки эндометрия, попадая из матки в брюшную полость, трансформируются в другую ткань, представленную кубическим и цилиндрическим эпителием. При этом они сохраняют способность к циклическому обновлению, характерную для маточного эндометрия: во второй половине менструального цикла наблюдается их уплотнение и увеличение кровоснабжения.
Неблагоприятная экологическая обстановка
Загрязнение окружающей среды влияет на гормональный фон человека. В свою очередь гормональный дисбаланс способен привести к развитию заболевания. Считается, что эта болезнь чаще встречается у жительниц промышленных мегаполисов, чем у женщин, проживающих в сельской местности.
Мнение эксперта
Некоторые женщины ошибочно считают, что эндометриозом можно заразиться от другого человека. Однако это невозможно: данное заболевание имеет неинфекционную природу, следовательно, не может передаваться от человека к человеку.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
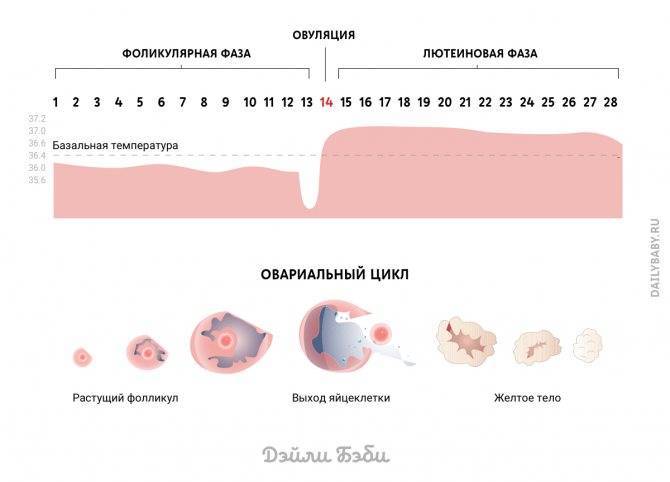
Измерение базальной температуры
Одним из самых старинных методов определения овуляции является измерение базальной температуры. Базальная температура измеряется в прямой кишке.
Достоинством метода является его низкая стоимость, возможность проводить в домашних условиях. Информативность у метода достаточно высокая при условии правильного его выполнения и оценки графика базальной температуры не менее чем на протяжении трех циклов.
График базальной температуры является достоверным, если проводить измерения ежедневно в одно и то же время, не вставая с постели, после минимум 6-ти часового ночного сна. Повлиять на результаты измерений могут инфекционное заболевание у женщины, сопровождающееся повышением общей температуры, воспалительные заболевания мочеполовой системы, уменьшение продолжительности ночного сна, принятый накануне алкоголь, половой акт незадолго до измерения (менее чем за 3-4 часа), изменение температурных условий в помещении, прием гормональных препаратов.
Если есть какие-то из этих причин, нужно пометить их на графике. Для измерений лучше использовать обычный ртутный термометр (потому что показатели электронного термометра слишком сильно зависят от особенностей соприкосновения с анусом), измерять температуру нужно 5-10 минут (каждый раз одинаково). При этом результаты измерений наносят на специальный график (в котором на горизонтальной оси отмечается день цикла, а на вертикальной – температура).
В норме во второй половине цикла температура в среднем на 0,5 градуса выше и это повышение в идеале продолжается до менструации, но перед повышением происходит ее снижение на 0,4-0,6 градуса. Это и есть день овуляции. Если весь цикл температура примерно одинаковая, значит этот цикл ановуляторный. Если повышение температуры после овуляции держится менее 10 дней, значит во второй фазе цикла снижен уровень гормона прогестерона, и хотя овуляция есть, возможность зачатия сомнительна. Если повышение температуры сохраняется более 14 дней, и менструация не наступает, это говорит о наступлении беременности.
О чем расскажут гормоны
При обследовании женщины с бесплодием всегда необходимо оценить уровень гормонов. Метод достаточно точен при условии, что цикл регулярный, и гормоны сдаются несколько раз в течение цикла, чтобы оценить динамику их изменения. Это не только неудобно, но и достаточно дорого. Поэтому именно для определения овуляции гормональный мониторинг используют редко. Исследовать уровень гормонов нужно для определения самой возможности овуляции и наступления беременности, потому что изменение их уровня может препятствовать наступлению овуляции, а гормональная коррекция восстановит нормальный овуляторный цикл. Кроме того, половые гормоны влияют на состояние эндометрия, и, следовательно, на возможность прикрепления к матке зародыша.
Повышение уровня прогестерона в середине второй фазы цикла косвенно свидетельствует о том, что была овуляция. В норме это повышение сохраняется до менструации. Однако при нерегулярном менструальном цикле трудно наверняка определить, когда именно началась вторая фаза цикла. Наиболее информативно определение прогестерона через 7 дней после овуляции (за 7-9 дней до менструации). Анализ должен проводиться натощак до 12 часов дня.
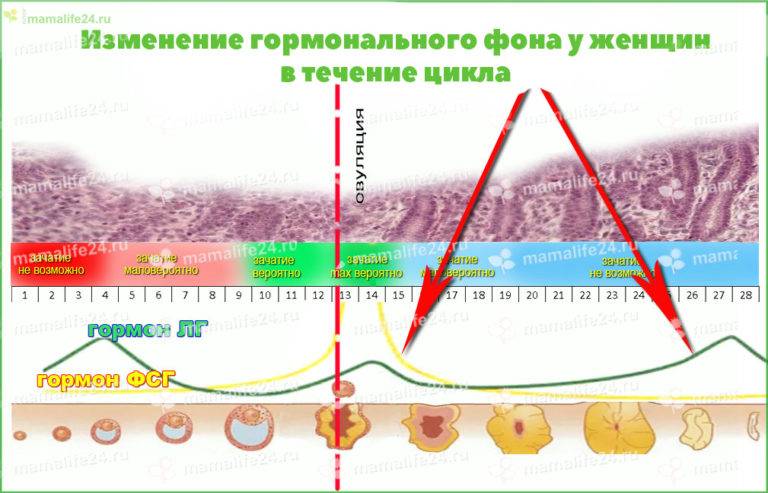
Кроме того, в зависимости от наличия или отсутствия овуляции изменяется уровень гормонов гипофиза, влияющих на функцию яичников – лютеонизирующего и фолликулостимулирующего гормонов (ЛГ и ФСГ). Подъем уровня ЛГ начинающийся за 28-36 часов до овуляции – ее наиболее надежный признак. После овуляции уровень ЛГ снижается до прежнего уровня.
Повышение уровня мужских половых гормонов (тестостерон, ДГЭАс) может быть причиной нарушения цикла и ановуляции. Они могут повышаться при поликистозе яичников, при адреногенитальном синдроме, при нарушении функции надпочечников или гипофиза. Также причиной ановуляции может быть изменение уровня гормонов щитовидной железы (тироксин, трийодтиронин) или гормона гипофиза пролактина (именно этим, кстати, объясняется отсутствие овуляции в период лактации). При низком уровне эстрогенов (например, при инфантилизме) цикл часто тоже ановуляторный.
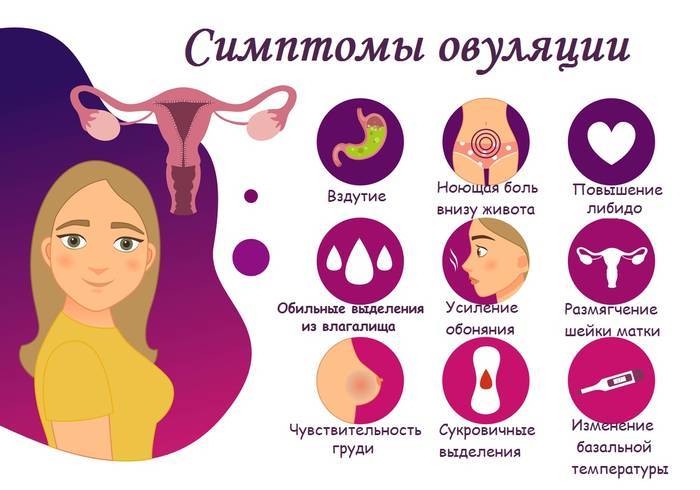
Симптом 2. Тяжелые или болезненные месячные
Причина. Если менструации сопровождаются другими симптомами, такими как боль в животе, частая потребность в мочеиспускании, боль в пояснице, запоры и болезненные половые акты, то это может быть миома.
Боль в животе при менструации
Миома – это доброкачественное образование, которое развивается внутри или вокруг матки. Точная причина ее происхождения неизвестна, но уже доказано, что ее развитие стимулируется гормонами эстрогенами.
Тяжелые длительные месячные, сопровождающиеся тазовой болью, могут быть признаком еще одного заболевания – эндометриоза. Эндометриоз – это выход и разрастание клеток эндометрия за пределы слизистой оболочки матки, такие клетки также чувствительны к гормонам.
Что делать. Если вы страдаете от похожих симптомов, проконсультируйтесь с гинекологом. Методы лечения этих заболеваний различны и включают как лекарственные препараты, так и хирургические операции.
Субъективные ощущения как первые признаки первой беременности
Часто в первые недели после зачатия женщина становится вялой и сонливой. Это происходит из-за снижения артериального давления. В этом состоянии кровь оттекает от головного мозга к «периферии» — внутренним органам и матке.
По словам врача, для эмбриона это совершенно не опасно. Напротив — приток крови к матке обеспечивает будущего кроху всем необходимым. Женщина же испытывает сонливость и не может сконцентрироваться. И это, по словам Екатерины Жумановой, вариант нормы. Так организм, переживающий серьезную перестройку, сигнализирует о том, что ему нужен отдых. И этому желанию стоит подчиниться.
pixabay.com  /